Documentos de Académico
Documentos de Profesional
Documentos de Cultura
COLONOS
Cargado por
MARGARITA ANORVE PEREZ0 calificaciones0% encontró este documento útil (0 votos)
5 vistas13 páginasResumen
Título original
COLONOSCOPIA
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoResumen
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
5 vistas13 páginasCOLONOS
Cargado por
MARGARITA ANORVE PEREZResumen
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 13
COLONOSCOPIA
Una colonoscopia es un examen del intestino grueso, también llamado colon,
mediante un tubo fino y flexible que cuenta con una luz y una pequeña cámara.
Este instrumento se introduce en el intestino grueso a través del recto.
Una colonoscopia se usa para controlar crecimientos o cáncer, o encontrar la causa
de síntomas como diarrea, sangrado rectal u otro tipo de problemas en sus
intestinos.
Usted recibirá instrucciones para eliminar todas las heces de sus intestinos.
Asegúrese de completar la preparación del intestino según las instrucciones,
incluidos los tipos de alimento y bebida que puede ingerir en los días previos al
procedimiento. Puede que tenga que dejar de tomar determinados antes del
procedimiento.
________________________________________________________________________
¿Qué es una colonoscopia?
Una colonoscopia es un examen del intestino grueso, también llamado colon, mediante un
tubo fino y flexible que cuenta con una luz y una pequeña cámara. Este instrumento se
introduce en el intestino grueso a través del recto.
¿Cuándo se realiza?
La colonoscopia es la prueba más directa y completa para comprobar toda la capa interna
del colon. Se suele hacer por una de las siguientes razones:
Prevención y detección temprana del cáncer. Una colonoscopia puede ayudar a su
profesional médico a encontrar crecimientos (pólipos) que podrían convertirse en
cáncer. Estos crecimientos se pueden extirpar antes de que se vuelvan cancerosos.
También puede ayudar a la detección prematura del cáncer de colon, cuando este
es más fácil de curar.
Si tiene entre 45 y 75 años, su profesional médico puede recomendar que se haga
una colonoscopia de cribado al menos cada 10 años. Si tiene antecedentes
personales o familiares que aumentan su riesgo de cáncer de colon o del recto, su
profesional médico le puede recomendar que se haga el procedimiento a una edad
más temprana o con más frecuencia. En algunos casos se puede recomendar este
procedimiento para personas mayores de 75 años. Las personas afroamericanas
pueden tener una colonoscopia de cribado a los 45 años.
Diagnóstico de la enfermedad. Si tiene síntomas como diarrea, sangrado rectal,
pérdida de peso no intencionada, o problemas intestinales, debe hacerse esta
prueba para averiguar la causa de sus síntomas.
¿Cómo me preparo para este procedimiento?
Tenga quien lo lleve a casa después del procedimiento. No le permitirán conducir a
su casa.
Su profesional médico le dirá cuándo tiene que dejar de comer y beber líquido
antes del procedimiento. Esto ayuda a evitar que vomite durante el
procedimiento.
Es posible que pueda o no tomar sus medicamentos regulares el día del
procedimiento. Informe a su profesional médico sobre todos los medicamentos y
suplementos que toma. Algunos productos pueden aumentar su riesgo de efectos
secundarios. Pregúntele a su profesional médico si tiene que evitar tomar algún
medicamento o suplemento antes del procedimiento.
Informe a su profesional médico si tiene alergia a algún alimento, medicamento u
otras alergias como al látex. Informe a su profesional médico sobre cualquier
problema médico que tenga, incluso con la sedación, la anestesia o la apnea del
sueño.
Siga cualquier otra instrucción que le dé su profesional médico.
Usted recibirá instrucciones para eliminar todas las heces de sus intestinos.
Asegúrese de completar la preparación del intestino según las instrucciones,
incluidos los tipos de alimento y bebida que puede ingerir en los días previos al
procedimiento. Es posible que el examen no se pueda hacer o tenga que repetirse
si su intestino todavía tiene heces Los medicamentos usados en la preparación de
este procedimiento le harán expulsar heces líquidas varias veces hasta que se
vuelvan transparentes. No se aleje del baño después de tomar el medicamento.
Pregúntele a su farmacéutico o profesional médico qué otro síntoma podría tener.
Haga todas las preguntas que tenga antes del procedimiento. Usted debe entender
lo que va a hacer su profesional médico. Usted tiene derecho a tomar decisiones
sobre su atención de la salud y dar permiso para cualquier prueba o
procedimiento.
¿Qué sucede durante este procedimiento?
Este procedimiento se suele hacer en el consultorio de un profesional médico, un centro
ambulatorio o en un hospital.
Antes del procedimiento le darán un medicamento para ayudarlo a relajarse.
Tendrá sueño, pero estará un poco consciente.
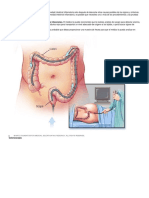
Se acostará en una camilla de costado, con sus rodillas flexionadas contra el estómago. Su
profesional médico introducirá el instrumento por el recto hacia el intestino grueso y verá
las imágenes del intestino en la pantalla de una computadora. Se introducirá un poco de
aire en sus intestinos para que su profesional médico pueda ver lo máximo posible.
Si su profesional médico ve algo anormal durante la prueba, tomará pequeñas muestras
de tejidos mediante el instrumento para analizarlas en el laboratorio. Esto se llama una
biopsia. Su profesional médico puede extirpar pólipos o pequeños tumores mediante el
instrumento.
¿Qué sucede después de este procedimiento?
Después del procedimiento, usted puede permanecer en un área de recuperación hasta
que esté despierto y suficientemente alerta para que lo lleven a casa. Es normal tener
gases y molestias leves durante unas horas después del examen. Le durará hasta que el
cuerpo expulse el gas que sobra. Si se extirpan pólipos u otro tejido, puede que vea
pequeñas cantidades de sangre en las heces durante un corto tiempo.
Siga las instrucciones de su profesional médico. Pregúntele a su profesional médico:
Cuánto tiempo tomará en recuperarse
Qué actividades debe evitar y cuándo puede volver a las actividades normales
Cómo cuidarse en casa
Ante qué síntomas o problemas tiene que estar alerta y qué hacer si los tiene
Asegúrese de saber cuándo debe regresar a revisión. Acuda a todas las citas con los
profesionales médicos o para los exámenes.
¿Cuáles son los riesgos de este procedimiento?
Todo procedimiento o tratamiento tiene riesgos. Algunos posibles riesgos de este
procedimiento incluyen:
Tener problemas con la anestesia.
Tener una infección o sangrado.
Otras partes de su cuerpo pueden resultar dañadas durante el procedimiento.
Pregúntele a su profesional médico qué riesgo puede haber en su caso. Asegúrese de
hacer cualquier otra pregunta o hablar sobre otras inquietudes que pueda tener.
Tecnologías actuales para el diagnóstico
Colonoscopia virtual
Es una tecnología que ha estado en desarrollo por más de un decenio. En neoplasias > 1
cm tiene sensibilidad de 60 a 95% y especificidad de 80 a 95%.
Dos aspectos que pudieran darle ventaja frente a otros procedimientos son: a) que sería
posible realizarla sin la preparación del colon y b) que discrimina entre un pólipo pequeño
y un residuo fecal en objetos < 1 cm. Sin embargo, todavía presenta algunas desventajas
respecto de la colonoscopia convencional.
De acuerdo con evidencia reciente, la colonoscopia virtual: a) tiene sensibilidad variable
según la técnica y el método usados; b) requiere entrenamiento; c) si lo que se pretende
es que sea una herramienta diagnóstica para escrutinio y vigilancia, es costosa y no
permite acciones terapéuticas; d) para ser una técnica diagnóstica, el procedimiento
requiere mucho tiempo (de 10 a 30 min); e) parece ser más dolorosa que una
colonoscopia convencional; f) aún no es una prueba adecuada para escrutinio y vigilancia
en población general.
Colonoscopia de magnificación
Es importante tomar en cuenta las siguientes consideraciones técnicas para diferenciar los
endoscopios de alta resolución de los de magnificación:
Resolución: es la habilidad óptica para distinguir entre dos objetos o puntos juntos.
Magnificación: es el agrandamiento de una imagen.
El ojo permite observar objetos con un rango de 125 a 165 micrones de diámetro
contra el endoscopio de alta resolución (10 a 71 micrones).
El endoscopio convencional tiene de 100 a 200,000 puntos de resolución, mientras
que el endoscopio de alta resolución cuenta con 850,000 puntos.
El endoscopio de magnificación permite de 1.5× a 150× aumentos (figura 79-23).
Imagen con longitud de banda angosta
El espectro visible de la luz se ubica entre límites de 400 a 800 nanómetros; su longitud de
onda depende de la absorción, composición de los elementos titulares y profundidad de
penetración de la luz. Esta tecnología reduce el espectro de luz visible y restringe su
profundidad de penetración. Debido a que la banda de absorción de la hemoglobina se
encuentra en los 415 nanómetros, en conjunto con la alta resolución y magnificación, es
posible observar la vascularidad con detalle (figura 79-23).
Escrutinio y vigilancia para cáncer colorrectal
Cada vez más la historia familiar del cáncer colorrectal se reconoce como de suma
importancia en los programas de escrutinio y vigilancia, debido a las notables variaciones
en las guías propuestas por asociaciones para el escrutinio y vigilancia del cáncer
colorrectal en Estados Unidos. Esas diferencias tienen implicaciones en cuanto al número
de familiares que deben estudiarse y reflejan incertidumbre acerca del significado de la
información actual disponible (cuadros 79-1 a 79-4).
Como resultado de esa variación, se pueden plantear, por ejemplo, las siguientes
preguntas:
1. ¿Es suficiente sólo un familiar de primer grado o hacen falta dos?
2. ¿Qué pruebas se deben realizar para escrutinio y vigilancia si se considera historia
positiva de cáncer colorrectal y a qué edad se deben iniciar?
3. ¿La edad del familiar afectado puede modificar el riesgo?
4. Si el riesgo es mayor, también hay diferencias relacionadas acerca de cuáles
pruebas deben realizarse, a qué edad y con qué frecuencia.
5. ¿Si el paciente tiene un familiar con pólipos adenomatosos, debe seguir las mismas
indicaciones para escrutinio y vigilancia que aquellos con historia familiar de
cáncer colorrectal?
Escrutinio y vigilancia en enfermedad inflamatoria intestinal
A continuación se listan las indicaciones de escrutinio y vigilancia en casos de enfermedad
inflamatoria intestinal:
El riesgo de cáncer de colon de los pacientes con enfermedad inflamatoria
intestinal es 2 a 8.2 veces mayor comparado con el de la población general.
La incidencia acumulada de cáncer de colon es de 5% a 15 años y de 8 a 13% a 25
años.
Con pancolitis y colangitis esclerosante primaria aumenta el riesgo de cáncer
gastrointestinal.
El hallazgo de displasia de alto grado se relaciona con cáncer de colon en 33% de
los pacientes con enfermedad inflamatoria intestinal.
Se debe iniciar el escrutinio después de 8 a 10 años de evolución cuando afecta
hasta el ángulo esplénico o con pancolitis, y después de 12 años cuando sólo afecta
el recto, con las siguientes normas:
Cada 1 o 2 años, si la colonoscopia de escrutinio es negativa en casos con
extensión hasta el ángulo esplénico.
Con dos colonoscopias de escrutinio negativas puede extenderse a cada 1 a 3 años
hasta los 20 años de evolución.
Cada 1 a 2 años después de 20 años de evolución.
Cada año en casos con colangitis esclerosante primaria concurrente.
Con proctosigmoiditis (35 cm) se deben seguir los lineamientos establecidos para
la población general (cuadro 79-4).
METODOS TERAPEUTICOS
Disección endoscópica de la submucosa (DESM)
Hasta hace 15 años el único tratamiento para los tumores colorectales era la cirugía, aun
cuando estos fueran detectados en una etapa incipiente. En Japón debido a que no existe
riesgo de invasión a ganglios linfáticos la resección endoscópica de la mucosa o
mucosectomía está indicada para el tratamiento de los adenomas colorectales y el cáncer
intramucoso o submucoso superficial (con invasión SM1 equivalente a <1,000
micrometros de la muscularis mucosae) con excelentes resultados. Por otra parte, la
disección endoscópica de la submucosa (DESM) es un procedimiento que ha sido
aceptado en este país como el tratamiento estándar mínimamente invasivo para el cáncer
incipiente de esófago y estómago. A principios del año 2000, pioneros como los doctores
Hiroyuki Ono, Hironori Yamamoto, Mitsuhiro Fujishiro y Naohisa Yahagi entre otros
iniciaron la práctica de la DESM.
Indicaciones para resección endoscópica de la mucosa en cáncer incipiente de colon
Lesiones ≤10 mm de diámetro.
Lesiones limitadas al tercio medio de la submucosa según el ultrasonido
endoscópico (<1,000 μm).
Ausencia de afectación ganglionar local o metástasis a distancia evaluadas por
ultrasonido endoscópico o ultrasonografía.
Lesiones >10 mm y ≤20 mm en candidatos no quirúrgicos.
Ausencia de cicatriz o úlcera y elevación adecuada de la mucosa.
Candidatos a resección endoscópica de la mucosa
Tumor hasta 1/3 medio sm (submucosa).
El patólogo debe evaluar con cuidado el volumen de invasión submucosa y la
cantidad de vasos incluidos.
Si el cáncer invade más allá de 1/3 medio sm (o >1,000 μm), se requiere
intervención quirúrgica con disección de ganglios linfáticos porque el riesgo de
invasión es de 14%.
CANCER COLORRECTAL
Hoy día, la discusión sobre los hallazgos endoscópicos, radiológicos y ultrasonográficos se
ocupa en establecer cuáles son los datos más significativos para anticipar el diagnóstico
histológico. Sin embargo, la evaluación histopatológica es indispensable para un
diagnóstico adecuado.
Los datos sobre la morfología intestinal, como longitud, forma y altura de los pliegues,
difieren con la insuflación y entre el momento de inserción y salida del colonoscopio. La
inserción del colonoscopio hasta que llega al ciego y pasa por la válvula ileocecal, es
insuficiente para el diagnóstico porque representa tan sólo la mitad o un tercio del
procedimiento. Aun cuando la observación durante la inserción del colonoscopio es
importante, lo es aún más la observación durante la salida, así como el control del
colonoscopio, ya que las lesiones de cáncer incipiente en el colon tienen un diámetro que
varía entre 2 y 20 mm (figuras 79-11 y 79-12) y pueden localizarse detrás de un pliegue o
en puntos ciegos por dificultad técnica. También son muy importantes la sospecha
diagnóstica y la búsqueda intencionada de los cambios mínimos en el color de la mucosa,
pérdida del patrón habitual de esta e interrupción de la vascularidad, elementos que en
conjunto indican el sitio de la lesión.
Para determinar la profundidad y el riesgo de metástasis a ganglios linfáticos, la mucosa y
la submucosa se dividen en tercios.
La clasificación japonesa para el cáncer incipiente de colon divide las lesiones en:
1. Elevadas (Is=sésiles, Isp=subpediculadas, Ip=pediculadas).
2. Planas (IIa=superficial elevada, IIb=plana, IIc=planas deprimidas).
3. Deprimidas (III) (figura 79-15).
4. De expansión lateral: granulares (LST-G) y no granulares (LST-NG).
En la cromoendoscopia se usan diversas tinciones para evidenciar las lesiones en el tracto
gastrointestinal. Las más utilizadas en colon son índigo, carmín y violeta de genciana
La resección endoscópica de la mucosa comprende diversas técnicas que tienen en común
elevar las lesiones con la inyección de solución salina isotónica y 1 cc de índigo carmín
para hacerlas susceptibles de corte con un asa de polipectomía
En Japón, en 1999 se realizó la resección endoscópica de la mucosa sólo con corriente de
corte, bajo la creencia de que ese procedimiento proveía márgenes limpios en el
espécimen obtenido y facilitaba el diagnóstico histopatológico. Sin embargo, dicho
procedimiento resultó controversial porque la hemostasia puede ser inadecuada y el
riesgo de sangrado es elevado. Por ello, y dado que se carece de normas uniformes al
respecto, el tipo de corriente y el tiempo de aplicación varían de acuerdo con las
características de la lesión y las preferencias del endoscopista.
El asistente que opera el asa de polipectomía influye de manera directa en el resultado y
su perfecta coordinación con el endoscopista es de vital importancia. En el hospital
Fujigaoka de la Universidad de Showa, en Yokohama, Japón, los doctores Parra, Kaminaga,
Kojima y colaboradores analizaron 4,735 polipectomías en las que sólo se aplicó corriente
de corte y que presentaron 1.1% de sangrado posprocedimiento (inmediato 0.73% y
tardío 0.38%), similar al de otras series grandes. Además de no reportar perforaciones, el
estudio probó que la corriente de corte es segura en el tratamiento de esta complicación.
Otro aspecto importante del estudio y la técnica en cuestión es que la aplicación de
hemoclips es necesaria si se usa esta modalidad de corte.
Después de la creación de una unidad electroquirúrgica que permitía el “Endocut” o corte
inteligente, en el hospital Fujigaoka se realizó un estudio para explicar el uso de corriente
de corte combinada en la resección endoscópica de la mucosa. Los doctores Chino,
Karasawa, Uragami y colaboradores observaron en modelos animales con dos tipos de
procedimiento diferentes (asa de polipectomía y biopsia caliente) el daño tisular
producido y su profundidad con tres tipos de corriente electroquirúrgica (corriente de
corte, corriente de coagulación y corriente de corte combinada).
La unidad de poder para el generador electroquirúrgico de alta frecuencia es el vatio (W) y
la energía se mide en julios (J), definida como el poder multiplicado por el tiempo. Así, si
se aplican 30 W por 2 seg, el total de energía resultante es de 60 J. Si sólo se usa corriente
de corte, las ondas oscilan en un patrón sinusoidal continuo entre el pico positivo y el
negativo. Por otra parte, sólo con corriente de coagulación la onda sinusoidal se produce
por intervalos cortos y durante la mayor parte del ciclo de trabajo la corriente no fluye.
Debido a que el poder es la multiplicación del poder por el tiempo, los picos de voltaje
entre positivo y negativo son más altos en la corriente de coagulación que con el modo de
corte. Por otra parte, en la corriente de corte combinada los periodos inactivos del ciclo
de trabajo son atenuados en comparación con la corriente de corte pura.
En los tres tipos de corriente, a igual sintonía de poder (p. ej., 30 W), igual cantidad de
energía por unidad de tiempo (p. ej., 1 seg). Debido a que en el modo de coagulación la
corriente es cero durante gran parte del ciclo de trabajo, el pico de voltaje con la corriente
encendida es mayor, para que el total de julios resultante sea el mismo (figuras 79-17).
En conclusión, este estudio demostró en modelos animales que cuando se usa un
dispositivo electroquirúrgico es mejor usar corriente de corte combinada en lugar de
corriente de coagulación, ya que la profundidad del daño tisular ocasionado por esta
modalidad es mayor al compararla con la corriente de corte combinada. De esta forma se
evitan complicaciones, como quemadura transmural (que produce el llamado síndrome
pospolipectomía) o perforación, además de que con la corriente de corte combinada el
corte es más rápido, limpio y con una hemostasia adecuada
Puesto que no era posible una reconstrucción adecuada de las lesiones resecadas en
partes y por la alta probabilidad de márgenes positivos, esta técnica de resección entró en
desuso desde el advenimiento de la cuchilla con punta de cerámica para la resección en
bloque o resección endoscópica submucosa (figura 79-22), que también ha permitido la
resección de lesiones con expansión lateral o mayores de 20 mm. La resección en bloque
también ha sido posible gracias al hialuronato sódico, una sustancia isotónica viscosa que
permite una elevación más duradera de la mucosa y que se usa para las inyecciones
intraarticulares en la osteoartritis.
TIPOS
Colonoscopia flexible y colonoscopia por cápsulas ingeribles
Es un estudio que permite la valoración de las anomalías o alteraciones que se observan
en los estudios previos, muchas escuelas prefieren practicarla como primera intención, ya
que permite estudiar toda la mucosa del colon en más de 90% de los pacientes. La
accesibilidad hace posible la biopsia de las lesiones y las intervenciones terapéuticas bajo
visión directa, en especial la extracción de pólipos. Las cápsulas ingeribles para endoscopia
se describieron en otra parte de esta obra
También podría gustarte
- La Guía Del Reflujo Ácido: El reflujo acido en los niños, como controlarlo, complicaciones derivadas y mucho masDe EverandLa Guía Del Reflujo Ácido: El reflujo acido en los niños, como controlarlo, complicaciones derivadas y mucho masCalificación: 5 de 5 estrellas5/5 (1)
- ColonosDocumento5 páginasColonosyorvelisAún no hay calificaciones
- Cistoscopia: Guía completa sobre el procedimiento, preparación, riesgos y resultadosDocumento18 páginasCistoscopia: Guía completa sobre el procedimiento, preparación, riesgos y resultadosLiseth Cristina Moreno OjedaAún no hay calificaciones
- Colonoscopia guía completaDocumento5 páginasColonoscopia guía completaChinafeacursiAún no hay calificaciones
- Gastrectomía /PROCEDIMIENTODocumento5 páginasGastrectomía /PROCEDIMIENTOLeonardoAún no hay calificaciones
- PielografiaDocumento8 páginasPielografialissett angelAún no hay calificaciones
- ENDOSDocumento5 páginasENDOSLaura Perez LandaAún no hay calificaciones
- ColecistografiaDocumento3 páginasColecistografiaMARIA MAGDALENA RODRIGUEZ GONZALEZAún no hay calificaciones
- Enteroscopia de empujeDocumento3 páginasEnteroscopia de empujeMateo MoralesAún no hay calificaciones
- Colecistografía OralDocumento22 páginasColecistografía Oralrafajsp167% (3)
- Comp 6 Guia BaristasApDocumento21 páginasComp 6 Guia BaristasApJoaquin ManriqueAún no hay calificaciones
- Endoscopia Digestiva AltaDocumento14 páginasEndoscopia Digestiva AltaMaria Camila Espitia SanchezAún no hay calificaciones
- Triptico Endo ColoscopíaDocumento2 páginasTriptico Endo Coloscopíajavieratricot0% (1)
- Panendoscopia Oral 2Documento5 páginasPanendoscopia Oral 2Anonymous dzGgIoFAún no hay calificaciones
- Frotis Con Tincion de Gram 1Documento38 páginasFrotis Con Tincion de Gram 1Katheryn HernandezAlvarezAún no hay calificaciones
- ApendicectomíaDocumento6 páginasApendicectomíaakerman568Aún no hay calificaciones
- Instructivo CMI - Colonoscopia (Tarde)Documento2 páginasInstructivo CMI - Colonoscopia (Tarde)egon BarönAún no hay calificaciones
- Practicas Carpeta Medios de ContrasteDocumento7 páginasPracticas Carpeta Medios de Contrastetuscopias.pedidosAún no hay calificaciones
- Cómo Se Hace Una Prueba de PapanicolauDocumento14 páginasCómo Se Hace Una Prueba de PapanicolauEarlyLaureanoAún no hay calificaciones
- IMAGENOLOGIADocumento11 páginasIMAGENOLOGIAPaula Vallejo AmayaAún no hay calificaciones
- Transito Intestinal NUEVODocumento4 páginasTransito Intestinal NUEVOJesús BazanAún no hay calificaciones
- Tema 5 (2) - Enfermería Módulo 2Documento26 páginasTema 5 (2) - Enfermería Módulo 2Daniela BenettAún no hay calificaciones
- Qué Es Una Gammagrafía HepáticaDocumento8 páginasQué Es Una Gammagrafía HepáticaKaren VallejoAún no hay calificaciones
- Esófago Estomago y DuodenoDocumento8 páginasEsófago Estomago y DuodenoLeslie Catalan GeissbühlerAún no hay calificaciones
- Endoscopia Jjjjy ElectrocardiogramaDocumento28 páginasEndoscopia Jjjjy ElectrocardiogramaKaticza Zapata YengleAún no hay calificaciones
- El ColonDocumento6 páginasEl ColonDenise DonisAún no hay calificaciones
- Gastroscopia: guía completa sobre la endoscopia digestiva altaDocumento24 páginasGastroscopia: guía completa sobre la endoscopia digestiva altaangelAún no hay calificaciones
- ColecistectomiaDocumento8 páginasColecistectomiajeviveAún no hay calificaciones
- ESOFAGOGASTROSDocumento4 páginasESOFAGOGASTROSNorma Beatris Fernandez AguilarAún no hay calificaciones
- Biopsia Dirigida Por ColposDocumento5 páginasBiopsia Dirigida Por ColposKatherine N. GonzálezAún no hay calificaciones
- Small Bowel Follow ThruDocumento4 páginasSmall Bowel Follow Thrubryamj.quizhpiAún no hay calificaciones
- COLONOSCOPIA Preparación NulytellyDocumento1 páginaCOLONOSCOPIA Preparación NulytellyAna Muñoa DuchateauAún no hay calificaciones
- Prostatectomía RadicalDocumento4 páginasProstatectomía RadicalKlever ValenciaAún no hay calificaciones
- VFSE Estudio EsófagoDocumento2 páginasVFSE Estudio EsófagoJuan CocaAún no hay calificaciones
- Cuidados de Efermeria Marisol MazaDocumento18 páginasCuidados de Efermeria Marisol MazaAliris Luz Villalobos BenitezAún no hay calificaciones
- MIELOGRAFIADocumento4 páginasMIELOGRAFIAYas DGAún no hay calificaciones
- HistetectomiaDocumento16 páginasHistetectomiaediliaAún no hay calificaciones
- Plan de Charla y Plan de VisitaDocumento6 páginasPlan de Charla y Plan de Visitamichell gomezAún no hay calificaciones
- EndosDocumento11 páginasEndosLuna UribeAún no hay calificaciones
- Enema OpacoDocumento3 páginasEnema OpacoJuan Manuel QuinteroAún no hay calificaciones
- B. Descripcion de Los Principales Estudios y Procedimientos de VisualizacionDocumento11 páginasB. Descripcion de Los Principales Estudios y Procedimientos de VisualizacionSonrisas Negativas100% (1)
- Tarea1 ECOGRAFIADocumento4 páginasTarea1 ECOGRAFIAkeren trigozoAún no hay calificaciones
- Diagnóstico y tratamiento de enfermedad intestinal inflamatoriaDocumento3 páginasDiagnóstico y tratamiento de enfermedad intestinal inflamatoriaDahiana CárdenasAún no hay calificaciones
- Trabajo 2do ParcialDocumento21 páginasTrabajo 2do ParcialAmbar PeraltaAún no hay calificaciones
- Tránsito EsofagogastroduodenalDocumento12 páginasTránsito Esofagogastroduodenalharlinson reyesAún no hay calificaciones
- Cirugias HisterectomíaDocumento52 páginasCirugias HisterectomíaFelipeAún no hay calificaciones
- Equipo 1 - Consideraciones Generales - DXIDocumento25 páginasEquipo 1 - Consideraciones Generales - DXIAndy Palomo MenaAún no hay calificaciones
- Cómo Se Realiza El Estudio de Tránsito IntestinalDocumento2 páginasCómo Se Realiza El Estudio de Tránsito IntestinalWendy PerezAún no hay calificaciones
- Serie EsfogagogastroduodenalDocumento6 páginasSerie EsfogagogastroduodenalAude PérezAún no hay calificaciones
- Tránsito EsofagogastroduodenalDocumento4 páginasTránsito EsofagogastroduodenalanaAún no hay calificaciones
- Small Bowel Follow ThruDocumento4 páginasSmall Bowel Follow ThruArturo GarciaAún no hay calificaciones
- COLPOSCOPÍADocumento21 páginasCOLPOSCOPÍAM Moran Janis100% (1)
- ApendicectomíaDocumento2 páginasApendicectomíadeboraAún no hay calificaciones
- Milagro EndoscopiaaDocumento6 páginasMilagro Endoscopiaasadith100% (1)
- Hoja Informativa Sobre La ColonosDocumento2 páginasHoja Informativa Sobre La ColonosFelix Coello CadavalAún no hay calificaciones
- PAE Colelitiasis JudáDocumento31 páginasPAE Colelitiasis Judájuda uitzAún no hay calificaciones
- Ud4 DietoDocumento31 páginasUd4 DietoAlexis CasAún no hay calificaciones
- Endoscopia Digestiva AltaDocumento2 páginasEndoscopia Digestiva AltaJose Luis Sanchez Garcia100% (1)
- Semiologia Diag. DispepsiaDocumento3 páginasSemiologia Diag. DispepsiaGabriel Saldarriaga MeraAún no hay calificaciones
- ESTRABISMODocumento11 páginasESTRABISMOMARGARITA ANORVE PEREZAún no hay calificaciones
- CATARATADocumento7 páginasCATARATAMARGARITA ANORVE PEREZAún no hay calificaciones
- MIOCARDIOPATÍASDocumento16 páginasMIOCARDIOPATÍASMARGARITA ANORVE PEREZAún no hay calificaciones
- EKG EKG: Registro de Actividad Eléctrica de Las Células CardiacaDocumento31 páginasEKG EKG: Registro de Actividad Eléctrica de Las Células CardiacaMARGARITA ANORVE PEREZAún no hay calificaciones
- E Studio SobreDocumento359 páginasE Studio SobreJavier SepulvedaAún no hay calificaciones
- Ortodoncia IDAP MonterreyDocumento13 páginasOrtodoncia IDAP MonterreyVianet ArredondoAún no hay calificaciones
- Folleto ColesterolDocumento2 páginasFolleto ColesterolDaniel ZapataAún no hay calificaciones
- Estudio Impacto Ambiental Atarjea BarrancaDocumento69 páginasEstudio Impacto Ambiental Atarjea BarrancavicenteAún no hay calificaciones
- Cavitacion Semana7Documento9 páginasCavitacion Semana7isabelAún no hay calificaciones
- Adulto Mayor Lic MauroDocumento3 páginasAdulto Mayor Lic MauroRa GuAún no hay calificaciones
- Todo Sobre La Leche Lo Toxica Que EsDocumento140 páginasTodo Sobre La Leche Lo Toxica Que EsKaren SalasAún no hay calificaciones
- Charla - Trabajos en AlturaDocumento1 páginaCharla - Trabajos en AlturaAlvaro Andres Bustamante Montenegro89% (9)
- Programa Naranja contra la violencia a la mujerDocumento2 páginasPrograma Naranja contra la violencia a la mujerMafe De la Cruz100% (1)
- Farmacologia de Los AnestesicosDocumento78 páginasFarmacologia de Los AnestesicosJenny CarreónAún no hay calificaciones
- 23 Técnicas de Masaje Tántrico para Practicar en MujeresDocumento25 páginas23 Técnicas de Masaje Tántrico para Practicar en MujeresKelvin Ramírez Martínez95% (20)
- Líquido Cefalorraquídeo ResumenDocumento12 páginasLíquido Cefalorraquídeo ResumenKAREN GARZA NEVAREZAún no hay calificaciones
- Cadena de Frio DisaDocumento110 páginasCadena de Frio DisaMaribel Yesenia Briones FigueroaAún no hay calificaciones
- Formulario internado médico pregradoDocumento1 páginaFormulario internado médico pregradoEfrain PeraltaAún no hay calificaciones
- EcgDocumento21 páginasEcgviyoswig12Aún no hay calificaciones
- Qué Sentimos y Cómo Reaccionamos Ante Las Diferentes Situaciones Que Nos Plantea La VidaDocumento4 páginasQué Sentimos y Cómo Reaccionamos Ante Las Diferentes Situaciones Que Nos Plantea La VidaYoleidy OrtegaAún no hay calificaciones
- Historia Clinica DermaDocumento3 páginasHistoria Clinica DermaJosé NayibAún no hay calificaciones
- GUÍAS DE TURISMO BorradorDocumento18 páginasGUÍAS DE TURISMO BorradorCanyoning CaquetáAún no hay calificaciones
- ComprensoresDocumento4 páginasComprensoresGerson IsidroAún no hay calificaciones
- Chouza Insua, Fisioterapia en El Paciente QuemadoDocumento7 páginasChouza Insua, Fisioterapia en El Paciente QuemadoCarol SuárezAún no hay calificaciones
- Biocomercio YaconDocumento11 páginasBiocomercio YaconBrian Guillermo BustamanteAún no hay calificaciones
- CLASE 1 Introduccion e Historia de La MicrobiologiaDocumento10 páginasCLASE 1 Introduccion e Historia de La MicrobiologiaAmos Instituto Superior en SaludAún no hay calificaciones
- DOCUMENTACIÓN para Abrir Bar-RestDocumento2 páginasDOCUMENTACIÓN para Abrir Bar-Restlachar2Aún no hay calificaciones
- Resonancia Lumbar DolorDocumento14 páginasResonancia Lumbar DolorJussef M. ValverdeAún no hay calificaciones
- Jin Ji Du LiDocumento3 páginasJin Ji Du LiAlvaro OrtizAún no hay calificaciones
- Entrenamiento de Fuerza y Potencia en Niños yDocumento54 páginasEntrenamiento de Fuerza y Potencia en Niños yGregoris MendezAún no hay calificaciones
- Ast Controlador de TraficoDocumento3 páginasAst Controlador de TraficoABEL AGUDELOAún no hay calificaciones
- Ruta Subiendo PDFDocumento2 páginasRuta Subiendo PDFWilliam Cabrera CastroAún no hay calificaciones
- Psicopatologia de La Atencion y ConcentracionDocumento9 páginasPsicopatologia de La Atencion y ConcentracionCharlt Charlt0% (1)
- Implantación embrionaria y desarrollo placentarioDocumento3 páginasImplantación embrionaria y desarrollo placentarioVero CvAún no hay calificaciones
- TDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosDe EverandTDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosCalificación: 4 de 5 estrellas4/5 (8)
- Terapia cognitiva: Conceptos básicos y profundizaciónDe EverandTerapia cognitiva: Conceptos básicos y profundizaciónCalificación: 5 de 5 estrellas5/5 (1)
- Psiconeuroinmunología para la práctica clínicaDe EverandPsiconeuroinmunología para la práctica clínicaCalificación: 5 de 5 estrellas5/5 (4)
- Fisiopatología de las enfermedades cardiovascularesDe EverandFisiopatología de las enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- Genética general: Libro de textoDe EverandGenética general: Libro de textoCalificación: 4.5 de 5 estrellas4.5/5 (11)
- Manual para la administración de medicamentos desde el proceso de atención de enfermería: Un enfoque para la seguridad del pacienteDe EverandManual para la administración de medicamentos desde el proceso de atención de enfermería: Un enfoque para la seguridad del pacienteCalificación: 2.5 de 5 estrellas2.5/5 (4)
- Sistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)De EverandSistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)Calificación: 5 de 5 estrellas5/5 (9)
- Ansiedad infantil. Los trastornos explicados a los padresDe EverandAnsiedad infantil. Los trastornos explicados a los padresCalificación: 4.5 de 5 estrellas4.5/5 (25)
- Muchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)De EverandMuchas Vidas, Muchos Sabios (Many Lives, Many Masters): (Many Lives, Many Masters)Calificación: 4 de 5 estrellas4/5 (475)
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- Trauma, miedo y amor: Hacia una autonomía interior con la ayuda de las constelacionesDe EverandTrauma, miedo y amor: Hacia una autonomía interior con la ayuda de las constelacionesCalificación: 1 de 5 estrellas1/5 (1)
- Póngase En Forma Sin Salir De Su CasaDe EverandPóngase En Forma Sin Salir De Su CasaCalificación: 4.5 de 5 estrellas4.5/5 (4)
- El autismo: Reflexiones y pautas para comprenderlo y abordarloDe EverandEl autismo: Reflexiones y pautas para comprenderlo y abordarloCalificación: 4 de 5 estrellas4/5 (7)
- El libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)De EverandEl libro conciso de la punción seca: Manual del terapeuta para las aplicaciones en los puntos gatillo miofasciales (Color)Calificación: 3 de 5 estrellas3/5 (2)
- Terapia de vidas pasadas: Un camino hacia la luz del alma. Técnica y prácticaDe EverandTerapia de vidas pasadas: Un camino hacia la luz del alma. Técnica y prácticaCalificación: 4.5 de 5 estrellas4.5/5 (11)
- Puntos gatillo y cadenas musculares funcionales en osteopatía y terapia manual (Bicolor)De EverandPuntos gatillo y cadenas musculares funcionales en osteopatía y terapia manual (Bicolor)Calificación: 4.5 de 5 estrellas4.5/5 (23)
- Fundamentos de medicina tradicional chinaDe EverandFundamentos de medicina tradicional chinaCalificación: 4.5 de 5 estrellas4.5/5 (5)
- Puntos gatillo y puntos acupunturales (Color)De EverandPuntos gatillo y puntos acupunturales (Color)Calificación: 4.5 de 5 estrellas4.5/5 (13)
- Prescripción de ejercico físico para la saludDe EverandPrescripción de ejercico físico para la saludCalificación: 5 de 5 estrellas5/5 (1)
- El concepto Mulligan de terapia manual (Color)De EverandEl concepto Mulligan de terapia manual (Color)Calificación: 5 de 5 estrellas5/5 (3)
- Dieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasDe EverandDieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasCalificación: 4 de 5 estrellas4/5 (9)