Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Ansiedad y Depresión
Ansiedad y Depresión
Cargado por
Silvia Chero Ñiquen0 calificaciones0% encontró este documento útil (0 votos)
8 vistas3 páginasEl documento describe los efectos psicológicos del aislamiento social debido a la pandemia de COVID-19, incluido el aumento de la ansiedad, depresión y alteración del sueño. También analiza factores de riesgo como el género femenino, bajos ingresos, falta de apoyo social y uso frecuente de redes sociales. Los trabajadores de la salud enfrentan mayores riesgos debido a la exposición al virus y la carga de trabajo, y a menudo experimentan discriminación.
Descripción original:
Título original
ansiedad y depresión
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEl documento describe los efectos psicológicos del aislamiento social debido a la pandemia de COVID-19, incluido el aumento de la ansiedad, depresión y alteración del sueño. También analiza factores de riesgo como el género femenino, bajos ingresos, falta de apoyo social y uso frecuente de redes sociales. Los trabajadores de la salud enfrentan mayores riesgos debido a la exposición al virus y la carga de trabajo, y a menudo experimentan discriminación.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
8 vistas3 páginasAnsiedad y Depresión
Ansiedad y Depresión
Cargado por
Silvia Chero ÑiquenEl documento describe los efectos psicológicos del aislamiento social debido a la pandemia de COVID-19, incluido el aumento de la ansiedad, depresión y alteración del sueño. También analiza factores de riesgo como el género femenino, bajos ingresos, falta de apoyo social y uso frecuente de redes sociales. Los trabajadores de la salud enfrentan mayores riesgos debido a la exposición al virus y la carga de trabajo, y a menudo experimentan discriminación.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 3
En esta situación actual de confinamiento en el hogar a nivel mundial debido al
brote de COVID-19, la gran mayoría de las personas están expuestas a
situaciones estresantes sin precedentes durante un período de tiempo
indeterminado. Esto no solo puede aumentar los niveles de estrés, ansiedad y
depresión durante el día, sino también interrumpir el sueño.
Es importante destacar que, dado el papel clave del sueño en la regulación de
las emociones, la alteración de los patrones de sueño puede tener un impacto
directo en el desempeño emocional del día siguiente. Varios factores pueden
estar asociados a la respuesta normal al estrés en forma de manifestaciones
de depresión y ansiedad en pacientes en cuarentena por pandemia. La
sensación de pérdida de control es frecuente en este contexto porque, muchas
veces, los individuos carecen de certeza sobre el resultado final o sobre
cuándo terminará la crisis. Esa sensación de incertidumbre, así como las
restricciones derivadas del aislamiento social preventivo, la posibilidad de que
todos los planes futuros cambien drásticamente y la separación repentina del
contexto social o familiar, son catalizadores frecuentes de depresión y
ansiedad. Estas condiciones clínicas, en circunstancias de aislamiento social,
pueden ocurrir como parte de un trastorno adaptativo o una reacción de ajuste
que, en muchos casos, no amerita tratamiento farmacológico. Se ha estipulado
una prevalencia de TDM de un 7 % después de un brote. Se ha sugerido una
prevalencia del 7% de MDD después de un brote. Otros estudios han
demostrado que entre el 10 y el 35 % de los sobrevivientes del SARS-CoV
exhibieron síntomas que sugerían ansiedad, depresión o ambos durante la fase
de recuperación temprana, mientras que cerca del 44 % de los sobrevivientes
con algún tipo de trastorno psiquiátrico tenían un trastorno depresivo. Los
factores de riesgo propuestos incluyen: sexo femenino, nivel socioeconómico
bajo, conflictos interpersonales, uso frecuente de las redes sociales, baja
resiliencia y falta de apoyo social.
En cuanto al estigma social, durante el brote de SARS-CoV, cerca del 20% de
la población relacionada con la salud percibió discriminación por parte de
algunas de las personas con las que interactuaba. Específicamente en
Singapur, hasta el 49% de los trabajadores de la salud tenían percepciones
similares al interactuar con la población general.
Con respecto a la disposición y la capacidad para venir a trabajar durante
eventos catastróficos, una encuesta realizada entre el personal médico en
Nueva York encontró que una mayor proporción de profesionales se
presentaría a trabajar en el servicio de salud en circunstancias como una
tormenta de nieve (80%) o un desastre natural (84 %) y estaban menos
dispuestos a ir a trabajar en circunstancias asociadas con el riesgo personal
percibido, como el brote de SARS-CoV (48 %), un peligro radiológico (57 %) o
un evento químico (68 %). Cabe señalar que una de las medidas que ha
permitido que los profesionales de la salud se sientan más seguros en sus
lugares de trabajo y que contribuye a su sensación de bienestar es la
disponibilidad de equipos de protección personal (EPP). Se encontró que estas
personas estarían más dispuestas a trabajar durante un evento catastrófico si
contaran con los EPP adecuados, dado que la percepción de riesgo personal o
de riesgo para sus familias es uno de los factores que más influye en la
disposición a presentarse a trabajar en esas situaciones. Tanto durante el brote
de SARS-CoV como durante la actual pandemia de COVID-19, uno de los
determinantes de la alta tasa de reacciones de ajuste y enfermedades
psiquiátricas es la naturaleza de un virus nuevo, altamente contagioso y de
comportamiento impredecible que ha requerido de asistencia social obligatoria.
aislamiento y que, además, supone una amenaza inminente para la vida y la
salud física (del personal sanitario) y crea el miedo a la contaminación cruzada
de familiares y amigos. Además, durante la práctica clínica, los médicos se
enfrentan a dilemas profesionales debido a la falta de recursos y al número
desproporcionado de casos clínicos, lo que aumenta el nivel de estrés.
DEPRESIÓN
La depresión es un trastorno multifactorial y las personas afectadas son
propensas a cambios de humor y sentimientos de tristeza. Las tendencias
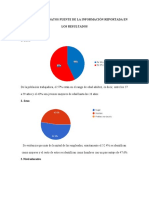
mostraron que la mayoría de los encuestados respondieron a la pregunta "Me
siento triste o vacío" como "a veces" (61,34 %); de igual manera, en la pregunta
"No tengo motivación para hacer cosas", la opción más elegida fue "a veces"
(48,59 %). %), seguido de "siempre" (6,85%) y "nunca" (28,59%).
ANSIEDAD
Cuando hablamos de COVID-19, existe el miedo, ya sea por la posibilidad de
contagiarse o porque un familiar o amigo cercano pueda contraer la
enfermedad y fallecer, esto no incluye factores estresantes incluyendo
cuestiones laborales. En el caso de las preocupaciones económicas, las
opciones más elegidas fueron: “a veces” (42,82 %), “a menudo” (26,04 %) y
“siempre” (20,54 %) combinadas para el 89,4 %, lo que indica que la mayoría
de los encuestados se preocupan por su situación económica. situación.
Sin embargo, en la pregunta "Me preocupa que me pase algo malo", las
opciones más elegidas fueron "a veces" (45,77%) y "nunca" (40,4%), lo que
indica que esta pregunta no es un estresor generalizado. encuestados. Por el
contrario, se les preguntó si les hacía sentir más cómodos realizando
actividades laborales y escolares en línea donde sólo 22.3% marcó que no,
denotando que bastantes personas prefieren estar en casa.
También podría gustarte
- El Evangelio Esenio de La Paz 1Documento6 páginasEl Evangelio Esenio de La Paz 1bontes67Aún no hay calificaciones
- La Medicina de Los AbuelosDocumento47 páginasLa Medicina de Los Abuelosjacknewman870100% (1)
- Act - 3.1 - Velis - Flores - Análisis de Caso Sujeto de EstudioDocumento6 páginasAct - 3.1 - Velis - Flores - Análisis de Caso Sujeto de EstudioLorena50% (2)
- Satanael El Ángel Dios CaídoDocumento20 páginasSatanael El Ángel Dios CaídoGnosisuichirtaps Gnosisamaeleanz100% (2)
- Health, Aging & End of Life. Vol. 6 2021: Revista Internacional de InvestigaciónDe EverandHealth, Aging & End of Life. Vol. 6 2021: Revista Internacional de InvestigaciónAún no hay calificaciones
- Salud Mental en Epocas de PandemiaDocumento22 páginasSalud Mental en Epocas de PandemiaEduardo Rodriguez VargasAún no hay calificaciones
- TDR para Elaboracion de Expediente Tecncio de Llullucha CcochaDocumento6 páginasTDR para Elaboracion de Expediente Tecncio de Llullucha CcochaWagner A. Carrera AndiaAún no hay calificaciones
- Sesión 01 - Mat - Competencia Resuele Problemas de Gestión de Datos e Incertidumbre - 2023Documento11 páginasSesión 01 - Mat - Competencia Resuele Problemas de Gestión de Datos e Incertidumbre - 2023Yuliana Diaz Lozada100% (1)
- La Pandemia Ocasionada Por El COVIDDocumento4 páginasLa Pandemia Ocasionada Por El COVIDBlanca SánchezAún no hay calificaciones
- CovidDocumento14 páginasCovidpaolaAún no hay calificaciones
- Covid en MexicoDocumento4 páginasCovid en Mexicoyhrfjyfytd kuryutruytruy6Aún no hay calificaciones
- AnsiedadDocumento11 páginasAnsiedadElena MorenoAún no hay calificaciones
- 5 B Equipo 8 Impacto en La Salud MentalDocumento80 páginas5 B Equipo 8 Impacto en La Salud Mentalaxelalejandro301910barcaAún no hay calificaciones
- Impacto de La Covid - 19 Sobre La Salud MentalDocumento8 páginasImpacto de La Covid - 19 Sobre La Salud MentalRichard HernándezAún no hay calificaciones
- Trabajo de InvestigaciónDocumento8 páginasTrabajo de InvestigaciónJhosiitaVasquezAún no hay calificaciones
- Rodante, Bellotti, 2020 - El Impacto Psicológico de La Pandemia Por COVID-19 en Profesionales de La Salud de Buenos Aires.Documento28 páginasRodante, Bellotti, 2020 - El Impacto Psicológico de La Pandemia Por COVID-19 en Profesionales de La Salud de Buenos Aires.Melina BellottiAún no hay calificaciones
- Depresion Por Pandemia Diseño de InvestigacionDocumento22 páginasDepresion Por Pandemia Diseño de InvestigacionKarlybeth Ceròn ToxquiAún no hay calificaciones
- Diagnóstico Situacional MejoradoDocumento20 páginasDiagnóstico Situacional MejoradoAlejandro Cruz AguirreAún no hay calificaciones
- Ansiedad y Depresión en Los Hogares Mexicanos Frente A Los Retos Del COVID-19Documento4 páginasAnsiedad y Depresión en Los Hogares Mexicanos Frente A Los Retos Del COVID-19Daisy LunaAún no hay calificaciones
- Transtornos Por PandemiaDocumento3 páginasTranstornos Por PandemiaPERLA PRECIOSA MARIA CASTILLO PALACIOSAún no hay calificaciones
- Trabajo InvestigativoDocumento12 páginasTrabajo InvestigativoZackAún no hay calificaciones
- Afectaciones Osicologicas en La Pandemia Covid 19Documento11 páginasAfectaciones Osicologicas en La Pandemia Covid 19mildreth quiroz gutierrezAún no hay calificaciones
- La Ansiedad Por La SaludDocumento3 páginasLa Ansiedad Por La SaludAriana TerronesAún no hay calificaciones
- Jahaly Montaño COVIDDocumento5 páginasJahaly Montaño COVIDRichard OrellanaAún no hay calificaciones
- Anexo 3 Base de Datos Fuente de La Información Reportada en Los ResultadosDocumento15 páginasAnexo 3 Base de Datos Fuente de La Información Reportada en Los ResultadosAngie Tatiana Molina MillaresAún no hay calificaciones
- Cómo Impactó El Covid en La Salud Mental en EcuadorDocumento6 páginasCómo Impactó El Covid en La Salud Mental en EcuadorDayana Mishel Garcia LopezAún no hay calificaciones
- Ensayo Sobre El Impacto Social Psicológico de La PandemiaDocumento4 páginasEnsayo Sobre El Impacto Social Psicológico de La PandemiaTamara Jara CuentasAún no hay calificaciones
- Trabajo Independiente FarmacologiaDocumento4 páginasTrabajo Independiente FarmacologiaValentina BermudezAún no hay calificaciones
- Sintomatología y Efectos Psicológicos en Personas Sobrevivientes de La COVID-19Documento27 páginasSintomatología y Efectos Psicológicos en Personas Sobrevivientes de La COVID-19Marinee JuarezAún no hay calificaciones
- Analisis ArgumentativoDocumento3 páginasAnalisis ArgumentativoANAOLLY MERCEDES VALDEZ RETOAún no hay calificaciones
- La Ansiedad en Tiempos de PandemiaDocumento7 páginasLa Ansiedad en Tiempos de PandemiaPaola VargasAún no hay calificaciones
- Salud Mental Durante La Pandemia de COVIDDocumento6 páginasSalud Mental Durante La Pandemia de COVIDSheila Patricia Castro ErazoAún no hay calificaciones
- El Impacto Psicológico de La Pandemia (The Lancet)Documento6 páginasEl Impacto Psicológico de La Pandemia (The Lancet)Gema Sánchez Sánchez-RicoAún no hay calificaciones
- ARTÍCULO Dra Judith MontielDocumento7 páginasARTÍCULO Dra Judith MontielJudith MontielAún no hay calificaciones
- Ensayo KayDocumento6 páginasEnsayo KaySamuel LombardoAún no hay calificaciones
- Prevalencia Del Sindrome 3Documento26 páginasPrevalencia Del Sindrome 3selymar Mata NuezAún no hay calificaciones
- 1 Impacto Psicologico ResilienciaDocumento10 páginas1 Impacto Psicologico ResilienciaDaniel ReyesAún no hay calificaciones
- Documento Recomendaciones AACC Efectos Psicológicos Aislamiento Por Cuarentena COVID 19Documento12 páginasDocumento Recomendaciones AACC Efectos Psicológicos Aislamiento Por Cuarentena COVID 19Trinni GuzmanAún no hay calificaciones
- Trabajo de Investigación de Psicopatología IvDocumento16 páginasTrabajo de Investigación de Psicopatología IvClaudine Luján Dávalos RamírezAún no hay calificaciones
- Trabajo FinalDocumento7 páginasTrabajo FinalMaría Elena Valerio AquinoAún no hay calificaciones
- Discusion 1Documento3 páginasDiscusion 1JUDYAún no hay calificaciones
- Capitulo 1 DefinitivoDocumento7 páginasCapitulo 1 Definitivofrancelis veraAún no hay calificaciones
- Retos Psicologicos y El COVID-19Documento4 páginasRetos Psicologicos y El COVID-19angelicaAún no hay calificaciones
- Panel Estres Postraumatico en PandemiaDocumento9 páginasPanel Estres Postraumatico en PandemiaJames Arauz DelgadoAún no hay calificaciones
- Covid-19 y Bienestar JuvenilDocumento4 páginasCovid-19 y Bienestar JuvenilMARIO ALVARADOAún no hay calificaciones
- Informe Psquis Noris Leon2020Documento4 páginasInforme Psquis Noris Leon2020Leannys LeónAún no hay calificaciones
- Estado Del Arte - Impacto en La Salud Mental de Adultos Mayores en Panamá, Durante El COVID-19Documento10 páginasEstado Del Arte - Impacto en La Salud Mental de Adultos Mayores en Panamá, Durante El COVID-19Batista DianethAún no hay calificaciones
- Actividad 2Documento3 páginasActividad 2Cristofer OrtizAún no hay calificaciones
- Frente A Pandemia Por La Covid 19 Cuál Es El Rol Fundamental Del Profesional de Enfermería en Salud MentalDocumento7 páginasFrente A Pandemia Por La Covid 19 Cuál Es El Rol Fundamental Del Profesional de Enfermería en Salud MentalUnatalpucha LAún no hay calificaciones
- Trastornos de Ansieda1Documento9 páginasTrastornos de Ansieda1Susan MarieAún no hay calificaciones
- Monografía Del Estudio Sobre Salud Mental y Las Crisis de Ansiedad en Personas Afectadas Por La Covid-19 en El PerúDocumento10 páginasMonografía Del Estudio Sobre Salud Mental y Las Crisis de Ansiedad en Personas Afectadas Por La Covid-19 en El PerúAdolfo SantamaríaAún no hay calificaciones
- Depresión en La PandemiaDocumento4 páginasDepresión en La PandemiaJaeni LeonAún no hay calificaciones
- Salud Mental Del Medico en La Pandemia PDFDocumento15 páginasSalud Mental Del Medico en La Pandemia PDFAlejandro Carvallo MachadoAún no hay calificaciones
- Contenido para Proyecto NatoDocumento8 páginasContenido para Proyecto NatoAlison LizitaAún no hay calificaciones
- Trastornos Psicológicos y Consecuencias Emocionales Post - Pandemia (PP)Documento20 páginasTrastornos Psicológicos y Consecuencias Emocionales Post - Pandemia (PP)29. NOYOLA SALGADO ANA FERNANDA 2CAún no hay calificaciones
- Parte 2 Desarrollo TesisDocumento6 páginasParte 2 Desarrollo TesisMartin AlexAún no hay calificaciones
- Depresión en Profesionales de La Salud Post PandemiaDocumento10 páginasDepresión en Profesionales de La Salud Post PandemiaAisa ArauzAún no hay calificaciones
- Salud Mental en La Infancia y La Adolescencia COVID 19Documento34 páginasSalud Mental en La Infancia y La Adolescencia COVID 19Susy Ruth Quispe SucnoAún no hay calificaciones
- Estres OcasRodriguez LinaDocumento18 páginasEstres OcasRodriguez LinaMary Ann Rodriguez EscobedoAún no hay calificaciones
- Diagnóstico SituacionalDocumento21 páginasDiagnóstico SituacionalAlejandro Cruz Aguirre100% (1)
- Artículo Investigacion CualitativaDocumento13 páginasArtículo Investigacion CualitativaMagico MagicoAún no hay calificaciones
- Investigacion - SeminarioDocumento3 páginasInvestigacion - SeminarioLourensAún no hay calificaciones
- CoreaDocumento6 páginasCoreaAna Lucia Barrientos NavarroAún no hay calificaciones
- Marco Teorico 2Documento11 páginasMarco Teorico 2Yeiri JuarezAún no hay calificaciones
- 1887 Salud MentalDocumento4 páginas1887 Salud MentalPsiquiatría UdeCAún no hay calificaciones
- Seminario Sesión 8 Lect. Pandemia y EmocionesDocumento5 páginasSeminario Sesión 8 Lect. Pandemia y EmocionesClara Ramos CerranoAún no hay calificaciones
- Antena Directiva Palombo PDFDocumento10 páginasAntena Directiva Palombo PDFAriel BecerraAún no hay calificaciones
- Qué Es La Geografía UrbanaDocumento4 páginasQué Es La Geografía UrbanaDiego Castillo CarriónAún no hay calificaciones
- 5 - Herramientas y Equipos Eléctricos MenoresDocumento2 páginas5 - Herramientas y Equipos Eléctricos MenoresAndrés ChacónAún no hay calificaciones
- Índice de Marginación 2020Documento153 páginasÍndice de Marginación 2020Iván Alejandro Saucedo VázquezAún no hay calificaciones
- Pomada SDocumento2 páginasPomada SDey Rafael Portuguez100% (1)
- Perfil Del Alemán Que Visita Perú 2018Documento2 páginasPerfil Del Alemán Que Visita Perú 2018alexlear1Aún no hay calificaciones
- Clase 2 - Espacio y Tiempo - OrtizDocumento6 páginasClase 2 - Espacio y Tiempo - OrtizBri FarAún no hay calificaciones
- Canino y FelinoDocumento22 páginasCanino y FelinoMatthew BrooksAún no hay calificaciones
- Como Tener Relaciones Estables MultiplesDocumento12 páginasComo Tener Relaciones Estables MultiplesAquiles LopezAún no hay calificaciones
- Preguntas Diseno FactorialesDocumento6 páginasPreguntas Diseno FactorialesAlberto Carranza100% (1)
- VaselinaDocumento1 páginaVaselinaGerman Arrieta ZapaAún no hay calificaciones
- Pae CatarroDocumento7 páginasPae CatarroJazmin Simeón IbañezAún no hay calificaciones
- Lectura4 Capítulo11Documento39 páginasLectura4 Capítulo11Juan TiradoAún no hay calificaciones
- Palabras Básicas Español-PortuguésDocumento20 páginasPalabras Básicas Español-PortuguésDaniel RoaAún no hay calificaciones
- Cómo Se Miden InterruptoresDocumento2 páginasCómo Se Miden InterruptoresMelissaRenéeAún no hay calificaciones
- Tabla de Datos Técnicos Garantizados POSTES DE CONCRETO 15/400/210/435Documento52 páginasTabla de Datos Técnicos Garantizados POSTES DE CONCRETO 15/400/210/435Eddy Julca HernandezAún no hay calificaciones
- Ejercicios Solubilidad 2Documento6 páginasEjercicios Solubilidad 2nayeliAún no hay calificaciones
- Calentamiento EtapasDocumento46 páginasCalentamiento Etapasjorge pereiraAún no hay calificaciones
- ErpesDocumento3 páginasErpesAnonymous 1MirkQwAún no hay calificaciones
- Expediente Tecnico de Mejoramiento de Vivienda RuralDocumento56 páginasExpediente Tecnico de Mejoramiento de Vivienda RuralRonald Carrasco SiancasAún no hay calificaciones
- Apuntes de MecanografíaDocumento20 páginasApuntes de MecanografíacarmenAún no hay calificaciones
- Indice de Volumen Fisico de La Produccion ManufactureraDocumento2 páginasIndice de Volumen Fisico de La Produccion ManufactureraJuan PizarroAún no hay calificaciones
- Fármaco ATBsDocumento69 páginasFármaco ATBsjhonantanaguiarAún no hay calificaciones
- Trabajo Final 27-06-2021Documento40 páginasTrabajo Final 27-06-2021Gabriela garciaAún no hay calificaciones