Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Caso Clinico Efec. Colat. Del Beta 2 Adrenergicos..
Caso Clinico Efec. Colat. Del Beta 2 Adrenergicos..
Cargado por
Abigail Mariños Azañero0 calificaciones0% encontró este documento útil (0 votos)
4 vistas4 páginasTítulo original
CASO CLINICO EFEC. COLAT. DEL BETA 2 ADRENERGICOS.. (1)
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
4 vistas4 páginasCaso Clinico Efec. Colat. Del Beta 2 Adrenergicos..
Caso Clinico Efec. Colat. Del Beta 2 Adrenergicos..
Cargado por
Abigail Mariños AzañeroCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 4
UNIVERSIDAD PRIVADA ANTENOR ORREGO
FACULTAD DE CIENCIAS DE LA SALUD
EFECTOS COLATERALES DE LOS ESTIMULANTES BETA 2 ADRENERGICOS
CASO CLÍNICO
Paciente secundigesta, caucásica, de 35 años, extranjera, de visita en
nuestro país. Como antecedentes personales presentaba un cuadro de
asma desde la infancia-adolescencia que requería tratamiento con
betamiméticos inhalados y por el cual no había necesitado asistencia en
urgencias en ningún momento de su vida. De sus antecedentes
familiares destacaba: su madre, asmática, había tenido diversos
episodios de broncospasmo grave, que habían requerido ingreso
hospitalario, y había tenido un parto normal anterior, con un hijo que
vivía sano. En la semana 32 de gestación comenzó con un episodio
progresivo de tos y expectoración mucoverdosa, que desembocó en un
cuadro de broncospasmo importante, por el cual es derivada a nuestro
centro. A su ingreso, la paciente mostraba un buen estado general;
estaba consciente y orientada, normocoloreada y normohidratada.
Como constantes vitales presentaba: presión arterial (PA) 120/60
mmHg; frecuencia cardíaca (FC) de 80 latidos/min; frecuencia
respiratoria (FR) de 25 respiraciones/min y temperatura de 37 °C. A la
auscultación de los campos pulmonares se identificaban sibilancias
múltiples generalizadas por ambos campos, con murmullo vesicular
conservado. En la exploración obstétrica presentaba un cérvix uterino
sin modificaciones, una altura uterina de 32 cm y unos tonos fetales
normales. En la ecografía obstétrica se evidenció un feto vivo en
situación longitudinal y presentación cefálica, somatometría
correspondiente con amenorrea, placenta normoinserta, tipo I de la
clasificación de Grannum, e índice de líquido amniótico medido con la
técnica de Phelam de 13 cm. El registro cardiotocográfico a su ingreso
fue normal, con un feto reactivo y adinamia uterina. Durante su estancia
en urgencias inició un empeoramiento progresivo del estado general
con aumento de la disnea, que precisó de tratamiento enérgico con
metilprednisona por vía intravenosa, betamiméticos inhalados,
betamiméticos por vía subcutánea, adrenalina por vía subcutánea y
oxigenoterapia. Pese al tratamiento instaurado, continuó el
empeoramiento franco del estado general; la paciente se encontraba
taquicárdica, taquipneica, con intensa depresión inspiratoria, dificultad
para la pronunciación de monosílabos y cianosis perilabial. Presentó
además: PA 150/95 mmHg, FC 150 latidos/min, FR 44
respiraciones/min y pulso paradójico con descenso de más de 15 mmHg
de PA sistólica con la inspiración. En la auscultación pulmonar
continuaban las múltiples sibilancias en ambos campos pulmonares.
Con el diagnóstico de cuadro de asma grave con criterios de estatus
asmático, se derivó a la paciente a la unidad de medicina intensiva de
nuestro complejo hospitalario. En esa unidad fue imperiosa la necesidad
de intubación orotraqueal y el inicio de ventilación mecánica por la
situación de estatus asmático. En los subsiguientes días la paciente
permaneció muy inestable, con cuadros de desaturación de la fracción
de oxígeno hasta un 70-80%, con intolerancia al estímulo externo y a la
movilización, con ventilación a alta frecuencia tras la producción de
enfisemas subcutáneos, por lo que permanecía sedada con dosis altas
de propofol y midazolam. Los registros fetales pasaron a ser
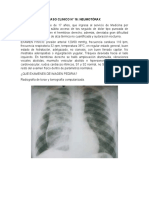
taquicárdicos, no reactivos y no desacelerativos (figs. 1 y 2). Estos
registros se correlacionaron con la medicación que recibía la paciente.
Tras 7-8 días de inestabilidad, se inició una ligera tendencia a la
estabilidad y, dado el menor riesgo materno tras la mejoría, se decidió
la extracción fetal, con la finalidad de mejorar la función respiratoria
materna y evitar posibles efectos en el bienestar fetal. En semana 33 +
5 días se realizó una cesárea tipo Pfannestiel, sin incidencias. Nació un
feto de 2.450 g de peso, con una puntuación en la prueba de Apgar de
5/9 y buena adaptación cardiorrespiratoria a la vida neonatal. En el
postoperatorio, la paciente inició una importante mejoría; se
normalizaron la FC, la FR y el porcentaje de saturación de oxígeno, por
lo que requirió dosis menores de sedación y menor frecuencia de
ventilación asistida, y pudo extubarse 48 h tras la cesárea. Desde el
momento de la extubación se produjo una mejoría total hasta la
restauración del estado general de la paciente ad íntegrum.
Figura 1.Registro cardiotocográfico: destaca la taquicardia fetal con
disminución de la variabilidad.
Figura 2.Registro cardiotocográfico: destaca la taquicardia fetal con
disminución de la variabilidad.
Cuestionario:
1.Mencione las alteraciones clínicas que presenta la paciente: signos y
Síntomas.
2.Identifique los problemas de salud de la paciente.
3.Analice las probables causas de los problemas de salud de la
Paciente.
4. Mencione los fármacos utilizados en el tratamiento.
5. Explique el mecanismo de acción de los fármacos beta 2
adrenérgicos.
6. Explique el efecto de los fármacos beta 2 adrenérgicos a nivel de
Los bronquios y útero.
7. ¿Cuáles son los mecanismos fisiopatológicos que relacionan el
asma bronquial con resultados perinatales adversos?
8. ¿Qué complicaciones obstétricas se podrían presentar en la paciente
con asma bronquial?
9. Explique las medidas de precaución que se podrían tomar con la
paciente.
También podría gustarte
- Cancer de Cuello UterinoDocumento15 páginasCancer de Cuello UterinoEva Maria Jimenez AraujoAún no hay calificaciones
- Aborto, Menopausia y ClimaterioDocumento8 páginasAborto, Menopausia y ClimaterioEva Maria Jimenez Araujo100% (1)
- Caso 3Documento3 páginasCaso 3JESUS LOSADAAún no hay calificaciones
- Caso 1 - Bioseguridad-1Documento1 páginaCaso 1 - Bioseguridad-1Matheus Chavez SolariAún no hay calificaciones
- CASO CLINICO - Afecciones RespiratoriasDocumento12 páginasCASO CLINICO - Afecciones RespiratoriasAbigail Mariños Azañero0% (1)
- Caso Clinico 11Documento4 páginasCaso Clinico 11tomvan3Aún no hay calificaciones
- Guía de Tarea Aplicativa de Propedeutica Obstétrica 2022 - 20Documento6 páginasGuía de Tarea Aplicativa de Propedeutica Obstétrica 2022 - 20Erick Rojas Vera100% (1)
- Sesion 14 - Caso 9Documento23 páginasSesion 14 - Caso 9LUIS ERIK TACANGA RODRIGUEZAún no hay calificaciones
- Fármaco - Caso Clínico Antinflamatorio No EsteroideoDocumento2 páginasFármaco - Caso Clínico Antinflamatorio No Esteroideosarai villenaAún no hay calificaciones
- Presentación Edinson Larco LeónDocumento10 páginasPresentación Edinson Larco LeónSara ParedesAún no hay calificaciones
- Caso Clínico AsfixiaDocumento1 páginaCaso Clínico AsfixiaCaamila Gonzalez OrellanaAún no hay calificaciones
- S5 FARMACÓLOGIA DiapositivaDocumento17 páginasS5 FARMACÓLOGIA DiapositivaMIRELLA IDALIT GUTIERREZ MIRANDAAún no hay calificaciones
- Sufrimiento FetalDocumento4 páginasSufrimiento FetalAlejandra Avalos PachecoAún no hay calificaciones
- Guion de Primeros Auxilios 20-07-21Documento4 páginasGuion de Primeros Auxilios 20-07-21Juan Carlos Mamani BravoAún no hay calificaciones
- Extracción de Cuerpo ExtrañoDocumento9 páginasExtracción de Cuerpo ExtrañoXimena JaramilloAún no hay calificaciones
- SEMANA 10 - Caso ClínicoDocumento15 páginasSEMANA 10 - Caso ClínicoAbigail Mariños AzañeroAún no hay calificaciones
- Farmacología Semana 7Documento9 páginasFarmacología Semana 7LEISI EDELVIRA SIMON VALDIVIEZOAún no hay calificaciones
- Caso Clínico - Gastrosquisis. Equipo 5.Documento5 páginasCaso Clínico - Gastrosquisis. Equipo 5.INES ABIGAIL TASIN MARQUEZAún no hay calificaciones
- Antipaludicos PPT Abril 2018 CNMBDocumento59 páginasAntipaludicos PPT Abril 2018 CNMBCarolValentina100% (1)
- Anafilaxia y Shock AnafilacticoDocumento5 páginasAnafilaxia y Shock AnafilacticoBeymar Benjamin Montecinos Fernandez100% (1)
- Caso Clinico 16-19Documento8 páginasCaso Clinico 16-19Bremel Gallegos SegundoAún no hay calificaciones
- Cuadro Comparativos Citologia Vs Acido AceticoDocumento4 páginasCuadro Comparativos Citologia Vs Acido AceticoDiana Castelblanco RuedaAún no hay calificaciones
- 2 Clase Ectoscopia Generalidades BiotiposDocumento8 páginas2 Clase Ectoscopia Generalidades BiotiposruthAún no hay calificaciones
- Caso Clinico Shock AnafilacticoDocumento2 páginasCaso Clinico Shock AnafilacticoLEISI EDELVIRA SIMON VALDIVIEZOAún no hay calificaciones
- Infografía - Prevencion de Eventos AdversosDocumento1 páginaInfografía - Prevencion de Eventos AdversosVivi D ArknessAún no hay calificaciones
- Ganglio Linfatico FinalDocumento82 páginasGanglio Linfatico FinalIvonneFrostAún no hay calificaciones
- Guia de Esputo y Líquido Seminal - Lab de Fluidos Biologicos Winnifer Baez Vargas 100549844 Seccion 05Documento3 páginasGuia de Esputo y Líquido Seminal - Lab de Fluidos Biologicos Winnifer Baez Vargas 100549844 Seccion 05WinniAún no hay calificaciones
- Examen Físico y ComplementarioDocumento3 páginasExamen Físico y ComplementarioFinees PerezAún no hay calificaciones
- Minsa-Placenta Previa y Desprendimiento Prematuro MembranaDocumento8 páginasMinsa-Placenta Previa y Desprendimiento Prematuro MembranaManu TruxAún no hay calificaciones
- Consejeria Planificacion Familiar - EnfermeriaDocumento16 páginasConsejeria Planificacion Familiar - Enfermeriamarielbernaola100% (1)
- AnemiaDocumento25 páginasAnemiaMiloxz Vp0% (1)
- Caso Corregido de Hbp-Grupo 1Documento13 páginasCaso Corregido de Hbp-Grupo 1VictoriaJamancaAstoAún no hay calificaciones
- ColposcopíaDocumento5 páginasColposcopíagatob1Aún no hay calificaciones
- Caso SP IIDocumento6 páginasCaso SP IIMARYCIELO ESTEPHANY LEON TAVARAAún no hay calificaciones
- DELIRIUMDocumento9 páginasDELIRIUMMaría Cristina Jimenez YonesAún no hay calificaciones
- NeumoniaDocumento1 páginaNeumoniaCinthia Sandoval RojasAún no hay calificaciones
- Triptico 1Documento2 páginasTriptico 1Paolo VassalloAún no hay calificaciones
- Medicamentos Del Aparato RespiratorioDocumento9 páginasMedicamentos Del Aparato RespiratorioGonzalo Escobar Martínez100% (2)
- Caso Clinico de Infertilidad Masculina JuanaDocumento3 páginasCaso Clinico de Infertilidad Masculina JuanaMario Marín MbAún no hay calificaciones
- F0022Documento18 páginasF0022aoma1Aún no hay calificaciones
- Caso Clinico de Hipertension-Adulto IiDocumento25 páginasCaso Clinico de Hipertension-Adulto IiFiorella Reyes GonzalezAún no hay calificaciones
- Suero Antiofídico Polivalente LiofilizadoDocumento3 páginasSuero Antiofídico Polivalente LiofilizadoEric Villacorta CanoAún no hay calificaciones
- Trastornos Relacionados Con La Edad y Desarrollo Gestacional. Trastornos Adquiridos y Congénitos Del Recién Nacido. Trastornos Del Lactante.Documento15 páginasTrastornos Relacionados Con La Edad y Desarrollo Gestacional. Trastornos Adquiridos y Congénitos Del Recién Nacido. Trastornos Del Lactante.Richard Alexandre Hernández BarajasAún no hay calificaciones
- Diabetes Gestacional PDFDocumento10 páginasDiabetes Gestacional PDFJonathanSebastianAún no hay calificaciones
- Caso Clínico Semana 1Documento36 páginasCaso Clínico Semana 1Mirella Ojeda FloresAún no hay calificaciones
- Infeccion Puerperal ºDocumento36 páginasInfeccion Puerperal ºKeren Aquino BrunoAún no hay calificaciones
- Vih Sida UpaoDocumento69 páginasVih Sida UpaoClaudia Clausen SeverinoAún no hay calificaciones
- Examenes ComplementariosDocumento10 páginasExamenes Complementariosnando55550% (4)
- Colestasis Gestacional 2Documento46 páginasColestasis Gestacional 2Diego Ernesto Niño PradaAún no hay calificaciones
- Bases para El Razonamiento en Estadistica InferencialDocumento41 páginasBases para El Razonamiento en Estadistica InferencialSayde MartinezAún no hay calificaciones
- Monografia de Investigacion Del PolihidramniosDocumento30 páginasMonografia de Investigacion Del PolihidramniosDianaMercedesMezaRojas100% (2)
- Patologia MamaDocumento14 páginasPatologia Mamajenny puentesAún no hay calificaciones
- Seminario AsmaDocumento37 páginasSeminario AsmaSantisteban LucasAún no hay calificaciones
- Caso ClínicoDocumento2 páginasCaso ClínicoBairon CorderoAún no hay calificaciones
- Caso Clínico Antinflamatorio No Esteroideo (Aine)Documento20 páginasCaso Clínico Antinflamatorio No Esteroideo (Aine)jorbegosos4Aún no hay calificaciones
- Sepsis PuerperalDocumento1 páginaSepsis PuerperalIvan IzquierdoAún no hay calificaciones
- Episiotomia y EpisiorrafiaDocumento23 páginasEpisiotomia y EpisiorrafiaDiana Narváez PérezAún no hay calificaciones
- ABP Apertura Caso Clinico GRUPO 1Documento15 páginasABP Apertura Caso Clinico GRUPO 1Axa RomeroAún no hay calificaciones
- Preeclampsia AtípicaDocumento2 páginasPreeclampsia AtípicaElio Elias CamposAún no hay calificaciones
- CASO CLINICO Cetoacidos DiabetesDocumento1 páginaCASO CLINICO Cetoacidos DiabetesChristian Nheitan ChavezAún no hay calificaciones
- Adrenalina y EmbarazoDocumento6 páginasAdrenalina y EmbarazoLisset Ortiz Rivera100% (1)
- Mariños Azañero Abigail-PelvisDocumento7 páginasMariños Azañero Abigail-PelvisAbigail Mariños AzañeroAún no hay calificaciones
- Pruebas de Bienestar Fetal - Pre Ii Mariños AbigailDocumento14 páginasPruebas de Bienestar Fetal - Pre Ii Mariños AbigailAbigail Mariños AzañeroAún no hay calificaciones
- "Fármacos Del Aparato Respiratorio en EmbarazadasDocumento9 páginas"Fármacos Del Aparato Respiratorio en EmbarazadasAbigail Mariños AzañeroAún no hay calificaciones
- SEMANA 10 - Caso ClínicoDocumento15 páginasSEMANA 10 - Caso ClínicoAbigail Mariños AzañeroAún no hay calificaciones
- Semana 13 - Taller MalariaDocumento31 páginasSemana 13 - Taller MalariaAbigail Mariños AzañeroAún no hay calificaciones
- Accidentes de Trabajo y Enfermedades OcupacionalesDocumento26 páginasAccidentes de Trabajo y Enfermedades OcupacionalesAbigail Mariños AzañeroAún no hay calificaciones
- SEMANA 4 - Farmacología en ObstetriciaDocumento13 páginasSEMANA 4 - Farmacología en ObstetriciaAbigail Mariños AzañeroAún no hay calificaciones
- Semana 10 Med. TradicionalDocumento36 páginasSemana 10 Med. TradicionalAbigail Mariños AzañeroAún no hay calificaciones
- Caso Clínico Tecnologías PerinatalesDocumento7 páginasCaso Clínico Tecnologías PerinatalesAbigail Mariños AzañeroAún no hay calificaciones
- Derechos Sexuales y ReproductivosDocumento22 páginasDerechos Sexuales y ReproductivosAbigail Mariños AzañeroAún no hay calificaciones
- Examen de Religion 5 GradoDocumento2 páginasExamen de Religion 5 GradoAbigail Mariños AzañeroAún no hay calificaciones
- Infografia Semana 3Documento4 páginasInfografia Semana 3Abigail Mariños AzañeroAún no hay calificaciones
- Salazar Avila - Luz GabrielaDocumento2 páginasSalazar Avila - Luz GabrielaAbigail Mariños AzañeroAún no hay calificaciones
- Atención Del Trabajo de Parto NormalDocumento16 páginasAtención Del Trabajo de Parto NormalabmontillaAún no hay calificaciones
- Monofrafia 04 de JulioDocumento55 páginasMonofrafia 04 de JulioJorge LuisAún no hay calificaciones
- La Frecuencia Cardiaca FetalDocumento3 páginasLa Frecuencia Cardiaca FetalRossario ZIAún no hay calificaciones
- Presentacion Tesis Yeraldy Estefania Narvaez Martinez Noviembre 2020Documento24 páginasPresentacion Tesis Yeraldy Estefania Narvaez Martinez Noviembre 2020Nestor GarciaAún no hay calificaciones
- Examen GinecologicoDocumento1 páginaExamen GinecologicoM- IAAún no hay calificaciones
- Declaraciones Juradas DANIELADocumento8 páginasDeclaraciones Juradas DANIELANancy Ore floredAún no hay calificaciones
- Descodificacion Biologica Ginecologia Y Embarazo by Fleche Christian (Z-Lib - Org) - 1Documento9 páginasDescodificacion Biologica Ginecologia Y Embarazo by Fleche Christian (Z-Lib - Org) - 1boazAún no hay calificaciones
- Presentación 4Documento19 páginasPresentación 4Doris SauzaAún no hay calificaciones
- Luteoma Del EmbarazoDocumento4 páginasLuteoma Del Embarazoandrea.car.gotopo.marAún no hay calificaciones
- DEMO Obstetricia y GinecologíaDocumento21 páginasDEMO Obstetricia y GinecologíaJarold Justo mamaniAún no hay calificaciones
- Puerperio PatologicoDocumento20 páginasPuerperio Patologicoronal berrocal castañedaAún no hay calificaciones
- Embarazo-Ectopico-presentacion Tercera SemanDocumento41 páginasEmbarazo-Ectopico-presentacion Tercera SemanLiliana AltamiranoAún no hay calificaciones
- Obstetricia de Schwarcz 6ta Edicion CompressDocumento371 páginasObstetricia de Schwarcz 6ta Edicion CompressVictoria100% (3)
- S14. s1 Preparación para La PC2Documento2 páginasS14. s1 Preparación para La PC2Yelizabeth Flores FloresAún no hay calificaciones
- Anamnesis Del Estudio de Caso P.iiDocumento6 páginasAnamnesis Del Estudio de Caso P.iiKARINA BRIGITTE VELIZ VARGASAún no hay calificaciones
- Ciclo Menstrual - Jesús CaslaDocumento3 páginasCiclo Menstrual - Jesús CaslavillarreinadoantonioAún no hay calificaciones
- Higiene PosturalDocumento2 páginasHigiene PosturalWilber de la CruzAún no hay calificaciones
- Infografia PreeclansiaDocumento1 páginaInfografia PreeclansiaOscar VergaraAún no hay calificaciones
- Instrumento de Recolecciòn de DatosDocumento4 páginasInstrumento de Recolecciòn de DatosBryanCardenas100% (1)
- ForcepsDocumento27 páginasForcepsCarlos RaizAún no hay calificaciones
- Control PrenatalDocumento10 páginasControl Prenatalurgencias esesantarosadelimapaicolAún no hay calificaciones
- Hemorragias PostpartoDocumento2 páginasHemorragias PostpartoFrancisco LandoniAún no hay calificaciones
- Fisiología Del Líquido AmnióticoDocumento9 páginasFisiología Del Líquido AmnióticoEdwin O. UyekiAún no hay calificaciones
- Reproduccion en VacasDocumento12 páginasReproduccion en VacasFisiologiaVeterinariaFisiologiaVeterinariaAún no hay calificaciones
- El Desarrollo Intrauterino 1Documento25 páginasEl Desarrollo Intrauterino 1BRANDON EDUARDO RIVERA ACEVEDOAún no hay calificaciones
- FOLLETOIVEDocumento19 páginasFOLLETOIVEOriana GaonaAún no hay calificaciones
- La Vida Secreta Del NiñoDocumento31 páginasLa Vida Secreta Del NiñoHeriberto PerezAún no hay calificaciones
- Meza Telesalud INMPDocumento8 páginasMeza Telesalud INMPSamuel LopezAún no hay calificaciones
- Practica Equinos 1Documento3 páginasPractica Equinos 1jacqueline PadillaAún no hay calificaciones
- Riesgo Obstétrico - Gabriel Arias MD.Documento41 páginasRiesgo Obstétrico - Gabriel Arias MD.ednaAún no hay calificaciones