0% encontró este documento útil (0 votos)
95 vistas82 páginasMimic de ACV: Enfermedad Isquémica
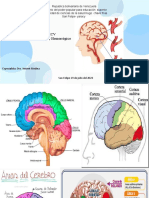
Este documento presenta información sobre la enfermedad cerebrovascular isquémica. Explica que representa el 85% de los casos de enfermedad cerebrovascular y describe sus principales subtipos como la aterotrombosis, la enfermedad de pequeño vaso y la embolia cardiogénica. También describe los principales síndromes clínicos como el hemisférico cerebral izquierdo y derecho, el síndrome del tronco cerebral y del cerebelo. Finalmente, resume las evaluaciones y tratamientos iniciales recomendados para el infarto cerebral
Cargado por
Jaime Enrique Parra MartínezDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
95 vistas82 páginasMimic de ACV: Enfermedad Isquémica
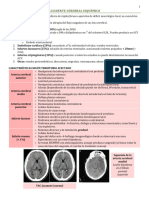
Este documento presenta información sobre la enfermedad cerebrovascular isquémica. Explica que representa el 85% de los casos de enfermedad cerebrovascular y describe sus principales subtipos como la aterotrombosis, la enfermedad de pequeño vaso y la embolia cardiogénica. También describe los principales síndromes clínicos como el hemisférico cerebral izquierdo y derecho, el síndrome del tronco cerebral y del cerebelo. Finalmente, resume las evaluaciones y tratamientos iniciales recomendados para el infarto cerebral
Cargado por
Jaime Enrique Parra MartínezDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd