Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Manifestaciones Clinicas de La Endometriosis y Endometritis
Cargado por
Oscar0 calificaciones0% encontró este documento útil (0 votos)
30 vistas4 páginas1) La endometritis es la inflamación del endometrio que puede ocurrir por enfermedad inflamatoria pélvica, instrumentalización del útero o retención de productos de concepción. La endometriosis es la presencia de tejido endometrial fuera de la cavidad uterina. 2) Los síntomas de la endometriosis incluyen dolor pélvico, dorsalgia y dispareunia. 3) El tratamiento incluye analgesia, supresión hormonal e intervención quirúrgica.
Descripción original:
Título original
Manifestaciones clinicas de la endometriosis y endometritis
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documento1) La endometritis es la inflamación del endometrio que puede ocurrir por enfermedad inflamatoria pélvica, instrumentalización del útero o retención de productos de concepción. La endometriosis es la presencia de tejido endometrial fuera de la cavidad uterina. 2) Los síntomas de la endometriosis incluyen dolor pélvico, dorsalgia y dispareunia. 3) El tratamiento incluye analgesia, supresión hormonal e intervención quirúrgica.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
30 vistas4 páginasManifestaciones Clinicas de La Endometriosis y Endometritis
Cargado por
Oscar1) La endometritis es la inflamación del endometrio que puede ocurrir por enfermedad inflamatoria pélvica, instrumentalización del útero o retención de productos de concepción. La endometriosis es la presencia de tejido endometrial fuera de la cavidad uterina. 2) Los síntomas de la endometriosis incluyen dolor pélvico, dorsalgia y dispareunia. 3) El tratamiento incluye analgesia, supresión hormonal e intervención quirúrgica.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 4
Manifestaciones clinicas de la endometriosis y endometritis
La endometritis es la inflamación del endometrio Puede ocurrir inflamación crónica del
endometrio en caso de enfermedad inflamatoria pélvica (EIP), después de instrumentación del
útero (p. ej., después de biopsia endometrial o inserción de dispositivo intrauterino [DIU]) y por
retención no reconocida de productos de la concepción después de parto o aborto.
El cuadro clínico es variable, pero a menudo incluye sensibilidad uterina leve a grave, fiebre,
malestar general y secreción maloliente dolor pelvico
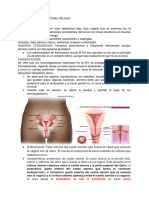
Endometriosis
Debe diferenciarse del tejido endometrial dentro del miometrio, el cual corresponde a una
patología distinta denominada adenomiosis. Adenomiosis La adenomiosis es el trastorno en el
cual las glándulas endometriales y el estroma se encuentran dentro del miometrio, intercalados
entre las fibras del músculo liso 1
es la presencia de tejido endometrial (glándulas y estroma) fuera de la cavidad uterina. La
endometriosis es el trastorno en el que se encuentra tejido endometrial funcional en sitios
ectópicos fuera del útero. Es una enfermedad crónica progresivamente inflamatoria 31 , que
ocasiona implantación, cicatrización, adhesiones y quistes ováricos llamados endometriomas 31 .
Los sitios en que puede ocurrir endometriosis son ovarios, ligamentos anchos posteriores,
ligamentos uterosacros, fondo de saco de Douglas, pelvis, vagina, vulva, perineo e intestinos
Manifestaciones clínicas. La endometriosis suele hacerse evidente en los años reproductores
cuando las hormonas ováricas estimulan las lesiones del mismo modo en que lo hacen con el
endometrio normal. Las lesiones se hacen entonces proliferativas, luego secretorias y por último
sufren degradación menstrual. El sangrado hacia las estructuras circundantes puede causar
dolor y el desarrollo de considerables adhesiones pélvicas. Los síntomas tienden a ser máximos
antes de la menstruación y ceden cuando cesa. El dolor pélvico es el síntoma de presentación más
común. Otros síntomas son dorsalgia, dispareunia y dolor al defecar y orinar. La endometriosis se
vincula con esterilidad debido a adhesiones que distorsionan la anatomía pélvica y afectan la
liberación y el transporte de los óvulos pélvico Los cambios patológicos macroscópicos que ocurren
en la endometriosis difieren con localización y duración. En el ovario, el tejido endometrial puede
formar quistes conocidos como endometriomas. Estos quistes están llenos de sangre antigua
parecida al jarabe de chocolate, por lo cual a veces se les llama quistes de chocolate. Su ruptura
puede causar peritonitis y adhesiones. En otras partes de la pelvis, el tejido puede asumir la
forma de pequeñas lesiones hemorrágicas de diversos colores, pero la mayoría se ven como
nódulos rojos azules (figura 54-5). Algunas lesiones están rodeadas por tejido cicatrizal.
DIsmenorrea
Tratamiento de la endometriosis y endometritis
endometriosis
Las modalidades terapéuticas se agrupan en 3 categorías: analgesia, supresión endometrial y
cirugía. En mujeres jóvenes, observación simple y analgésicos (antiinflamatorios no esteroideos
[AINE]) suelen ser un tratamiento suficiente. El empleo de hormonas para inducir amenorrea
fisiológica se basa en la observación de que embarazo y menopausia producen analgesia al inducir
atrofia del tejido endometrial. Esto puede lograrse con la administración de anticonceptivos orales
o el suministro continuo de progestágenos (acetato de medroxiprogesterona [oral o inyección de
liberación prolongada] o el sistema intrauterino de levonorgestrel). El danazol (un andrógeno
sintético) se utiliza menos a menudo en la actualidad dado el mayor perfil de efectos secundarios.
En mujeres con endometriosis grave, los análogos de gonadoliberina (HLGn) de efecto
prolongado que inhiben las gonadotropinas hipofisarias y suprimen la ovulación pueden
emplearse a corto plazo, debido a los efectos secundarios de la menopausia artificial prolongada,
como el decremento de la densidad ósea
La cirugía puede ser un tratamiento más definitivo para mujeres con endometriomas grandes o
sintomáticos o en las que ha fallado el tratamiento médico de la endometriosis. El objetivo del
tratamiento quirúrgico es restablecer las relaciones anatómicas normales, eliminar todas las
lesiones visibles y hacer más lento el avance de la enfermedad, todo de una manera que
minimice el desarrollo de adhesiones pélvicas y evite la lesión de estructuras circundantes
normales. La laparoscopia es el método quirúrgico preferido en la actualidad y ha demostrado
alivio del dolor equivalente (con menor tiempo de recuperación perioperatoria) al que produce la
laparotomía 34 . Entre las opciones de tratamiento laparoscópico están cauterización, ablación
láser y técnicas de escisión
El tratamiento definitivo consiste en histerectomía total y salpingooforectomía bilateral cuando los
síntomas son intolerables o la mujer ya tiene los hijos que desea.
Endometritis
Antibióticos Clindamicina (lincosamidas) , Azitromicina(macrolidos) , AMoXicilina
(BetaLACtamicos) Acido clavulanico ; CEFtrioxona (Cefalosporina ) , Doxiciclina (Tetraciclina)
Evolución clinic DE cáncer endometrial
Estadificacion del cáncer de endometrio empieza 1 empieza limitado lo que es al cuerpo del utero y
lo que es las glándulas endocervicales luego pasa al endometrio y hace una invasión endometrial
aproximadamente a la mitad del endometrio después pasa a otra etapa que invade la otra mitad
del endometrio luego al estroma cervical sigue haciendo una extensión local o regional luego
invade a la serosa del cuerpo uterino mas los anexos una vez que invade los anexos compromete
lo que es la pared vaginal y a nivel de los parametrios luego de esto afecta los ganglios de la pelvis
los ganglios para orticos positivos y luego invade la mucosa vesical recal y hace metástasis a
distancia
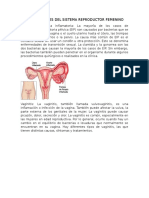
Enfermedad inflamatoria pélvica
El proceso inflamatorio pélvico (PIP) se define como el compromiso inflamatorio-infeccioso del
tracto genital superior y/o estructuras contiguas. Engloba todas las infecciones del tracto genital
superior femenino: endometritis, salpingitis, absceso tubo-ovárico (ATO) y pelviperitonitis
Fisiopatologia ocurre una infección ascendente iniciada por patógenos de transmisión sexual, los
cuales avanzan inflamando el endometrio, trompas, ovario y peritoneo. Se entiende que los
gérmenes típicos de ITS producen una alteración en el moco endocervical, lo cual produce un
cambio en la flora que favorece el desarrollo de otros agentes y permite el acceso de flora vaginal
al tracto genital superior. En ausencia de ITS, otro mecanismo que puede promover el ingreso de
agentes infecciosos a la cavidad uterina es la instrumentalización uterina (ej. dilatación y curetaje,
aborto provocado) o el uso de dispositivo intrauterina. En resumen, el PIP se debe a una infección
ascendente de bacterias ITS (Gonorrea o Chlamydia) o no ITS, que producen una inflamación
marcada del tracto genital superior, lo que conduce a isquemia de la microcirculación y predispone
a mayor proliferación de bacterias de predominio anaerobias. Es por esto por lo que el PIP se
considera una enfermedad polimicrobiana, producida por patógenos ITS + anaerobios.
Clínica del Enfermedad inflamatoria pélvica
posee manifestaciones clínicas variables dependiendo del estadio de la enfermedad. Es importante
considerar que el 60% de ellos es subclínico. Sin embargo, el dolor abdominal representa el
síntoma cardinal. La metrorragia irregular puede estar presente en 1/3 de los casos. Por otro lado,
el flujo genital (FG) de mal olor, uretritis y fiebre se asocian al cuadro, pero son poco específicos.
Es importante destacar que sólo un 50% de los PIP presentan fiebre. En términos generales, se
sospecha en una mujer joven que manifiesta dolor/malestar sordo infraumbilical, leve
(endometritis), bilateral o con localización anexial, que puede estar asociado a leucorrea,
dispareunia, sangrado vaginal y disuria Al examen ginecológico puede encontrarse flujo
purulento a través del orificio cervical externo, dolor a la movilización cervical y a la palpación
del fondo uterino y los anexos. Recuento de leucocitos elevado
Describa como se produce un embarazo ectópico
Se define embarazo ectópico (EE) como la implantación de un blastocito (Embrión de 5 a 6 días de
la fecundación) fuera del revestimiento endometrial de la cavidad uterina .
Esta ocurre por cualquier factor que altere la pared tubaria o a la motilidad de los cilios ( que
ayudan a trasladar el ovocito hasta el útero desde el ovario ayudan a empujar al ovulo )Puede
favorecer a la implantación ectópica La salpingitis que es la inflamación de la trompa como ocurre
en la enfermedad inflamatoria pélvica frena el avance del embrión y emite una señal que estimula
la implantación un PIP puede puede producir un daño irreversible de la mucusa tubaria llegando a
comprometer toda la pared y generando secuelas como obstrucción tubarica parcial , trompa de
Falopio no posee submucosa facilita la implantación del blastocito en el musculo liso y favorece al
desarrollo del trofoblasto causando daño y hemorragia la imflamacion intra luminal y cicatriz
tubarica afectan los cilios causantes comunes chlamydia y gonorrea .
Clínica es muy variable y en muchos casos asintomático en los no complicado eta caracterizado
por metrorragia, amenorrea y dolor abdominal o pélvico y en el complicado donde hay rotura
dolor hipogástrico anemia y shock hipvolemico y tumor anexial que representael feto mal
desarrollado. Tambien por una disminución de la hormona crorionica gonadotrofina
Describa el Sindrome de Ovario Poliquistico
Es un trastorno endocrino afecta a 5 a 10 % en edad reproductora y es una fuente frecuente de
anoovulacion crónica (cesación espontnea de la ovulación) este se da cuando se han descartado
otras patologías endocrinas y el paciente presenta clínica oligomenorrea , hiperandrogenismo
(hirsutismo aumento de vello corporal) ,concentraciones elevadas de testosterona en pruebas
sanguíneas , ovarios con aspecto poliquistico numerosos quistes pequeños.
Causas hiperinsulinemia , resistencia a la insulina , obesidad , diabetes no se sabe la causa es
multifactorial , genética autosomica dominante , enfermedad cardivascular pudiera estar asociado
La anoovulacion persistente se da da por resultado un ambiente estrogenico que altera la
hormona liberadora de gonadotropina con aumento de la LH y Supresion de la liberación de
folículo estimulante y esta permite el desarrollo de nuevos folículos no se alcanza la maduración
completa y no ocurre ovulación .los valores de HL dan por resultado aumento de la producción de
andrógenos que a su vez impide el desarrollo folicular normal y contribuye al circulo visioso de la
ano ovulación.
Un mioma uterino es un tumor benigno y no canceroso que crece en
el tejido muscular del útero o miometrio en las mujeres. Su nombre real es Leiomioma uterino, ya
que proceden de tejido muscular liso del miometrio son neoplasias benignas originadas en
músculo liso leomioma eslo mismo que miomatosis y fibroma
Los leiomiomas suelen desarrollarse como tumores submucosos, subserosos o intramurales en el
cuerpo del útero Los fibromas intramurales están dentro del miometrio Son el tipo más común de
fibroma y se presentan como un crecimiento simétrico del útero no gestante. Los tumores
subserosos se localizan por debajo del perimetrio del útero. Se reconocen como proyecciones
irregulares de la superficie uterina. Pueden hacerse pedunculados, desplazar o empujar otras
estructuras genitourinarias y causar hidrouréter o problemas vesicales. Los fibromas submucosos
desplazan tejido endometrial y es más probable que causen sangrado, necrosis e infección que
cualquiera de los otros tipos.
Se clasifican generalmente en función de su localización:
Submucosos: en el endometrio y haciendo relieve en la cavidad uterina
Intramurales: en el miometrio, sin alterar otra capa del útero
Subserosos: fuera de miometrio, hacia el exterior uterino
No se conocen las causas por las que surgen los miomas, pero existen razones biológicas
que explican su aparición. Entre estas cabe destacar un aumento de los receptores
del útero a los estrógenos, probablemente de origen genético, y algunos cambios
hormonales durante la menstruación.
Factores de riesgo edad mujeres en la cuarta década de vida raza afroamericana obesidad
mujeres nulíparas es mas propenso herencia , hormonal menarquía precoz
También podría gustarte
- EndometriosisDocumento10 páginasEndometriosisKelliany ToroAún no hay calificaciones
- EndometriosisDocumento8 páginasEndometriosisMariana Toro CastañoAún no hay calificaciones
- Endometriosis y AdenomiosisDocumento16 páginasEndometriosis y AdenomiosisWendyAún no hay calificaciones
- Endometriosis Trabajo EscritoDocumento15 páginasEndometriosis Trabajo EscritoLala RiveraAún no hay calificaciones
- Dolor PélvicoDocumento22 páginasDolor PélvicoJ Gerblansky RodríguezAún no hay calificaciones
- Patologias en Adolescentes DianaDocumento15 páginasPatologias en Adolescentes DianaVariedades GiraldoAún no hay calificaciones
- Enfermedades Del Aparato ReproductorDocumento3 páginasEnfermedades Del Aparato ReproductorLIVNY CAROLINA SAMAYOA MONZONAún no hay calificaciones
- Enfermedad Pélvica Inflamatoria o Proceso Inflamatorio PelvianoDocumento11 páginasEnfermedad Pélvica Inflamatoria o Proceso Inflamatorio PelvianoGlendisDeMoyaʚïɞAún no hay calificaciones
- Articulo Endometriosis 5 Minutos Por HablarDocumento4 páginasArticulo Endometriosis 5 Minutos Por HablarKatalina Acevedo DiazAún no hay calificaciones
- Dismenorrea - Alvaro Roa. SemiologiaDocumento7 páginasDismenorrea - Alvaro Roa. SemiologiaAlvaro RoaAún no hay calificaciones
- Patología Benigna y Maligna de Endometrio y ÚteroDocumento23 páginasPatología Benigna y Maligna de Endometrio y ÚteroHonman BarriosAún no hay calificaciones
- Ginecologia Oncologica:Endometriosis - Prof.Dr - Vesna AntovskaDocumento13 páginasGinecologia Oncologica:Endometriosis - Prof.Dr - Vesna AntovskaVesna AntovskaAún no hay calificaciones
- Tumores GineDocumento52 páginasTumores Ginericohernandezesme-Aún no hay calificaciones
- Enfermedad Inflamatoria PelvicaDocumento4 páginasEnfermedad Inflamatoria PelvicaEderRGAún no hay calificaciones
- Enfermedades Genitourinarias en La MujerDocumento77 páginasEnfermedades Genitourinarias en La MujerPatty Alvear Vargas100% (1)
- Estudio de Caso HisterectomíaDocumento14 páginasEstudio de Caso HisterectomíaEvelyn PunguilAún no hay calificaciones
- EndometriosisDocumento16 páginasEndometriosisChristopher FentanezAún no hay calificaciones
- Vaginitis, Cáncer de Cuello UterinDocumento9 páginasVaginitis, Cáncer de Cuello UterinInternet y Miscelanea Reina'sAún no hay calificaciones
- Enfermedades Del Sistema Reproductor FemeninoDocumento14 páginasEnfermedades Del Sistema Reproductor FemeninoSharit Maria Diaz PachecoAún no hay calificaciones
- Enfermedades Del Sistema Reproductor FemeninoDocumento11 páginasEnfermedades Del Sistema Reproductor FemeninoSharit Maria Diaz PachecoAún no hay calificaciones
- 2universidad Americana de Comercio e InformaticaDocumento9 páginas2universidad Americana de Comercio e InformaticaGarzain ReyesAún no hay calificaciones
- ENDOMETRIOSIS Beckmann-y-Ling.-Obstetricia-y-ginecología-Spanish-EditionDocumento17 páginasENDOMETRIOSIS Beckmann-y-Ling.-Obstetricia-y-ginecología-Spanish-EditionRosio Sanchez GeorgeAún no hay calificaciones
- Endometriosis y Calidad de Vida. Enfermeria. Jimenez Velazquez.Documento23 páginasEndometriosis y Calidad de Vida. Enfermeria. Jimenez Velazquez.Alejandra FariñaAún no hay calificaciones
- Endometriosis - Pathogenesis, Clinical Features, and Diagnosis - UpToDateDocumento22 páginasEndometriosis - Pathogenesis, Clinical Features, and Diagnosis - UpToDateJesus Armando Venegas QuentaAún no hay calificaciones
- 22 Enfermedad Pélvica InflamatoriaDocumento12 páginas22 Enfermedad Pélvica InflamatoriaSAULAún no hay calificaciones
- Anticoceptivos HormonalesDocumento8 páginasAnticoceptivos HormonalesJean MoralesAún no hay calificaciones
- EPI Semio QX IIDocumento36 páginasEPI Semio QX IIRafael Martins Dos ReisAún no hay calificaciones
- ALTERACIONES Del Aparato Reproductor Femenino (1) - CompressedDocumento19 páginasALTERACIONES Del Aparato Reproductor Femenino (1) - CompressedalexestradaverdezotoAún no hay calificaciones
- EndometritisDocumento6 páginasEndometritisLuz PerezAún no hay calificaciones
- Caso ClinicoDocumento18 páginasCaso Clinicocgarcia_914013Aún no hay calificaciones
- Go p4 - AtualDocumento44 páginasGo p4 - AtualviniciuscabAún no hay calificaciones
- Epi WordDocumento10 páginasEpi Wordnathaly torresAún no hay calificaciones
- Tema Nº24 Dolor Pélvico CróncioDocumento5 páginasTema Nº24 Dolor Pélvico CróncioNicolas CadizAún no hay calificaciones
- EndometriosisDocumento27 páginasEndometriosisSissi FreitasAún no hay calificaciones
- Apuntes de EndometriosisDocumento7 páginasApuntes de EndometriosisLUZ MARIA VALDEZ GOMEZAún no hay calificaciones
- EndometriosisDocumento42 páginasEndometriosisFlor De María BurgaAún no hay calificaciones
- 7 EndometriosisDocumento28 páginas7 EndometriosisJimena RivasAún no hay calificaciones
- Universidad Metropolitana Facultad de Salud Y Cultura FísicaDocumento10 páginasUniversidad Metropolitana Facultad de Salud Y Cultura Físicaruth nohemi rebolledo malpicaAún no hay calificaciones
- Enfermedad Inflamatoria PélvicaDocumento6 páginasEnfermedad Inflamatoria Pélvicaalejandro valdezAún no hay calificaciones
- Patologías en El Sistema Reproductivo y MamarioDocumento10 páginasPatologías en El Sistema Reproductivo y MamarioBrigitte BullonAún no hay calificaciones
- Enfermedad Pélvica Inflamatoria o Proceso Inflamatorio PelvianoDocumento4 páginasEnfermedad Pélvica Inflamatoria o Proceso Inflamatorio PelvianoGlendisDeMoyaʚïɞAún no hay calificaciones
- EndometriosisDocumento12 páginasEndometriosisPedro Valido ÁlvarezAún no hay calificaciones
- Endometriosis - Pathogenesis, Clinical Features, and Diagnosis - UpToDateDocumento29 páginasEndometriosis - Pathogenesis, Clinical Features, and Diagnosis - UpToDateMario AlbertoAún no hay calificaciones
- Atlas Dolor GinecologicoDocumento74 páginasAtlas Dolor GinecologicoMera-ki100% (1)
- ENFERMEDADESDocumento14 páginasENFERMEDADESJose Elquin Jacobo BarretoAún no hay calificaciones
- Enfermedad Inflamatoria PélvicaDocumento9 páginasEnfermedad Inflamatoria PélvicaMacis AguilarAún no hay calificaciones
- ENDOMETRIOSISDocumento18 páginasENDOMETRIOSISLENO IVAN ARTEAGA GUTIERREZAún no hay calificaciones
- EndometriosisDocumento4 páginasEndometriosisRosarioAún no hay calificaciones
- EndometriosisDocumento4 páginasEndometriosisBrenda MurrietaAún no hay calificaciones
- 10 Enfermedades Del Sistema Reproductor MasculinoDocumento6 páginas10 Enfermedades Del Sistema Reproductor MasculinoIssei SenpaiAún no hay calificaciones
- EndometriosisDocumento15 páginasEndometriosisMigAn LbertoAún no hay calificaciones
- Endometritis o Enfermedad Inflamatoria PélvicaDocumento2 páginasEndometritis o Enfermedad Inflamatoria PélvicaSarah DcoAún no hay calificaciones
- GINECOLOGICO CorregidoDocumento60 páginasGINECOLOGICO CorregidoYenny Flores CoaquiraAún no hay calificaciones
- Dolor PélvicoDocumento27 páginasDolor PélvicoJesusChumbipumaAún no hay calificaciones
- Trastornos Del Sistema Reproductor FemeninoDocumento6 páginasTrastornos Del Sistema Reproductor FemeninoVeronica Chimbo100% (1)
- Enfermedades Del Sistema Reproductor FemeninoDocumento14 páginasEnfermedades Del Sistema Reproductor FemeninoHenry Calel100% (2)
- Hiperplasia EndometrialDocumento9 páginasHiperplasia EndometrialDeysi Juarez TorresAún no hay calificaciones
- Patologías Del Aparato Reproductor FemaninoDocumento23 páginasPatologías Del Aparato Reproductor FemaninoYariceel GamboaAún no hay calificaciones
- Ansioliticos 236957 DownloableDocumento4 páginasAnsioliticos 236957 DownloableOscarAún no hay calificaciones
- Psiquiatria Mnemotecnias 85984 DownloableDocumento2 páginasPsiquiatria Mnemotecnias 85984 DownloableOscarAún no hay calificaciones
- Embarazo EctopicoDocumento10 páginasEmbarazo EctopicoOscarAún no hay calificaciones
- 2.recien NacidoDocumento5 páginas2.recien NacidoOscarAún no hay calificaciones
- Anatomía de Las Glándulas SuprarrenalesDocumento10 páginasAnatomía de Las Glándulas SuprarrenalesOscarAún no hay calificaciones
- Mapa Mental Juramento HipocraticoDocumento1 páginaMapa Mental Juramento HipocraticoOscarAún no hay calificaciones
- BIOENERGETICADocumento17 páginasBIOENERGETICAOscarAún no hay calificaciones
- Formato 17 Acta de Calificaciã"n FinalDocumento5 páginasFormato 17 Acta de Calificaciã"n FinalOscarAún no hay calificaciones
- Instrumento A Los DocentesDocumento6 páginasInstrumento A Los DocentesOscarAún no hay calificaciones
- Absorción de Vitamina B12 y Funcion en LaDocumento4 páginasAbsorción de Vitamina B12 y Funcion en LaOscarAún no hay calificaciones
- Maduración de Los EritrocitosDocumento3 páginasMaduración de Los EritrocitosOscar0% (1)
- DPCC 1° 2° Eda 8 - Sem. 1 - NapoDocumento2 páginasDPCC 1° 2° Eda 8 - Sem. 1 - NapoGuilmar Ponte Dominguez100% (1)
- Fisiologia Del Trabajo de PartoDocumento8 páginasFisiologia Del Trabajo de PartoAmaury de la CruzAún no hay calificaciones
- La Gestación HumanaDocumento2 páginasLa Gestación Humanadayana ortizAún no hay calificaciones
- Actividad de Proyecto SentidoDocumento5 páginasActividad de Proyecto SentidoVictoria SantillánAún no hay calificaciones
- Cesarea Progrmada CorrigidoDocumento3 páginasCesarea Progrmada CorrigidoGabriela J. Montes de OcaAún no hay calificaciones
- Propuesta Parto Normal HCS Rev 2010Documento7 páginasPropuesta Parto Normal HCS Rev 2010Miriam M. S-B.Aún no hay calificaciones
- Tarea Argumentaciòn Juridica - ACTIVIDAD EN CLASE EL DERECHO COMO ARGUMENTACIÓN.Documento4 páginasTarea Argumentaciòn Juridica - ACTIVIDAD EN CLASE EL DERECHO COMO ARGUMENTACIÓN.Valentina GutiérrezAún no hay calificaciones
- Bases Fisiológicas de La HerenciaDocumento40 páginasBases Fisiológicas de La HerenciaPrime VideoAún no hay calificaciones
- Calculo de La Edad GestacionalDocumento3 páginasCalculo de La Edad GestacionalErick David LopezAún no hay calificaciones
- RA 4 - Ovinos y CaprinosDocumento38 páginasRA 4 - Ovinos y CaprinosDiego Fernando Silva DiazAún no hay calificaciones
- ENDOCRINOLOGIADocumento36 páginasENDOCRINOLOGIAJeffAún no hay calificaciones
- Macedo Gutierrez Maria Fernanda PDFDocumento5 páginasMacedo Gutierrez Maria Fernanda PDFGerardo MotaAún no hay calificaciones
- AmenorreaDocumento66 páginasAmenorreaLuis HernándezAún no hay calificaciones
- Defectos Del Crecimiento FetalDocumento10 páginasDefectos Del Crecimiento FetalJuliana López MárquezAún no hay calificaciones
- Causas y Consecuencias de La Obesidad GestacionalDocumento13 páginasCausas y Consecuencias de La Obesidad GestacionalLau Rafael Flores RiveraAún no hay calificaciones
- Desarrollo de La PlacentaDocumento3 páginasDesarrollo de La PlacentaDaniel Terreros100% (3)
- Bienestar Animal en Explotaciones PorcinasDocumento46 páginasBienestar Animal en Explotaciones PorcinasJuan Gabriel Mendoza SolizAún no hay calificaciones
- Prolapso Uterino, Beltran Maria AlejandraDocumento5 páginasProlapso Uterino, Beltran Maria AlejandraAlejandra Beltran ZambranoAún no hay calificaciones
- Guía para Completar El Formulario N 1040Documento3 páginasGuía para Completar El Formulario N 1040Anthony Contreras MontesAún no hay calificaciones
- Nomenclatura ObstétricaDocumento24 páginasNomenclatura ObstétricaAlexMejíaAún no hay calificaciones
- Tablas Resumen: Obstetricia PatológicaDocumento13 páginasTablas Resumen: Obstetricia PatológicaNancyVivianAguileraValenciaAún no hay calificaciones
- Alteraciones Del Ciclo MenstrualDocumento17 páginasAlteraciones Del Ciclo MenstrualEliam MLAún no hay calificaciones
- DramatizaciónDocumento4 páginasDramatizaciónDiana GonzálezAún no hay calificaciones
- El AbortoDocumento2 páginasEl AbortoPaolo ScordovaAún no hay calificaciones
- Planificacion 2019Documento13 páginasPlanificacion 2019Diana Vanessa Huaccha CabanillasAún no hay calificaciones
- Lab4 EndoDocumento10 páginasLab4 EndoJoshua MenesesAún no hay calificaciones
- Marcadores Ecográficos de Cromosomopatías Del Primer TrimestreDocumento54 páginasMarcadores Ecográficos de Cromosomopatías Del Primer TrimestreDr albert PalermoAún no hay calificaciones
- Acusacion Fiscal Aborto ConsentidoDocumento14 páginasAcusacion Fiscal Aborto ConsentidoRenzo Vasquez Atapaucar100% (1)
- Salud Oral 3280Documento3 páginasSalud Oral 3280luisa cardenasAún no hay calificaciones
- Facultad de Ciencias de La Salud: PuericulturaDocumento5 páginasFacultad de Ciencias de La Salud: PuericulturaAllison Fernanda Galvez NoaAún no hay calificaciones