Documentos de Académico
Documentos de Profesional
Documentos de Cultura
OVULACION
OVULACION
Cargado por
Lina0 calificaciones0% encontró este documento útil (0 votos)
3 vistas54 páginasResumen
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoResumen
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
3 vistas54 páginasOVULACION
OVULACION
Cargado por
LinaResumen
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 54
OVULACIÓN
DEFINICIÓN DE OVULACIÓN
La ovulación es la maduración de óvulo en
el ovario o la expulsión de uno o más óvulos
del ovario, ya sea en forma espontánea o
inducida.
OVULACIÓN
Proceso de liberación de un óvulo maduro por
rotura de un folículo de Graaf e inducido por
una oleada de hormona LH y un aumento de la
liberación de FSH. Se produce de forma
periódica cada 28 días aproximadamente.
El óvulo es captado por el pabellón de la
trompa de Falopio a la espera de ser
fecundado; posteriormente es conducido en
dirección al útero, esté o no fecundado.
FSH
La Hormona Estimuladora del Folículo conocida
como Hormona Folículo estimulante (FSH del inglés)
es una hormona del tipo gonadotropina, que se
encuentra en los seres humanos y otras hembras
primates.
Es sintetizada y secretada por células gonadotropas de
la parte anterior de la glándula pituitaria.
La FSH regula el desarrollo, el crecimiento, la
maduración puberal, y los procesos reproductivos del
cuerpo. En la mujer produce la maduración de
los ovocitos y en los hombres la producción
de espermatozoides.
FSH
La FSH y la hormona luteinizante LH actúan
de forma sinérgica en la reproducción.
La FSH estimula la producción de ovocitos y
de una hormona llamada estradiol durante la
primera mitad del ciclo menstrual.
En los hombres, la FSH estimula la producción
de espermatozoides.
La FSH estimula la secreción de estrógenos y,
en menor medida, de inhibina y otros
productos proteicos producidos por las células
de la capa granulosa del folículo ovárico y de
las células de Sertoli.
FSH
La Hormona Estimulante del Folículo (FSH) es
un miembro de la familia de las hormonas
glicoproteicas que incluye entre otras a
la (LH).
Estas hormonas heterodimérica comparten
una subunidad alfa común y difieren en su
subunidad beta hormona-específica.
La actividad biológica sólo es conferida por los
heterodímeros
FSH
La FSH y la LH se sintetizan en las mismas
células de la pituitaria, las gonadotrofas
Los receptores de FSH se localizan en las
células de Sertoli de los testículos y las
células de la granulosa del ovario
FSH
Además, aumenta el número de receptores
de la LH en las células diana, aumentando la
sensibilidad de dichas células a la LH.
La secreción de la FSH es regulada por
retroalimentación, gracias a la acción de los
esteroides sexuales y otras hormonas que
llegan a la hipófisis
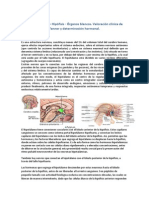
GLÁNDULA PITUITARIA
La glándula pituitaria es llamada muchas
veces la "glándula principal" del cuerpo, pues
regula muchas de las actividades de
las glándulas endocrinas.
Ubicado encima de la glándula
pituitaria está el hipotálamo.
El hipotálamo decide qué hormonas debe
liberar la pituitaria enviando mensajes
hormonales o eléctricos.
HIPOTÁLAMO
El hipotálamo es una pequeña estructura nerviosa
situada en la base del cerebro por arriba del quiasma
óptico y por debajo del tercer ventrículo.
Está conectado de manera directa con la hipófisis y es
la parte del cerebro que se encarga de muchas
secreciones hipofisarias.
Desde el punto de vista anatómico, el hipotálamo se ha
dividido en tres zonas: periventricular (adyacente al
tercer ventrículo), medial (sobre todo cuerpos
celulares) y lateral (primordialmente axoniano).
Cada zona se subdivide a su vez en estructuras
conocidas como núcleos, que representan los lugares
de las concentraciones de tipos similares a los cuerpos
celulares neuronales.
HIPOTÁLAMO
El hipotálamo no es una estructura aislada dentro
del sistema nervioso central, sino que contiene
Interconexiones múltiples con otras regiones del
cerebro.
Además de las vías bien identificadas de admisión de
impulsos hipotalámicos hacia la hipófisis, hay otras
numerosas de emisión de impulsos hacia diversas
regiones del cerebro no tan bien caracterizadas,
entre ellas el sistema límbico (amígdala e
hipocampo), el tálamo y la protuberancia anular.
Muchas de estás vías constituyen asas de
retroalimentación hacia regiones que emiten
estimulaciones nerviosas hacia el hipotálamo.
HIPOTÁLAMO
Hay diversos niveles de retroalimentación
para el hipotálamo que se conocen como asas
de retroalimentación larga, cortas y
ultracortas.
El asa de retroalimentación larga está
compuesta por estimulación endocrina
proveniente de las hormonas circulantes, y
del mismo modo aquí se produce
retroalimentación de andrógenos y
estrógenos sobre los receptores de esteroides
presentes en el hipotálamo.
HIPOTÁLAMO
De manera semejante, las hormonas
hipofisarias pueden retroalimentar al
hipotálamo y sirven como funciones
reguladoras importantes del asa de
retroalimentación corta.
Por ultimo las secreciones hipotalámicas
pueden retroalimentar directamente al
propio hipotálamo por medio de un asa de
retroalimentación ultracorta.
HIPOTÁLAMO-SECRECIONES
1. Hormona liberadora de gonadotropina (GnRH), que
controla la secreción de hormona luteinizante (LH) y
hormona estimulante del folículo (FSH).
2. Factor liberador de corticotropina (CRH), que
controla la secreción de hormona adrenocorticotrópica
(ACTH).
3. Hormona liberadora de la hormona del crecimiento
(GHRH), que regula la secreción de la hormona del
crecimiento (GH)
4. Hormona liberadora de tirotropina (TRH), que regula
la secreción de la hormona estimulante del tiroides
(TSH).
GLÁNDULA PITUITARIA
HIPÓFISIS
La hipófisis se divide en tres regiones o
lóbulos: anterior, intermedia y posterior.
La hipófisis anterior (adenohipófisis) es muy
diferente desde el punto de vista estructural
de la posterior, que es neural
(neurohipófisis), y que no es más que una
extensión física directa del hipotálamo.
La adenohipófisis se deriva desde el punto
de vista embrionario del ectodermo
epidérmico a partir de una invaginación del
saco de Rathke.
HIPÓFISIS
Por tanto, no está compuesta por tejido
neural, como la hipófisis posterior, y no tiene
conexiones neurales directas con el
hipotálamo.
Hay una relación anatómica única que
combina los elementos de la producción
nerviosa y la secreción endocrina.
HIPÓFISIS
La propia adenohipófisis carece de riego
sanguíneo arterial directo. Su fuente
principal de sangre es también la fuente de
estimulación hipotalámica: los vasos portales.
El flujo sanguíneo en estos vasos portales
procede primordialmente desde el
hipotálamo hacia la hipófisis.
La sangre llega a la hipófisis posterior por las
arterias hipofisarias superior, media e
inferior.
En contraste, la hipófisis anterior carece de
riego sanguíneo arterial directo.
HIPÓFISIS
Recibe sangre a través de un plexo capilar
rico de los vasos portales que se originan en
la eminencia media del hipotálamo y
descienden a lo largo del tallo de la hipófisis.
Sin embargo, esto no es absoluto, y se ha
demostrado también flujo sanguíneo
retrogrado.
Este flujo sanguíneo, combinado con la
localización de la eminencia media fuera de
la barrera hematoencefálica, permite el
control de retroalimentación bidireccinal
entre ambas estructuras
OVARIOS
El ovario (lat. ovum, huevo; gr. ooforon)
Es la gónada u órgano reproductor femenino
productor y secretor de hormonas sexuales y óvulos.
Son estructuras pares con forma de almendra,
Con medidas de 1x2x3 cm en la mujer fértil (aunque
varía durante el ciclo), y
Un peso de unos 6 a 7 gramos,
De color blanco grisáceo,
Fijados a ambos lados del útero por los ligamentos
uteroováricos y a la pared pelviana por los
infundíbulos pelvianos.
Su equivalente masculino serían los testículos.
MEDIDAS DE SUJECIÓN
El ligamento útero-ovárico: va desde la
porción medial del ovario al fondo del útero.
El ligamento suspensorio: se dirige del ovario
a la pared abdominal.
El mesoovario: se une a lo largo del útero.3
El mesosálpinx: fija al ovario a las trompas
de Falopio.
El ligamento tubo-ovárico: une al ovario con
el pabellón de la trompa de Falopio.
HORMONAS PRODUCIDAS POR
EL OVARIO
Las hormonas que produce el ovario son
los estrógenos, quienes son los responsables
del crecimiento del endometrio durante la
fase proliferativa del ciclo menstrual.
La progesterona, que es la hormona que
evita el desprendimiento del endometrio rico
en glucógeno durante la fase secretora del
ciclo menstrual.
HORMONAS PRODUCIDAS POR
EL OVARIO
La inhibina, que impide la secreción de
la FSH desde la hipófisis.
Con ayuda de estas hormonas el óvulo
acabará implantándose en el endometrio.
También en el ovario se producen cantidades
insignificantes de Testosterona.
ETAPA EMBRIONARIA DEL
DESARROLLO OVÁRICO
Durante la etapa embrionaria, las células
germinales comienzan su desarrollo a la 5ª a
6ª semana de gestación.
Cien a doscientas células germinales
primordiales (CGP) colonizan la gónada
embrionaria
ETAPA EMBRIONARIA DEL
DESARROLLO OVÁRICO
Luego, a través de mitosis el número de CGP
aumenta y se diferencian a ovogonias,
proceso que ocurre gradualmente en el
ovario fetal.
Las ovogonias (células diploides 2n, 2c)
corresponden a las células germinales que
darán origen a los gametos femeninos
durante la etapa reproductiva de la mujer,
las cuales se multiplican por mitosis
alcanzando un número de alrededor de 7
millones en el ovario fetal a las 20 semanas
de gestación
ETAPA EMBRIONARIA DEL
DESARROLLO OVÁRICO
En su calidad de célula germinal, las
ovogonias tienen la capacidad de
experimentar meiosis, y es así que alrededor
de la octava a la décimo tercera semana de
gestación, las ovogonias de manera
paulatina ingresan a meiosis,
específicamente a la primera profase
meiótica, y se transforman en ovocitos I.
DICTIOTENO
La primera meiosis se detiene al estado de
dictioteno hacia finales de la profase I, no
progresando hacia la metafase I.
El núcleo del ovocito en este estado se
denomina vesícula germinativa debido a sus
características morfológicas.
DICTIOTENO
Éste primer reposo meiótico en la especie
humana puede llegar a tener una duración
mayor de 45 años. Si bien es cierto durante
este período está detenida la actividad
meiótica del ovocito I, la actividad
transcripcional y en menor grado, la
traduccional, se encuentran activas, lo que le
permite la sobrevivencia a la célula germinal
CÉLULAS FOLICULARES
Durante este período y de manera coincidente
con la generación de ovocitos I en profase I,
células somáticas del estroma ovárico rodean a
cada célula germinal (ovocito I) y se comienzan
a formar los folículos primordiales.
CÉLULAS PRE-GRANULOSAS
Las células somáticas corresponden a las
células pre-granulosas, las cuales secretan una
matriz extracelular que constituye la lámina
basal que rodea al folículo primordial.
FOLÍCULOS PRIMORDIALES
La formación de los folículos primordiales, es
decir, la interacción entre las células somáticas
y el ovocito, es posible dado que las células de
pre-granulosa expresan en su superficie una
proteína que es el Stem Cell Factor (SCF) y que
constituye el ligando para una proteína
receptora específica localizada en la
membrana plasmática del ovocito .
FOLÍCULOS PRIMORDIALES
Este reconocimiento molecular específico
permite que la formación de los folículos
primordiales sea adecuada, si esta interacción
no ocurre, no se forman folículos primordiales
y el ovocito muere por apoptosis, así como, lo
hacen las células somáticas
POTENCIAL REPRODUCTIVO DE
LA MUJER
Hacia finales de la gestación, todos los
ovocitos I presentes en el ovario fetal, están
detenidos en profase I de la meiosis (primer
reposo meiótico) y formando parte del folículo
primordial.
Al momento del nacimiento, la población de
folículos primordiales presentes en ambos
ovarios es alrededor de 2 millones los que
constituyen el potencial reproductivo de la
mujer.
EJE HIPOTÁLAMO-HIPÓFISIS-
OVARIO
El eje hipotálamo-hipófisis-ovario es activo en el feto.
Las neuronas productoras de GnRH se encuentran en el
bulbo olfatorio a la sexta semana de la concepción,
llegan al hipotálamo en la novena semana.
La hipófisis comienza a secretar gonadotropinas, LH y
FSH, a la circulación fetal en la semana doce.
Llegando a un máximo a las 20-24 semanas de
gestación.
En la última parte de la gestación, la producción de
estrógenos placentarios produce una retroalimentación
negativa al eje hipotálamo- hipofisiario causando una
disminución en los niveles de FSH y LH (4).
EJE HIPOTÁLAMO-HIPÓFISIS-
OVARIO
Hay dos lugares de acción fundamentales en el
encéfalo que son importantes en el regulación de la
función reproductora, el hipotálamo y la hipófisis.
Antiguamente se consideraba que la hipófisis era la
glándula principal.
Luego surgió un nuevo concepto por el cual la
hipófisis quedaba relegada a un papel subordinado
como parte de una orquesta, con el hipotálamo
como director, respondiendo a los mensajes del
sistema nervioso central y periférico, y ejerciendo
su influencia por medio de neurotransmisores
transportados a la hipófisis por una red vascular
portal.
EJE HIPOTÁLAMO-HIPÓFISIS-
OVARIO
Con independencia del lugar dominante, la tesis
convencional era que el complejo sistema nervioso
central-hipófisis determinaba y dirigía la cronología de
los acontecimientos evolutivos en un ovario reactivo.
Sin embargo, los avances en los últimos veinte años
indican que la secuencia compleja de acontecimientos
conocida como ciclo menstrual está controlada por los
esteroides sexuales y péptidos producidos en el propio
folículo destinado a ovular.
El hipotálamo y su dirección, y la hipófisis, son
esenciales para el funcionamiento del mecanismo
completo, pero la función endocrina que induce la
ovulación se debe a la retroalimentación endocrina en
la adenoipófisis.
CONCLUSIÓN
Con este conocimiento, el médico puede
comprender los efectos hasta ahora
desconocidos pero importantes del estrés, el
régimen de alimentación, el ejercicio y otras
influencias en el eje hipofisario-gonadal
El hipotálamo es una pequeña estructura nerviosa
situada en la base del cerebro por arriba del
quiasma óptico y por debajo del tercer ventrículo.
Está conectado de manera directa con la hipófisis y
es la parte del cerebro que se encarga de muchas
secreciones hipofisarias. Desde el punto de vista
anatómico, el hipotálamo se ha dividido en tres
zonas: periventricular (adyacente al tercer
ventrículo), medial (sobre todo cuerpos celulares) y
lateral (primordialmente axoniano). Cada zona se
subdivide a su vez en estructuras conocidas como
núcleos, que representan los lugares de las
concentraciones de tipos similares a los cuerpos
celulares neuronales.
INACTIVIDAD DEL OVARIO
Luego del nacimiento, los niveles de
gonadotrofinas son bajos y comienzan a
aumentar después de la desaparición de los
estrógenos placentarios
Su actividad continuará hasta 6 meses post
parto en el varón y entre 12 a 24 meses en las
niñas.
El ovario permanece inactivo hasta el
comienzo de la etapa puberal.
ETAPA PUBERAL
La iniciación de la pubertad se establece con
la pulsatilidad de GnRH (5).
Un año antes de la aparición del botón
mamario, niñas prepuberales experimentan
aumentos en los niveles de LH exclusivamente
durante el sueño.
Cuando el botón mamario se hace detectable,
la amplitud del pico de LH aumenta 10 veces y
la amplitud del pulso de FSH se duplica.
ETAPA PUBERAL
En este momento se produce un efecto de
inducción de GnRH sobre la liberación de LH
por el gonadotropo y un aumento en el número
de receptores de GnRH en el tejido
hipofisiario, la frecuencia de pulsos aumentan
en una menor extensión y los pulsos se hacen
diurnos y el aumento de estradiol se hace más
prolongado.
NEUROENDOCRINOLOGÍA
La neuroendocrinología representa facetas de
los dos campos tradicionales de la medicina:
La endocrinología, que es el estudio de las
hormonas (es decir sustancias secretadas al
torrente sanguíneo que tienen diversas
acciones en sitios remotos a partir del punto
de secreción)
Las neurociencias que constituyen el estudio
de la acción de las neuronas.
NEUROENDOCRINOLOGÍA
Se conoce como neurosecreción el
descubrimiento de neuronas que transmiten
impulsos y segregan sus productos hacia el
sistema vascular para que funcionen como
hormonas, y demuestra que ambos sistemas
están íntimamente relacionados.
Por ejemplo la regulación del ciclo menstrual
ocurre por retroalimentación de hormonas
sobre el tejido nervioso del sistema nervioso
central.
ESCALA DE TANNER
Fue establecido por Tanner que el inicio de la
pubertad, utilizando como indicador la aparición del
botón mamario, es a los 10.7 años promedio con una
desviación estándar de 1 año (7).
La progresión del desarrollo mamario de Tanner 2 a
Tanner 3 es marcada por un aumento de la amplitud
de los pulsos de LH 20-40 veces de los niveles
detectados en las niñas prepuberales.
A pesar de que la mayor amplitud de los pulsos es
durante el sueño, los niveles de estradiol se hacen
detectables a toda hora.
Al avanzar al estadio Tanner 4, el patrón de
gonadotrofinas no cambia, pero aumentan los niveles
de estradiol
ESCALA DE TANNER
A pesar de que la mayor amplitud de los
pulsos es durante el sueño, los niveles de
estradiol se hacen detectables a toda hora.
Al avanzar al estadio Tanner 4, el patrón de
gonadotrofinas no cambia, pero aumentan
los niveles de estradiol
OVULACIÓN
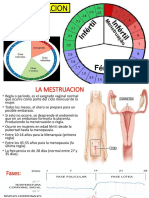
CICLO MENSTRUAL
Los diferentes estilos de vida, la mayor edad de las mujeres
y las cambiantes costumbres de la vida pueden dificultar en
algunos casos que las mujeres logren quedar embarazadas.
En este tipo de parejas la NaProTecnología tiene un interés
particular para mejorar la oportunidad de conseguir un
embarazo (1, 2). La ventana de la fertilidad se compone de
los días del ciclo menstrual en que el embarazo es posible y
puede ser utilizada, como medio de prevención de un
embarazo dentro de programas de Regulación Natural de la
Fertilidad (PRF) o como una herramienta para encontrar el
momento más fértil para conseguirlo. El objetivo principal
de este trabajo es una revisión y análisis de los conceptos
principales de los marcadores biológicos de la ventana de la
fertilidad, y la integración de algunos conceptos fisiológicos
que determinan la regularidad de los ciclos ovulatorios.
EL RELOJ BIOLÓGICO DE LA
OVULACIÓN
El ciclo menstrual femenino está determinado
por la interacción entre los sistemas de
regulación del eje hipotálamo-hipófisis-gonadal
en tres principales niveles:
en la liberación pulsátil de la hormona
liberadora de las gonadotropinas (GnRH), a nivel
hipofisario y a nivel de las hormonas ováricas.
Las hormonas predominantemente involucradas
en el ciclo menstrual son la hormona liberadora
de las gonadotropinas, la hormona folículo
estimulante (FSH), la hormona luteinizante
(LH).
EL RELOJ BIOLÓGICO DE LA
OVULACIÓN
estrógenos y la progesterona. La GnRH es
secretada por el hipotálamo, las
gonadotropinas FSH y LH son secretadas por
la hipófisis anterior y los estrógenos y la
progesterona son secretadas en el ovario. La
hormona liberadora de la gonadotropinas
estimula la liberación de LH y FSH de la
hipófisis anterior que, a su vez, estimulan la
liberación de estrógeno y progesterona en el
ovario (
También podría gustarte
- El Pequeño Kamasutra IlustradoDocumento58 páginasEl Pequeño Kamasutra IlustradoJaime Rebollo90% (10)
- Diapositivas de Endocrinologia y Comportamiento AnimalDocumento17 páginasDiapositivas de Endocrinologia y Comportamiento AnimalYno Romaní SánchezAún no hay calificaciones
- 3 Laberinto de PasionesDocumento217 páginas3 Laberinto de PasionesNorma Quetzali Lopez BriseñoAún no hay calificaciones
- Relación Del Sistema Nervioso Central OtoDocumento5 páginasRelación Del Sistema Nervioso Central OtoOtoniel Roberti MocciaAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento12 páginasCiclo Sexual FemeninoAlbalis MantillaAún no hay calificaciones
- Nucleos Secretores de Hormonas Del HipotalamoDocumento4 páginasNucleos Secretores de Hormonas Del HipotalamojoismarAún no hay calificaciones
- Tarea de Lab de AnatomíaDocumento5 páginasTarea de Lab de AnatomíaleonardoperezAún no hay calificaciones
- HIPOTALAMODocumento11 páginasHIPOTALAMOLaura Rivero SolizAún no hay calificaciones
- Reporte de Sistema Endocrino 1 2 3Documento7 páginasReporte de Sistema Endocrino 1 2 3Joy Reyes A100% (2)
- HistoDocumento14 páginasHistoisabella jimenez cadavidAún no hay calificaciones
- HipofisisDocumento4 páginasHipofisisAndres SanchezAún no hay calificaciones
- 8 - Hormonas Hipofisarias y Su Control Por El Hipotálamo. (Cap. 76)Documento44 páginas8 - Hormonas Hipofisarias y Su Control Por El Hipotálamo. (Cap. 76)mm22169Aún no hay calificaciones
- Resumen Gineco UntDocumento93 páginasResumen Gineco UntNavarro CristhianAún no hay calificaciones
- Eje Hipotálamo-Hipófisis-Órganos BlancosDocumento6 páginasEje Hipotálamo-Hipófisis-Órganos BlancosVictor de la BarreraAún no hay calificaciones
- Hipotálamo - Hipofisis TrastornosDocumento83 páginasHipotálamo - Hipofisis TrastornosJhon GregoriAún no hay calificaciones
- Clases Del Primer Parcial (Endocrinología)Documento24 páginasClases Del Primer Parcial (Endocrinología)Gabriella SosaAún no hay calificaciones
- Modulo 01 Bayer AnticonDocumento32 páginasModulo 01 Bayer AnticonLuz Marìa Cofre SantosAún no hay calificaciones
- Endocrino para ImprimirDocumento46 páginasEndocrino para ImprimirEliana SarriaAún no hay calificaciones
- Ciclo MenstrualDocumento3 páginasCiclo Menstrualantoniacastillogonzalez2Aún no hay calificaciones
- Fisiología FemeninaDocumento48 páginasFisiología FemeninaEsther VillanuevaAún no hay calificaciones
- Hormonas Hipofisarias y Su Control Por El Hipotálamo-ExpoDocumento4 páginasHormonas Hipofisarias y Su Control Por El Hipotálamo-ExpoInes ZamoraLAún no hay calificaciones
- Eje HipotalamoDocumento20 páginasEje HipotalamoJhon M. PérezAún no hay calificaciones
- HipofisisDocumento14 páginasHipofisisyoseannysgomez1617Aún no hay calificaciones
- Clase 5 PodologiaDocumento110 páginasClase 5 PodologiaPabloAún no hay calificaciones
- HipotálamoDocumento36 páginasHipotálamoAnaissa Liseth PaniaguaAún no hay calificaciones
- Guia 1 Endocrino Eje Hipotalamo Hipofisis PDFDocumento5 páginasGuia 1 Endocrino Eje Hipotalamo Hipofisis PDFbefamaAún no hay calificaciones
- Org. Endocrinos 21 CDocumento22 páginasOrg. Endocrinos 21 CBelinda Sarai Mancilla RivasAún no hay calificaciones
- 71-Fisiologia Reproductiva Del BovinoDocumento4 páginas71-Fisiologia Reproductiva Del BovinoJennifer GarzonAún no hay calificaciones
- HipofisisDocumento2 páginasHipofisisBelki Ximena Reyes SuarezAún no hay calificaciones
- Las GónadasDocumento5 páginasLas GónadasNorbis D Gonzalez RAún no hay calificaciones
- Gastro MédicoDocumento78 páginasGastro MédicoJAMACHI CHAMBI CELMAR RUDDYAún no hay calificaciones
- Fisiología de La ReproducciónDocumento18 páginasFisiología de La ReproducciónMauricio Andrés Merubia OrozcoAún no hay calificaciones
- Tekashi Six NineDocumento15 páginasTekashi Six NineOscarRojasAún no hay calificaciones
- El Eje Hipotálamo-HipofisisDocumento5 páginasEl Eje Hipotálamo-HipofisisItzel CastroAún no hay calificaciones
- Sistema EndocrionoDocumento96 páginasSistema EndocrionoTalita IstefaneAún no hay calificaciones
- Guía TP. Fisiología Reproductiva en Cerdos.Documento20 páginasGuía TP. Fisiología Reproductiva en Cerdos.diamela nuñezAún no hay calificaciones
- Hormonología de GinecoDocumento71 páginasHormonología de GinecoScott Bill Fuchs RojasAún no hay calificaciones
- Componentes Cerebrales Endocrinos, Hipotalamo, Hiposis y Glandula PinealDocumento15 páginasComponentes Cerebrales Endocrinos, Hipotalamo, Hiposis y Glandula Pinealdaniela britoAún no hay calificaciones
- Sistema EndócrinoDocumento72 páginasSistema EndócrinoMarta LoideAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento46 páginasCiclo Sexual Femeninoapi-3785968100% (4)
- TrabajoDocumento5 páginasTrabajoElinor OsunaAún no hay calificaciones
- Eje HHGDocumento8 páginasEje HHGBRENDA MARINA CONTRERAS VILLAGRANAAún no hay calificaciones
- Wuolah Free TEMA 12 SISTEMA ENDOCRINO Gulag FreeDocumento22 páginasWuolah Free TEMA 12 SISTEMA ENDOCRINO Gulag FreeUliAún no hay calificaciones
- Práctica de Sistema Endocrino #18Documento12 páginasPráctica de Sistema Endocrino #18Elvis Jeshu DVAún no hay calificaciones
- Hipofisis - HistologiaDocumento11 páginasHipofisis - HistologiaVanny ApazaAún no hay calificaciones
- HIPOFISIS Monografia Trabajo Final REPARTIDODocumento14 páginasHIPOFISIS Monografia Trabajo Final REPARTIDOSebastian Florentino VereusAún no hay calificaciones
- HipofisisDocumento5 páginasHipofisisAna Vidal O.Aún no hay calificaciones
- Hormonas 2Documento7 páginasHormonas 2yandravillegas1Aún no hay calificaciones
- 03 Hipotálamo, Hipófisis, Ovario, Ciclo Ovárico y UterinoDocumento6 páginas03 Hipotálamo, Hipófisis, Ovario, Ciclo Ovárico y UterinoAmador JimenezAún no hay calificaciones
- Especialidad de GinecologíaDocumento115 páginasEspecialidad de GinecologíaJuan SantanaAún no hay calificaciones
- Hipotálamo e Hipófisis. - CompressedDocumento56 páginasHipotálamo e Hipófisis. - CompressedAdriana Escobar100% (1)
- Los Órganos Circunventriculares No Disponen de Barrera HematoencefálicaDocumento10 páginasLos Órganos Circunventriculares No Disponen de Barrera HematoencefálicaAlba López NúñezAún no hay calificaciones
- Sistema EndocrinoDocumento30 páginasSistema EndocrinoMargarita FloresAún no hay calificaciones
- Resumen HipófisisDocumento8 páginasResumen HipófisisNoelia MontoyaAún no hay calificaciones
- Resumen FSHDocumento38 páginasResumen FSHRo JoseAún no hay calificaciones
- Sistema Endocrino GUIDEDocumento5 páginasSistema Endocrino GUIDEGabJimAún no hay calificaciones
- T4 FubicoDocumento9 páginasT4 FubicoBelén Alatriste FortesAún no hay calificaciones
- Histo Ii. Semana 10. Teoria. Siste EndocrinoDocumento41 páginasHisto Ii. Semana 10. Teoria. Siste EndocrinoVictor Gavidia CaceresAún no hay calificaciones
- Neuroendocrinol F Boada555Documento11 páginasNeuroendocrinol F Boada555Sergio MartinezAún no hay calificaciones
- Bioquimica 1Documento4 páginasBioquimica 1LinaAún no hay calificaciones
- Enfoque Teoricos de La AdministracionDocumento60 páginasEnfoque Teoricos de La AdministracionLinaAún no hay calificaciones
- DERMATOLOGIADocumento70 páginasDERMATOLOGIALinaAún no hay calificaciones
- TOXICOLOGIADocumento287 páginasTOXICOLOGIALinaAún no hay calificaciones
- Cancer de EstomagoDocumento16 páginasCancer de EstomagoLinaAún no hay calificaciones
- Parejas Liberales Ni Se Paga Ni Se Cobra en MadridDocumento3 páginasParejas Liberales Ni Se Paga Ni Se Cobra en MadridEroticoAún no hay calificaciones
- Ensayo - ParafiliaDocumento5 páginasEnsayo - ParafiliaNathaly Jara GutierrezAún no hay calificaciones
- Ley 3440-08 Modificación Código PenalDocumento10 páginasLey 3440-08 Modificación Código PenalDionisio Arce Jara100% (1)
- Prevencion Del Abuso Sexual y La Explotacion Sexual en Adolescentes PDFDocumento93 páginasPrevencion Del Abuso Sexual y La Explotacion Sexual en Adolescentes PDFMIGUELAún no hay calificaciones
- Defectos de CarácterDocumento30 páginasDefectos de Carácterrubiezita8eAún no hay calificaciones
- Dosier Taller Sexualidad Femenina IGDocumento34 páginasDosier Taller Sexualidad Femenina IGSusanaAún no hay calificaciones
- Desarrollo Físico y EmocionalDocumento23 páginasDesarrollo Físico y EmocionalMitzi Berenice Arellano GarciaAún no hay calificaciones
- 10,5 - Nalini Singh - Textura de La IntimidadDocumento100 páginas10,5 - Nalini Singh - Textura de La IntimidadKN LOPEZAún no hay calificaciones
- Acuerdos MatrimonialesDocumento5 páginasAcuerdos MatrimonialesDanny Ronald LaquiseAún no hay calificaciones
- Beneficios de La Educacion SexualDocumento30 páginasBeneficios de La Educacion SexualCorporativo J RodriguezAún no hay calificaciones
- Evaluacion Ciencias Naturales 6 Sistema ReproductorDocumento4 páginasEvaluacion Ciencias Naturales 6 Sistema ReproductorIsolina Patricia Salas Vega50% (2)
- Proyecto de ValoresDocumento11 páginasProyecto de ValoresAngie Daniela Martinez RojasAún no hay calificaciones
- Anabolicos 1Documento28 páginasAnabolicos 1leinad17924675Aún no hay calificaciones
- Porno para MujeresDocumento220 páginasPorno para Mujeresismaelsgae64% (11)
- (ManRe) Test de La Figura Humana (DFH) - Revisión MachoverDocumento6 páginas(ManRe) Test de La Figura Humana (DFH) - Revisión MachoverAmador Zúñiga MendozaAún no hay calificaciones
- Ensayo Polemico - Pueden y Saben Amar Los Hombres?Documento2 páginasEnsayo Polemico - Pueden y Saben Amar Los Hombres?Frank100% (1)
- Delito y Margen Social en Las Fieras de Roberto ArltDocumento6 páginasDelito y Margen Social en Las Fieras de Roberto ArltsilviostetzkyAún no hay calificaciones
- Contactos Gays No Pagó No Cobro en MadridDocumento4 páginasContactos Gays No Pagó No Cobro en MadridEroticoAún no hay calificaciones
- La Diversidad SexogenericaDocumento7 páginasLa Diversidad SexogenericaCristianAún no hay calificaciones
- Trío Con Mi Novio y Su Amigo, Relato de TríosDocumento7 páginasTrío Con Mi Novio y Su Amigo, Relato de TríosJosé Omar AtaydeAún no hay calificaciones
- Introducción Genetica TrabajoDocumento4 páginasIntroducción Genetica TrabajoSergio LymAún no hay calificaciones
- Reproduccion Sexual de Los AnimalesDocumento4 páginasReproduccion Sexual de Los AnimalesRodrigo Alberto100% (1)
- El Cuerpo Como Signo y Su Representación en La Pospornografía Como Movimiento SocialDocumento14 páginasEl Cuerpo Como Signo y Su Representación en La Pospornografía Como Movimiento SocialHéctor JavierAún no hay calificaciones
- Parejas Liberales Que Buscan Chicos Negros en MadridDocumento3 páginasParejas Liberales Que Buscan Chicos Negros en MadridEroticoAún no hay calificaciones
- La MestruacionDocumento14 páginasLa MestruacionPatty VasquezAún no hay calificaciones
- LAC Cartilla 1 BipticoDocumento4 páginasLAC Cartilla 1 BipticoTeresa Alarcón Rodríguez0% (1)
- Politica Publica LGBT Balances y Perspectivas PDFDocumento40 páginasPolitica Publica LGBT Balances y Perspectivas PDFleslyAún no hay calificaciones
- Vásquez Ingrid: República de Guatemala, CentroaméricaDocumento2 páginasVásquez Ingrid: República de Guatemala, CentroaméricaDulce Fabiola BarriosAún no hay calificaciones