Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Guia Actuacion Tev
Guia Actuacion Tev
Cargado por
Christian de AndaDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Guia Actuacion Tev
Guia Actuacion Tev
Cargado por
Christian de AndaCopyright:
Formatos disponibles
GUÍAS DE ACTUACIÓN EN URGENCIAS
TROMBOEMBOLISMO VENOSO Y PULMONAR
Sara Villar, Ramón Lecumberri
El tromboembolismo venoso (TEV) se define por la oclusión de un vaso sanguíneo venoso por
un trombo que puede originarse en las extremidades y emigrar hasta la circulación pulmonar.
Por tanto, la trombosis venosa profunda (TVP) y el embolismo pulmonar (EP) son dos
manifestaciones de una misma enfermedad, que es la enfermedad tromboembólica venosa
(ETEV), y pueden aparecer aislada o conjuntamente.
Las localizaciiones más frecuentes son las extremidades inferiores, aunque pueden originarse
en cualquier localización como venas suprahepáticas (síndrome de Budd Chiari), vena porta,
venas mesentéricas, renales, subclavias, yugulares, senos venosos cerebrales, etc.
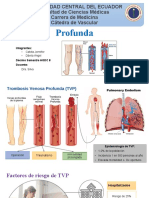
Trombosis venosa profunda: afecta a las venas del sistema venoso profundo (safena interna,
poplítea, femoral, ilíaca, venas intraabdominales, yugular, subclavia, cefálica…).
Trombosis venosa superficial: afecta a las venas del sistema venoso superficial:
Vena safena externa, femoral superficial, etc.
Tromboembolismo pulmonar: trombosis de arteria pulmonar o cualquiera de sus ramas,
generalmente por migración de un trombo en territorio venoso que pasa a la circulación
pulmonar.
ETIOLOGÍA
Es multifactorial, existiendo una interacción entre factores ambientales y factores intrínsecos
del paciente que determinarán el desarrollo de la trombosis.
A) Factores de riesgo externos o ambientales:
• Situaciones de inmovilización: hospitalización, encamamiento, viajes de larga distancia,
traumatismos, lesiones osteomusculares.
• Fármacos: tratamiento hormonal sustitutivo, anticonceptivos orales, fármacos
antitumorales.
• Trauma y cirugía mayor.
• Grandes quemados.
B) Factores de riesgo ligados al paciente
• Edad, obesidad, varices.
• Embarazo y puerperio.
Última revisión: septiembre 2018 313
GUÍAS DE ACTUACIÓN EN URGENCIAS
• TEV previo.
• Trombofilia: déficit de antitrombina, factor V Leiden, mutación de protrombina G20210A,
anticuerpos antifosfolípido, hiperhomocisteinemia, déficit de proteína C o proteína S.
• Neoplasia.
• Enfermedades hematológicas: síndromes mieloproliferativos como policitemia vera,
trombocitemia esencial; paraproteinemias (mieloma múltiple, macroglobulinemia de
Waldeström), HPN.
• Síndrome nefrótico.
• Enfermedades autoinmunes como EII, enfermedad de Behçet.
• Insuficiencia cardiaca, IAM reciente.
• Procesos médicos agudos.
APROXIMACIÓN DIAGNÓSTICA
Clínica
Inespecífica. Insuficiente para diagnóstico. A veces ausente o paucisintomático.
Generalmente el paciente presenta signos inflamatorios en la región venosa afectada, como
edema, congestión, aumento de temperatura, dolor. En función del tiempo de evolución pueden
observarse cambios en el color de la piel (cianosis discreta, eritema), y presencia de circulación
colateral. También en ocasiones se presenta un cordón venoso palpable.
En función de la localización, los síntomas pueden variar. En el caso de trombosis abdominales
puede existir hipertensión portal, insuficiencia renal, síntomas digestivos, mientras que en
trombosis venosas cerebrales los síntomas serán neurológicos.
Maniobras exploratorias:
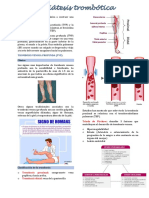
• Signo de Homans: presencia de dolor en la parte alta de la pantorrilla al realizar la dorsiflexión
forzada del pie con la rodilla flexionada en un ángulo de 30º.
• Signo de Neuhoff: empastamiento, infiltración o sensibilidad a nivel de los gemelos a la
palpación.
Diagnóstico de TVP
Ante la sospecha clínica de TVP, debe determinarse la probabilidad clínica pre-test en base a
una escala validada, que es la escala de Wells. En función de la puntuación, la probabilidad será
baja (< 2 puntos) o alta (> 2 puntos) y ello nos permitirá seguir avanzando en el diagnóstico.
Última revisión: septiembre 2018 314
GUÍAS DE ACTUACIÓN EN URGENCIAS
Escala de Wells para valoración de la probabilidad clínica previa (PCP) de TVP
Hallazgo Puntuación
Neoplasia activa (tratamiento en últimos 6 meses o tratamiento +1
paliativo)
Parálisis, paresia o inmovilización ortopédica reciente de +1
extremidades inferiores
Inmovilización reciente (>3 días) o cirugía mayor +1
(<4 semanas)
Dolor localizado en trayecto sistema venoso profundo +1
Inflamación de toda la pierna +1
Inflamación de pantorrilla >3 cm que pierna “sana” (medido 10 cm +1
por debajo de la tuberosidad tibial)
Edema puntiforme en la pierna sintomática +1
Venas superficiales colaterales (no varicosas) +1
Diagnóstico alternativo o más probable que TVP -2
Historia previa TVP +1
Interpretación: PCP BAJA: <2 puntos | PCP ALTA: > 2 puntos
En el paciente ambulatorio, si la PCP (probabilidad clínica previa) es baja se realizará
determinación de Dímero D y si es positiva se continuará estudio con ecografía-doppler para
confirmar o descartar TVP. Si la PCP es alta, se solicitará ecografía doppler directamente,
como sigue el algoritmo. No se debe emplear únicamente el dímero-D para excluir la TVP en un
paciente con alta sospecha clínica.
Última revisión: septiembre 2018 315
GUÍAS DE ACTUACIÓN EN URGENCIAS
Diagnóstico de TEP
El síntoma más típico es disnea súbita e hipoxemia de mayor o menor gravedad (en función de
la localización del trombo, cuanto más central más sintomatología respiratoria y hemodinámica
va a generar). El signo más frecuente es la taquicardia, mientras que el dolor torácico y
pleurítico es más frecuente en los TEP más periféricos, por irritación pleural e infarto pulmonar
frecuentemente asociado.
De forma análoga, también existe un score de Wells para determinar la PCP en el TEP.
Escala de Wells de PCP de embolia pulmonar (EP)
Componentes Puntuación
Signos y síntomas clínicos de TVP +3
Diagnóstico alternativo menos probable que TEP +3
Taquicardia (>100 por min) +1,5
Inmovilización o cirugía en las 4 semanas previas +1,5
TVP o EP previos +1,5
Hemoptisis +1
Cáncer (en tratamiento, tratado en los 6 meses previos o +1
paliativo)
Interpretación: PCP baja: <2 | PCP intermedia: 2-6 | PCP alta: >6
En pacientes ambulatorios, si la sospecha clínica es baja se realizará determinación de dímero D,
descartando la posibilidad de TEP si éste es negativo. Por el contrario, ante PCP intermedia o alta
se realizará directamente un angioTAC, que constituye la prueba de imagen de elección en este
caso. Si la sospecha clínica continúa siendo elevada a pesar de una prueba de imagen negativa
unos niveles elevados de dímero D pueden justificar la realización de pruebas adicionales como
la gammagrafía V/P o una ecografía de EEII.
Última revisión: septiembre 2018 316
GUÍAS DE ACTUACIÓN EN URGENCIAS
TRATAMIENTO
TRATAMIENTO INICIAL DE TVP
Consultar con hematólogo de guardia.
El tratamiento estándar es el tratamiento anticoagulante.
• Pruebas a solicitar previo inicio de tratamiento anticoagulante: Pruebas de coagulación
completa: TTPA, Tiempo de protrombina, Fibrinógeno. Hemograma. Función renal con
aclaramiento de creatinina.
• Solicitar consulta temprana en hematología para revisión del tratamiento anticoagulante.
OPCIONES DE TRATAMIENTO
Pueden utilizarse la heparina de bajo peso molecular o bien los ACODs (anticoagulantes orales
de acción directa).
1. Heparina de bajo peso molecular (BEMIPARINA, Hibor®), una inyección subcutánea diaria.
Dicho tratamiento se realizará preferentemente en régimen ambulatorio, siempre que no
existan contraindicaciones (Tablas 5 y 6), en cuyo caso se realizaría en régimen hospitalario.
PESO DOSIS
<50kg 5.000 UI/día
50-70 kg 7.500 UI/día
>70kg 10.000 UI/día
> 100 kg 12.500 UI/día
Pacientes con insuficiencia renal: ajustar dosis con niveles de anti-Xa a las 4 horas de la
administración de HBPM (rango terapéutico: 0,6-1 U/mL).
Puede emplearse HNF por vía intravenosa a dosis terapéuticas en aquellos pacientes que no
esté indicada la HBPM (por ejemplo, posibilidad de procedimientos invasivos que requieran
reversión urgente del efecto anticoagulante con protamina).
2. Anticoagulantes orales de acción directa.
Inhibidores del factor Xa (Rivaroxaban, Apixaban).
Ventajas: son su vida media corta, respuesta anticoagulante predecible y no necesidad
de monitorización.
NO se recomienda su uso en pacientes con AcCr < 30 ml/min.
Última revisión: septiembre 2018 317
GUÍAS DE ACTUACIÓN EN URGENCIAS
RIVAROXABAN (Xarelto®).
• Dosis inicial: 15 mg cada 12 horas durante las 3 primeras semanas.
• A continuación la dosis será de 1 comprimido de 20 mg al día durante el periodo
de mantenimiento.
• Xarelto debe tomarse con alimentos para favorecer la absorción.
APIXABAN (Eliquis®).
• Dosis inicial: 10 mg cada 12 horas durante 1 semana.
• A continuación la dosis será de 5 mg cada 12 horas al día durante el periodo
de mantenimiento.
TRATAMIENTO INICIAL DE TEP
El tratamiento inicial de elección dependerá de la gravedad del TEP.
1) TEP masivo o submasivo (shock o inestabilidad hemodinámica) -> FIBRINOLISIS.
• Avisar a hematólogo de guardia
• Se administrará tratamiento trombolítico con alteplasa en UCI.
• Administrar rt-PA (Alteplasa) a dosis de 100 mg vía IV en 2 horas.
• Continuar con HNF en perfusión continua (15 UI/kg/h) y monitorización con TTPa a las
6 horas (1,5-2,5 del valor normal).
• En caso de contraindicación para fibrinolisis, se administrará inicialmente HNF a dosis
terapéuticas (bolus de 5000 UI, seguido de perfusión IV de 15U/kg/h).
• Contraindicaciones absolutas: hemorragia activa, hemorragia o neoplasia intracraneal
previa, malformaciones vasculares cerebrales, ictus isquémico en los 3 meses previos,
TCE reciente.
2) TEP sin compromiso hemodinámico -> Tratamiento anticoagulante
Son posibles 2 opciones de tratamiento:
a) Bemiparina (Hibor®) a dosis indicadas para TVP ó
b) Rivaroxaban (Xarelto®) o Apixaban (Eliquis®) a las dosis indicadas para TVP
Última revisión: septiembre 2018 318
GUÍAS DE ACTUACIÓN EN URGENCIAS
CONTINUACIÓN DE TRATAMIENTO ANTICOAGULANTE
• Si TEP/TVP provocado: por lo general durante un mínimo de 3-6 meses.
• Si TEP/TVP no provocado o idiopático se debe considerar tratamiento anticoagulante
indefinido.
CONTRAINDICACIONES DEL TRATAMIENTO CON HEPARINA
Absolutas
• Hemorragia gastrointestinal activa, retroperitoneal o pulmonar
• Hipertensión arterial grave no controlada
• Hemorragia cerebral o traumatismo craneoencefálico reciente (<2 meses)
• Aneurisma cerebral o aórtico disecante
• Amenaza de aborto
• Trombopenia significativa (<20.000/mm3) o antecedentes de trombopenia inducida por
heparina
Relativas
• Historia hemorrágica, pero no activa en la actualidad
• Pericarditis o derrame pericárdico
• Metástasis cerebrales
• Cirugía reciente (< 3-7 días)
• Parto reciente (< 3 días)
• Traumatismo grave reciente
• Trombopenia<50.000
CRITERIOS DE EXCLUSIÓN PARA TRATAMIENTO EXTRAHOSPITALARIO DE LA TVP CON HBPM
Criterios absolutos
• TEP con inestabilidad hemodinámica y/o hipoxemia y/o dolor intenso
• Hemorragia activa o riesgo hemorrágico elevado
• Hospitalización por otra causa
• TVP con dolor intenso y/o compromiso arterial
Última revisión: septiembre 2018 319
GUÍAS DE ACTUACIÓN EN URGENCIAS
• Falta de colaboración o dificultad de seguimiento
Criterios relativos
• TEP sintomático
• TVP con afectación muy proximal (venas iliacas)
• Edad > 70 años o < 18 años
• Antecedentes hemorrágicos personales o familiares
• Trombopenia
• Insuficiencia renal o hepática severa
• Obesidad (> 120 kg)
• Embarazo
CONTRAINDICACIONES DEL TRATAMIENTO CON XARELTO® / ELIQUIS®
• Edad < 18 años
• Insuficiencia renal severa (aclaramiento <30 ml/min)
• Hemorragia activa clínicamente significativa
• Enfermedad con riesgo hemorrágico elevado
• Úlcera gastrointestinal activa
• Traumatismo cerebral o espinal reciente
• Cirugía cerebral, espinal u oftálmica reciente
• Hemorragia intracraneal reciente
• Varices esofágicas, malformaciones arteriovenosas, anomalías vasculares intraespinales
o intracerebrales mayores
• Hepatopatía asociada a coagulopatía, incluidas cirrosis con Child Pugh B y C
• Tratamiento concomitante con cualquier otro agente anticoagulante
• Embarazo y lactancia
• Trombopenia severa
Última revisión: septiembre 2018 320
GUÍAS DE ACTUACIÓN EN URGENCIAS
TRATAMIENTO DE TROMBOSIS VENOSA EN SITUACIONES ESPECIALES
Avisar siempre a hematología.
• Embarazo: utilizar siempre HBPM.
• TVP en EESS: generalmente se utilizará HBPM, aunque si es masiva puede valorarse
fibrinólisis a dosis más bajas.
• TEV en pacientes con cáncer: el tratamiento de elección es HBPM a las dosis indicadas
para TVP, mantenido mientras se considere que la neoplasia está activa.
• Paciente pediátrico: pueden requerir dosis superiores de HBPM en edades tempranas.
Última revisión: septiembre 2018 321
GUÍAS DE ACTUACIÓN EN URGENCIAS
ALGORITMO DIAGNÓSTICO
Última revisión: septiembre 2018 322
GUÍAS DE ACTUACIÓN EN URGENCIAS
ALGORITMO DIAGNÓSTICO
Última revisión: septiembre 2018 323
GUÍAS DE ACTUACIÓN EN URGENCIAS
BIBLIOGRAFÍA
1. Kearon C, et al. Antithrombotic Therapy for VTE Disease: CHEST Guideline and Expert Panel
Report. Chest. 2016;149(2):315-52.
2. Torbicki A, et al. Guidelines on the diagnosis and management of acute pulmonary embolism:
the Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the
European Society of Cardiology (ESC). Eur Heart J. 2008;29:2276-315
3. Wells PS, et al. Assessment of deep vein thrombosis or pulmonary embolism by the combined
use of clinical model and noninvasive diagnostic tests. Sem Thromb Hemost 2000; 26: 643-
656.
4. Agnelli G, et al. Acute pulmonary embolism. N Engl J Med. 2010;363:266-74.
5. Agnelli G, et al Oral apixaban for the treatment acute venous thromboembolism. N Engl J
Med. 2013;369(9):799-808.
6. Agnelli G, et al. Apixaban for extended treatment of venous thromboembolism. N Engl J
Med. 2013;368(8):699-708.
7. Cohen AT, et al. The use of rivaroxaban for short- and long-term treatment of venous
thromboembolism. Thromb Haemost. 2012;107:1035-43.
8. EINSTEIN–PE. Oral rivaroxaban for the treatment of symptomatic pulmonary embolism. N
Engl J Med. 2012;366:1287-97.
9. Garcia DA, et al. Parenteral anticoagulants. 9th ed: American College of Chest Physicians
Evidence-Based Clinical Practice Guidelines.Chest. 2012;141(2 Suppl):e24S-43S.
10. Goldhaber SZ, et al. Pulmonary embolism and deep vein thrombosis. Lancet. 2012;379:1835-
46.
Última revisión: septiembre 2018 324
También podría gustarte
- Modelado de Sistemas de Información - Ernesto ChinkesDocumento62 páginasModelado de Sistemas de Información - Ernesto ChinkesIgnacio NaimAún no hay calificaciones
- Caracteristicas de DavidDocumento3 páginasCaracteristicas de DavidJessica PEREZ MINA92% (13)
- Diagnóstico y Tratamiento Del Tromboembolismo PulmonarDocumento15 páginasDiagnóstico y Tratamiento Del Tromboembolismo PulmonarMauricio GarnicaAún no hay calificaciones
- Atencion Pacientes TVP Extremidades InferioresDocumento16 páginasAtencion Pacientes TVP Extremidades InferioresConstantino Israel Baez TovarAún no hay calificaciones
- ETEV Urgencias - Protocolo Actuacion PDFDocumento9 páginasETEV Urgencias - Protocolo Actuacion PDFDiana Carmona HernándezAún no hay calificaciones
- 6 Tep TVP Final UpsjbDocumento109 páginas6 Tep TVP Final UpsjbAntonella Guadalupe NuñezAún no hay calificaciones
- Protocolo Trombosis Venosa Superficial y Profunda en MMIIDocumento15 páginasProtocolo Trombosis Venosa Superficial y Profunda en MMIIYiliam de la Cruz FornagueraAún no hay calificaciones
- Enfermedad Tromboembólica Venosa.Documento15 páginasEnfermedad Tromboembólica Venosa.Mnml JooehAún no hay calificaciones
- Trombosis Venosa ProfundaDocumento19 páginasTrombosis Venosa ProfundaAlice De Freitas100% (1)
- 10trombosis en El EmbarazoDocumento15 páginas10trombosis en El EmbarazoLUIS MANUEL TICAY GONSALEZAún no hay calificaciones
- Tromboembolismo PulmonarDocumento15 páginasTromboembolismo PulmonarHaritchet 15Aún no hay calificaciones
- Hospital Juan. A. Fernández: Tromboembolismo PulmonarDocumento14 páginasHospital Juan. A. Fernández: Tromboembolismo PulmonarPablo ZeregaAún no hay calificaciones
- Enfermedad Tromboembolica (ETE)Documento33 páginasEnfermedad Tromboembolica (ETE)Bernabe Fora ChuraAún no hay calificaciones
- Profilaxis Enfermedad Tromboembolica Paciente CriticoDocumento35 páginasProfilaxis Enfermedad Tromboembolica Paciente CriticoDonita MarAún no hay calificaciones
- Enfermedad TromboembólicaDocumento38 páginasEnfermedad Tromboembólicajose torresAún no hay calificaciones
- DcartDocumento6 páginasDcartcastilloguerreroangelalberto23Aún no hay calificaciones
- Trombosis Venosa ProfundaDocumento15 páginasTrombosis Venosa ProfundaPacoAún no hay calificaciones
- Clase #1 - Manejo de La TVP (Dr. Arroyo)Documento63 páginasClase #1 - Manejo de La TVP (Dr. Arroyo)Alicia Benites TorresAún no hay calificaciones
- ETEV y Tromboembolismo PulmonarDocumento4 páginasETEV y Tromboembolismo PulmonarharoldAún no hay calificaciones
- Apunte Tromboembolismo Pulmonar TEPDocumento8 páginasApunte Tromboembolismo Pulmonar TEPdamian cuentaestudioAún no hay calificaciones
- TVP Patricia AragonDocumento50 páginasTVP Patricia AragonStephany AragónAún no hay calificaciones
- Tromboembolia PulmonarDocumento8 páginasTromboembolia Pulmonardamian cuentaestudioAún no hay calificaciones
- Cap 10 Trombosis VenosaDocumento5 páginasCap 10 Trombosis VenosaFrancisca Sánchez EstebanAún no hay calificaciones
- TEP - Tromboembolismo PulmonarDocumento4 páginasTEP - Tromboembolismo PulmonarMercedes MartinAún no hay calificaciones
- TVP en UrgenciasDocumento27 páginasTVP en Urgenciasww.pacourgencias.blogspot.comAún no hay calificaciones
- HemostaciaDocumento55 páginasHemostaciaspider_boy183Aún no hay calificaciones
- Seminario Rotatorio - TVPySDocumento43 páginasSeminario Rotatorio - TVPySNatalia Ramos CabelloAún no hay calificaciones
- Trombosis Venosa ProfundaDocumento4 páginasTrombosis Venosa ProfundaKevin Barrera100% (1)
- Tromboembolia PulmonarDocumento14 páginasTromboembolia PulmonarJob.D CastroAún no hay calificaciones
- Criterios de WellsDocumento1 páginaCriterios de Wellsczrluis100% (3)
- NEUMOLOGA (2) Nemotecnias y Perlas PLUS MedicaDocumento12 páginasNEUMOLOGA (2) Nemotecnias y Perlas PLUS Medicadanitzayelina100% (1)
- Protocolo de Enfermedad TromboembolicaDocumento39 páginasProtocolo de Enfermedad Tromboembolicahectorjara131596Aún no hay calificaciones
- Tep 2Documento30 páginasTep 2Juan Pablo Agamez CarAún no hay calificaciones
- Enfermedad Tromboembólica Del EmbarazoDocumento21 páginasEnfermedad Tromboembólica Del EmbarazoLuz Evelia CaleroAún no hay calificaciones
- Complicaciones TR TRP 2017Documento40 páginasComplicaciones TR TRP 2017Mariela Suhr CamesellaAún no hay calificaciones
- Cardio 5 TVPDocumento12 páginasCardio 5 TVPLourdes BouchardAún no hay calificaciones
- Tep ZulemaDocumento39 páginasTep ZulemaZulema Palacios MálagaAún no hay calificaciones
- Trombosis Venosa ProfundaDocumento7 páginasTrombosis Venosa ProfundaSebastian Giraldo MárquezAún no hay calificaciones
- Trombosis Venosa ProfundaDocumento16 páginasTrombosis Venosa ProfundaSanti DavilaAún no hay calificaciones
- Dengue, Chagas, Sepsis, Endocarditis, Meningitis, NeutropeniaDocumento24 páginasDengue, Chagas, Sepsis, Endocarditis, Meningitis, Neutropenialucianomed84Aún no hay calificaciones
- 2016 10 20trombosisvenosaprofundappt 161022140843Documento45 páginas2016 10 20trombosisvenosaprofundappt 161022140843cec05Aún no hay calificaciones
- Tromboembolismo Pulmonar (TEP) - SeminarioDocumento27 páginasTromboembolismo Pulmonar (TEP) - SeminarioRocio SandovalAún no hay calificaciones
- 10 Enfermedad TromboembolicaDocumento13 páginas10 Enfermedad TromboembolicaJosé Ignacio Rinaldi CentresAún no hay calificaciones
- Tromboembolismo PulmonarDocumento8 páginasTromboembolismo PulmonarmatdojAún no hay calificaciones
- Actualizacion TEPDocumento42 páginasActualizacion TEPadolfAún no hay calificaciones
- Valor Pronostico de Las TroponinasDocumento53 páginasValor Pronostico de Las Troponinaskatherina PAz Dañobeitia EstadesAún no hay calificaciones
- Banco TepulmonarDocumento7 páginasBanco TepulmonarDaneshka HitoAún no hay calificaciones
- Diatesis TromboticaDocumento5 páginasDiatesis Tromboticaleslie Carhuaz AntonioAún no hay calificaciones
- Isuficiencia Venosa (Asincrónica)Documento26 páginasIsuficiencia Venosa (Asincrónica)Natalie Sosa TafurAún no hay calificaciones
- Tromboembolismo PulmonarDocumento4 páginasTromboembolismo PulmonarPaulo SoaresAún no hay calificaciones
- TareasDocumento6 páginasTareasLuis FernandoAún no hay calificaciones
- Trombopenia y PTIDocumento4 páginasTrombopenia y PTIjohnnyr27Aún no hay calificaciones
- 04-Trombosis VenosaDocumento10 páginas04-Trombosis VenosaCecilia DiazAún no hay calificaciones
- Tromboembolia-Pulmonar RESUMENDocumento2 páginasTromboembolia-Pulmonar RESUMENWilliam Padilla100% (1)
- Expo Cardio - 20240409 - 154347 - 0000Documento9 páginasExpo Cardio - 20240409 - 154347 - 0000jose antonioAún no hay calificaciones
- Copia de Rheumatology Center by SlidesgoDocumento55 páginasCopia de Rheumatology Center by SlidesgoDoaiver TorradoAún no hay calificaciones
- Tromboembolismo PulmonarDocumento15 páginasTromboembolismo PulmonarAshley TorresAún no hay calificaciones
- Dra Otero - de La Tombosis Venosa Al TEP Pulmonar y A La HAPTECDocumento29 páginasDra Otero - de La Tombosis Venosa Al TEP Pulmonar y A La HAPTECJuan Carlos Perez ParadaAún no hay calificaciones
- Tev DefinitiuDocumento37 páginasTev DefinitiuBryan SolariAún no hay calificaciones
- Urgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2De EverandUrgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2Calificación: 5 de 5 estrellas5/5 (1)
- Integrales AbelianasDocumento15 páginasIntegrales AbelianasJoséAún no hay calificaciones
- Plan de Lectura BiblicaDocumento2 páginasPlan de Lectura BiblicaAfthermw Zabala WhithermanAún no hay calificaciones
- HomosexualidadDocumento6 páginasHomosexualidadDavid M. RamosAún no hay calificaciones
- Resumen Del Libro Los 7 Hábitos de La Gente Altamente EfectivaDocumento3 páginasResumen Del Libro Los 7 Hábitos de La Gente Altamente EfectivaCarledZurbaran89% (9)
- Lectura Sem-10Documento7 páginasLectura Sem-10Renato Alonso Yacolca InfantesAún no hay calificaciones
- 1 Presentación de Propuesta Programática Dimensión Cultural 2017Documento15 páginas1 Presentación de Propuesta Programática Dimensión Cultural 2017MartinAparicioAún no hay calificaciones
- El Valor de La IntegridadDocumento4 páginasEl Valor de La IntegridadBea Hernandez100% (1)
- Guia HSE Concepto Preocupación CrónicaDocumento1 páginaGuia HSE Concepto Preocupación Crónicajcastrorobles100% (1)
- Estructuralismo y Derecho PDFDocumento18 páginasEstructuralismo y Derecho PDFmarie1918Aún no hay calificaciones
- Modelo Rumbo A La ExcelenciaDocumento40 páginasModelo Rumbo A La ExcelenciaGilberto OrozcoAún no hay calificaciones
- El Vacio Etico y La Corrupcion en Instituciones. Anlisis y SuperacionDocumento5 páginasEl Vacio Etico y La Corrupcion en Instituciones. Anlisis y SuperacionRodrigo Andres Ruiz MedinaAún no hay calificaciones
- Dar IndicacionesDocumento3 páginasDar IndicacionesErika Aranza Flores BlancasAún no hay calificaciones
- EL Caso Del Corregidor Juan de Robles en Jerez de La Frontera (Fines Del Siglo XV)Documento23 páginasEL Caso Del Corregidor Juan de Robles en Jerez de La Frontera (Fines Del Siglo XV)So Fi100% (1)
- Cuestionario ChidoDocumento38 páginasCuestionario ChidoJose Carlos HernandezAún no hay calificaciones
- Analisis Clinico IDocumento5 páginasAnalisis Clinico IPaulina MerchanAún no hay calificaciones
- Taller Intro. Nomenclatura (L)Documento4 páginasTaller Intro. Nomenclatura (L)Milena Carreño MartínezAún no hay calificaciones
- Investigacion Estadistica (1) - 1Documento21 páginasInvestigacion Estadistica (1) - 1Kenyi Antony Garcia SalazarAún no hay calificaciones
- Apunte N°1 Microeconomía - Introducción PDFDocumento46 páginasApunte N°1 Microeconomía - Introducción PDFAnonymous zdQtlPKgwoAún no hay calificaciones
- UntitledDocumento79 páginasUntitledVioleta VelasAún no hay calificaciones
- Tema 5 Publicidad y Comportamiento Del ConsumidorDocumento28 páginasTema 5 Publicidad y Comportamiento Del ConsumidorjennyferAún no hay calificaciones
- Alianzas Estratégicas para La Participación Juvenil en La ComunidadDocumento21 páginasAlianzas Estratégicas para La Participación Juvenil en La ComunidadSergio EstigarribiaAún no hay calificaciones
- Actividad 7 Elaboración Del Marco Lógico de Un ProyectoDocumento5 páginasActividad 7 Elaboración Del Marco Lógico de Un ProyectoYandiAún no hay calificaciones
- Saludindividual y ColectivaDocumento5 páginasSaludindividual y ColectivaChary OrtizAún no hay calificaciones
- Resuelto. GRAMATICA-PRE U-VER23-MARATON-ASES-01Documento4 páginasResuelto. GRAMATICA-PRE U-VER23-MARATON-ASES-01Maryuri ZapataAún no hay calificaciones
- PSD2-H02 AnamnesisDocumento13 páginasPSD2-H02 AnamnesisFranklin ZavaletaAún no hay calificaciones
- Diagramas de FlujoDocumento4 páginasDiagramas de Flujoella no te ama UwUAún no hay calificaciones
- Tema 1 Principios Del NotariadoDocumento66 páginasTema 1 Principios Del NotariadoJuannello Z. Garcia100% (1)