Documentos de Académico
Documentos de Profesional
Documentos de Cultura
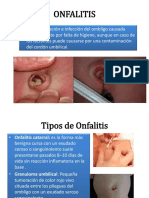
Onfalitis
Cargado por
Marco ArmijosTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Onfalitis
Cargado por
Marco ArmijosCopyright:
Formatos disponibles
Onfalitis neonatal
Rocío Moreno Novillo, Begoña Pérez-Moneo Agapito, Mario Pérez Butragueño.
Servicio de Pediatría. Hospital Infanta Leonor [Servicio Madrileño de Salud]. Madrid. España.
Fecha de actualización: 04-02-2021
Guía-ABE_Onfalitis neonatal (v.2/2021)
Cita sugerida: Moreno Novillo R, Pérez-Moneo B, Pérez Butragueño M. Onfalitis neonatal (v.2/2021). Guía-ABE. Infecciones
en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [en línea] [actualizado el 04-feb-2021;
consultado el dd-mmm-aaaa]. Disponible en http://www.guia-abe.es
Introducción / puntos clave
La onfalitis consiste en la infección del ombligo y los tejidos que lo rodean. Es una infección típica del periodo
neonatal (primera semana de vida) y cursa con induración, eritema, mal olor y dolor de la piel periumbilical,
asociado o no a exudado purulento de la base del ombligo1.
▪ Tras el parto, el ombligo se coloniza con diferentes bacterias: estafilococos y cocos Gram-positivos están
presentes en cuestión de horas, y después aparecen los organismos entéricos. Los tejidos del muñón umbilical
proporcionan un excelente medio de crecimiento para las bacterias y los vasos sanguíneos tromboidales interiores
proporcionan una entrada para los microorganismos en el torrente sanguíneo.
▪ El riesgo de infección umbilical posterior depende del tipo de parto y de la calidad de la atención en el período
posnatal. En todos los casos, el cordón debe cortarse con una cuchilla o tijeras estériles, preferiblemente con
guantes estériles, para evitar la contaminación bacteriana patógena, que puede provocar onfalitis o tétanos
neonatal.
▪ La incidencia en recién nacidos de países de renta alta está en torno al 0,7%. Esta tasa asciende en países con
renta baja al 8% si el parto es hospitalario y al 22% si ocurre en domicilio. Afecta por igual a ambos sexos.
▪ Los factores de riesgo para su aparición son: bajo peso al nacer, trabajo de parto prolongado, rotura prematura
de membranas, corioamnionitis y cateterismo umbilical, pero sobre todo los partos domiciliarios no planificados2
y el cuidado inapropiado del cordón. El contacto piel con piel puede ser un factor protector porque promueve la
colonización del ombligo por flora saprofita de la piel.
▪ Las anomalías del sistema inmunológico, como los defectos en la adhesión leucocitaria, de la función de los
neutrófilos o natural killer y en la producción de interferón, pueden contribuir al desarrollo de la onfalitis3
▪ Puede aparecer clínica sistémica (alteración del control térmico, irritabilidad o letargia, vómitos o afectación del
estado general) que suele sugerir la presencia de complicaciones.
▪ Las complicaciones son poco frecuentes pero graves: sepsis neonatal, trombosis portal, absceso hepático,
peritonitis, gangrena intestinal, fascitis necrotizante4 y la muerte5. Son más frecuentes en recién nacidos de sexo
masculino, prematuros, partos con complicaciones infecciosas y en presencia de fiebre.
▪ El diagnóstico es clínico, siendo los signos más característicos el exudado purulento junto con el eritema
periumbilical.
▪ Se deben recoger muestras para cultivo del exudado purulento y hemocultivo en todos los casos. Si se sospechan
complicaciones se recogerán muestras para cultivo de LCR previo al inicio de antibioterapia sistémica para
descartar meningitis.
▪ El tratamiento antibiótico debe ser intravenoso y de inicio precoz para disminuir el riesgo de complicaciones,
incluyendo antibióticos frente a cocos Gram positivos y bacilos Gram negativos 6. No existe evidencia para
recomendar la aplicación de antibioterapia tópica7.
Guía-ABE_Onfalitis neonatal (v.2/2020)
1/5
Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico
[2020]
▪ En los países de renta baja el cuidado con antisépticos de la base del cordón ha demostrado disminuir el riesgo
de onfalitis y mortalidad asociada8. Sin embargo, en los países de renta alta, donde las medidas de cuidado del
cordón en el recién nacido están bien implementadas, no se ha demostrado que el uso de antisépticos tópicos
disminuya la incidencia de onfalitis; por ello, únicamente se recomienda mantener el cordón limpio (lavados con
agua jabonosa templada) y seco.
Cambios más importantes respecto a la versión anterior: Respecto a la versión anterior, se profundiza en la diferencia de
la colonización fisiólogica y patológica del ombligo que puede condicionar a esta entidad. Se señala que algunos pacientes
pueden tener anomalías del sistema inmune que puedan favorecer la aparición de onfalitis. Se hace mención al tratamiento
tópico, puesto que en algunos centros se utiliza.
Microorganismos causales9
Frecuentes Menos frecuentes
Staphylococcus aureus Anaerobios10
Streptococcus pyogenes
BGN11: Escherichia coli, Klebsiella pneumoniae,
Proteus mirabilis
Factores de riesgo Microorganismo asociado
Cuidado no estéril del cordón Descartar Clostridium tetani
Coriamnionitis materna Anaerobios: Bacteroides fragilis, Clostridium perfringens, Clostridium. tetani
Ingreso previo en UCIN S. aureus meticilina-resistente (SAMR)
Estudios complementarios
Pruebas iniciales Pruebas si hay sospecha de complicación
Laboratorio ▪ Hemograma12 ▪ Coagulación14
▪ Proteína C reactiva (Procalcitonina13)
▪ Bioquímica
Microbiología ▪ Cultivo exudado umbilical ▪ Citoquímica y cultivo del LCR
▪ Hemocultivo ▪ Cultivo material drenaje quirúrgico
Imagen15 ▪ Radiografía abdominal
▪ Ecografía pared abdominal/abdominal
Tratamiento antimicrobiano empírico inicial16
Cloxacilina + gentamicina
Guía-ABE_Onfalitis neonatal (v.2/2020)
2/5
Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico
[2020]
Tratamiento antimicrobiano empírico / otros tratamientos en situaciones especiales
Sospecha de SAMR ▪ Vancomicina + gentamicina
▪ Cloxacilina + gentamicina + metronidazol
Fascitis necrotizante
▪ Desbridamiento quirúrgico
▪ Cloxacilina + gentamicina +/- metronidazol17
Absceso intraabdominal
▪ Drenaje quirúrgico
▪ Cloxacilina + gentamicina +/- metronidazol
Peritonitis
▪ Valorar tratamiento quirúrgico según evolución y gravedad
Corioamnionitis materna ▪ Cloxacilina + gentamicina +/- metronidazol
Elección del antibiótico según el agente aislado (../..)
Agente Antibiótico de elección Alternativa
S. aureus Sensible a meticilina Cloxacilina o cefalosporina 1ªG Vancomicina
Resistente a meticilina Vancomicina Clindamicina
S. pyogenes Penicilina G Ampicilina o cefotaxima
Bacilos gram negativos Gentamicina Otros aminoglucósidos
B. fragilis Metronidazol Cefoxitina o amoxicilina-
clavulánico
C. perfringens Penicilina G +/- clindamicina Cefoxitina o cefazolina
C. tetani Metronidazol o penicilina G
Antibióticos: dosis, vía de administración y duración
El tratamiento antibiótico debe ser siempre intravenoso y mantenerlo durante 10 días18
Dosis y vías: https://www.guia-abe.es/generalidades
Guía-ABE_Onfalitis neonatal (v.2/2020)
3/5
Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico
[2020]
Referencias bibliográficas
▪ Palazzi DL, Brandt ML. Care of the umbilicus and management of umbilical disorders. In: UpToDate, Teresa
KD, Richard M (Ed), UpToDate, 2020. Disponible en http://www.uptodate.com [consultado el 11/2020].
▪ Leante Castellanos JL, Pérez Muñuzuri A, Ruiz Campillo CW, Sanz López E, Benavente Fernández I,
Sánchez Redondo MD, et al. Recomendaciones para el cuidado del cordón umbilical en el recién nacidos.
An Pediatr. 2019 Jun 1;90(6):401.e1-401.e5.
▪ Dolores Sánchez-Redondo M, Cernada M, Boix H, Gracia M, Fernández E, González-Pacheco N, et al. Parto
domiciliario: un fenómeno creciente con potenciales riesgos. An Pediatr. 2020;93(4):e1–e266.e6
▪ Stewart D, Benitz W. Umbilical Cord Care in the Newborn Infant CLINICAL REPORT Guidance for the
Clinician in Rendering Pediatric Care. FROM Am Acad Pediatr Pediatr [Internet]. 2016;138(3). Available
from: www.aappublications.org/news
▪ Gras-Le Guen C, Caille A, Launay E, et al. Dry Care Versus Antiseptics for Umbilical Cord Care: A Cluster
Randomized Trial. Pediatrics. 2017;139(1):e20161857
▪ Tewart D, Benitz W, AAP COMMITTEE ON FETUS AND NEWBORN. Umbilical Cord Care in the Newborn
Infant. Pediatrics. 2016;138(3):e20162149
▪ Sinha A, Sazawal S, Pradhan A, Ramji S, Opiyo N. Chlorhexidine skin or cord care for prevention of
mortality and infections in neonates. Cochrane Database of Systematic Reviews 2015, Issue 3. Art. No.:
CD007835. DOI: 10.1002/14651858.CD007835.pub2. Accedida el 07 de diciembre de 2020.
▪ Mullany LC, Darmstadt GL, Katz J, et al. Risk factors for umbilical cord infection among newborns of
southern Nepal. Am J Epidemiol. 2007;165:203-11.
▪ Mullany LC, Darmstadt GL, Katz J, et al. Development of clinical sign based algorithms for community
based assessment of omphalitis. Arch Dis Child Fetal Neonatal. 2006;91:99-104.
▪ Sawardekar KP. Changing spectrum of neonatal omphalitis. Pediatr Infec Dis J. 2004;23:22-6.
▪ Fraser N, Davies BW, Cusack J. Neonatal omphalitis: a review of its serious complications. Acta Paediatr.
2006;95:519-22.
▪ Ulloa-Gutiérrez R, Rodríguez-Calzada H. Is it acute omphalitis or necrotizing fasciitis? Report of three fatal
cases. Pediatr Emerg Care. 2005;21:600-2.
Abreviaturas: BGN: bacilos gram negativos. EG: edad gestacional. G: generación. IV: intravenoso. LCR: líquido
cefalorraquídeo. RN: recién nacido. RNPT: recién nacido pretérmino. RNT: recién nacido a término. SAMR: Staphylococcus
aureus meticilina-resistente. sem: semanas. TMP-SMX: trimetoprim-sulfametoxazol. UCIN: unidad de cuidados intensivos
neonatales.
Notas aclaratorias19
1 Puede aparecer un leve exudado durante la caída fisiológica del ombligo sin otros síntomas asociados. Estos niños
deben ser controlados muy de cerca para reconocer a tiempo cualquier síntoma o signo de onfalitis.
2 En países de renta alta están aumentando las tasas de partos domiciliarios. Actualmente en España suponen un
0.32% de todos los partos.
3 Este grupo de enfermedades asocian neumonías recurrentes, infecciones de partes blandas, gingivitis, etc.
4 La fascitis necrotizante es una infección polimicrobiana de la piel, tejido adiposo subcutáneo y fascia muscular
profunda que se extiende rápidamente progresando a infección sistémica. Produce alta mortalidad (60-85%) y
precisa de tratamiento quirúrgico inmediato, además de soporte general y antibióticos de amplio espectro. Uno
de los signos más precoces para reconocerla es la aparición de “piel de naranja”.
5 Mortalidad 7-15%.
6
Algunos autores tratan a los niños con síntomas mínimos con aplicaciones tópicas como el alcohol, la bacitracina
o la mupirocina. Sin embargo, no hay pruebas de la eficacia de esta práctica ni de la eficacia de la administración
de antibióticos por vía oral.
Guía-ABE_Onfalitis neonatal (v.2/2020)
4/5
Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico
[2020]
7
Hay centros que sí utilizan los antibióticos tópicos en casos de onfalitis no complicadas (ombligo enrojecido o
eritematoso, sin apenas supuración, sin clínica sistémica y con pruebas iniciales normales). Recogen cultivos
superficiales y hemocultivo e inician tratamiento tópico con mupirocina o ácido fusídico. Si el cultivo es positivo y
sensible, con hemocultivo negativo, mantienen tratamiento tópico durante 7-10 días según la evolución. Existe
controversia respecto a su uso y escasa evidencia de su utilidad.
8 De los diferentes regímenes recomendados la clorhexidina al 4% es el más eficaz. El tratamiento consiste en
toques diarios y debe iniciarse en las primeras 24 horas de vida y mantenerlo durante 7-10 días. El lavado con
agua y jabón de la base del cordón no parece disminuir ni la incidencia ni la mortalidad por onfalitis.
9 Con frecuencia es una infección polimicrobiana.
10 Son más frecuentes en presencia de corioamnionitis y cursan con muy mal olor de la base del ombligo.
11 Está aumentando la incidencia por bacterias Gram negativas
12 Puede ser normal en los pacientes que sólo tienen signos locales de infección sin complicaciones sistémicas.
13
El punto de corte de la PCT en neonatos no está bien establecido ni validado. Es un parámetro que ayuda sobre
todo a distinguir una infección bacteriana invasiva (sepsis, meningitis) y no tanto si es una localizada. Su limitación
para el diagnóstico es que se eleva de manera fisiológica en las primeras 48 horas de vida lo que dificulta su
utilización, además puede incrementarse en hijos de madre diabética, pérdida del bienestar fetal, hemorragia
intraventricular, hipoxemia, reanimación cardiopulmonar y distres respiratorio.
14 Si sospecha de sepsis o infección grave para valorar coagulopatía o ante la necesidad de tratamiento quirúrgico.
15 Permite valorar complicaciones intraabdominales como abscesos, aire ectópico e íleo paralítico, y de la propia
pared abdominal.
16 El objetivo es cubrir inicialmente S. aureus y bacilos gram negativos. Algunos autores recomiendan añadir
metronidazol o clindamicina especialmente en los RN de madres con corioamnionitis.
17 Añadir metronidazol si hay sospecha de anaerobios. Cambiar cloxacilina por vancomicina si se sospecha SAMR.
18 Se puede valorar modificar su duración según la respuesta clínica y el desarrollo de complicaciones.
19
17
Notas: la Guía ABE se actualiza periódicamente (al menos cada 2 años). Los autores y editores recomiendan aplicar estas
recomendaciones con sentido crítico en función de la experiencia del médico, de los condicionantes de cada paciente y del
entorno asistencial concreto; así mismo se aconseja consultar también otras fuentes para minimizar la probabilidad de
errores. Texto dirigido exclusivamente a profesionales.
[] Comentarios y sugerencias en: laguiaabe@gmail.com
Con la colaboración de:
[©] Guía_ABE, 2020. ISSN 2174-3568
Guía-ABE_Onfalitis neonatal (v.2/2020)
5/5
También podría gustarte
- Texto guía para el diagnóstico y manejo del VIH en el embarazoDe EverandTexto guía para el diagnóstico y manejo del VIH en el embarazoAún no hay calificaciones
- Fármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1De EverandFármacología básica para el odontólogo: Conocimientos básicos odontológicos, #1Calificación: 5 de 5 estrellas5/5 (4)
- Guia-ABE Onfalitis Neonatal v.1 2012Documento4 páginasGuia-ABE Onfalitis Neonatal v.1 2012Jose M. PozadaAún no hay calificaciones
- Protocolos UltimosDocumento7 páginasProtocolos Ultimoscecilia rick scotAún no hay calificaciones
- Unidad Ii-Emi 2 UnajDocumento27 páginasUnidad Ii-Emi 2 UnajIgnacio DuarteAún no hay calificaciones
- Exposicion JavierDocumento22 páginasExposicion JavierGerson QuentaAún no hay calificaciones
- Puerperio PatologicoDocumento14 páginasPuerperio PatologicoMarlon CampoverdeAún no hay calificaciones
- Guia 016 Ruptura Prematura de Membranas PDFDocumento11 páginasGuia 016 Ruptura Prematura de Membranas PDFbomberosguatapeAún no hay calificaciones
- pTRICIA PDFDocumento23 páginaspTRICIA PDFLenin CarrizoAún no hay calificaciones
- Neumonia Neonatal y PAEDocumento22 páginasNeumonia Neonatal y PAEMonica Vimos100% (1)
- Sepsis Puerperal 2022Documento39 páginasSepsis Puerperal 2022Juan HernandezAún no hay calificaciones
- GPC CoriamnionitisDocumento15 páginasGPC CoriamnionitisDanielaAún no hay calificaciones
- Neumonia Neonatal y PAEDocumento22 páginasNeumonia Neonatal y PAEJavier SernaAún no hay calificaciones
- PeritonitisDocumento6 páginasPeritonitisElena PerezAún no hay calificaciones
- Infecciones Intercurrentes y GestaciónDocumento26 páginasInfecciones Intercurrentes y GestaciónHessler Hannsen Zambrano CondoriAún no hay calificaciones
- Endometritis y MastitisDocumento26 páginasEndometritis y MastitisClauMcClauAún no hay calificaciones
- CorioamnionitisDocumento3 páginasCorioamnionitisAnderson Rodríguez GuzmanAún no hay calificaciones
- Sepsis Intrabdominal 2010 Guias IdsaDocumento44 páginasSepsis Intrabdominal 2010 Guias IdsaHernando Garcia100% (2)
- Ponencia Infeccion PuerperalDocumento43 páginasPonencia Infeccion PuerperalJudit DianaAún no hay calificaciones
- Caso Clinico FarmacoDocumento9 páginasCaso Clinico FarmacoGianpaúl Ramos GaravitoAún no hay calificaciones
- DR EzcurraDocumento34 páginasDR EzcurraAalondra TellesAún no hay calificaciones
- Ivu en EmbarazoDocumento14 páginasIvu en EmbarazoNathaly Carvajal PazAún no hay calificaciones
- Tuberculosis CongénitaDocumento4 páginasTuberculosis Congénitajuan perezAún no hay calificaciones
- Exposicion Sepsis NeonatalDocumento29 páginasExposicion Sepsis NeonatalAnna Benites GastañaduiAún no hay calificaciones
- Faringoamigdalitis AgudaDocumento4 páginasFaringoamigdalitis AgudaAileenAún no hay calificaciones
- Ruptura Prematura de Membranas ExposicionDocumento54 páginasRuptura Prematura de Membranas ExposicionJhasmyn MartinezAún no hay calificaciones
- Paciente Varón de 50 Años Receptor de Trasplante Hepático Con FiebreDocumento3 páginasPaciente Varón de 50 Años Receptor de Trasplante Hepático Con FiebreDiego OssesAún no hay calificaciones
- Infecciones NeonatalesDocumento28 páginasInfecciones NeonatalesLlaneli Uc100% (1)
- Endometriosis y MastitisDocumento26 páginasEndometriosis y MastitisClauMcClauAún no hay calificaciones
- Discusión #6 Grupo B 5.27.22: 1. Historia Clínica. Datos Relevantes Del PacienteDocumento6 páginasDiscusión #6 Grupo B 5.27.22: 1. Historia Clínica. Datos Relevantes Del PacienteGabriela SalamancaAún no hay calificaciones
- ANTIBIOTICOSDocumento152 páginasANTIBIOTICOSgracielaAún no hay calificaciones
- CorioamnionitisDocumento3 páginasCorioamnionitisruddyarmandoAún no hay calificaciones
- Corioamnionitis PDFDocumento3 páginasCorioamnionitis PDFluisa fernanda roman juradoAún no hay calificaciones
- Aborto Septico, Puerperal, EtcDocumento7 páginasAborto Septico, Puerperal, EtcJuan Cruz SaldunaAún no hay calificaciones
- Infecciones PuerperalesDocumento40 páginasInfecciones PuerperalesDiego Calvo RosalesAún no hay calificaciones
- Antibióticos en ObstetriciaDocumento37 páginasAntibióticos en ObstetriciaAna Mamani BordaAún no hay calificaciones
- Patron - Cuarto Parcial - ParasitoDocumento3 páginasPatron - Cuarto Parcial - ParasitostefanyviruezAún no hay calificaciones
- AntibioticosDocumento153 páginasAntibioticosCecilia PascoAún no hay calificaciones
- Pautas de Infecciones de Piel y Partes BlandasDocumento4 páginasPautas de Infecciones de Piel y Partes Blandasbyrock66Aún no hay calificaciones
- PC Mastitis Infecciosa Neonatal Rev. Por IessDocumento4 páginasPC Mastitis Infecciosa Neonatal Rev. Por IessdargwinAún no hay calificaciones
- TEMA 3. Fiebre PuerperalDocumento21 páginasTEMA 3. Fiebre PuerperalStefani AtlleAún no hay calificaciones
- Guía ABE Infeccion Perinatal Por Estreptococo Del Grupo B (Profilaxis)Documento6 páginasGuía ABE Infeccion Perinatal Por Estreptococo Del Grupo B (Profilaxis)andres felipe ramirezAún no hay calificaciones
- GPC - CorioamnionitisDocumento5 páginasGPC - CorioamnionitisVane LévanoAún no hay calificaciones
- Trabajo Escrito Integración MédicaDocumento9 páginasTrabajo Escrito Integración MédicaAriadna LópezAún no hay calificaciones
- Infecciones Menores Del Recién NacidoDocumento25 páginasInfecciones Menores Del Recién NacidoGonzalo Castillo Barreda100% (1)
- VULVOVAGINITIS El MorcheDocumento40 páginasVULVOVAGINITIS El MorcheastridasticaAún no hay calificaciones
- Corioamnionitis y Sepsis PuerperalDocumento16 páginasCorioamnionitis y Sepsis PuerperalNessy HernándezAún no hay calificaciones
- PC Conjuntivitis - Dacriocistitis Neonatal Rev. SepssDocumento4 páginasPC Conjuntivitis - Dacriocistitis Neonatal Rev. SepssΦελίπε ΠορτοκαλίAún no hay calificaciones
- Endometritis PDFDocumento22 páginasEndometritis PDFAndreaRiosAún no hay calificaciones
- PxisquirurgicaABErev2809 FINALDocumento7 páginasPxisquirurgicaABErev2809 FINALBelkys del Valle SalazarAún no hay calificaciones
- Resumen Normas GinecoDocumento89 páginasResumen Normas GinecoCorina FloresAún no hay calificaciones
- Cuestionario Sepsis NeonatalDocumento7 páginasCuestionario Sepsis NeonatalFranco RodriguezAún no hay calificaciones
- CorioamnionitisDocumento4 páginasCorioamnionitisBae Su JiAún no hay calificaciones
- Generalidades AntimicrobianosDocumento85 páginasGeneralidades AntimicrobianosLina TrujilloAún no hay calificaciones
- Parto Pretermino2 Dr. CarrilloDocumento17 páginasParto Pretermino2 Dr. CarrilloacarenasAún no hay calificaciones
- Tarea 5 Pediatria IDocumento4 páginasTarea 5 Pediatria Isteve edwinAún no hay calificaciones
- Sepsis Neonatal (R)Documento46 páginasSepsis Neonatal (R)Paula FernandezAún no hay calificaciones
- Guias para El Manejo de Sepsis Neonatal Bacteriana Del Recién NacidoDocumento9 páginasGuias para El Manejo de Sepsis Neonatal Bacteriana Del Recién NacidoVictor GarayAún no hay calificaciones
- Guias Clínicas de Neonatología - 151664272 PDFDocumento68 páginasGuias Clínicas de Neonatología - 151664272 PDFJorge CamachoAún no hay calificaciones
- Microbiología Médica I: Patógenos y Microbioma HumanoDe EverandMicrobiología Médica I: Patógenos y Microbioma HumanoAún no hay calificaciones
- Revista Suis Super 7 Antonio PalomoDocumento3 páginasRevista Suis Super 7 Antonio PalomootakonAún no hay calificaciones
- Hist. Clínica Ped.Documento6 páginasHist. Clínica Ped.margarita_ayerAún no hay calificaciones
- 1 EMBUCHAMIENT Gente de GallosDocumento7 páginas1 EMBUCHAMIENT Gente de GallosDiego LeonAún no hay calificaciones
- Profilaxis Del Cordón Umbilical en CasaDocumento6 páginasProfilaxis Del Cordón Umbilical en Casaliliana50% (2)
- Patologías-del-CU 2.0 1Documento46 páginasPatologías-del-CU 2.0 1Maripaz RossainzAún no hay calificaciones
- REDNOMOLOGICADocumento12 páginasREDNOMOLOGICAXuri Cruz100% (2)
- Estudios y Consejos para El Cuidado de La PielDocumento126 páginasEstudios y Consejos para El Cuidado de La PielDaniel NoriegaAún no hay calificaciones
- Diagnostico de Enfermeria NandaDocumento89 páginasDiagnostico de Enfermeria NandaKatherynAndreaSousaRodriguez88% (8)
- Conjuntivitis-Onfalitis Dra FigueroaDocumento16 páginasConjuntivitis-Onfalitis Dra FigueroaJ Alberto VentoAún no hay calificaciones
- 3-Factores de Riesgo y Signos de Alarma en El RNDocumento36 páginas3-Factores de Riesgo y Signos de Alarma en El RNDiana Pozo CórdovaAún no hay calificaciones
- Salpingitis en Aves de Corral: Carla Macaya R. Técnico Inspector OficialDocumento22 páginasSalpingitis en Aves de Corral: Carla Macaya R. Técnico Inspector OficialFernando MacayaAún no hay calificaciones
- Hernia UmbilicalDocumento20 páginasHernia UmbilicalJulio Leal0% (1)
- Atencion Del Recien Nasido SanoDocumento6 páginasAtencion Del Recien Nasido SanoRasor IsraelAún no hay calificaciones
- Atención Del Recién Nacido Sano.Documento8 páginasAtención Del Recién Nacido Sano.Plusdede DedeAún no hay calificaciones
- Socialización de Protocolos Dominio 11Documento116 páginasSocialización de Protocolos Dominio 11Diego MAún no hay calificaciones
- Neonatología RESUMEN GENERALDocumento60 páginasNeonatología RESUMEN GENERALJonathan MedinaAún no hay calificaciones
- 1.-Atencion Del Recien NacidoDocumento24 páginas1.-Atencion Del Recien NacidoJhon SantistebanAún no hay calificaciones
- 2 Examen Neonatologia 2019Documento18 páginas2 Examen Neonatologia 2019AngelesEstelaRuizAún no hay calificaciones
- OnfalitisDocumento21 páginasOnfalitisIsabel BorjaAún no hay calificaciones
- Guía de Valoración Neonatal Según El Modelo de Sor Callista RoyDocumento24 páginasGuía de Valoración Neonatal Según El Modelo de Sor Callista RoyJoseLuisOC0% (1)
- Guia de Cateterismo UmbilicalDocumento6 páginasGuia de Cateterismo UmbilicalMadelen Ortíz CárdenasAún no hay calificaciones
- Ssa 483 11 Onfalitis GerDocumento34 páginasSsa 483 11 Onfalitis Gerlucio408Aún no hay calificaciones
- Fenómenos Parafisiologicos Del RN PDFDocumento11 páginasFenómenos Parafisiologicos Del RN PDFDaniela GonzálezAún no hay calificaciones
- Guia Taller Recien Nacido PuericulturaDocumento25 páginasGuia Taller Recien Nacido PuericulturaNathalia GonzalezAún no hay calificaciones
- Onfalitis y Deficiente Cicatrización UmbilicalDocumento12 páginasOnfalitis y Deficiente Cicatrización UmbilicalCP CoopagroAún no hay calificaciones
- Neonatología Canina y FelinaDocumento7 páginasNeonatología Canina y FelinaAlexandraAún no hay calificaciones
- Piosepticemia UmbilicalDocumento4 páginasPiosepticemia UmbilicalRosa Lisbeth Merma YucraAún no hay calificaciones
- Onfalitis AviarDocumento4 páginasOnfalitis AviarAngie SaavedraAún no hay calificaciones
- Pedia OnfalitisDocumento19 páginasPedia OnfalitisForecita50% (2)
- Hiperbilirrubinemia Del RNDocumento25 páginasHiperbilirrubinemia Del RNlaura isabelAún no hay calificaciones