Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Neuroanatomia. Anatomía 1. Profesor de Toro
Cargado por
Pablo OteroTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Neuroanatomia. Anatomía 1. Profesor de Toro
Cargado por
Pablo OteroCopyright:
Formatos disponibles
Neuroanatomía.
Anatomía 1º cuatrimestre.
Profesor: Francisco Javier de
Toro.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
1
Irene González Eiroa. Curso 2015-2016. Grado en Fisioterapia.
Neuroanatomía
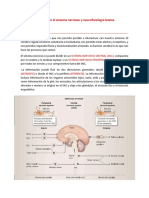
El sistema nervioso
Conjunto de elementos que facilita que de una forma eficiente nos podamos
comunicar con nosotros mismos y el exterior gracias a una célula (neurona).
El sistema nervioso es el conjunto de elementos anatómicos que aseguran la
recepción, integración, transformación y transmisión de la información que proviene
del medio ambiente y del propio organismo.
La neurona es un conjunto de elementos anatómicos que permite integrar o facilitar la
información, procesarla, almacenarla, generarla y transmitirla. Es la célula capaz de
realizar todas las funciones en el SN.
SNC: coordina toda nuestra actividad. Recoge información, la almacena y la genera.
En la morfología de una neurona se distinguen los siguientes elementos:
1. Dendritas: grandes receptores para CAPTAR la información. Tienen una
gran superficie que facilita la recogida de información.
2. Cuerpo (soma): en él está el núcleo que permite PROCESAR, ALMACENAR y
GENERAR la información. Es donde se realizan todas las grandes actividades:
almacenar información. También tiene orgánulos en él, los cuales facilitan la
vida de la neurona y sin los cuales no vive.
1) Axón: TRANSMITE la información.
2) Botón sináptico: en él se produce la sinapsis.
3) Núcleo: almacena información.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
2
Actividades de las neuronas:
1. Recepción de la información, a través de las dendritas.
2. Almacenamiento de la información, en el núcleo y el cuerpo.
3. Procesamiento de la información
4. Transmisión de la información.
La parte blanca o sustancia blanca de una neurona son los axones (mielina) y la
sustancia gris los cuerpos neuronales (soma).
Según cuál sea su función, cambia su morfología. Así se distinguen neuronas:
NEURONAS MOTORAS (multipolares): se caracterizan por su gran cuerpo, su
gran núcleo y por poseer muchas dendritas. También se conoce como neurona
multipolar. Es la encargada de generar movimiento. Por lo general, en músculos
con acciones más precisas hay más neuronas motoras, en cambio en músculos
con menos actividad hay menos neuronas motoras.
NEURONAS SENSITIVAS (unipolares): son pequeñas (menor cuerpo), dendritas
pequeñas y muy especializadas dependiendo de las condiciones de P, T… (se
conocen con el nombre de receptores) y con receptores que recogen una
sensibilidad, y con axones largos. Se activan, por ejemplo, al pincharte con algo.
Tienen distinta forma por que realizan una función diferente “la función hace al
órgano”. De un cuerpo sale un axón.
INTERNEURONAS (bipolares): pequeñas.
Comunican neuronas con neuronas. Tienen
una función muy rápida.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
3
¿CÓMO SE COMUNICA UNA NEURONA CON OTRA?
Las neuronas están cargadas negativamente (hay un gradiente de presión). Dentro de
la célula es mucho más negativo que fuera. Dentro hay puertas que se modulan y se
expresan o no dependiendo de los medios. Al abrir una puerta, se facilita que se abran
las contiguas, de modo que la presión se va modulando produciéndose un movimiento
eléctrico, despolarizándose la membrana. EL IMPULSO ELECTRICO SE PRODUCE
GRACIAS A LA DESPOLARIZACION DE LA MEMBRANA. Al final, el impulso eléctrico llega
al botón sináptico, donde existe un espacio hasta la siguiente neurona. Aquí, actúa el
siguiente mecanismo: NEUROTRANSMISION, 2º MENSAJEROS. El impulso eléctrico se
realiza siempre en una única dirección.
Los neurotransmisores transfieren la información del botón sináptico a la siguiente
neurona.
“A cetil-colina”, “triptófano”, “dopamina”, “adrenalina” son mediadores que
funcionan como neurotransmisores.
Los receptores son dendritas especializadas y cada una capta un estímulo diferente,
dependiendo de la morfología.
El botón sináptico está lleno de vesículas llenas de neurotransmisores. Por la
despolarización de la membrana, se facilita que las vesículas de la membrana salgan
por los canales vertiendo los neurotransmisores al espacio intersináptico. Estos
neurotransmisores intentan abrir canales. Si los abren provocan un impulso eléctrico
en la siguiente neurona.
Los neurotransmisores se vierten al espacio intersináptico y si estos están expresados
en la siguiente se abre el canal y se coloca un trasiego de electrones colocando un
mensaje en la siguiente neurona. Si lo que se vierte no se utiliza, se vuelve a recoger.
MECANISMOS: 1. Despolarización, 2º. Sinapsis.
Existen dos mecanismos de transmisión de información:
ELÉCTRICO: todas las células de nuestro cuerpo están polarizadas (en ellas
existe una diferencia de cargas entre la parte interna y la parte externa de
la célula: una diferencia de voltaje). El mecanismo por el que se transmite la
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
4
información es una despolarización de la membrana para que las cargas se
igualen (tienden a igualarse). Las cargas de la membrana las constituyen los
iones de Na+/K+. A medida que se van despolarizando las membranas, se va
transmitiendo el estímulo creando un impulso eléctrico.
NEUROTRANSMISORES: la transmisión del impulso eléctrico genera la sinapsis,
que es una unión entre un botón de una neurona y, por ejemplo, una dendrita
de otra. Las vesículas con neurotransmisores (llaves) son vertidas al espacio
sináptico por el botón sináptico (parte pre-sináptica). Si estas llaves son
complementarias de las cerraduras existentes en la dendrita (parte post-
sináptica) se “abre la puerta”, es decir, se produce la despolarización y, por
tanto, la transmisión del impulso.
o Si estas llaves no se pueden encerrar de nuevo en vesículas (retroceder)
si no son usadas, o permanecen en el espacio sináptico, estarán
permanentemente en acción, continuará la estimulación post-sináptica
(antidepresivos o drogas de diseño).
o Existe el caso contrario, individuos que no tienen neurotransmisores,
por lo que no se puede transmitir el impulso y deja de funcionar el
mecanismo (párkinson).
Conexiones entre neuronas:
1. AXO-DENDRITICAS: Cuando una célula se comunica con otra, el botón sináptico
estimula a las dendritas.
2. AXO-SOMATICAS: Aun así, un botón sináptico se puede conectar directamente
con el cuerpo.
3. AXO-AXONICA: Está conectado con el axón.
Por eso, los canales se pueden expresar o
no.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
5
La mielina recubre el axón y es la que favorece la rapidez de esta actividad de
comunicación.
Sistema nervioso central y periférico:
Las células producen mielina haciendo que la despolarización sea mucho más rápida.
El axón está recubierto de células que:
Envuelven al SNC, llamadas OLIGODENTROCITOS.
Envuelven al SNP, llamadas CELULAS DE SCHWANN.
La diferencia de las células productoras de mielina del SNC y el SNP está en el nombre.
El sistema nervioso central se compone de encéfalo y medula espinal.
El sistema nervioso periférico son los nervios periféricos (conjunto de axones) y los
ganglios.
SNC: células de oligodendrocitos... Está formado por el encéfalo y la
médula espinal. Tiene función integradora.
SNP: células de Schwann (contienen mielina, que facilita la despolarización y así
hace que el impulso sea más rápido a través de las neuronas). Está formado por
los nervios (craneales y espinales, que son conjuntos de axones envueltos por
cubiertas) y los ganglios (donde se sitúan los cuerpos neuronales). Tiene
función receptora y efectora.
Nervio: conjunto de axones.
Las cubiertas que envuelven cada axón se denominan ENDONEURO y es tejido
conductivo. Las cubiertas que envuelven cada conjunto de axones (fascículo) es el
PERINEURO, y envuelven al endoneuro. Las cubiertas que envuelven varios fascículos
forman el EPINEURO.
Una enfermedad muy importante es la esclerosis múltiple, que es desmielinizante y,
por lo tanto, se pierde velocidad en la transmisión del impulso y provoca la
descoordinación del SN.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
6
En el SN se distingue:
SUSTANCIA GRIS:
Conjunto de cuerpos neuronales.
Función: ALMACENAR, PROCESAR y GENERAR INFO
Localización: en el encéfalo se encuentra en la periferia (corteza) y cuerpos
neuronales (núcleos subcorticales de la base). En la médula espinal se
encuentra en el interior, el centro (forma de H).
SUSTANCIA BLANCA:
Conjunto de axones.
Función: TRANSMITIR INFO
Localización: en el encéfalo, en el interior. En la médula espinal, en el exterior.
Entre la sustancia gris y la sustancia blanca (donde están ambas):
FORMACION RETICULAR:
Conjunto de cuerpos neuronales + axones.
Núcleos del sistema vegetativo (de centros vitales).
Función: controlan el pulso, la presión arterial y respiratoria, la temperatura…
(funciones vegetativas).
Localización: tronco cerebral.
División anatómica del sistema nervioso:
SISTEMA NERVIOSO CENTRAL:
Encéfalo
Medula espinal
Función integradora.
SISTEMA NERVIOSO PERIFERICO.
Nervios espinales y craneales.
Sistema neurovegetativo
Nervios periféricos.
Función receptora y efectora.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
7
El sistema nervioso también se puede diferenciar según su función en:
Sistema nervioso somático:
Se encarga de una serie de elementos del SNC y del SNP que recoge la
información sensitiva de la periferia para procesarla y conducirla
También transfiere del SNC y SNP una información motora que son
voluntarios y que nosotros recogemos.
Sistema nervioso vegetativo o autónomo:
Consta de una serie de elementos que conduce información sensitiva de
diferentes órganos viscerales, como el intestino, el corazón, el pulmón.
También conduce órdenes motoras para estos órganos viscerales.
Sistema nervioso central:
ENCÉFALO:
El encéfalo está formado por el cerebro, el cerebelo y el tronco central. Está situado
dentro del cráneo y protegido por los huesos. En los humanos es rugoso.
Tiene una superficie muy amplia para contener un mayor número de cuerpos
neuronales (sustancia gris) para así poder almacenar una mayor cantidad de
información.
Son simétricos y es bilateral. Posee marcas, hendiduras (surcos) que forman
circunvoluciones (espacio de corteza limitado por los surcos). Estos surcos existen
para aumentar la superficie de la corteza en el menor espacio posible. Los surcos
delimitan diferentes circunvoluciones. Los surcos profundos se denominan ss y
delimitan lóbulos.
Por lo tanto, los surcos delimitan circunvoluciones y las cisuras delimitan lóbulos.
Existen cuatro cisuras fundamentales:
Cisura central o de Rolando: delimita el lóbulo frontal y parietal.
Cisura lateral o de Silvio: delimita el lóbulo temporal.
Cisura longitudinal media o interhemisferica: divide al encéfalo en dos
hemisferios (dcho e izdo).
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
8
Cisura parietotemportal ¿parietoccipial? o calcarina: Se encuentra en la cara
interna y delimita el lóbulo occipital.
En cada lóbulo también puede haber zonas específicas por su función.
Morfología interna del encéfalo:
1. CEREBRO: formado por los hemisferios cerebrales (telencéfalo) y por el
diencéfalo: HEMISFERIOS CEREBRALES· (telencéfalo)
Hacemos un corte frontal o coronal (paralelo a la frente).
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
9
La sustancia gris se encuentra en la periferia (en la corteza)
Se ven la cisura de Silvio y la longitudinal media.
Los núcleos subcorticales o de la base son Caudado, Pálido, Putamen y Tálamo.
Son núcleos de sustancia gris en el medio de la sustancia blanca.
Gracias a la sustancia blanca, la información entra por un sitio y se reparte por
la corona radial (axones que recorren toda la corteza).
Corona radial: sirve para la distribución de la sustancia blanca.
Centro semivocal: lugar de donde fluyen los axones.
Centro oval: donde confluye todo.
Cápsula interna: asciende y desciende la información (por donde entra y
sale toda la información.).
Cuerpo calloso: haz de fibras de sustancia blanca en forma de C situada en la
base de la cisura interhemisferica que comunica el lado izdo y el dcho. El h.
izquierdo controla la movilidad del hemicuerpo derecho, controla el lenguaje
matemático y el análisis semántico de las palabras, en cambio, el h. derecho
controla la movilidad del hemicuerpo izquierdo, información sensitiva, y el
lenguaje emocional. Es capaz de integrar toda la información.
Los ventrículos son unas cavidades que están comunicadas entre sí y por los
cuales circula el líquido cefalorraquídeo. Por los ventrículos laterales (sistema
ventricular) circula el líquido cefalorraquídeo o cerebroespinal.
El hemisferio derecho controla la motricidad del hemisferio izquierdo, regula la
creatividad. El hemisferio izquierdo controla la motricidad y sensibilidad del hemisferio
derecho. Regula el lenguaje lógico y el pensamiento lógico, analítico y matemático.
Los diestros:
Hemisferio cerebral izdo: movimiento voluntario del hemicuerpo derecho
(recibe la sensibilidad del hemisferio dcho, realiza el pensamiento lógico-
matemático, regula el habla…).
Hemisferio cerebral dcho: parte semántica de las palabras, percepciones…
Los zurdos tienen diferente organización cerebral que los diestros.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
10
2. DIENCÉFALO.
Parte que une los hemisferios cerebrales con el tronco cerebral. En la parte central
presenta una cavidad: el III ventrículo. A los lados del III ventrículo se encuentran el
Tálamo óptico, gran núcleo de sustancia gris (núcleos subcorticales) que sirve de
estación de relevo de la información sensitiva, toda la información sensitiva pasa por el
tálamo óptico y el Hipotálamo que se encuentra debajo del tálamo y controla la
liberación de hormonas y determinadas funciones autónomas (regula todo lo
endocrino) como por ejemplo: la temperatura corporal. Debajo del hipotálamo esta la
hipófisis. La hipófisis viene regulada por el hipotálamo.
El diencéfalo es un centro neuroregulador del sistema endocrino (los órganos de éste
están regulados por mediadores).
3. TRONCO CEREBRAL:
Es un lugar de tránsito (vía de paso) formado por vías que ascienden y descienden. Los
núcleos de los pares craneales se alojan en el tronco. La formación reticular, la cual
regula las constantes vitales, también se aloja en el tronco.
Está formado por:
Mesencéfalo:
Parte del tronco que conecta la protuberancia con el diencéfalo. La parte anterior del
mesencéfalo se denomina pedúnculos cerebrales o del mesencéfalo. El tercer par
craneal aparece entre los dos pedúnculos cerebrales.
La parte superior tiene el acueducto de Silvio que atraviesa al mesencéfalo. (Comunica
el III ventrículo con el IV ventrículo) que divide al mesencéfalo en parte anterior y
posterior. Las partes anteriores poseen pedúnculos cerebrales, que son haces de fibras
blancas que contienen información (como columnas) y entre ellos un espacio
interpeduncular. Las ramas que salen de ellos constituyen el inicio del tercer par
craneal. La parte posterior constituye el tectum del mesencéfalo. En la parte posterior
se encuentran los colículos superiores e inferiores. Estés están relacionados con la vía
visual y auditiva.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
11
Protuberancia:
Los pedúnculos cerebelosos medios abrazan a la protuberancia. En la parte posterior
está el IV ventrículo.
Está delimitada por un surco superior y otro inferior. En su cara anterior se encuentra
el surco basilar, huella de la arteria basilar. La protuberancia se apoya en la porción
basilar. Su cara posterior sirve de suelo al IV ventrículo. En sus caras laterales se
encuentran los pedúnculos cerebelosos que comunican el cerebelo con el tronco
cerebral.
Bulbo:
Cuando atraviesa el agujero magno, se convierte en médula espinal En la parte
anterior presenta el surco anterior y dos surcos laterales. A los lados del surco se
encuentran las pirámides bulbares por donde pasa la información. En la parte
posterior están olivas o amígdalas bulbares que son un cruzamiento de las pirámides.
El surco medio por la parte inferior desaparece debido a la decusación bulbar o
decusación de las pirámides.
Cisura
Formación reticular:
Funciones del tronco cerebral: conducción impulsos sensitivos y motores, decusación
piramidal (bulbo) y decusación sensitiva (protuberancia), centros reflejos, funciones
sensitivas y motoras de los pares craneales, interviene en el ciclo vigilia-sueño, vía de
paso, núcleos de pares craneales, núcleos propios, formación reticular, IV ventrículo,
responsable de la vida vegetativa, contiene los centros nerviosos.
4. CEREBELO:
Forma parte del encéfalo. Detrás del tronco y debajo del cerebelo existe una cisterna
(IV ventrículo). Los pedúnculos cerebelosos (3) lo unen al tronco cerebral sujetándolo:
Los pedúnculos superiores lo unen con el mesencéfalo.
Los pedúnculos medios lo unen a la protuberancia.
Los pedúnculos inferiores lo unen al bulbo.
Tiene surcos que son diferentes a los del cerebro, con el objetivo de tener un cerebelo
grande en el menor espacio posible, pero con fisuras no tan profundas.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
12
El vermis cerebeloso está situado en la parte central y une los dos hemisferios del
cerebelo.
Hay el lóbulo anterior y el lóbulo posterior. El lóbulo nódulo flocular (parte anterior)
tiene importantes conexiones con los núcleos vestibulares del tronco y están
relacionados con el equilibrio y movimientos de la cabeza. El arquicerebelo es el más
antiguo.
El tectum (techo) está formado por los tubérculos cuadragénimos y los colículos.
La interconexión entre cerebro, cerebelo, tronco del encéfalo y el órgano del equilibrio
es indispensable para realizar movimientos complejos (coordina la actividad muscular,
mantiene el tono muscular, colabora en el mantenimiento del equilibrio…).
El orificio occipital o magno es el que une el tronco cerebral con la médula espinal.
En el sistema nervioso todo es bilateral y simétrico.
MÉDULA ESPINAL: es la continuación del bulbo
Se sitúa dentro de la columna (conducto vertebral). Desde el orificio magno a
L1, con forma cilíndrica de 43 cm, situada en el canal vertebral.
La medula finaliza más o menos a nivel de L1. Cuando finaliza, lo hace por
un filamento fibroso, llamado Filum terminale, anclando la medula en el
sacro.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
13
Cubierta por las meninges espinales, foramen magno- cono medular filum
Magno (cola de caballo).
Se comunica con el bulbo en la parte superior.
Tiene dos ensanchamientos, uno a nivel cervical (brazos) y otro a nivel
lumbar (piernas) debido a que hay muchos nervios (los de las extremidades).
Las raíces anteriores son siempre motoras, y las raíces posteriores son siempre
sensitivas (ganglios).
Por el agujero intervertebral o de conjunción sale un nervio espinal.
Hay dos nervios espinales por segmento (7 vértebras cervicales, 12 dorsales, 5
lumbares, 5 sacros y 1 o 2 coccígeos) (lado derecho e izquierdo), por lo que los
nervios espinales serán: 8 cervicales, 12 dorsales/torácicas, 5 lumbares, 5
sacros y 1 o 2 coccígeos. Estos nervios salen por agujeros de conjunción,
intervertebrales o sacros, que son orificios entre vértebras. Cada nervio espinal
está formado por una raíz anterior y posterior. El primer par o nervio espinal
sale por encima de C1, el segundo entre C1 y C2…
El nervio espinal que sale por el agujero de conjunción se refiere a la vértebra
inferior.
Un nervio espinal que se forma por raíces anteriores y posteriores tiene función
mixta.
El conjunto de raíces lumbares y sacras junto a alguna coccígea, forman la
cola de caballo.
Por delante, la medula espinal se relaciona con los discos intervertebrales…
Por el lateral, con la apófisis intervertebral, articulación intraapofisaria.
En su parte posterior, se relaciona con las láminas vertebrales.
Segmento medular: espacio medular por el cual salen nervios espinales. En este hay 4
raíces (dos anteriores y dos posteriores).
Cervicales: 8, dorsales 12, lumbares 5, sacros 5.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
14
A nivel externo se distinguen surcos:
Visión anterior:
Surco medioanterior: parte de arriba abajo, y es profundo.
Surcos anterolaterales: son dos.
Cordones anteriores: Espacio entre el surco medioanterior y el anterolateral.
Visión posterior:
Surco medioposterior.
Surcos posterolaterales.
Cordones posteriores: espacio entre el surco medioposterior y el
posterolateral.
Cordones laterales: espacio entre el surco medioanterior y medioposterior.
El espacio entre la cisura media posterior y la posterolateral forma el CORDÓN
POSTERIOR (Goll, Burdach…)
Medios de unión:
Ligamento interespinoso.
Ligamento longitudinal anterior: desde el agujero magno hasta el sacro por la
parte de delante.
Ligamento longitudinal posterior: por detrás, es el primer stook que hay tras los
cuerpos vertebrales y que los unes, evita que el disco vaya hacia la médula.
SUBSTANCIA:
Está formada por los axones.
La sustancia blanca se divide en cordones:
El espacio entre la cisura media anterior y la anterolateral forma el CORDÓN
ANTERIOR.
El espacio entre la cisura media posterior y la posterolateral forma el CORDÓN
POSTERIOR (Goll, Burdach…).
El espacio entre las cisuras posterolaterales y anterolaterales son los
CORDONES LATERALES.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
15
La raíz posterior tiene una serie de abultamientos formados por cuerpos neuronales
que forman los ganglios.
Los cordones son las vías de ascenso y descenso de información.
La sustancia blanca de la médula está situada en el exterior y forma los cordones que
suben y bajan información.
SUBTANCIA GRIS
Es la que forman los cuerpos neuronales. Tiene función tanto motora como sensitiva.
Cuanta mayor forma de H mayor sustancia gris mayor cantidad de núcleos
Del surco anterolateral salen las raicillas anteriores (MOTORAS)
Del surco posterolateral salen las raicillas posteriores (SENSITIVAS)
El segmento de médula que forma las raíces anteriores y posteriores se llama
segmento medular. Hay 31 ya que cada segmento forma un par de raíces espinales.
Está formada por:
Asta lateral o vegetativa: núcleos del sistema vegetativo simpático.
Asta anterior: función motora. -> brazos inferiores
Asta posterior: función sensitiva.-> brazos superiores. Van a hacer sinapsis las
neuronas sensitivas.
Comisura gris/porción central: tiene un orificio en el centro, que es un
conducto ependimario que comunica el IV ventrículo hacia el fillum
terminal.
Los núcleos laterales inervan la musculatura del tronco y extremidades parte
anterior. Los núcleos mediales inervan los nervios paravertebrales.
El núcleo gelatinoso está situado en la parte superior de la asta posterior,
su función es sensitiva y hacen sinapsis las vías termoalgesicas
(sensibilidad térmica y dolorosa).
En los núcleos esponjosos hacen sinapsis las vías de la sensibilidad táctil y la
presión.
Los núcleos dorsales las vías de la sensibilidad profunda, que se encuentran en
la parte inferior de la asta posterior.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
16
La sustancia gris de la médula interna forma las láminas Rexed, que son agrupaciones
de cuerpos neuronales. Las primeras 6 se sitúan en la asta posterior, la séptima en la
comisura y las dos últimas en las astas anteriores.
La información motora sale por el surco lateral anterior y la sensitiva entra por el
lateral posterior. La información del cuerpo procedente de la actividad motora llega a
la parte anterior y la información aferente (que llega de fuera a dentro, como un
pinchazo) llega a la parte posterior.
Las neuronas motoras se encuentran en la raíz anterior y se distinguen:
Alfa motoneuronas: Salen de la raíz anterior. Realizan actividades motoras
voluntarias (músculo). ¿Qué hace? Una neurona inerva un conjunto de fibras
musculares, que se contraen para realizar el movimiento, de tal manera que es
la neurona la que participa en la activación del movimiento. Envía la
información a la placa motora. Un musculo que tiene muchas alfa-
motoneuronas es más preciso (oculares, de la mano…). Al tener muchas alfa-
motoneuronas tiene las astas motoras (anteriores) muy anchas. Así, el
cuádriceps tiene pocas motoneuronas. UNIDAD MOTORA: número de fibras
que inervan.
Gamma motoneuronas: No van a la placa motora, sino que inervan el huso
muscular (receptor muscular que según la tensión contrae el musculo o no).
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
17
Llegan a la asta posterior:
Velocidad Receptos
Fibras mielínicas TIPO I 70-120 Huso muscular
TIPO II 30-70 Táctil-presión
TIPO III 12-30 Profunda
Fibras amielínicas TIPO IV 0,5-2 Dolorosa
VÍA TERMOALGESICA
La percepción de la temperatura (termo) y del dolor (algésica) se produce a través de
esta vía. Van por el mismo camino, y la lesión de una implica la lesión de la otra.
Es una vía sensitiva por la que discurren dos sensaciones (temperatura y dolor).
Formada por 3 neuronas:
PRIMERA: receptor (dendritas) en la dermis o epidermis. El estímulo recorre el
axón de la primera neurona, pasa por el agujero de conjunción del nervio
espinal hasta llegar a los ganglios. Allí deja el cuerpo neuronal y continua hasta
el asta posterior de la medula espinal. Allí se encuentra la segunda neurona.
SEGUNDA: hace sinapsis con la primera en el asta posterior. Se dirige hacia el
cordón lateral contralateral atravesando la comisura central, muy cerca del
epéndimo, que tiene su interés, y asciende hacia el tálamo formando el haz
espino-talamico lateral.
TERCERA: hace sinapsis en el tálamo, atraviesa la capsula interna y finaliza en la
corteza somatosensorial, postrolandica o postcentral (circunvolución del lóbulo
parietal situada justo detrás de la cisura central o de Rolando).
1º: receptores->asta posterior. 2º asta posterior->tálamo, 3º tálamo->sensitiva. Haz
espinotalámico lateral.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
18
El haz espinotalamico lateral pasa por el cordón lateral y está formado por un
conjunto de neuronas. El hemisferio derecho controla el lado izquierdo y viceversa,
debido a que la 1º neurona pasa por delante del epéndimo cruzando al cordón lateral
contralateral.
La corteza del hemisferio derecho recibe la temperatura y el dolor del hemicuerpo
contrario. Todas las vías sensitivas tienen 3 neuronas.
La disposición de los haces es somatotopica. Cervicales, torácicas, dorsal...
La información que va en la 3º neurona va por el brazo posterior de la capsula interna.
¿QUÉ ES UN DERMATOMA? La zona de la piel de nuestro cuerpo donde están los
receptores sensitivos de un nervio espinal. Los dermatomas se pueden estar
solapando, no son límites muy precisos.
Cuando el estimulo tanto del dolor como temperatura es muy intenso, en cada
segmento medular hay arcos reflejos.
Los arcos reflejos que existen, son para preservar nuestra integridad, para darnos
cuenta de que nos estamos quemando o de que algo nos está pinchando.
Cuando se produce un arco reflejo, existe una interneurona (verde) que comunica
una neurona sensitiva (1º neurona, azul) con una motora (2º neurona, roja) que va
hasta el musculo y así se produce la contracción de este (vuelve hasta el huso
muscular provocando su contracción).
Los arcos reflejos están inhibidos. Solo saltan si los estímulos de la primera neurona
son muy intensos. Hasta que sea muy intenso el umbral, no saltan.
Las neuronas se están continuamente estimulando a pesar de cortar una parte del
cuerpo. La zona del dermatoma se está continuamente estimulando y percibe el dolor
(dolor de un miembro fantasma).
Cordotomia: cuando hay un cáncer muy avanzado en una zona, generalmente
extremidades, y se realiza una amputación, la señal de dolor continua llegando al
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
19
cerebro por lo que se toman analgésicos. Si no es suficiente, se hace una cordotomía,
(corte en el cordón lateral para aliviar el dolor).
VIAS DE LA PRESION Y TACTO SUPERFICIAL
Esta vía lleva la sensibilidad de la presión (musculo, piel, tendones) y táctil superficial
(piel). Está compuesta por tres neuronas.
Los receptores del tacto simple estarán en la piel, y los de la presión en el musculo.
1º neurona: Cuando recibimos un impulso, los receptores de la primera neurona
envían un impulso que se introduce por el agujero de conjunción del nervio espinal
hasta llegar a los ganglios. Allí deja el cuerpo neuronal y continua hasta el asta
posterior de la medula espinal. Allí se encuentra la segunda neurona. Comienza en los
receptores o elementos del aparato locomotor. Se conduce por un nervio periférico al
segmento medular correspondiente. Se introduce por la raíz posterior, dejando el
cuerpo neuronal en el ganglio. Se divide en dos colateral. La primera finaliza en el asta
posterior del primer segmento y la segunda finaliza en el asta posterior de un
segmento superior (hasta diez superiores). Se desdobla por si hay una lesión medular
para que no se pierda esta sensibilidad.
2º neurona: cambia de lugar la información y para ello recorre el cordón lateral del
otro lado pasando por la sustancia internuclear y zona del epéndimo. Hace sinapsis con
la 1º neurona y se dirige hacia el cordón anterior. Ahí asciende por el fascículo espino-
talámico anterior o espino-talámico ventral hasta el tálamo, pasando por el ETA del
segmento superior.
3º neurona: en el tálamo se produce una sinapsis con una tercera neurona que
asciende por la capsula interna hasta la circunvolución postrolandica por el brazo
posterior. Llega a la corteza, al parietal, exactamente al área postcentral.
Esta vía comienza también a nivel de los receptores del musculo o hueso (presión), o
de la piel (tacto simple) con una 1º neurona que llega al asta posterior. Allí se ramifica,
yendo por un lado a la 2º neurona que va desde el asta posterior hasta el cordón
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
20
anterior y sube por el haz espinotalámico anterior hasta el tálamo. Allí, se comunica
con la 3º neurona que lleva la información hasta la corteza sensitiva. Por otro lado, la
ramificación de la 1º neurona sube a otro segmento medular, o se queda en el mismo
y se une de nuevo a la 2º neurona, que va hacia el cordón anterior llevando la
información de nuevo al tálamo. La información también cambia de hemisferio pues
pasa de un hemicuerpo a otro- La distribución del haz anterior es craneal, torácica,
dorsal y sacra.
Similitudes con la vía termoalgésica: 1º receptor en la piel. 2º neurona finalizan en el
mismo sitio y van al cordón anterior. Intervienen 3 neuronas.
Acto reflejo: La 1º neurona se comunica con un músculo y hace saltar el acto reflejo. La
disposición de los axones en el cordón anterior es: hacia medial los cervicales y luego
torácico, lumbar y sacro.
Tienen más mielina y por lo tanto son más rápidos que los de la termoalgésica
SENSIBILIDAD PROFUNDA
Van por los cordones posteriores.
Engloba:
Sensibilidad discriminativa: diferenciar objetos (manos y labios).
Propiocepción: sensibilidad por la que sabemos dónde están las partes de
nuestro cuerpo con los ojos cerrados (tendones, músculos, articulaciones…).
Los cuerpos neuronales de los axones de la 1ª neurona (en los ganglios) que
llevan esta sensibilidad son atacados por la sífilis.
Vibratoria: permite percibir las vibraciones (receptores en huesos y tendones y
articulaciones).
Estereognosia: facultad para reconocer los objetos.
Lleva la sensibilidad profunda. Todas las sensibilidades están cruzadas. Lo recibido en
un lado se lleva a la corteza contralateral. La tercera neurona es igual en todas las vías.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
21
PRIMERA: el estímulo se transmite por el nervio periférico. Se introduce por el asta
posterior a través del nervio posterior. Aquí se bifurca en dos colaterales: una
permanece en el asta posterior entre la lámina 3 y 4 que puede crear a través de una
interneurona un arco reflejo con impulsos muy intensos. El otro colateral finaliza en el
bulbo en los núcleos Gracillis y Cuneatus (distribución de fibras de axones: S, L, TB, TA,
C)) Las fibras de axones de S, L, TB va al núcleo Gracillis a través del fascículo Gracillis
(Dy L del sacro) y las fibras de TA y C van al núcleo Cuneatus a través del fascículo
Cuneatus. (axones que vienen de las tomas cervicales y los 4D). Cuneatus: llegan las
cervicales y las 6 primeras torácicas, Gracillis: llegan las 6 torácicas inferiores,
lumbares, y sacras.
SEGUNDA: recoge la información en los núcleos y llega al bulbo mediante las fibras
arcuatas (conjunto de axones que recoge la información en un lado y la transmite al
contralateral) y ascienden por el haz lemniscal medial hacia el tálamo. (Vía lemniscal
medial o vía profunda.)
TERCERA: recoge la info del tálamo (entra por la capsula interna por la vida posterior)
y se dirige hacia la corteza somatosensorial (área postcentral del m parietal).
Cuando no funciona la propiocepción, se dice que tenemos la vía profunda alterada.
VIA DEL NERVIO TRIGEMINO (V PAR CRANEAL)
Los nervios de la cabeza se denominan pares craneales. Estos pares craneales no
tienen raíces (en los nervios espinales siempre hay una raíz anterior y
posteriormixtos). Puede haber pares craneales mixtos, motores puros y sensitivos
puros.
El quinto par craneal, también llamado trigémino por tener tres raíces (tres neuronas)
que se unen para formar este nervio. Este atraviesa un ganglio, el ganglio de Gasser o
semilunar, donde deja los cuerpos neuronales. Al no haber astas, dado que no llega a
la medula sino al tronco del encéfalo, este nervio llega a un núcleo del nervio
trigémino. Hay doce núcleos. Dos de ellos no están situados en el tronco. El conjunto
de segundas neuronas que atraviesan el tronco hasta el tálamo se denomina Lemnisco
del trigémino. La 2º neurona comienza en el núcleo del V par craneal, recoge la
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
22
información, se cruza y llega al tálamo contralateral ascendiendo. Este tracto formado
por la 2º neurona de la vía sensitiva, se conoce como la vía lemniscal del nervio
trigémino. La 3º neurona recoge la info en el tálamo y va a la corteza al área sensorial,
es decir, al lóbulo parietal. Área postcentral.
Cuando se inflama un nervio, se conoce como neuritis. La neuralgia del trigémino, por
ejemplo, es cuando se inflama el nervio trigémino produciendo dolor. El nervio
trigémino tiene tres raíces y dependiendo de cual este inflamado puede doler una
parte u otra de la cara.
Las partes de las circunvoluciones fueron nombradas por Brodmann. Así, nombró las
áreas sensitivas (1,2,3) en la corteza somatosensorial, postcentral o postrolandica.
La representación de todas las partes de nuestro cuerpo en las áreas sensitivas se
denomina Homúnculo de Penfield. Según esto es un hombrecillo que está sentado
cuyas piernas se encuentran en la cisura longitudinal media y se encuentra recostado
hacia atrás. Las manos y la cabeza se representan con un mayor tamaño porque
tenemos mayor número de neuronas que se dedican a estos. Tenemos una mayor
sensibilidad en estos. La mano es la que ocupa un mayor lugar en la corteza cerebral.
Primero irían las piernas, luego el trono, después la mano y después la cabeza y la
lengua. La información motora y la sensitiva se corresponden con la misma
distribución.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
23
MOTILIDAD
Hay varios tipos de movimientos.
MOVIMIENTO VOLUNTARIO
Las órdenes motoras se producen en la corteza prerolandica. Se debe a que la
postrolándica es la que recibe sensaciones y a que se encuentra más cerca para actuar
en consecuencia que la postrolandica. En la parte anterior y la posterior encontramos
la misma distribución de las partes del cuerpo (Homúnculo de Penfield). Las neuronas
que transmiten la info del cerebro a la prerolandicala realizan por una vía llamada
piramidal.
LA VIA PIRAMIDAL (VIA DE LA MOVILIDAD VOLUNTARIA)
Es una vía descendente. Es una vía motora. También se le denomina cortico-espinal (-
comienza en la corteza y desciende por la medula. Finaliza en un musculo para realizar
un movimiento. Toda acción voluntaria va a estar intervenida por esta vía.
Comienza en la corteza del encéfalo, es la zona más periférica cuando hacemos un
corte medial, en una zona precentral. La primera neurona desciende, atraviesa la
capsula interna, pasando por el sitio llamado la rodilla de la capsula interna, partiendo
de la corteza prerrolandica (o área 4) llegando al bulbo raquídeo. El conjunto de
axones que parte de aquí forma el haz piramidal, llega al bulbo. Aquí el 80% van hacia
otro lado, decusan, (haz cruzado o corticoespinal lateral) que van a lo largo del cordón
lateral del lado contralateral hasta un segmento medular (tracto cruzado). Aquí, el haz
cruzado finaliza en el asta motora, también llamada asta anterior, y la otra también
finaliza aquí, pero va directamente. El 20% de las fibras que no han decusado se
introducen en la médula por el cordón anterior y descienden hasta que le tocas toca
decusar, cruzándose y dirigiéndose al asta anterior contralateral donde realiza sinapsis
y finaliza.
Una alfa motoneurona (segunda neurona) comienza en el asta/raíz anterior, sale por
un nervio espinal (periférico) finalizando en el musculo donde produce su contracción.
Las fibras que inerva esta neurona depende a lo que se dedique.
Se constituye de la vía motora superior o inferior.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
24
Diferencias con la sensitiva:
Ningún paso intermedio (totalmente directo: de la corteza a la medula).
Solo dos neuronas.
Todo en las astas anteriores (motoras). No hay ganglios porque son neuronas
motoras
Función diferente: va desde la corteza motora y desciende.
La corteza motora derecha controla el lado izquierdo.
Si la vía piramidal no funciona, da lugar a una parálisis (TOTAL) o a una paresia
(PARCIAL).
Si se paraliza un hemicuerpo: hemiplegia o
hemiparesia. Paraplejia-paresia: parálisis de los
miembros inferiores Monoplegia-paresia: de un
miembro
Tetraplejia-paresia: de los 4 miembros
Las parálisis o paresia depende de si se lesiona la 1º o la 2º neurona, alteran el tono y
reflejos de una manera o de otra.
Si se afecta la 1º neurona, la fuerza disminuye, el tono muscular esta aumentado y los
reflejos osteotendinos están exaltados. Eso se conoce como síndrome piramidal.
Si el problema ocurre en la 2º neurona, la fuerza esta disminuida, el tono esta
disminuido y los reflejos también. Cuando aumenta el tono se llama hipertonía, y
cuando esta es debido a un problema en la 1º neurona de la vía piramidal se conoce
espasticidad. Se conoce como hiperreflexia cuando los reflejos aumentan.
La vía sensitiva va por la parte posterior a la rodilla y la vía motora por la parte anterior
a esta.
De la vía piramidal, también hay un área, llamada premotora, que se conduce por la vía
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
25
piramidal, y lleva estímulos inhibitorios negativos hasta las astas motoras. Estos van al
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
26
arco reflejo para evitar que se produzcan. Todos los arcos reflejos o miotáctico están
inhibidos por la vía piramidal. Una persona con problemas motores va a tener los
reflejos exaltados (hiperflexia), lo cual va a producir hipertonía (aumenta el tono
muscularcuando es por una lesión medular: espasticidad).
Los receptores (huso muscular), que se pueden modular. Esta tensionado por otra
neurona motora (gamma motoneurona), que cuando se tensiona o se relaja lleva una
información sensitiva por su red posterior, dejando el cuerpo neuronal y finalizando en
el asta posterior. Conecta con una alfamotoneurona, contrayendo el musculo y
moviendo el brazo. La alfamotoneurona es estimulada por la vía piramidal. Cuando la
vía piramidal lleva el estimulo, las gammaneuronas están inhibidas, ya que si estas
estuviesen activas, tendríamos constantes arcos reflejos, excepto que exista un
estímulo muy importante o que la vía piramidal deje de inhibir las
gammamotoneuronas.
VÍA EXTRAPIRAMIDAL
Controla movimientos involuntarios, de los cuales no necesitamos gran precisión (son
movimientos automáticos y enriquece los movimientos voluntarios, como por ejemplo
la expresión verbal). Va a llevar información motora, no voluntaria. Se realiza en
cascada. Cuando hay un problema en esta vía, va a haber un problema de rigidez
extraordinaria en los movimientos, sin gesticulación, con temblor, gesto serio…es
decir, se produce una pérdida de movimientos.
Los humanos hemos desarrollado este sistema, a diferencia de los animales, que solo
tienen sistema extrapiramidal, careciendo por lo tanto de movimientos puramente
voluntarios. Este sistema es de lo más antiguo.
Está formado por numerosos núcleos o ganglios subcorticales (por debajo de la
corteza), y van a trabajar en cascada. En su inicio, van a participar los siguientes
ganglios, que se conocen con el nombre de: núcleo caudado, núcleo putamen y núcleo
pálido. Estos núcleos están situados dentro de los hemisferios cerebrales, de hecho, el
caudado esta justo adyacente a los ventrículos laterales, y el putamen y el pálido, van
a formar parte o límite de la capsula interna( hacia lateral). Estos tres núcleos en su
conjunto se conocen como cuerpo estriado. Putamen y pálido están juntos, y entre los
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
27
dos forman una imagen como una lente convexa, y para diferenciarlos se tiñen de
color, sabiendo que el que más se tiñe es putamen y el que menos pálido. El conjunto
de estos dos (putamen y pálido), forman el núcleo lenticular.
La vía piramidal (área motora) y el área somatosensorial (área sensitiva) son las que
informan al sistema extrapiramidal de que se va a iniciar el movimiento. Los
movimientos también los podemos clasificar por su calidez. Informan al cuerpo
estriado. Una vez que este ha recibido la información de estas aéreas motora y
sensitiva, van a canalizar la información por un núcleo. Uno de ellos va a tomar la
iniciativa para informar al resto, siendo este el núcleo pálido. Este, que es el que tiene
menor coloración, es el que después va a estimular al resto de los ganglios situados a
nivel inferior. Estos núcleos, situados a varios niveles son: núcleo estriado, núcleo
subtalámico (por debajo del tálamo, en el diencéfalo), substancia negra/nigra, la
formación reticular y el núcleo rojo, y son los núcleos que van a participar en los
movimientos extrapiramidales, recibiendo la información de inicio del movimiento.
Cada uno de estos núcleos va a enviar información a los núcleos inferiores: la
substancia negra y el núcleo subtalámico le enviaran la información al núcleo rojo y la
formación reticular, que son los últimos de esta vía, enviando la información de
movimiento a la medula, finalizando en el asta anterior o motora, para que una 2º
neurona( motoneurona alfa) realiza el movimiento cuando llega al musculo. El haz del
núcleo rojo el rubroespinal, y el que parte de la formación reticular se conoce como
retículo espinal. Por lo tanto, a partir del núcleo rojo y la FR se inicia el movimiento.
ENFERMEDADES:
Espasticidad: aumento de tono por problemas piramidales. La espasticidad se conoce
como en hoja de navaja.
Rigidez: aumento de tono por problemas extrapiramidales. La rigidez se conoce como
en rueda dentada.
Los núcleos subcorticales son:
El cuerpo estriado está formado por el Caudado, Putamen y Pálido. Estos
dos últimos forman el núcleo lenticular.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
28
Aparte están la Sustancia Negra, el subtalámico, el Núcleo Rojo, la
Formación Reticular y el Tálamo.
Funcionan como una cascada. Zonas de la corteza por delante y x detrás de la cisura de
Rolando, envían estímulos que informan a los núcleos: Putamen, Pálido y Caudado.
Una vez que se recibe la información, se va a canalizar de los otros dos núcleos al
Pálido (es el gran centro de descarga del resto de núcleos que hay por debajo). El
Pálido a su vez, estimula a la sustancia Nigra, al subtalámico, a la Formación Reticular y
al Núcleo Rojo. La sustancia Nigra y el subtalámico a su vez estimulan a los otros dos
que son los encargados de enviar información hacia la medula espinal. Estas neuronas
finalizaran en el asta anterior, donde habrá una segunda neurona que inervara un
musculo.
El fascículo que sale del NRojo hasta el asta anterior de la medula se llama VIA
RUBROESPINAL.
El fascículo que sale de la FR hasta el asta anterior de la medula se llama VIA
RETICULOESPINAL.
Su problema nunca va a provocar parálisis. La movilidad del sistema extrapiramidal lo
que hace es enriquecer los movimientos automáticos.
Enfermedades: Afectación de la sustancia herida, pierde el segundo mensajero
(dopamina), si un individuo tiene poca dopamina pierde muchas funciones naturales,
esto es la en del Parkinson. Aparecen movimientos anormales. No levantas los pies al
andar porque no tienes enriquecidos los movimientos. Cara de inexpresión.
TRATAMIENTO: dopamina
PARES CRANEALES
Los pares craneales son los nervios de los núcleos del tronco y pertenecen al SNP.
Todos los nervios espinales son mixtos, sin embargo, los pares craneales pueden ser
motores puros, sensitivos puros o mixtos.
Casi toda la motilidad de la cara tiene una inervación bilateral (las neuronas finalizan
en el núcleo del mismo lado y del lado contralateral).
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
29
Se clasifican según su lugar de aparición (origen aparente):
I,II : salen directamente del encéfalo( telencéfalo).
III,IV : del mesencéfalo.
V,VI,VII: de la protuberancia
VIII,IX, X, XI, XII: del bulbo
Según su función:
I,II VIII: sensitivos puros.
IV,VI ,XI,XII : motores puros.
III,V, VII, IX, X: mixtos.
I par craneal: olfatorio. Sus receptores se encuentran en las fosas nasales. Los axones
de este nervio atraviesan el etmoides por la lámina cribosa y finalizan en el bulbo
olfatorio donde dejan la información. Las neuronas son de recorrido corto. ANOSMIA:
no percibes los olores
III par craneal: motor ocular común o nervio oculomotor. La 1º neurona del 3º par
craneal desciende y se introduce en el trono, y cuando llega se cruza y finaliza en el III
par contralateral. La 2º neurona recoge la información del núcleo del III par craneal,
recoge la información y la lleva al musculo. La 1º neurona, además de inervar el núcleo
contralateral, inerva el núcleo del mismo lado. Es el nervio que inerva casi toda la
estructura extraocular. Inerva el recto superior e inferior, el medial (también llamado
interno) y el oblicuo inferior. También inerva el elevador del párpado y dos músculos
que se encuentran dentro del ojo, el músculo del iris y el músculo ciliar. Se llama así
porque inerva la mayor parte de los músculos que mueven el globo ocular. También
tiene innervación parasimpática, en el musculo de la pupila y del musculo ciliar. Se
responsabiliza de la mirada hacia abajo (recto inferior), hacia afuera (recto medial), y la
mirada oblicua hacia arriba (oblicuo inferior).
IV: nervio patético o troclear. Recorrido muy largo. Inerva solamente un músculo, el
oblicuo superior, que se encarga de la mirada oblicua hacia abajo. La 1º neurona
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
30
desciende inerva el lado contralateral, y la 2º neurona va hasta el musculo que le
corresponde en el lóbulo ocular.
VI: nervio motor ocular externo. Inerva el recto lateral del glóbulo ocular. La 1º
neurona desciende desde la corteza hasta el núcleo contralateral del tronco, donde la
2º neurona llega al recto lateral del glóbulo ocular. Se encarga de la mirada hacia
fuera.
El conjunto de vías formado por III, IV y VI se conoce como vía corticobulbar.
La innervación de los pares craneales III, IV, y VI, están inervados desde los dos
hemisferios cerebrales.
DIPOPLIA: mirada doble.
Ptosis: caída de párpado. Típico en la parálisis del III par craneal
V: trigémino. 3 raíces. Su función es sensitiva e inerva toda la cara, también tiene
función motora. Su 1º neurona desciende por el mismo lado y finaliza en el núcleo
contralateral en el mismo lado. Su 2º neurona se dirige hacia la cara, e inerva la
musculatura de la masticación, que son: músculo temporal, maseteros y dos músculos
que facilitan los movimientos de laterización de la mandíbula, pterigoideos (lateral y
medial). Estos músculos están inervados por el V par craneal o nervio trigémino, que
también inerva el musculo tensor del tímpano, gracias a que se tensa un hueso que es
el martillo.
VII: facial.
Es un nervio mixto. Su función motora se encarga de todos los músculos de la mímica.
El núcleo de este par craneal se conoce como ambiguo porque esta partido en dos. La
1º neurona del VII par desciende al finalizar la protuberancia se dirige al contralateral
e inerva el núcleo inferior del contrario. Y además inerva la parte superior del mismo
lado y del contralateral. Los músculos a nivel de la cara están inervados por este
nervio.
1) 2/3 anteriores de la lengua. Gusto. La neurona se aloja en el ganglio geniculado.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
31
2) Inerva las glándulas submaxilares, submandibulares y lagrimales. Además de
llevar información sensitiva, lleva información parasimpática, inervando
glándulas que son las de las lágrimas y submaxilares (saliva). Inervadas por
fibras del SN Parasimpático que también van en el nervio facial.
3) Inerva la musculatura mímica.
El núcleo superior del VII par inerva la musculatura de la cara superior a la boca. Y el
núcleo inferior de la boca hacia abajo. Sale por el orificio denominado agujero
estilofaríngeo. De la boca para arriba esta inervado por el núcleo superior, y de la boca
para abajo por el inferior. La innervación del núcleo superior es bilateral mientras que
el núcleo inferior solo tiene innervación contralateral.
Todas las sensaciones van por el nervio facial, que es un nervio periférico. Está situado
en el hueso temporal y se conoce como ganglio geniculado.
LESIONES: Si una persona tiene una lesión a nivel de la 1º neurona a nivel facial, tiene
una parálisis de la parte inferior contralateral, desplazándose al lado sano.
Si existe una lesión periférica, el individuo no puede arrugar la frente, cerrar los ojos,
soplar. Es una parada mucho más visual y evidente. La parálisis del VII par craneal se
llama de Beer.
IX: glosofaríngeo
A menudo trabaja con el nervio X, vago. La 1º neurona, desciende, inerva del mismo
lado y del contralateral. La 2º neurona se dirige hacia la cara e inerva los músculos de
la fonación (hablar) y la deglución.
Trabaja con el vago (reflejo nauseoso). 4 funciones:
1) 1/3 gusto
2) Parasimpático. Inerva las glándulas parótidas.
3) Sensibilidad: trompa auditiva, oído medo, superficie interna del tímpano,
faringe
4) Músculo estilofaringeo. Función motora.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
32
X: vago
La primera neurona desciende, inerva del mismo lado y el contralateral. Facilita la
motilidad de TODAS nuestras vísceras.
1) Parasimpáticas: inerva todos los órganos del tórax y abdomen
2) musculatura de la faringe y laringe que participan en deglución y habla
XI: espinal o accesorio.
Desciende, se va a contralateral e inerva el musculo esternocleidomastoideo y el
musculo trapecio.
XII: hipogloso.
La 1º neurona desciende y se dirige hacia el núcleo contralateral únicamente,
finalizando en este únicamente. La 2º neurona se dirige desde el musculo hasta la
lengua, inervando la mitad de la misma, y se conoce como hipogloso. Inerva el
músculo de la lengua. Es contralateral, igual que el movimiento que hay en el cuerpo.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
33
EL CEREBELO:
Los movimientos automáticos los realiza la vía extrapiramidal y los voluntarios la
piramidal. Ahora necesitamos uno que controle esos movimientos. Estos movimientos
los controla el cerebelo. Este controla el equilibrio, el tono muscular y también se
encarga de la coordinación de todos los movimientos. Este tiene su corteza, los
núcleos subcorticales, substancia blanca y gris, hemisferios, y se une al tronco por los
pedúnculos cerebelosos (superior, medio e inferior).
Si tiene que coordinar los movimientos, el cerebelo tiene que tener información de la
posición, por lo que tiene que tener información de los tendones, articulaciones… Por
lo tanto una información tiene que venir de la posición- localización de los elementos
anatómicos. También tiene que saber qué función se quiere realizar, por lo que tiene
que estar conociendo la información de la vía piramidal, por lo que tiene que conocer
que ordenes está enviando el cerebro. También coordina el equilibrio, por lo que tiene
que tener información sobre esta.
Hay tres vías cerebelosas:
1. Vía espinocerebelosa anterior o ventral: informa al cerebelo de donde están
los diferentes miembros anatómicos.
Si tenemos en cuenta en información que llega al cerebelo del miembro
inferior, el muslo, todos los elementos anatómicos que lo componen envían
información a través de los nervios, en este caso, los nervios que envían
información sobre la posición, siendo en este caso la vía propioceptiva, que
termina en la corteza sensitiva. En este caso, esa información no va a ir a la
corteza sensitiva del encéfalo, sino a la del cerebelo. Es decir, la misma
información coordinada por la misma neurona puede ir a diferentes sitios. Los
múltiples axones que forman el nervio periférico pueden ir hacia el encéfalo o
al cerebelo. La información que capta la 1º neurona desde una zona concreta
del cuerpo lleva información al segmento medular, concretamente al asta
posterior (es la información de la localización de este segmento anatómico).
Desde ahí, esta información va al cerebelo recorriendo los cordones laterales
del mismo lado, y del lado contralateral. Por lo tanto, una neurona de 2º orden,
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
34
recoge la información que está en el asta posterior, recoge la información del
mismo lado, pero por su parte anterior, y cuando llega al cerebelo, se introduce
por los pedúnculos cerebrales posteriores. La 2º neurona cambia de lado, y
también por el lado lateral, se cruza y nuevamente por el pedúnculo cerebeloso
superior envía la información hacia el hemisferio cerebeloso superior. Por lo
tanto, el cerebelo va a recibir información por el cordón lateral del mismo lado
y del lado contralateral. A esta vía se le conoce como vía espinocerebelosa
anterior o ventral.
Tiene solo dos neuronas, llega al cerebelo, y cada hemisferio cerebeloso
coordina su hemicuerpo, a diferencia de las otras vías que vimos
anteriormente, que eran cruzadas.
2. Vía espinocerebelosa posterior: En cuanto a la localización de un miembro
superior, para coordinar ese movimiento el cerebelo tiene que conocer esa
posición, por lo que el cerebelo va por una serie de axones y finaliza en el asta
posterior del mismo lado. Aquí, se conduce la 2º neurona que hace sinapsis y se
introduce por el cordón lateral del mismo lado pero por su parte más posterior,
asciende, llega al tronco encefálico, atravesando el pedúnculo cerebeloso
posterior llegando a la corteza. A esta vía se le conoce como vía
espinocerebelosa posterior.
3. Vía vestibulocerebelosa: esta vía que va a comunicar la información del
equilibrio hacia el hemisferio del mismo lado, es mediante una neurona, y el
conjunto de neuronas se conoce como vía vestibulocerebelosa. Esta
información la tiene el núcleo del VIII par craneal del tronco.
La información sobre el movimiento que se quiere realizar llega a través de la
corteza. Esta vía, que va a llevar información sobre la corteza, se inicia en el
hemisferio cerebral del lado contrario al que quiero realizar el movimiento. El
hemisferio cerebeloso izquierdo tiene que tener información de la corteza derecha,
para lo que existe otra vía, que se conoce como vía corticopontocerebelosa, que
está formada por dos neuronas. Una 1º neurona, en este caso que proviene de la
corteza y proviene del pie, desciende y finaliza en unos núcleos que hay en el
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
35
puente, ( núcleos pontinos), y una 2º neurona la coge, la cruza y la envía al
cerebelo atravesando los pedúnculos cerebelosos medios.
Por lo tanto, el cerebelo coordina tanto los movimientos voluntarios como
involuntarios, necesitando información sobre los conocimientos anatómicos( vía
espinocerebelosa anterior). También información sobre el equilibrio, en la vía
vestibulocerebelosa. Por la vía corticocerebelosa, la corteza está informando que
movimientos voluntarios quiere realizar.
II PAR CRANEAL: NERVIO OPTICO/OCULAR
Es un par craneal sensitivo puro.
Los anexos del ohjo son:
Parpados (con pestañas): formados por piel. Tienen hasta 5 capas. Tiene en su
interior el cartílago Tarsal, entre parpados está la hendidura palpebral. Tienen
un borde anterior y un borde posterior, donde están las pestañas, que tienen
como función la protección del ojo recogiendo partículas. Posee un musculo
con forma redondeada llamado músculo orbicular. Dentro de los parpados
están las glándulas de Moll, de Zeis y de Meibomio (parte posterior de los
parpados). Son glándulas sebáceas que secretan lubricantes para que el borde
del parpado siempre este húmedo. A veces se obstruyen y generan orzuelos
(chalazión).
La hendidura palpebral es la existente entre un parpado y otro.
Cejas: repliegue de piel recubierto de pelo.
Glándulas lagrimales: situadas en el borde superolateral de la órbita. Vierten
lágrimas a la parte anterior del ojo. Estas se van desplazando por la parte
anterior gracias al movimiento de los parpados. El parpadeo es bueno para
desplazar estas lágrimas, porque son un elemento importante para humedecer
la parte anterior del ojo y así evitar lesiones. Los ambientes muy secos
disminuyen la secreción de lágrimas. Mantener fija la visión disminuye el
número de parpadeos. Estas lágrimas se recogen en los conductos lagrimales y
tienen su orificio en los bordes mediales de los parpados: los puntos lagrimales.
Estos conductos se van a unir formando los sacos nasolagrimales (en los bordes
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
36
de la nariz). Tiene un desagüe que vierte en las fosas nasales, en los meatos
medios: el conducto nasolagrimal.
El globo ocular está divido en capas, como una cebolla.
La cornea se continúa con la primera capa del globo ocular (la capa más externa):
- La esclera o esclerótica, y es la capa de protección del globo ocular. Esta es dura
Por su parte anterior no está abierta, es una continuación, y se llama cornea.
- La cornea es una membrana avascular, como si fuera una membrana,
transparente, y su función es de protección. Es importante que este húmeda
porque si no se ulcera. No tiene vasos sanguíneos pero está muy inervada.
- La capa media es la úvea, que a su vez está formado por tres partes:
o Iris: parte anterior de la úvea. Está formado por varias capas pero la
última de ellas está formada por células pigmentadas que le dan el color
al iris. En el iris hay un musculo que lo contrae y lo dilata: el musculo
constrictor y dilatador del iris, aumentando o disminuyendo según la
claridad. El iris facilita la presencia de un orificio central: la pupila. La
pupila es la abertura del iris. El iris forma la pared posterior de la
cámara anterior del ojo y la pared anterior de la cámara posterior.
o Cuerpo ciliar: Aquí hay dos elementos muy importantes:
o Musculo ciliar, que se llama musculo tensor del cristalino: es una parte
rugosa, continuación del iris. Se inserta alrededor del cristalino,
tensándolo. Facilita el enfoque
o Los procesos ciliares: son ovillos capilares (vénulas y arteriolas) que
secretan un líquido que se conoce como humor acuoso. Estos
ovillos están en la parte rugosa.
El cuerpo ciliar tiene dos partes: una anterior rugosa y una posterior plana.
Coroides: es la capa nutricia (por estar llena de vasos sanguíneos, todos los
del globo ocular).
La capa más interna es la retina. Es semitransparente, la más delgada pero a su
vez formada por 10 capas. Va desde los cuerpos ciliares hacia su parte
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
37
posterior: su parte anterior comienza en la parte rugosa del cuerpo ciliar, tapiza
toda la cavidad por su parte interna y se va a continuar con el nervio óptico. En
esta capa están situados los receptores ópticos. El lugar por donde se continúa
con el nervio óptico se denomina la papila óptica. En la parte posterior central
hay una pequeña depresión denominada fóvea central, macula lútea o mancha
amarilla. La fóvea está formada por los conos (7millones de receptores) Los
conos facilitan la visión diurna, la mirada precisa, los colores y tiene unos
pigmentos denominados yodopsinas. Hay otro orificio que es el que forma el
nervio es un punto ciego y se denomina papila óptica. Alrededor de la fóvea se
disponen el resto de receptores, los bastones, hay + de 120millones de
receptores. Son los que facilitan la mirada en general y la visión en penumbra.
Tienen un pigmento denominado codopsina y están especializados en los
ambientes con poca luz.
El cristalino está situado justo detrás del iris. Es una lente transparente y biconvexa, es
decir, invierte las imágenes/objetos, que se mantiene en suspensión por los músculos
ciliares. Es avascular. Tiene un musculo que lo tensa, que es el musculo tensor del
cristalino, que se encuentra en los cuerpos ciliares. Estos provocan un anclaje en todo
su recorrido. A veces se pierde la transparencia del cristalino y entonces se forman las
cataratas. Función: enfocar. Proyecta las imágenes sobre la retina.
La cámara anterior del ojo está entre la cornea y el iris y la cámara posterior está entre
el iris y el cristalino. En ambas cámaras hay humor acuoso, producido por los procesos
ciliares del cuerpo ciliar. El humor acuoso sale de la cámara posterior a la anterior a
través de la pupila. Hay un orificio de salida de este humor acuoso (se está
produciendo continuamente este humor) situado en el ángulo iriocorneal (entre el iris
y la cornea) donde hay unos orificios que se continúan con los conductos de Schlemm,
que recogen el humor acuoso y lo conducen al sistema venoso. El humor protege al
globo ocular. El glaucoma es el aumento de la presión intraocular por haber más
cantidad de humor de la normal, porque no se drena bien o porque se produce de
más.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
38
La cámara interna del ojo está formada por una sustancia gelatinosa llamada humor
vítreo.
La conjuntiva es trasparente, la protectora, y la 1º que se encuentra tapizando la parte
posterior de los parpados y la parte anterior a la esclera. Esta finaliza en la cornea.
El campo visual temporal es lo que vemos hacia lateral y el nasal lo que vemos hacia
medial. El campo visual de ambos ojos se superponen porque estamos viendo lo
mismo con los dos ojos.
- Miopía: el objeto se proyecta antes del fondo de la retina.
- Hipermetropía: se proyecta posteriormente al fondo.
- Desprendimiento de la retina: se despega la retina.
La diabetes provoca hemorragias en la retina que pueden provocar ceguera.
LA VÍA ÓPTICA
La primera neurona tiene unos receptores especializados: los conos y los bastones.
Lo que vemos es el campo visual. Hay un campo visual nasal y un temporal (en cada
ojo). De los globos oculares salen los nervios ópticos o II par craneal.
Ojo derecho: Dentro de la retina, existen el campo retiniano nasal (sobre el que se
proyecta el campo visual temporal, en donde estimula los receptores, conos y
bastones, que continúan por el nervio óptico en forma de axones, dirigiéndose al
quiasma óptico, donde lo atraviesan y se dirigen al campo geniculado contralateral y el
campo retiniano temporal (sobre el que se proyecta el campo visual nasal, en donde
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
39
los receptores, conos y bastones, recogen la información: lo que vemos, le da la
vuelta. Aquí comienza la primera neurona. Sale por el nervio ocular hasta un cruce, el
quiasma óptico, y después continua hasta el ganglio geniculado lateral por la cintilla
óptica. Una segunda neurona lleva la información de los ganglios geniculados laterales
a la corteza occipital mediante radiaciones ópticas.
En la cintilla óptica y los ganglios se ve la mitad de la visión: hemianopsia homónima.
Hemianopsia bitemporal: no percibe los campos visuales temporales
El globo ocular se puede mover de forma conjugada.
La retina es la última capa, la más interna, en donde están los conos y los bastones.
Son receptores.
Se continúa con la vía óptica. La campimetría es como tiene los campos visuales un
individuo.
¡h
EL VIII PAR CRANEAL O VESTIBULO-COCLEAR.
Es la vía de la audición y del equilibrio.
Anatómicamente la audición se divide en tres partes: oído externo, medio e interno.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
40
Funcionalmente se divide en dos partes: la parte vestibular y la coclear.
La parte vestibular participa en el equilibrio.
La parte coclear participa en la audición.
Antes se denominaba ACUSTICO, pero lleva la mitad de audición y la mitad del
equilibrio x lo que poco a poco se fue desterrando y pasando a llamarse VESTIBULO-
COCLEAR.
El oído externo está formando a su vez por dos partes, los pabellones auriculares
(recogen sonido, que son cambios de presión de partículas que están en el aire).
El sonido son alteraciones de la presión, que se emiten por el ser humano vocalizando,
que se emiten por el aire. En una cámara con vacío no se escucha porque no hay nada
que lo transmita. Se transmite por un sólido, gas o liquido. El pabellón auricular son
repliegues de piel recubiertos de cartílago elástico y estos captan las ondas de presión.
Las ondas sonoras captadas son conducidas x el conducto auditivo externo, que
también pertenece al oído externo. El conducto auditivo externo tiene dos partes:
ósea y cartilaginosa (1/3 hueso y 2/3 cartílago). Su función es recoger ondas sonoras.
En las partes del oído, lo que se trata es de transmitir el sonido, es decir, transmitir las
presiones y canalizarlas.
El límite entre el oído externo y el medio es el tímpano. El tímpano es una membrana
más o menos circular con una ligera concavidad externa, dando como una forma de
campana. Este limita el oído externo y el medio y los divide de manera que no se
comunican. Únicamente se van a comunicar x la vibración de la membrana, pero está
totalmente separado del exterior.
El oído medio es como una caja, conocida como caja del tímpano. Dentro de la caja
timpánica hay unos huesecillos, y son pequeños y compactos: martillo (retrae
ligeramente el tímpano), yunque y estribo. Es una cavidad aérea (solo hay aire).
En su parte posterior (esta caja) se relaciona con la apófisis mastoides, que esta hueca
y que está formada por múltiples celdillas mastoideas que se comunican con la caja
timpánica, y que se conoce como antro mastoideo. El hueso está situado en la parte
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
41
superior de la caja que forma el oído medio. Es el mismo hueso que el conducto
auditivo externo (poroso) pero el grosor en el oído medio es menor.
Justo encima de la caja del tímpano esta la fosa media, donde está alojado el lóbulo
temporal, por lo tanto, una infección en el oído medio puede provocar una infección a
nivel del encéfalo (al ser la pared de hueso tan fina). Este es el techo, que se relaciona
con el lóbulo temporal.
La cara lateral es la membrana timpánica.
La cara inferior está conectada con la vena yugular por la cara yugular.
La cara anterior se va a relacionar con la arteria carótida interna. Hay un orificio que es
para la trompa auditiva, que es un conducto que va a unir el oído medio (la caja del
tímpano) con la nasofaringe. Es un conducto más cartilaginoso que óseo. Este tubo
siempre está cerrado, y se abre de vez en cuando. La parte superior se relaciona con la
nasofaringe y la inferior con la laringofaringe. Es una cavidad aérea donde hay una
parte exterior y otra interior. El tímpano sufre cuando hay diferencias de presión y
para eso está la trompa auditiva: para igualar la presión externa e interna. Cuando uno
está acatarrado este orificio no se abre y por eso notamos mareo. El musculo
estilofaríngeo ayuda a igualar las presiones pues abre o cierra la trompa auditiva.
En el oído medio, es donde cambia la energía y esta pasa a ser mecánica. Estos
huesecillos tienen amortiguadores, y son músculos: musculo tensor del martillo y
musculo tensor del estribo. El 1º de ellos esta inervado por el V par craneal, y el 2º por
el VII par craneal. Por encima del lóbulo temporal está el peñasco del temporal.
A la cara medial se le conoce como cara laberíntica, porque va a relacionarse con el
oído interno, donde está el laberinto.
El oído medio se comunica con el interno por la ventana oval, donde se inserta el
estribo. El oído interno esta en el hueso temporal, en la porción petrosa. Está formado
por dos partes, que se llama laberinto., Una onda sonora se va a transmitir como
energía mecánica por los huesecillos hasta que el estribo da un golpe en la membrana
oval. Está formado por dos elementos con liquido en su interior: laberinto óseo
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
42
(contiene en su interior perilinfa) y el laberinto membranoso (con endolinfa). Estos
líquidos no se comunican y cada uno está en cavidades diferentes.
Laberinto óseo: Dentro de este está el laberinto membranoso. Tiene una parte
que se parece a la carcasa de un caracol, y se llama cóclea o caracol. También
se forma por el vestíbulo y tres anillos perpendiculares entre sí (porque van a
regular el equilibrio) que tienen una dilatación (ampolla): los conductos
semicirculares óseos.
La cóclea o caracol: es un conducto con dos vueltas y media en torno a un
eje central. Dentro de esta está la rampa coclear o conducto coclear (parte
del laberinto membranoso dentro de la cóclea). Lo que este dentro de
este se va a relacionar con la audición. Son exactamente 2.5 vueltas
alrededor de un eje medio.
El promontorio es la marca de la 1º vuelta de la caja timpánica.
El vestíbulo: es la continuación de la cóclea y la siguiente. Del salen los tres
conductos semicirculares óseos. Por dentro están unas partes del laberinto
membranoso conocidas como utrículo, sáculo y conducto endolinfático. En
la ventana oval termina el estribo y en la ventana redonda hay una
membrana.
Conductos semicirculares óseos: dentro de ellos está la parte del laberinto
membranoso conocida como conductos semicirculares membranosos.
Están posicionados en los tres planos del espacio.
En el laberinto membranoso se van a situar los receptores: de la audición, en la cóclea,
de posición, en los conductos semicirculares, y de velocidad o aceleración, en el
utrículo y el sáculo. En estos, hay receptores de aceleración, y finalmente dentro de los
conductos semicirculares óseos, hay conductos semicirculares membranosos. Debido a
que hay receptores, aquí se sitúa la primera neurona de la vía del equilibrio y la
audición, a través del VIII par craneal.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
43
VIA DEL EQUILIBRIO
La primera neurona va desde aquí hasta un núcleo del puente. Hay una segunda
neurona que va desde un núcleo del puente hasta la corteza cerebelosa del mismo
lado.
Los receptores del equilibrio están rodeados por una membrana llamada otolito.
Dependiendo de cómo se desplace esta membrana, conocemos nuestra posición.
Están en el utrículo, sáculo y conductos semicirculares membranosos.
Algo similar ocurre en el conducto coclear.
VIA DE LA AUDICION
Dentro del conducto coclear hay rampas y unas membranas parecidas al otolito
llamadas membranas tectoriales. Estas forman unas “alfombras” formadas por el
conjunto de estas membranas. El conjunto entre los receptores y la membrana son los
órganos de Corti. Estos órganos de Corti están alrededor de las rampas. Dependiendo
de la intensidad del sonido llega más alto o más bajo del caracol, según la estimulación
de las membranas, dando lugar a diferentes frecuencias.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
44
La primera neurona tiene sus receptores en los órganos de Corti, comienza en el
conducto coclear. Dentro de la cóclea están los receptores, el axón y el ganglio donde
se dejan los cuerpos neuronales. El ganglio, llamado ganglio espiral, está situado justo
al lado de los receptores. En este ganglio, lo que hace es alojar los axones. El conjunto
de neuronas (axones) forman un haz (VIII par craneal vestibulococlear). Estos axones
finalizan el 50% en un núcleo del bulbo y otro 50% en otro núcleo del bulbo, llamados
núcleos cocleares (posteriores y anterior/ventral).
La segunda neurona va a ascender la información de forma directa (mas o menos el 80
% de esta información asciende mayoritariamente hacia un núcleo situado en la parte
superior del tronco, llamado núcleo del colículo inferior, y todo esto en su conjunto se
conoce como haz o vía lemniscal lateral) (por el mismo lado) y de forma indirecta
(cruzándose, hacia el la do contralateral) de las dos formas por cada núcleo.
Recoge la información de los núcleos cocleares y la lleva a los núcleos del colículo
inferior, que están en el mesencéfalo. El 50% de la información va hacia el lado
contralateral (vía del lemnisco lateral) y el 50% hacia el mismo lado. Los núcleos del
colículo inferior comparten la información: lo que recibe del lado derecho y del lado
izquierdo gracias a una interneurona. Estos núcleos del colículo inferior están unidos
por una neurona, por lo tanto, la información de ambos colículos se comparte.
La tercera neurona recoge toda la información de los colículos y formando lo que se
conoce como las radiaciones auditivas, lleva a la corteza del lóbulo temporal (80%
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
45
contralateral y 20% mismo lado) la información. De esta forma, con un solo oído
podemos percibir la audición en estéreo.
La sordera puede estar debida a un tapón, otitis u otosclerosis. La rubeola afecta a los
órganos de Corti por lo que una mujer embarazada que padece rubeola puede tener
un hijo sordo. Muchos medicamentos (ototóxicos) lesionan el órgano de Corti, por lo
que pueden provocar una sordera sensitiva o sensorial se soluciona con implantes
cocleares.
La sordera de transmisión es por un problema que hay antes del oído interno y se
soluciona con audífonos, que amplifican el sonido.
SISTEMA NERVIOSO AUTONOMO O VEGETATIVO:
No lo controlamos con la voluntad, va de forma autónoma. El hipotálamo esta en el
diencéfalo, y controla el Sistema Nervioso Vegetativo. Es un gran centro regulador,
controla las glándulas, musculo liso, vísceras, vasos sanguíneos…Regula el Sistema
Nervioso Autónomo, metabolismo del agua, secreción hormonal, PA, sueño,
temperatura. La función de este es inervar una serie de elementos que están fuera
de nuestro control (vísceras, bronquios, vasos sanguíneos, glándulas…). En los
vasos sanguíneos se distinguen arterias y venas. Las arterias tienen capa muscular,
a diferencia de las venas, porque la sangre circula a mayor presión. Las arterias
modulan el calibre dependiendo de las necesidades (ej: la sangre de los órganos del
sistema digestivo no es el mismo caudal antes de la ingesta y después).
Los dos son del SNA, en contra de nuestra voluntad. Hay determinadas acciones
motoras en el organismo de las cuales no tenemos control, es decir, se hacen deforma
automática ante diferentes estímulos. Regula el musculo cardiaco, el liso que está en el
tubo digestivo (ejerce los movimientos peristálticos), también está en los bronquios y
las glándulas.
El Sistema Nervioso Vegetativo reacciona ante ciertas situaciones: se acelera el
corazón redistribuye el flujo sanguíneo (vasodilatación de los músculos y
vasoconstricción de la piel,
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
46
abdominal), se contraen las glándulas de la boca, los bronquios se dilatan y las pupilas
también.
Simpático (D1-L2): está formado por 2 neuronas, la 1º tiene su cuerpo neuronal
en el asta lateral. El recorrido comienza en la médula y finaliza en un músculo
(liso o cardiaco) o en una glándula. La 2º neurona empieza en un ganglio. Por
ello se denomina postganglionar y la 1º preganglionar. Este ganglio se sitúa en
paralelo de la columna vertebral. La 1º neurona tiene mielina y la 2º no. Por
esto es más rápida la primera. Hay un ramo que conduce a la neurona
preganglionar al ganglio denominado ramo blanco y el ramo gris lleva la
neurona postganglionar hacia el nervio espinal y por este se dirige al músculo o
glándula. PLEXO: unión de nervios. La 1º neurona es corta porque los ganglios
están alrededor de la columna vertebral. Una característica del Sistema
Nervioso Autónomo Simpático es el neurotransmisor que hace sinapsis. Se
conoce con el nombre de ADRENALINA y produce aumento de tensión, de
frecuencia cardiaca. En el caso de querer reducir la tensión, damos
medicamentos que disminuyen la adrenalina.
Suele crear vasodilatación, aumento de tensión, aumento de frecuencia…
Parasimpático (S2-S3-S4) está por encima a nivel dorsal, donde se encuentras
los ares craneales III VII, IX y X y por la parte de abajo está S2 y S3. Tiene una
acción contraria a la del simpático. Aquí el segundo mensajero es la
ACETILCOLINA.
Aquí los ganglios están muy cerca de los órganos a los que va a inervar (la
sinapsis se produce muy cerca) la primera neurona es muy larga y la segunda
muy corta, en el Sp al contrario. Ya no se llaman ganglios paravertebrales sino
ganglios parasimpáticos.
El simpático se localiza en el medio y en el parasimpático en S2-3-4.
El segundo mensajero es ADRENALINA en Sp y ACETILCOLINA en PSp.
La diferencia entre el simpático y el parasimpático es la localización, el mediador, son
neuronas que parten de la medula, y su acción es contraer las glándulas para que
secreten lo que tienen. Entonces, yo si quiero hacer una acción, estamos
acostumbrados a ver que por la raíz anterior haya una neurona, que va hacia la
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
47
periferia. La diferencia del SN vegetativo con la vía piramidal, es que la neurona que va
desde el asta anterior hasta su función, en esta se va a interponer un ganglio, por lo
que va a haber una sinapsis y por lo tanto dos neuronas. La diferencia entre el
simpático y parasimpático está en la localización de ese ganglio.
A nivel del simpático, conocemos que la 2º neurona motora recoge la
información, sale por el asta anterior, y se dirige al musculo de rigor para
realizar su función, pero en el vegatitvo va a otros lugares ( glándulas, musculo
liso..), saliendo acompañando a la neurona de la vía piramidal, y cuando sale,
en el simpático, hemos dicho que va a encontrarse con un ganglio del SNV
simpático, y en este ganglio que es paravertebral o anterior a la columna
vertebral, en el cual la 1º neurona motora hace sinapsis con una 2º neurona
motora, que hace sinapsis, sale del ganglio y continua con el nervio espinal. Por
lo tanto, el una vía de movimiento involuntario. Por donde entra en el ganglio
la 1º neurona se llama ramo blanco, y por donde sale la 2º neurona se llaman
ramo gris.
En el sistema nervioso parasimpático es que está localizado a otro nivel, y el
ganglio esta alrededor de la víscera o del elemento que va a inervar. Por lo
tanto, la 1º neurona de este es más larga que en el simpático. En el
parasimpático, la 2º neurona va siempre alrededor de vasos sanguíneos,
mientras que en el simpático va junto al nervio espinal. Este acompañamiento
del sistema nervioso parasimpático a lo largo de vasos sanguíneo formado
ramificaciones se llaman plexos.
Resumiendo, el SN vegetativo lo controla el hipotálamo, que se sitúa en el diencéfalo.
Está formando por dos, simpático y parasimpático, y hay diferencias en cuanto
función, mediadores, localización… El ganglio en el simpático esta más cercano a la
columna y en el parasimpático es más próximo a la víscera.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
48
LAS MENINGES
Son capas que protegen a todo el sistema nervioso central, por lo tanto, van a proteger
al encéfalo y a la medula espinal.
Nuestro SNC tiene una serie de cubiertas de protección (ósea- cráneo y columna, y
otras- meninges).
- DURAMADRE.
La más externa esta totalmente adhesiva al periostio, es la más dura. Es una capa
fibrosa que está unida a la capa ósea. Formada por dos hojas que están adheridas
excepto en algunos lugares donde la capa mas interna esta despegada.
La capa externa de la duramadre no está adherida en su totalidad a la capa interna del
hueso. El espacio que ahí se denomina epidural.
La cara interna de la duramadre esta siempre pegada excepto en algunas lugares como
las cisuras, donde se refleja (baja y asciende). En los surcos no, únicamente en las
cisuras. Aquí forma un anclaje en la crista galli y en la parte posterior hasta el occipital
formando la HOZ DEL CEREBRO.
Esta hoz en su convexidad aloja una gran vena conocida como el SENO LONGITUDINAL.
Perpendicular a la hoz hay otra prolongación de la duramadre conocida como la
TIENDA DEL CEREBELO. Otra prolongación es a nivel del cerebelo entre un hemisferio y
otro conocida como la HOZ DEL CEREBELO. Finalmente hay otra prolongación que
cubre la silla turca y se conoce como el DIAFRAGMA DE LA SILLA. El SENO TRANSVERSO
recorre la tienda del cerebelo en su parte posterior.
El seno longitudinal y transverso son los grandes receptores de las venas de la cabeza y
del cerebro. En donde drena toda la sangre venosa del cerebro. Estos senos venosos
se forman porque la duramadre se abre.
- ARACNOIDES.
Tiene forma de telaraña, de ahí su nombre. Aquí hay un espacio, el subaracnoideo.
Parte de esta capa se introduce en los senos longitudinales o transversos (senos
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
49
venosos): es una salida, mediante una serie de ovillos. Por este espacio aracnoideo
circula el liquidocefaloraquideo. Las cisternas son dilataciones del espacio
subaracnoideo y están a nivel del tronco. Al espacio subaracnoideo va el líquido de los
ventrículos que sale por los orificios de estos. Este líquido va hacia arriba y hacia abajo.
- PIAMADRE:
Es muy fina. Se encuentra ceñida al SNC, completamente unido al cerebro. Los
corpúsculos son prolongaciones del aracnoides. En ocasiones se despega la duramadre
de la aracnoides y aparece un pequeño espacio que se denomina subdural, puede dar
lugar a sangrados. El líquido es un sistema de amortiguación contra los golpes.
En la medula espinal tampoco hay prolongaciones a nivel de cisuras.
Las meninges se continúan a partir de L1 aunque no haya medula. Cuando se sospecha
de una meningitis se pincha una vez atravesada la duramadre a nivel de L2,L3… de
donde se puede sacar el liquido y analizar.
CIRCULACIÓN DEL LÍQUIDO CEFALORRAQUÍDEO
Dentro de la medula y el encéfalo (SNC) circula el líquido cefalorraquídeo con una
función principal de protección.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
50
Empezando por el encéfalo esta una cavidad conocida como ventrículo. Al haber dos,
son los ventrículos laterales. Recorren el lóbulo frontal, parietal, temporal y tienen una
prolongación hacia el occipital. Se van a comunicar entre si por un pequeño conducto.
En el techo de los ventrículos laterales va a haber un ovillo capilar (PLEXO COROIDEO)
que produce líquido cefalorraquídeo.
El III ventrículo está en el diencéfalo, entre los talamos a donde llega el líquido
procedente de los ventrículos laterales. No obstante, en este también se
produce líquido porque hay plexos coroideos.
El IV ventrículo esta entre la parte posterior del tronco y el cerebelo. El conducto de
Silvio o acueducto de Silvio es el conducto que une el III y IV ventrículo. El IV ventrículo
es una zona ancha situada en la parte posterior del tronco y donde también se produce
liquido por haber plexos. En el techo del IV ventrículo hay una serie de orificios por
donde sale la mayor parte del líquido hacia la periferia, es decir, hacia las cisternas que
son dilataciones que comunican con el espacio subaracnoideo. Esto se produce
constantemente. Este líquido se recoge en la hoz del cerebro (finaliza). La producción
del líquido CR en los plexos coroideos y su eliminación en la hoz del cerebro
(corpúsculos de morgani, que en la convexidad salen metiéndose en la hoz, y es un
sistema venoso) está equilibrado.
Otra parte del líquido atraviesa el conducto ependimario.
El líquido cefalorraquídeo necesita unos lugares por los que circular (ventrículos).
Cuando se obstruyen se produce una hidrocefalia: acumulación de líquido en los
ventrículos. Cura/remedio: válvula de liberación peritoniana
Al final de la medula solo queda espacio subaracnoideo y duramadre. El líquido que
circula por el espacio subaracnoideo acaba en el SACO SUBARACNOIDEO.
RESUMEN: el líquido se produce en los ventrículos, se dirige al espacio subaracnoideo
(en todo el SNC), otra parte circula a través del epéndimo hasta el espacio
subaracnoideo.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
51
Todo este liquidocefalorraquídeo formado atraviesa todo el encéfalo y va alrededor de
toda la medula y todo el encéfalo. Este se elimina por los senos, por los que pasa a la
sangre.
El líquido va desde los ventrículos a la convexidad del cerebro en un movimiento
continuo.
VASCULARIZACION
Todos nuestros sistemas tienen que nutrirse y oxigenarse. Se produce gracias al
sistema vascularizado. El sistema venoso produce la vuelta de los detritos para su
eliminación. El sistema arterial está dividido en:
Sistema de las arterias vertebrales
La aorta es la principal arteria que sale del corazón. Tiene tres partes: la ascendente, el
llamado cayado aórtico por tener forma de cayado y la descendente.
La primera arteria que sale de la aorta se llama TRONCO BRAQUIOCEFALICO, que va al
brazo y al encéfalo y en general a toda la cabeza y cuello. Es pequeño (3-4 cm) y
rápidamente se divide en varias arterias:
- Una que va a la axila, conocida como ARTERIA SUBCLAVIA (DERECHA).
- Otra que asciende a lo largo del cuello, que es la CARÓTIDA PRIMITIVA
DERECHA (salen ambas de un tronco común). Esta es la primera rama de la
aorta.
- Otra que hay hacia el lado izdo se conoce como ARTERIA CAROTIDA PRIMITIVA
IZDA (sale directamente del cayado aórtico, al igual que la subclavia izda) y otra
se llama ARTERIA SUBCLAVIA (IZDA).
Las arterias tienen capa muscular y las venas no.
Las carótidas primitivas ascienden por el cuello y cuando llegan a la base del cráneo se
dividen en dos arterias:
1. CAROTIDA INTERNA (se introduce dentro del cráneo a través del canal
carotideo, por el agujero rasgado). La carótida interna es uno de los sistemas
que va a vascularizar todo el encéfalo.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
52
2. CAROTIDA EXTERNA (vasculariza el cuero cabelludo y la cara).
La subclavia se dirige a la axila y al brazo: axilar, braquial, cubital, radial y arcos
palmares. Es la rama gracias a la cual se vasculariza, por tanto, todo el brazo. La
primera rama que da la arteria subclavia se conoce como ARTERIA VERTEBRAL. Esta va
atravesando todos los orificios de las apófisis transversas de las vértebras cervicales
(asciende por el cuello).
Las ARTERIAS VERTEBRALES son ramas de la arteria subclavia. Van atravesando los
orificios de las apófisis transversas de las vértebras cervicales hasta llegar a la base del
cráneo, y se introducen por el foramen magno. Van a estar relacionadas con la medula
y el tronco.
Cuando se van a introducir dentro del cráneo tienden a confluir (confluyen cuando se
introducen en el cráneo). Cuando se unen ya se relacionan con el tronco (están justo
por delante del tronco) y en este momento cambian su nombre y pasan a llamarse
tronco basilar. Antes de formar el tronco basilar, las arterias vertebrales van a dar
ramas muy importantes: la arteria espinal (hacia la medula, desciende, hasta que
finaliza la medula) que vasculariza 2/3 anteriores de la medula y la ‘pica’ (arteria
cerebelosaposteroinferior), que vasculariza la pateinferior y posterior del cerebelo.
Una vez que forman el tronco basilar, las arterias que se introducen en el tronco se
llaman ARTERIAS PONTINAS. Las arterias vertebrales también vascularizan el cerebelo,
el bulbo… (ARTERIAS CEREBELOSAS ANTEROINFERIORES (IACA) y ARTERIAS
CEREBELOSAS SUPERIORES). Cuando estas llegan a la base del encéfalo dan una serie
de ramas: 2 arterias que se dirigen hacia posterior, hacia los lóbulos occipitales.
Estas finalizan en dos y van hacia atrás formando las ARTERIAS CEREBRALES
POSTERIORES.
Sistema de las arterias carótidas:
Las carótidas comienzan en el cayado formando la arteria carotida primitiva. Se
introducen por la silla turca. Son de gran calibre ya que transaladan rapidamente la
sistole al encefalo. Recorren todo el cuello y en la mandibula se dividen en: externa e
interna. LA interna se introduce en el craneo mediante el canal carotideo y sale a lado
del quiasma optico, hacia el lateral de cada uno, una vez en el interior se divide en
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
53
arteria cerebral anterios que va hacia delante y otra que va hacia lateral denominada
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
54
arteria cerebral media q vasculariza toda la parte lateral de los hemisferios
cerebrales.LA arteria cerebral anterior se van hacia el lóbulo central y van a ir a lo largo
de la cisura longitudinal media, primero hacia anterior y luego descansando sobre el
cuerpo calloso (hoz del cerebro). Vascularizan el lóbulo frontal.
Si obstruimos la arteria subclavia derecha, perdemos toda la vascularización del brazo.
Hay tres arterias de un sistema conocido como comunicante, que comunican el
sistema carotideo con el vertebral: las arterias comunicantes posteriores (unen las
cerebrales medias con las cerebrales posteriores) y la arteria comunicante anterior
(une las dos cerebrales anteriores). Puedes tener una obstrucción del 98% de la
carotida interna ya q se redistribuye según las necesidades, gracias al polígono de
Willis.
ICTUS: obstrucción de una arteria que forma ua zona muerta y asi aparecenmuchos de
los sintomas q tiene una persona con ictus
Con los años, las arterias vertebrales se van acodando al disminuir la distancia entre las
vertebras (perdida de agua de los discos). Esto unido al aumento de hueso por la
artrosis produce mareos a las personas mayores al girar la cabeza, debido a la
disminución del flujo al producir este movimiento.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
55
LA CORTEZA
Es la que diferencia a los humanos de los animales. La de los humanos es mucho más
grande el volumen (surcos y cisuras) porque en ella se encuentra la sustancia gris
(almacén de info). En los animales el tálamo es el principal centro regulador. Los
ganglios basales son el principal centro de motilidad.
En los humanos, la corteza regula la motilidad voluntaria y las sensaciones. Los
ganglios basales quedan reservados para enriquecer los movimientos. Nuestra corteza
es un auténtico mapa donde cada lugar hace una función diferente.
La corteza prerrolandica es motora (circunvolución 4),
La postrolandica es sensitiva (circunvolución 3,1,2).
El área más posterior del lóbulo occipital es en donde se producen las imágenes: se
conoce como área 17 o de recepción visual. Es en donde recibimos las imágenes,
invertidas.
Las áreas que interpretan lo que nosotros vemos (las imágenes del área 17) son el área
18 y 19.
El área 41,42, que está en el lóbulo temporal, es el centro auditivo primario, en donde
se reciben los sonidos.
El área 22 (adyacente al 41,42) interpreta los sonidos.
La personalidad no se puede localizar, ya que es un conjunto de muchos factores, y la
determina el lóbulo frontal, por lo tanto, una alteración en este provoca trastornos
en la personalidad.
Las afasias se producen cuando lo individuos no son capaces de interpretar los
símbolos del lenguaje: En la parte del área 22 posterior al área 41,42 se interpretan los
sonidos relacionados con el habla, con el lenguaje: el área de Wernicke. Una persona
que tenga afectada el área de Wernicke no entiende cuando le hablas, sin embargo
cuando le escribes si que entiende. Este es un tipo de afasia. Pero hay otra que
corresponde al área 39 (situada en el girusangularis, adyacente a este) que también se
dedica a interpretar símbolos del lenguaje: en este caso, los escritos. De esta forma
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
56
una persona que tenga esta área afectada no entenderá lo que lee, lo verá como
símbolos ilegibles.
Hay otra área que facilita el habla que depende de la motilidad de la laringe. El área
motora del lenguaje es el área de Broca (área 44,45, por debajo del área 4). La parte
más baja del área 4 es la laringe, la lengua. El área 45,44 está en la parte más inferior
del lóbulo frontal. El área 45,44 organiza la información que se quiere decir de una
forma coordinada y el área 4 produce el movimiento de faringe, laringe y lengua para
articularlo. El área de Broca activa programa coordinado de vocalización y controla la
articulación de las palabras.
Neuroanatomía. Curso 2015-2016. Grado en Fisioterapia.
57
También podría gustarte
- Anatomía y Fisiología del Sistema NerviosoDe EverandAnatomía y Fisiología del Sistema NerviosoCalificación: 4 de 5 estrellas4/5 (19)
- La Neurona y El Flujo de Información en El Tejido NerviosoDocumento7 páginasLa Neurona y El Flujo de Información en El Tejido Nerviosorafael jimenez quispeAún no hay calificaciones
- Las NeuronasDocumento29 páginasLas Neuronasjosue suazoAún no hay calificaciones
- anatomia sistema nerviosoDocumento52 páginasanatomia sistema nerviosostef0101katherinAún no hay calificaciones
- Una Neurona Aislada No EsDocumento18 páginasUna Neurona Aislada No EsYessenia Parra MontañoAún no hay calificaciones
- Conceptos BasicosDocumento23 páginasConceptos Basicosdapaflo16Aún no hay calificaciones
- NeuronasDocumento16 páginasNeuronasMisa RodríguezAún no hay calificaciones
- Clase Semana 4 SinapsisDocumento31 páginasClase Semana 4 SinapsisMARICIELO GUILIANA MEDINA PAZAún no hay calificaciones
- Actividad 1 BL 1 Neurofisiología y Neuroanatomía.Documento31 páginasActividad 1 BL 1 Neurofisiología y Neuroanatomía.Ariel GómezAún no hay calificaciones
- Actividad 1 y 2Documento15 páginasActividad 1 y 2loreAún no hay calificaciones
- Clase 13 - Sistema NerviosoDocumento128 páginasClase 13 - Sistema NerviosoElizabeth GarridoAún no hay calificaciones
- La Neurona y Sus Funciones.Documento7 páginasLa Neurona y Sus Funciones.Berenice ValenzuelaAún no hay calificaciones
- Sistema NerviosoDocumento15 páginasSistema Nerviososalvadordaniel1875Aún no hay calificaciones
- Tejido Del Sistema Nervioso Central 21-3 PDFDocumento30 páginasTejido Del Sistema Nervioso Central 21-3 PDFAna MercadoAún no hay calificaciones
- Resumen NeurobiologiaDocumento20 páginasResumen NeurobiologiaAdrianaAún no hay calificaciones
- Células Especializadas Del SNDocumento14 páginasCélulas Especializadas Del SNMichell LozanoAún no hay calificaciones
- Bases Biológicas de La Conducta 1Documento5 páginasBases Biológicas de La Conducta 1astridAún no hay calificaciones
- "La Neurona" PDFDocumento22 páginas"La Neurona" PDFMeyra Azeneth Moreno MartinezAún no hay calificaciones
- El Sistema NerviosoDocumento12 páginasEl Sistema NerviosoSantiago ContrerasAún no hay calificaciones
- NeuronaDocumento5 páginasNeuronaIleana GómezAún no hay calificaciones
- Guia de Bases Biologicas de La Conducta.Documento19 páginasGuia de Bases Biologicas de La Conducta.ELVIZ CAROLINA BURGOS ORTIZAún no hay calificaciones
- El Sistema NerviosoDocumento6 páginasEl Sistema Nerviosoalejandra cousinetAún no hay calificaciones
- NeuronaDocumento44 páginasNeuronaAliskair TODO por DiosAún no hay calificaciones
- Act 4 NeuroDocumento7 páginasAct 4 NeuroLeire HeckelAún no hay calificaciones
- Sistema nervioso central y periférico: estructura y funciónDocumento71 páginasSistema nervioso central y periférico: estructura y funciónElizabeth Sosa100% (1)
- El Tejido NerviosoDocumento62 páginasEl Tejido Nerviosojoan sebastian mendoza floresAún no hay calificaciones
- Fisioterapia neurológica y psicomotriz (2016-2017Documento105 páginasFisioterapia neurológica y psicomotriz (2016-2017Pablo Pérez VázquezAún no hay calificaciones
- Guía-Biología-Sistema Nervioso PDFDocumento5 páginasGuía-Biología-Sistema Nervioso PDFRichard Mauricio Benavides LópezAún no hay calificaciones
- Clase de NeurofisioDocumento6 páginasClase de Neurofisiosantiago suarezAún no hay calificaciones
- Bases Biolã Gicas de La ConductaDocumento58 páginasBases Biolã Gicas de La ConductaDarlin29fAún no hay calificaciones
- NeuropsicologíaDocumento28 páginasNeuropsicologíaCami CabreraAún no hay calificaciones
- La neurona: Unidad básica del sistema nerviosoDocumento5 páginasLa neurona: Unidad básica del sistema nerviosoKaterin HenriquezAún no hay calificaciones
- Tejido NerviosoDocumento8 páginasTejido NerviosoAle HdzAún no hay calificaciones
- Tema 6 NeuroanatoDocumento9 páginasTema 6 NeuroanatoMaria Vara EnguitaAún no hay calificaciones
- Actividad No.4 Sistema NerviosoDocumento31 páginasActividad No.4 Sistema Nerviosolaura mariaAún no hay calificaciones
- Guía del Sistema Nervioso HumanoDocumento5 páginasGuía del Sistema Nervioso Humano༒•Sharon Fonseca•༒Aún no hay calificaciones
- Neuronas BipolaresDocumento9 páginasNeuronas BipolaresKaren Daniela Murcia PilAún no hay calificaciones
- Capítulo 46. Organización Del Sistema Nervioso, Funciones Básicas de Las Sinapsis y NeurotransmisoresDocumento7 páginasCapítulo 46. Organización Del Sistema Nervioso, Funciones Básicas de Las Sinapsis y NeurotransmisoresJhony PradelaAún no hay calificaciones
- Taller Sobre La NeuronaDocumento4 páginasTaller Sobre La NeuronaNatalia Sanchez MoralesAún no hay calificaciones
- Subrayado. Procesos CognitivosDocumento4 páginasSubrayado. Procesos CognitivosAbigail TrujilloAún no hay calificaciones
- Tema I Unidad IIDocumento9 páginasTema I Unidad IIherlimarAún no hay calificaciones
- Bases Fisiológicas Del AprendizajeDocumento9 páginasBases Fisiológicas Del Aprendizajeppity67% (3)
- Tarea 2 de Psicologia General 1 D.Documento15 páginasTarea 2 de Psicologia General 1 D.Daniela MatiasAún no hay calificaciones
- Las neuronas, células especializadas del sistema nerviosoDocumento5 páginasLas neuronas, células especializadas del sistema nerviosoKetmar Alarcon MarochoAún no hay calificaciones
- T 15 Sistema NerviosoDocumento16 páginasT 15 Sistema Nerviosoapi-245849830Aún no hay calificaciones
- Sistema Nervioso Guia NuevaDocumento2 páginasSistema Nervioso Guia Nuevajorge ortizAún no hay calificaciones
- Clase 3Documento5 páginasClase 3juan carlos gomezAún no hay calificaciones
- Lectura - Semana - 1 With Cover Page v2Documento13 páginasLectura - Semana - 1 With Cover Page v2angie liseth solano navarroAún no hay calificaciones
- Bases Biológicas de La ConductaDocumento12 páginasBases Biológicas de La ConductaYenii Del AngelAún no hay calificaciones
- Cerebro y aprendizaje: funciones y comunicación neuronalDocumento11 páginasCerebro y aprendizaje: funciones y comunicación neuronalDiana E Duarte CAún no hay calificaciones
- Tarea 3 Bases Biologicas NeuronasDocumento7 páginasTarea 3 Bases Biologicas NeuronasHeidy EspinozaAún no hay calificaciones
- InfografiaDocumento7 páginasInfografiaAidee guadalupe Pichardo morenoAún no hay calificaciones
- Tema 1 NeurocienciaDocumento10 páginasTema 1 NeurocienciaAngel Miguel Choquenaira AlarconAún no hay calificaciones
- Guia 5 Sistema NerviosoDocumento9 páginasGuia 5 Sistema NerviosoVivi CalpiAún no hay calificaciones
- Psicologia General Tarea #2Documento13 páginasPsicologia General Tarea #2Melissa Cepeda NolascoAún no hay calificaciones
- Anatomía y Fisiología Del SNCDocumento38 páginasAnatomía y Fisiología Del SNCJhamil Armin Pérez ChambiAún no hay calificaciones
- Actividades Del Sistema EndócrinoDocumento8 páginasActividades Del Sistema Endócrinodaniela martinezAún no hay calificaciones
- La Neurona CytDocumento7 páginasLa Neurona CytPiero Arturo Calla ImaAún no hay calificaciones
- Psicobiologia Del Comportamiento NeuronaDocumento12 páginasPsicobiologia Del Comportamiento NeuronaAlfredo Sanchez CerdanAún no hay calificaciones
- Sistema nervioso y sus componentesDocumento3 páginasSistema nervioso y sus componentesRafo Coco50% (2)
- Práctica 1 BiologíaDocumento4 páginasPráctica 1 BiologíaEdu MolinaAún no hay calificaciones
- LaB AQ Guía #5 Determinación de Acido Acetilsalicilico en Aspirina y Determinación de La Acidez en Un VinoDocumento5 páginasLaB AQ Guía #5 Determinación de Acido Acetilsalicilico en Aspirina y Determinación de La Acidez en Un VinolauraAún no hay calificaciones
- Celda MicrobianaDocumento6 páginasCelda MicrobianaDavidAún no hay calificaciones
- Ensayo Adn RecombinanteDocumento1 páginaEnsayo Adn RecombinanteChuyínGeraldoLeónAún no hay calificaciones
- Embriología DentariaDocumento7 páginasEmbriología Dentariasgarcia201082Aún no hay calificaciones
- Cap 12 LinfoideDocumento53 páginasCap 12 LinfoideArmando P19Aún no hay calificaciones
- Aparato Digestivo Del CuyDocumento5 páginasAparato Digestivo Del CuyAndres Hueje Oliveros71% (7)
- Cuadro Comparativo - METODOS TRADICIONALES - RAPIDOSDocumento3 páginasCuadro Comparativo - METODOS TRADICIONALES - RAPIDOSDoris Alejandra Murillo CuellarAún no hay calificaciones
- Bio Kine SisDocumento12 páginasBio Kine Siseriro10Aún no hay calificaciones
- Examen Simulacro 7 IngenieriasDocumento11 páginasExamen Simulacro 7 Ingenieriasjuan romeroAún no hay calificaciones
- El Proceso ANAMMOXDocumento2 páginasEl Proceso ANAMMOXMarkoxx Mntro MyrlAún no hay calificaciones
- Farmacologia ClasrDocumento4 páginasFarmacologia ClasrWilliam EstupiñanAún no hay calificaciones
- 6 Farmacodinamia ReceptoresDocumento6 páginas6 Farmacodinamia ReceptoresAlvaro ChacónAún no hay calificaciones
- Mentoplastia Aumento Implante SiliconaDocumento59 páginasMentoplastia Aumento Implante SiliconaPedro Gerardo WfreezerAún no hay calificaciones
- PLA Sistema Urinario - NazarethDocumento9 páginasPLA Sistema Urinario - Nazarethsarony berriosAún no hay calificaciones
- Tableros de madera: tipos, componentes y fabricaciónDocumento44 páginasTableros de madera: tipos, componentes y fabricaciónnilthon wilar mamani rayme100% (1)
- Informe CelulaDocumento8 páginasInforme CelulaDömë Iñiguez100% (2)
- Lista de Cotejo - Sesion 5 Comunicación 2023-IiDocumento2 páginasLista de Cotejo - Sesion 5 Comunicación 2023-IiKarina DataAún no hay calificaciones
- Investigación y Ciencia 341 - Febrero 2005Documento99 páginasInvestigación y Ciencia 341 - Febrero 2005kevineli63% (8)
- Segundo PackDocumento397 páginasSegundo PackCristhofer Torres Santana100% (1)
- Metabolismo Del Glucógeno en Los AnimalesDocumento11 páginasMetabolismo Del Glucógeno en Los AnimalesFátima Jerez Arroyo100% (1)
- Módulo de Morfofisiología de Los Sistemas Del Cuerpo Humano 2019-2020Documento39 páginasMódulo de Morfofisiología de Los Sistemas Del Cuerpo Humano 2019-2020Agustin EscobarAún no hay calificaciones
- Malla curricular farmacia y bioquímicaDocumento1 páginaMalla curricular farmacia y bioquímicaYend Nayeli BaldeónAún no hay calificaciones
- Ejercicio Modelo Nicholson BaileyDocumento3 páginasEjercicio Modelo Nicholson BaileyLuz Gómez HernándezAún no hay calificaciones
- Cuestionario Séptimo GradoDocumento9 páginasCuestionario Séptimo GradoCarlos rugelAún no hay calificaciones
- Guía Número 1 La CelulaDocumento7 páginasGuía Número 1 La CelulaNatalia DiazAún no hay calificaciones
- Epiplón, mesenterio y retroperitoneo: anatomía y patologías más comunesDocumento31 páginasEpiplón, mesenterio y retroperitoneo: anatomía y patologías más comunesLu RodriguezAún no hay calificaciones
- Entrenamiento Excentrico BasicoDocumento8 páginasEntrenamiento Excentrico BasicoVicente Ignacio Ormazábal Medina100% (1)
- AA GlucogénicosDocumento2 páginasAA GlucogénicosGabriela PrimorAún no hay calificaciones
- 1.S.D. Cómo Se Adaptan Los Animales Al FrioDocumento4 páginas1.S.D. Cómo Se Adaptan Los Animales Al FrioJulia Muñoz AsenjoAún no hay calificaciones