Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Lectura Principal Modulo 1
Cargado por
SixtoIñaguazoTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Lectura Principal Modulo 1
Cargado por
SixtoIñaguazoCopyright:
Formatos disponibles
MÓDULO I: GENERALIDADES DE LA PIEL.
ÍNDICE
1. ESTÉTICA. CONCEPTO ................................................................................................................3
1.1 ANATOMÍA DE LA PIEL ......................................................................................................4
1.1.1 EPIDERMIS ................................................................................................................5
1.1.2 DERMIS .....................................................................................................................7
1.1.3 HIPODERMIS .............................................................................................................9
1.1.4 ANEXOS EPIDÉRMICOS ...........................................................................................10
1.2 FUNCIONES DE LA PIEL .........................................................................................................15
1.3 LESIONES ELEMENTALES ......................................................................................................16
1.3.1 LESIONES ELEMENTALES PRIMARIAS .............................................................................17
1.3.2 LESIONES ELEMENTALES SECUNDARIAS ........................................................................23
1.4 TIPOS DE PIEL Y FOTOTIPOS CUTÁNEOS ...............................................................................28
1.5 FACTORES AMBIENTALES Y SU REPERCUSIÓN EN LAS PATOLOGÍAS CUTÁNEAS: SOL,
RADIACIONES, CLIMA .................................................................................................................31
1.6 ENVEJECIMIENTO Y FOTOENVEJECIMIENTO. TEORÍAS DEL ENVEJECIMIENTO CUTÁNEO .....38
1.6.1. FISIOPATOLOGÍA DEL ENVEJECIMIENTO.......................................................................38
1.6.2. TEORÍAS DEL ENVEJECIMIENTO ....................................................................................54
1.7 FOTOPROTECCIÓN ...............................................................................................................58
1.8 EVALUACIÓN INICIAL DEL PACIENTE-CLIENTE ......................................................................71
BIBLIOGRAFÍA .............................................................................................................................83
CURSO DE MEDICINA ESTÉTICA 2
1. ESTÉTICA. CONCEPTO
Se denomina estética a la rama de la filosofía que se encarga de la experiencia
de la belleza en el ser humano. La estética puede definirse además como la
ciencia de la experiencia sensible de lo hermoso. Es por ello que la estética
como disciplina se relaciona estrechamente con el mundo artístico, dando
sustento teórico a este y, por otra parte, nutriéndose de nuevas experiencias.
Su introducción se debe por el filósofo Alexander Gottlieb Baumgarten, filósofo
alemán que daría comienzo al estudio sistemático de esta disciplina en el siglo
XVIII.
Por su parte, la Medicina Estética es una rama multidisciplinaria de la medicina,
una práctica que aplica, con el debido rigor científico un conjunto de
prescripciones, actuaciones, técnicas y procedimientos médicos y/o quirúrgicos,
estos últimos limitados a la piel, los anejos cutáneos, el tejido celular subcutáneo
y el sistema venoso superficial, destinados a la promoción de la salud,
prevención, diagnóstico y tratamiento de los aspectos inestéticos, o juzgados
como tales por el propio paciente, constitucionales o adquiridos; y al tratamiento
de los estados de disconfort general que son consecuencia del envejecimiento
fisiológico. (Segovia, 2017)
En los últimos años ha experimentado un avance exponencial en cuanto a
técnicas y productos cosméticos. El envejecimiento cutáneo es un factor
importante de la clínica en dermatología con una mayor preocupación en los
distintos procesos del envejecimiento, lo que ha traído aparejado una mayor
preocupación por la estética en edades más temprana y una mayor cultura de la
belleza. A su vez un mayor rechazo a los procedimientos invasivos.
CURSO DE MEDICINA ESTÉTICA 3
1.1 ANATOMÍA DE LA PIEL
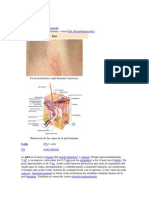
La piel consta de tres capas como: epidermis, dermis e hipodermis o tejido
subcutáneo (grasa).
La epidermis o capa más externa se haya en contacto directo con el medio
ambiente y está compuesta por un entramado de células dispuestas
ordenadamente denominadas queratinocitos, cuya función principal es la
síntesis de queratina, una proteína filamentosa que desempeña una función
protectora.
La dermis es la capa media, y su principal componente es una proteína
estructural filamentosa denominada colágeno. La dermis descansa sobre el
panículo adiposo, que está formado fundamentalmente por lóbulos de
adipocitos (Figura. 1)
Figura 1 Estructura de le piel
La piel que cubre toda la superficie corporal se compone de estas tres capas
CURSO DE MEDICINA ESTÉTICA 4
anatómicamente diferenciadas; sin embargo, existen variaciones regionales
considerables en relación al espesor de las mismas. Así, la epidermis, es
másgruesa a nivel de las palmas de las manos y las plantas de los pies, donde
mide aproximadamente 1,5 mm y, en cambio, es muy fina en los párpados, con
un espesor menor de 0,1 mm.
La dermis presenta un mayor volumen en la espalda, donde llega a ser incluso
30 a 40 veces, mayor que la epidermis suprayacente. La cantidad de grasa
subcutánea es más abundante en zonas como el abdomen o las nalgas en
comparación con la nariz o la región esternal, donde es considerablemente más
escasa.
El grosor de la piel varía según la región anatómica desde 0.5mm en el párpado
hasta 6 a 8mm en palmas y plantas. Su peso corresponde al 6% del corporal,
con un promedio de 5 kg. Estos datos no incluyen el tejido celular subcutáneo,
cuyo peso es variable.
1.1.1 EPIDERMIS
Constituida por epitelio poli estratificado (Figura 2), con cinco capas que son, de
la profundidad a la superficie:
1. Estrato basal o germinatorio: constituido por células cilíndricas conformando
una hilera, de las que se originan las células suprayacentes.
2. Estrato espinoso o de Malpigui: formado por 6 a 8 hileras de células que según
su nombre tienen prolongaciones citoplasmáticas parecidas a espinos. Las
inferiores son redondas y conforme van ascendiendo se van aplanando.
3. Estrato granuloso: constituido por 3 o 4 hileras de células aplanadas que se
encuentran cargadas de granulaciones basófilas cargadas de queratohialina
(gránulos de Odland), cumplen una función de barrera.
CURSO DE MEDICINA ESTÉTICA 5
4. Estrato lúcido: formado por células anucleadas, su citoplasma ha sido
sustituido por una sustancia homogénea, brillante y acidófila, llamada eleidina.
Esta capa es más visible en palmas y plantas.
5. Estrato córneo: está en contacto con el exterior, su grosor varía de acuerdo a
la región anatómica en donde se encuentre. Formado por células aplanadas
anucleadas con elevado contenido en queratina; las células inferiores de este
estrato se encuentran unidas más íntimamente que las superficiales, que se
descaman continua y fácilmente.
Figura 2: Estructura de la piel
Además de los queratinocitos, que se distribuyen en las 5 capas antes
mencionadas, encontramos también:
Melanocitos: células dendríticas de origen neural, que forman melanina
por acción de la tirosinasa; se localizan generalmente en el estrato basal.
Su presencia determina el color de la piel, no asociado a la cantidad de
células, sino a las variaciones en los melanosomas (tamaño y
distribución).
CURSO DE MEDICINA ESTÉTICA 6
Células de Langerhans: células dendríticas móviles del sistema
mononuclear fagocítico que se localizan entre los queratinocitos de la
capa espinosa. Reconocen, procesan y presentan antígenos a los
linfocitos CD4+.
La epidermis es avascular y se nutre a expensas de la dermis, ver Figura 3.
Figura 3: Corte Histológico de piel
1.1.2 DERMIS
Llamada también cutis o corion, constituida por tres capas:
1. Dermis papilar: formadas por fibras colágenas, elásticas y reticulares, además
de sustancia fundamental. Posee numerosos capilares. El tejido fibroso se
orienta en sentido vertical. Esta capa forma elevaciones cónicas que se
proyectan hacia la epidermis constituyendo las “papilas dérmicas”, separadas
entre sí por las llamadas prolongaciones epidérmicas interpapilares. (Figura 4).
2. Dermis media: constituidas por fibras colágenas más gruesas y numerosas,
que están entrecruzadas como redes, están formadas por colágena. También
hay fibras elásticas formadas por elastina. En esta capa encontramos arteriolas
y vénulas, así como pequeños vasos linfáticos; las fibras reticulares tienden a
desaparecer.
CURSO DE MEDICINA ESTÉTICA 7
3. Dermis profunda: formada por haces gruesos de fibras colágenas y escasas
fibras reticulares y elásticas. Los vasos son de mayor calibre.
La sustancia fundamental amorfa se encuentra en toda la dermis a nivel de los
espacios interfibrilares. Está formada por un conjunto de carbohidratos,
proteínas y materiales lipídicos, su constituyente más importante es los
mucopolisacáridos, siendo los más importantes: el ácido hialurónico y el
condroitin sulfato.
Figura 4: Capas de la piel
Entre las células que se encuentran en la dermis tenemos:
Fibroblastos: originados en el tejido conectivo, principalmente forman las
fibras colágenas con la elaboración del procolágeno, que constituye cerca
del 80% de la dermis.
Histiocitos: dotados de movilidad y poder fagocítico, se encuentran en el
trayecto de los capilares.
Mastocitos: situados alrededor de los vasos y folículos pilosos, elaboran
histamina y heparina.
CURSO DE MEDICINA ESTÉTICA 8
Linfocitos y granulocitos: se localizan en la dermis solo cuando la piel se
encuentra afectada por un proceso patológico. (Figura 5).
Figura 5: Corte histológico de piel
1.1.3 HIPODERMIS
Llamada también tejido celular subcutáneo o panículo adiposo. Formada por
lipocitos que elaboran y almacenan grasa. Estas células se encuentran unidas
formando lóbulos separados por trabéculas por donde corren vasos sanguíneos
y nervios que van a las capas superficiales de la piel. (Figura 6).
Figura 6: Estructura de la Hipodermis
CURSO DE MEDICINA ESTÉTICA 9
1.1.4 ANEXOS EPIDÉRMICOS
1. Glándulas Sudoríparas: son de dos tipos: (Figura 7)
a. Ecrinas: secreción clara, están en casi todo el cuerpo, especialmente
en palmas y plantas. Se abren directamente en la superficie de la piel.
b. Apócrinas: secreción turbia, viscosa, de mal olor; están a nivel de:
axilas, pezones, ombligo y región ano-genital. Se abren en los folículos pilosos.
Figura 7: Estructura gráfica de la piel: Glándulas sudoríparas. Pelo
2. Glándulas Sebáceas: junto con el folículo piloso forman la unidad pilo-
sebácea, la mayoría de ellas desemboca en la superficie cutánea a través del
folículo piloso. Son de tipo holocrina, es decir, las células secretoras son
destruidas y forman parte de la secreción junto con el sebo. El sebo, es una
sustancia formada además de las células glandulares adiposas degeneradas,
por triglicéridos, ácidos grasos libres y esteroles; cuya función es conferir
CURSO DE MEDICINA ESTÉTICA 10
flexibilidad al pelo y junto con el sudor neutralizar la acción nociva de
organismos patógenos y sustancias tóxicas.
Figura 8: Glándula Sebácea.
3. Pelos: Estructuras filiformes de queratina, que pueden ser de tres tipos, como
se puede observar en la figura 9.
a. Pelos largos, lisos y suaves: se encuentran en la cabeza, barba, bigotes,
axilas y pubis.
b. Pelos rígidos, duros o hirsutos: se encuentran en las pestañas, cejas,
orificios nasales y conductos auditivos.
c. Vello o lanugo: cubre el resto de la superficie corporal, en donde no se
encuentran los otros tipos anteriores.
Figura 9: Segmento gráfico de la piel: Estructura del pelo
CURSO DE MEDICINA ESTÉTICA 11
El pelo consta de dos partes: una libre o tallo y una no visible o raíz, misma que
termina hacia abajo en un ensanchamiento denominado bulbo piloso.
Diariamente se pierden alrededor de 30 a 90 pelos.
Los folículos pilosos se localizan en toda la superficie corporal excepto en palmas
y plantas. El pelo tiene tres fases en su ciclo de crecimiento: anagen, fase de
crecimiento de dos a cinco años; catagen, fase de involución de dos a cinco
semanas hasta su caída; telogen, periodo de dos a cinco meses en que el folículo
está inactivo.
En condiciones normales el 90% de los folículos se encuentra en fase de anagen.
El número y distribución corporal de los folículos pilosos está condicionado por
factores genéticos y hormonales.
4. Uñas: son láminas de queratina, y a diferencia de la piel no se descama; la
dureza de las uñas se debe al contenido de azufre (en forma de cistina). La parte
cubierta por piel se denomina raíz como se indica en la Figura 10; que
corresponde al borde proximal, donde existe un segmento de circunferencia de
color blanco denominado lúnula, (Figura 11), y que representa la parte más
visible de la matriz ungueal, que es la responsable de la multiplicación y
queratinización celular. Ésta se encuentra parcialmente cubierta por un pliegue
cutáneo que recibe el nombre de cutícula. Otras partes de la uña son:
Figura 10: Estructura de la uña
CURSO DE MEDICINA ESTÉTICA 12
Lecho ungueal: es la epidermis que se encuentra por debajo del cuerpo
ungueal.
Surco ungueal: es un espacio en forma de “U” que delimita la uña.
Hiponiquio: es la unión de la epidermis al lecho ungueal con la epidermis
de la punta del dedo, en el extremo libre o distal de la uña.
Epiniquio o cutícula: son células del estrato córneo que se extienden
desde la pared ungueal formando un pliegue.
Figura 11: Imagen estructura de la uña
La vascularización cutánea proviene de vasos procedentes del tejido celular
subcutáneo y forma dos plexos vasculares unidos por vasos intercomunicantes;
el plexo vascular profundo situado entre dermis y grasa subcutánea, y el plexo
vascular superficial localizado en la zona más superficial de la dermis reticular.
Del plexo superficial surgen asas vasculares hacia la dermis papilar, la epidermis
carece de vasos. El flujo sanguíneo de la piel es esencial para la
termorregulación; el panículo adiposo tiene función aislante del frío, mientras que
al aumentar la temperatura ambiente se produce una vasodilatación que permite
la disipación de calor por radiación al exterior, así como por evaporación del
sudor producido por las glándulas sudoríparas como se indica en la Figura 12.
CURSO DE MEDICINA ESTÉTICA 13
Figura 12: Red vascular de la piel
La inervación cutánea está formada por terminaciones nerviosas eferentes del
sistema nervioso simpático hacia los vasos y los anejos cutáneos, y un sistema
aferente desde los receptores sensitivos hacia el sistema nervioso central.
Los receptores cutáneos son de tres tipos: terminaciones nerviosas libres
responsables de la percepción de la temperatura, prurito y dolor; las
terminaciones nerviosas encapsuladas (corpúsculos de Meissner y Paccini)
responsables de la percepción táctil fina, presión profunda y vibración; y las
terminaciones nerviosas relacionadas con el pelo que asociadas a las células de
Merkel funcionan como mecanorreceptores de adaptación lenta. (Figura 13).
Figura 13: Inervación cutánea
CURSO DE MEDICINA ESTÉTICA 14
1.2 FUNCIONES DE LA PIEL
Figura 14: Representación gráfica de la piel
La estructura cutánea presenta múltiples funciones (Figura 14):
1- Es una barrera selectiva, que mantiene un balance de líquidos y
electrolitos, e impide la penetración de agentes tóxicos, radiaciones
ultravioletas y microorganismos. Y permite la penetrancia de otros con
determinados efectos, efecto que se usa en la formulación de sustancias,
nutritivas, hidratantes o medicamentosas.
Una de las funciones de protección más importantes es la de protección
de las radiaciones como es la melanogénesis, donde la pigmentación se
incrementa o disminuye en dependencia de la exposición a las
radiaciones.
2- Regula la temperatura corporal, a través de la dilatación o constricción de
los vasos sanguíneos, la grasa hipodérmica y la evaporación del sudor.
3- Participa en la síntesis de vitamina D.
4- Es un órgano de percepción múltiple, a través de millones de
terminaciones nerviosas distribuidas en toda su superficie.
CURSO DE MEDICINA ESTÉTICA 15
5- Participa en la vigilancia inmunológica. Dado que sus células sintetizan
numerosas sustancias inmunológicamente activas. Las células de
Langerhans son las encargadas como presentadoras de antígenos.
6- Es un órgano de expresión; por su capacidad de revelar distintos estados
anímicos, vergüenza (rubor), temor (palidez), ansiedad (sudor).
7- Excreción: Constituye una función elemental en el proceso de limpieza de
la piel, la descamación, la sudoración y la excreción sebácea son los
elementos importantes en este evento.
8- Función metabólica: Metabolismo de hidratos de carbono, grasas y
proteínas.
9- Regulación del equilibrio ácido-base.
10- Función de protección mecánica, el panículo adiposo actúa como una
barrera contra los golpes.
1.3 LESIONES ELEMENTALES
Las lesiones elementales son el conjunto de lesiones que aparecen sobre la
superficie cutánea y que en su conjunto dan lugar a las distintas manifestaciones
clínicas o patología cutáneas. Se dividen en lesiones: primarias y secundarias.
Las lesiones elementales primarias son aquellas que aparecen in novo sobre las
superficie cutánea aparentemente normal sin lesiones previas ejemplo las
ampollas. Las lesiones elementales secundarias son aquellas que aparecen
sobre una lesión anterior ejemplo las costras que aparecen posteriormente a una
fisura.
CURSO DE MEDICINA ESTÉTICA 16
1.3.1 LESIONES ELEMENTALES PRIMARIAS
Se presentan sobre la piel normal.
a. Máculas (<2cm) o Manchas (>2cm): lesiones caracterizadas por un
cambio de coloración, no son apreciables al tacto (Figura 15).
Se clasifican en:
i. Pigmentarias
1. Hipercrómicas (melanodérmicas). Ejemplo: melasma o cloasma.
2. Hipocrómicas. Ejemplo: pitiriasis alba o eccemátide.
3. Acrómicas. Ejemplo: vitíligo.
Figura 15: Ejemplo de lesiones tipo mácula pigmentarias
ii. Vásculo sanguíneas
1. Por vasodilatación: roséola-eritema-eritrodermia: rojo
generalizado. Desaparecen a la digitopresión.
2. Exantema: eritema extenso localizado en la superficie corporal.
3. Enantema: eritema producido en mucosas.
Pueden ser locales, segmentarias (en un miembro) o generalizadas, en cuyo
caso se denomina eritrodermia (se pierde la queratina, pierde proteínas, edema).
CURSO DE MEDICINA ESTÉTICA 17
4. Por extravasación sanguínea: púrpuras, vívices, petequias,
equimosis. No desaparecen a la digitopresión.
Figura 16: Ejemplo de mácula tipo vasculopáticas
iii. Artificiales
1. Tatuajes
b. De contenido sólido
I. Habón o roncha: elevación de la piel, de color blanco, rosado o
rojo; elástica y fugaz. Se relaciona con procesos alérgicos, ya que se
libera histamina. No ataca a la membrana basal. (Figura 17).
Figura 17: Roncha o habón
II. Pápula: elevación circunscrita de la piel, dura, no deja cicatriz.
De origen epidérmico, tamaño menor a 0.5 cm de diámetro. De
color roja, rosada o negra. Figura 18.
CURSO DE MEDICINA ESTÉTICA 18
Figura 18: Grafica de piel: lesiones papulares y en Placa
III. Tubérculo: elevación de la piel, de tamaño variable, evolución
crónica, localizada en la dermis. Deja cicatriz. (Figura 19)
Figura 19: Tubérculo
IV. Nódulo: tubérculo ubicado en la hipodermis, por lo que es más
palpable que visible.(Figura 20)
Figura 20: Representación gráfica de nódulos
CURSO DE MEDICINA ESTÉTICA 19
V. Gomas: nódulos de curso subagudo que tienen cuatro períodos:
crudeza, reblandecimiento, ulceración y reparación
(cicatriz).(Figura 21)
Figura 21: Gomas
VI. Tumores: lesiones no inflamatorias con tendencia a crecer y
persistir indefinidamente. (Figura 22)
Figura 22: Tumor
VII. Placas: levantamientos por agrupación de lesiones papulares similares con
más de 1 cm de diámetro de estructura similar a la pápula pero de mayor tamaño.
En estas lesiones se debe definir: forma, tamaño, localización, límites,
consistencia y sintomatología. (Figura 22)
Figura 22: Placas
CURSO DE MEDICINA ESTÉTICA 20
c. De contenido líquido
I. Vesículas: elevaciones de la epidermis de contenido seroso. Se
caracterizan por ser multiloculadas (varicela, herpes).(Figura 23)
II. Ampollas: elevaciones de la epidermis de mayor tamaño que
las vesículas, de contenido seroso o hemorrágico. Son
uniloculares. Se forman por dos mecanismos: despegamiento y
acantolisis. Pueden ser subcórneas (impétigo vulgar),
intradérmicas (pénfigo) y subepidérmicas (Enfermedad de Duhring
Broc). (Figura 23)
Figura 23: Vesícula y Ampolla
III. Flictena: de gran tamaño. Su contenido no está a
tensión.(Figura 24)
Figura 24: Flictenas
CURSO DE MEDICINA ESTÉTICA 21
IV. Pústulas: elevaciones de la epidermis de contenido purulento,
que pueden o no dejar cicatriz dependiendo de la profundidad.
(Figura 25)
Figura 25: Pústulas
V. Quistes: cavidad de pared secretora, tapizada por epitelio. De
contenido líquido, por ejemplo: quiste sebáceo. (Figura 26)
Figura 26: Quistes
VI. Absceso: cavidad de pared conjuntiva tapizada por epitelio. De
contenido purulento. Blandas y fluctuantes al tacto. (Figura 27)
Figura 27: Absceso
CURSO DE MEDICINA ESTÉTICA 22
1.3.2 LESIONES ELEMENTALES SECUNDARIAS
Se presentan en la piel previamente lesionada.
a. Por residuos a eliminarse
I. Escamas: pérdidas epidérmicas secas y laminares que
varían de tamaño y grosor. (Figura 28)
Figura 28: Escamas
II. Costras: se deben a la desecación de un exudado.
Básicamente son: melicéricas (miel) que se ven en la
impetiginización (invasión bacteriana) y hemorrágicas
(sangre). Figura 29.
Figura 29: Costras hemorrágicas
CURSO DE MEDICINA ESTÉTICA 23
III. Esfacelo o escara: pedazo más o menos grande de tejido
muerto que permanece por cierto tiempo adherido (un
extremo adherido y otro suelto) al organismo y luego se
elimina. (Figura 30)
Figura 30: Escara
IV. Por pérdida de solución de continuidad
i. Exulceración o erosión: pérdida de sustancia que no
lesiona la capa basal, por lo que no deja cicatriz. Se
caracteriza por ser patológica y no traumática (chancro
sifilítico).(Figura 31)
Figura 31: Exulceración
ii. Escoriación: pérdida de sustancia superficial que sólo
compromete la epidermis, por lo que no deja cicatriz. Es de
origen traumático (enfermedades pruriginosas). (Figura 32)
Figura 32: Escoriación
CURSO DE MEDICINA ESTÉTICA 24
iii. Fisura: grietas lineales que tienen un origen traumático a
nivel de la epidermis y que penetran en la dermis. Son
dolorosas y están localizadas en el borde de los orificios
naturales, además en palmas y plantas. (Figura 33)
Figura 33: Fisuras
iv. Úlcera (úlcera=crónica, ulceración=aguda): pérdida de
sustancia de la piel previamente alterada por algún proceso
patológico. (Figura 34) Lesiona epidermis y también dermis,
con grados variables de profundidad. Pueden ser:
Figura 34: Úlcera
1. Fagedémicas: crecen en extensión y profundidad
(necrosis-gangrena).
2. Terebrantes: crecen en profundidad.
3. Serpentiginosas: crecen por un lado y por el otro
cicatrizan.
CURSO DE MEDICINA ESTÉTICA 25
V. Por secuelas
i. Cicatriz: tejido fibroso que se produce por ruptura de
la membrana basal de la epidermis;(Figura 34), puede
ser de varios tipos de acuerdo a su formación:
hipertróficas (sobresale un poco) y Queloideas
(sobresale bastante).(Figura 35)
Figura 35: Cicatriz
ii. Atrofia: disminución del espesor y consistencia de la
epidermis, que se vuelve fácilmente plegable. Se
alteran los anexos y hay menos fibras colágenas.
(Figura 36)
Figura 36: Atrofia
iii. Estrías: lesiones lineales que presentan atrofia,
provocadas por adelgazamiento y ruptura de las
fibras de tejido conectivo de la dermis. Localizadas en
áreas sujetas a gran distensión. No desaparecen.
(Figura 37)
CURSO DE MEDICINA ESTÉTICA 26
Figura 37: Estrías
iv. Liquenificación: exageración del cuadriculado
normal de la piel, pruriginosa. La piel toma una
coloración oscura que contrasta con la vecina. Se da
en neurodermatitis y otros procesos crónicos. (Figura
38)
Figura 38: Liquenificación
v. Esclerosis: es una neoformación conjuntiva difusa
de la dermis. Hay mayor número de fibras colágenas.
La piel es firme, menos plegable y más adherente a
planos profundos, no hay pliegues. Puede ser:
1. Esclerodermia: esclerosis del tejido
conjuntivo. (Figura 39)
CURSO DE MEDICINA ESTÉTICA 27
Figura 39: Esclerodermia
2. Escleredema: esclerosis del tejido celular
subcutáneo.
1.4 TIPOS DE PIEL Y FOTOTIPOS CUTÁNEOS
a) GRASA: Brillosa, Amarillenta, Gruesa, Poros dilatados, Mas tendencia a
Puntos negros, Acné, Pústulas. Su tratamiento se basa en emulsiones,
geles y tónicos astringentes con principios activos que reduzcan la
producción sebácea (Figura 40)
b) SECA: Opaca, Blanca, Fina, Poros cerrados, Mas tendencia a tener
arrugas, Aspecto escamoso, Rosácea o Cuperosi. Su cuidado se basará
en emulsiones y cremas humectantes y lipídicas.
c) MIXTA: Combinación de la seca y grasa, Seca en pómulos, Grasa en
frente, nariz Zona t y mentón.
d) NORMAL: Rosada, Suave, Es como la piel de bebe.
e) ** PIEL SENSIBLE: Piel de tonos rosados pálidos que se irrita fácilmente
a la fricción o radiación. Tendencia a dermatitis.
CURSO DE MEDICINA ESTÉTICA 28
Figura 40: Tipos de piel
Clasificación de la piel por sus caracteres cosméticos
A) EUDÉRMICA:
Decimos que una piel es eudérmica cuando esta normalmente lubricada y se
presenta lisa y suave. Es la comúnmente llamada piel de niño.
B) GRASA: Hay dos tipos
Hidratada: Piel grasa hidratada es cuando hay secreción aumentada de las
glándulas sebáceas y normal de las sudoríparas. La emulsión que se forma es
agua en aceite y tenemos una piel brillante de tono untuoso. Presenta poros
dilatados, es resistente a factores externos y aparece en adolescentes y jóvenes.
Deshidratada: Piel grasa deshidratada, es cuando aumenta la secreción
sebácea y disminuye el sudor. Entonces se presenta sin brillo y descamada.
CURSO DE MEDICINA ESTÉTICA 29
Ejemplo: En un rostro puede darse piel grasa hidratada en la parte media y piel
grasa deshidratada en los bordes.
C) ALÍPICA:
La piel alípica es cuando hay secreción sudoral normal y sebácea disminuida.
Generalmente se ve en las personas de origen nórdico, de ojos claros y cabellos
rubios o pelirrojos. Son pieles muy inestables e irritables y se presentan finas y
tersas. Se ruborizan fácilmente y con el paso del tiempo llegan a hacer rosácea.
Es una piel muy sensible a factores internos y externos que la agreden
fácilmente, como el sol, fiebre, emociones, etc.
FOTOTIPOS CUTÁNEOS de Fitzpatrick
Fitzpatrick describe 6 fototipos cutáneos según la capacidad de bronceado y las
características físicas de las personas. (Tabla 1)(Figura 41)
FOTOTIPOS CUTANEOS EXAMEN FISICO/INTERROGATORIO
I Siempre se quema, nunca se broncea
II Siempre se quema, luego broncea ligeramente
III A veces se quema, siempre se broncea
IV Nunca se quema, siempre se broncea
V Piel intensamente pigmentada
VI Negros
Tabla 1: Fototipos cutáneos según Fitzpatrick
CURSO DE MEDICINA ESTÉTICA 30
Figura 41: Escala de Fitzpatrick.
1.5 FACTORES AMBIENTALES Y SU REPERCUSIÓN EN LAS PATOLOGÍAS
CUTÁNEAS: SOL, RADIACIONES, CLIMA
Existen infinidades de situaciones donde la piel que es el mayor órgano de
nuestro cuerpo y mejor protector, es altamente atacada por las condiciones
externas que nos rodean. Por otra parte, el cambio que se produce hoy en el
clima relacionado principalmente al aumento de la temperatura y déficit de
humedad, alterará la integridad cutánea sobre todo a los recién nacidos y
ancianos, los cuales pueden prevenirse con la modificación de conductas y
tratamientos adecuados. Las pieles sensibles también sufren consecuencias de
estos cambios.
Por ello, se han definido una serie de condiciones geográficas y
socioeconómicas de alto riesgo para la salud de sus poblaciones:
• Poblaciones que viven en los bordes de las áreas endémicas de enfermedades
sensibles a los cambios del clima, como la malaria, la leishmaniasis o el dengue.
• Regiones en las que se hayan observado brotes epidémicos en relación con
fenómenos climáticos extremos como el fenómeno de El Niño.
CURSO DE MEDICINA ESTÉTICA 31
•Áreas con deficientes infraestructuras sanitarias, con problemas
medioambientales sobreañadidos o con subdesarrollo económico. Existe ya un
aumento de infecciones por proliferación de vectores malaria, dengue,
leishmaniasis, cólera, paludismo, enfermedad de Lyme, y otras.
El aumento del nivel del mar, la humedad, la temperatura y el aumento de lluvias
incrementarán la proliferación de vectores transmisores de estas y otras
enfermedades que afectarán a las poblaciones.
Humedad
En las regiones donde se incremente la humedad por el calentamiento global,
podría producirse aumento de impétigos, producido por flora cutánea habitual
como los Gram positivo, el Staphylococcus aureus y Streptococcus pyogenes.
La baja humedad ambiental en regiones donde el cambio climático produzca
aumento de sequías, como el Centro-Sur de Chile y la Patagonia andina,
combinadas con bajas temperaturas, aumentará la pérdida transepidérmica de
agua y disminuirá los niveles de lípidos y de factor hidratante natural,
presentándose la xerosis cutánea.
Dermatosis crónicas
Los factores ambientales alterados, también pueden agravar ciertas dermatosis
crónicas como la dermatitis atópica. Las bajas temperaturas y bajas humedades
relativas que agravan las alteraciones de la barrera cutánea empeorarían este
cuadro, el cual podría desarrollarse en diferentes regiones del planeta, por
oscilaciones extremas en el clima, producidas por el cambio climático.
La baja humedad también produce un aumento de la permeabilidad cutánea,
engrosamiento de la epidermis como mecanismo de defensa y un mayor
aumento de mediadores de la inflamación, aumento de mastocitos e histaminas
y por tanto aumento de rascado.
Estos cambios también se dan en la psoriasis, prurito senil y la dermatitis atópica,
dermatosis de origen irritativos. (Figura 42)
CURSO DE MEDICINA ESTÉTICA 32
Figura 42: Psoriasis en placa.
El sol y los efectos sobre la piel
La mayor fuente de estas radiaciones ultravioletas es el sol, las longitudes de
onda más cortas son letales y no llegan a la tierra debido a la acción filtrante de
las capas de ozono y de oxígeno. La radiación ultravioleta procedente del sol
que alcanza la tierra constituye menos del 1% de la radiación solar y depende
fundamentalmente la latitud, estación, día y hora. Las radiaciones de interés en
fotobiología son medidas en nanómetros (10-9nm) y el espacio de longitudes de
onda comprendido entre los 290 y 760nm, se le denomina espectro fotobiológico.
(Figura 43)
Quedando acumuladas las radiaciones ultravioletas que, a lo largo de los años,
nuestra piel ha estado expuesta. Las alteraciones cutáneas que se producen
como consecuencia de la exposición excesiva al sol se presentan 20 o 30 años
después de dicha exposición.
Figura 43: Penetración de Radiaciones Solares según su espectro
CURSO DE MEDICINA ESTÉTICA 33
Eritema y bronceado solar
Estos dos conceptos son fundamentales para comprender los efectos que
ocasiona en la piel una exposición solar, ya que la clasificación de los tipos de
piel, el tiempo de exposición saludable, y otros parámetros dependen de estos
efectos.
Sin embargo, la exposición excesiva, tanto por una serie de quemaduras serias
como por exposiciones prolongadas a niveles de radiación más bajos, conduce
a cambios permanentes en la estructura de la piel, involucrando por ejemplo el
endurecimiento del estrato córneo.
En la quemadura solar, además del eritema, existe un efecto tóxico que lleva a
la formación de edema (acumulación observable de fluidos en el tejido),
ampollas, seguidas de descamación y en la fase de curación, pigmentación
residual.(Tabla 2)(Tabla3)
Tabla 2: Fototipos cutáneos Fitzpatrick
Tabla 3: Reacciones causadas por la exposición solar
CURSO DE MEDICINA ESTÉTICA 34
Figura 44: Espectro lumínico por longitudes y su penetración en las capas de la piel
Engrosamiento de las capas de la piel
Cuando la piel es dañada por radiación UV, las células ricas en queratina
proliferan para reparar el daño. Esta producción de células conduce al
engrosamiento de la epidermis y el estrato córneo luego del daño. (Figura 44)
La radiación solar aumenta la capa mitótica de las células epidérmicas,
provocando el engrosamiento del estrato córneo en el transcurso de 4 a 7 días,
lográndose con esto una mayor impermeabilidad al paso de las radiaciones
eritematogénicas. Se encontró que un engrosamiento de 8-9 mm del estrato
córneo disminuye a la mitad la sensibilidad a la luz de la piel.
CURSO DE MEDICINA ESTÉTICA 35
Alteraciones inmunitarias
La reacción de foto alergia tiene como base el mecanismo inmunológico mediado
por células. Determinadas sustancias químicas absorben fotones
transformándose en fotoproducto activo, el cual se combina con proteínas
formando antígenos completos.
Las células de Langerhans, ubicadas en el espesor de la epidermis, son las que
intervienen directamente en las reacciones inmunológicas. Se caracterizan por
su núcleo lobulado y por sus prolongaciones dendríticas. La radiación UV tiene
un efecto muy fuerte en ellas, anulándolas o disminuyendo su capacidad
inmunológica.
Foto envejecimiento cutáneo
La piel pierde progresivamente los frescos tonos juveniles y muestra tendencia
a la hiperpigmentación (localizadas en el dorso de las manos y muñecas y con
menor frecuencia en la cara). Se generan procesos inflamatorios, y se liberan
mediadores como la histamina y prostaglandinas, existe un extenso daño del
ADN, del colágeno y de la elastina, y pueden desarrollarse lesiones malignas,
como carcinomas de células basales y melanomas.
Se acepta que la foto envejecimiento es debido a un incontrolado nivel de
fosfolípidos en la piel. Esta peroxidación es causada por la generación de
radicales libres durante la interacción entre los fotones UV y los componentes
moleculares de la piel (Lípidos, proteínas).(Figura 45)
Figura 45: Esquema gráfico de la piel normal y la piel envejecida
CURSO DE MEDICINA ESTÉTICA 36
Fotocarcinogénesis
Las lesiones a largo plazo, tras el cúmulo de radiaciones ultravioletas son las
carcinogénesis derivadas de las radiaciones ultravioletas principalmente de los
UVB, destacando como lesiones premalignas la queratosis actínica con las
características de que aparecen en pacientes con piel blanca, son de aspecto
seco y descamativo o costroso de color amarillo-pardo o las queratosis solares
que son máculas marrones, que geográficamente están presentes en zonas
expuestas como cara, manos o escote.
Los tres tipos de cáncer cutáneo asociados a una exposición excesiva de
radiación UV son el carcinoma de células escamosas (SCC), el carcinoma de
células basales (BCC), y el melanoma. Los cánceres SCC y BCC, también
llamados cánceres no-melanoma, surgen de los queratinocitos, la principal
población celular de la epidermis, mientras que los melanomas se originan en
las células productoras de pigmento de la epidermis, los melanocitos.
La exposición voluntaria de determinados elementos naturales, propias de cada
región, establece el predominio o aparición de determinadas patologías
dependientes de las causas que la producen:
-Dermatitis de contacto por plantas o por sustancias naturales
-Dermatitis de contacto por animales
-Fito-fotodermatosis
-Parasitosis cutánea
-Infecciones de Piel y partes blandas
CURSO DE MEDICINA ESTÉTICA 37
1.6 ENVEJECIMIENTO Y FOTOENVEJECIMIENTO. TEORÍAS DEL
ENVEJECIMIENTO CUTÁNEO.
. ENVEJECIMIENTO CUTÁNEO Y FOTOENVEJECIMIENTO
El envejecimiento es un proceso fisiológico que se inicia en el momento del
nacimiento. Se presentan una serie de modificaciones, como consecuencia del
paso del tiempo.
El envejecimiento cutáneo hace referencia a la pérdida de funciones y deterioro
de las capacidades de respuesta celular de las capas de la piel. El
fotoenvejecimiento hace alusión al daño solar acumulativo de las células
epidérmica y dérmicas que traen aparejado deterioro funcional y estructural de
estos tejidos, incluyendo en esta última entidad la aparición de lesiones
producidas por fotodaño como pueden ser léntigos solares, hipomelanosis
Guttata, cáncer de piel melanoma y no melanoma.
1.6.1. FISIOPATOLOGÍA DEL ENVEJECIMIENTO
En el envejecimiento cutáneo sus primeras repercusiones estéticas, empiezan a
ser evidentes entre los 25-30 años y a partir de este momento evolucionan lenta
pero irreversiblemente, convirtiendo a la piel en el órgano que más rápidamente
delata la edad cronológica de la persona.
Histológicamente, este proceso afecta tanto a la epidermis, dermis e hipodermis,
dando lugar a la aparición progresiva de una flaccidez cutánea con atrofia,
alteraciones vasculares y pigmentarias, acentuación de pliegues y surcos, caída
del cabello, etc.
Pero sin duda, es la aparición de flaccidez y arrugas lo que constituye el signo
más importante del envejecimiento, y por tanto el que despierta mayor
CURSO DE MEDICINA ESTÉTICA 38
preocupación en el ser humano, deseoso de ofrecer una apariencia estética
joven, sana y agradable ante sí mismo y ante el resto de la sociedad.
ALTERACIONES HISTIOLÓGICAS DEL ENVEJECIMIENTO CUTÁNEO
El envejecimiento es un proceso fisiológico que afecta a todos los órganos del
cuerpo humano, produciendo alteraciones histológicas características. A nivel
cutáneo produce modificaciones a nivel de la epidermis, dermis e hipodermis.
(Figura 46)
Alteraciones a nivel de la epidermis:
- Adelgazamiento progresivo de la epidermis.
- Disminución de las mitosis celulares
- Aumento de la descamación
- Aumento del espesor del estrato córneo, con mayor número de células muertas.
-Aplanamiento de la membrana dermoepidérmica, con pérdida progresiva de las
ondulaciones.
Alteraciones a nivel de la dermis:
- Desorientación y desorganización de las fibras de colágeno que trae como
consecuencia una disminución de su poder hidratante (retención de agua).
- Alteración de las propiedades mecánicas de las fibras de colágeno.
Disminución de su resistencia a la ruptura y disminución de su extensibilidad.
- Degeneración de las fibras elásticas, con disminución de la producción de
elastina.
- Alteraciones celulares y de la sustancia fundamental. Disminuye la capacidad
mitótica de los fibroblastos y el contenido de ácido hialurónico de la sustancia
fundamental, con lo que disminuye su grado de hidratación y permeabilidad.
- Se produce una pérdida de elasticidad, asociada con los efectos de gravedad,
responsable de los pliegues caídos en las mejillas, cuello, párpados…
CURSO DE MEDICINA ESTÉTICA 39
- Disminución de la secreción de las glándulas sudoríparas ecrinas (falta de
agua).
- Disminución de las glándulas sebáceas (falta de sebo).
Figura 46: Comparación entre piel joven y envejecida.
TIPOS DE ENVEJECIMIENTO (Figura 47)
Envejecimiento Intrínseco: Fisiológico o cronológico
Envejecimiento Extrínseco: Fotoenvejecimiento
Figura 47: Tipos de Envejecimiento Cutáneo, Signos cutáneos.
CURSO DE MEDICINA ESTÉTICA 40
CAUSAS QUE LO DESENCADENAN O ACELERAN
FACTORES ENDÓGENOS
Son factores endógenos de envejecimiento aquellos que no están dirigidos
desde el exterior, como el proceso involutivo biológico general. Estos factores
son el debilitamiento de la capa de regeneración celular, decremento en la
actividad de las glándulas sebáceas y sudoríparas, reducción de la producción
de estrógenos.
Este tipo de envejecimiento está determinado genéticamente, da lugar a cambios
en la estructura y aspecto de la piel que provocan el trastorno de sus funciones.
Entre estos podemos enumerar:
- Nutrición y hábitos alimenticios desequilibrados.
- Ciertas enfermedades como la diabetes y trastornos cardiovasculares como
principales agravantes del proceso de envejecimiento.
FACTORES EXÓGENOS.
Son los factores exógenos los responsables de envejecer la piel
prematuramente; el envejecimiento exógeno está dirigido desde el exterior y
puede ser minimizado con los cuidados permanentes. Entre estos podemos
enumerar:
- La radiación Ultravioleta (UV) y los radicales libres.
- El tabaco y el alcohol (Figura 48)
- Las influencias ambientales y climáticas
Las señales del envejecimiento cutáneo se comienzan a manifestar a partir de
los 40 años de edad; éstas no están necesariamente relacionadas con el proceso
general de envejecimiento, pues dependen, en gran medida, de los factores
externos que han actuado de forma constante en la piel.
CURSO DE MEDICINA ESTÉTICA 41
Figura 48: Elastosis solar. Envejecimiento severo.
Cuando la piel se expone de manera intensa y permanente a la luz del sol, tiende
a envejecer prematuramente (Fig. 49). Estos efectos están acentuados en
personas con piel clara, zonas descubiertas de la piel (cara, nuca, manos y
antebrazos), personas expuestas a constantemente a una acción más intensa
de la luz solar
Cuando la piel está cubierta, puede regenerar por si misma el estrato epidérmico
basal con células nuevas, a diferencia de la piel que está constantemente
expuesta a la luz del sol, pues en este caso, la radiación es tan intensa que la
piel no alcanza a reparar todos los trastornos que los rayos UV le ocasionan.
Esto, a su vez, hace que la epidermis se adelgace.
Figura 49: Causas del envejecimiento cutáneo.
CURSO DE MEDICINA ESTÉTICA 42
FISIOLOGÍA DE LA PIEL MADURA
- Pérdida de Elasticidad y Turgencia
Se forman más fibras de tejido conectivo en el corión, sin embargo se trata de
una acumulación de fibras patológicas en la dermis; al no tener estas fibras
capacidad funcional, el corion pierde su arquitectura fibrilar normal, resultando
en la pérdida de elasticidad de la piel, arugas y flacidez.
- Reducción de las Glándulas Sebáceas y Sudoríparas
Al decrecer la secreción de dichas glándulas con la edad, hay una carencia de
sustancias necesarias para la formación de la película hidrolipídica y el manto
ácido protector, lo que resulta en una piel quebrada y pobre en grasas. Por lo
tanto reacciona con mayor sensibilidad a los jabones y soluciones alcalinas.
Esto es, a su vez, eliminan más lípidos de la piel, lo que genera una mayor
sequedad en la piel debido al aumento de la pérdida transepidérmica de agua.
Se forma
una superficie cutánea áspera, con pequeñas fisuras en la capa córnea; la piel
se vuelve tirante y pica. Se forma lo que se denomina seboestasis senil.
- Disminución de la Tasa de Multiplicación Celular en la Epidermis
Al alcanzar la edad madura, la piel pierde la capacidad de reparar todos los
daños en el ADN que le generó la exposición a la luz solar. La tasa de
multiplicación celular en la capa basal de la epidermis disminuye, por lo que cada
vez se forman menos células nuevas.
- Susceptibilidad aumentada frente a los álcalis
La piel, al perder su capacidad para neutralizar las soluciones alcalinas, se torna
vulnerable frente a la acción de los compuestos de higiene. Esta alcalinización
produce efecto de picazón. El lavado frecuente con jabón, empeora la situación
de la piel, pues al desgrasarla, se alcaliniza más, además de arrastrar las
sustancias humectantes naturales desde el estrato córneo. Estas sustancias,
CURSO DE MEDICINA ESTÉTICA 43
junto a la película hidrolipídica, son las responsables de mantener el agua en la
epidermis.
MANIFESTACIONES
Se caracteriza por presentar alteraciones en el subcutis, en la dermis y en la
epidermis. En el envejecimiento cutáneo, el tejido adiposo subcutáneo mengua
de modo gradual, el tejido conectivo de la dermis pierde su estructura fibrilar
normal, así como su capacidad para la retención de agua; la unión
dermoepidérmica pierde consistencia y ambas capas se deslizan entre ellas, las
fibras elásticas se degradan 6 ocasionando arrugas. La epidermis también se
vuelve más delgada al no producir suficientes células.
ARRUGAS
Son surcos o pliegues en la piel, que aparecen principalmente por efecto de la
edad. Se producen por la pérdida de flexibilidad de los estratos superficiales y
por la falta de hidratación de las capas más profundas de la piel.
Las primeras arrugas que aparecen son las llamadas arrugas de expresión que
se producen por la acción repetida de los músculos de la cara para realizar las
expresiones faciales.
• Tipos de arrugas:
- Según el origen:
- De expresión (contracción). Debidas a la mímica facial. La contracción de los
músculos crea la arruga permanente de expresión y la degradación de la matriz
extracelular (colágeno y elastina), de la zona afectada. La mayoría se encuentran
en la cabeza, encargada de transmitir nuestras emociones, y sus formas se
adaptan al contorno y volumen de la cara: patas de gallo en forma de abanico,
verticales en el entrecejo (glabela), horizontales en la frente y en forma de arco
en los lados de la nariz y extremo de los labios. (Figura 50)
CURSO DE MEDICINA ESTÉTICA 44
- Debidas al envejecimiento cutáneo: (edad, agresiones medioambientales,…)
Figura 50: Arrugas de expresión peribucal : código de barra labio superior
- Según el tiempo de aparición:
- Primarias: dejan una depresión en la piel que interrumpe la uniformidad de
la piel.
- Secundarias: aparecen a continuación de las primarias. Las dos
localizaciones más profundas son: las Nasogenianas y las comisurales.
- Terciarias: de aparición tardía. Agrava tanto las arrugas primarias como las
secundarias.
Según mecanismo de Formación
Existen, principalmente, cuatro tipos de arrugas:
Arrugas estáticas: Son aquellas que aparecen debido a la pérdida natural
del volumen del tejido, de colágeno y de elasticidad.
Arrugas dinámicas: Se forman por los movimientos faciales repetitivos,
como fruncir el ceño, sonreír, entrecerrar los ojos y fruncir la boca. Son las
llamadas arrugas de expresión.
Arrugas gravitatorias: son las arrugas que se producen como
consecuencia del proceso de envejecimiento.
Arrugas mixtas: Son las que aparecen por acción de la gravedad, los
movimientos faciales y el envejecimiento
CURSO DE MEDICINA ESTÉTICA 45
Arrugas estáticas
Figura 51: Arrugas estáticas.
Las arrugas estáticas se corresponden a los pliegues naturales de la piel. Vienen
marcadas desde el nacimiento, pero se marcan más con la edad, formando
surcos debajo de la piel.(Figura 51)
Se generan por el movimiento repetido de los músculos, lo que hace que la
arruga sea visible incluso cuando el músculo está en reposo, especialmente
cuando la piel envejece.También pertenecen a esta categoría las arrugas que se
forman al doblar el codo, las muñecas, etc.
Arrugas dinámicas o de expresión
Figura 52: Arrugas Dinámicas.
CURSO DE MEDICINA ESTÉTICA 46
Las arrugas dinámicas son aquellas que están ocasionadas por la actividad
muscular, y también se conocen como arrugas de expresión. Por lo general
comienzan a aparecer en torno a los 25 años. (Fig. 52 y Fig. 53)
Las arrugas de expresión más conocidas son las patas de gallo, que se marcan
especialmente al reír o sonreír, aunque a veces se notan incluso cuando la cara
está en reposo.
Figura 53: Arrugas dinámicas.
También son arrugas de expresión las arrugas horizontales de la frente y las
verticales que se forman en el entrecejo. Así como las que se forman alrededor
de la boca y las arrugas del rictus.
Arrugas gravitatorias
Las arrugas gravitatorias son las que se producen como consecuencia del
proceso de envejecimiento. Suelen hacerse evidentes en torno a los 40 años,
aunque en algunas personas pueden aparecer cinco o diez años antes.
El envejecimiento de los tejidos se manifiesta en una atrofia ósea, la
degeneración vascular y la disminución de la capa adiposa. Además, también la
deshidratación se acentúa y la dermis pierde tono y luminosidad.
CURSO DE MEDICINA ESTÉTICA 47
Con el paso de los años, y debido a la pérdida de colágeno y elastina la piel cae
por efecto de la gravedad, acentuando las arrugas dinámicas, lo que envejece
aún más el rostro en general.
Asimismo, el paso del tiempo marca determinadas zonas óseas de la cara, a
causa de la pérdida de grasa, que empeora los signos de envejecimiento.
Las arrugas gravitacionales más comunes se dan delante de las orejas (Fig. 56),
a los lados del mentón (Fig. 54) o en el cuello (Fig. 55).
Figura 54: Arrugas gravitatorias del mentón.
Figura 55: Arrugas gravitatorias del cuello (papada).
CURSO DE MEDICINA ESTÉTICA 48
Figura 56: Arrugas gravitatorias delante de las orejas.
Arrugas mixtas
Aparecen por la combinación de varios factores, como puede ser el paso del
tiempo y un exceso de exposición solar practicada a lo largo de muchos años.
Estas arrugas son las depresiones que van desde los laterales de la base de la
nariz (Surcos Nasogenianos) (Fig. 57) a los extremos de la boca y que incluso
se pueden extender a la mandíbula (líneas de marioneta) (Fig. 58).
Figura 57: Arrugas mixtas. Surcos Nasogenianos.
CURSO DE MEDICINA ESTÉTICA 49
Figura 58: Arrugas mixtas. Líneas de Marioneta.
También las arrugas verticales que se forman en la parte anterior del cuello.
Los efectos de la edad en nuestra piel
De los 20 a los 30 años las fibras de colágeno y elastina son abundantes y
sostienen la piel, por lo que no suelen aparecer arrugas. Sin embargo, entre los
30 y los 40 años el colágeno y la elastina comienzan a disminuir y debilitarse.
Aparecen los primeros síntomas de flacidez en torno a los 35 años, normalmente
en la zona inferior del rostro.
Ya de los 40 a los 50 la piel se hace más áspera las líneas de expresión son más
pronunciadas y pueden aparecer superpuestas sobre las estáticas. La flacidez
se incrementa. Las líneas de envejecimiento de la piel aumentan en número y
profundidad.
De los 50 a los 60, la piel se vuelve aún más áspera y aparecen manchas, tanto
por envejecimiento como por trastornos de pigmentación. Las líneas de
expresión dinámicas son muy pronunciadas y las líneas de envejecimiento de la
piel aumentan considerablemente en número y profundidad.
CURSO DE MEDICINA ESTÉTICA 50
Las arrugas tienen una preocupación personal, ya que queremos estar con una
imagen correctamente estética, pero las arrugas que más nos preocupan, son
las faciales, pero principalmente las oculares, en el ojo se puede apreciar todos
los signos de estado armónico en nuestro cuerpo, felicidad, preocupación,
stress, descanso, por lo que vamos a hacer un breve repaso sobre las principales
alteraciones estéticas que se aprecian en el contorno ocular.
En cambio, no debemos dejas atrás nuestras manos, en ellas se manifiestan las
manchas típicas de la edad por lo que hay que tenerlas bien protegidas tanto de
productos químicos, sol, o cualquier tipo de agresión, si no queremos que se
delate nuestra edad, también haremos un repaso por sus características en la
madurez.
• Las arrugas de los ojos
Los ojos es la zona más expresiva del rostro. Es una zona muy importante en la
estética femenina por lo que se le dedica una gran atención. Pero además, es el
lugar del rostro donde primero se manifiestan los signos del envejecimiento. En
la zona del 7 contorno ocular no sólo se manifiestan los signos del tiempo sino
también el stress, la fatiga, falta de sueño.
La órbita ocular es una de las zonas más frágiles y delicadas del rostro:
- Está en constante movimiento (unos 15.000 parpadeos diarios).
- Su fisiología es diferente a la del resto del rostro (menor grosor de la piel, no
hay musculatura que sostenga la piel y tiene disminuidos los niveles de sebo
protector y film hidrolipídico.
- Se manifiestan tres problemas básicos: arrugas (patas de gallo), bolsas y
ojeras.
CURSO DE MEDICINA ESTÉTICA 51
Manifestaciones
- Patas de gallo. Se llaman así por su forma de tridente que recuerda a la pata
de un gallo. Se producen por el movimiento constante de la zona unido a sus
particularidades fisiológicas. (Fig. 59)
Figura 59: Patas de gallo (arrugas perioculares)
- Bolsas. Es una hinchazón que se debe a un edema, a una retención persistente
de líquidos en la zona inferior de la región periocular por falta de drenaje. Este
estancamiento produce inflamación de los tejidos. (Figura 60)
Figura 60: Bolsas de los ojos.
CURSO DE MEDICINA ESTÉTICA 52
- Ojeras: Su origen está relacionado con una mala circulación sanguínea que por
una cierta permeabilidad de los capilares permite que se filtre sangre y plasma.
El estancamiento produce su característico color oscuro. (Figura 61)
Figura 61: Ojeras.
• Las manos
Las manos es una de las partes del cuerpo donde se manifiesta más claramente
el paso del tiempo. El envejecimiento de la piel de las manos está sujeto a las
consideraciones que el del resto del cuerpo (adelgazamiento de la piel,
hiperpigmentación, flacidez de los tejidos) con el agravante de que su
envejecimiento inducido es superior al sufrir una mayor exposición al sol sin
protección que el resto del cuerpo y que las manos suelen entrar en contacto con
múltiples sustancias potencialmente agresivas para ellas (detergentes, lejías,..).
Las manos tienen otra particularidad importante: la dificultad para ocultar y/o
combatir las manifestaciones del paso del tiempo, arrugas, manchas (Fig. 63).
Figura 63: Mano envejecida VS mano joven.
CURSO DE MEDICINA ESTÉTICA 53
1.6.2. TEORÍAS DEL ENVEJECIMIENTO
Para intentar explicar el proceso del envejecimiento de los seres vivos y en
especial de los humanos se han propuesto varias teorías, mismas que no deben
considerarse como excluyentes entre sí, sino como complementarias.
En 2010 Goldstein y Cassidy las dividieron en dos categorías:
Teorías estocásticas
señalan que los cambios en el envejecimiento ocurren de manera aleatoria y se
acumulan a lo largo del tiempo. Entre estas se incluyen:
a) la teoría del error catastrófico, en la que se propone que la acumulación
de errores en la síntesis de proteínas, ocasiona daño en la función celular;
b) la teoría del entrecruzamiento, la cual propone un entrecruzamiento entre
las proteínas y otras macromoléculas celulares, como responsables del
envejecimiento;
c) la teoría del desgaste, la cual plantea que la acumulación de daño en las
partes vitales lleva a la muerte de células, tejidos, órganos y finalmente
del organismo;
d) la teoría de los radicales libres, que es probablemente la más estudiada y
la de mayor importancia, de la cual hablaremos más adelante
Teorías no estocásticas
Aquellas que suponen que el envejecimiento está predeterminado, e incluye la
genética, según la cual se considera que la edad está genéticamente
determinada y que los individuos tienen un reloj interno que programa su
longevidad.
CURSO DE MEDICINA ESTÉTICA 54
Senescencia celular
Las teorías mencionadas apuntan hacia un mismo desenlace: senescencia
celular. El efecto de los radicales libres y las alteraciones en la homeostasis de
la mitocondria son variables que promueven el envejecimiento a través de la
acumulación de daño a lo largo del tiempo,5 y los efectos que producen pueden
conducir al envejecimiento de un organismo. (María Guadalupe Rico-Rosillo,
2017)
Este proceso se denomina senescencia celular y se fundamenta en el hecho de
que todas las células tienen un tiempo de vida limitado.
Sistema neuroendocrino
El sistema neuroendocrino juega un papel importante en el crecimiento y en el
metabolismo de un organismo. La teoría neuroendocrina propone que cambios
funcionales en las neuronas y asociados a las hormonas son el proceso central
de la edad. Por ejemplo, los cambios relacionados con la pubertad y con la
menopausia.
Radicales libres
Propuesta en 1956 por Denham Harman, la teoría de los radicales libres es quizá
en la actualidad la más conocida y de mayor validez para entender el proceso
del envejecimiento. En ella se afirma que el envejecimiento es el resultado de la
inadecuada protección contra el daño que ocasionan a cada uno de los tejidos
los radicales libres y el estrés oxidativo a lo largo de la vida.
Mitocondria
La mitocondria es una de las principales fuentes de generación de radicales
libres en la célula, pero es también blanco de los mismos y las mutaciones en el
ADN mitocondrial pueden ocasionar enfermedades como demencia, diabetes,
desórdenes del movimiento, y falla cardiaca, entre otras. La teoría de la
mitocondria, propuesta por Miquel et al., sugiere que la senescencia es el
CURSO DE MEDICINA ESTÉTICA 55
resultado del daño que las especies reactivas de oxígeno causan al genoma
mitocondrial en células postmitóticas.
Más adelante se demostró que la cantidad de oxidantes generados por la
mitocondria es un (Rev. Med. Inst. Mex. Seguro Soc., 2018) factor crítico en la
edad; ahora no solo hay estudios que asocian el mal funcionamiento de la
dinámica mitocondrial con el envejecimiento per se, también lo hacen con el
surgimiento de enfermedades neurodegenerativas y metabólicas como la
diabetes.
Factores medioambientales del envejecimiento
Como se mencionó al inicio, el envejecimiento no solo es modulado por factores
genéticos, sino que algunos estímulos externos también pueden influenciar este
proceso. Al respecto, varios estudios han señalado que la nutrición, el estrés, la
actividad física y la contaminación atmosférica, así como el consumo de alcohol
y tabaco, pueden modificar la expresión génica.
Los factores ambientales y el estilo de vida también pueden desempeñar un
papel fundamental en la senescencia a través del acortamiento de los telómeros.
Los telómeros son secuencias repetidas de ADN no codificante, situadas en los
segmentos terminales de los cromosomas y son las estructuras que protegen a
estos y les confieren estabilidad.
Dieta
Las publicaciones relacionadas con la importancia relativa de la ingesta dietética
son limitadas. En un estudio transversal de mujeres de edad media y avanzada,
Cassidy et al. demostraron que la ingesta de ácidos grasos poliinsaturados se
asoció inversamente con la longitud de los telómeros en leucocitos (LTL),
mientras que una dieta alta en fibra, especialmente de cereal, se asoció
positivamente con la LTL.
CURSO DE MEDICINA ESTÉTICA 56
Ejercicio físico
La actividad física se asocia con longevidad y con mejor calidad de vida en la
vejez; ha sido considerada asimismo una ayuda eficaz para prevenir
enfermedades crónicas como diabetes, hipertensión, osteoporosis y
especialmente enfermedades cardiovasculares. Si la actividad física se lleva a
cabo de manera regular, atenúa las respuestas neurales al estrés en los circuitos
cerebrales responsables de regular la actividad simpática periférica.
El ejercicio de moderada intensidad disminuye el estrés psicológico, las
enfermedades relacionadas con el estrés oxidativo y tiene un efecto
antiinflamatorio al disminuir las citocinas IL-6 y TNF.
Alcohol
La ingesta puede influir en el envejecimiento; sin embargo, hay pocos datos que
relacionan el consumo de alcohol con indicadores de la edad biológica. Los
resultados de Strandberg et al. sugieren que incluso el consumo moderado de
alcohol (menos de tres bebidas por día [copa de vino o cerveza]), el cual a
menudo se recomienda para la prevención del daño cardiovascular, se asocia a
largo plazo con telómeros más cortos.
Tabaco
El tabaco es un factor de riesgo para muchas enfermedades relacionadas con la
edad y está asociado con aumento de inflamación y de estrés oxidativo. El
desgaste de los telómeros expresado en leucocitos puede servir como un
marcador del estrés oxidativo acumulado y la inflamación.
Herencia epigenética
La herencia epigenética se refiere a los cambios en la expresión génica que se
heredan a lo largo de generaciones, pero que no son causados por cambios en
la secuencia del ADN, aunque sí pueden afectar la expresión génica.
CURSO DE MEDICINA ESTÉTICA 57
1.7 FOTOPROTECCIÓN.
La fotoprotección representa el conjunto de medios naturales o artificiales
capaces de oponerse a los efectos indeseables del Sol; ésta puede hacerse con
ayuda de medios externos (uso de prendas de vestir y la aplicación de productos
de protección solar —PPS—) o internos, los cuales continúan siendo objeto de
investigación.
Las indicaciones de la fotoprotección se hacen en función del estado de salud
del individuo, es decir, tomando en cuenta si se considera “sano” o con
enfermedades cutáneas causadas o agravadas por la luz solar.
La solar está constituida por una serie de radiaciones electromagnéticas
continuas caracterizadas por su longitud de onda, que abarca desde los rayos
cósmicos hasta las ondas radioeléctricas.
Las radiaciones con longitudes de onda más cortas son las más energéticas y
las que mayor actividad biológica poseen. Debido a la filtración atmosférica, el
espectro solar que llega a la superficie terrestre no contiene más que las
radiaciones cuya longitud de onda se sitúa entre 290-3000 nm: una parte de los
ultravioleta (UV) B (UVB, 290-320 nm, detenidas por el vidrio de la ventana), las
UVA (320-400 nm) divididas en UVA2 o UVA cortas (320-340 nm) y UVA1 o UVA
largas (340-400), la luz visible (400-780 nm, atenuada por el polvo en suspensión
y los humos) y una parte de los rayos infrarrojos (IR, 780-3000 nm, absorbidos
parcialmente por el vapor de agua en suspensión y las nubes de la atmósfera
inferior). La capa de ozono detiene las radiaciones de longitud de onda inferior a
290 nm: las UVB más cortas, las UVC, los rayos X, los gamma y los cósmicos.
La penetración de los rayos UV en la piel aumenta con la longitud de onda (UVC
< UVB < UVA). Los rayos UVB se absorben principalmente en la epidermis, los
rayos UVA penetran más profundamente y pueden llegar incluso a la dermis
profunda.
CURSO DE MEDICINA ESTÉTICA 58
Los efectos de la radiación solar en la piel son en un 80 % causados por
los UVB y en un 20 % por los UVA. Sin embargo, los rayos UVB no representan
más que un 5 % de los rayos UV y los UVA un 95 por ciento.
Los rayos del sol que recibimos son el resultado de tres radiaciones: la directa,
la difusa y la reflejada por el Sol.
En la radiación directa, la cantidad de UVB está en función de varios parámetros:
la estación, la latitud (la cantidad máxima de UVB se da bajo los trópicos), la hora
del día (hay cantidad máxima de UVB entre las 10-16 horas), la altitud, además,
el reflejo de los rayos solares está en función del tipo de suelo: máximo, sobre la
nieve (82-85 %); considerable, sobre la arena (17 %); leve, sobre el agua (5 %)
o sobre la hierba (3 %).
Reacciones fotoquímicas cutáneas
La reacción fotoquímica primaria consiste en la absorción de fotones por ciertas
moléculas de materia llamadas cromóforos. La absorción fotónica por los
cromóforos conduce a unos estados atómicos excitados inestables y a la
aparición de radicales libres.
La reacción fotoquímica secundaria consiste en la desactivación de los estados
inestables y se lleva a cabo principalmente por transferencia de energía,
electrones o hidrógeno a moléculas de los alrededores. De esta forma, el
oxígeno molecular va a transformarse, gracias a unas reacciones en cadena, en
diferentes especies reactivas del oxígeno (ERO), oxígeno simple, anión
superóxido, agua oxigenada o peróxido de hidrógeno y radical hidroxilo. (Figura
64)
La piel normal contiene varios cromóforos: ácido desoxirribonucleico (ADN),
ácido urocánico, algunas proteínas, eumelaninas, queratinas y
fotosensibilizadores endógenos (riboflavinas, flavinas, bilirrubinas,
feomelaninas, porfirinas) con el fin de producir de forma masiva ERO.
CURSO DE MEDICINA ESTÉTICA 59
Como parte de las defensas naturales contra la radiación solar el ser humano
cuenta con las vellosidades (el vello y el pelo detienen los rayos del sol, como lo
demuestran la frecuencia de las insolaciones y los carcinomas sobre el cuero
“excabelludo”), la película hidrolipídica superficial (a través de las grasas del
sebo y tal vez del ácido urocánico), la capa córnea (la queratina interviene en la
absorción, el reflejo y la difracción y se estima que esta capa detiene 70 % de
los rayos UVB), el sistema tegumentario, los sistemas de reparación del ADN (la
reparación por escisión de nucleótidos –NER, nucleotide excision repair–
representa la principal defensa contra los efectos genotóxicos de los rayos
solares), vitamina D y sistemas antioxidantes endógenos, entre otros.
Figura 64: Fisiopatogenia de los rayos UV sobre la piel y sus capas
FOTOPROTECCIÓN EXÓGENA
En sentido amplio puede decirse que la fotoprotección exógena incluye todos
aquellos métodos y estrategias que el sujeto realiza para disminuir los efectos
adversos de las radiaciones solares sobre la piel. Esto incluye desde evitar la
CURSO DE MEDICINA ESTÉTICA 60
exposición solar, ponerse a la sombra y utilizar gorros y ropas, hasta la aplicación
o ingestión de sustancias destinadas a este fin, conocidas como fotoprotectores.
Ropas, sombreros, gafas y sombras como métodos de foto protección. Evitar el
sol, estar en la sombra o utilizar ropas protectoras son las medidas básicas a
tomar para la prevención del cáncer cutáneo
La protección UV proporcionada por la ropa depende del tipo de tejido, el color,
el diseño y los procedimientos de acabado de fábrica. De este modo, la presencia
de tintes, sobre todo los de color oscuro, aumenta de tres a cinco veces el grado
de protección de un tejido. Además, el FPU de la ropa está influido por el
encogimiento, el estiramiento y el grado de humedad de las fibras (Tabla 3).
Tabla 3: Factores que afectan el FPU de los tejidos
Fotoprotección externa
Sin duda es pilar en la prevención de alteraciones secundarias a la exposición
solar, además, algo que se debe tener claro es que ésta no se basa sólo en el
uso de un producto de protección solar (FPS), que, si bien resulta pieza
importante, deben combinarse con otras estrategias de cuidados solares.
La educación solar debe ser implementada desde etapas tempranas de la vida,
siendo importante que, por ejemplo, los padres eviten las insolaciones en los
CURSO DE MEDICINA ESTÉTICA 61
niños, además de dejar claro que éstos, así como los bebés no deben exponerse
al sol ni al calor extremo.
En cuanto al uso de pantallas o filtros solares, se debe instruir la manera de
aplicarlos (homogénea) y la cantidad suficiente, tener cuidado con el tiempo de
reaplicación, lapso previo necesario antes de exponerse al sol (20 minutos
mínimo), y cómo ante condiciones variables de actividad física (albercas, sudor,
etc.), se debe cuidar la integridad del producto protector aplicado.
Sin duda, evitar la sobreexposición al Sol es la mejor estrategia, sin embargo, en
la cotidianidad esto suele ser complicado, por lo que el uso de ropa, sombreros
y lentes, más los recursos anteriormente comentados, son la manera de evitar
las devastadoras consecuencias del daño secundarios a las radiaciones solares.
La atenuación de la radiación UV en la piel se obtiene mediante sustancias que
cumplan los requisitos biofísicos siguientes:
1. Absorción y filtración de la radiación UV en la superficie del estrato córneo a
fin de prevenir su penetración hacia la epidermis y la dermis.
2. Dispersión de las radiaciones.
3. Reflexión de las mismas mediante la aplicación de sustancias «barrera».
4. Inactivación o destrucción de los radicales libres y las ROS que se producen
en la piel fotoexpuesta.
5. Reparación del daño del ADN celular cutáneo inducido por la radiación solar.
Sin embargo, un fotoprotector no sólo debe ser seguro y proteger frente a los
efectos agudos de la radiación UV, como la quemadura solar, sino también debe
proporcionar unos beneficios a largo plazo en la prevención del cáncer cutáneo,
las fotodermatosis y el fotoenvejecimiento cutáneo.
CURSO DE MEDICINA ESTÉTICA 62
Algunos de los efectos beneficiosos más relevantes y trascendentes de los
fotoprotectores frente a la radiación UV son impedir la inmunosupresión local y
sistémica inducida por ésta, prevenir las mutaciones en el gen supresor tumoral
p53 y, aplicados asiduamente, impedir la formación de dímeros de timina.
Además, in vitro, impiden las alteraciones en los fibroblastos y reducen la
formación de queratinocitos apoptóticos sunburn cells. Por último, el uso de
fotoprotectores de amplio espectro parece ser eficaz en la prevención de algunas
fotodermatosis, como la erupción solar polimorfa.
Las cremas protectoras solares están constituidas por unos principios activos y
un excipiente. Éstas se formulan como compuestos que contienen de dos a seis
filtros solares y se conocen como fórmulas de filtros solares combinados, con
sustancias que protegen frente a la mayoría de las radiaciones del espectro
ultravioleta que nos afectan.
En Estados Unidos, Australia, Canadá y Nueva Zelanda los fotoprotectores se
consideran medicamentos. En Europa, los filtros se someten a un reglamento
europeo que fija la lista de sustancias autorizadas y su concentración máxima,
pero no se consideran medicamentos. Tabla 4.
Fotoprotectores químicos u orgánicos.
Son sustancias de síntesis, generalmente compuestos aromáticos conjugados
con grupos carbonilo, que absorben la energía transportada por los fotones de
las radiaciones UV y, por tanto, pueden considerarse cromóforos exógenos.
Estas moléculas excitadas regresan a su estado inicial liberando el exceso de
energía en forma de calor imperceptible, de fluorescencia o mediante
transferencia a moléculas adyacentes. Si este traspaso de energía no se
produce, la sustancia fotoprotectora puede romperse o remodelarse
(fotoadición/sustitución, cicloadición, fotofragmentación).
CURSO DE MEDICINA ESTÉTICA 63
Tabla 4: Sustancias y porcientos autorizados en bloqueadores solares.
Según su espectro de absorción pueden dividirse en:
Fotoprotectores UVB. Los fotoprotectores UVB incluyen el ácido
paraaminobenzoico (PABA) y sus ésteres (padimato A y O), los cinamatos, los
salicilatos y el octocrileno. Todos ellos bloquean de forma eficaz alrededor del
90 % de las radiaciones UVB en su espectro completo (290-320 nm) y, por tanto,
ofrecen protección frente a la quemadura y el eritema inducidos por estas
radiaciones.
CURSO DE MEDICINA ESTÉTICA 64
Fotoprotectores UVA. La mayoría de los filtros de la radiación UVA absorben
también algo de UVB. Incluyen las benzofenonas, las antralinas, la avobenzona
y el ácido tereftalideno-dialcanfor sulfónico (Mexoryl SX). La oxibenzona es la
benzofenona más utilizada y absorbe los UVB y los UVA cortos.
Fotoprotectores UVB y UVA. Algunos filtros absorben tanto las radiaciones UVB
como las UVA. El drometrizol trisiloxano (Mexoryl XL) absorbe los UVB y los UVA
II, y formulado con el Mexoryl SX potencia su efecto fotoprotector. En los últimos
años ha aparecido un filtro orgánico, el dibenzotriazol, que posee un espectro de
absorción amplio (UVB, UVA cortos y UVA largos) y es muy fotoestable.
Los fotoprotectores químicos son incoloros y cosméticamente muy aceptados,
por lo que suelen añadirse a cosméticos. Sin embargo, presentan un mayor
riesgo de causar reacciones de contacto y fotocontacto que las pantallas
minerales.
Fotoprotectores inorgánicos o pantallas minerales. Son polvos inertes
constituidos por pequeñas partículas de 180 a 250 nm de dióxido de titanio
(TiO2), óxido de cinc (ZnO), óxido de hierro, óxido de magnesio, mica o talco. La
capacidad de estos minerales de bloquear la radiación viene determinada por
varias propiedades físicas que son el índice de refringencia, el tamaño de las
partículas y la dispersión según el espesor de la película.
Sirven como barrera física que refleja y dispersa las radiaciones solares,
cualquiera que sea su longitud de onda. Por esta propiedad también se les ha
llamado filtros físicos.
Debido a que se trata de polvos inertes, no son ni irritantes ni sensibilizantes,
pero otorgan a la piel un aspecto blanquecino que los hace poco estéticos. Para
mejorar este aspecto puede disminuirse su concentración, pero con ello también
disminuye su factor de protección.
Antioxidantes e inmunofotoprotectores. Los antioxidantes contrarrestan el daño
oxidativo que se produce en nuestra piel en la vida diaria. Dado el papel que las
CURSO DE MEDICINA ESTÉTICA 65
ROS y los radicales libres tienen en el daño actínico, su incorporación a los
fotoprotectores aumenta la eficacia y seguridad de éstos.
Las sustancias que hasta ahora se han investigado con éxito son las siguientes:
Vitamina C (ácido L-ascórbico). La aplicación tópica de ácido L-ascórbico en la
piel humana previene los efectos nocivos de la radiación UV sobre ésta,
especialmente de la radiación UVA, protegiendo frente a la peroxidación
lipídica y aumentando el colágeno dérmico.
Vitamina E. Es una mezcla de sustancias relacionadas de las cuales el α -
tocoferol es la de más potencia. La vitamina E es el antioxidante de fase lipídica
más abundante en el organismo. Disminuye el estrés oxidativo celular inducido
por la radiación UV, especialmente la UVB, protegiendo frente al eritema y
disminuyendo la sensibilidad a ésta.
Además, previene la inmunosupresión cutánea y la formación de dímeros de
pirimidina inducidos por la radiación UV. El α -tocoferol es regenerado por la
vitamina C, por lo que ambos son más efectivos si se administran juntos que por
separado. Además de su efecto antioxidante, el a -tocoferol tiene un pequeño
pico de absorción de radiación UV a 290 nm, lo cual aumenta la fotoprotección
tópica.
Carotenoides. Son pigmentos liposolubles presentes en plantas, algas, algunas
bacterias y animales. De ellos han mostrado eficacia fotoprotectora:
1. β -caroteno. Es un precursor de la vitamina A y el componente más importante
de la familia de antioxidantes carotenoides. Los β -carotenos inhiben la
producción de ROS generadas durante el proceso foto-oxidativo, y protegen la
piel frente al eritema inducido por la radiación UV. Además, parece tener una
acción sinérgica con el α -tocoferol.
2. Astaxantina. Posee un poder antioxidante superior a β -caroteno y α -tocoferol y
es muy efectiva en eliminar radicales peroxilipídicos. Este pigmento xantófilo
tiene un fuerte poder inhibitorio sobre la concentración de poliaminas libres
CURSO DE MEDICINA ESTÉTICA 66
inducidas por la radiación UVA, por lo que protege eficazmente a los fibroblastos
de lesiones fotoinducidas.
Polifenoles del té verde. Administrados tópicamente en seres humanos reducen
el eritema y el edema cutáneo, así como la hiperplasia, la hiperqueratosis, el
número de sunburn cells y los dímeros de pirimidina inducidos por la radiación
UV. Por estos efectos esta sustancia natural se está incorporando en muchos
fotoprotectores.
Flavonoides. Las isoflavonas derivadas de distintas plantas poseen efectos
antioxidantes, estrogénicos e inhibidores de la actividad tirosina-cinasa. Algunos
de ellos han demostrado poseer propiedades fotoprotectoras:
1. Genisteína. Protege, tanto in vitro como in vivo, frente al daño oxidativo, la
apoptosis y la inmunosupresión inducidos por la radiación UV.
2. Silimarina. Consiste en una mezcla de tres flavonoides: silibinina, silidianina y
silicristina. Su aplicación tópica en animales previene la formación de dímeros
de pirimidina tras la exposición a UVB y reduce en un 92 % los tumores cutáneos
inducidos por ésta.
3. Isoflavonoides del trébol rojo. Protegen frente a la inmunosupresión inducida
por la radiación UV, principalmente el equol.
4. Apigenina. Inhibe significativamente el efecto carcinogénico cutáneo de la
radiación UV en el animal de experimentación.
Polypodium leucotomos. El tratamiento tópico con el extracto hidrofílico de esta
sustancia inhibe in vivo el eritema inducido por la radiación UVB y por PUVA.
Este efecto parece estar mediado no sólo por su acción antioxidante, sino
también por inhibir la producción de algunas citocinas proinflamatorias, como el
factor de necrosis tumoral alfa (TNF-α) y la interleucina-6 (IL-6).
Además, preserva el número de células de Langerhans durante la radiación UV.
En el animal de experimentación se ha observado que reduce, entre otros, la
elastosis inducida tras exposición crónica a UVB.
CURSO DE MEDICINA ESTÉTICA 67
Ácidos grasos poliinsaturados ω-3. Entre los posibles mecanismos
fotoprotectores destacan su efecto antiinflamatorio, a través de la vía de las
prostaglandinas, los leucotrienos y las citocinas, así como su acción
antioxidante.
Los antioxidantes, que a priori poseen tan buenas cualidades para la
fotoprotección, presentan el inconveniente de ser moléculas muy reactivas y, por
tanto, muy inestables. Por esta razón, su formulación es difícil y, además, para
que sean efectivos han de emplearse a concentraciones elevadas.
Por último, si su función es la de barrer los radicales libres producidos en la piel
durante la exposición al sol, deben penetrar en ella en profundidad y estar
presentes en forma activa cuando sean generados dichos radicales.
Otros agentes fotoprotectores. Pueden mencionarse asimismo los siguientes:
Dihidroxiacetona. Comercialmente se vende como autobronceador sin sol,
uniéndose a aminoácidos del estrato córneo y dando un color marrón-anaranjado
a la piel, que no desaparece fácilmente con el lavado. A diferencia de la
pigmentación melánica, no protege frente a la radiación UVB, pero sí proporciona
protección frente a la radiación UVA y la luz visible.
Enzimas reparadoras del ADN tópicas. En el momento actual los fotoprotectores
tópicos son exclusivamente profilácticos. Sin embargo, es posible restaurar el
ADN dañado por la radiación UVB mediante la aplicación tópica de enzimas
reparadoras del ADN encapsuladas en liposomas.
Una de estas sustancias, la enzima fotoliasa, es capaz de revertir los dímeros de
ciclobutano pirimidina inducidos por la radiación UVB. La fotoliasa se obtiene del
Anacystis nidulans y se incorpora en los liposomas.
Estos liposomas, aplicados sobre la piel inmediatamente después de haber sido
irradiada con UVB y seguidos de una nueva exposición fotorreactivadora,
disminuyen entre un 40 y un 45 % el número de dímeros inducidos por esta
radiación. La T4 endonucleasa V es otra enzima reparadora del ADN bacteriano
CURSO DE MEDICINA ESTÉTICA 68
capaz de reconocer los dímeros de ciclobutano pirimidina inducidos por la
radiación UV.
Esta enzima liposomada se ha aplicado diariamente de forma tópica, añadida a
un fotoprotector convencional, a pacientes con xeroderma pigmentoso.
Comparado con el fotoprotector convencional solo (grupo control), la enzima
logró disminuir la incidencia de queratosis actínicas y carcinomas basocelulares
en estos pacientes al cabo de un año.
Por otro lado, están en estudio nuevas sustancias, como la creatina, que
ayudarán a prevenir o a reparar las mutaciones del ADN mitocondrial en la piel
irradiada crónicamente con UVA.
Interleucina-12 (IL-12). La IL-12 inhibe la apoptosis de los queratinocitos inducida
por la radiación UVB, disminuyendo la formación de dímeros de ciclobutano
pirimidina que se generan con esta radiación (Lancet, 2001). Además, esta
citocina rompe la tolerancia inmunológica cutánea inducida por la radiación UV.
Todo ello indica que las citocinas, en concreto la IL-12, podrían reducir el impacto
negativo de la luz ultravioleta en la piel y, por tanto, debe valorarse su adición a
los fotoprotectores convencionales.
Oligonucleótidos. La aplicación tópica de fragmentos de ADN (oligonucleótidos)
simulan la señal de daño del ADN en las células y aumentan las respuestas
protectoras innatas de la piel de animales en ausencia de daño real en el ADN
(Proc, 1999).
Así, en ratones y cobayas, estos oligonucleótidos estimulan la melanogénesis (el
bronceado), aumentan de forma notable la capacidad reparadora del ADN,
disminuyen la formación de dímeros de pirimidina, la tasa de mutaciones y
reducen la presencia clínica e histológica de daño actínico crónico (Venereol,
2002).
Lo más relevante es que este procedimiento permite a los usuarios desarrollar
un bronceado natural en ausencia de una exposición UV dañina, reduciendo por
CURSO DE MEDICINA ESTÉTICA 69
tanto la motivación de realizar los poco saludables baños de sol. Combinados en
las fórmulas de los fotoprotectores convencionales, es posible que estos
prometedores productos biológicamente activos revolucionen el futuro de la
fotoprotección.
Excipientes. Los excipientes no sólo permiten la aplicación de principios activos
de forma uniforme, sino que desempeñan un papel capital en la actividad y la
capacidad cosmética de éstos. La persistencia y la resistencia al agua de un
fotoprotector dependen del vehículo elegido.
La incorporación de aceites vegetales (coco, oliva, etc.) es frecuente, ya que
aportan adherencia y viscosidad, así como la absorción de una parte de radiación
UV. Los excipientes contienen los conservantes, colorantes y los perfumes, si
los llevan.
El factor de protección solar (FPS) es un índice que nos da idea del tiempo que
podremos permanecer expuestos al sol sin riesgo de sufrir una quemadura. La
actual definición del FPS, en la que se basa la totalidad de los métodos de
evaluación hoy conocidos, parte de los trabajos de Schultze (Kosmet, 1956).
En 1956, este autor definió el FPS como el cociente entre la dosis eritematosa
mínima (DEM) de la piel protegida con el producto y sin él, a las 24 h de la
irradiación. Es más preciso utilizar el término «factor de protección
eritematogénico» en vez de «factor de protección solar», debido a que en el
cálculo y determinación del FPS sólo se considera la respuesta eritematosa a las
24 h.
Existen diversos métodos para la determinación del FPS, todos ellos tests
biológicos in vivo; los más utilizados son el de la Food and Drug Administration
(FDA) americana, el AS/NZS 2604 australiano y el COLIPA de la Unión Europea
(Piel, 2000).
El sistema de numeración de los FPS no es lineal. Así, para factores bajos de
protección, la actividad real del producto (porcentaje de reducción de la radiación
CURSO DE MEDICINA ESTÉTICA 70
eritemática activa) se incrementa considerablemente. Sin embargo, en valores
altos, los aumentos del FPS representan incrementos mínimos de reducción.
Por esta razón, algunos países como Australia y Estados Unidos etiquetan sus
fotoprotectores como máximo con un FPS 30+ (Dermatol, 2001). Además, al ser
la determinación del FPS un test biológico, efectuado en seres humanos (un
pequeño número de sujetos irradiados con un simulador solar), está sujeto a una
gran variabilidad, en particular en los factores de protección más altos
Por esta razón, el uso de estos FPS numéricos exactos no tiene mucho sentido
y se propone la utilización de medidas cualitativas de protección.
1.8 EVALUACIÓN INICIAL DEL PACIENTE-CLIENTE
HISTORIA CLÍNICA DEL PACIENTE
Es un elemento importante a la hora de intervenir sobre un paciente, recoge
todos los datos médicos anteriores, así como las causas de la visita al consultorio
o cabina estética. Posee un elemento importante como documento legal y de
respaldo tanto para el paciente como para el esteticista tratante.
Partes que constituye una historia clínica:
1.- ANAMNESIS
2.-EXPLORACIÓN FÍSICA
3.-PRUEBAS COMPLEMENTARIAS
4.-IMPRESIÓN DIAGNOSTICA
5.-TRATAMIENTO
CURSO DE MEDICINA ESTÉTICA 71
1.- Anamnesis
Es la parte más importante del examen clínico, de ella depende más del 90% de
la efectividad de un diagnóstico correcto.
Se divide en varios apartados:
Datos de filiación del paciente: Nombre y apellidos, fecha de nacimiento
(edad), sexo, raza, estado civil, profesión, domicilio, teléfono de contacto,
email, C.I., número de historia médica.
Datos generales y de identificación: Fecha y hora, nombre del médico/
esteticista y datos de identificación.
Antecedentes personales
--No patológicos. Hábitos: Fumador, ejercicio, exposición solar, dietas
(carencias nutricionales) …
--Patológicos: Enfermedades padecidas, tratamientos recibidos,
intervenciones a las que ha sido sometido.
Tratamientos en la actualidad. Tendremos en cuenta los fármacos
fotosensibles cuando vayamos a realizar distintos tratamientos.
Antecedentes de los tratamientos médicos estéticos (tipos de rellenos,
tiempo desde la última aplicación de toxina, reacciones, tipo de
cicatrización, resultados de los mismos).
Alergias (anestésicos, otros).
Antecedentes heredofamiliares: Diabetes, enfermedades autoinmunes,
reumatológicas, alopecia, cáncer de piel, etc.
Motivo de la consulta: Es la razón por la que el paciente ha acudido a la
consulta y solicita nuestros servicios. Es el punto clave a partir del cual
debemos recoger los datos en la anamnesis, orientar la exploración y
proponer el tratamiento más adecuado.
CURSO DE MEDICINA ESTÉTICA 72
2.-Exploración física y pruebas complementarias
En función del motivo de la consulta dirigiremos nuestra exploración física en
una zona específica.
Solicitaremos las pruebas complementarias que se consideren necesarias para
completar el diagnóstico.
A nivel capilar: 2
Exploración: Durante la exploración el paciente permanecerá sentado.
Valoraremos el tipo de pelo y estado del cuero cabelludo.
-Realizaremos las maniobras de tracción para detectar si hay debilidad folicular.
-Clasificaremos el grado de pérdida de cabello según la escala Norwood (Figura
65) en hombres y la de Ludwig (Figura 66) en mujeres.
Figura 65: Escala de Norwood en Alopecia Masculina.
CURSO DE MEDICINA ESTÉTICA 73
Figura 66: Escala de Ludwing Patrón femenino de alopecia androgenética
Pruebas complementarias: Como prueba complementaria la analítica sanguínea
detectará posibles déficits o alteraciones que pueden ser la causa de la caída del
pelo. Además, existen analizadores del cabello que determinan las
características del pelo (grasa, hidratación…) o analizadores digitalizados como
el Trichoscan que mide la densidad del cabello y cuantifica el grado de alopecia
y valora su evolución.
A nivel facial:
Exploración física: Puede realizarse de pie o sentado, tratando que coincida el
plano de Frankfurt (ángulo naso facial)(Fig. 67) con la horizontal. Exploraremos
desde varios ángulos y solicitaremos la colaboración mediante gestos del
paciente para establecer la dinámica estática y facial.
Figura 67: Plano de Frankfurt
CURSO DE MEDICINA ESTÉTICA 74
Plano de Frankfurt-ángulo nasofacial. Es la inclinación de la nariz respecto al
plano del rostro (plano facial), el cual se determina trazando una línea que una
el punto más prominente de la frente (glabela) con el de la barbilla (pogonion).
El valor de este ángulo es de unos 30º para la mujer y 40º para el hombre. (Fig.
67)
Valoraremos el fototipo de piel, tipo de piel, grado de envejecimiento según
escala de Glogau o Rubín (Tabla 5), lesiones dermatológicas, tratamientos
previos.
Tabla 5: Escala de Glogau: Envejecimiento Cutáneo
Efectuaremos maniobras como la del pliegue para evaluar las características de
la piel (el grado de déficit de colágeno o de deshidratación).(Fig. 68)
Figura 68: Maniobra del Pliegue
CURSO DE MEDICINA ESTÉTICA 75
Pruebas complementarias que podemos solicitar:
Métodos no invasivos:
La luz de Wood (Figura 69) permite determinar la presencia de infecciones o el
grado de profundidad del depósito de melanina (si se encuentra a nivel de
epidermis hay un in- cremento de la pigmentación y si el melasma es dérmico no
hay aumento de la pigmentación).
Figura 69: Lampara de Wood
Por otro lado, Ecógrafo, como prueba complementaria, nos facilitará la presencia
de materiales previos y valorará las propiedades de elasticidad y de los estratos
cutáneos.
Otros métodos no invasivos que nos proporcionan información sobre las
características de la piel son el cutómetro o el twistometer (Fig. 70) (elasticidad
de la piel), el sebúmetro (Fig. 72) (secreción sebácea), el corneómetro (estrato
córneo), el pHmetro, el Visioscan (Fig. 73) (relieve cutáneo) o unos análisis
informáticos (relieve cutáneo y análisis de imagen). Microscopio manual (Fig. 74,
Fig.75)
Figura 70: Cutómetro.
CURSO DE MEDICINA ESTÉTICA 76
Figura 71: Resultados de Cotometria
Figura 72: Sebúmetro ( sebómetro)
Figura 73: Visioscan
CURSO DE MEDICINA ESTÉTICA 77
Figura 74: Microscopio Cutáneo
Figura 75: Dermatoscopios distintos
CURSO DE MEDICINA ESTÉTICA 78
Métodos invasivos: La biopsia cutánea (revela los cambios histopatológicos).
A nivel corporal: 2
Estudio nutricional:
Exploración: Se explora al paciente de pie y sin ropa, y se procede respetando
la intimidad (facilitando una bata, zapatillas, biombo…).
Procederemos a las mediciones oportunas para un estudio antropométrico como
son la talla, el peso, el IMC, la medición de pliegues (Fig. 76) y las
circunferencias.
Figura 76: Plicómetro
Exploraremos su frecuencia cardiaca, tensión arterial y pulsos.
Pruebas complementarias: Electrocardiograma (ECG), analíticas sanguíneas y
analizadores corporales.
Estudio vascular:
CURSO DE MEDICINA ESTÉTICA 79
Exploración. La exploración se realizará de pie: valoraremos las posibles
lesiones vasculares como son las arañas vasculares, puntos rubíes,
telangiectasias, angiomas, varices, úlceras, dermatitis cobres.
Efectuaremos maniobras como la de Perthes (Fig.77) para conocer la
permeabilidad del sistema profundo. Si optamos por la maniobra de
Tredelemburg para confirmar la competencia de las válvulas venosas superficial,
profundas o perforantes, deberemos colocar al paciente en posición decúbito
dorsal con la pierna flexionada en 45º y posteriormente hacerlo incorporar de pie
para su valoración.
Figura 77: Prueba de Perthes.
Prueba de Perthes. Se realiza con el paciente de pie; con las venas ingurgitadas,
se coloca un lazo y se le indica caminar; la respuesta normal es el vaciado e
indica un sistema profundo permeable y comunicantes competentes (la maniobra
es positiva). (Fig. 77)
Pruebas complementarias: Como prueba complementaria solicitaremos un eco
Doppler del sistema superficial y profundo de ambas extremidades para
confirmar su permeabilidad y excluir patologías.
A nivel de antiaging:
Pruebas complementarias: Se pedirán analíticas complejas: desde niveles de
oxidación, perfil de los ácidos grasos completos, estudios hormonales complejos,
intolerancias alimentarias, marcadores tumorales, estudios genéticos o
inmunológicos.
CURSO DE MEDICINA ESTÉTICA 80
Se complementarán las pruebas detalladas en los apartados anteriores con otras
más específicas a nivel de nuestro aparato cardiovascular (pruebas de esfuerzo),
o a nivel del aparato respiratorio (espirometría), del aparato locomotor
(densitometría), muscular (pruebas de fuerza y elasticidad), o a nivel cognitivo
(test para valoración cognitiva) o del estado de ánimo.
Diagnóstico
Después de estas actuaciones vamos a obtener un diagnóstico clínico que
explicaremos de manera comprensible al paciente sin ofenderle usando una vez
más nuestras habilidades de empatizar.
Tratamiento
Una vez concluido el diagnóstico propondremos al paciente una solución
personalizada.
Gracias a una anamnesis previa detallada sabremos qué tratamientos van a
estar indicados y cuáles no, qué tratamientos el paciente va a aceptar sin
reticencias y cuales va a rechazar, qué tratamientos están a su alcance.
En la Medicina Estética la combinación de varios tratamientos suele ser la mejor
opción para tratar un área, a tal fin se establecerá un plan terapéutico para el
paciente. Se debe explicar lo que vamos a lograr y mejorar con cada uno de los
tratamientos y los pasos a seguir cronológicamente.
Detallaremos la preparación del mismo, su procedimiento, su duración, las
posibles complicaciones y los cuidados posteriores a realizar.
Responderemos a todas las dudas que le surjan de una manera clara y realista.
No hemos de crear falsas expectativas.
La valoración del resultado por parte del paciente variará en función de lo
esperado. Su satisfacción va ligada no sólo a un buen diagnóstico y abordaje
terapéutico sino también al resultado esperado.
El presupuesto es también un factor a considerar a la hora de decidirse por un
tratamiento. En la historia clínica debe además figurar el presupuesto detallado
2
que habremos facilitado al paciente.
CURSO DE MEDICINA ESTÉTICA 81
Pasos previos a la actuación clínica
Antes de realizar una actuación clínica el paciente otorgará su consentimiento
informado libre y voluntario, después de que haya recibido la información
adecuada y haya podido valorar las opciones que se le han ofrecido.
En un consentimiento informado se explicará la actuación médica, las
consecuencias y beneficios de la misma, los riesgos personalizados de cada
paciente en particular dependiendo de sus circunstancias personales o
profesionales, los riesgos probables en condiciones normales, las
contraindicaciones y las posibles alternativas terapéuticas del tratamiento que se
propone.
La información será facilitada al paciente al menos 24 horas antes de la práctica
del procedimiento médico para que pueda entender, analizar, reflexionar, valorar
las opciones que se le proponen y poder tomar una decisión y consentir por ello.
CONCLUSIONES
El seguir unas pautas a la hora de elaborar una historia clínica adecuada nos va
a proporcionar la información necesaria sobre las necesidades del paciente y
permitir ofrecerle el tratamiento más adecuado en función de sus características
fisiopatológicas evitando futuras complicaciones.
La historia clínica reflejará todas nuestras actuaciones y seguimientos médicos
posteriores.
El grado de satisfacción del paciente vendrá determinado por nuestra
profesionalidad a lo largo de todas nuestras actuaciones médicas que se
iniciarán desde la elaboración de la historia clínica.
CURSO DE MEDICINA ESTÉTICA 82
BIBLIOGRAFÍA
Albarrán Gómez, M. (2020). Artemédica. Retrieved from Mesoterapia. Alimento para tu piel:
https://artemedica.es/estetica-corporal/efectos-mesoterapia/
López Romero, J. M. (2015). Estética y caracterización . Retrieved from Activos en mesoterapia
.
Noriega Borge, M. J., & Merino Pérez, J. (2019). LA PIEL: ESTRUCTURA Y FUNCIONES. Retrieved
from Open course ware :
https://ocw.unican.es/pluginfile.php/879/course/section/967/Tema%252011-
Bloque%2520II-La%2520Piel.%2520Estructura%2520y%2520Funciones.pdf
BMJ. (2000). Has the sun protection factor had its day. ;320:176-7.
Dermatol, J. A. (2001). A dermatologist's perspective on the final sunscreen monograph ;44:
109-10.
Kosmet, P. u. (1956). Einige versuche und bemerkungen zum problem der handelsublichen
lichtschutzmittel;37:310-65.
Lancet. (2001). Will the sunscreens of the future contain interleukin-12? 358:1878.
Photomed, P. P. (2001). Sunscreen standards tested with differently filtered solar simulators
;17:278-83.
Piel. (2000). Método de validación de fotoprotectores;15:292-8.
Proc, J. I. (1999). DNA photodamage stimulates melanogenesis and other photoprotective
responsses. ;4:35-40.
Resveratrol – Antienvejecimiento natural. (2019). Retrieved from Cosmetic Latam :
https://www.cosmeticlatam.com/index.php/2020/04/30/resveratrol-
antienvejecimiento-natural/
Venereol, A. D. (2002). DNA oligonucleotide treatment protects murine skin from
photodamage. ;129:1S723.
CURSO DE MEDICINA ESTÉTICA 83
También podría gustarte
- Curso básico de estética facialDocumento39 páginasCurso básico de estética facialDagmarys75% (4)
- Sistema TegumentarioDocumento21 páginasSistema TegumentarioZarellaStefanyTorresRuesta88% (8)
- Caso 5.interaccion MedicamentosaDocumento17 páginasCaso 5.interaccion Medicamentosamercedes vasquez100% (2)
- La piel: barrera protectora del cuerpoDocumento4 páginasLa piel: barrera protectora del cuerpomerichennAún no hay calificaciones
- Tabla de Calorias de Todos Los Alimentos - Completa-Macronutrientes DietasDocumento19 páginasTabla de Calorias de Todos Los Alimentos - Completa-Macronutrientes Dietasjoanjo4796% (56)
- Norma G 050Documento36 páginasNorma G 050.-maycolAún no hay calificaciones
- Estructura de La PielDocumento10 páginasEstructura de La PielCentro De Atención OdontológicaAún no hay calificaciones
- COSMETOLOGIA-Repaso Piel UNIDAD 2Documento13 páginasCOSMETOLOGIA-Repaso Piel UNIDAD 2doris sabrinaAún no hay calificaciones
- Clinica de Pequeños AnimalesDocumento26 páginasClinica de Pequeños AnimalesMariaGabrielaPerezAún no hay calificaciones
- Histologia de La PielDocumento161 páginasHistologia de La PielNorma Poisson100% (3)
- Histologia de La PielDocumento153 páginasHistologia de La PielNorma Poisson80% (5)
- Tema 11-Bloque II-La Piel. Estructura y FuncionesDocumento7 páginasTema 11-Bloque II-La Piel. Estructura y FuncionesGenesis Gonzalez ReyesAún no hay calificaciones
- Cosmetología: Biotipos de piel y sus característicasDocumento10 páginasCosmetología: Biotipos de piel y sus característicasvale gpAún no hay calificaciones
- Fisiologia General La PielDocumento7 páginasFisiologia General La PielGabriela Alejandra Seguel RldriguezAún no hay calificaciones
- Diapositivas Trastorno Obsesivo CompulsivoDocumento38 páginasDiapositivas Trastorno Obsesivo CompulsivoyuqinistaAún no hay calificaciones
- Acuerdo de CoachingDocumento3 páginasAcuerdo de Coachingarlin colonAún no hay calificaciones
- Insuficiencia Renal PediatriaDocumento29 páginasInsuficiencia Renal PediatriaSixtoIñaguazoAún no hay calificaciones
- Monografia de Peeling Fisico Quimico 1Documento63 páginasMonografia de Peeling Fisico Quimico 1Selene SantillánAún no hay calificaciones
- Que Es La PielDocumento8 páginasQue Es La PielBiomagnetista Experta EN Masaje Reductivos100% (1)
- Anatomía Del Sistema TegumentarioDocumento134 páginasAnatomía Del Sistema TegumentarioKATHERINE GISELLA ROMAN VILLAMARAún no hay calificaciones
- Ascitis pediatríaDocumento29 páginasAscitis pediatríaSixtoIñaguazo100% (1)
- Capitulo 4 PielDocumento17 páginasCapitulo 4 PielSky DiamondAún no hay calificaciones
- Sistema TegumentarioDocumento22 páginasSistema TegumentarioStracey Ag100% (1)
- Evaluaciones para el diagnóstico del TEADocumento3 páginasEvaluaciones para el diagnóstico del TEADiana Sanchez0% (1)
- Curso de Capacitación Higiénico Sanitaria en Prácticas de Tatuajes Perforaciones y Piercings 2022 0 2Documento65 páginasCurso de Capacitación Higiénico Sanitaria en Prácticas de Tatuajes Perforaciones y Piercings 2022 0 2Guillermo EspinozaAún no hay calificaciones
- PONENCIA LA PIEL y TX FACIAL PUEBLADocumento168 páginasPONENCIA LA PIEL y TX FACIAL PUEBLAALØMAún no hay calificaciones
- Lectura Principal Modulo 1Documento84 páginasLectura Principal Modulo 1ALEXANDRA RIVERAAún no hay calificaciones
- Higiene Del Paciente Postrado 2Documento49 páginasHigiene Del Paciente Postrado 2Raul StonexdAún no hay calificaciones
- Informe DetalladoDocumento50 páginasInforme DetalladoLuisa CarpioAún no hay calificaciones
- Caso Clinico EscabiosisDocumento26 páginasCaso Clinico EscabiosisBetty D'Emidio33% (3)
- Sistema TegumentarioDocumento19 páginasSistema TegumentarioAna Laura PernaAún no hay calificaciones
- Curso higiénico sanitario tatuajes piercingDocumento56 páginasCurso higiénico sanitario tatuajes piercingNicolás BelliniAún no hay calificaciones
- Sistema Tegumentario Trabajo Escrito ExpocisionDocumento9 páginasSistema Tegumentario Trabajo Escrito Expocisionadispastrana98Aún no hay calificaciones
- Anatomía y Fisiología de La Piel AS SIIIDocumento11 páginasAnatomía y Fisiología de La Piel AS SIIIMauro Ismael Zamora ValdesAún no hay calificaciones
- Anatomia y Fisio-1Documento13 páginasAnatomia y Fisio-1Maggie JacksonAún no hay calificaciones
- Histología de La PielDocumento9 páginasHistología de La PielGrecia VelizAún no hay calificaciones
- 1 Anatomia de La PielDocumento7 páginas1 Anatomia de La Pieldesster15Aún no hay calificaciones
- TegumentarioDocumento21 páginasTegumentarioZulma AndersonAún no hay calificaciones
- Guia La PielDocumento6 páginasGuia La Pielsofya benjumea castro100% (1)
- UP 4 - CyD 2022Documento21 páginasUP 4 - CyD 2022AULA de MEDICINA ROSARIOAún no hay calificaciones
- Proyecto de Histologia Grupal.Documento24 páginasProyecto de Histologia Grupal.amandita20161994Aún no hay calificaciones
- Monografia de Histologia de La PielDocumento15 páginasMonografia de Histologia de La PielNoemi HA Noemi100% (1)
- Wa0057.Documento13 páginasWa0057.Carlos GarcíaAún no hay calificaciones
- Anatomia y Fisiologia de La Piel Diplomado de Medicina Estética y RegenerativaDocumento51 páginasAnatomia y Fisiologia de La Piel Diplomado de Medicina Estética y RegenerativaCarmen BautistaAún no hay calificaciones
- Unidad #13 Adulto y El Anciano MayorDocumento41 páginasUnidad #13 Adulto y El Anciano MayorAna Maria AlamoAún no hay calificaciones
- Clase 18 de Agosto SantojanniDocumento14 páginasClase 18 de Agosto SantojanniMarcelaAún no hay calificaciones
- LA PIEL (final)Documento18 páginasLA PIEL (final)Valeria AnchondoAún no hay calificaciones
- Seminario de HeridasDocumento31 páginasSeminario de HeridasMiiLi Torres BriceñoAún no hay calificaciones
- Cancer de PielDocumento23 páginasCancer de PielOmar MarquezAún no hay calificaciones
- Generalidades Histógolicas de La PielDocumento6 páginasGeneralidades Histógolicas de La PielMartin LudeñaAún no hay calificaciones
- Descripción y Nomenclatura Elemental de Las Lesiones en Piel y Mucosa BucalDocumento15 páginasDescripción y Nomenclatura Elemental de Las Lesiones en Piel y Mucosa BucaldaveAún no hay calificaciones
- Anatomía de la piel: estructura y funcionesDocumento6 páginasAnatomía de la piel: estructura y funcionesjesus jojoAún no hay calificaciones
- Generalidades de La PielDocumento7 páginasGeneralidades de La PielSuzeth PerezAún no hay calificaciones
- 1 Sesion FisiologíaDocumento33 páginas1 Sesion FisiologíaDIANA RAMIREZ CIEZAAún no hay calificaciones
- TEMA 1. Estructura y Función de La Piel.Documento8 páginasTEMA 1. Estructura y Función de La Piel.Juan Jose Villagran RicoAún no hay calificaciones
- PIEL1Documento24 páginasPIEL1NelidaMamaniAún no hay calificaciones
- Componentes de La Piel Histologia FinalDocumento7 páginasComponentes de La Piel Histologia FinalJesus Elberto Sánchez NarvaezAún no hay calificaciones
- La PielDocumento10 páginasLa PielJari HernandezAún no hay calificaciones
- TegunnentatioDocumento18 páginasTegunnentatioHerlis JoseAún no hay calificaciones
- Ross Capitulo 15Documento12 páginasRoss Capitulo 15Ximena Ramirez GarciaAún no hay calificaciones
- Sistema TegumentarioDocumento32 páginasSistema TegumentarioErika GuanoluizaAún no hay calificaciones
- MANUAL ANATOMÍA Tema 3 La PielDocumento17 páginasMANUAL ANATOMÍA Tema 3 La Pielsebastianerdos78Aún no hay calificaciones
- Sistema Tegumentario y El Sistema UrinarioDocumento62 páginasSistema Tegumentario y El Sistema UrinariolanegraAún no hay calificaciones
- Caso Clinico Pie Diabetico 2Documento24 páginasCaso Clinico Pie Diabetico 2carlyAún no hay calificaciones
- Cuadernillo de Cosmetología MOD 1Documento45 páginasCuadernillo de Cosmetología MOD 1Solana MedinaAún no hay calificaciones
- Copia de ARTICULOJavierCaboJAUTI2021Documento16 páginasCopia de ARTICULOJavierCaboJAUTI2021SixtoIñaguazoAún no hay calificaciones
- Calidad de AtencionDocumento22 páginasCalidad de AtencionSixtoIñaguazoAún no hay calificaciones
- GestionDocumento123 páginasGestionyogui801Aún no hay calificaciones
- psrs950 Es Om A0Documento108 páginaspsrs950 Es Om A0SixtoIñaguazoAún no hay calificaciones
- Lectura Principal DermatologiaDocumento32 páginasLectura Principal DermatologiaSixtoIñaguazoAún no hay calificaciones
- Acidosis AlcalosisDocumento5 páginasAcidosis AlcalosisSixtoIñaguazoAún no hay calificaciones
- Casos Tce IctericiaDocumento7 páginasCasos Tce IctericiaSixtoIñaguazoAún no hay calificaciones
- Modulo Iv CorporalDocumento29 páginasModulo Iv CorporalSixtoIñaguazoAún no hay calificaciones
- Acidosis AlcalosisDocumento11 páginasAcidosis AlcalosisSixtoIñaguazoAún no hay calificaciones
- Modulo I Consultorio y Dermatologia 1Documento96 páginasModulo I Consultorio y Dermatologia 1SixtoIñaguazoAún no hay calificaciones
- Acidosis AlcalosisDocumento11 páginasAcidosis AlcalosisSixtoIñaguazoAún no hay calificaciones
- NEUMONIA OK (Autoguardado)Documento21 páginasNEUMONIA OK (Autoguardado)SixtoIñaguazoAún no hay calificaciones
- Tumor de WilmsDocumento4 páginasTumor de WilmsSixtoIñaguazoAún no hay calificaciones
- Destete VMDocumento13 páginasDestete VMSixtoIñaguazoAún no hay calificaciones
- Artritis Idiopática JuvenilDocumento11 páginasArtritis Idiopática JuvenilSixtoIñaguazoAún no hay calificaciones
- Protocolo de Convulsiones NeonatalesDocumento3 páginasProtocolo de Convulsiones NeonatalesSixtoIñaguazoAún no hay calificaciones
- PAC Neonato 4 L4 Edited PDFDocumento40 páginasPAC Neonato 4 L4 Edited PDFMarcosQuisbertMolloAún no hay calificaciones
- V 6 N 2 A 06Documento7 páginasV 6 N 2 A 06Sara BarcenasAún no hay calificaciones
- Drogas Inhibitorias: Clasificación y EfectosDocumento98 páginasDrogas Inhibitorias: Clasificación y EfectosSixtoIñaguazoAún no hay calificaciones
- Dengue. Guía para El Diagnostico Tratamiento y PrevencionDocumento170 páginasDengue. Guía para El Diagnostico Tratamiento y Prevencionpj0204Aún no hay calificaciones
- Shock SepticoDocumento3 páginasShock SepticoCamilo Tiu GrijalvaAún no hay calificaciones
- Itu Asociada A Cateter 2Documento20 páginasItu Asociada A Cateter 2SixtoIñaguazoAún no hay calificaciones
- Caso Clinico Molina ArelyzDocumento15 páginasCaso Clinico Molina ArelyzSixtoIñaguazoAún no hay calificaciones
- Guia de Manejo para Convulsiones Neonatales, Revista de PediatríaDocumento10 páginasGuia de Manejo para Convulsiones Neonatales, Revista de PediatríaSixtoIñaguazoAún no hay calificaciones
- Shock séptico pediátrico: diagnóstico y manejoDocumento35 páginasShock séptico pediátrico: diagnóstico y manejoSixtoIñaguazo100% (1)
- Ira Renal AgudaDocumento82 páginasIra Renal AgudaSixtoIñaguazoAún no hay calificaciones
- AminasDocumento6 páginasAminasfit84Aún no hay calificaciones
- Primarios Base Solvente Seguridad PrimerDocumento9 páginasPrimarios Base Solvente Seguridad PrimerIme Montserrat Jimenez TizapantziAún no hay calificaciones
- Semana 21 Sep - 05 OctDocumento3 páginasSemana 21 Sep - 05 OctGrace AcostaAún no hay calificaciones
- Solicitud de rotación por motivos de salud y cuidado familiarDocumento3 páginasSolicitud de rotación por motivos de salud y cuidado familiarEdgar Jesus Mamani UruchiAún no hay calificaciones
- Anatomia OidoDocumento56 páginasAnatomia OidoPedro VasquezAún no hay calificaciones
- MSDS DmpaDocumento7 páginasMSDS DmpaLeoCruzAún no hay calificaciones
- Nutricion en El Embarazo en La AdolescenteDocumento4 páginasNutricion en El Embarazo en La AdolescenteLee ChongAún no hay calificaciones
- Evaluar Riesgo Biológico LaboralesDocumento27 páginasEvaluar Riesgo Biológico LaboralesJuan Esteban PEREZ HERNANDEZ0% (1)
- For Remision de Casos ViolenciaDocumento7 páginasFor Remision de Casos ViolenciaOrlando FuertesAún no hay calificaciones
- Sopo Milagro de Las Flores Plan de Emergencias 2019Documento62 páginasSopo Milagro de Las Flores Plan de Emergencias 2019Cesar GalloAún no hay calificaciones
- Banco de Preguntas - Operatoria DentalDocumento13 páginasBanco de Preguntas - Operatoria Dentalandrea katherine miranda anchundiaAún no hay calificaciones
- Puerperio NormalDocumento4 páginasPuerperio NormalPorque AmiAún no hay calificaciones
- Clasificación de Las Señales de SeguridadDocumento12 páginasClasificación de Las Señales de SeguridadDanna PeinadoAún no hay calificaciones
- Linea de Tiempo Medicina Del TrabajoDocumento1 páginaLinea de Tiempo Medicina Del TrabajoErika Fonseca JimenezAún no hay calificaciones
- Acta Sanitaria Tto-116Documento3 páginasActa Sanitaria Tto-116Jhonunaz impresionesAún no hay calificaciones
- Examen Fisico NeurologicoDocumento24 páginasExamen Fisico NeurologicoHugo ZerpaAún no hay calificaciones
- Cuadernillo de Catedra - SocialDocumento84 páginasCuadernillo de Catedra - SocialFrancisco RosaAún no hay calificaciones
- Gestión Integral de Residuos Solidos Bioparque Ukumarí DEFDocumento8 páginasGestión Integral de Residuos Solidos Bioparque Ukumarí DEFSergioEscalanteAún no hay calificaciones
- ANALISIS DE PUESTO DE TRABAJO FormatoDocumento70 páginasANALISIS DE PUESTO DE TRABAJO FormatoKatherine PuertoAún no hay calificaciones
- 4º ESO - Programa de Entrenamiento Personal JulianDocumento27 páginas4º ESO - Programa de Entrenamiento Personal Julianjuanitagra1tuitaAún no hay calificaciones
- Gmi MonolitDocumento24 páginasGmi MonolitAle DuarteAún no hay calificaciones
- MESASDocumento8 páginasMESASAngeles EstradaAún no hay calificaciones
- Sepsis NeonatalDocumento6 páginasSepsis NeonatalMiguel Angel Carrasco MedinaAún no hay calificaciones
- Convocatoria Plazas Vacantes de Medico No Familiar para Medi 3im3 ImageDocumento6 páginasConvocatoria Plazas Vacantes de Medico No Familiar para Medi 3im3 ImageAlfonso Ortiz MendivilAún no hay calificaciones
- FarmacosDocumento3 páginasFarmacosErnesto RamírezAún no hay calificaciones