0% encontró este documento útil (0 votos)
129 vistas20 páginasProyecciones y técnicas en mamografía
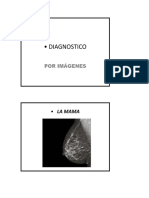
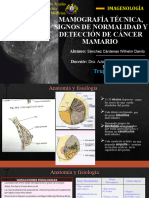
La mamografía es un estudio de rayos X que permite detectar lesiones pequeñas de 1 mm de diámetro. Se recomienda para mujeres mayores de 40 años o con factores de riesgo. La mamografía usa bajas dosis de radiación y ofrece dos proyecciones convencionales: craneocaudal y oblicuo medio lateral. También puede usar proyecciones complementarias como compresión localizada o magnificadas para mejorar la detección y caracterización de lesiones.
Cargado por
Brenda CruzDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
129 vistas20 páginasProyecciones y técnicas en mamografía
La mamografía es un estudio de rayos X que permite detectar lesiones pequeñas de 1 mm de diámetro. Se recomienda para mujeres mayores de 40 años o con factores de riesgo. La mamografía usa bajas dosis de radiación y ofrece dos proyecciones convencionales: craneocaudal y oblicuo medio lateral. También puede usar proyecciones complementarias como compresión localizada o magnificadas para mejorar la detección y caracterización de lesiones.
Cargado por
Brenda CruzDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd