0% encontró este documento útil (0 votos)
27 vistas76 páginasMamografía: Detección y Proyecciones
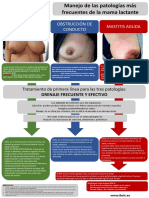
La mamografía es un estudio diagnóstico esencial para la detección temprana del cáncer de mama, utilizando proyecciones específicas y técnicas de compresión para obtener imágenes de alta calidad. Existen dos tipos de mamografía: screening para mujeres asintomáticas y diagnóstica para aquellas con síntomas o antecedentes. La mamografía digital y la tomosíntesis son avances tecnológicos que mejoran la precisión y la eficiencia del diagnóstico.
Cargado por
Mirta CaceresDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
27 vistas76 páginasMamografía: Detección y Proyecciones
La mamografía es un estudio diagnóstico esencial para la detección temprana del cáncer de mama, utilizando proyecciones específicas y técnicas de compresión para obtener imágenes de alta calidad. Existen dos tipos de mamografía: screening para mujeres asintomáticas y diagnóstica para aquellas con síntomas o antecedentes. La mamografía digital y la tomosíntesis son avances tecnológicos que mejoran la precisión y la eficiencia del diagnóstico.
Cargado por
Mirta CaceresDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd