Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Cardiopatias
Cargado por
leidy taimalTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Cardiopatias
Cargado por
leidy taimalCopyright:
Formatos disponibles
Actualización
Alteraciones
del ritmo cardíaco:
Puntos clave
bradiarritmias
La forma de
presentación de las
arritmias puede ser variada,
dependiendo del tipo de
y taquiarritmias
arritmia: palpitaciones, María Elvira Garrido-Lestache Rodríguez-Monte
anorexia, vómitos, mareos, y Mario Cazzaniga Bullón
síncopes o insuficiencia Servicio de Cardiología Pediátrica y Cardiopatías Congénitas. Hospital Universitario Ramón y Cajal. Madrid. España.
cardíaca. elvigales@yahoo.es; mario.cazzaniga@gmail.com
Las arritmias pueden
deberse a alteraciones
del automatismo,
por formación del
impulso eléctrico en
focos ectópicos o
por alteraciones en la
conducción, por bloqueos
o retrasos en la conducción
o por vías anómalas.
Se entiende por
bloqueo cardíaco
cualquier retraso en la
conducción del impulso
eléctrico en algún lugar del
corazón. Están localizados
en 4 niveles: unión
sinoauricular, aurículas,
unión AV y ventrículos.
Taquicardia por
reentrada nodal: es
la causa más frecuente de
taquicardia supraventricular
paroxística, hasta en un
60% en jóvenes. Es un
mecanismo de reentrada
por tener una doble vía
intranodal.
Taquicardia por
reentrada por vía
accesoria: es la más
frecuente en neonatos y
lactantes (Wolff-Parkinson-
White).
Taquicardia
ventricular: es rara
en niños y es importante
investigar antecedentes
familiares de muerte súbita.
An Pediatr Contin. 2011;9(6):347-57 347
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
Introducción diente según la edad del niño4. Pueden ser
Lectura rápida regulares o irregulares2 (tabla 2).
La palabra arritmia proviene del griego: a-, priva- Puede deberse a trastornos en la formación
ción, y rythmós, ritmo. Se define por tanto como del impulso eléctrico (bradicardia sinusal),
un trastorno del ritmo cardíaco normal, ya sea inapropiada para el nivel de actividad física
por alteración del origen, frecuencia, regularidad o trastorno en la conducción del impulso
o conducción del impulso eléctrico. Estudios (bloqueos), el cual puede ser permanente o
recientes han mostrado arritmias en 1,2% de transitorio. Pueden ser congénitas, pero es
los preescolares y en 2,3% de los escolares1,2. La más frecuente que sea secundarias a otras en-
Estudios recientes han
mostrado arritmias en el
mayoría con escasa o nula repercusión clínica. El fermedades como malformaciones cardíacas,
1,2% de los preescolares diagnóstico de una arritmia en un niño puede ser miocardiopatías y miocarditis, farmacológicas
y en el 2,3% de los casual y en otros casos en niños muy enfermos por fármacos que enlentecen la conducción
escolares. La mayoría con como es el caso del postoperatorio de una car- auriculoventricular (digital, betabloqueantes,
escasa o nula repercusión diopatía congénita. La forma de presentación de antagonistas del calcio, clinidina, opioides,
clínica. El diagnóstico de
una arritmia en un niño
las mismas puede ser muy variada, dependiendo neurolépticos y pesticidas). También se ob-
puede ser casual y en del tipo de arritmia: palpitaciones, anorexia, vó- serva en el postoperatorio de las cardiopatías.
otros casos en niños muy mitos, mareos, síncopes o insuficiencia cardíaca.
enfermos como es el caso La prueba más rentable es el electrocardiograma, Bradicardia sinusal
del postoperatorio de una registro gráfico de la actividad eléctrica del cora- Se caracteriza por bradicardia sinusal, in-
cardiopatía congénita.
zón, no invasivo3. Disponemos además de otras competencia cronotrópica al ejercicio y pau-
Las bradiarritmias pueden pruebas como el Holter que es un registro de la sas sinusales. Presenta las características del
deberse a trastornos actividad eléctrica durante 24 h. El ecocardiogra- ritmo sinusal pero a una frecuencia más len-
en la formación del ma permite evaluar estructuralmente el corazón ta que el límite inferior de lo normal para la
impulso eléctrico en el descartando malformaciones, así como tumores, edad. Es muy frecuente. La mayoría de las
nodo sinusal (bradicardia
sinusal), inapropiado
y valorar la función del ventrículo izquierdo1,2. ocasiones es fisiológica, benigna, sin ningún
para el nivel de actividad tipo de repercusión clínica ni hemodinámica.
física (escasa respuesta Existen diferentes causas dependiendo de la
cronotrópica), o trastorno
en la conducción del
Mecanismos edad del niño: hipoxia, hipertensión intra-
impulso (bloqueos), el cual de producción craneal, hipotermia, hipotiroidismo, hiper-
potasemia, infecciones o simplemente por
puede ser permanente o
transitorio. Las arritmias pueden deberse a diversas alte- aumento del tono vagal, durante el sueño y
raciones. en niños más mayores en deportistas con vo-
lumen sistólico aumentado. Debe descartarse
Alteraciones del automatismo una cardiopatía congénita subyacente donde
– De la formación del impulso eléctrico el existe dilatación de aurícula derecha como
propio nódulo sinusal o en marcapasos latentes ventrículo único, enfermedad de Ebstein,
que existen en focos ectópicos. Pueden ser por heterotaxias. La mayoría de las veces no oca-
exceso (taquicardia sinusal) o por defecto (bra- siona síntomas, pero en algunas ocasiones no
dicardia sinusal). es suficiente para mantener el gasto cardíaco
– Sustitución del marcapasos sinusal por otro y por tanto debe tratarse. Cursa con mareos,
marcapasos: una disminución de la frecuencia astenia e incluso síncopes e insuficiencia car-
sinusal por debajo de 45 lat./min permite que se díaca. Se trata la causa subyacente. Cuando
manifieste el automatismo de la unión auriculo- esta no existe, se plantea la estimulación
ventricular (AV) a 50 lat./min (ritmo nodal). cardíaca permanente con marcapasos, según
– Captura y transmisión de despolarizaciones las guías de la American Heart Association
de células marcapasos distintas a las del nó- (AHA) 2008.
dulo sinusal, como ocurre en muchos casos de
extrasistolia supraventricular o ventricular. Bloqueos
Se entiende por bloqueo cardíaco cualquier
Alteraciones de la conducción retraso en la conducción del impulso eléctri-
– Bloqueos o retrasos en la conducción. co en algún lugar del corazón. Se describen
– Vías anómalas: que generan fenómenos de bloqueos localizados en los 4 niveles suce-
reentrada o circuitos fijos, como ocurre en el sivos del sistema específico de conducción:
síndrome de Wolff-Parkinson-White (tabla 1). unión sinoauricular, aurículas, unión AV y
ventrículos. Un bloqueo cardíaco origina un
retraso de la despolarización en la zona dis-
Bradiarritmias tal, lo que condiciona, cuando es auricular o
ventricular, una secuencia de despolarización
Se definen como la alteración del ritmo car- anómala de las aurículas y ventrículos, res-
díaco con frecuencia inferior a la correspon- pectivamente.
348 An Pediatr Contin. 2011;9(6):347-57
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
Tabla 1. Clasificación de las arritmias según su mecanismo de producción y su localización
Lectura rápida
Tipo Mecanismo Localización
Taquiarritmias
Taquicardia Automatismo Nodo sinusal
sinusal
Extrasístoles
Auriculares Automatismo Aurículas, unión AV
El bloqueo AV de
Ventriculares Automatismo Ventrículos
segundo grado puede
Taquicardias supraventriculares ser de 2 tipos: Mobitz
I o con fenómeno
Auricular Automatismo Aurícula
Wenckebach, donde se
Paroxística Reentrada Aurícula o unión AV alarga progresivamente
supraventricular el intervalo PR hasta que
Flutter auricular Reentrada Aurícula una onda P no conduce.
Puede ocurrir en sujetos
Fibrilación auricular Reentrada Aurícula sanos. No suelen tener
Taquicardia nodal o de la unión repercusión clínica ni
progresar a bloqueo de
Ectópica Automatismo Unión AV tercer grado. Tampoco
Reciprocante Reentrada Unión AV suele requerir tratamiento.
Taquicardias ventriculares El tipo Mobitz II se
Taquicardia Reentrada > Ventrículos produce cuando de
ventricular Automatismo forma súbita una onda
P no conduce. Es
Ritmo idioventricular Automatismo Purkinje frecuente que exista una
acelerado cardiopatía subyacente o
Fibrilación Reentrada Ventrículos enfermedad degenerativa.
ventricular Esta es la de peor
pronóstico y es frecuente
Bradiarritmias
que evolucionen.
Bradicardia Automatismo Nodo sinusal Los síntomas son
sinusal síncope, mareos, etc.
Bloqueo Conducción Nodo sinusal El tratamiento definitivo
sinoauricular es el implante de un
marcapasos.
Bloqueo AV Conducción Unión AV, His
Bloqueo auricular Conducción Haz de Bachmann
Bloqueo Conducción Rama derecha, rama
ventricular izquierda o sus
fascículos
AV: auriculoventricular.
La gravedad de los 4 tipos de bloqueos car- Tabla 2. Valores normales de la frecuencia
díacos (sinoauricular, auricular, AV y ventri- cardíaca según la edad
cular) se clasifica en 3 grados: en el bloqueo
de primer grado, el estímulo despolariza con Recién nacido 145 (90-180)
retraso, pero siempre, la zona bloqueada, y 6 meses 145 (105-185)
en el tercer grado el estímulo eléctrico no se
1 año 132 (105-170)
conduce nunca más allá de la zona bloqueada.
En esta situación, la zona debe activarse a 4 años 108 (72-135)
través de un mecanismo sustitutorio o ritmo 14 años 85 (60-120)
de escape (como ocurre en los bloqueos si-
noauricular y AV), o bien por medio de una Tomada de Park MK. Pediatric Cardiology for Practitioners.
despolarización anómala desde otra zona con 5th edition. Philadelphia: Mosby; 2008.
conducción normal o menos bloqueada (co-
mo ocurre en los bloqueos auricular o ventri-
cular). Por último, en el bloqueo de segundo Bloqueo sinoauricular
grado el estímulo eléctrico a veces se conduce El impulso sinusal se bloquea entre el nódulo
(con retraso o sin él) y a veces, no. sinusal y la aurícula derecha, de manera que no se
An Pediatr Contin. 2011;9(6):347-57 349
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
forma la onda P, pero la relación onda P-complejo la vía de conducción normal entre ambas (haz de
Lectura rápida QRS no cambia. El bloqueo sinoauricular de pri- Bachmann), lo que origina una onda P más larga
mer grado no puede detectarse con el ECG de de lo normal y bimodal. Se observa en ausencia
superficie, pero en el bloqueo de tercer grado no se de crecimiento auricular izquierdo (pericarditis,
produce despolarización auricular y, en consecuen- infarto agudo), pero el retraso de la conducción
cia, en el ECG se observa una pausa seguida de auricular es el principal responsable de la morfo-
un complejo de escape. El bloqueo sinoauricular logía de crecimiento auricular izquierdo, que es
de segundo grado puede ser de tipo Wenckebach indistinguible. En el bloqueo de tercer grado, el es-
(Mobitz I) o Mobitz II (como en la unión AV). tímulo queda completamente bloqueado en el haz
El bloqueo AV congénito
puede ir asociado a
En el de tipo Wenckebach, el retraso de la con- de Bachmann, lo que provoca disociación auricular
cardiopatías en un 25-50% ducción, que es progresivo, es cada vez más corto, (excepcionalmente) o, más a menudo, despolariza-
(L-TGA, ventrículo único, hasta que el estímulo sinusal queda bloqueado. ción auricular izquierda retrógrada caudocraneal.
isomerismos o síndromes Puede ser tipo 3 × 2 o 4 × 3. En el bloqueo sinoau-
poliesplénicos). Puede ricular de tipo Mobitz II aparece bruscamente una Bloqueo auriculoventricular
ser por malformación
del tejido de conducción
pausa. Si el bloqueo es de tipo 2 × 1 y constante, Se observa en 1/20.000 nacidos vivos. Pue-
cardíaco a nivel del nodo origina una bradicardia doble al ritmo previo. Ante de ser congénita5,6 o también adquirida por
AV o por destrucción del una situación de este tipo, para diferenciar esta bra- diferentes causas: cirugía de las cardiopatías
mismo por enfermedades dicardia de la que se produce por disminución del (defecto del septo AV o comunicación inter-
autoinmunes o automatismo se practica ejercicio: si la frecuencia ventricular, es decir, cercanas al nodo AV),
colagenosis (60-70%) que
producen anticuerpos
cardíaca se acelera progresivamente con el ejercicio por infecciones como miocarditis viral o enfer-
como lupus eritematoso se trata de disminución del automatismo, mientras medad de Lyme, o secundario a ablación. Se
sistémico, síndrome de que en la bradicardia por bloqueo sinoauricular 2 clasifican según su gravedad en bloqueo AV de
Sjögren, dermatomiositis o × 1 el cambio de la frecuencia suele ser brusco, ya primer grado, de segundo grado (fijo, variable
artritis reumatoide. que coincide casi con el momento en que desapa- o avanzado) o de tercer grado o completo:
Taquicardia sinusal:
rece el bloqueo, como consecuencia de la actividad
ritmo sinusal pero con física. No suele requerir tratamiento, salvo que se 1. Bloqueo AV de primer grado: es un retraso
frecuencia mayor de lo produzcan bradicardias importantes que sean sin- en la conducción del impulso a su paso por el
normal para la edad. Es tomáticas en las que se implantará un marcapasos. nodo AV, más allá de los límites de lo que se
debido al aumento del considera normal para la edad del paciente y
automatismo por aumento
del tono simpático. El
Bloqueo auricular la frecuencia cardíaca (tabla 3). Todos los im-
tratamiento es el de la En el trastorno de conducción entre la aurícula pulsos son conducidos. Se puede observar en
causa subyacente. derecha y la izquierda. En el bloqueo de primer hipotiroidismo, hipopotasemia, en determi-
grado se produce una conducción lenta del estí- nadas cardiopatías (enfermedad de Ebstein,
mulo entre la aurícula derecha y la izquierda por drenaje venoso anómalo, transposición de las
Tabla 3. Valores normales del intervalo PR para la edad según frecuencia cardíaca
Frecuencia 0-1 1-6 6 meses- 1-3 3-8 8-12 12-16 Adultos
cardíaca meses meses 1 año años años años años
< 60 0,16 0,16 0,17
(0,18) (0,19) (0,21)
60-80 0,15 0,15 0,15 0,16
(0,17) (0,17) (0,18) (0,21)
80-100 0,10 0,14 0,15 0,15 0,15
(0,12) (0,16) (0,16) (0,17) (0,20)
100-120 0,10 (0,15) 0,13 0,14 0,15 0,15
(0,12) (0,16) (0,15) (0,16) (0,19)
120-140 0,10 0,11 0,11 0,12 0,13 0,14 0,15
(0,11) (0,14) (0,14) (0,14) (0,15) (0,15) (0,18)
140-160 0,09 0,10 0,11 0,11 0,12 (0,17)
(0,11) (0,13) (0,13) (0,14) (0,14)
160-180 0,10 0,10 0,10 0,10
(0,11) (0,12) (0,12) (0,12)
> 180 0,09 0,09 0,10
(0,11) (0,11)
Tomada de Park MK, Guntheroth WG. How to Read Pediatric ECGs. 4th edition. Philadelphia: Mosby; 2006.
350 An Pediatr Contin. 2011;9(6):347-57
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
grandes arterias, comunicación interauricular). ninguna onda P. La frecuencia de las ondas P y
También puede observarse en niños sanos y de los complejos QRS no guarda relación entre Lectura rápida
en deportistas. No suele tener repercusión clí- sí. Las aurículas suelen ir a una frecuencia su-
nica y es raro que precisen tratamiento. perior. Por ello la localización de las ondas P es
arbitraria, antes o después del complejo QRS,
2. Bloqueo AV de segundo grado: puede ser o dentro del mismo en la onda T. La morfo-
de 2 tipos: logía del complejo QRS puede variar según
donde se origine el estímulo o ritmo de escape.
– Mobitz I o con fenómeno Wenckebach, Si es en el nodo AV será probablemente estre-
Taquicardia auricular
donde se alarga progresivamente el intervalo cho y se origina en zonas más distales será más ectópica: se caracteriza
PR hasta que una onda P no conduce, es decir, ancho similar a la de un bloqueo de rama. por ondas P diferentes
no se sigue de complejo QRS. Puede ocurrir La sintomatología dependerá la frecuencia de las sinusales
en sujetos sanos, con aumento del tono vagal o del ritmo de escape. Puede ser asintomático, seguidas por complejos
durante el sueño. No suelen tener repercusión mareos, síncopes o crisis de Stokes-Adams o QRS estrechos a una
frecuencia elevada para
clínica ni progresar a bloqueo de tercer grado. incluso asistolia. la edad del niño.
Tampoco suelen requerir tratamiento. Las causas pueden ser:
– Mobitz II: se produce cuando de forma súbita Flutter auricular: se
una onda P no conduce, siendo el intervalo PR – Congénitas: asociado a cardiopatías en un caracteriza por una
anterior y posterior constante. Es frecuente que 25-50% (transposición corregida de los grandes frecuencia auricular
a 300 lat./min, con
exista una cardiopatía subyacente o enfermedad vasos [L-TGA], ventrículo único, isomerismos morfología de onda P
degenerativa. Puede ser: fijo, cuando determi- o síndromes poliesplénicos). Puede ser por mal- «en dientes de sierra»
nado número de complejos existe una onda P formación del tejido de conducción cardíaca del (ondas F). Los complejos
que se bloquea; variable, cuando la frecuencia del nodo AV, o por destrucción del mismo secun- QRS son normales. Son
bloqueo de la onda P es irregular, y avanzado, daria a enfermedades autoinmunes o colageno- frecuentes en el período
neonatal, en niños con
cuando hay 2 o más ondas P no conducidas, ori- sis (60-70%) que producen anticuerpos como un corazón sano. Se
ginando una pausa importante con disminución son: lupus eritematoso sistémico, síndrome de deben a una reentrada
de la frecuencia cardíaca. Esta es la de peor pro- Sjögren, dermatomiositis o artritis reumatoide7. dentro de la aurícula
nóstico y es muy frecuente que evolucionen. Los Los anticuerpos maternos pasan por vía placen- en ocasiones debido
síntomas son síncope, mareos, etc. El tratamiento taria al feto, dirigiéndose al nodo AV y al tejido a cicatrices de cirugía,
en la hipocalcemia e
definitivo es el implante de un marcapasos. de conducción produciendo inflamación, fibro- hipopotasemia en el
sis y destrucción del mismo alterando de forma recién nacido y en las
3. Bloqueo AV de tercer grado o completo: irreversible su correcto funcionamiento. La po- intoxicaciones por digital
ningún estímulo originado en las aurículas es sitivización de los anticuerpos y la aparición de y por tirotoxicosis.
conducido a los ventrículos. No se conduce criterios clínicos de enfermedad conjuntiva ma-
Bloqueo auricular
Bloqueo senoauricular (entre aurícula derecha
(entre el seno y las aurículas) Haz de y aurícula izquierda)
Bachmann
Nodo sinusal Rama izquierda
del haz de His
Haz internodal
anterior
X Bloqueo
X auriculo-
ventricular
Haz internodal
medio X
Haz internodal
X Bloqueo
posterior ventricular
Nodo Red de Purkinje
auriculoventricular Rama derecha
del haz de His
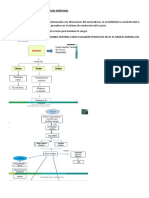
Figura 1. Sistema de Conducción. Tipos de bloqueos.
An Pediatr Contin. 2011;9(6):347-57 351
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
terna pueden ocurrir años después del nacimien- Indicación clase I: indicado
Lectura rápida to de un feto afectado. Es importante en estos 1. Bloqueo AV de segundo grado avanzado o
casos el diagnóstico prenatal. Puede producir en tercer grado con bradicardia sintomática, dis-
algunos casos insuficiencia cardíaca intrauterina, función ventricular que origina insuficiencia
sufrimiento fetal o incluso la muerte8,9. cardíaca o bajo gasto (nivel de evidencia C).
– Posquirúrgicas. 2. Bloqueo AV postoperatorio de segundo
– Infecciosa: fiebre reumática, miocarditis grado avanzado o tercer grado, que persiste
viral, enfermedad de Lyme, difteria, rubéola, más de 7 días o que no se prevé que se resuel-
enfermedad de Chagas, virus de la inmuno- va (nivel de evidencia B, C).
Taquicardia nodal o
ectópica de la unión:
deficiencia humana, otras. 3. Bloqueo AV congénito de tercer grado
taquicardia con QRS – Asociada a enfermedades musculares: dis- con QRS ancho, ritmo de escape ventricular,
estrechos, a frecuencias trofia muscular de Duchenne, distrofia mio- extrasistolia ventricular compleja o disfunción
elevadas hasta 180 lat./ tónica, distrofia muscular de Emery-Dreifuss, ventricular (nivel de evidencia B).
min o más, donde puede síndrome de Kearns-Sayre. 4. Bloqueo AV congénito de tercer grado en
haber disociación AV. La
causa es por un aumento
4. Bloqueo ventricular: el retraso de la conducción lactantes (menores de un año), con ritmos
del automatismo, con se localiza en algún lugar del sistema de conduc- ventriculares menores de 50-55 lat./min, o
fenómeno de enfriamiento ción intraventricular. Existen 4 fascículos de con- asociado a cardiopatía congénita con ritmo
y calentamiento. Puede ducción intraventricular (rama derecha, tronco ventricular menor de 70 lat./min (nivel de
ser congénita o adquirida de la rama izquierda y divisiones superoanterior evidencia B, C).
por intoxicación digitálica
o lo más frecuente en
y posteroinferior); el bloqueo puede ubicarse en 5. Taquicardia ventricular sostenida, secun-
el postoperatorio de cualquiera de ellas. Cuando el retraso de la con- daria a pausas, con o sin síndrome de QT
cirugías de cardiopatías ducción afecta a la rama derecha o al tronco de la prolongado, en la que se ha demostrado la
congénitas. Puede causar rama izquierda se origina un bloqueo ventricular eficacia de la estimulación con marcapasos
taquimiocardiopatía y derecho o izquierdo con retraso de la despolariza- (nivel de evidencia B).
disfunción ventricular. El
tratamiento de elección
ción global del ventrículo respectivo. 6. Disfunción del nodo sinusal con bradicar-
es la amiodarona que Las repercusiones electrocardiográficas de es- dia sintomática, incluyendo pausas significa-
frena el automatismo tos 2 tipos de bloqueo presentan unas caracte- tivas. Cuando existen síntomas por incompe-
o betabloqueantes y rísticas comunes, que son las siguientes: tencia cronotrópica (nivel de evidencia C).
digoxina para frenar la
respuesta ventricular.
a) El diagnóstico se basa exclusivamente en Indicación clase II (a): razonable
cambios en la morfología del complejo QRS, 1. Síndrome de bradicardia-taquicardia que
más visibles en las derivaciones del plano hori- precise tratamiento con antiarrítmicos a lar-
zontal (V1 y V6). go plazo, cuando otras opciones terapéuticas
b) En los bloqueos de tercer grado, la dura- como la ablación no son posibles (nivel de
ción del complejo QRS es de 0,12 s o más y evidencia C).
pueden observarse unas muescas en el com- 2. Bloqueo AV congénito en niños mayores
plejo QRS que se oponen a la onda T. de un año, con ritmo de escape menor de 50
c) La activación del ventrículo bloqueado (de- lat./min, pausas bruscas en la frecuencia ven-
recho o izquierdo) se efectúa transeptalmente tricular (doble o triple que el ciclo cardíaco de
desde el ventrículo contralateral. base) o síntomas por incompetencia cronotró-
pica (nivel de evidencia B).
Cualquier tipo de bloqueo ventricular puede 3. Síndrome de QT largo prolongado con
verse asociado a la mayoría de las cardiopatías, bloqueo AV de segundo grado o de tercer
aunque con ciertas preferencias. El bloqueo grado (nivel de evidencia B).
ventricular derecho suele acompañar a tras- 4. Bradicardia sinusal asintomática en un niño
tornos que afectan al ventrículo derecho, y los con cardiopatía congénita compleja con fre-
otros 3 a cardiopatías izquierdas. cuencia cardíaca en reposo menor de 40 lat./
min o con pausas mayores de 3 s en el ritmo
ventricular (nivel de evidencia C).
Indicaciones de 5. Bradicardia sinusal o pérdida de sincronía
marcapasos en AV en niños con cardiopatía congénita que
ocasionan afectación hemodinámica.
pacientes pediátricos
y cardiopatías Indicación clase II (b): puede considerarse
1. Bloqueo AV de tercer grado postoperatorio
congénitas con posterior recuperación a ritmo sinusal
pero con bloqueo bifascular residual (nivel de
A continuación se señalan las principales in- evidencia C).
dicaciones de marcapasos en los pacientes 2. Bloqueo AV de tercer grado congénito, en
pediátricos y con cardiopatías congénitas10-12: neonatos, lactantes y niños, sin síntomas, con
352 An Pediatr Contin. 2011;9(6):347-57
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
ritmo de escape aceptable, complejos QRS aurícula. Se observa una P anormal seguida
estrechos y función de ventrículo izquierdo de un complejo QRS. En ocasiones no va Lectura rápida
normal (nivel de evidencia B). seguida de QRS, es decir, es no conducida y
3. Bradicardia sinusal asintomática en el ado- se diferencia del bloqueo en que la aparición
lescente con cardiopatía congénita y frecuencia de la onda P es prematura, luego el intervalo
cardíaca en reposo menor de 35 lat./min con P-P´ es más breve que el P-P del bloqueo que
pausas mayores de 3 s (nivel de evidencia C). se mantiene constante. No suele haber pausa
compensadora. Son muy frecuentes, aparecen
Indicación clase III: no indicado en niños sanos, en postoperatorios o en la
La taquicardia por
1. Bloqueo AV postoperatorio transitorio con intoxicación digitálica. No tienen repercusión reentrada nodal es la
recuperación de la conducción normal antes hemodinámica. causa más frecuente
de 7 días (nivel de evidencia B). – Marcapasos auricular migratorio: se ca- de taquicardia
2. Bloqueo bifascicular postoperatorio asin- racteriza por cambios en la morfología de la supraventricular
tomático, con o sin bloqueo AV de primer onda P, 2 o más, y en los intervalos PR. El paroxística. Es un
mecanismo de reentrada
grado (nivel de evidencia C). complejo QRS es normal. Se manifiesta en por tener una doble vía
3. Bloqueo AV de segundo grado tipo I asin- niños sanos. Es el resultado del cambio gra- intranodal. Las 2 vías
tomático (nivel de evidencia C). dual en el sitio de formación del impulso en tienen propiedades de
4. Bradicardia sinusal asintomática en adoles- distintos lugares de las aurículas. Es benigno. conducción diferentes
centes: intervalo RR máximo menor de 3 s y No precisa tratamiento. Normalmente con el con períodos refractarios
diferentes, una lenta y
frecuencia cardíaca mínima igual o mayor de ejercicio desaparece y vemos ondas P origina- otra rápida.
40 lat./min (nivel de evidencia C). das en el nodo sinusal13.
– Taquicardia auricular ectópica: se carac-
teriza por ondas P diferentes de las sinu-
Taquiarritmias sales seguidos por complejos QRS estre-
chos (salvo que exista una conducción con
Se definen como una frecuencia cardíaca ma- aberrancia) a una frecuencia elevada para
yor que el límite de lo normal para la edad la edad del niño. Cuando el foco ectópico
del paciente. Pueden ser supraventriculares o se encuentra cerca del nodo sinusal puede
ventriculares. Las supraventriculares se divi- ser indistinguible y tener el mismo eje.
den en: nodo sinusal, auriculares y nodo AV. Pueden tener frecuencias de 250 lat./min,
que suelen ser variables. No aparecen de
Taquicardias supraventriculares forma brusca. Tiene lo que se denominan
fenómenos de calentamiento y enfriamien-
Nodo sinusal to (aumento y descensos progresivos de la
Puede ser: frecuencia cardíaca, lo que nos sirve a para
– Taquicardia sinusal: ritmo sinusal pero con diferenciarla de la taquicardia supraventri-
frecuencia mayor de lo normal para la edad. cular paroxística donde el inicio y el cese es
Es debido al aumento del automatismo por brusco). La causa se debe a un aumento del
aumento del tono simpático (estrés, dolor, automatismo de un foco auricular. La ma-
anemia, fiebre, hipovolemia, hipoxia). El tra- yoría son de causa idiopática sin cardiopatía
tamiento es el de la causa subyacente. estructural. Otras causas son secundarias a
– Arritmia sinusal: ritmo sinusal con variacio- miocarditis, miocardiopatía crónica, dilata-
nes de la frecuencia cardíaca que se producen ción auricular, tumores auriculares o secun-
durante el ciclo respiratorio. La frecuencia dario a cirugías. Puede ser incesante, fre-
cardíaca aumenta con la inspiración y dismi- cuente en los neonatos, cuando se mantiene
nuye con la espiración. Es benigno y no tiene la taquicardia más del 90% del tiempo.
ninguna repercusión. Cuando alcanza frecuencias elevadas o es muy
frecuente puede desarrollar taquimiocardiopa-
Taquicardias auriculares tía con dilatación ventricular y disfunción sis-
El impulso se origina en algún lugar de la tólica originando insuficiencia cardíaca. Tiene
aurícula diferente del nodo sinusal. Esto se poca respuesta al tratamiento y a la cardiover-
traduce en ondas P diferentes de las ondas P sión. No responden a la adenosina. Uno de los
originadas en el nodo sinusal. Varían en mor- objetivos es el control de la frecuencia cardíaca
fología y en el eje. Puede haber más ondas P con betabloqueantes, digoxina y en casos de
que complejos QRS. Pueden ser por aumento urgencia con amiodarona intravenosa suele
del automatismo de un foco o por reentradas haber buena respuesta. A largo plazo pueden
o cortocircuitos dentro de la aurícula. ser útiles otros como la flecainida, sotalol o
amiodarona14. El tratamiento de elección es la
– Extrasístoles auriculares: son latidos ade- ablación con radiofrecuencia del foco ectópico
lantados originados en cualquier parte de la eficaz en casi un 90% de los casos.
An Pediatr Contin. 2011;9(6):347-57 353
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
– Taquicardia auricular multifocal: similar tabilidad hemodinámica por reducción del
Lectura rápida a la anterior pero producida por múltiples gasto cardíaco. El tratamiento es similar al
focos de activación que se aprecian por on- del flutter. Intentar revertir a ritmo sinusal
das P de al menos 3 morfologías diferentes. con cardioversión eléctrica sincronizada en
Puede deberse a infecciones o enfermedades los inestables o programada cuando es más
de depósito. El tratamiento es la enferme- de 48 h previa anticoagulación durante 3
dad de base. También puede controlarse la semanas. Control de la frecuencia ventricu-
frecuencia cardíaca igual que en el apartado lar con propranolol, verapamilo, digoxina,
anterior. A veces hay que asociar 2 o más flecainida o amiodarona.
El síndrome de Wolff-
Parkinson-White tiene una
fármacos.
incidencia de 1-2/1.000. – Flutter auricular: se caracteriza por una fre- Taquicardias del nodo auriculoventricular
Hasta un 60% pueden cuencia auricular a 300 lat./min, con morfo- Son aquellas de QRS estrecho originadas en
presentar taquicardias logía de onda P «en dientes de sierra» (ondas el nodo AV. Puede existir o no onda P. Si
supraventriculares. F), la conducción ventricular puede ser 1:1, esta puede estar posterior al QRS y negativa,
Es frecuente en las
cardiopatías estructurales,
2:1, 3:1, 4:1, etc. En niños es frecuente que la es decir, invertida.
hasta un 10% en la conducción pueda ser 1:1, a diferencia de los
enfermedad de Ebstein. adultos. Los complejos QRS son normales. – Extrasístoles de la unión: un complejo QRS
El ECG basal tiene un Son frecuentes en el período neonatal, en estrecho adelantado. No suele haber ondas P
PR corto y una típica niños con un corazón sano. Se deben a una o están después del QRS. La pausa compen-
onda delta que significa
que los ventrículos se
reentrada dentro de la aurícula en ocasiones sadora puede ser completa o incompleta. Es
empiezan a despolarizar debido a cicatrices de cirugía, en la hipocalce- frecuente en corazones sanos y no necesitan
antes de lo normal por la mia e hipopotasemia en el recién nacido, en la tratamiento. También puede ocurrir tras ciru-
vía accesoria, y además intoxicación por digital y por tirotoxicosis. En gías cardíacas o con toxicidad digitálica.
resulta un QRS ancho. pacientes con cirugía cardíaca y que presentan – Taquicardia nodal o ectópica de unión (jun-
un flutter puede deberse a una reentrada en la cional ectopic tachycardia, JET): taquicardia
zona de la cicatriz de la auriculotomía. Cuan- con QRS estrechos, a frecuencias elevadas
do la respuesta ventricular es rápida y ocasio- hasta 180 lat./min o más, donde puede haber
na inestabilidad hemodinámica el tratamien- disociación AV. La causa es por un aumento
to es la cardioversión eléctrica sincronizada. del automatismo, con fenómeno de enfria-
Puede cursar con síncope, dolor torácico o miento y calentamiento. Puede ser congé-
presíncopes. nita por degeneración hamartomatosa del
No existe respuesta a la adenosina pero en nodo AV, que tiene una alta mortalidad o
ocasiones sirve para el diagnóstico porque adquirida por intoxicación digitálica o lo más
permite visualizar la línea de base con las on- frecuente en el postoperatorio de cirugías de
das de sierra. Se puede intentar tratamiento cardiopatías congénitas. Puede causar taqui-
farmacológico con flecainida, propafenona, miocardiopatía y disfunción ventricular. No
sotalol o amiodarona. En los casos postopera- responde al ATP o antagonistas del calcio.
torios con marcapasos puede intentarse la so- El tratamiento de elección es la amiodarona
breestimulación auricular a una frecuencia su- que frena el automatismo o betabloqueantes
perior a la auricular. Si se prolonga más de 48 y digoxina para frenar la respuesta ventricular.
h existe indicación de anticoagulación. Debe- En los postoperatorios también pueden ceder
rán descartarse trombos auriculares mediante enfriando al paciente, y si tiene cable auricular
ecocardiografía transesofágica. Se retrasa la con sobreestimulación también pueden rever-
cardioversión 3 semanas. Debe considerarse tir; estas suelen ser transitorias.
el tratamiento definitivo con radiofrecuencia – Taquicardia incesante de la unión AV:
en los casos resistentes. también llamada de Coumel o reciprocante
– Fibrilación auricular: es más rara en ni- de la unión AV. Es de QRS estrecho con
ños. Se caracteriza por una frecuencia au- frecuencias que alcanzan 200 lat./min. Tiene
ricular muy rápida 350-600 lat./min. Con un mecanismo de reentrada mediado por
una respuesta ventricular irregular. Puede una vía accesoria localizado en la región pos-
deberse a cardiopatías estructurales, con teroseptal del corazón. Suele ser incesante
dilatación de las aurículas o cardiopatías (más del 90% del tiempo en taquicardia).
reumáticas. Descartar hipertiroidismo, pe- Resistente a los antiarrítmicos. Pueden de-
ricarditis o tromboembolia pulmonar en un sarrollar taquimiocardiopatía. El tratamiento
niño previamente sano. También descartar es la ablación15.
una forma familiar de herencia autosómica – Taquicardia por reentrada nodal: es la causa
dominante ligada al cromosoma 10q21 que más frecuente de taquicardia supraventricular
debe sospecharse en un niño con fibrilación paroxística, hasta un 60% en jóvenes. Es un
sin causa aparente. Cuando la respuesta mecanismo de reentrada por tener una doble
ventricular es rápida puede ocasionar ines- vía intranodal. Las 2 vías tienen propiedades
354 An Pediatr Contin. 2011;9(6):347-57
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
de conducción diferentes con períodos re- (ECG normal). Se debe a la persistencia de
fractarios diferentes, una lenta y otra rápida. fibras musculares ectópicas en algún lugar de Lectura rápida
Se inicia con extrasístole auricular que se la unión AV, cuando en condiciones debe
conduce por la vía lenta que tiene un perío- haber un tracto fibroadiposo con tejido sin
do refractario más corto y ya está lista para propiedades de conducción. Este además con-
poder conducir de nuevo (no así la otra) y duce mucho más rápidamente por no tener el
cuando llega al final se encuentra que la vía «freno» del nodo AV. Tiene una incidencia
normal ya ha terminado su período refractario de 1-2/1.000. Hasta un 60% de los que pre-
y entonces el estímulo eléctrico sube por ella, sentan WPW pueden presentar taquicardias
Las extrasístoles pueden
formado un cortocircuito cerrado. Su inicio y supraventriculares. Frecuente en cardiopatías aparecer en niños sanos
cese son bruscos, y terminan con una P retró- estructurales, hasta un 10% en enfermedad y no tiene ninguna
grada no conducida. Las ondas p pueden estar de Ebstein. El ECG basal tiene un PR corto trascendencia, sobre todo
incluidas en el QRS y no verse o ver lo que se y una típica onda delta que significa que los si estas desaparecen
conoce como una seudo-r´ en V1 al final del ventrículos se empiezan a despolarizar antes con el ejercicio y son
monofocales. Cuando
QRS o seudo-s´en II y aVF. Puede alcanzar de lo normal por la vía accesoria, y además se agrupan en 3 o más
hasta 250 lat./min. Su diagnóstico diferencial resulta un QRS ancho. Es típica también la se define como una
que muchas veces no es posible diferenciar es alteración de la repolarización con onda T taquicardia ventricular.
con la taquicardia supraventricular por vía ac- opuesta al QRS (fig. 2).
cesoria. Pueden ceder con maniobras vagales Pueden conducir de forma anterógrada por el
como Valsalva o con adenosina. El tratamien- nodo AV y retrógrada por la vía, en ese caso
to es con betabloqueantes, verapamilo y so- son taquicardias de QRS estrecho (ortodrómi-
talol. Si no responde puede usarse flecainida cas). Si la conducción es retrógrada por el nodo
o amiodarona. El tratamiento definitivo es la AV, será de QRS ancho (antidrómica)16.
ablación de la vía lenta intranodal, aunque al Las vías ocultas, en cambio, no presentan
estar tan cerca anatómicamente de la vía nor- preexcitación porque no pueden conducir de
mal de conducción existe el riesgo de bloqueo forma anterógrada por la vía, por lo que siem-
AV y precisar marcapasos permanente. pre serán de QRS estrecho.
– Taquicardia por reentrada por vía accesoria: Igual que las otras de reentrada el inicio y cese
es la más frecuente en neonatos y lactantes: es brusco, ceden con maniobras vagales y con
Puede ser por síndrome de Wolff-Parkinson- adenosina. Fármacos a los que responden son:
White con fenómeno de preexcitación en betabloqueantes, verapamilo o flecainida. Si hay
el ECG de base o por vía accesoria oculta preexcitación están contraindicados digoxina y
Figura 2. Síndrome de WPW. PR corto. Onda delta. QRS ancho. Alteraciones de la repolarización.
An Pediatr Contin. 2011;9(6):347-57 355
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
verapamilo y usar flecainida como primera op- co, mareos, incluso síncope. Si se mantiene en
Lectura rápida ción. El tratamiento definitivo es la ablación17,18. el tiempo puede degenerar en una fibrilación
ventricular y parada cardíaca. Es importante
Taquicardias ventriculares investigar antecedentes familiares de muerte
Son taquicardias originadas en el ventrículo súbita. Se relaciona con diferentes enfermeda-
que se caracterizan por tener complejos QRS des: cardiopatías congénitas, miocardiopatías
anchos (más de 120 ms), ondas T en direc- (hipertrófica, dilatada, displasia arritmogénica
ción opuesta al QRS y disociación con las del ventrículo derecho), canalopatías (sín-
ondas P, que si son visibles, están distribuidas drome de Brugada, síndrome de QT largo,
Se originan en una zona
distal al haz de His, por
de forma aleatoria. síndrome de QT corto), asociado a tumores,
eso son de QRS ancho. fármacos que pueden alargar el QT, entre
Pueden ser monomorfas Extrasístole ventricular ellos los propios antiarrítmicos, por estimula-
o polimorfas, si hay Un latido adelantado, con QRS ancho y atí- ción mecánica como catéteres o secundarias a
más de 2 morfologías; pico, generalmente QRS con eje diferente del bradicardias extremas por fármacos, bloqueos
sostenidas si son más de
6 latidos o duran más de
anterior. Suele haber pausa compensadora, o disfunción sinusal20.
30 s. Los síntomas pueden aunque no siempre. Pueden ser asintomáticos El tratamiento varía dependiendo de la si-
ser diferentes según la o producir el típico «vuelco al corazón» que es tuación clínica del paciente. Si está con pulso
frecuencia cardíaca. A más la sensación del latido adelantado. Pueden ser estable sin repercusión hemodinámica pue-
frecuencia, menor gasto de diferentes tipos según como se dispongan. de tratarse con procainamida, lidocaína o
cardíaco y suele cursar
con dolor torácico, mareos
amiodarona intravenosa. Si tiene pulso pero
e incluso síncope. Si se – Bigeminismo: una extrasístole alterna con inestable, cardioversión sincronizada a 1 J/kg
mantiene en el tiempo 1 latido normal. y si no responde a 2 J/kg. Si no tiene pulso
puede degenerar en una – Trigeminismo: una extrasístole alterna con es lo que se denomina ritmo desfibrilable y se
fibrilación ventricular y 2 latidos normales. trata igual que la fibrilación ventricular, con
parada cardíaca.
– Dobletes: 2 extrasístoles seguidas. desfibrilación a 4 J/kg, activando el protocolo
– Triplete: 3 extrasístoles seguidas. Tres o de reanimación cardiopulmonar.
más extrasístoles se denominan taquicardia En algunas ocasiones también puede presen-
ventricular. tarse en niños con corazones sanos. Son de
– Monomorfas o unifocales: si las extrasístoles buen pronóstico. Pueden ser:
son de la misma morfología, mismo eje QRS. – Taquicardia ventricular del tracto de sa-
– Polimorfas o multifocales: si las extrasísto- lida de ventrículo derecho: típico QRS con
les son de 2 o más morfologías diferentes (de imagen de bloqueo de rama izquierda y eje
diferentes focos). inferior. Una vez descartada causa orgáni-
– Intercaladas: cuando aparece entre 2 latidos ca con ecocardiografía o incluso resonancia
sinusales, y no hay pausa compensadora. magnética (displasia arritmogénica de VD),
– Latidos fusionados: cuando coincide con un la respuesta al tratamiento es buena con be-
latido normal, por lo que aparece a la misma tabloqueantes o al verapamilo. El tratamiento
distancia de un latido sinusal. definitivo es la ablación del foco21,22.
– Taquicardia ventricular fascicular izquierda:
En general, las extrasístoles puede aparecer en se origina en la superficie del tabique del ven-
niños sanos y no tiene ninguna trascendencia, trículo izquierdo. Es menos frecuente que la
sobre todo si estas desaparecen con el ejercicio anterior. Existe imagen de bloqueo de rama
y son monofocales. Pueden relacionarse con derecho con eje superior izquierdo. Tiene
falso tendón de VI, prolapso leve de la válvula buen pronóstico. Responde bien a verapamilo
mitral, miocarditis. En otros casos van asocia- y diltiazem23,24.
das a cardiopatías congénitas. Es importante – Torsade de Pointes: taquicardia ventricular
descartar antecedentes de muerte súbita en la polimorfa asociada al síndrome de QT largo.
familia19. Responde muy bien al sulfato de magnesio. El
tratamiento de la enfermedad se realiza con be-
Taquicardia ventricular tabloqueanes, y/o marcapasos y/o desfibrilador.
Es rara en niños. Se define como una serie de
3 o más extrasístoles ventriculares. Se origi- Fibrilación ventricular
nan en una zona distal al haz de His, por eso Muy raro en niños. Complejos QRS anchos,
son de QRS ancho. Pueden ser monomorfas atípicos irregulares y rápidos. Puede produ-
o polimorfas, si hay más de 2 morfologías. cirse tras una taquicardia ventricular, o por
Sostenidas si son más de 6 latidos o duran fármacos o cardiopatías. Es muy importante
más de 30 s o no sostenidas si duran menos. porque genera un compromiso para la vida
Los síntomas pueden ser diferentes según la y necesita tratamiento inmediato con reani-
frecuencia cardíaca. A más frecuencia, menor mación y desfibrilación según el protocolo de
gasto cardíaco, y suele cursar con dolor toráci- reanimación cardiopulmonar25,26.
356 An Pediatr Contin. 2011;9(6):347-57
Actualización
Alteraciones del ritmo cardíaco: bradiarritmias y taquiarritmias
M.E. Garrido-Lestache Rodríguez-Monte y M. Cazzaniga Bullón
Bibliografía 14. • Dubin A. Antiarrhytmic drug therapy in the neonate.
Progr Pediatric Cardiol. 2000;11:55-63.
15. Brugada Terradellas J, Rissech Payret M, Mont Girbau L,
Fita Rodríguez G, Bartrons Casas J, Matas Avellà M, et al.
Bibliografía
Treatment of cardiac arrhythmia with radiofrequency in pe-
diatrics. An Esp Pediatr. 1998;48:385-8.
recomendada
16. • Dubin AM. Supraventricular tachycardia in children:
AV reentrant taqhcycardia (including WPW) and AV nodal
reentrant tachycardia, 2008. Uptodate Waltham, Massa- Keane JF et al. Nadas`s Pediatric
chusetts. Disponible en: http://www.uptodate.com/
••
Cardiology. 2nd edition.
17. ACC/AHA/ESC guidelines for the management Philadelphia: Saunders-
• Importante •• Muy importante of patients with supraventricular arrythmias. JACC.
2003;42:1493-531.
Elsevier; 2006. p. 477-524.
1. •Nadas`s Pediatric Cardiology. 2.a edición. Keane JF et al. 18. Almendral Garrote J, González Torrecilla E, Atienza Fernán- Libro de referencia en
Philadelphia: Saunders-Elsevier; 2006. p. 477-524. dez F, Vigil Escribano D, Arenal Maíz A. Tratamiento de los cardiología pediátrica,
2. •Park MK. Cardiología pediátrica. 5.ª edición. Barcelona: pacientes con preexcitación ventricular. Rev Esp Cardiol. actualizado en el diagnóstico
Elsevier-Masson; 2008. p. 417-57. 2004;57:859-68.
19. Song MK, Baek JS, Kwon BS, Kim GB, Bae EJ, Noh CI, et
y tratamiento de las
3. Davignon A, Rautaharju P, Boisselle E. Normal ECG arritmias, después de una
standards for infants and children. Pediatr Cardiol. 1979- al. Clinical spectrum and prognostic factors of pediatric ven-
1980;1:123-31. tricular tachycardia. Circ J. 2010;74:1951-8. larga experiencia en el
4. • Schwartz PJ, Garson A Jr, Paul T, Stramba-Badiale M,
Vetter VL, Wren C. Guidelines for the interpretation of the
20. Meyer S, Löffler G, Gortner L, Abdul-Khaliq H. Iatrogenic
ventricular tachycardia. Eur J Pediatr. 2009;168:753-5.
Hospital Infantil de Boston.
neonatal electrocardiogram. Eur Heart J. 2002;23:1329-44. 21. Fukuhara J, Sumitomo N, Nakamura T, Ichikawa R,
5. Brink PA, Ferreira A, Mooldam JC. Gene for progressive Matsumura M, Abe O, Electrophysiological characteris-
Park MK. Cardiología pediátrica.
familial heart block type I maps to chromosome 19q13. Cir- tics of idiopathic ventricular tachycardia in children. Circ J.
5.ª edición. Barcelona:
culation. 1995;91:1633. 2011;75:672-6.
Elsevier-Masson; 2008. p.
6. Comas C, Mortera C, Figueras J, Guerola M, Mulet J, Cararach V, 22. Moro Serrano C, Viana Llamas MC, Hernández Madrid
417-57.
et al. Bloqueo auriculoventricular completo congénito. Diagnóstico A. Tratamiento de las taquiarritmias por métodos no farma-
prenatal y manejo perinatal. Rev Esp Cardiol. 1997;50:498-506. cológicos: técnicas de ablación. Desfibriladores. Medicine. Libro clásico en la
7. Finkelstein Y, Alder Y, Harel L, Nussinovitch M, Youinou 2005;36:2391-2399. cardiología pediátrica, que
P. Anti-Ro(SSA) and anti-La(SSB) antibodies and complete 23. Benito Bartolomé F, Sánchez Fernández-Bernal C, Jiménez
Casso S. Incessant ventricular tachycardia associated with
aborda de forma sencilla
congenital heart block. Ann Intern Med. 1997;148:205-8.
8, Keane JF, Lock JE, Fyler DC. Cardiac arrhythmias. En: Na- myocardial hamartomas in children: long-term remission todos los tipos de taquicardia
das´ Pediatric Cardiology. 2.ª edition. Philadelphia: Saunders- after surgical treatment. Rev Esp Cardiol. 1997;50:205-7. infantil, incluyendo las
Elsevier; 2006. p. 509. 24. Benito Bartolomé F, Sánchez Fernández-Bernal C. últimas novedades en cuanto
9. Sánchez López I, Garrido-Lestache E. Bradiarritmias de Long-term outcome of verapamil-responsive incessant le- canalopatías, Brugada, QT
origen congénito: disfunción sinusal, bloqueo sinoauricular y ft ventricular tachycardia in childhood. Rev Esp Cardiol.
1998;51:252-4.
largo y otras.
bloqueo AV congénito. Medicine 2009;39:2624-2627.
10. •• Epstein AE, DiMarco JP, Ellenbogen KA, Estes 3rd
NA, Freedman RA, Gettes LS, et al. Heart Rhythm. ACC/
25. •• Hanash CR, Crosson JE. Emergency diagnosis and
management of pediatric arrhythmias. J Emerg Trauma
AHA/HRS 2008. Guidelines for device-based therapy of Shock. 2010;3:251-60.
cardiac rhythm abnormalities 2008; 5:e1-62.
11. Oter Rodríguez R, De Juan Montiel J, Roldan Pascual T,
26. • Zipes DP, Camm AJ, Borggrefe M, Buxton AE, Chait-
man B, Fromer M, et al. Guías de Práctica Clínica del
Bardají Ruiz A, Molinero de Miguel E. Guías de práctica clí- ACC/AHA/ESC 2006 sobre el manejo de pacientes con
nica de la Sociedad Española de Cardiología en marcapasos. arritmias ventriculares y la prevención de la muerte cardiaca
Rev Esp Cardiol. 2000;53:947-66. súbita. Rev Esp Cardiol. 2006;59:1328.e1-e51.
12. •• Hernández Madrid A, Matía Francés R, Moro Serra-
no C. Protocolo de indicaciones de marcapasos. Medicine
27. Ladusans EJ. Diagnosis, evaluation and treatment of cardiac
arrhythmias. Paed Child Health. 2008;19:30-6.
2009;39:2653-6. 28. Sanquella Brugada G, Brugada Terradellas J. Evaluación y
13. Biondi EA. Focus on diagnosis: cardiac arrhythmias in chil- manejo del niño con arritmia. Arritmias manejo práctico.
dren. Pediatr Rev. 2010;31:375-9. Madrid: Sociedad Española de Cardiología; 2007. p. 621-33.
An Pediatr Contin. 2011;9(6):347-57 357
También podría gustarte
- ArritmiasDocumento50 páginasArritmiasMaría José Rojas AcostaAún no hay calificaciones
- Pasta Matizante Ub 100 EsDocumento20 páginasPasta Matizante Ub 100 EseslysaAún no hay calificaciones
- Maquina Desgranadora de MaizDocumento21 páginasMaquina Desgranadora de MaizCristhian Hugo Serna RodasAún no hay calificaciones
- Arritmias Lectura RapidaDocumento11 páginasArritmias Lectura RapidaEdith VazquezAún no hay calificaciones
- SincopeDocumento12 páginasSincopeMarina Del Valle González Rausseo50% (2)
- Arritmias 2023Documento11 páginasArritmias 2023cmansillagrothAún no hay calificaciones
- Manejo Urgente de Bradiarritmias y Taquiarritmias SintomaticasDocumento11 páginasManejo Urgente de Bradiarritmias y Taquiarritmias Sintomaticasarely patiñoAún no hay calificaciones
- ARRITMIASDocumento28 páginasARRITMIASalexacabrera9Aún no hay calificaciones
- Caso 6Documento24 páginasCaso 6paugn93Aún no hay calificaciones
- Arritmias cardiacas: clasificación, causas y síntomasDocumento24 páginasArritmias cardiacas: clasificación, causas y síntomasQueverga2009100% (1)
- Guía Clínica de BradiarritmiasDocumento24 páginasGuía Clínica de BradiarritmiasyamiliAún no hay calificaciones
- Arritmias cardiacas: tipos, causas y tratamientoDocumento25 páginasArritmias cardiacas: tipos, causas y tratamientoMartinez Herrera Vicente100% (1)
- Arritmias SVDocumento6 páginasArritmias SVMaii PazAún no hay calificaciones
- Farmacología Tipos de ArritmiasDocumento10 páginasFarmacología Tipos de ArritmiasMaria Rosa JusainoAún no hay calificaciones
- Cardiologia Vademecum CompletoDocumento87 páginasCardiologia Vademecum CompletoYasmin Noemi Ramos Rojas de VargasAún no hay calificaciones
- Modulo 1Documento21 páginasModulo 1Lilian Steffy PerdomoAún no hay calificaciones
- 02.12. Fibrilacion AuricularDocumento3 páginas02.12. Fibrilacion AuricularJunior PruzAún no hay calificaciones
- Arritmias SupraventricularesDocumento6 páginasArritmias SupraventricularesMario SerranoAún no hay calificaciones
- 2001 Guía para La Atención Del RN Con Arritmias PDFDocumento13 páginas2001 Guía para La Atención Del RN Con Arritmias PDFPecos BillAún no hay calificaciones
- Ecg 2Documento22 páginasEcg 2virginia coronelAún no hay calificaciones
- Electrocardiograma PatológicoDocumento53 páginasElectrocardiograma PatológicoMarcelaGodoyAún no hay calificaciones
- ARRITMIASDocumento13 páginasARRITMIASgiovannyAún no hay calificaciones
- CardiologiaDocumento33 páginasCardiologiaLuis DuránAún no hay calificaciones
- Arritmias cardiacas: causas y tiposDocumento50 páginasArritmias cardiacas: causas y tiposCarmen Juscamaita VegaAún no hay calificaciones
- Arritmias Cardiacas en Urgencias - Medicine PDFDocumento10 páginasArritmias Cardiacas en Urgencias - Medicine PDFCarla Tapia NorambuenaAún no hay calificaciones
- Clase Arritmias No LetalesDocumento28 páginasClase Arritmias No LetalesTania OrtegaAún no hay calificaciones
- Trastornos Del Ritmo y de La ConduccionDocumento46 páginasTrastornos Del Ritmo y de La ConduccionMiguel MonasterioAún no hay calificaciones
- Paciente Criticoco Con Problemas Del Sitema CardiovascularDocumento31 páginasPaciente Criticoco Con Problemas Del Sitema CardiovascularYvonne Ccopacondori AlvarezAún no hay calificaciones
- Cuidados en arritmiasDocumento54 páginasCuidados en arritmiasMiguel Angel Diaz Cañete100% (1)
- Las arritmias cardiacas: clasificación, causas y tratamientoDocumento15 páginasLas arritmias cardiacas: clasificación, causas y tratamientoARIAJAYAún no hay calificaciones
- Presentación Mi Proyecto Final Femenino Delicado Rosa y NudeDocumento53 páginasPresentación Mi Proyecto Final Femenino Delicado Rosa y NudeDaniela EspinosaAún no hay calificaciones
- Cardiologia - 4toDocumento54 páginasCardiologia - 4toMucura ImprentaAún no hay calificaciones
- 57 Disritmias CardiacasDocumento39 páginas57 Disritmias Cardiacasfernando serrano reyesAún no hay calificaciones
- Alteraciones del ritmo cardíacoDocumento17 páginasAlteraciones del ritmo cardíacoYanina PdvAún no hay calificaciones
- Arritmias Cardiacas MonografiaDocumento6 páginasArritmias Cardiacas MonografiaMar Meléndez100% (1)
- Fisiopatologia Trastornos Del Ritmo y de La Conducción CardiacaDocumento18 páginasFisiopatologia Trastornos Del Ritmo y de La Conducción CardiacaRodrigoVillarroelAún no hay calificaciones
- S113835930173972XDocumento4 páginasS113835930173972XKarla HernandezAún no hay calificaciones
- Diagnóstico y Tratamiento de Las Arritmias IndividualesDocumento25 páginasDiagnóstico y Tratamiento de Las Arritmias IndividualesRose SchulzAún no hay calificaciones
- Paro SinusalDocumento29 páginasParo SinusalULISES GARCIA RODRIGUEZ100% (1)
- Clase Taquiarritmias CardiacasDocumento71 páginasClase Taquiarritmias CardiacasLarissa SeabraAún no hay calificaciones
- Arritmias en Pediatria 2020Documento42 páginasArritmias en Pediatria 2020luisnor1Aún no hay calificaciones
- ARRITMIASDocumento44 páginasARRITMIASLucila EscurraAún no hay calificaciones
- Semana 9Documento20 páginasSemana 9Christone Sukali KatemaAún no hay calificaciones
- Sincope y Muerte Subita CardiacaDocumento43 páginasSincope y Muerte Subita CardiacaPaola MaldonadoAún no hay calificaciones
- ArritmiasDocumento15 páginasArritmiasRocio BueroAún no hay calificaciones
- Bloqueo y FaDocumento30 páginasBloqueo y FaNathaly MolinaAún no hay calificaciones
- ECG 6 - Fibrilación y Flutter Auricular (Texto)Documento6 páginasECG 6 - Fibrilación y Flutter Auricular (Texto)nonigodoyAún no hay calificaciones
- Arritmias Cardiacas 1Documento27 páginasArritmias Cardiacas 1JessicaJimenez100% (1)
- Uregencias Unidad 2Documento53 páginasUregencias Unidad 2Fernanda InostrozaAún no hay calificaciones
- Arritmias CardiacasDocumento62 páginasArritmias CardiacasJUAN CARLOS CASAS ALIAGAAún no hay calificaciones
- 03 ArritmiasDocumento26 páginas03 ArritmiasFelipe AguileraAún no hay calificaciones
- Sincope CardiogenicoDocumento7 páginasSincope CardiogenicoKaren Lucia QuinatoaAún no hay calificaciones
- SINCOPEDocumento3 páginasSINCOPEFranz mendelevilAún no hay calificaciones
- Arritmias CardiacasDocumento20 páginasArritmias CardiacasVALERIA DELIA CALDERON MAMANI100% (2)
- Trabajo de ArritmiasDocumento34 páginasTrabajo de ArritmiasAlexander Rodriguez FabeloAún no hay calificaciones
- ENFERMEDADES CEREBROVASCULARESDocumento10 páginasENFERMEDADES CEREBROVASCULARESMarianela MartinezAún no hay calificaciones
- Arritmia CardiacaDocumento5 páginasArritmia CardiacaJuan Carlos Torres GutierrezAún no hay calificaciones
- DIGOXINADocumento6 páginasDIGOXINAStonny Becerra VillarroelAún no hay calificaciones
- Emex 6ciclo S7Documento17 páginasEmex 6ciclo S7yoselynAún no hay calificaciones
- ARRITMIAS40Documento27 páginasARRITMIAS40jose ortizAún no hay calificaciones
- ACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesDe EverandACV Accidente Cerebrovascular: Guía de actividades con ejercicios y desafíos mentalesAún no hay calificaciones
- Urgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2De EverandUrgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2Calificación: 5 de 5 estrellas5/5 (1)
- Neurotransmisores UnadDocumento2 páginasNeurotransmisores UnadmariselaAún no hay calificaciones
- Hidrología: Introducción al ciclo hidrológico y características de cuencas hidrográficasDocumento42 páginasHidrología: Introducción al ciclo hidrológico y características de cuencas hidrográficasGaby LópezAún no hay calificaciones
- Jcl-05-Hseq-36 Plan de Comunicacion HseqDocumento1 páginaJcl-05-Hseq-36 Plan de Comunicacion HseqSandra Lucia Cristancho GrismaldoAún no hay calificaciones
- Mejoramiento Del Arranque Mediante El Control 2017 PDFDocumento10 páginasMejoramiento Del Arranque Mediante El Control 2017 PDFAndrésChapoñanChinchayAún no hay calificaciones
- Ficha 02-I de Quimica-2021-I-AdissonDocumento4 páginasFicha 02-I de Quimica-2021-I-AdissonARTURO CERECEDA QUISPEAún no hay calificaciones
- Sistema Educativo Venezolano: Avances y RetosDocumento4 páginasSistema Educativo Venezolano: Avances y RetosFrancis Angiemar Guarino Perez67% (3)
- Programa de Estudios de Tecnología Médica: Silabo Internado en Terapia Física Y RehabilitaciónDocumento10 páginasPrograma de Estudios de Tecnología Médica: Silabo Internado en Terapia Física Y RehabilitaciónDenishitop Lopez JimenezAún no hay calificaciones
- Reducto ResDocumento5 páginasReducto ResDavid Tuyo ZangaAún no hay calificaciones
- REG-APR-GLO-04-43 Check List de Arnes de SeguridadDocumento3 páginasREG-APR-GLO-04-43 Check List de Arnes de SeguridadEmergencias CMKAún no hay calificaciones
- Violencia en Colombia guía CEC Juan de la SalleDocumento7 páginasViolencia en Colombia guía CEC Juan de la SallehernanAún no hay calificaciones
- HENDIDURA ESFENOIDAL: Elementos Que Pasan Por DentroDocumento2 páginasHENDIDURA ESFENOIDAL: Elementos Que Pasan Por Dentromilton72367% (3)
- Curado del Concreto GuíaDocumento16 páginasCurado del Concreto GuíaJoober Ramos100% (1)
- Costos Unitarios Agua PotableDocumento7 páginasCostos Unitarios Agua PotableFrank ZualAún no hay calificaciones
- Matriz de Peligro Le MoustacheDocumento20 páginasMatriz de Peligro Le MoustacheDaniel HinojosaAún no hay calificaciones
- Intervencion en Salud - GeneralidadesDocumento15 páginasIntervencion en Salud - GeneralidadesGénesis Andrea Villanueva ColmenarezAún no hay calificaciones
- Proyecto de InvestigaciónDocumento45 páginasProyecto de InvestigaciónMauricio Mejia L0% (1)
- Conductor profesional de busDocumento4 páginasConductor profesional de buscarlospesantzAún no hay calificaciones
- Noviembre - Quimica - 1roDocumento12 páginasNoviembre - Quimica - 1roDionne BeckAún no hay calificaciones
- IPRATROPIODocumento10 páginasIPRATROPIOJasson ValleAún no hay calificaciones
- Sófocles AntígonaDocumento16 páginasSófocles AntígonaNoraPelozoAún no hay calificaciones
- Atropina, Neostigmina y SugammadexDocumento9 páginasAtropina, Neostigmina y SugammadexAzucena RiosAún no hay calificaciones
- El Crimen Casi PerfectoDocumento4 páginasEl Crimen Casi PerfectoPili Alfaro SanchezAún no hay calificaciones
- Brochure Pala 7495Documento32 páginasBrochure Pala 7495Jair Ancelmo Villar PalominoAún no hay calificaciones
- Bof 3091Documento63 páginasBof 3091Mutante MutanteAún no hay calificaciones
- Cuestionario Fire Principios Básicos-Jason ChavezDocumento5 páginasCuestionario Fire Principios Básicos-Jason ChavezJason ChavezAún no hay calificaciones
- Trastornos PsicológicosDocumento3 páginasTrastornos PsicológicosFlor Omaira Diaz RinconAún no hay calificaciones
- Presentacion LombriculturaDocumento34 páginasPresentacion LombriculturaricardoAún no hay calificaciones
- Carne de Wagyu o KobeDocumento17 páginasCarne de Wagyu o KobeJonathan AliagaAún no hay calificaciones