Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Resumen de Toda La Asignatura Dermatologia
Cargado por
ALBERTO GALLEGODescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Resumen de Toda La Asignatura Dermatologia
Cargado por
ALBERTO GALLEGOCopyright:
Formatos disponibles
lOMoARcPSD|4316946
Resumen de toda la asignatura - Dermatología
Clínica de dermatología (Universidad de Guadalajara)
StuDocu no está patrocinado ni avalado por ningún colegio o universidad.
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
dermatología
Historia clínica dermatológica
Prevaloración
1. 5 datos que debe tener la ficha clínica: Nombre del paciente, fecha, no. Expediente, domicilio, edad, sexo.
2. ¿A qué se refiere con topografía? R: a la localización, extensión, predominio, y simetría de las lesiones.
3. ¿A qué se refiere con morfología? R: Descripción de las lesiones elementales: color, bordes, aspecto, número,
agrupación, evolución, demás.
4. Menciona 3 exámenes complementarios usados en dermatología: lámpara de Wood, dermoscopia, biopsia,
cultivos microbiológicos, citodiagnóstico y pruebas de parche.
5. Clasificación de las dermatosis de acuerdo a su evolución: aguda, subaguda (>6d y <15d) y crónica (>6semanas).
Condiciones ideales para el examen cutáneo
Buena iluminación
Paciente desvestido con tan sólo una camisola fácil de retirar
El paciente se retirará ropa, accesorios, maquillaje.
Mesa de exploración adecuada
Temperatura agradable
Contar con un lavamanos y jabón
Presencia de un acompañante
Herramientas para realizar el examen
Buena visión
Adecuada iluminación
Lupa o dermatoscopio
Compresas con alcohol para eliminar escamas o secreción
Guantes
Regla
Bisturí para raspar una lesión o practicar una incisión
Camara fotográfica
Lámpara de Wood (poner relieve en cambios pigmentarios leves)
Historia clínica dermatológica
Orden
Ficha clínica Exploración física Interrogatorio
DERMATOLOGÍA 1
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
HC dermatológica
Nombre, # de expediente, Edad, sexo, edo. civil, ocupación, lugar de origen, residencia,
Ficha de identificación
domicilio, fecha, nombre del médico
Localizada
Extensión: localizada (1 segmento), diseminada (>1 segmento), generalizada (todos los
segmentos). Segmentos: cabeza, tronco, extremidades superiores e inferiores.
Topografía Zonas en las que predomina: segmentos, regiones expuestas/cubiertas, caras
internas/externas.
Simetría/asimetría.
Localizaciones especiales.
Aspecto monomorfo o polimorfo (>1 lesión elemental).
Lesiones elementales: enumeración, descripción, tamaño, forma, agrupación, color,
limites, superficie.
Morfología Forma: anular (anillo), cartográfica (mapa), gutata (aspecto de gota), esféricas (quiste),
lentigo (lenteja), numular (moneda), pediculada, tiro al blanco (circulo dentro de otro
circulo), zosteniforme (siguiendo un trayecto dermatómico).
Evolución: según la observación y no lo que el paciente diga.
Aguda, Subaguda, Crónica.
Evolución aparente
Regular o irregular (diferente estado entre las lesiones).
Síntomas Prurito, ardor, dolor, resequedad, mal olor.
Piel cabelluda, pelo, cejas, pestañas, uñas, mucosas, ganglios, sensibilidad dolorosa,
Anexos cutáneos.
térmica, alteración tróficas en piel, músculos y huesos.
Comprobación de enfermedades y resultados de laboratorio previos, circunstancias
Otros datos
importantes.
Enviado por: Una institución, otro médico o familiar.
Clase social Alta, Media, Baja.
Motivo de consulta Prurito, dolor, estética, minusvalidez, etc.
Motivo de consulta, principio y evolución de la lesión, antecedentes dermatológicos y
Interrogatorio
terapéuticos.
Dx dermatológico Sintomático, sindromático, nosológico.
presuntivo
Exámenes Laboratorio, gabinete, micología (KOH y Sabouraud), biopsia, citodiagnóstico, pruebas de
complementarios parche (hipersensibilidad), lámpara de Wood
Dx dermatológico Integral si es posible.
definitivo
Topografía
L E P R A
•localización •extensión •Predominio •Respeta áreas •Asimetría/simetría
especificas
DERMATOLOGÍA 2
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Morfología
Lesión
Número elemental
Lesión
Sintomatología
Color Agrupación secundaria
Lesión Lesión
Anexos
Forma Dimensión Temperatura
cutáneos
Superficie Bordes/limites
Líneas de Blaschko
Las líneas de Blaschko son líneas cutáneas invisibles en condiciones normales. Se manifiestan en presencia de algunas
enfermedades cutáneas o de la mucosa. Siguen una forma de "V" sobre la espalda y de espirales en forma de "S" sobre
el pecho, estómago y laterales, y ondulaciones en la cabeza. Las franjas son un tipo de mosaicismo genético. No se
corresponden a los sistemas nervioso, muscular o linfático. Las lesiones cutáneas de suelen deber a trastornos genéticos,
congénitos y algunos adquiridos. El mayor problema es la afectación de órganos internos.
Líneas de Langer
La piel, gracias a la organización de las fibras colágenas, presenta zonas donde la elasticidad normal de la piel se ejerce
con menos fuerza. Las líneas que se forman en estas zonas se denominan líneas de menor tensión de la piel o líneas de
Langer. Normalmente se corresponden con las arrugas y son perpendiculares a la contracción de los músculos de la
región.
DERMATOLOGÍA 3
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Clasificación de la piel de Fitzpatrick
TIPO DE PIEL COLOR REACTIVIDAD AL SOL
Blanco Siempre se quema, nunca se broncea.
I
Blanco Generalmente se quema, se broncea con
II dificultad.
Blanco A veces se quema levemente, se broncea
III generalmente.
Moreno Raramente se quema, se broncea muy fácilmente.
IV medio
Moreno Muy raramente se quema, se broncea con
V oscuro facilidad.
Negro No se quema, se broncea muy fácilmente.
VI
La piel
Pre-valoración
¿Cuál es la célula más abundante de la epidermis?
¿A partir de cual aminoácido se sintetiza la melanina?
¿Cómo se llaman los puentes de unión entre los queratinocitos y la
membrana basal?
Menciona 3 funciones de la piel:
¿Cuál es la composición química de la piel?
Embriogenia
Ectodermo: epidermis, folículos pilosos, glándulas sudoríparas y
sebáceas, uñas y melanocitos.
Mesodermo: dermis, tejido conjuntivo, musculo piloerector,
células de Langerhnas, vasos.
1er mes: formación de epidermis y dermis (termina 5 mes);
migración de melanocitos de la cresta neural a la piel (llegan a la
10a semana)
3er mes: uñas y pelos. Luego las glándulas
4to mes: tejido celular subcutáneo (termina 8-9 mes)
5to: pelos visibles
Anatomía
En un individuo normal la piel constituye alrededor del 6% del peso corporal y abarca aproximadamente 1.85m cuadrado.
Se compone 70% de agua, el resto son minerales, carbohidratos, lípidos (colesterol), proteínas (queratina y colágeno). La
superficie corporal tiene:
Pliegues losangicos
DERMATOLOGÍA 4
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Dermatoglifos
Anexos cutáneos: pelo, piel cabelluda y uñas.
Filamentos
Microfilamentos
Filamentos intermedios o tonofilamentos: diferenciación de queratinocitos, formación de hemidesmosomas,
desmosomas y membrana basal.
Microtubulos
Queratina: Se subdivide en los tipos del I al VI. La epidermis presenta el tipo I y II. Las ctioqueratinas existen en pares y
su alteración provoca enfermedades, por ejemplo:
K5 y K14: en células basales, epidermólisis ampollar simple.
K1 y K10: suprabasales, útiles en confirmación de carcinoma epidermoide.
K6 y K16: relacionados con epidermis hiperproliferativa, psoriasis.
Dermis
División Fibras proteínicas Sustancia fundamental
(células y
mucopolisacaridos)
• Superficial • Colágeno • Fibroblastos: producen
• Papilar media o reticular • Reticulares SF, colágeno y
• Profunda • Elásticas colagenasa
• Histiocitos
• Mastocitos, PMN,
Eosinofilos, Plasmocitos
Clasificación de las enfermedades en boca
Blanco. Blanco-amarillentas. Rojo-azules. Pigentarias. Vesiculo-ampollosas. Ulcerosas. Tumores.
Uñas: Tiene las mismas células que la epidermis, pero contiene más azufre y la descamación es más lenta.
Fisiología
Produce queratina: Se originan en queratinocitos y se compactan para producir capa cornea.
Sintetiza melanina: Eumelanina, feomelanina y melaninas mixtas, y otros pigmentos como hemoglobina,
oxihemoglobina y carotenos.
Protege contra radiaciones.
Produce sudor: Controlado por SNC. Forma sebo: Regida por productos gonadales.
Es perceptiva: Corpúsculos de Meissnes, de Krause, Pacini, Ruffini.
Tiene propiedades inmunológicas.
Ayuda a la conversión de la vitamina D
Crecimiento del pelo
1. Anógena/activa: de 2 a 5 años.
2. Catágena/transición: de 1 a 2 semanas.
3. Telógena/reposo: de 2 a 4 meses.
Lesiones elementales
Primarias Secundarias Primo-secundarias Otras lesiones
•En piel sana. •Lesiones donde ya •Evolucionan a una •Tumores,
•Cambios de había u otra neoformaciones,
coloración, enfermedad. comedones,
consistencia sólida •Primaria que fístulas e
o contenido progresa a infiltración.
líquido. secundaria.
DERMATOLOGÍA 5
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Vasodilatación, extravasiación, Enfermedades exantematicas,
Manchas alteración pigmentos, inclusión de rosácea, hematomas, melasma,
pitiriasis versicolor, vitiligo,
pigmentos carotemia, tatuajes.
Edematosas, inflamatorias, Ejemplos: urticaria,
Pápula ~5mm.
mixtas. prurigo por insectos.
<0.5cm elevación de la piel con Panadizo herpetico,
Vesícula contenido seroso. herpes zóster.
>0.5cm. Epidérmica (líquido
Ampolla cristalino, débiles), dérmica (sangre).
Quemadura 2do grado.
Halo eritematoso, tiene pus y puede Melanosis pustulosa del
Pústula no tener microorganismos. RN.
Dermo-epidermico, inflamatorio, Lepra lepromatosa
Primarias Nódulo firme, siempre deja cicatriz. nodular.
Lesión eritematosa, profundas en
Nudosidad tejido subcutáneo, dolorosa
Eritema nudoso
Lesión circunscrita, más profunda Sifilis, TB,
Goma que el nódulo, nódulo que se ulcera Esporotricosis
Acumulación de pus en epidermis y
Absceso dermis por un procesos infeccioso,
siempre se tiene que drenar.
Necrosis/gangrena Pérdida de la vitalidad de la piel. Fascitis necrosante
Lesiones elementales
Puede iniciar como pápulas, persiste,
Tumor crece y destruye.
Carcinoma basocelular.
Queratosis Aumento de la capa córnea Leucoplasia vellosa
Hiperqueratosis Aumento de grosor de la capa córnea Mezquino
Primo- Lámina córnea pequeña, desprende
Escama
secundarias piel siguiendo línea de cribaje.
Atrofia o hipertrofia, piel pierde
Esclerosis elasticidad.
Esclerodermia.
Rascado excesivo de la
Liqunificación Engrosamiento de la piel
piel.
Pérdida de continuidad de toda la piel CA espinocelular,
Úlcera (epidermis a t. subcutáneo) pioederma gangrenoso.
Costra Desecación de un líquido. Impétigo
Secundarias
Disminución en el numero y volumen
Cicatriz de la piel, atroficas o hipertroficas.
Aparece 6m después de la cicatriz
Queloide normal, pruriginoso, duro y doloroso
DERMATOLOGÍA 6
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Acné
Inflamación crónica de la unidad pilosebácea producida por la retención de sebo.
Pre-valoración
Antibiótico de elección para el acné: R: tetraciclinas (minociclina ++ efectiva).
Factores patogénicos del acné: 1) Queratinización folicular anormal (hiperqueratosis) 2) Secreción sebácea aumentada
3) Colonización bacteriana 4) Inflamación.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
++ Pubertad, hormonas andrógenas ++ Cara, frente, mejillas, dorso de la Clínico.
agrandan glándulas sebáceas nariz y mentón, puede extenderse a
DIAGNÓSTICO DIFERENCIAL
originando COMEDÓN (= queratina + cuello y tórax. De comedones
sebo + restos celulares + bacterias) cerrados o abiertos se pasa a pápulas Rosácea, foliculitis, quistes millium,
Bacterias relacionadas: y pústulas. Lesión maltratada deja sifílides, tubercúlides, dermatitis
cicatrices y tal vez hiperpigmentación perioral, elaioconiosis, elastoidosis
Staphylococcus
post-inflamatoria en personas de piel nodular con quiste y comedones.
Demodex folliculorum
más morena. Formas clínicas:
Malassezia
Propionibacterium acnés. Comedónico (no inflamatorio, dar
retinoides).
El tipo de herencia es AD.
Papulopostuloso: (inflamatorio, PB 1
+ antibiótico)
Noduloquístico
Acné fulminans urgencia
dermatológica (++ varones, súbito,
dolor, mialgias).
TRATAMIENTO ACNÉ COMEDONICO ACNÉ NODULOQUÍSTICO
Isotretinoína: dosis acumulada
mínima 120mg/kg durante tiempo
requerido para alcanzar la dosis.
Actúa sobre los 4 factores
patogénicos.
Antibiótico: cualquier tetraciclina,
(++ efectiva minociclina, - - efectiva
eritromicina). ACNÉ PAPULOPOSTULOSO ACNÉ FULMINANS
Acné fulminans: esteroides IV X 3
días, de alta con esteroides VO. Luego
retinoides.
ACNÉ CONBLOGATA ACNÉ QUELOIDEO ACNÉ QUÍSTICO
1
Peróxido de benzoilo
DERMATOLOGÍA 7
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Dermatitis seborreica
Dermatosis eritematoescamosa crónica y recurrente que afecta a niños y adultos en la piel cabelluda, cara, región
esternal e interescapular, y pliegues.
Pre-valoración
Topografía y morfología de la DS: R: piel cabelluda, cara, región esternal, interescapular y pliegues.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Multifactorial y cosmopolita. En niños: Eritema y escamas blanco- Biopsia: hiper y para-queratosis.
influencia de las hormonas maternas amarillentas, adherentes, oleosas, Para diagnóstico diferencial de DS
++ de secreción sebácea = grasosa, redondeadas, tamaño variable. facial con lupus eritematoso
aspecto eritematoso y descamación. Puede haber fisuras y placas discoide.
eccematosas. Dermatoscopia: vasos arborizantes
CLASIFICACIÓN
atípicos.
Del niño, del adulto, infección Otros estudios: complemento,
sistémica por P. ovale, DS en SIDA. globulinas, linfocitos T y B, cultivo o
tinción Parker azul, PAS, negro
clorazol para Malassezia.
TRATAMIENTO DIAGNÓSTICO DIFERENCIAL DS FACIAL
Adultos: No curación permanente. Dermatitis atópica, tiñas de la
Disminuye >50 años por ↓ producción cabeza, piel lampiña, candidosis,
de sebo. Jabones no muy alcalinos o dermatitis zona del pañal, psoriasis,
sustitutos. Eliminar medicamentos lupus eritematoso discoide,
innecesarios. ↓ ingesta de alcohol. fotosensibilización, pitiriasis rosada y
Tópico: ácido salicílico o azufre, versicolor, eritrasma, eritrodermias,
azoles, alquitrán de hulla, disulfuro de enfermedad de Darier, histiocitosis X
selenio. de Letterer-Siwe.
Inmunomoduladores: tacrolimus y
pimecrolimus.
En niños: crema de clioquilol o
ketoconazol.
CORONA SEBORREÍCA COSTRA DE LECHE PITIRIASIS CAPITIS
DERMATOLOGÍA 8
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Descamación blanquecina con prurito leve en piel
Pitiriasis capitis cabelluda.
corona seborreica, en piel cabelluda, cejas, y
Pitiriasis esteatoide pliegues nasogeniano. Eritema, escamas grasosas
amarillo sucio con costras y exudado.
Aletas nasales, pliegues nasogenianos y mejillas.
DS facial Alas de mariposa, eritema, desmanción fina,
fisuras, tapones foliculares.
Borde libre de parpados, eritema, descamación,
DS del adulto Blefaritis marginal orzuelos y pérdida parcial de pestañas.
DS de barba, bigote y Enrojecimiento profundo difuso y escamas
pubis relacionados con pústulas foliculares
Eccemátides seborreicas Varones >20 años.
Adultos >40-50 años y adolescentes obesos.
Axilas, ingles, pliegues inframamarios, obligo,
DS intertriginosa región anogenital. Fisuras, eritema e inflmación
con escamas grasosas.
Clasificación
Hiperpalasia de glándulas sebaceas en nariz,
Costra de leche placas escamosas, oleosas en cabeza y parte
media de pecho.
3-4 semana de vida, primero en piel cabelluda y
lugo a cara, puede diseminarse. Eritema y
DS infantil escamas blanco -amarilletas, adherentes, oleosas,
redondeadas; posibles fisuras y placas
eccematosas.
DS del niño
Seudotiña amiantácea de Escamas y costras estratificadas blanquecinas -
grisaceas en piel cabelluda, al levantarse son
Alibert húmedas
Herencia AR, subita, piel cabelluda y pliegues,
Eritrodermia descamativa evoluciona a eritema intenso y descamación
profusa, muy notoria en cara. Relación con
de Leiner-Moussos candidosis de pliegues, diarrea e infecciones por
gram -. Deficiencia de C5, puede llevar a muerte.
RN en cuidados intensivos con nutrición parenteral
Infección sistémica lipidica por cateter venoso. Fiebre, ataque al edo.
por P. ovale general y manifestaciones sistémicas. Se relaciona
con endocarditis. DX: hemocultivo.
DS en SIDA Más extensa y grave que la forma normal.
DERMATOLOGÍA 9
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Rosácea
Síndrome de dermatosis crónica, origen desconocido que se localiza en nariz, mejillas, mentón y frente. Componente
vascular que genera eritema persistente, puede terminar en rinofima y suele acompañarse de afectación ocular.
Pre-valoración
Microorganismo relacionado con rosácea: Demodex folliculorum o Propinebacterium acnes.
Clasificación de la rosácea: Eritematotelangietasica (cuperósica), Papulopustular (acneiforme), Fimatosa (rinofima),
Ocular y variante granulomatosa.
ETIOPATOGENIA CUADRO CLÍNICO DIANGNÓSTICO
Tiene un componente de Eritema, telangiectasias, piel Biopsia de superficie en pápulas y
predisposición genética, exposición a seborreica, pápulas y pústulas. pústulas con cianoacrilato (KolaLoka)
rayos UV, calor y frío y episodios de Remite o permanece en busca de Demodex folliculorum.
rubor facial. Relación con factores estacionariamente. Estadios
DIAGNÓSTICO DIFERENCIAL
endocrinos, GI (H. pylori), avanzados, hay lesiones
alimentarios, infecciosos o hipertróficas. En cara, nariz, surcos Acné vulgar, erupciones acneiformes,
seborreicos. 20% presento acné. No nasogenianos, mejillas, región malar, dermatitis perioral y demodecidosis,
hay afectación de glándulas parte media de la frente. Suele ser lupus eritematoso, dermatomiositis,
sebáceas. Demodex se agarra de las bilateral, localizaciones extrafaciales erupción polimorfa lumínica,
pestañas, hay sensación cuerpo raras. Síntomas: rubor, ardor, prurito tubercúlides de la cara,
extraño y la afectación es por el leve. dermatofitosis corticoestropeada de
rascado. la cara, sarcoidosis, rosácea
fulminans o pioderma facial
TRATAMIENTO COMPLICACIONES ERITEMATOTELANGIECTASICA
Profilactico: evitar esposición solar, Linfaedema en cara: rara.
frío/caliente, alcohol, lavado con
Ocular: frecuente. 30-40 años, afecta
jabón, lociones desengrasantes.
parpados, conjuntiva, córnea,
Tetraciclinas: VO. con cuidado, son
fotofobia, prurito, sensación de
fotosensibles, para reducir
cuerpo extraño.
inflamación.
Antiparasitario: tópico.
Metronidazol e ivermectina.
Quirúrgico: rinofima.
PAPULOPUSTULAR FIMATOSA OCULAR
DERMATOLOGÍA 10
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Dermatitis atópica
Dermatosis crónica reactiva pruriginosa, de causa multifactorial con antecedentes familiares de atopia, culmina en
piel seca, se le añaden asma y rinoconjuntivitis.
Pre-valoración
Menciona 4 criterios mayores para el diagnóstico de la dermatitis atópica: prurito, topografía y morfología atípica,
dermatosis crónica y recidivante, historia familiar de atopia.
Topografía más frecuente de la DA en el lactante: en cara, respeta zonas del dorso de la nariz, dorsolabial y peribucal.
Estudios laboratoriales en pacientes con DA: BH e IgE sérica.
3 tratamientos usados en la DA: Esteroides, inhibidores de la calcineurina y emolientes o reparadores de barrera.
2 diagnósticos diferenciales de DA: Síndrome de Ommen, Síndrome de Job.
ETIOPATOGENIA CUADRO CLÍNICO CRITERIOS DIAGNÓSTICOS
Multifactorial: genético-inmunitario Eritema, pápulas, placas Hanifin y Rajka
(↑ IgE, ↓ linfocitos T e eccematosas o liquenificadas,
Criterios Criterios menores
inmunomoduladores), metabólicos costras hemáticas; en piel cabelluda mayores
(↓ minerales y noradrenalina), descamación seborreica. ++ Prurito
1) Prurito Cataratas Infecciones
barrera cutánea (espongiosis, (insomnio), adenopatías, Dermatitis de Intolerancia a
2)
apoptosis queratinocitos, irritabilidad, fotosensibilidad.
Topografía
las manos lana
Dermografismo Eritema/palidez
↓proteínas y lípidos), infecciones, Característicamente períodos muy y blanco facial
estrés. Rara en adultos, ++ en buenos y exacerbaciones. morfología
atípica
Eccema Queilitis
Eccema del Queratocono
mujeres. Se da ++ en medios Lactantes: cara, respeta triángulo pezón Reactividad
3)
urbanos, historia familiar de asma, central, zonas de extensión Dermatosis
Hiperlinearidad pruebas
palmar cutáneas
fiebre del heno y dermatitis eccema. crónica y
Intolerancia Signo de
recidivante
eccematosa. Escolares: zonas de flexión alimentos Dennie-
4) Historia Conjuntivitis Morgan2
(anticubitales y huecos popliteos), personal o Pitiriasis alba Ictiosis3
forma palmo-plantar familiar de Xerosis IgE elevada
atopia Queratosis pilar
liquenificación.
Adultos: manos y parpados.
COMPLICACIONES DIAGNÓSTICO TRATAMIENTO
Infecciones bacterianas (S. aureus), 3 criterios mayores y 3 menores. A Es sintomático. Esteroides: el mejor a
micosis (candidosis) y virales todos pedir: BH e IgG sérica (20, 30 o pesar de efectos adversos y para brotes
(molusco y VHS), problemas 50 veces más a lo normal (<200 agudos. Sistémico: talidomida (1ª
conductuales y emocionales, normal)). opción), ciclosporina, azatioprina,
dermatitis por contacto, metotrexate, IFN-y, fototerapia.
DIFERENCIAL
dermatofitosis, eritrodermia Impétigo secundario: antibióticos.
porque se pierde la función de Enfermedad de Bowen, síndrome de
LEVE: tópicos como agua de begeto,
barrera epidérmica4. Ommen, de Wiskott-Aldrich, de Job
solución de Burow, alquitrán de hulla.
(hipergammaglobulinemia E).
MODERADA: >2a, igual que la anterior
+ CE, continuar IC o AINE’s. en <2a, CE
baja o mediana potencia, IC tópicos.
COMPLICACIONES DA EN ESCOLARES DA EN LACTANTE
2 Doble pliegue debajo del ojo
3 Piel tan seca que provoca escamas
4 Se producen proteasas que rompen desmosomas, activan Th2 (IL-4 activa IgG, IL-5 activa eosinofilos) y hay inflamación alérgica.
DERMATOLOGÍA 11
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Escabiasis
Dermatosis generalizada, predominio en pliegues y genitales. Pápulas, costras hemáticas, pequeñas vesículas y
túneles. Es transmisible y causa prurito nocturno.
Pre-valoración
Tratamiento de elección para escabiasis:
Morfología y topografía de la escabiasis: Adultos (respeta líneas de hebra), lactantes (diseminada). Pápulas y costras
hemáticas.
Factores de riesgo para contraer sarna costrosa o noruega: inmunodeficiencia, VIH, cáncer.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Sarcoptes scabiei variación hominis, Evolución es aguda, subaguda o Clínico y epidemiológico.
parasito obligatorio que se multiplica crónica; el prurito ++ intenso
Microscopia: técnica con cinta
en la piel humana. Transmisión de nocturno. Abundantes pápulas y
sctoch. En la sarna costrosa el
persona a persona (fómites o costras hemáticas. En personas con
raspado de la lesión con KOH muestra
contacto directo); ácaros viables de 2 VIH: manifestaciones atípicas,
cientos de parásitos.
a 3 días. Fecundación, machos exageradas, o costrosas. Pocas veces
mueren, hembra excaba túnel en se observan las lesiones elementales Dermatoscopio: parte pigmentada =
capa córnea por 4-6 semanas, muere características: un túnel de 2 a 3 mm, anterior del parásito y la curveada=
dejando 40-50 huevos, evolucionan a sinuoso, ligeramente pigmentado, parte posterior translúcida.
larvas, ninfas y adultos. Período de con una pequeña vesícula en la parte
incubación: 2-6 semanas. Aparece terminal.
una erupción generalizada por
Lactantes y preescolares:
sensibilización de IgE, cuando hay
diseminada, signo del cirujano5.
reinfección el prurito es inmediato,
Adultos: respeta líneas de Hebra.
ayudando a evitar la multiplicación,
Ancianos: prurito intenso.
pero no la eliminación del parasito.
Nodular: ++escroto, ingles, axilas.
Incógnita: enmascarada por
esteroides
COMPLICACIONES TRATAMIENTO DIAGNÓSTICO DIFERENCIAL
Dermatitis por contacto, impétigo, Ambulatorio. Cimiciasis 7 , histocitosis X,
abscesos, linfagitis, adenitis, eritema De elección: permetrina. enfermedad de Darier, pitiriasis
tóxico, fiebre reumática, sepsis. Tópicos: ++ barato azufre (200g) rosada, urticaria, dermatitis
más crema o vaselina (100g). medicamentosa, pediculosis, prurito
Si la piel está muy dañada mejor gestacional, liquen plano, dermatitis
dar ivermectina. herpetifrome, secundarismo sifilico,
Ictiosis6: tratamiento sistémico. delirio parasitario, sarna costrosa,
Sarna por animales: evitar el dermatosis lineal por IgA, etc.
contacto con la fuente. Escabiasis o sarna noruega.
ESCABIASIS EN NIÑOS ESCABIASIS EN ADULTOS SARNA NORUEGA
5 Impedimento para cerrar las manos
6 Piel seca y escamosa
7 Picaduras de chinches de la cama
DERMATOLOGÍA 12
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Pediculosis
Padecimientos causados por insectos del orden Anoplura y género Pediculus; se localizan en piel cabelluda, cuerpo o
pubis; causan mucho prurito y se originan por P. capitis, P. vestimenti y Phthirus pubis.
Pre-valoración
Dos diagnósticos diferenciales de pediculosis: escabiasis, dermatitis por contaco.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO Y TRATAMIENTO
Se adhieren a la piel y son En todas producen prurito intenso. DIAGNÓSTICO
hematófagos; vectores primarios de Puede hacer infección agregada,
Se confirma al observar los parásitos
otras enfermedades 8 .En el pelo se impétigo y linfadenitis regional
con una lupa o al microscopio.
fijan o trepan, pero no saltan. dolorosa, erupción urticarial y
maculopapular en los hombros y DIAGNÓSTICO DIFERENCIAL
La saliva que inyectan produce las
tronco.
lesiones dermatológicas de tipo Blefaritis y dermatitis seborreica o
macular o roncha; las picaduras son P. capitis: excoriaciones. Piel por contacto, psoriasis, dermatitis
indoloras; sensación de cosquilleo, cabelluda. por contacto, escabiasis, impétigo,
pero después de la sensibilización P. vestimenti: pápulas, costras foliculitis, tricorrexis nudosa,
sobreviene un prurito intenso. hemáticas, manchas eritematosas, excoriaciones neuróticas, prurito
dejan pigmentación residual. cuerpo vulvar, triconodosis.
(cuello y tronco).
P. pubis: manchas cerúleas,
excoriaciones. En pubis, puede
extenderse, ITS (buscar otras ITS),
en niños siempre pensar abuso
sexual.
TRATAMIENTO P. PUBIS P. VESTIMENTI
Eliminación manual de liendres
(vaselina + xilol para retirarlas de
pestañas).
Lavar con ácido acético.
P. capitis: ivermectina, permetrina.
P. pubis: Benzoato de benzilo
8 Rickettsia (tifus), Borrelia (fiebre recurrente) y Bartonella (fiebre de las trincheras).
DERMATOLOGÍA 13
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Gnastotomiasis
Larva migrans profunda o paniculitis nodular migratorioa eosinofilica.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Nematodo Gnathostoma, en etapa Placas de hipodermitis, calientes, Biopsia: paniculitis; difícil
larvaria necesita el primer huésped rojas, dolorosas, pruriginosas y observar al parasito.
un crustáceo (Ciclops) que sirve de migratorias (hasta 1cm/d) en BH: leucocitosis, eosinofilia.
alimento al segundo huésped cualquier parte de la piel. 2 tipos: IgE: elevada.
(pescados, reptiles o anfibios), donde profunda o paniculitis (++frecuente),
DIFERENCIAL
las larvas migran hacia los músculos y y superficial tipo larva migrans.
constituyen la forma infectante; en el Desaparecen sin tratamiento, pero Larva migrans.
huésped final (perros, gatos) no pueden permanecer latentes. Puede
evoluciona, pero permanece viable y haber cefalea, dolor abdominal,
el humano la adquiere al ingerir diarrea.
pescados o mariscos crudos o
parcialmente cocidos.
TRATAMIENTO GNATOSTOMIASIS LARVA MIGRANS GNATOSTOMIASIS PROFUNDA
Ivermectina
Dietilcarbamazina
(Hetrazan)
Praziquantel
Fenilbutazona
Larva migrans
Dermatosis aguda que se adquiere por Anclystoma canium y A. brazaliense, se adquiere por contacto con heces de
perros y gatos, presentes en suelos arenosos.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
El humano es un huésped irregular Contacto con suelos arenosos, ++ Eosinofilia y elevación de IgE. Es
parasitismo limitado, aunque puede Pies, espalda, nalgas y muslos; auxiliar la dermoscopia, se pueden
persistir por meses. Los gatos y empieza con una pápula, y en 4 a 6 observar estructuras color marrón,
perros eliminan al nematodo por las días se establecen las lesiones de una translúcidas. en el túnel vacío se ven
heces. La larva mide ~1 cm de largo; o varias trayectorias ligeramente vasos puntiformes.
cava un túnel en la epidermis, elevadas, móviles (1-2cm/d) y
DIFERENCIAL
desencadena una reacción migratorias, sinuosas y eritematosas,
inflamatoria o vesículo-ampollar por con una vesícula en la parte terminal. Larva currens, larva migrans visceral,
la producción de enzimas La evolución es aguda y pruriginosa o miasis, gnastotomiasis, y tungiasis.
proteolíticas o liberación de dolorosa; hay excoriaciones, costras y
antígenos de la larva. Período de en ocasiones infección secundaria
incubación días o semanas. por S. aureus y estreptococos. Si llega
al torrente sanguíneo síndrome de
Loeffler9.
TRATAMIENTO LARVA MIGRANS CUTÁNEA LARVA MIGRANS PODAL
Sistémico: ivermectina, albendazol.
En una paciente embarazada puede
dejar que la parasitosis siga su curso
o usar criocirugía excepto si las
lesiones son muy extensas.
9
Exantmema pruriginoso, reacción alérgica a sustancias liberadas por destrucción de larvas, y se caracteriza por infiltración pulmonar
y eosinofilia
DERMATOLOGÍA 14
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Pitiriasis versicolor
Micosis superficial por Malassezia spp.; manchas hipocrómicas o hipercrómicas, cubiertas de descamación fina, que
predominan en tronco, cuello y parte superior de los brazos; presenta respuesta adecuada al tratamiento, pero las
recidivas son frecuentes.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Cosmopolita, ++ en zonas ++ Tórax, espalda y parte proximal de Examen directo al microscopio: scotch
tropicales, ++ hombres (20-45 extremidades; -- cuello, antebrazos y tape test + azul de metileno.
años), rara en niños. Agente más regiones distales. En niños e Auxiliares: Signo de Beisner o del
común M. globosa. Se ve inmunodeprimidos se afectan áreas uñazo 10 , en la luz de Wood se ven
favorecida por el calor, humedad, menos comunes. Manchas manchas amarillo-dorado.
sudoración, sebo, ropa sintética, lenticulares, puede haber un borde Cultivo: difícil.
aplicación de grasas, vesicular con maculas oscuras en la
DIFERENCIAL
glucocorticoides y estados pitiriasis versicolor nigra. Morfología
inmunocomprometidos. numulada, reticular, folicular, Pitiriasis alba, ermatitis solar
Queratolitico descamación, seudopapular, hiper/hipo – crómica o hipocromiante, casos indeterminados de
puede producir pigmentos atrófica. Evolución crónica, lepra, vitiligo, eritrasma, eccemátides,
parecidos a la melanina, interfiere asintomática, puede haber Foliculitis pitiriasis rosada, nevos acrómicos o
con el tamaño de los por Malassezia en jóvenes con pigmentados.
melanosomas y la tirosinasa que marcados factores de riesgo (pápulas
les resulta tóxico a los foliculares pruriginosas con un tapón
melanocitos. queratósico o pústulas).
TRATAMIENTO PITIRIASIS VERSICOLOR FOLICULITOS POR MALASSEZIA
Antimicótico: ketoconazol,
itraconazol, fluconazol.
Retirar factores de riesgo: La
recidiva es la regla.
Tópico: ácido reinoico o urea
para quitar manchas.
10 En lugar de raspar se puede estirar la piel y esto pondrá de manifiesto las escamas.
DERMATOLOGÍA 15
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Candidiasis
Grupo de manifestaciones clínicas causadas por levaduras oportunistas del género Candida (C. albicans); pueden ser
superficiales o profundas, con afección de la piel, las mucosas u órganos internos, y tener evolución aguda, subaguda
o crónica.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO Y TRATAMIENTO
Cosmopolita. La micosis superficial Pápulas eritematosas sin DIAGNÓSTICO
afecta uñas, piel y mucosas. Patógeno descamación.
Estudio directo con potasa o lugol,
oportunista y la infección aparece en
CIRCUNSCRITAS cultivo en medio Sabouraud (colonias
enfermedades que afecten el estado
blancas).
general y deficiente higiene. Los PMN Boca: enrojecimiento y placas
son el primer mecanismo de defensa mucosas blanquecinas no DIAGNÓSTICO DIFERENCIAL
en las formas diseminadas e desprendibles. Diseminadas o
Tiña inguinal, leucoplasia,
invasivas. Al encontrar pérdida de la localizadas. Asintomaticas o con
onicomicosis de otra etiología,
epidermis se adhiere a las células ardor.
onicopatía, fenómeno de Raynaud,
epiteliales e invade la capa córnea Pliegues: eritema, descamación, piel
melanoma subungueal, dermatitis de
por lisis tisular mediante enzimas macerada, bordes marcados por
la zona del pañal, por contacto o
queratolíticas, proteolíticas y escamas, lesiones satélite,
seborreica, psoriasis invertida, otras
fosfolipasas, produciendo reacción papulares, vesiculares o pustulares =
causas de balanitis y vaginitis.
inflamatoria local. intertrigos blastomicéticos.
Uñas: engrosamiento de lámina
TRATAMIENTO ONICOMICOSIS POR CANDIDA
basal, mayor afectación en la base,
Formas sistémicas: Anfotericina B, estrías transversales,
nistatina. hipopigmentación, amarillentas o
Cutáneas: Ketoconazol, negras. Onicolisis o perionixis
itraconazol, fluconazol, (paroniquia).
anfotericina B. Vaginitis: eritema, inflamación,
Zona del pañal, inguinal y leucorrea espesa y granulosa, placas
pliegues: ácido acético o solución blancas-amarillentas y eritematosa,
de Burow. prurito y lesiones en vulva y periné.
Boca: agua con bicarbonato, Dispaurenia.
miconazol en gel. Balanitis: maceración, placas
Vaginal: tabletas de miconazol o blanquecinas y erosiones, disuria y
nistatina poliaquiuria.
CANDIDOSIS EN BOCA DISEMINADA Y PROFUNDA MUCOCUTÁNEA CRÓNICA
Mucocutánea crónica: en lactantes
con disfunción de leucocitos,
endocrinopatías o idiopática. 4 tipos:
inmunodeficiencia mortal (cavidad
oral), no mortal (granuloma
candidósico y endocrinopatía), de
aparición tardía (timoma) o
relacionada con SIDA.
SISTÉMICA
CANDIDOSIS EN PLIEGUES VAGINITIS POR CANDIDA
Septicemia, candidemia iatrogénica y
dermatitis fúngica invasora.
DERMATOLOGÍA 16
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Tiñas
Micosis superficiales originadas por hongos parásitos de la queratina (dermatofitos), géneros Trichophyton,
Microsporum y Epidermophyton.
TIÑAS SUPERFICIALES
TIPO T. CORPORIS T. CAPITIS T. UNGUIS T. PEDIS T. INGUINAL T. MANUM
LESIÓN
M. canis M. canis (80%) T. rubrum T. rubrum T. rubrum T. rubrum
ETIOPATOGENIA
T. rubrum (adultos) T. tonsurans (15%) E. floccosum E. floccosum
T. tonsurans (niños) T. mentagrophytes T. mentagrophytes
T. mentagrophytes
E. floccosum
Placas eritemato- Secas: Engrosamiento, Pie de atleta, Zonas En palmas,
escamosas redondas descamación y color amarillo – eritema + inguinocrurales, hiperlinearidad,
con bordes pelos gruesos, café, fragilidad, descamación, rara vez se expande hiperqueratosis,
vesiculares activos y quebradizos, estrías con fisuras. Mal olor. a pene y escroto; descamación,
prurito. 98% niños. cortos, predominio distal. placas anhidrosis y
Crónico: vesículas,
deformados, con eritematoescamos eritema.
1 lesión: T. rubrum y ++ común: ampollas y costras
vaina blanquecina. as con bordes
tonsurans. subungueal lateral melicéricas Siempre es
Tricofitica: áreas de vesiculares activos.
distal. liquenificación. unilateral.
CUADRO CLÍNICO
>1: M. canis alopecia, Si es crónica se
descamación Síndrome de 2 pies pigmenta y
difusa. y una mano. liquenifica.
Microsporicas:
zonas de alopecia
con placas bien
limitadas.
Otras formas:
Querión de Celso,
tiña barbae; ambas
causan alopecia
cicatrizal.
DIAGNÓSTICO: observación directa al microscopio con KOH, tinción con negro clorazol, Chicago Sky-Blue; cultivo de Sabouraud. Luz de
DIFERENCIALES
DIAGNÓSTICO/
Wood solo útil para M. canis (luz verde).
DIFERENCIALES: Tricotilomanía, dermatitis seborreica, alopecia sifilica, pitiriasis rosada, granuloma anular, liquen simple, psoriasis,
eccemátides, candidiosis, dermatitis por contacto, distrofia ungueal y onicocriptosis. Tatamiento tópico: meses
Itraconazol: por M. Griseofulvina VO. Griseofulvina, o Azoles. Toques de yodo, ungüento de Whitfield, tonalftato.
canis, a pulsos. Azoles. Tintura de azoles (itraconazol Champús con disulfuro de selenio. Imidazoles.
TRATAMIENTO
yodo. Prednisona o terbinafina).
para querión de Tratamiento en
Celso. Champús: pulsos: dar una
disulfuro de selenio dosis alta y luego
o ketoconazol. descansar (~1mes).
DERMATOLOGÍA 17
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Cromoblastomicosis
Micosis subcutánea provocada por los hongos negros dermatiaceos (Fonsecaea, Cladophialophora, y Phialophara)
que generan lesiones nodulares, verrugosas y atróficas de evolución evolutiva, sobre todo en extremidades inferiores
y de difícil tratamiento.
ETIOPATOGENIA CUADRO CLÍNICO COMPLICACIONES
Micosis ocupacional ++ varones 98% en extremidades inferiores, Bacteriemia, en casos crónicos hay
campesinos >60 años, se transmite ++predominio en pie; nódulos linfatiasis a consecuencia de la fibrosis
por animales y por penetración eritematosos que forman placas llegando a provocar elefantiasis o
traumática del hongo; se desarrolla verrugosas, escamadas ulcerosas y síndrome de pie mugoso. No hay
por contigüidad y vía linfática. con costras melicéricas, varían en tendencia a la curación; se han
Agentes causales: tamaño pudiendo afectar todo un reportado casos ligados a carcinoma
segmento, bordes activos con zonas epidermoide o melanoma. La extensión
Cladophialophora: carrionii,
atróficas centrales. Por contigüidad causa anquilosis, disfunción muscular y
bantiana.
afectan uñas causando minusvalidez.
Phialophora: verrucosa.
melanoniquia. Asimétricas,
Fonsacaea: pedrosoi,
unilaterales y no pruriginosas.
moophora, compacta.
DIAGNÓSTICO DIAGNÓSTICO DIFERENCIAL TRATAMIENTO
Examen directo al microscopio Tuberculosis verrugosa, Quirúrgicos: Extirpación quirúrgica
con KOH. esporotricosis, carcinoma (extensa), radioterapia, criocirugía o
Cultivo micológico. espinocelular, tiña del cuerpo, electrodesecación por partes.
Linfografía: vasos dilatados y psoriasis, secundarismo sifilítico,
Tópicos: metilsulfoxido, 5-FU.
edema. micetoma, coccidioidomicosis, y
linfostasis verrugosa. Fármacos: vitamina D, 5-FU,
anfotericina B, itraconazol (P.
verrucosa), ketoconazol y terbinafinal
(C. carrionii, F. pedrosi).
Criocirugía + antimicótico:
++efectividad.
PIE MUSGOSO ASPECTO PSORIASIFORME LESIONES EN MANO
DERMATOLOGÍA 18
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Esporotricosis
Micosis subcutánea por Sporothrix spp (basiliensis, albicans, mexicana y schenckii). Lesiones granulomatosas con
nódulos o gomas, sobre todo en cara y extremidades siguiendo un trayecto linfático y rara vez es fija y sistémica.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
++ climas intertropicales, endémica CUTÁNEA: Linfagitica (70%): Elección: cultivo (colonias crema o
en el centro de México.Transmisión: asimétrica, chancro inicial con lesión negras), e intradermorreación a la
vegetales secos, roedores, gatos e nodular o gomosa ulcerada, seguido esporotricina.
insectos vectores. Cualquier edad y por trayecto linfático gomoso
Útiles, pero no diagnósticos son la
sexo, ++ niños y jóvenes, enfermedad eritemato-violáceo. En extremidades,
biopsia, estudios micológicos directos
ocupacional en jardineros y otros en mano, dedos y cara. Fija (30%):
(KOH). Es una levadura difícil de
contacto con vegetales. superficial, placa semilunar infiltrada,
observar en los tejidos.
verrugosa, ulcerada y con costras
Penetra en piel por traumatismo, a
melicéricas con halo eritemato- DIAGNÓSTICO DIFERENCIAL
las 2 semanas aparece un complejo
violáceo. La superficial es con placas
cutáneo con un chancro que sigue los Tularemia, tuberculosis cutánea
violáceas en cara con trayecto
linfáticos sin afectar ganglios. En gomosa linfangítica, verrugosa,
linfático. Forma micetoide.
inmunocomprometidos se puede articular u ósea; micobacteriosis por
diseminar. DISEMINADA: Cutánea y sitémica: M. marinum; complejo cutáneo
sólo en tegumentos y responde al nervioso en la lepra tuberculoide;
Factores de riesgo: exposición
tratamiento; gomas ulceradas, placas micetoma, cromoblastomicosis, y
repetida e inmunosupresión. En
verrugosas o escamocostrosas y artritis reumatoide.
deficiencias inmunitarias el hongo es
fungemia. Extracutánea: Afectación
oportunista. .
de huesos (tibia) y articulaciones
+++ Extremidad superior, ++ cara, + (rodilla).
extremidad inferior.
TRATRAMIENTO ESPOROTRICOSIS LINFÁTICA ESPOROTRICOSIS EN CARA
Yoduro de potasio (IK) VO, dar un
mes más después de la curación
micológica y clínica. Puede provocar
toxicidad por potasio,
hipotiroidismo 11 o tirotoxicosis 12 . Su
aplicación tópica se recomienda en
embarazadas o intolerancia gástrica.
Calor local: >42-45°C con compresas
calientes o termoterapia.
Anfotericina B: formas extracutáneas
y sistémicas:
ESPOROTICOSIS FIJA ESPOROTICOSIS FIJA FACIAL ESPOROTRICOSIS CHANCRO
11
Efecto Wolff-Chaioff
12
Efecto de Jod-Baserow
DERMATOLOGÍA 19
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Micetoma
Síndrome anatomo-clínico que afecta piel, hipodermis, huesos y vísceras. Se localiza principalmente en el pie
aumentando su volumen, tumefacción y deformidad con fístulas que drenan material seroso o purulento; se inocula
traumáticamente por hongos (eumicetoma) o actinomicetos (actinomicetoma).
ETIOPATOGENIA CUADRO CLÍNICO TRATAMIENTO
Micosis intertropical, ocupacional, La incubación varia de semanas, Eumicetoma: Quirúrgico. Uso local
mayormente en varones campesinos meses y años. Afecta el sitio de de dimetisulfóxido y AnfB.
y exposición al suelo contaminado. En inoculación predominando el pie. Ketoconazol, itraconazol y
México predominan los Síndrome: inicia con placas griseofulvina por meses para evitar
actinomicetos (Nocardia brasiliensis). eritemato-escamosas eritemato- recidivas.
Se introducen por espinas, astillas costrodas verrugosas y atróficas.
Actinomicetomas: sulfonamidas
piedras o instrumentos y picaduras Luego hay tumefacción,
(trimetropin-sulfametaxol) +
infectados. Los microorganismos se deformación, y granos fistulosos.
dapsona. Contraindicada la
aglomeran en colonias y se eliminan
Unilaterales, asimétricas no amputación porque favorece la
en una secreción mucoide por fistulas
pruriginosas. metastsis y diseminación
en la piel, alrededor hay una reacción
hematógena.
supurativa con PMN, fibrosis y Evolución lenta, inexorable con
neoformación. invasión de tejidos superficial y Afección osea o viscreal, o
profunda, pueden afectar huesos: resistencia al medicamento
Actinomicetos = granos pequeños;
primario: sulfato de amikacina
grandes amarillos o rojos. Infección Micetomas mesodorsales: llegan a
bacteriana agregada. médula espinal y causan paraplejía.
Inflamatorios, fistulosos, Dorsolaterales: afectan pleura y
osteófilos. pulmón.
Eumicetos = granos negros o
Hay síntomas sistémicos, pueden
blancos. Reacción granulomatosa.
provocar minusvalidez.
Circunsctritos, bien delimitados,
crecimiento lento, encapsulados
por largos períodos.
DIAGNÓSTICO DIAGNÓSTICO DIFERENCIAL
Citodiagnóstico con muestras por Paramicetomas, seudomicetomas,
aspiración (con PAS) o en un frotis tuberculosis colicuativa, tofos
(Gram, Fite-Faraco o de Kinyoun). gotosos, hidrosadenitis, abscesos por
Cultivo con Sabouraud: colonias en micobacterias y osteomielitis.
palomitas de maíz.
DERMATOLOGÍA 20
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Enfermedades cutáneas virales
VHS VARICELA HERPES ZOSTER MOLUSCO VERRUGAS CONDILOMAS
TIPO
CONTAGIOSO VIRALES ACUMINADOS
LESIÓN
VHS 1 y 2. Contacto VZV. Muy Reactivación VZV. Poxvirus (virus del VPH. Tumor VPH
directo o sexual. Se contagiosa por molusco contagioso epidérmico
extiende por inhalación o MCV). benigno,
VIRUS
nervios sensitivos a contacto directo, Autoinoculable, autoinoculable y
ganglios neuronales período de autolimitada y autolimitado. Por
de forma latente. incubación 10-20 benigna. contacto directo
días.
Mucosa oral o Superficie cutánea y Sigue dermatoma. Superficie cutánea. Superficie cutánea y Mucosa genital y
TOPOGRAFÍA
gential. mucosa. ++ tronco, luego mucosas. anal.
cara y
extremidades.
Racimos de Erupción vesicular Erupción vesicular Papulas aisladas, Lesiones elevadas, Vegetaciones con
vesículas sobre base (gota de rocío parecida a la de umbilicadas, verrugosas, no superficie
eritematosa. sobre un pétalo varicela. Puede aisladas o dejan cicatriz, color granulosa,
pueden pasar a haber lesiones abundantes, de la piel húmeda, blanda,
MORFOLOGÍA
de rosa). Pústulas
ser pústulas púrpuricas, exprimibles; color eritematosas o color piel, rosa o
y costras 2-3 días
ulcerarse zonas de de piel, blanco grisáceas. grisácea. Tienden
después. Lesiones amarillentas o a crecer y
costras están en necrosis y
traslúcidas. <30 persistir.
melicéricas. diferentes etapas escaras
Desaparición evolutivas,
espontánea. pruriginosas.
Síntomas La primera Hipersensibilidad Evolución crónica Pueden Evolución crónica,
premontorios de replicación se da y dolor, y asintomática, desaparecer persistente,
ardor y en ganglios complicaciones puede resolverse espontáneamente, indolora, no
oculares; latentes, crónicas e tiende a la
parestesia. linfáticas y la espontáneament
afectación de PC impredecibles. involución.
Formas: segunda en otros e. Prurito leve, el
Formas: mezquinos
estomatitis, órganos. En una VII y VIII14. Dura rascado causa (vulgares),
genital, otras. embarazada: 2 a 3 semanas. autoinoculación y plantares, planas
CUADRO CLÍNICO
Reactivación Afección fenómeno de (ojos de pesacado,
1er trimestre: inmune:
puede ser por Koebner). dolorosas porque
síndrome de complicaciones
estrés, rayos UV, Recidivante. En actúan como cuerpo
varicela oculares, extraño), o
cambios parpados puede
congénita13. neurológicas, acuminados.
hormonales, dar conjuntivitis o
2do: el bebé lesiones
entre otros. Los queratitis
puede tener necróticas y
anticuerpos no punteada. Es una
herpes zoster diseminación
dejan inmunidad. ITS en adultos.
antes de los 2 visceral.
años.
3er: varicela
neonatal.
13
Muerte neontal, hipoplasia de extremidades, cicatrices en la trayectoria de dermatomas, daño ocular, encefalitis y
retraso mental
14
Causan síndrome de Ramsay-Hunt = paráliss de Bell, artralgia temporomandibular y vértigo.
DERMATOLOGÍA 21
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
VHS VARICELA HERPES ZOSTER MOLUSCO VERRUGAS CONDILOMAS
TIPO CONTAGIOSO VIRALES ACUMINADOS
Cultivo de Tzanck, Clínico, Clínico Clínico, Clínico, Clínico,
sino hay, reventar citodiagnóstico de dermoscopia. Papanicolaou. Si hay dermoscopia con
DIAGÓSTICO
vesícula, observar al Tzanck, cultivo de dudas hacer biopsia. ácido acético,
microscopio con contenido vesicular. PCR, ELISA.
tinción
Papanicolaou=célul
as gigantes
multinucleadas.
Aftas, herpes Miliaria, eritema Parálisis de Bell, V aricela, verrugas Condilomas Pápulas perladas,
zoster, candida oral, multiforme, herpes simple, vulgares, planos, condiloma gigante
sífilis temprana, dermatosis eritema histiocitoma, cromoblastomico de Buschke
DIFERENCIALES
impétigo, síndrome multiforme, Lowenstein,
medicamentosa o queratoacantoma sis, tuberculosis
de Steven Johnson. prurigo ampollar. condiloma plano y
herpetiforme, , xantogranuloma, verrugosa, nevos
tuberculosis
prurigo por siringomas. verrugosos, verrugosa.
insectos, angioqueratoma,
impétigo. carcinoma
espinocelular.
Ninguno es eficaz, Aciclovir: solo en Aciclovir. En la Curetaje o Eleeción: ácido 4 ciclos: podofilina
Aciclovir, ribavirina, adultos y niños forma oftálmica electrodesecación. salicílico o láctico; aplicada por el
TRATAMIENTO
antihistamínicos, inmunocomprome glucocorticoides. Niños: ácido placebos para médico y ácido
antisépticos y tidos. salicílico o láctico. eliminación tricloroacético.
polvos secantes. Antihistaminicos espontanea.
Paracetamol
Reposo y polvos
secantes.
Impétigo vulgar
Dermatosis bacteriana aguda por S. aureus y otras bacterias relacionadas, es contagiosa, autoinoculable y muy
frecuente, en particular durante la niñez. Se clasifican en ampollar o estafilocócica y una costrosa o estreptocócica.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
S. aureus, le sigue S. pyogenes B- PRIMARIA: alrededor de orificios Gram, cultivo, antibiograma. Se
hemolitico grupo A, ++ niños, se naturales y sin dermatosis previa. puede hacer un cultivo en agar
propicia por traumatismos, mala Ampolla sobre base eritematosa sangre, McConkey, o agua sal-
higiene, dermatosis pruriginosa pústula costras melicéricas. Cura manitol.
preexistente e infecciónes piógenas en 2-3 semanas, deja piel erosionada,
DIAGNÓSTICO DIFERENCIAL
extracutáneas. La epidermolisina de después una mancha rosada y cura
los estafilococos causa ampollas por sin dejar cicatriz. Herpes simple, dermatitis por
separación epidérmica, la toxina A contacto, sifílides papulocostrosas,
SECUNDARIA: aparece en cualquier
con impétigo, la B el síndrome de tiña inflamatoria, pénfigo, penfigoide
parte del cuerpo con previa
desprendimiento masivo epidermido y dermatitis herpetiforme.
dermatosis pruriginosa, las lesiones
= piel escaldada o enfermedad de
son las mismas.
Ritter.
COMPLICACIONES TRATAMIENTO IMPÉTIGO
Malestar general, adenopatía Lavado agua con jabón + antiséptico
regional, a veces celulitis o como agua de alibour, solución
septicemia. La glomerulonefritis se gluconato de clorhexidina. ácido
relaciona con S. pyogenes B- fusídico.
hemolitico.
Sistémico: dicloxacilina, eritromicina
(niños), oxacilina (adultos),
azitromicina, claritromicina.
DERMATOLOGÍA 22
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Foliculitis
Inflamación aguda perifolicular de origen estafilocócico, perifolicular; se caracteriza por pústulas con un pelo en el
centro, que al desaparecer no dejan cicatriz.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Cualquier edad y sexo, por S. aureus, Pústulas pequeñas con contenido Biopsia: infiltrado perifolicular
causa reacción perifolicular. Puede blanco amarillento, base eritematosa inflamatorio.
ser primaria o secundaria a otra pelo en el centro, se rompen y dejan
DIAGNÓSTICO DIFERENCIAL
dermatosis (escabiasis, pediculosis). costra melicérica. Aguda,
La forma queloidea de la nuca: ++ asintomática, dolor leve; cura sin Furunculosis, elaioconiosis folicular,
afroamericanos, provoca deformidad dejar cicatriz y se presenta por pustulosis subcórnea de Snnedon-
de la línea del cabello, culmina con brotes. Se relaciona con <cinq. Wilkinson, dermatitis herpetiforme,
destrucción del folículo. varicela, miliaria, querion de piel
Acné necrótico: hipersensibilidad a la
cabelluda, foliculitis dermatofítica,
gliadina (germen de trigo). La
foliculitis por Malassezia, dermatosis
decalvante es una alopecia cicatrizal
acneiformes, foliculitis eosinofílica de
neutrofilica.
la infección por HIV.
TRATAMIENTO COMPLICACIONES
Lavar con agua y jabón + fomentos Adenopatía regional, fiebre, malestar
antiséoticos con sulfato de cobre o general. Antráx estafilocócico.
toques yodados.
Tópicos: mupirocina, ácido fusídico,
bacitracina y retapamulina.
Recidivas: penicilina, dicloxacilina,
minociclina, trimetropim-
sulfametaxol, dapsona, azitromicina.
Furunculosis
Infección profunda del folículo piloso, que produce necrosis e intensa reacción perifoliculae, pústulas o abscesos que
al abrirse dejan cicatriz; la reunión de varios abscesos origina carbunco estafilocócico.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Ambos sexos, cualquier edad. 90% En cualquier zona con folículos, de Leucocitosis.
son por S. aureus que necrosa la fricción y sudoración. Pústulas o
DIAGNÓSTICO DIFERENCIAL
parte central y destruye pelo, folículo abscesos dolorosos bien delimitados
y glándula sebácea; si no se drena hay con halo eritematoso, material Foliculitis, querión de piel cabelluda,
dureza y dolor, cuando se comunican espeso amarillento llamado clavo; TB nodulonecrótica, esporotricosis.
los abscesos = ántrax. Se relaciona dejan cicatriz. Evolución aguda, es
COMPLICACIONES: Osteomielitis,
con cifras bajas de cinc Y foliculitis recidivante (>3 episodios al año);
septicemia y lesiones renales
primaria. puede haber adenopatía regional,
fiebre y malestar general.
TRATAMIENTO ANTRÁX CUTÁNEO
Lavado con agua y jabón + polvo
secante y solución antiséptica.
Fomentos húmedos y calientes,
incisión y drenaje quirúrgico.
Tópicos: igual que en foliculitis.
Sistémico: sulfamida + AINE’s.
dicloxacina, oxacilina, o eritromicina;
rinfapicina, rifampicina. Casos graves:
vancomicina IV.
DERMATOLOGÍA 23
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Hidrosadenitis supurativa
Enfermedad del epitelio folicular terminal en las glándulas sudoríparas apocrinas. Ooclusión folicular tipo comedón,
inflamación crónica recurrente, exudado mucopurulento y cicatrización progresiva.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Cualquier edad y sexo, ++ obesos y Abscesos profundos y dolorosos que Gram, cultivo y antibiograma;
mujeres por lo regular después de la pueden confluir y crear fistulas con aislamiento de estafilococos,
pubertad por las hormonas secreción de pus, dejan cicatrices y estreptococos, E. coli y Proteus spp.
andrógenas. Por S. aureus en una piel pueden ser deformantes. Se Aumento de la VSG y PCR
predispuesta (por traumatismo o presentan en axilas, perineo, ingles,
dermatosis previa). Se relaciona con pubis, areola y ombligo. Crónica y
enfermedad de Crohn de localización recidivante. Cuando hay
perianal, así como con linfedema, manifestaciones extracutáneas es
pioderma gangrenoso, síndrome tipo fulminans.
nefrótico y amiloidosis.
TRATAMIENTO DIAGNÓSTICO DIFERENCIAL HIDROSADENITIS SUPURATIVA
Drenar abscesos, intervención Tuberculosis colicuativa,
quirúrgica. Lavado con agua y jabón; coccidioidomicosis, actinomicosis,
aplicación de polvos secantes. tularemia, quistes epidérmicos
Antisépticos y antibióticos tópicos: infectados, infección cutánea por S.
clindamicina, gentamicina, aureus resistente a meticilina y
mupirocina y ácido fusídico. adenopatías bacterianas.
Fármacos: AINE’s + tetraciclinas,
minociclina, doxiciclina o
clindamicina, dapsona. Ciclosporina
A, retinoides orales. Antiandrogenos.
Glucocorticoides intralesionales.
Erisipela
Infección dermoepidérmica de rápido avance, producida por estreptococo β-hemolítico del grupo A, que penetra por
una solución de continuidad y origina una placa eritematoedematosa, caliente, roja, brillante y dolorosa.
ETIOPATOGENIA CUADRO CLÍNICO TRATAMIENTO
Cualquier edad y sexo, ++ adultos con Placa eritematoedematosa en Leucocitosis, aumento de VSG, PCR y
enfermedades crónicas. El cualquier parte del cuerpo. Piel roja, aislamiento de estreptococo por
estreptococo entra por un caliente, brillante y dolorosa, aspecto exudado faríngeo. No se requiere
traumatismo pequeño en la piel. Los de piel de naranja, límites bien biopsia.
factores de riesgo son obesidad, demarcados. Aguda y progresiva con
DIFERENCIAL: Dermatitis por
mastectomía con disección síntomas sistémicos, linfagitis y
contacto por irritante primario,
ganglionar, insuficiencia venosa, adenopatía regional.
erisipeloide, eritema multiforme,
linfadema; puede ocurrir
eritema nudoso, herpes zoster,
diseminación linfática o hematógena.
edema angioneurótico, celulitis y
fascitis necrosante.
DIAGNÓSTICO COMPLICACIONES ERISIPELA
Urgencia dermatológica; reposo, Abscesos, glomerulonefritis y
inmovilización y elevación de la gangrena, miocarditis, trombosis del
región afectada. Localmente: seno cavernoso (en cara) y
compresas húmedas con solución bacteriemia.
salina o de Burow; si hay costras,
fomentos sulfatados. Fármacos:
penicilina G procaínica, y se continua
con penicilina benzatínica + AINE’s.
DERMATOLOGÍA 24
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Ectima
Infección dermohipodérmica por S. pyogenes o S. aureus, que afecta principalmente las piernas y se caracteriza por
pústulas que pronto generan úlceras en sacabocados de evolución tórpida.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
++ alcohólicos crónicos, desnutridos Unilateral o bilateral, ++ piernas, Clínico, cultivo.
e inmunocomprometidos. Se origina dorso del pie, muslos y glúteos;
DIFERENCIAL
por estreptococo B-hemolítico del vesículas o pústulas que se agrupan
grupo A (S. pyogenes); después se en una placa eritematosa, se rompen Impétigo, leishmaniasis cutánea,
agregan S. aureus y gramnegativos. tempranamente y dan lugar a una pioederma o ectima gangrenoso,
Por una picadura de insecto, ulceración, en sacabocados, de antráx, micobacteriosis ulcerosa
traumatismos, secundario a un bordes violáceos netos, y fondo cutánea, aspergilosis cutánea,
impétigo; es favorecido por necrótico. Evolución crónica y émbolos sépticos, mucormicosis,
autoinoculación y mala higiene. El tórpida, se acompaña de síntomas calcifilaxis.
ectima gangrenoso depende de P. generales y deja cicatriz.
aeuruginosa y se trata con
debridación y quinolonas.
TRATAMIENTO ECTIMA ECTIMA
Fometos secos: sulfato de cobre,
alibur, acetato de calcio y luego
aplicar antibiótico tópico: ácido
fúsidico, mucipirocina. Sistémico:
dicoxicilina y eritromicina. 1ª línea:
dicloxacilina, amoxicilina. 2ª línea:
azitromicina, clindamicina. Penicilina
G procaínica penicilina
benzatínica. No cubrir la herida, sola
sanará.
Celulitis
Inflamación aguda de tejido celular subcutáneo originada por un estreptococo del grupo A o S. aureus, y a veces por
otras bacterias. Es más frecuente en diabéticos y en pacientes con alteración inmunitaria o ante liposucción.
ETIOPATOGENIA CUADRO CLÍNICO COMPLICACIONES
Por S. pyogenes o S. aureus. Se Zona edematosa, infiltrada, profunda Tromboflebitis, encocarditis y
presenta en una ulcera previa. y firme. No hay márgenes choque tóxico.
delimitados. A la palpación hay
crepitación. Linfadenopatía y
linfagitis. Se pueden formar ampollas,
abscesos y zonas de necrosis. Puede
haber afectación oftalmológica y
neurológica; síntomas generales.
DIAGNÓSTICO CELULITIS CELULITS
Clínico. Tratamiento con
antibióticos de primera
generación.
DERMATOLOGÍA 25
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Fascitis necrosante
Infección estreptocócica (tipo II) de tejidos blandos que va desde una celulitis hasta miositis grave; ocurre en el sitio
de un desgarro o de una herida quirúrgica.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Por estreptococos del grupo A y rara Enrojecimiento, edema y dolor en Gram, cultivo, antibiograma.
vez C o G. La mortalidad es alta. extremidades, color azulado o
COMPLICACIONES
Predomina en los diabéticos y en violáceo, vesículas y ampollas, que
pacientes con inmunosupresión, producen una zona de necrosis como Tromboflebitis secundaria. la
enfermedad vascular periférica, una quemadura de tercer grado. bacteriemia puede suscitar lesiones
obesidad, abuso de drogas y Fiebre, síntomas generales, choque; metastásicas muy parecidas a una
tabaquismo cuando hay afección del escroto y púrpura fulminante.
pene se conoce como gangrena de
Fournier (tipo III); en el abdomen y el
periné es muy grave por la afección
visceral.
TRATAMIENTO FASCITIS NECROSANTE EN NIÑO FASCITIS NECROSANTE
Necrosis: debridación, tomar
muestra para cultivo. Antibióticos: de
amplio espectro dar penicilina
cristalina o clindamicina.
Paroniquia
Inflamación o separación de la cutícula; puede ser aguda o crónica.
ETIOPATOGENIA CUADRO CLÍNICO TRATAMIENTO
Depende de traumatismos repetidos, Dolor pulsátil, eritema y formación Drenar el absceso. El diagnóstico es
como el hábito de chuparse el dedo, la de absceso periungueal. también se clínico.
queratinofagia, onicotilomanía, así relaciona con infecciones por
como tratamientos cosméticos y Candida spp. o dermatitis por
exposición a químicos solventes, contacto (ocupacional).
esmaltes, acrílicos y otros. Se
relaciona con infecciónes bacterianas
(S. aureus), Candida, dermatitis por
contacto (ocupacional).
DIAGNÓSTICO PARONIQUIA
DERMATOLOGÍA 26
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Psoriasis
Enfermedad inflamatoria sistémica crónica, multifactorial con base inmunogenética; hay placas eritematoescamosas
pruriginosas, hiperplasia y queratopoyesis que se presenta más en prominencias óseas. Se ha relacionado con
síndrome metabólico y riesgo de IAM. Síndrome de 20 uñas.
Pre-valoración
Signos clínicos de la psoriais: Signo de Auspitz, de la vela estrectina, membrana desplegable de Duncan Buckley, de
Brusting.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
En cualquier sexo y edad, ++ entre la Placas eritematoescamosas, ++ Clínico, se realizan exámenes para
segunda y cuarta década de vida; la prominencias óseas y variante enfermedades que co-existan: BH,
mayoría son formas leves. Puede ser palmoplantar. Bilateral, lesiones QS, ES, ECG, lípidos, RX, micología. Se
desencadenada o empeorada por el simétricas, en espejo. Lesiones bien puede realizar biopsia y raspado
fenómeno de Koebner, delimitadas cubiertas con escana metódico de Brocq para diagnóstico
fotosensibilidad, alérgenos por plateada, base eritematosa, diferencial.
contacto, toxicomanías, estrés. La fenómeno de Koebner y de Ausptiz15.
DIFERENCIAL
forma eritrodérmica crea
complicaciones metabólicas y Secundarismo sifilítico, parapsoriasis,
hemodinámicas. Paraqueratosis: pitiriasis (liquenoide, rosada, rubra
intercambio de queratinocitos pilar), liquen plano, micosis fungoide
acelerado (2-3 días). RAM, tiña, dermatitis seborreica,
gota, AR o EA.
TRATAMIENTO PSORIASIS EN GOTAS NUMULAR
Fototerapia: exposición solar (5min)
Tópicos: ácido salicílico, alquitran de
hulla, vit. D y retinoides.
Sistémico: metotrexate,
ciclosporina, retinoides, tacrolimus.
Biológicos: infliximab, etanercep.
Esteroides: emergencia
dermatológica >90%SQC por
eritrodermia o Von Zumbusch.
PLACAS OSTRACÉA ANULAR
PSORIASIS PALMAR ARCIFORME ERITRODERMIA PSORIASICA
15
Cuando se elimina mecánicamente una escama, se observa una segunda escama plateada, es rascada y a los segundos
aparecen unas gotitas de sangre.
DERMATOLOGÍA 27
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Alopecia areata
Tricopatía de origen desconocido, no cicatrizal, con pérdida repentina de pelo, por lo general sectorial,
principalmente en la piel cabelluda, múltiple, total o universal. Casi siempre es reversible.
ETIOPATOGENIA CUADRO CLÍNICO TRATAMIENTO
En cualquier edad y sexo. En cualquier zona pilosa, ↑ piel Intralesional: esteroide de elección,
Multifactorial con alteración atópica cabelluda. Placa alopécica triamcinolona.
de base y en relación a otras redondeada, piel lisa y brillante, pelos
Sistémico: metilprednisona si falla
enfermedades inmunitarias. Formas peládicos a la periferia con prueba del
intralesional. prednisona o acetónico
típicas y atípicas. tirón positiva. Crónica, asintomática e
de triamcinolone.
impredecible, recuperación
Tipo: 1) común, 2) atópica, 3)
espontanea, recidiva o sin Tópico: ácido acético en éter
prehipertensiva, 4) combinada.
recuperación. En 10% hay sulfúrico, tacrolimus, imiquimod,
traquioniquia, líneas de Beau, análogo de vitamina D, retinoides,
onicorrexis, onicólisis, etc. antralina; Isoprinosina, sulfasalazina
en alopecia total.
DIAGNÓSTICO DIAGNÓSTICO DIFERENCIAL LESION
Biopsia transversal: ↓unidades Tricotilomanía, tiña de la cabeza,
foliculares y ↑ folículos catágeno y secundarismo sifilítico, lupus, efluvio
telógeno. Esclerosis de colágeno telógeno, alopecias cicatrízales,
mala respuesta al tratamiento. intoxicación por talio en alopecia
universal.
Vitíligo
Enfermedad pigmentaria adquirida, por destrucción de melanocitos con manchas hipocrómicas y acrómicas,
asintomáticas, de curso crónico e impredecible. Multifactorial con base inmune y genética de base.
ETIOPATOGENIA CUADRO CLÍNICO TRATAMIENTO
Afecta cualquier edad, género y raza. Predomina en manos, muñecas, ante Tópicos: éter sulfúrico con ácido
Co-existen vitíligo, AR, DM, alopecia brazos, cara, cuello, ortejos, genitales acético. Sol. De lima o bergamota.
areata y enfermedad tiroidea. La y pliegues de flexión. Algunas Meladidina o psoralenos + luz UV
destrucción de melanocitos puede manchas pueden tener un halo =PUVA, NB-UVB, glucocorticoides,
ser por factores genéticos, hipercrómico, puede haber tacrolimus, pimecrolimus.
alteraciones de la inmunidad, leucotriquia. La expansión del Hidroquinona para blanquear zonas
factores neurogénicos, y de padecimiento varia, la evolución es no afectadas.
autotoxicidad. impredecible; se relaciona hipoacusia
Sistémicos: inmunodepresores como
y anormalidades oculares (iritis).
Se clasifica en segmentario, no minociclina, ciclosporina.
segmentario, generalizado
(>50%SQC), diseminado o universal
(>80%SQC).
DIAGNÓSTICO DIAGNÓSTICO DIFERENCIAL COMPLICACIONES
Clínico. Luz de Wood es útil, las Nevo de Sutton y nevos acrómicos,
manchas son blancas. La biopsia es casos indeterminados de lepra,
necesaria para descartar otras discromía por hidroquinona y otros
enfermedades y detecta falta o fenoles, mal del pinto, pitiriasis
anormalidades en los melanocitos. versicolor, pitiriasis alba,
Laboratoriales para evaluar el estado leucodermias residuales, albinismo,
de otras patologías (glucemia y perfil piebaldismo, liquen escleroso y
tiroideo). atrófico, hipomelanosis guttata
idiopática, síndromes de Vogt-
Koyanagi-Harada, de Waardenburg y
de Chédiak-Higashi.
DERMATOLOGÍA 28
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Eritema pigmentado fijo
Dermatosis medicamentosa por AINE’s mayormente, se presenta más en mujeres con manchas eritematosas
vesículas y ampollas. Localizada o diseminada, involución espontánea que deja pigmentación azul grisácea.
ETIOPATOGENIA CUADRO CLÍNICO TRATAMIENTO
Mayor en mujeres, 2:1. Ocasionada Manchas eritematosas caliente Involución cuando se retira el
50% por AINEs, le siguen violácea y redonda en palmas, fármaco. Para las manchas se puede
fenolftaleína, pirazolonas, plantas, glande, párpados y perioral, dar crema con urea para mejorar el
sulfonamidas y tetraciclinas. únicas o múltiples; vesículas o intercambio epidérmico.
Hipersensibilidad tipo IV. ampollas + prurito y ardor. Dura 7-10
días, deja coloración azul grisácea +
escamas.
DIAGNÓSTICO ERITEMA PIGMENTADO LESIÓN TARDÍA
Clínico, biopsia.
DIAGNÓSTICO DIFERENCIAL
Herpes simple, dermatosis
cenicienta.
Síndrome de Steve-Johnson
Dermatosis mucocutánea aguda y grave, afecta ~10% SQC. Estomatitis, conjuntivitis purulenta y lesiones vesiculo-
ampollares. Por bacterias, virus o RAM.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Todas las razas, más en mujeres (2:1), Incubación: 1-28 días. Súbito, fiebre Biopsia: necrosis según el aspecto
relacionado a sulfonamidas, (>39°), afectación grave del estado clínico, inflamación.
betalactamicos, AINE’s, general, afecta mucosas. Estomatitis,
Laboratorio: hematuria y daño renal.
antituberculosos y anticonvulsivos. conjuntivitis purulenta y bilateral,
pirazolona, TMP-SMX, teofilina, vaginitis, balanitis, uretritis. En piel es DIAGNÓSTICO DIFERENCIAL
penicilina, quinolonas. generalizada, ++ en tronco, manos,
Eritema polimorfo, Síndrome de Lyell,
pies. Erupción vesiculoampollar
COMPLICACIONES penfigoide, pénfigo.
erosiones, costras melicéricas,
Infección cutánea, bronconeumonía lesiones purpúricas y petequiales.
y septicemia. Onicólisis, placas alopécicas,
afectación orgánica.
TRATAMIENTO LESIONES COMPLICACIONES
Evolución natural. Hospitalización.
Antisépticos débiles, fomentos
(hidrocoloides), secantes.
Prurito antihistamínicos
Alta gravedad glucocorticoides
Afectación ocular cloranfenicol,
lavar con sol. Salina, debridamiento
de las lesiones, metilcelulosa.
DERMATOLOGÍA 29
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Necrólisis epidérmica tóxica
Dermatosis grave por hipersensibilidad a fármacos que provoca necrosis y desprendimiento epidérmico >30% SQC,
con síntomas generales, desequilibrio hidroelectrolítico. >60% puede ser mortal.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Poco frecuente, relacionada a Pródromo con malestar general, Biopsia: separación epidermis,
predisposición con HLA, idiosincrasia congestión nasal, fiebre, eritema necrosis, células de Lyell, no
y acetiladores lentos. Incubación 24- signos tóxicos exantema afectación dérmica.
48h, hasta 1-3 semanas. Citotoxicidad morbiliforme (rojo, ardor, prurito) o
Biometría hemática: inestabilidad
con Ac para los queratinocitos, placas urticarianas necrólisis
hemodinámica.
necrosis de la membrana basal. epidérmica explosiva = aspecto gran
Fármacos: Sulfonamidas, sulfamidas, quemado. Afectación de mucosas. DIAGNÓSTICO DIFERENCIAL
anticonvulsivos, oxicams, alopurinol,
Signo de Nikolsky 16
y Asboe Pelagra18, eritema polimorfo,
AINE’s, pirazolonas,
Hansen17= +. quemaduras, síndrome de S-J, piel
aminopenicilinas, cefalosporinas,
escaldada estafilocócica.
macrólidos, imadizolicos, quinolonas, Evolución aguda y grave:
hipoglucemiantes y diuréticos. descamación exfoliativa,
reepitelización sin cicatriz.
COMPLICACIONES TRATAMIENTO LESIONES
Cambios pigmentarios, alopecia, Hospitalización. Traje de astronauta
cicatriz, constricción esofágica, (hidrocoloides con plata iónica) +
fimosis, bronquiolitis, ceguera, oxigenación hiperbárica.
distrofia ungueal, simbléfaron. Antibióticos, heparina,
antiplaquetarios, esteroides.
Dejar la piel intacta pues por sí sola
efectuara el recambio.
Ojos: lágrimas artificiales,
glucocorticoides, cloranfenicol.
Piel polvos, antisépticos, enjuague
con gluconato de clohexidina,
mupirocina, apósitos e injertos.
Antibióticos neomicina,
polimixina, bacitracina.
16
Levantamiento o desprendimiento de la epidermis por láminas, cuando se frota la piel con una presión débil o moderada.
17
Se obtiene aplicando presión sobre una ampolla intacta observando cómo la ampolla crece y se extiende hacia piel adyacente de
aspecto completamente sano
18
Deficiencia B3
DERMATOLOGÍA 30
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
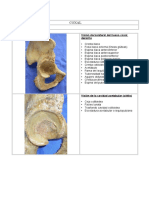
Nevos
TIPO ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO TRATAMIENTO
MELANOCITICO Neoformaciones. Clasificación: de la Efélides, lentigo solar, No se requiere
Herencia, radiación unión, compuesto e lentigo maligno,
Quirúrgico, curetaje,
solar. Melanocitos intradérmico. tatuajes, manchas cafés
dermoabrasión, laser.
que pierden Pigmentados, con leche, mancha
prolongaciones tamaño variable, mongólica, carcinoma Nevo gigante congénito:
dendríticas. adquiridos (displásico basocelular, nevo extirpación temprana.
o atípico) o verrugoso, queratitis
congénitos. seborreica, entre otros.
NEVO VERRUGOSO Hartmatoma con Lesiones verrugosas Diagnóstico: Biopsia. Lesiones pequeñas: cirugía
EPIDÉRMICO hiperplasia café oscuro, estética.
Diferencial: Queratosis
benigna, congénito, circunscritas. Puede
seborreica, Lesiones grandes:
si sigue líneas de ser sistematizado
hiperqueratosis criocirugía, láser,
Blaschko hay (dermatoma), lineal y
epidermolítica, nevo electrodesecación,
mosaicismo. lateral, o múltiple y
sebáceo, verrugas calcipotriol, retinoides
Relación con bilateral.
vulgares, locales o sistémicos.
aberración
cromoblastomicosis,
cromosómica (1q).
esporotricosis,
epitelioma
espinocelular, liquen
plano lineal, psoriasis,
enfermedad de Darier.
NEVIL Hartmatoma. ++ Durante niñez, Liquen estriado, plano Glucocorticoides: tópicos,
extremidades unilateral confinado a lineal o simple; Psoriasis intralesional. Queratolíticos,
inferiores, una extremidad, lineal. Nevo verrugoso calcipotriol, tacalcitol, 5-FU,
neoformaciones puede haber lineal. Hiperqueratosis quirúrgicos (criocirugía,
papulares, excoriaciones, epidermolítica. dermabrasión,
verrugosas o costras hemáticas y electrodesecación,
eritematosas, lineal liquenificación. radioterapia, láser,
y pruriginoso, ++ Puede coexistir con extirpación). Cremas o
mujeres. Congénito afectación ósea, lubricantes inertes.
o en la neurológica, ocular o Retinoides VO.
adolescencia. articular. Inmunomodulares:
etanercept, adalimumab o
tacrolimus al 0.1%
combinado con
fluocinonida. Fotodinámica.
NEVO SEBÁCEO Hartmatoma 3 etapas: hiperplasia Biopsia, estudios Extirpación amplia y
benigno epidérmica, radiográficos cuando profunda cuando el niño
pilosebáceo, desarrollo de hay otros síntomas. tenga edad para la anestesia
aparece en la niñez. glándulas sebáceas y Diferencial: Nevo general y cuando el tumor
Raro y factor de desarrollo de no haya crecido demasiado
DERMATOLOGÍA 31
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
riesgo para tumores. ++ piel verrugoso epidérmico, pues suele quedar una zona
carcinoma cabelluda y cara. otros nevos. de alopecia, laser y terapia
basocelular. Sigue líneas de fotodinámica.
Blaschko. Placa
alopécica,
amarillenta, rugosa y
vegetante.
Hemangioma Infantil
Tumor vascular. Se divide en: tumores (neoformaciones) o malformaciones. Tienen distintas características clínicas,
radiográficas, histopatológicas y hemodinámicas, y predominan en niños.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
++ mujeres 2:1, se desconoce la Tumores benignos, eritematosos, Clínico, biopsia.
causa, multifactorial, factores de bien delimitados, elevados, elásticos,
DIFERENCIAL
riesgo son traumatismos, niveles con telangiectasias, si son profundos
altos de estrógenos, hipoxia, daño son azulosos. Puede ser localizado, Lago venoso, malformaciones
actínico crónico o idiopático. Pueden sistémico y generalizado. linfáticas, granuloma piógeno,
involucionar total, parcial o no Presentaciones clínicas: flebectasias, linfagioma, sarcoma de
involucionar. hemangiomatosis neonatal benigna, Kaposi.
síndrome de Kipple Trenaunay y de
Kassabach Merritt.
TRATAMIENTO ANGIOQUERATOMA HEMANGIOMA
Se prefiere dejarlo involucionar solo.
Se trata cuando se ulcera, sangra o
se localiza en zona problemática
(genitales, parpado, encía).
Sistémicos: B-bloqueadores
(propanolol, timolol), esteroides.
Acelerar involución: NO
imiquimod y criocirugía.
Glucocorticoides detienen
crecimiento.
Angioqueratoma: cirugía.
Malformaciones capilares
vasculares: maquillaje, tatuajes,
laser.
Queratosis seborreica
Tumor benigno epidérmico más frecuente en adultos y ancianos; en cara y tórax. Neoformaciones queratósicas
pigmentadas o un poco verrugosas, bien limitadas, cubiertas de una escama grasosa que se desprende con facilidad.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Neoplasia benigna más frecuente, ++ cara y tórax. No en palmas ni Clínico.
ambos sexos y en adultos (>40a). plantas. Neoformaciones pequeñas
Biopsia: Hiperqueratosis, acantosis y
Causa desconocida, multifactorial, rugosas, verrugosas, queratósicas,
papilomatosis, con formación de
hay proliferación de células cafés, pigmentación uniforme,
seudoquistes córneos.
epidérmicas basaloides. Puede bordes bien definidos; con orificios
coexistir con otras neoplasias propias foliculares y escamas grasosas Dermoscopia: quistes tipo millium,
de la edad: Signo de Leser- Trélat o desprendibles. Pueden ser cielo estrellado, sudocomedones,
epiteloma intraepidermico de Borst- pigmentadas, nodulares, planas, aspecto cerebriforme.
Jadasshon.
DERMATOLOGÍA 32
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
verrugosas, papilomatosas y
húmedas cuando están en pliegues.
QUERATOSIS SEBORRICA DIAGNÓSTICO DIFERENCIAL QUERATOSIS SEBORREICA
PIGMENTADA VERRUGOSA
Hiperplasia sebácea, nevos
intradermicos, melanoma maligno,
lentigo senil, carcinoma basocelular,
queratosis actínica, fibroma.
Quistes epiteliales
Tumores benignos que se ubican en cabeza, cara, cuello y tórax; son semiesféricos, de 1 a 5 cm de diámetro, y de
consistencia firme. Según su origen son infundibulares (epidérmicos) o triquilémicos (pilares); la terapéutica es
quirúrgica.
ETIOPATOGENIA CUADRO CLÍNICO TRATAMIENTO
Comunes, ++ mediana edad, Infundibulares: cara, cuello, tórax, Verrugas vulgares, carcinoma
epidérmicos igual en ambos sexos, delimitados, asintomáticos, basocelular, fibroma, lipoma, nevos.
triquilémicos ++ en mujeres. superficial, color de piel.
Obstrucción en folículo por Millum: pequeños, subepidérmicos,
hiperqueratosis en infundíbulo cara, mejillas y parpados.
(pared con estrato granuloso y Triquilémicos: piel cabelluda, cabeza
queratina laminar, por implantación y cuello, superficiales, firmes, sin
traumática de células epidérmicas), o poro central.
en istmo (cubierta externa del
Evolución crónica, crecimiento lento,
folículo = triquilema).
puede haber inflamación y fístulas.
TRATRAMIENTO QUISTES DE MILLIUM COMPLICACIONES
Extirpación quirúrgica, que incluya
toda la cápsula queratínica. En
algunos casos drenaje,
antiinflamatorios.
Quistes pequeños: glucocorticoides
intralesional.
Quistes de milium: con aguja.
Mucocele: criocirugía y
electrocoagulación.
Queratosis actínica
O queratosis solares; proliferación de queratinocitos atípicos, expresión más temprana de un carcinoma
espinocelular.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
++ piel blanca, exposición solar, Lesiones en zonas expuestas a Clínico.
defectos en la reparación de ADN. radiación UV; + en oreja, antebrazo y
Dermoscopia: patrón en fresa;
cara; piel con daño solar gruesa,
puntos cafés; estructuras granulares
amarilla, hipo/hiperpigmentadas,
anulares.
resequedad y telangiectasias; tocar al
paciente lesiones rugosas. En labio Biopsia: hiperqueratosis, signo de la
forma queilitis actínica. bandera, queratinocitos atípicos.
DERMATOLOGÍA 33
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Clasificación: clásicas, hipertróficas,
atróficas, con cuerno cutáneo o
pigmentadas.
DIAGNÓSTICO DIFERENCIAL TRATAMIENTO LESIÓN
Carcinoma espinocelular y Elección: 5-FU, destruye células que
basocelular, queratosis seborreica pueden hacer cáncer.
inflamada, psoriasis, Criocirugía: cuando fracasa con 5-FU.
5-fluoracilo, imiquimod, mebutato
de ingenol.
Carcinoma basocelular
Neoplasia epitelial de baja malignidad, formada por células que se parecen a las basales, y por un estroma fibroso,
de localización preferentemente centrofacial y que se caracteriza por lesiones polimorfas bien limitadas, con un
borde acordonado, muchas veces pigmentadas, de crecimiento lento. Casi nunca metastatiza.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
++ personas blancas y por exposición En zonas expuestas al sol, ++cara Biopsia, clínico y dermoscopia. El
solar. Neoplasia maligna de piel más (centrofacial), tronco (multicéntrica), tipo histológico sirve para delimitar
frecuente. Por células germinativas extremidades. Polimorfas, bordes quirúrgicos.
embrionarias y pluripotenciales de la delimitadas, filiformes, acoronada o
DIFERENCIAL
capa basal. Es una lesión que va a salir aperlada, crecimiento lento;
de repente. eritematosa, violácea, Carcinoma espinocelular, melanoma,
telangiectasica. dermatoacantoma, hiperplasia
Crece 5mm/año
sebácea, queratosis actínica y
Variedades: tumoral o nodular (y
seborreica, nevos melanociticos
pigmentado + frecuente en México),
intradérmicos.
superficial, infiltrante, pigmentada,
esclerodermiforme, pagetoide,
fibroepitelial, micronodular y
basoescamoso.
Complicaciones: hemorragia e
infección agregada.
TRATAMIENTO CA BASOCELULAR NODULAR CA BASOCELULAR PERLADO
Extirpación quirúrgica: cirugía
micrográfica de Mohs, se deben
dejasr al menos 5mm libres del
borde quirúrgico.
Radioterapia: en el canto del ojo,
infiltrantes o de gran tamaño.
Imiquimod: CA superficial, nodular
(debulking).
Retinoides: profilácticos.
Vismodegib: CA basocelular
metastásico.
CA BASOCELULAR ULCERADO CA BASOCELULAR PIGMENTADO CA NODULAR PIGMENTADO
DERMATOLOGÍA 34
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Carcinoma espinocelular
Neoplasia cutánea maligna, derivada de las células suprabasales de la epidermis o sus anexos; se caracteriza por
lesiones in situ, superficiales, infiltrantes, vegetantes, verrugosas o ulceradas que predominan en cabeza y
extremidades; pueden crecer con rapidez y metastatizar hacia ganglios regionales y otros órganos.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
Segundo cáncer maligno cutáneo ++ Zonas expuestas a radiación UV Biopsia: translesional, escisional,
más frecuente; ++ hombres, (cara y extremidades superiores). sacabocados o por raspado.
predispone: piel blanca, exposición Variantes: superficial, nodular
Auxiliar: dermatoscopia.
solar, queratosis actínica, queratósico, ulceroso (+ común),
19
enfermedad de Bowen , VPH, vegetante, epiteliomatosis múltiple.
ulceras, dermatosis crónicas, Es crónico, evolución más rápida que
tabaquismo (CA labial). Por células CA basocelular. Metástasis ++ por vía
suprabasales de dermis y anexos; 3 linfática.
etapas: inicial (cambios moleculares),
promoción (factores ambientales),
avance (hacia malignidad).
DIAGNÓSTICO DIFERENCIAL TRATAMIENTO CA EPIDERMOIDE ULCEROSO
Enfermdedad de Bowen, eritroplasia Extirpación quirúrgica.
de Queyrat, carcinoma basocelular, Radioterapia: candidatos no
melanoma, queratosis seborreica, quirúrgicos.
cromastoblastomicosis, tuberculosis Otros: electrodesecación,
verrugosa, psoriasis en placa, imiquimod, 5-FU, laser,
granuloma piógeno, chancro radioterapia superficial.
tuberculoso o esporoticósico. Profilácticos: retinoides,
betacarotenos, vacuna VPH.
CA - NODULAR QUERATÓSICO CA EPIDERMOIDE VEGETANTE CA SOBRE QUERATOSIS ACTÍNICA
19
Carcinoma in situ que pude pasar a ser carcinoma epidermoide.
DERMATOLOGÍA 35
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Melanoma
Neoplasia maligna en melanocitos epidérmicos, dérmicos o del epitelio de mucosas. Afecta piel (90%), ojos (9%) y
mucosas (1%) neoformación pigmentada, plana o exofítica que es curable durante la etapa inicial, pero que sin
tratamiento es de rápido avance y emite metástasis linfáticas y hematógenas con mortalidad alta.
ETIOPATOGENIA CUADRO CLÍNICO DIAGNÓSTICO
3er cáncer más frecuente, 1ro en Tumoración pigmentada, no Biopsia (preferentemente escisional).
mortalidad. ++ raza blanca, mujeres, circunscrita, bordes irregulares, Auxiliar dermoscopia.
radiación UV (quemaduras solares). tamaño variable, superficie lisa,
ABCDE DEL MELANOMA
Multifactorial, a partir de ulcerada o costrosa. Dolor, prurito,
melanocitos epidérmicos, dérmicos, lesiones satélites 20 . Variedades: A: asimetría
o mucosas, y nevos o lentigo maligno. lentigo maligno, melanoma lentigo
B: bordes irregulares
maligno, superficial, nodular (+
Evolución rápida, progresiva, con alta
agresivo), acral lentiginoso (+ C: color
malignidad.
frecuente en México), amelánico, de
D: diámetro (>6mm)
las mucosas, de SNC y vísceras. ++
piel, ojos, mucosas. ++ cabeza, E: extensión
tronco, extremidades inferiores y
F: Familiar
superiores, subungueal y cuello.
DIAGNÓSTICO DIFERENCIAL TRATAMIENTO MELANOMA NODULAR ULCERADO
20
Lesiones que aperecen proximas a la lesión inicial.
DERMATOLOGÍA 36
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Lentigo solar y senil, nevos, Extirpación quirúrgica (estadios I y
queratoacantoma, carcinoma II), tiene que eliminar ganglios
basocelular y espinocelular, linfáticos.
enfermedad de Bowen, granuloma
Melanoma metastásico:
piógeno, hematoma subungueal,
combinación con IL-2, ipilimumab,
sarcoma de Kaposi, queratosis
inhibidores del BRAF, trametinib,
actínica y seborreica.
imatinib.
Paliativo: curetaje, criocirugía, 5-FU,
peeling.
MELANOMA LENTIGO MALIGNO MELANOMA EXTENSIÓN SUPERFICIAL
Notas de clase
Los pacientes con lepra lepromatosa son muy contagiosos y tienen muchas lesiones.
Cuando exista nudosidad de la cintura para arriba, es lepra, hasta que se demuestre lo contrario.
Un paciente VIH positivo + rash = lo más probable es que sea sífilis.
Un absceso siempre se debe drenar y cierra solito por segunda intención.
La fascitis necrosante y celulitis siempre se hospitalizan.
La principal causa de niños con fascitis necrosante es la varicela y desnutrición.
Si una úlcera es tratada crónicamente y no cura, pensar en CA espinocelular (cáncer sobre úlcera, o siempre fue
CA). Siempre tomar biopsia.
En el pioederma gangrenoso aparecen úlceras → asociado a un CA o problema gastrointestinal.
Un CA basocelular es muy susceptible al sangrado → observar existencia de costras melicéricas.
Un queloide nunca se debe operar. Hacer profilaxis para evitarlos. Se pueden dar glucocorticoides intralesionales
con aguja inducida hasta 4 veces, 1 por mes. Solo disminuye el dolor y volumen, es costoso.
El pénfigo vulgar es la enfermedad ampollosa más frecuente después del impétigo. Hay una reacción Ag-Ac que
rompe los desmosomas, el 80% de las ampollas aparecen en la cavidad oral.
La principal causa de muerte por pénfigo vulgar es el desbalance hidroelectrolítico y las infecciones agregadas.
Las tetraciclinas y retinoides nunca se deben combinar porque pueden causar seudotumor cerebral.
Isotretinoína puede causar enfermedad depresiva.
Cualquier curación cicatrizal del acné debe esperar 6 meses después de que se dejó de tomar isotretinoína.
La dermatitis seborreica puede confundirse con lupus eritematoso discoide → tomar biopsia para comprobar.
La DS puede ser la primera manifestación de SIDA. Sino cura, hacer prueba de VIH.
La DS no tiene curación permanente en adultos, se dan jabones y champús para controlarla, pero a partir de los
50-60 años puede reducirse porque se deja de producir sebo.
La rosácea con afectación ocular se da porque D. folliculorum se agarra de las pestañas, provoca rascado por
sensación de cuerpo extraño. Con una lupa se ve el parásito traslúcido o café. De forma crónica provoca ceguera.
Se debe elegir entre un tratamiento tópico o sistémico, nunca dar 2 al mismo tiempo.
La DA aparece en un 80% antes de los 5 años, y desaparece después de los 30, prevaleciendo en un 40%.
En la DA el eccema del pezón siempre es simétrico, cuando se presenta unilateral hay que pensar en enfermedad
de Paget y hacer biopsia.
La dermatitis por contacto es más frecuente por níquel (metal, monedas, botonoes, joyería).
En la DA se hacen pruebas cutáneas para hipersensibilidad de alimentos y así evitar exacerbaciones. Si no hay
manera de realizar la prueba, al menos recomendar comer huevo.
En la DA la marcha atípica es la aparición de DA, rinitis alérgica y asma. Si se trata la primera se evitan las otras.
En casos de sarna en menores de 2 años, se puede dar ivermectina indicandola correctamente.
En una rosadura >72h, pensar que ya hay candida.
Toda úlcera crónica en paciente con VIH depende de VHS hasta que no se demuestre lo contrario.
DERMATOLOGÍA 37
Descargado por alberto gallego (aryal020202@gmail.com)
lOMoARcPSD|4316946
Un adulto con molusco contagioso menos en genitales → pensar en VIH.
Los factores de riesgo para fascitis necrosante en niños son: varicela y desnutrición.
Si se ve y se trata una ulcera, pero esta no cura, pensar en una ulcera de Marjolin (CA que crece sobre una lesión)
o en CA esponicelular.
Lesiones en cara que sangran pensar en cáncer.
En un cuerno cutáneo por queratosis actínica, retirarlo y tomar biopsia de la base de la lesión y no del cuerno
para saber si hay CA espinocelular.
DERMATOLOGÍA 38
Descargado por alberto gallego (aryal020202@gmail.com)
También podría gustarte
- Diagnóstico Dermatológico Medicina III 2024Documento70 páginasDiagnóstico Dermatológico Medicina III 2024Alonso Alvarado FloresAún no hay calificaciones
- Historia Clínica DermatológicaDocumento5 páginasHistoria Clínica DermatológicaSiomara RiveraAún no hay calificaciones
- Semiología CutáneaDocumento33 páginasSemiología CutáneaDaniela Nayeli Urbina TorrenteAún no hay calificaciones
- Exploración Física de La Dermatosis y Exploración de La Piel y Sus AnexosDocumento10 páginasExploración Física de La Dermatosis y Exploración de La Piel y Sus AnexosIsmael NavarroAún no hay calificaciones
- Historia Clinica DermatologicaDocumento24 páginasHistoria Clinica DermatologicaGiovanny Alberto Gomajoa RuizAún no hay calificaciones
- HC Dermatologica 170205215012Documento27 páginasHC Dermatologica 170205215012FANIS LISETH ROCHA AVILEZAún no hay calificaciones
- Expo Semiologia #1Documento37 páginasExpo Semiologia #1Kar SuazoAún no hay calificaciones
- Valoracion Heridas PDFDocumento82 páginasValoracion Heridas PDFPatricio Quezada CarrascoAún no hay calificaciones
- Cap 18 Piel Capitulo 18 Del Libro de Semiologia Argente Alvarez Semiologia MedicaDocumento12 páginasCap 18 Piel Capitulo 18 Del Libro de Semiologia Argente Alvarez Semiologia MedicaMedicina Anjos100% (1)
- Actividad 3. Cuadro Sinóptico Lesiones Dermatológicas.Documento1 páginaActividad 3. Cuadro Sinóptico Lesiones Dermatológicas.Hinata HyiugaAún no hay calificaciones
- Historia Clinica Dermatologica PDFDocumento4 páginasHistoria Clinica Dermatologica PDFMa Luisa Muro100% (2)
- Lesiones ElementalesDocumento23 páginasLesiones ElementalesKaren Peralta HerreraAún no hay calificaciones
- Piel SemiologiaDocumento8 páginasPiel SemiologiaCaroo GalloAún no hay calificaciones
- Semiologia CutaneaDocumento8 páginasSemiologia CutaneavictorAún no hay calificaciones
- Propedéutica DermatológicaDocumento6 páginasPropedéutica DermatológicaFer villanuevaAún no hay calificaciones
- Semiologia DermatologicaDocumento32 páginasSemiologia DermatologicaGiselle canalesAún no hay calificaciones
- Prope FinalDocumento211 páginasPrope FinalJoselin ValenzuelaAún no hay calificaciones
- Semiología Y Diagnóstico Dermatológico: Dra. Elibeth Nolasco de Sicard Dermatóloga-Cirujana Dermatóloga CosmiatraDocumento77 páginasSemiología Y Diagnóstico Dermatológico: Dra. Elibeth Nolasco de Sicard Dermatóloga-Cirujana Dermatóloga CosmiatraCristina Saldaña ZacariasAún no hay calificaciones
- 21 Dermatomiositis PDFDocumento31 páginas21 Dermatomiositis PDFAlan Ochoa CanelAún no hay calificaciones
- PsoriasisDocumento52 páginasPsoriasiscathi balbínAún no hay calificaciones
- Caso Clínico Semana 03 - G7Documento4 páginasCaso Clínico Semana 03 - G7Diego Ignacio Suclupe LozanoAún no hay calificaciones
- Enfermedad de Leishmaniasis: Ficha de Investigación Clinico EpidemiologicaDocumento4 páginasEnfermedad de Leishmaniasis: Ficha de Investigación Clinico EpidemiologicaPaoloBettetaCarbajalAún no hay calificaciones
- 2.1 HC DermatologicaDocumento5 páginas2.1 HC DermatologicaPedro PeredaAún no hay calificaciones
- Clase - Quemaduras.2022Documento41 páginasClase - Quemaduras.2022Camila AndreaAún no hay calificaciones
- Eritrea Multiforme-Ssj-NetDocumento13 páginasEritrea Multiforme-Ssj-NetPIERINA ALEJANDRA MOSTACERO FIGUEROAAún no hay calificaciones
- Lesiones ElementalesDocumento8 páginasLesiones ElementalesJosé GitiranaAún no hay calificaciones
- Caso Clínico SEMANA 3 - Grupo 7Documento4 páginasCaso Clínico SEMANA 3 - Grupo 7Diego Ignacio Suclupe LozanoAún no hay calificaciones
- DermatologiaDocumento303 páginasDermatologiaAlexander AlbertoAún no hay calificaciones
- 21.lesiones, 2020Documento75 páginas21.lesiones, 2020Rosana ʚïɞAún no hay calificaciones
- Semiologia DermatologicaDocumento32 páginasSemiologia DermatologicaWendy GarcíaAún no hay calificaciones
- Ayudantía Patología I. SOLEMNE 2 PDFDocumento29 páginasAyudantía Patología I. SOLEMNE 2 PDFjaviera fuentes novoaAún no hay calificaciones
- Traumatologia ForenseDocumento39 páginasTraumatologia ForenseGabriel E. Jimenez De la CruzAún no hay calificaciones
- Exploración de PielDocumento3 páginasExploración de PielPaulinaSanchezAún no hay calificaciones
- Semiología CutáneaDocumento8 páginasSemiología Cutáneasandra calderonAún no hay calificaciones
- Resumen LesionologíaDocumento5 páginasResumen LesionologíaJavi LeightonAún no hay calificaciones
- Semiologia CutaneaDocumento5 páginasSemiologia CutaneaLuen HoAún no hay calificaciones
- Semiologia Dermatologica y Examenes ComplementariosDocumento147 páginasSemiologia Dermatologica y Examenes ComplementariosAaron Elvir0% (1)
- Apuntes Completos CIRUGÍA IIDocumento231 páginasApuntes Completos CIRUGÍA IIHana JamesAún no hay calificaciones
- Semiologia de PielDocumento82 páginasSemiologia de PielRita Uribe FarfánAún no hay calificaciones
- Piel y Anexos SemioDocumento25 páginasPiel y Anexos SemioHennjhy MosqueraAún no hay calificaciones
- Patologia Cutanea 202310Documento82 páginasPatologia Cutanea 202310JOSE PABLO GONZALEZ ROJASAún no hay calificaciones
- 2.salud OcupacionalDocumento24 páginas2.salud OcupacionalRodney Jose Soza BenavidesAún no hay calificaciones
- Semiología DermatologíaDocumento24 páginasSemiología Dermatologíadiana avilaAún no hay calificaciones
- Lesionologia ForenseDocumento278 páginasLesionologia ForenseJhossAún no hay calificaciones
- Lesiones DermicasDocumento50 páginasLesiones DermicasCarolina SiuAún no hay calificaciones
- MelanomaDocumento26 páginasMelanomamanga0528Aún no hay calificaciones
- Ulcerasporpresion 150823201124 Lva1 App6892Documento48 páginasUlcerasporpresion 150823201124 Lva1 App6892AlejandraOlarteSeguraAún no hay calificaciones
- Grupo#2 Lesiones Elementales de La Cavidad Bucal - Semiología y Diagnóstico Bucal 5-2Documento18 páginasGrupo#2 Lesiones Elementales de La Cavidad Bucal - Semiología y Diagnóstico Bucal 5-2Campoverde Jazmin NathalyAún no hay calificaciones
- Clase Practica 1 Traumatologia - Fracturas ExpuestasDocumento4 páginasClase Practica 1 Traumatologia - Fracturas ExpuestasWilliam AlaviAún no hay calificaciones
- 1-Dermatologia INTRODUCCIONDocumento8 páginas1-Dermatologia INTRODUCCIONAlejandro MarquezAún no hay calificaciones
- Principios Quirúrgicos en Cirugía Oral y MaxilofacialDocumento87 páginasPrincipios Quirúrgicos en Cirugía Oral y Maxilofacialcatalina orjuelaAún no hay calificaciones
- Tipos de Lesiones Medicina LegalDocumento10 páginasTipos de Lesiones Medicina LegalDonaldAún no hay calificaciones
- Taller Dermatologia Hist Clinica Dermatologica - 6 - 6Documento6 páginasTaller Dermatologia Hist Clinica Dermatologica - 6 - 6Yaret PerezAún no hay calificaciones
- Historia Clinica IntegralDocumento11 páginasHistoria Clinica IntegralJean Pier ZamoraAún no hay calificaciones
- Traumatologia ForenseDocumento35 páginasTraumatologia ForenselupeAún no hay calificaciones
- Caso Clínico 2 CorregidoDocumento15 páginasCaso Clínico 2 CorregidoOLENKA VALERIA MORENO BOCANEGRAAún no hay calificaciones
- Guía Clínica de Lesiones Elementales en DermatologíaDocumento4 páginasGuía Clínica de Lesiones Elementales en DermatologíaGregorio ParraAún no hay calificaciones
- Las Mordeduras - Medicina LegalDocumento18 páginasLas Mordeduras - Medicina Legalsanpevi100% (1)
- Glosario ilustrado de dermatología y dermatopatologíaDe EverandGlosario ilustrado de dermatología y dermatopatologíaAún no hay calificaciones
- Atlas de dermatología clínica: Pieles oscurasDe EverandAtlas de dermatología clínica: Pieles oscurasAún no hay calificaciones
- Hipospadia FinalDocumento8 páginasHipospadia FinalALBERTO GALLEGOAún no hay calificaciones
- Desarrollo Embrionario Del Tendon Cabeza Larga Biceps BraquialDocumento16 páginasDesarrollo Embrionario Del Tendon Cabeza Larga Biceps BraquialALBERTO GALLEGOAún no hay calificaciones
- Sindrome de BalintDocumento4 páginasSindrome de BalintALBERTO GALLEGOAún no hay calificaciones
- Caso Clínico Anatomia - TRIADA DESGRACIADADocumento10 páginasCaso Clínico Anatomia - TRIADA DESGRACIADAALBERTO GALLEGOAún no hay calificaciones
- Fractura Diáfisis Humeral Maria Jesus, Ana, Emilia, Laura y CarlosDocumento16 páginasFractura Diáfisis Humeral Maria Jesus, Ana, Emilia, Laura y CarlosALBERTO GALLEGOAún no hay calificaciones
- Arteria - Poplitea Guillermo Jaime y CarlosDocumento13 páginasArteria - Poplitea Guillermo Jaime y CarlosALBERTO GALLEGOAún no hay calificaciones
- 3 Practica VB GnralesDocumento2 páginas3 Practica VB GnralesALBERTO GALLEGOAún no hay calificaciones
- 3 Galeno de PérgamoDocumento3 páginas3 Galeno de PérgamoALBERTO GALLEGOAún no hay calificaciones
- CoxalDocumento2 páginasCoxalALBERTO GALLEGOAún no hay calificaciones
- 4 Leonardo Da VinciDocumento3 páginas4 Leonardo Da VinciALBERTO GALLEGOAún no hay calificaciones
- Nahuas TexcocoDocumento58 páginasNahuas TexcocoBeto EscalanteAún no hay calificaciones
- Reunion de Ungidos 160913Documento32 páginasReunion de Ungidos 160913Marcos Aurelio Morales GutiérrezAún no hay calificaciones
- Semana 5 - Control GubernamentalDocumento12 páginasSemana 5 - Control GubernamentalRichard Ramos AlcántaraAún no hay calificaciones
- Evaluación Del Sistema de Vigilancia Epidemiológica (Sve)Documento6 páginasEvaluación Del Sistema de Vigilancia Epidemiológica (Sve)RODRIGO JOSUE CASTILLO ZAMBRANOAún no hay calificaciones
- Heinrich Fries Teologia Fundamental HerderDocumento640 páginasHeinrich Fries Teologia Fundamental HerderPau ChávezAún no hay calificaciones
- CAPITULO I. COMPRIMIDOS Y GRANULADO. (Segunda Parte)Documento18 páginasCAPITULO I. COMPRIMIDOS Y GRANULADO. (Segunda Parte)Diana Castellanos0% (1)
- AcademiaDocumento473 páginasAcademiafelipeAún no hay calificaciones
- Clase Comercio Internacional Dia 20 de AbrilDocumento2 páginasClase Comercio Internacional Dia 20 de AbrilLizett Kokalli PichisAún no hay calificaciones
- Inv MC Esco B E5Documento74 páginasInv MC Esco B E5Rodrigo CoariteAún no hay calificaciones
- Guía de Estudio Relaciones IndustrialesDocumento8 páginasGuía de Estudio Relaciones IndustrialesFausto RamirezAún no hay calificaciones
- Ángel Palerm Historia de La Etnologia-Tylor y Los Profesionales Britanicos Lectura 1Documento33 páginasÁngel Palerm Historia de La Etnologia-Tylor y Los Profesionales Britanicos Lectura 1marherreyAún no hay calificaciones
- EvaaaaDocumento8 páginasEvaaaaDaniel YararyAún no hay calificaciones
- La Primera Entrevista - Thome y KecheleDocumento21 páginasLa Primera Entrevista - Thome y KecheleemersonAún no hay calificaciones
- Estudio de Caso-Gestión de Un Ava Utilizando El Ciclo PhvaDocumento5 páginasEstudio de Caso-Gestión de Un Ava Utilizando El Ciclo PhvaPilar MAún no hay calificaciones
- 1.2. Fundamentos de Gestión de Procesos de Negocio (BPM) .Documento3 páginas1.2. Fundamentos de Gestión de Procesos de Negocio (BPM) .Anahi100% (1)
- Concreto Reforzado Con FibrasDocumento24 páginasConcreto Reforzado Con FibrasLuis Alejandro Baquero GutierrezAún no hay calificaciones
- Parcial Micro Op2Documento3 páginasParcial Micro Op2JHON EDWIN SOTO COLORADOAún no hay calificaciones
- La Perestroika Libro (Resumen)Documento15 páginasLa Perestroika Libro (Resumen)Mishel BianAún no hay calificaciones
- Capitulo 2Documento4 páginasCapitulo 2Selyn SilesAún no hay calificaciones
- Especificaciones Tecnicas DrywallDocumento16 páginasEspecificaciones Tecnicas DrywallNilocasas83% (35)
- Aportes Psicologia de La SexualidadDocumento3 páginasAportes Psicologia de La SexualidadJulieth CardenasAún no hay calificaciones
- La Hija Del Sha PDFDocumento5 páginasLa Hija Del Sha PDFmaxito0229Aún no hay calificaciones
- Laudo Arbitral TrabajoDocumento2 páginasLaudo Arbitral TrabajoRosemary AvellanedaAún no hay calificaciones
- Estadistica IIDocumento349 páginasEstadistica IIMariaUtreraDelAún no hay calificaciones
- Calculo Energia Solar TermicaDocumento68 páginasCalculo Energia Solar Termicapunkito100% (2)
- Informe ElectrogoaculacionDocumento4 páginasInforme ElectrogoaculacionEdinson GutierrezAún no hay calificaciones
- Cartilla Quimica 2022Documento22 páginasCartilla Quimica 2022Mariana GrimaldiAún no hay calificaciones
- Atención Del PuerperioDocumento3 páginasAtención Del PuerperioGus Tavo Ortiz KunturAún no hay calificaciones
- Secretaria de La MujerDocumento323 páginasSecretaria de La MujerCamila GuzmánAún no hay calificaciones
- Análisis de Puntos Críticos en La Elaboración de Néctar de Maca en La Planta de Koken Del PerúDocumento3 páginasAnálisis de Puntos Críticos en La Elaboración de Néctar de Maca en La Planta de Koken Del PerúHenRy MediNaAún no hay calificaciones