Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Indicadores Epidemiologicos para Medir La Enfermedad Periodontal
Cargado por
Aldo Sibille GrentzTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Indicadores Epidemiologicos para Medir La Enfermedad Periodontal
Cargado por
Aldo Sibille GrentzCopyright:
Formatos disponibles
INDICADORES EPIDEMIOLÓGICOS PARA MEDIR LA ENFERMEDAD PERIODONTAL
Autores:
Dra. Miralis Julia Fernández Prats
Dra. Concepción Castro Bernal
Dra. Esther Vaillard Jiménez
Dra. Gloria Lezama Flores
Dr. Rosendo Carrasco Gutierrez
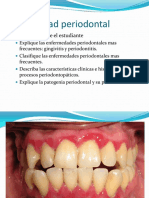
ENFERMEDAD PERIODONTAL.
Se denomina “periodontopatías “ o enfermedad periodontal a todo proceso morboso que afecta
a los tejido que rodean y sostienen el diente”
Parodonto: Órgano funcional que sostiene al diente, donde pueden asentarse procesos
inflamatorios degenerativos y seudo neoplásicos, desde el punto de vista epidemiológico se ha
dedicado mayor atención a las formas inflamatorias, que no solo son en “gran medida” las más
frecuentes sino las más fáciles de prevenir.
Las periodontopatías comienza por inflamación de las encías (gingivitis), continúan con la
afectación del hueso alveolar y la formación de bolsas (parodontopatías) para finalmente terminar
con la pérdida dentaria. La movilidad y la migración dentaria caracterizan las etapas mas graves. El
sangramiento es un síntoma frecuente desde el inicio de la inflamación gingival. Cuando se forman
las bolsas puede decirse que la enfermedad es irreversible, solo con un tratamiento adecuado
puede eliminarse pero puede quedar algún tipo de secuela.
La epidemiología de esta enfermedad es uno de los retos de la estomatología ya que la misma se
obstaculiza por una serie de factores como son:
1. Están involucradas dos áreas, la gingiva y el hueso alveolar, cada uno tiene procesos
morbosos características. La gingivitis y la pérdida del hueso, frecuentemente se
entremezclan de forma tal que parece un solo fenómeno clínico, sin embargo
causalmente y para fines de tratamiento es importante distinguirlos.
2. A diferencia de las caries tiene su mayor incidencia en la época más tardía de la vida. Esto
significa que, generalmente es imposible realizar inferencias válidas en cuanto a la razón
de la pérdida de los dientes que están ausentes.
3. La enfermedad priodontal no se presta mucho para las mediciones objetivas. La
avaluación de los distintos grados de gingivitis es casi por necesidad subjetiva y vaga. La
pérdida del hueso alveolar es difícil evaluar clínicamente sin utilizar RX en las encuestas
PDF created with pdfFactory Pro trial version www.pdffactory.com
epidemiológicas de terreno. La profundidad de las bolsas donde hay diferencias de
interpretación.
Factores que influyen en la prevalencia de las periodontopatías.
1. Factores del Huésped en las periodontopatías
.
Edad.
Tanto la frecuencia como la gravedad de las periodontopatías se incrementan con la edad, sin
graves consecuencias en la dentición temporal, la gingivitis suele ya presentarse en edad escolar.
En los adolescentes aumenta el predominio de la inflamación y comienzan a observarse las
primeras bolsas periodontales.
Estas enfermedades son acumulativas ya que a partir de los 13 ó 14 años, las bolsas y la
reabsorción ósea alveolar se elevan linealmente durante toda la vid
7 13 en Adulto 35-44 45
años adelante joven años adelante
18-25
Gingivitis Gingivitis Enfermedad Enfermedad Enfermedad
80 % bolsas periodontal periodontal periodontal
leve-reversible severa crónica
aumenta la irreversible
incidencia
Edad clave Aumenta la Aumenta la
PDF created with pdfFactory Pro trial version www.pdffactory.com
para prevenir prevalencia pérdida
y gravedad dentaria
en un 75 %
Sexo
La mayor parte de los estudios realizados demuestran menos incidencia y prevalencia en sexo
femenino que masculino, lo cual se asocia a que la mujer es más preocupada por la higiene bucal
que los hombres en sentido general.
Factores sistémicos o generales.
Aunque no son los factores de riesgo directo de la enfermedad, si se plantea que modifican la
respuesta del individuo ante la presencia del agente etiológico directo placa dentobacteriana,
puede ser modificada por determinadas alteraciones sistémicas tales como: trastornos
metabólicos y sanguíneos, cambio del equilibrio hormonal, intoxicaciones crónicas de metales
pesados. Ej. Deabetis Mellitus, agranulocitosis, pubertad, leucemia, pubertad, menstruación
embarazo, menopausia. Se plantea que el stress influye en la incidencia y prevalencia de la
enfermedad, disminuye la respuesta inmune, aumenta adrenalina, influye en los hábitos y estilos
de vida por alteraciones psíquicas.
Otros factores.
Ciertos hábitos ocupacionales y neurosis dan lugar a la enfermedad periodontal.
Hábitos ocupacionales:
• Sujetar puntillas con la boca como ocurre en los carpinteros y tapiceros.
• Cortar el hilo con los dientes las costureras y sastres.
• Presión de la embocadura con los dientes, los músicos que tocan instrumentos de viento.
Las neurosis incluyen
• Morderse los labios o los carrillos.
• Bruxismo.
• Morderse las uñas, lápices u otros objetos.
2. Factores del agente causal de las periodontopatías.
Placa dentobacteriana
PDF created with pdfFactory Pro trial version www.pdffactory.com
Estructura específica pero muy variable, producida por colonias y proliferación de
microorganismos, restos de alimentos etc. que se depositan en la superficie de los dientes en
posición supra e infragingival.
Cálculo
Se plantea como factor que permite la retención de la placa y toxinas ( agentes irritantes locales )
que eliminan los microorganismos de la placa, son responsable de la irritación, respuesta del
individuo ( gingivitis ).
Factores Iatrogénicos.
Restauraciones con bordes cervicales, sublinguales imperfecto.
Oclusión.
No se ha demostrado epidemilógicamente la función que desempeña la oclusión traumática en la
salud de las estructuras parodontales. Hoy se cree menos firmemente que la oclusión tenga alguna
influencia en la salud parondontal.
3. Factor del ambiente en las periodontopatías.
Nutrición.
Las características físicas de la dieta pueden influir en la acumulación de la placa.
Los componentes químicos de la dieta pueden influir en la ploriferación y colonización de
bacterias. Se sabe que las dietas ricas en sacaros, estimulan el depósito y la acumulación de placa.
Estos cambios que el régimen alimentario provoca en la formación de la placa pueden influir en la
patogenicidad bien sea al aumentarse la cantidad total de placa, o al alterarse el número relativo y
los tipos de gérmenes. Se han sugerido como factores en la enfermedad parodontal varias
deficiencias nutricionales graves o excesos de nutrientes.
La carencia grave de vit C puede ser un factor importante en la gingivitis y la parodontitis pero no
las inicia. En estudios epidemiológicos realizados en comunidades con deficiencias conocidas en la
dieta se ha mostrado poca evidencia de un aumento en la gravedad de la enfermedad parodontal.
Factores socioeconómicos..
La gravedad de la enfermedad dependen de diversos factores socioeconómicos. Encuestas
realizadas demuestran que a medida que aumentan el nivel de vida y el grado de instrucción
disminuye la gravedad de la dolencia. Se observa que personas que más recursos económicos
tienen, tienen mejor higiene bucal y se percatan más del valor de la salud bucal. Estas variaciones
se han notado también en grupos urbanos y rurales.
En definitiva una mala higiene bucal es la causante directa de las afecciones del parodonto y los
demás factores actúan secundariamente.
Factores geográficos.
PDF created with pdfFactory Pro trial version www.pdffactory.com
La enfermedad parodontal es mucho mas prevalente y grave en muchos países asiáticos y
africanos que en los occidentales.
Ningún factor actúa de forma aislada, sino que se asocian y potencializan la aparición así como la
capacidad de respuesta del individuo.
A modo de resumen podemos decir que existen una series de factores sociales que condicionan la
aparición de la enfermedad como son:
• Grado de instrucción
• Nivel socioeconómico. ESTILO DE
• Medio familiar. VIDA
• Higiene bucal.
• Hábito de fumar
• Comportamiento antisocial, drogas VALOR DE LA SALUD
Alcoholismo. BUCAL
• Mala accesibilidad a los servicios de salud.
Ausencia de Programas
Enfoque curativo INADECUADO ADECUADO
Ausencia de promoción y prevención
Favorece la Salud
aparición del bucal
factor etiológico
de la enfermedad
parodontal
Si ya conocemos los grupos más vulnerables y los principales factores de riesgo ¿ cómo enfrentar
la prevención de estas enfermedades desde el punto de vista colectivo .?
( epidemiología )
El tratamiento individual es muy eficaz para reducir la prevalencia y la pérdida de dientes por esta
causa, el enfoque tiene que ser comunitario, conocer como se comporta la enfermedad en los
distintos grupos y aplicar medidas de promoción y prevención.
PDF created with pdfFactory Pro trial version www.pdffactory.com
Para conservar los dientes y eliminar la pérdida funcional por periodontopatías hay que recurrir a
la APS con su personal profesional capacitado para enfrentar el proceso salud-enfermedad
enfocado a la promoción y prevención y motivando para lograr cambios positivos en la salud bucal
de la población.
Si no se trabaja conjuntamente en la prevención de la enfermedad periodontal se perderán los
grandes esfuerzos y recursos que se están haciendo.
Resumen de los Factores de riesgo
1. Condiciones socioeconómicas deficientes.
2. Factores endógenos y exógenos bucales desfavorables.
3. Mala higiene bucal.
4. Grado de inflamación gingival agudo.
5. Profuindidad de las bolsas + de 3 mm ( nicho ecológico )
6. Hemorragia al sondeo.
7. Nivel óseo deficiente.
8. Título de inmunoglobulinas.
9. Presencia de Lactato-Dehidrogenaza. (acidez en la saliva )
PREVENCIÓN DE LA ENFERMEDAD PERIODONTAL.
1. Eficiencia de los servicios de higiene bucodental.
2. Conocer las necesidades de atención INTPC.
3. Educación para la salud, determinar las actitudes y comportamiento de los sujetos
respecto a la higiene bucal.
PDF created with pdfFactory Pro trial version www.pdffactory.com
Prevención Objetivo Medidas de
Primaria evitar que ocurra promoción Educación para la salud
la enfermedad conocimiento de la enfermedad
y cuidado, motivación cambio
de actitud.
Prevención Diagnóstico INTPC, control de
Placa.
Prevención Control del avance Educación para la salud
Secundaria de la enfermedad Tratamiento a los primeros síntomas
Eliminación de la placa dentobacteriana
Eliminar factor retentivo de la placa (sarro)
RX para determinar pérdida ósea
Atención según evolución individual
Consultas frecuentes
Tratamiento quirúrgico sencillo
Prevención Rehabilitar, evitar Educación para la salud
Terciaria complicaciones y Tratamientos quirúrgicos complejos
Secuelas Aparatología indicada ( férulas, implantes
con hidroxiapatita )
Todo ello requiere de un cambio en el enfoque social del conocimiento y tratamiento de la
enfermedad.
PDF created with pdfFactory Pro trial version www.pdffactory.com
1. Política de salud enfocada a la prevención.
2. Servicios de salud centrados en la comunidad.
3. Estomatólogo integral técnicamente preparado y socialmente comprometido.
4. Situación social que aumente nivel cultural .
5. Lucha contra la PDB ( Placa dentobacteriana )
Educación para la salud.
1. Motiva a la población para que conozca y se interese por el cuidado de su salud
bucodental.
2. Responsabilidad individual en su salud tributando a la salud colectiva.
3. Solo en el cambio de mentalidad y comportamiento de la población se tiene éxito en el
programa.
4. Intervención del equipo de salud a nivel individual, familiar y comunidad.
Las técnicas apropiadas para que cada grupo logre el nivel de conocimiento y//o cambio de
actitud y comportamiento, planificar las actividades educativas según los distintos niveles
socioeconómicos y los diferentes grupos culturales, sistema de valores, las políticas de la sociedad.
Sensibilizar a la población de que las enfermedades bucales se pueden prevenir para que acepten
las medidas que queremos aplicar.
El comportamiento de cada cual depende de:
• Su conocimiento.
• De los servicios disponibles.
• Confianza que tenga en su estomatólogo que le va a solucionar su problema.
• Entienda que las medidas que se le indican serán eficaces.
• Aplique las indicaciones. ( actuación individual ).
Para trazar una estrategia de prevención es necesario:
• Estudio epidemiológico ( conocimiento de la población )
• Planificación de la intervención comunitaria.
1. Atención primaria de salud
2. Programas preventivos.
3. Personal de salud capacitado.
4. Recursos humanos, materiales y financieros.
§ Análisis del consto beneficio de la estrategia.
Evaluación.
PDF created with pdfFactory Pro trial version www.pdffactory.com
Evaluar periódicamente la eficacia del plan registrando los cambios de actitud, comportamiento a
fin de obtener información sobre el éxito de los servicios preventivos y de esa forma mantener el
programa o adoptar una nueva
INDICADORES DE PERIODONTOPATÍAS
Índices utilizados para evaluar enfermedad gingival y periodontal
La “medición de los problemas periodontales” a través de indicadores, implica que estos deberán
ser lo suficientemente representativos para que, según Chávez, puedan “registrar más que la
presencia o ausencia de una dolencia del periodonto, dar una buena idea de la severidad de la
dolencia en los individuos por ella afectados”.
La enfermedad puede ser reversible en determinados estadios, lo cual hay que tener en cuenta a
la hora de interpretar los resultados porque la información puede variar entre un estudio y otro.
Los índices más comunes se enfocan a la identificación de señales objetivas más que al
diagnóstico.
PMA
Es el primer índice diseñado para determinar la severidad de la Gingivitis y lo fue por Schour y
Massler en 1947-1948. Las siglas significan Papilar, Marginal, Adherida, que son las tres zonas de la
encía evaluadas. Sólo registra inflamación, sustentado en que la extensión de la inflamación gingival
sirve como indicador de la severidad de la lesión.
Es un Índice sencillo, económico y fácil de obtener, además de ser aceptado por la población, pero a
pesar todo ello es difícil unificar los criterios sobre todo para determinar en que momento se
considera una encía sana o inflamada en una zona o bien para establecer los límites de esa
inflamación. Además las causas de esa inflamación se pueden deber a otras razones no asociadas a
un proceso patológico gingival, como es la erupción o exfoliación de los dientes o algún traumatismo
leve durante el cepillado dental, donde sí esto no se aclara antes del estudio se puede sobreestimar
el Índice. Otra desventaja del Índice es que no considera otros signos de la enfermedad como el
sangramiento.
Para su obtención se requiere observar buscando detectar inflamación, sólo con un espejo,
alrededor de cada diente, específicamente el tejido gingival mesio-vestibular, y dividirlo en tres
partes:
• Papilar (la papila interdentaria)
• Marginal (la encía libre que rodea la corono del diente cerca del
cuello)
• Adherida (comprende a la encía que cubre al hueso de soporte)
PDF created with pdfFactory Pro trial version www.pdffactory.com
Se le otorga un puntaje a cada zona a partir de los siguientes criterios
PUNTAJE CRITERIO
0 Ausencia de alteración en las tres zonas observadas
1 Se observan cambios inflamatorios en la encía papilar
2 Se observan cambios inflamatorios en la encía papilar y en la marginal
3 Se observan cambios inflamatorios en las tres zonas
El valor para cada individuo se obtiene al sumar el valor para cada diente. Para obtener el resultado
de la población, se suman todos los valores y se divide entre el número de personas examinadas. Es
un promedio.
Este índice también ha sido muy criticado por el hecho de que otorga criterios que hacen
equiparable individuos con un diente con encía papilar y marginal inflamada y un diente con encía
papilar a otro individuo en que se encontró inflamación en la encía adherida. Por ello se recomienda
separar los criterios, sumando todos los individuos en que se encontró encía adherida del resto para
discriminar severidad de la enfermedad, además de separarlos también por el número de dientes
afectados, de forma tal que no se enmascare la extensión y severidad del proceso en un número
total.
INDICE PMA ANTERIOR:
Es una modificación del Índice PMA, en el cual sólo se tiene en cuenta el sector anterior, de canino a
canino. Es muy utilizado en encuestas rápidas. Se debe tener en cuenta todos los criterios expuestos
para el Índice PMA, al obtener la información e interpretar los resultados, además de que
generalmente este sector de la boca es uno de los que más beneficios recibe con el cepillado y la
limpieza mecánica, para no subestimar la enfermedad en grupos poblacionales.
El índice PMA del modo en que se utiliza actualmente para estudios epidemiológicos, representa el
número de áreas inflamadas en zonas predeterminadas alrededor de todos los dientes o de ciertos
números de dientes
Índice de reabsorción media del hueso alveolar de Marshall-Day, Stephen y Quigley
Se basa en la observación radiográfica del hueso que rodea cada diente. Para registrarlo, se observa
la cantidad de hueso presente rodeando la raíz desde el cuello hasta el ápice de cada diente, y se
PDF created with pdfFactory Pro trial version www.pdffactory.com
divide toda la longitud radicular en 10 partes iguales, el valor será la cantidad de hueso presente,
medida en cada una de las partes en que se dividió la raíz; así en caso de pérdida ósea de la mitad
del hueso, el valor será de 5, si se ha perdido todo el hueso de soporte, el valor será de cero.
La gran ventaja de este índice sobre la mayoría de los instrumentos de medición de la enfermedad
periodontal, es su gran objetividad, pues al basarse en la observación y medición de una imagen
radiográfica, se asegura un margen de error muy bajo. Sin embargo, el costo es excesivamente alto y
se expone al individuo a una dosis muy alta de radiaciones.
INDICE DE RUSSELL:
También conocido como INDICE PERIODONTAL DE RUSSELL, fue desarrollado en 1956 por Russell
como una herramienta epidemiológica para comparar la prevalencia relativa de la enfermedad
periodontal en diferentes poblaciones, aunque actualmente su uso ha disminuido. Es capaz de
medir tanto la inflamación gingival como el grado de destrucción ósea.
Como se basa en la detección de los signos más evidentes de la enfermedad, no es muy sensible y
a veces no alcanzar a estimar convenientemente sus estadios más tempranos, sin embargo por
que esa detección es fácil en virtud de los criterios utilizados, hace que exista una menor
variabilidad entre los examinadores y por tanto una mayor reproducibilidad.
Utiliza un espejo bucal, un explorador y una buena fuente de luz.
En este Índice se toman en consideración la inflamación, la formación de bolsa y la movilidad
dentaria, asignándole un puntaje a los diferentes criterios. Se examinan todos los dientes de los
individuos.
Pueden encontrarse diferencias entre estudios realizados en una misma población si se tiene en
cuenta que algunos de los criterios son reversibles y además que se pueden producir perdidas
dentarias en esos individuos.
El puntaje IP de un individuo es el puntaje medio de todos los dientes examinados.
El puntaje IP de una población se puede calcular sumando todos los IP individuales y dividiéndolo
entre el total de personas examinadas. Es un promedio.
PUNTAJE CRITERIO CRITERIO ADICIONAL CON
RADIOGRAFÍA
0 Encía sana sin evidencia de alteración Apariencia radiográfica normal
1 Gingivitis leve: área de inflamación en la Apariencia radiográfica normal
encía libre, no circunscribe el diente
PDF created with pdfFactory Pro trial version www.pdffactory.com
2 Gingivitis, área de inflamación en toda la Apariencia radiográfica normal
encía libre que rodea el diente, pero no
existe ruptura evidente de la adherencia
epitelial.
6 Gingivitis con formación de bolsa: ruptura Pérdida ósea horizontal
de la adherencia epitelial y evidencia de
bolsa periodontal. No hay interferencia
con la masticación, ni existe movilidad
dentaria.
PDF created with pdfFactory Pro trial version www.pdffactory.com
También podría gustarte
- Cuidados en salud bucal para personas con discapacidad sensorialDe EverandCuidados en salud bucal para personas con discapacidad sensorialAún no hay calificaciones
- 190164553-Higiene-Bucal-En-Ninos-Escolares Zoe 15-06-2023Documento21 páginas190164553-Higiene-Bucal-En-Ninos-Escolares Zoe 15-06-2023Arte Europeo AntiguedadesAún no hay calificaciones
- Controles PeriodicosDocumento10 páginasControles PeriodicosAnn' KateeAún no hay calificaciones
- Investigacion Formativa 2 UnidadDocumento3 páginasInvestigacion Formativa 2 UnidadZhiniiTah (Jenshy)Aún no hay calificaciones
- Condicion Gingival EspañolDocumento16 páginasCondicion Gingival EspañolPeriodoncia e ImplanteAún no hay calificaciones
- Proyecto 1Documento52 páginasProyecto 1Karen GarciaAún no hay calificaciones
- Recesión Gingival y Agrandamiento GingivalDocumento5 páginasRecesión Gingival y Agrandamiento GingivalBreilen Durango CardeñoAún no hay calificaciones
- HALITOSISDocumento9 páginasHALITOSISkangototoAún no hay calificaciones
- CariesDocumento19 páginasCariesCarlos Sauna Vera100% (1)
- Lesiones Cervicales No CariosasDocumento6 páginasLesiones Cervicales No CariosasJavier Cajo VasquezAún no hay calificaciones
- Semiologia y Examen Funcional en Oclusion 2012Documento11 páginasSemiologia y Examen Funcional en Oclusion 2012kylrn1Aún no hay calificaciones
- XerostomiaDocumento3 páginasXerostomiaMaribel SanchisAún no hay calificaciones
- Salud Oral en GestantesDocumento7 páginasSalud Oral en GestantesKevin SuarezAún no hay calificaciones
- Guía de Práctica Clínica Basada en La Evidencia para El Uso de Selladores de Fosas y FisurasDocumento2 páginasGuía de Práctica Clínica Basada en La Evidencia para El Uso de Selladores de Fosas y FisurasMARIANA DE LOURDES GARCIA ARIASAún no hay calificaciones
- Salud Oral Durante El EmbarazoDocumento26 páginasSalud Oral Durante El EmbarazolauraAún no hay calificaciones
- 258 CIENCIA TrastornosEruptivos PDFDocumento11 páginas258 CIENCIA TrastornosEruptivos PDFFernanda Ortega LopezAún no hay calificaciones
- Clasificación de Lesiones PeriapicalesDocumento21 páginasClasificación de Lesiones PeriapicalesVictor CrAún no hay calificaciones
- Agrandamiento GingivalDocumento6 páginasAgrandamiento GingivalurielAún no hay calificaciones
- Ensayo Argumentacion (Periodoncia)Documento10 páginasEnsayo Argumentacion (Periodoncia)Pam Gisell100% (1)
- Protocolo de Alargamiento CoronalDocumento7 páginasProtocolo de Alargamiento Coronalvalentina rodriguezAún no hay calificaciones
- Enfermedades VesiculobulosasDocumento5 páginasEnfermedades VesiculobulosasMonse Sanchez Urbina0% (1)
- FluorosisDocumento28 páginasFluorosisLaura RojasAún no hay calificaciones
- Protocolo para El Uso Del Flúor en Niños PDFDocumento9 páginasProtocolo para El Uso Del Flúor en Niños PDFLiga Odontopediatria RondonienseAún no hay calificaciones
- Informe PeriodonciaDocumento17 páginasInforme PeriodonciamarianaAún no hay calificaciones
- Control de Placa Del PX PEriodontal PDFDocumento22 páginasControl de Placa Del PX PEriodontal PDFJimmy SandovalAún no hay calificaciones
- Salud Periodontal y Gingivitis IDocumento24 páginasSalud Periodontal y Gingivitis IKEYLA ANDREA VILLALOBOS RODRIGUEZAún no hay calificaciones
- La PeriodontitisDocumento6 páginasLa PeriodontitisSalome SanchezAún no hay calificaciones
- Leucoplasia y EritroplasiaDocumento4 páginasLeucoplasia y EritroplasiaJose Luis Lara Barrera0% (1)
- Estomatitis ProtesicaDocumento7 páginasEstomatitis ProtesicaNaïda Seïde SajousAún no hay calificaciones
- Insuficiencia Renal en OdontologíaDocumento10 páginasInsuficiencia Renal en OdontologíaLudim Rojas PAún no hay calificaciones
- Enfermedad Periodontal en OdontopediatriaDocumento50 páginasEnfermedad Periodontal en OdontopediatriaGuadalupe Bardales CuzquenAún no hay calificaciones
- Caso Clinico Marjorie PeriodontitisDocumento49 páginasCaso Clinico Marjorie PeriodontitisYashin Andres Coronel SerranoAún no hay calificaciones
- Diagnostico Pulpar y PeriapicalDocumento17 páginasDiagnostico Pulpar y PeriapicalJose Manuel Jimenez DominguezAún no hay calificaciones
- Consideraciones Endodóncicas en El Paciente GeriátricoDocumento27 páginasConsideraciones Endodóncicas en El Paciente GeriátricoEdna Rubí Romero Alvarado100% (1)
- Riesgos en La Practica OdontologicaDocumento25 páginasRiesgos en La Practica Odontologicadianna_redAún no hay calificaciones
- Características Periodontales en El Paciente PediátricoDocumento4 páginasCaracterísticas Periodontales en El Paciente Pediátricorafael de armas100% (1)
- Fichas SidDocumento6 páginasFichas Sidjoseph_rood100% (1)
- Grupo 5-Periodontitis Como Enfermedades SistemicosDocumento28 páginasGrupo 5-Periodontitis Como Enfermedades SistemicosTanaAliceaSantosAún no hay calificaciones
- Pulpitis AgudaDocumento7 páginasPulpitis AgudaBrian Cáceres SilvaAún no hay calificaciones
- Manifestaciones Dentales de La Diabetes MellitusDocumento10 páginasManifestaciones Dentales de La Diabetes MellitusAlejandra TerronAún no hay calificaciones
- Tesis Incidencia de Enfermedad Gingival y PeriodontalDocumento62 páginasTesis Incidencia de Enfermedad Gingival y PeriodontalAnonymous SwrXMd1Aún no hay calificaciones
- Caries DentalesDocumento7 páginasCaries DentalesClaudia Berríos VásquezAún no hay calificaciones
- Guiìa CENEVALDocumento66 páginasGuiìa CENEVALKaren Toledo'Aún no hay calificaciones
- Herpes Labial OptDocumento9 páginasHerpes Labial OptErik Gabriel HerreraAún no hay calificaciones
- EXODONCIADocumento18 páginasEXODONCIAjhimbperuAún no hay calificaciones
- Desgaste Dentario Erosivo en Bebés, Niños y Adolescentes: Una Visión ContemporáneaDocumento9 páginasDesgaste Dentario Erosivo en Bebés, Niños y Adolescentes: Una Visión Contemporáneakarengj952Aún no hay calificaciones
- Mapa Maloclusion IiiDocumento8 páginasMapa Maloclusion IiiKERLY MARCELA RAM�REZ PERALTAAún no hay calificaciones
- Sindrome Papillon LefevreDocumento16 páginasSindrome Papillon LefevreDrew MarshallAún no hay calificaciones
- Etiologc3ada de La Enfermedad Periodontal PDFDocumento124 páginasEtiologc3ada de La Enfermedad Periodontal PDFVictor CrAún no hay calificaciones
- Agrandamiento GingivalDocumento5 páginasAgrandamiento GingivalCecilia Rivero GasgaAún no hay calificaciones
- Enfermedad Periodontal en Niños y AdolescentespptDocumento18 páginasEnfermedad Periodontal en Niños y AdolescentespptRosita ElizabethAún no hay calificaciones
- Sndrome de Pierre Robin 1223952868829848 8Documento17 páginasSndrome de Pierre Robin 1223952868829848 8Annakaren FelixAún no hay calificaciones
- Etiología y Prevención Enfermedades Pulpares.Documento10 páginasEtiología y Prevención Enfermedades Pulpares.diegometal18Aún no hay calificaciones
- GingivitisDocumento35 páginasGingivitisJhon Lopez S100% (1)
- Características Del Sistema Estomatognático en Pacientes Con Síndrome de DownDocumento23 páginasCaracterísticas Del Sistema Estomatognático en Pacientes Con Síndrome de DownJc LCAún no hay calificaciones
- PERICORONARITISDocumento13 páginasPERICORONARITISGabriela CorralesAún no hay calificaciones
- Enfermedad PeriodontalDocumento8 páginasEnfermedad PeriodontalAndrea HernandezAún no hay calificaciones
- Enfermedad Periodontal en NiñosDocumento10 páginasEnfermedad Periodontal en NiñosTUty KuShiedaAún no hay calificaciones
- Appa SemiologiaDocumento20 páginasAppa SemiologiaMARCO ANTONIO ACHA CEPEDAAún no hay calificaciones
- 2 Enfermedad PeriodontalDocumento7 páginas2 Enfermedad PeriodontalPaula Agustina Ruiz PAún no hay calificaciones
- Cafe Costos DirectosDocumento102 páginasCafe Costos Directosdionicio100% (1)
- AdhesivosDocumento13 páginasAdhesivosAldo Sibille GrentzAún no hay calificaciones
- Factor C en Operatoria Dental PDFDocumento5 páginasFactor C en Operatoria Dental PDFAnonymous c6dYwQsrzTAún no hay calificaciones
- Emergencias Medicas DentalesDocumento10 páginasEmergencias Medicas DentalesAldo Sibille GrentzAún no hay calificaciones
- Modelo Documentado para Exportar A EspañaDocumento99 páginasModelo Documentado para Exportar A EspañaAldo Sibille GrentzAún no hay calificaciones
- Produccion de Guanabana en Mexico 1Documento6 páginasProduccion de Guanabana en Mexico 1Aldo Sibille GrentzAún no hay calificaciones
- Protocolo de Cuadros de Situaciones de EmergenciaDocumento174 páginasProtocolo de Cuadros de Situaciones de EmergenciaStanaAlehgnaAún no hay calificaciones
- Diapositivas Biofilm OralDocumento21 páginasDiapositivas Biofilm OralAldo Sibille GrentzAún no hay calificaciones
- Capitulo 6 DawsonDocumento5 páginasCapitulo 6 DawsonAldo Sibille GrentzAún no hay calificaciones
- Urgencias OdontologicasDocumento52 páginasUrgencias OdontologicasAldo Sibille GrentzAún no hay calificaciones
- Sindrome Del Dte FisuradoDocumento39 páginasSindrome Del Dte FisuradocrutteAún no hay calificaciones
- Alteraciones de Desarrollo - PPTX - UrgenciasDocumento51 páginasAlteraciones de Desarrollo - PPTX - UrgenciasAldo Sibille GrentzAún no hay calificaciones
- Capitulo 6 DawsonDocumento5 páginasCapitulo 6 DawsonAldo Sibille GrentzAún no hay calificaciones
- Jornada Taller PasturasDocumento72 páginasJornada Taller PasturasordazdvAún no hay calificaciones
- Startent Case Studies Book SPANISH1Documento277 páginasStartent Case Studies Book SPANISH1Jorge Alejandro GonzalesAún no hay calificaciones
- Cambios Estructurales de Reinas CompuestasDocumento11 páginasCambios Estructurales de Reinas CompuestasAldo Sibille GrentzAún no hay calificaciones
- Lluvias en El Norte Del Peru PDFDocumento3 páginasLluvias en El Norte Del Peru PDFAldo Sibille GrentzAún no hay calificaciones
- Guia de Buenas Practicas de Cerdas en Grupo WEB DEF Tcm7-310563Documento46 páginasGuia de Buenas Practicas de Cerdas en Grupo WEB DEF Tcm7-310563Juliiana Rubio RiveraAún no hay calificaciones
- Cartilla PorcinosDocumento68 páginasCartilla PorcinosCopy ArtAún no hay calificaciones
- Alimentacion Con FVH A Cerdos ECUADOR PDFDocumento157 páginasAlimentacion Con FVH A Cerdos ECUADOR PDFAldo Sibille GrentzAún no hay calificaciones
- Ejercicios ResueltosDocumento27 páginasEjercicios ResueltosJuam Rojas Sfavedra100% (3)
- Cancer OralDocumento12 páginasCancer OralAldo Sibille GrentzAún no hay calificaciones
- ClareamientoDocumento2 páginasClareamientoAldo Sibille GrentzAún no hay calificaciones
- Jornada Taller PasturasDocumento72 páginasJornada Taller PasturasordazdvAún no hay calificaciones
- ColasDocumento43 páginasColasPatricia Viviana InsaurraldeAún no hay calificaciones
- ClareamientoDocumento2 páginasClareamientoAldo Sibille GrentzAún no hay calificaciones
- Modelo de Manual de FuncionesDocumento56 páginasModelo de Manual de FuncionesproselAún no hay calificaciones
- Manual de Produccion de CerdosDocumento96 páginasManual de Produccion de CerdosMarcos Garcia100% (1)
- Clima Organizacional y Calidad de Atención en Un Centro de Salud de TalaraDocumento70 páginasClima Organizacional y Calidad de Atención en Un Centro de Salud de TalaraAldo Sibille Grentz50% (2)
- Escherichea ColiDocumento8 páginasEscherichea ColiLuis Manuel Benitez Herrera100% (1)
- Salud Del EscolarDocumento22 páginasSalud Del EscolarVeronica Dominguez CruzAún no hay calificaciones
- Semiologia Del AbdomenDocumento20 páginasSemiologia Del AbdomengabypintoAún no hay calificaciones
- Teleton 06 - Paralisis Cere PDFDocumento20 páginasTeleton 06 - Paralisis Cere PDFBrigitte MauriAún no hay calificaciones
- Tumores de La Cavidad Nasal y Los Senos ParanasalesDocumento5 páginasTumores de La Cavidad Nasal y Los Senos ParanasalesKaren CastroAún no hay calificaciones
- Actividad - Tono MuscularDocumento2 páginasActividad - Tono MuscularRodrigoVillarroel50% (2)
- Guia Ecografia MamariaDocumento9 páginasGuia Ecografia MamariaRonald Barreto VeraAún no hay calificaciones
- Infograma Lavado de ManosDocumento1 páginaInfograma Lavado de Manosdavidleo16Aún no hay calificaciones
- Trastornos Del NeurodesarrolloDocumento18 páginasTrastornos Del Neurodesarrolloro jarolAún no hay calificaciones
- EPIDEMIOLOGIA SESION 7 Vigilancia EpidemiológicaDocumento12 páginasEPIDEMIOLOGIA SESION 7 Vigilancia EpidemiológicaAnthony silupu espinozaAún no hay calificaciones
- Enfermedad Por ModelantesDocumento28 páginasEnfermedad Por ModelantesOmar Anguiano0% (1)
- Solano GustavoDocumento4 páginasSolano Gustavojaseth peñateAún no hay calificaciones
- Glosario en Investigación en SaludDocumento3 páginasGlosario en Investigación en SaludPaola SophiaAún no hay calificaciones
- Universidad Cientifica Del Sur - Facultad de Estomatologia Especialidad Rehabilitacion OralDocumento6 páginasUniversidad Cientifica Del Sur - Facultad de Estomatologia Especialidad Rehabilitacion OralmireheyoAún no hay calificaciones
- Pediatria IIDocumento18 páginasPediatria IIroberto farias castilloAún no hay calificaciones
- Enfermedades Metabólicas CongenitasDocumento73 páginasEnfermedades Metabólicas CongenitasEduardo Alexis RC67% (6)
- Trabajo de Seguridad y Salud OcupacionalDocumento6 páginasTrabajo de Seguridad y Salud OcupacionalChristian Paucar MostaceroAún no hay calificaciones
- Trauma Abdominal y PélvicaDocumento36 páginasTrauma Abdominal y PélvicaMartha VillacisAún no hay calificaciones
- VUMI Listado de Médicos Preferenciales - Centro Médico Docente La Trinidad CMDLT0Documento8 páginasVUMI Listado de Médicos Preferenciales - Centro Médico Docente La Trinidad CMDLT0lourdesseguros1318Aún no hay calificaciones
- Estudio FarmacologicoDocumento21 páginasEstudio Farmacologicofricsonveliz886Aún no hay calificaciones
- Mapa Conceptual Del RCPDocumento2 páginasMapa Conceptual Del RCPIrwin Montoya Rojas59% (17)
- Actividades de Fijación e Integración Del Aprendizaje TemaDocumento3 páginasActividades de Fijación e Integración Del Aprendizaje TemaLeisaAún no hay calificaciones
- Los Beneficios Del Yoduro de PotasioDocumento5 páginasLos Beneficios Del Yoduro de PotasioYorky Manuel GomezAún no hay calificaciones
- Expo Vitamina KDocumento5 páginasExpo Vitamina KSarahi MendezAún no hay calificaciones
- Marco Teorico de La CefaleaDocumento4 páginasMarco Teorico de La CefaleaMaria Angelica Pompilla Perez100% (1)
- Hipoadrenocorticismo en Pequeños AnimalesDocumento4 páginasHipoadrenocorticismo en Pequeños AnimalesDanielAún no hay calificaciones
- Formato NecropsiaDocumento2 páginasFormato NecropsiaEdurne Aristegui PérezAún no hay calificaciones
- Traumatismos UrogenitalesDocumento22 páginasTraumatismos UrogenitalesNelson Valdivia DíazAún no hay calificaciones
- Banco de Preguntas-Tecnica en EnfermeriaDocumento26 páginasBanco de Preguntas-Tecnica en EnfermeriaWINSTONG RUIZ RUIZ100% (1)
- Trastornos Menstruales de La AdolescenteDocumento16 páginasTrastornos Menstruales de La AdolescenteChristopher Gilberto Zamora PinargoteAún no hay calificaciones