100% encontró este documento útil (1 voto)
313 vistas23 páginasTipos de Anestesia
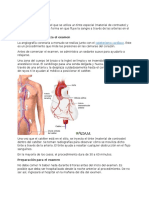
Este documento describe los diferentes tipos y etapas de la anestesia. Explica que la anestesia general implica la inducción de un coma médico con pérdida de reflejos protectores mediante agentes anestésicos que causan pérdida de conocimiento, analgesia y relajación muscular. También cubre la anestesia local, la anestesia regional y los posibles efectos secundarios y riesgos de la anestesia.
Cargado por
ELSA PAOLA TURRUBIATES CHANEZDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd
100% encontró este documento útil (1 voto)
313 vistas23 páginasTipos de Anestesia
Este documento describe los diferentes tipos y etapas de la anestesia. Explica que la anestesia general implica la inducción de un coma médico con pérdida de reflejos protectores mediante agentes anestésicos que causan pérdida de conocimiento, analgesia y relajación muscular. También cubre la anestesia local, la anestesia regional y los posibles efectos secundarios y riesgos de la anestesia.
Cargado por
ELSA PAOLA TURRUBIATES CHANEZDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd