0% encontró este documento útil (0 votos)
93 vistas17 páginasMeningitis: Causas, Síntomas y Tratamiento
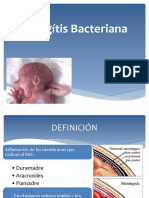
Este documento describe la meningitis, una inflamación de las meninges causada por microorganismos. Afecta principalmente a niños menores de 10 años. Con nuevas vacunas y antibióticos más efectivos, la incidencia ha disminuido pero las secuelas y mortalidad no han cambiado mucho. Describe los agentes causales comunes según la edad, signos y síntomas, diagnóstico, tratamiento empírico inicial y medidas terapéuticas.
Cargado por
adan vazquezDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
93 vistas17 páginasMeningitis: Causas, Síntomas y Tratamiento
Este documento describe la meningitis, una inflamación de las meninges causada por microorganismos. Afecta principalmente a niños menores de 10 años. Con nuevas vacunas y antibióticos más efectivos, la incidencia ha disminuido pero las secuelas y mortalidad no han cambiado mucho. Describe los agentes causales comunes según la edad, signos y síntomas, diagnóstico, tratamiento empírico inicial y medidas terapéuticas.
Cargado por
adan vazquezDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd