Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Portafolio Enfermeria y Salud en El Adulto
Cargado por
Martin GarzaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Portafolio Enfermeria y Salud en El Adulto
Cargado por
Martin GarzaCopyright:
Formatos disponibles
También se está avanzando en
el conocimiento del efecto de
alteraciones de la microbiota y
la aparición de otras patologías
urológicas tan prevalentes como
cáncer de próstata, cáncer de
vejiga, cistitis intersticial,
infecciones de transmisión
sexual, prostatitis crónica, etc…
MICROBIOTA
Comunidad de microoorganismos vivos pertenecientes a un nicho ecologico determinado,
normalmente en la piel y en la superficie de las mucosas.
Está formada por un amplio rango de 20-500 especies bacterianas de los filos Firmicutes,
Actinobacteria, Fusobacteria, Bacteroidetes, Proteobacteria, Chloroflexi, Spirochaetes,
Synergistetes y Fibrobacteres
En la población general, esta microbiota urinaria sufre cambios “fisiológicos” en función de
la edad y género, por ejemplo, predominan Lactobacillus en mujeres y Corynebacterium en
hombres.
EPIDEMIOLOGIA Y FACTORES
DE RIESGO
Las ITUs son las infecciones
bacterianas más prevalentes, por lo
que suponen una carga económica
considerable.
Mujeres premenopaúsicas: Entre un 50-60% de mujeres
actividad sexual, uso adultas padecerán algún episodio
de diafragmas, espermicidas, de ITU sintomática a lo largo de su
diabetes, historia de ITU o ITU vida.
durante la infancia, antecedentes
familiares de ITU. Son la causa más frecuente de
bacteriemia de origen comunitario,
Mujeres postmenopaúsicas y y responsables del 5-7% de las
ancianas: sepsis graves que requieren
deficiencia estrogénica, historia ingreso en UCI, con posible
de ITU antes de la evolución a fallo multiorgánico.
menopausia, estado funcional o
mental alterado, La prevalencia
incontinencia urinaria, de ITUs sintomáticas es mayor
cateterización urinaria. en mujeres, con un pico a los 14-24
años relacionado con la actividad
sexual, y resolución espontánea de
los síntomas en 1 de cada 4 casos.
Posteriormente la prevalencia en
mujeres aumenta con la edad (20%
en mujeres mayores de 65 años,
en comparación con 11% en la
población general). La prevalencia
es menor en hombres,
ocurriendo principalmente en
presencia de alteraciones de la
vía urinaria y en ancianos.
Los cálculos renales
Se componen de sustancias normales de la orina,
pero, por diferentes razones, se han concentrado y
solidificado en fragmentos de mayor o menor
tamaño.
Según el lugar donde se forma un cálculo (el riñón
o la vejiga) se puede denominar cálculo renal o
cálculo vesical, respectivamente.
Se pueden formar cálculos renales si la orina está
saturada de sales que pueden producirlos, o bien,
porque la orina carece de los inhibidores naturales
de este proceso.
FACTORES
Una disminución del volumen urinario.
Un incremento en la excreción urinaria de
sustancias químicas que impiden la disolución de
las sales que contiene la orina.
COLICO NEFRITICO SINTOMAS
Es un dolor intermitente que se Cólico nefrítico, Hematuria, Infecciones de orina
asocia a náuseas, vómitos, sudoración y Cólico nefrítico: Dolor en la zona lumbar o espalda
sensación de hinchazón abdominal. baja que se irradia hacia el abdomen anterior y
hacia los genitales; se produce por el
No suele provocar fiebre.
taponamiento de la salida de orina del riñón y a
veces provoca un dolor muy intenso.
Orina
Hematuria: Se produce por las lesiones que
provoca el cálculo en su paso por la vía urinaria.
Infecciones de orina: Los cálculos renales pueden
ser causa o consecuencia de infecciones
frecuentes de la orina o cistitis.
PREVENCION TRATAMIENTOS
Una de las formas de prevención de esta afección
El 95 por ciento de los cálculos situados en el uréter se expulsan
es la corrección de los eventuales excesos de espontáneamente en tres o cuatro semanas, dependiendo de su tamaño
aporte de calcio, fosfato, oxalato y purinas. y posición.
Cualquier cálculo no expulsado en dos meses requiere una actuación
Además, varias medidas dietéticas generales terapéutica.
pueden permitir un mejor control de la
En función de una valoración de algunos factores, tales como la frecuencia
enfermedad, como el incremento en la ingesta de de episodios de cólico, repercusión sobre la vía
líquidos, preferentemente agua (la primera y más urinaria, etcétera,el especialista determinará el tratamiento más indicado,
que puede incluir una actitud conservadora con tratamiento del dolor o una
simple de las medidas para prevenir la patología). actitud intervencionista.
Es esencial seguir una dieta baja en calorías, con
poca sal, limitando las proteínas animales, los
azúcares y el alcohol.
Tampoco son recomendables alimentos como el
cacao, el café, el té, los frutos secos, etcétera.
TIPOS DE CALCULOS RENALES
Cálculos renales formados por oxalato de calcio:
Son los más frecuentes. Están constituidos de calcio
y un ácido orgánico.
Cálculos renales compuestos por fosfato cálcico,
que es un tipo de sal que combina calcio y fósforo.
Cálculos renales de ácido úrico, un compuesto
formado cuando el organismo descompone
sustancias denominadas purinas. Éstas se
encuentran en algunos alimentos y bebidas.
Cálculos renales derivados de la rotura de
proteínas: Más comunes en la infancia.
DIAGNOSTICO
Los cálculos que no causan síntomas se pueden
descubrir durante un análisis microscópico
rutinario de orina.
Por el contrario, los cálculos que producen dolor,
en general, se diagnostican por los síntomas del
cólico renal, junto con dolor de la zona lumbar e
ingle o dolor en la zona de los genitales, sin una
razón aparente.
Los análisis microscópicos de la orina
Pueden revelar la presencia de sangre o pus, así
como también pequeños cristales que forman el
cálculo.
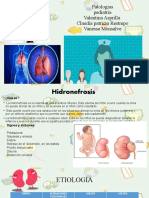
ETIOLOGIA
Las glomerulonefritis primarias son enfermeda
des de base inmunológica, aunque en la
mayoría se desconoce el antígeno o
causa última de la enfer- medad. La
inmunidad desempeña un papel
fundamental en el desencade- namiento de
muchos tipos de lesiones glomerulares.
En algunos casos, la activación inespecífica
de la inflamación puede causar o agravar el
daño glomerular. También microorganismos
infecciosos pueden desencadenar respuestas
inmunes anómalas o frente a antígenos
microbianos.
MEDIDAS GENERALES
Dieta: Restricción de la sal en caso de que exista HTA. En caso de SN
será precisa una restricción moderada de sal (2-4 g/día) y de líquidos y
sólo en casos de edema importante restricciones más severas.
En cuanto a la ingesta proteica, en el SN se recomienda una dieta de 1
g/Kg/día.
Si existe IR reducir la ingesta a 60 g/día. Además, es muy
recomendable el control de la obesidad, abandono del tabaco
y ejercicio físico regular. Sólo en situación de SN con anasarca
es recomendable el reposo en cama, sin que sea prolongado por el
riesgo trombótico.
EPIDEMIOLOGIA
Según datos del Registro Español de GN de la S.E.N. con datos
de biopsias renales del periodo 1994-2019 y más de 28.000
biopsias, la nefropatía IgA (14.6%), la glomerulosclerosis
segmentaria y focal (8.7%) y la GN membranosa (11.3%)
constituyen casi la mitad de la patología renal biopsiada. El
TRATAMIENTO GENERAL DE LAS síndrome nefrótico (SN) es la forma clínica más
GLOMERULONEFRITIS PRIMARIAS frecuentemente biopsiada (27.3%), pero con una tendencia a
disminuir en todas la edades.
Conjuntamente con el tratamiento
específico de cada GN, que se Las patologías más frecuentes por edades son: nefropatía
expondrá posteriormente, se debe IgA entre los jóvenes (15-45 a); nefropatía IgA y nefropatía
instaurar una terapia sintomática membranosa en adultos (45-65 a) y vasculitis y nefropatía
membranosa en mayores de 65 años
dependiendo de las
manifestaciones clínicas. La biopsia renal hoy en día es el patrón oro para el
diagnóstico de la enfermedades glomerulares.
CLASIFICACION
Según su evolución: - Aguda - Subaguda - Crónica
Aguda: comienza en un momento conocido y habitualmente
con síntomas claros. Suele cursar con hematuria, a veces
proteinuria, edemas, hipertensión (HTA) e insuficiencia renal
(IR).
Subaguda: suele tener un comienzo menos claro y con un
deterioro de función renal progresivo en semanas o meses,
sin tendencia a la mejoría.
SEGÚN LA HISTOLOGIA
Es la clasificación más utilizada y aporta información
pronóstica de utilidad. Las diferentes enfermedades
glomerulares pueden compartir las manifestaciones clínicas
lo que dificulta el diagnóstico y por tanto la biopsia
desempeña un papel decisivo. En este sentido, además, la
biopsia renal es una técnica que permite al clínico no solo
disponer de un diagnóstico para aplicar un tratamiento
específico, sino disponer de información sobre el tipo de
lesión aguda o crónica que por la historia clínica no se podrían
sospechar.
SEGÚN LA CLINICA
La expresión clínica de las GN es el resultado de la
combinación de hematuria (macro o microscópica),
proteinuria (con o sin SN) e IR en los casos en los que se
produce bien aguda (síndrome nefrítico) o crónica.
GLOMERULOSCLEROSIS SEGMENTARIA Y
FOCAL PRIMARIA
Es otra entidad responsable del SN en el niño (<10%), pero
aumenta su frecuencia a medida que aumenta la edad,
llegando a un 20% en adolescentes y adultos jóvenes. No
hay diferencias en el sexo. Ya que su diagnóstico es
histológico su epidemiología depende de la población
estudiada así como de los criterios de biopsia.
ETIOLOGIA
Es fundamental diferenciar las formas primarias (en las que
no existe ningún agente o condición asociada), de las formas
secundarias (por hiperfiltración, por tóxicos, por
cicatrización por procesos glomerulares previos, etc.) ya que
el planteamiento terapéutico es diferente.
En las formas primarias, a las que nos referimos, se habla a
favor de un posible factor circulante no caracterizado aun,
basándose en la elevada recurrencia tras el trasplante.
Existen también raras formas genéticas probablemente
relacionadas con mutaciones de proteínas podocitarias.
TRATAMIENTO
CLINICA
Tratamiento de primera línea: Deben tratarse todos los
pacientes con SN y función renal normal siendo de elección
La manifestación clínica más frecuente es la proteinuria
la prednisona durante un tiempo prolongado (6-8 meses).
generalmente con SN aunque en adultos, se puede dar
cualquier grado. Iniciar con dosis de 1 mg/Kg/día y mantener esta dosis
durante 8-12 semanas si la tolerancia al tratamiento es
adecuada.
En adultos es frecuente la presencia de hematuria e HTA y
muchas veces, en el diagnóstico, existe ya IR sobre todo en Si no se produce una remisión significativa de la proteinuria
durante este tiempo, prolongar el tratamiento hasta 16
las formas colapsantes. semanas.
La evolución está marcada por el grado de proteinuria, el
grado histológico, la presencia de IR y la respuesta al
tratamiento.
Los casos resistentes evolucionan a IR terminal en un 50% a
los 10 años y en algunos de forma rápida en 2-3 años. El
riesgo de recidiva tras el trasplante (habitualmente durante
los primeros días) es alrededor de un 25%.
También podría gustarte
- Infecciones Del Tracto Urinario: FarmacoterapiaDocumento5 páginasInfecciones Del Tracto Urinario: FarmacoterapiaAmory JordanAún no hay calificaciones
- Itu Ira Cronica 2015Documento25 páginasItu Ira Cronica 2015Jhon UZ100% (1)
- Infeccion Del Tracto UrinarioDocumento96 páginasInfeccion Del Tracto UrinarioTania ChavarryAún no hay calificaciones
- Infección de Vías UrinariasDocumento11 páginasInfección de Vías UrinariasSanty AguilarAún no hay calificaciones
- Clase 07 - ITU 202410Documento28 páginasClase 07 - ITU 202410danielalirayen4Aún no hay calificaciones
- Fisiopatologia Renal PDFDocumento62 páginasFisiopatologia Renal PDFconsultorio.niwaAún no hay calificaciones
- Alteraciones Del Sistema Urinario - EMQ - Pame - 20Documento55 páginasAlteraciones Del Sistema Urinario - EMQ - Pame - 20Paulina Rodríguez RedvirtualAún no hay calificaciones
- Hiperplasia Prostática BenignaDocumento5 páginasHiperplasia Prostática BenignavictoriaAún no hay calificaciones
- Presentación Diapositivas de Infección Vías UrinariasDocumento27 páginasPresentación Diapositivas de Infección Vías UrinariasLESLY NAYELY ORTEGA GUARDADOAún no hay calificaciones
- CistitisDocumento12 páginasCistitisEvelyn Melissa Silva SulcaAún no hay calificaciones
- Infección Del Tracto UrinarioDocumento29 páginasInfección Del Tracto UrinarioSTEPHANIE NICOLE DE LEON QUIROAAún no hay calificaciones
- Enfermedades 2Documento20 páginasEnfermedades 2heladio caalAún no hay calificaciones
- Clases Nº13 Asistencia Al Usuario Con Patologias.Documento7 páginasClases Nº13 Asistencia Al Usuario Con Patologias.elvaAún no hay calificaciones
- PielonefritisDocumento8 páginasPielonefritisMagaly VasquezAún no hay calificaciones
- GENITOURINARIODocumento47 páginasGENITOURINARIOStephanieAún no hay calificaciones
- Clase 4 RenalDocumento53 páginasClase 4 Renalkarina alvaradoAún no hay calificaciones
- Nefro ExpoDocumento26 páginasNefro Expoozmar markezAún no hay calificaciones
- Diapositivas - PielonefritisDocumento13 páginasDiapositivas - PielonefritisCAROLINA CHUMACERO BERMEOAún no hay calificaciones
- Infecciones Del Tracto UrinarioDocumento28 páginasInfecciones Del Tracto UrinarioShirley Ibarra100% (1)
- 4 Alteraciones Sistema UrinarioDocumento38 páginas4 Alteraciones Sistema UrinarioEstefanía Buriticá HenaoAún no hay calificaciones
- Patologia GenitourinariosDocumento48 páginasPatologia GenitourinariosBellAún no hay calificaciones
- ITUs e ITSDocumento30 páginasITUs e ITSDaniel OyarzoAún no hay calificaciones
- Litiasis RenalDocumento21 páginasLitiasis RenalKathya ZunigaAún no hay calificaciones
- Enfermedades Del RiñónDocumento28 páginasEnfermedades Del RiñónNelly Garcia GarciaAún no hay calificaciones
- Infeccion de Vias Urinarias Recurrentes en PosmenopausiaDocumento7 páginasInfeccion de Vias Urinarias Recurrentes en PosmenopausiaKike PalaceAún no hay calificaciones
- Infección Urinaria en El Adulto MayorDocumento3 páginasInfección Urinaria en El Adulto MayorBrayan GelvezAún no hay calificaciones
- Infección Del Tracto Urinario: Universidad Técnica de AmbatoDocumento34 páginasInfección Del Tracto Urinario: Universidad Técnica de AmbatoSantiago PérezAún no hay calificaciones
- Clínica Del Sistema UrinarioDocumento71 páginasClínica Del Sistema UrinarioAle Ávalos LeónAún no hay calificaciones
- Expo. FarmacoDocumento24 páginasExpo. FarmacoVane IsidroAún no hay calificaciones
- Infecciones GenitourinariaDocumento57 páginasInfecciones GenitourinariaSara Franco BarretoAún no hay calificaciones
- Litiasis y Cólico RenalDocumento18 páginasLitiasis y Cólico RenalKevin AtachoAún no hay calificaciones
- Documento PDFDocumento13 páginasDocumento PDFMELONCITO PAún no hay calificaciones
- Diapositivas - PielonefritisDocumento13 páginasDiapositivas - PielonefritisMELONCITO PAún no hay calificaciones
- HIDRONEFROSISDocumento9 páginasHIDRONEFROSISISABEL CRISTINA JARAMILLO QUICENOAún no hay calificaciones
- Prueba Objetiva IVDocumento22 páginasPrueba Objetiva IVDeissy Tabita Chavez RamirezAún no hay calificaciones
- CistitisDocumento13 páginasCistitisElenaAún no hay calificaciones
- PIONEFROSISDocumento6 páginasPIONEFROSISMacis Aguilar100% (1)
- Diapositivas - Pielonefritis y Litiasis CoraliformeDocumento13 páginasDiapositivas - Pielonefritis y Litiasis CoraliformeGEORGINA ANTONELLA GONZALES GONZALESAún no hay calificaciones
- CISTITISDocumento26 páginasCISTITISJavier Plascencia TapiaAún no hay calificaciones
- Patologias Del Sistema UrinarioDocumento13 páginasPatologias Del Sistema UrinarioDylanAún no hay calificaciones
- Ficha Informativa #16Documento5 páginasFicha Informativa #16RICHARD VILLARAún no hay calificaciones
- InfeccionesdelasviasurinariasparaexponerDocumento41 páginasInfeccionesdelasviasurinariasparaexponerFernando VillavicencioAún no hay calificaciones
- Caso de PielonefritisDocumento9 páginasCaso de PielonefritisFranco Justoniano SilvaAún no hay calificaciones
- Infecciones Urinarias Altas y BajasDocumento32 páginasInfecciones Urinarias Altas y BajasFernando Nagore AnconaAún no hay calificaciones
- Itu SemiologiaDocumento17 páginasItu SemiologiaJohn Torres Caceres100% (1)
- Cistitis e Cia Urinaria Femenina y PesarioDocumento5 páginasCistitis e Cia Urinaria Femenina y PesariobutsuriAún no hay calificaciones
- Patología Vía UrinariaDocumento121 páginasPatología Vía UrinariaGómez Barreto ValeriaAún no hay calificaciones
- Ne Frolo GiaDocumento10 páginasNe Frolo GiaMarilesky Duq'RosmaAún no hay calificaciones
- Guia de Intervencion de Enfermeria Litiasis UrinariaDocumento14 páginasGuia de Intervencion de Enfermeria Litiasis UrinariaHumberto NamayAún no hay calificaciones
- Litiasis e ITUDocumento5 páginasLitiasis e ITUKevin AtachoAún no hay calificaciones
- Richard Fabian Jaimes Waldo Enfermero Jefe: Patologias Del Sistema Renal Y UrinarioDocumento89 páginasRichard Fabian Jaimes Waldo Enfermero Jefe: Patologias Del Sistema Renal Y UrinarioMayerlis Esther Contreras MonterrozaAún no hay calificaciones
- Infección Del Tracto Urinario (ITU) : Cristina Yates Docente U. Mayor 2016Documento39 páginasInfección Del Tracto Urinario (ITU) : Cristina Yates Docente U. Mayor 2016DANIELAAún no hay calificaciones
- IncontinenciasDocumento20 páginasIncontinenciasc.lizarragaAún no hay calificaciones
- Cuidadosdeenfermeriaenprostatitis 090409130758 Phpapp01Documento22 páginasCuidadosdeenfermeriaenprostatitis 090409130758 Phpapp01Mike Sueño100% (1)
- APARATO URINARIO ExposisionDocumento7 páginasAPARATO URINARIO ExposisionFLOR ESTELA SAAVEDRA ROJASAún no hay calificaciones
- Enfermedades Del Sistema ExcretorDocumento4 páginasEnfermedades Del Sistema ExcretorErnesto Martinez LezcanoAún no hay calificaciones
- Qué Son Las Vías UrinariasDocumento16 páginasQué Son Las Vías UrinariasManuel FuentesAún no hay calificaciones
- Infecciones Bajas Del Tracto Urinario en AdultosDocumento23 páginasInfecciones Bajas Del Tracto Urinario en AdultosFredy PazmiñoAún no hay calificaciones
- Enfermedades GenitourinariasDocumento9 páginasEnfermedades GenitourinariasjhoaAún no hay calificaciones
- La Planificacion Estrategica (Electiva)Documento3 páginasLa Planificacion Estrategica (Electiva)Maria Jose lopezAún no hay calificaciones
- CruzD HabDir2GpoG43 InvDoc-CasosPractDocumento10 páginasCruzD HabDir2GpoG43 InvDoc-CasosPractDavid Cobos RodríguezAún no hay calificaciones
- El Estado de Las Cosas Resumen GENERALDocumento3 páginasEl Estado de Las Cosas Resumen GENERALJazmin Paz Olivares QuijadaAún no hay calificaciones
- Tutoría y Educación SocioemocionalDocumento18 páginasTutoría y Educación SocioemocionalZareth Ziv LecuryAún no hay calificaciones
- La Eutanasia Es Un Acto de AmorDocumento32 páginasLa Eutanasia Es Un Acto de AmorKenyi DanielAún no hay calificaciones
- 3 FalaciasDocumento10 páginas3 FalaciasSofía Belén TropeaAún no hay calificaciones
- NORMAS DE AUDITORIA DE TECNOLOGIA DE LA INV. Y COMUN. TICsDocumento14 páginasNORMAS DE AUDITORIA DE TECNOLOGIA DE LA INV. Y COMUN. TICsGILMAR SALAZARAún no hay calificaciones
- Taller 2 Estadistica II V1.0 Sep-23-2019 PDFDocumento1 páginaTaller 2 Estadistica II V1.0 Sep-23-2019 PDFAndres Hernandez0% (1)
- Teodolito Lectura y DistanciasDocumento45 páginasTeodolito Lectura y DistanciasCris S. RodriguezAún no hay calificaciones
- Folletos y Practicas Por Tema - Prácticas - Matrices Sistemas DeterminantesDocumento43 páginasFolletos y Practicas Por Tema - Prácticas - Matrices Sistemas DeterminantesRafael SalazarAún no hay calificaciones
- Equipos de Alto Desempeño y EmpowermentDocumento26 páginasEquipos de Alto Desempeño y EmpowermentJesús MuñozAún no hay calificaciones
- Presentacion de FertirrigacionDocumento29 páginasPresentacion de FertirrigacionJose Luis Barrios SayAún no hay calificaciones
- Cap2 Funciones LinealesDocumento7 páginasCap2 Funciones Linealesdemiv47436100% (1)
- Motivación Del PersonalDocumento30 páginasMotivación Del PersonalAngélica MincholaAún no hay calificaciones
- Derecho Romano - Las SucesionesDocumento10 páginasDerecho Romano - Las SucesionesJULIO ADRIAN GARCIA ESPINOSAAún no hay calificaciones
- CooperativasDocumento13 páginasCooperativasNicolas PardoAún no hay calificaciones
- Planificacion Letra PDocumento2 páginasPlanificacion Letra PJennifer Martinez75% (4)
- Informe 5 Identificacion de Sistemas Con MatlabDocumento4 páginasInforme 5 Identificacion de Sistemas Con MatlabCarlos Leonardo Sanchez Contreras0% (1)
- LiteraturaDocumento5 páginasLiteraturaAylin Ramos0% (1)
- PatologiamocheDocumento7 páginasPatologiamochedkurinAún no hay calificaciones
- Valeria FloresDocumento8 páginasValeria FloresPirata Acracia Valentin100% (1)
- Revista Nueva Administración Organizacional #10Documento205 páginasRevista Nueva Administración Organizacional #10faavend2815Aún no hay calificaciones
- Bioconocimiento en El EcuadorDocumento1 páginaBioconocimiento en El Ecuadorbyron_castro_22Aún no hay calificaciones
- SQL en La Práctica - Práctica 1Documento24 páginasSQL en La Práctica - Práctica 1Jesus GonzálezAún no hay calificaciones
- Informe Motor ElectricoDocumento9 páginasInforme Motor ElectricoNataliaOviedoAún no hay calificaciones
- Caso Clinico EsguinceDocumento8 páginasCaso Clinico EsguinceEdu Limay0% (1)
- Examen 1er Periodo Equidad e Igualdad de GeneroDocumento2 páginasExamen 1er Periodo Equidad e Igualdad de GeneroYair Aviles DominguezAún no hay calificaciones
- LagunaJ A2u3 DRIDocumento10 páginasLagunaJ A2u3 DRIJess Charco OrtegaAún no hay calificaciones
- MSDS Celesto BaritaDocumento1 páginaMSDS Celesto BaritaMaldonado Pérez Diego AlejandroAún no hay calificaciones
- TONOMETRÍADocumento10 páginasTONOMETRÍAAna Del Real100% (1)