Documentos de Académico
Documentos de Profesional
Documentos de Cultura
ARRITMIAS N PDF
Cargado por
Salome Diaz EstradaTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
ARRITMIAS N PDF
Cargado por
Salome Diaz EstradaCopyright:
Formatos disponibles
ARRITMIAS
El único ritmo normal del corazón es el ritmo sinusal, cualquier otro ritmo diferente es patológico.
Alteraciones en la frecuencia cardiaca: Por convención, decimos que el ritmo sinusal esta entre 60-l00 lpm. (<60 lpm: Bradicardia
y >100 lpm:Taquicardia.)
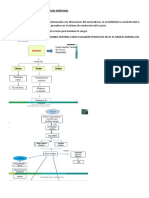
Clasificación de las taquiarritmias
Según la apariencia del complejo QRS
" Taquicardia sinusal
" Taquicardia de complejos estrechos
" Taquicardia de complejos anchos: la mayoría son de origen ventricular hasta que se demuestre lo contrario.
Complejo QRS: Criterio de normalidad es la duración. 0.12seg (3 cuadritos).
• Taquicardias de complejo estrecho (QRS menor de 120 mseg) por orden de frecuencia:
IRREGULAR
" Taquicardia sinusal.
" Fibrilación auricular.
Naren Favian Bravo Bravo
" Flutter auricular.
" Taquicardia auricular
REGULAR
" Taquicardia supraventricular paroxística (por reentrada)
• Taquicardias de complejo QRS ancho (QRS mayor de 120 mseg):
" Taquicardia ventricular.
" Taquicardia supraventricular con aberrancia.
" Taquicardia con preexcitación.
Evaluación inicial y tratamiento de las taquiarritmias
El médico tratante debe evaluar al paciente mientras proporciona:
" Soporte a la vía aérea
" Administración de oxígeno
" Realización de un ECG para identificar el ritmo
" Vigilancia la presión arterial y la saturación de oxígeno
" Canalización una vía intravenosa.
T. ESTABLE HEMODINAMICAMENTE
à TAQUICARDIA DE QRS ESTRECHO MENOS DE 0.12SEG O 120MSG (< 3CUADRITOS)
QRS ESRTRECHO-REGULAR: Igual forma en la derivación
• Maniobras diagnóstico – terapéuticas:
1. Informar al paciente de lo que vamos a hacer y tranquilizarlo.
Ansiolisis: Midazolam: (D: 10-30mcg/kg P: ampolla 5mg/5ml)
2. Maniobras vagales: Indicar al paciente que inspire forzosamente y contraiga el abdomen (Valsalva), tos, reflejo nauseoso,
masaje ocular: Compresión 3-5 segundos mantenido NUNCA APLICAR DE MANERA BILATRAL - Masaje del seno
carotídeo contraindicado si estenosis carotidea, ictus previo y de forma bilateral.
3. Sino responde administrar: Adenosina IV (6, 12 y 12mg).
D inicial: 6mg IV P: ampolla 6mg/2mL rápido en 1 a 3 segundos en una vena de gran calibre seguido de 20 mL de
solución salina fisiológica para empujarlo.
" Si el ritmo no revierte en un lapso de 1 a 2 minutos se debe administrar un bolo de adenosina de 12 mg IV,
" Si el ritmo no revierte después de un lapso de 1 a 2 minutos administre un segundo bolo de 12mg
Explicar al paciente que sentirá ENROJECIMIENTO FACIAL, PALPITACIONES, DOLOR TORÁCICO, HIPOTENSIÓN “SE SENTIRÁ
RARO”
4. Si la adenosina no logra revertir se debe intentar controlar la FC con un bloqueador de canal del calcio (diltiazem o
verapamilo) o un Betabloqueador.
Verapamilo
D: 2.5-5mg IV diluidos en 20cc.
P: ampolla 5mg/2mL
Metoprolol
Dosis inicialmente hasta 5 mg administrados IV a razón de 1 - 2 mg por min. Esta dosis puede repetirse con 5 min de
intervalo hasta alcanzar el efecto deseado. Dosis total de 10 - 15 mg consigue generalmente ese efecto.
Presentación: Ampolla de 5mg/5ml ó
Labetalol 10-20-30mg.
5. Amiodarona:
D: 150mg
P: ampolla 150mg/3mL
Naren Favian Bravo Bravo
6. Si falla, sedar al paciente con:
" Midazolam
D: 30-50mcg/kg
P: 5mg/5ml ó
" Fentanil
D: 2-5mcg/kg
P: 0.5mg/10mL)
7. Cardiovertir , sincronizar 50J-100-150-200J.
O Taquicardia supraventricular paroxística (reentrada)
• QRS estrecho
• Ritmo Regular – Aquí está la clave
• NO HAY ONDA P
Evaluación: La TSV por reentrada es una forma de taquicardia regular que se debe a reentrada, un circuito rítmico anormal que
permite que una onda de despolarización se mueva en círculos.
La TSV es llamada en ocasiones, paroxística por su inicio y terminación bruscos. La frecuencia cardíaca de la TSV por reentrada
por lo general es > 120 lpm con o sin ondas P visibles. Se considera que es de origen supraventricular cuando tiene un QRS
estrecho. Realizar el tratamiento anterior.
QRS ESRTRECHO- IRREGULAR
" Aleteo auricular (flutter)
• Ondas F mayúsculas
• La morfología en una misma derivación es igual, son más uniformes y ordenadas.
• Combina distintos bloqueos.
• Se cuentan cuantas F hay entre R-R. lo común es encontrar dos variantes
• Buscarlo siempre en DII, AVF y V1
• Los síntomas y signos: dependen en gran medida del tipo y de la gravedad de la enfermedad de base: palpitaciones
(más frecuentemente), disnea, debilidad o dolor torácico; raramente asintomático; frecuencia cardíaca regular rápida de
~150/min (paralelamente pulso en venas yugulares con una frecuencia de 300/min)
Tratamiento
• Betabloqueadores
verapamilo /metoprolol: 2.5 a 5 mg vía iv o propanolol 1mg/10kg iv.
Antagonistas de calcio diltiazem 60 a 360mg vía oral o verapamilo 5mg iv
• Si no funciona, administrar amiodarona 150 mg IV durante 10 minutos seguidos de una infusión de de 1 mg/min durante
6 horas
• Si esta inestable cardioversión 120-150-200J.
" Fibrilación auricular: Es la frecuencia cardíaca acelerada e irregular. Durante la fibrilación auricular, las dos
cavidades superiores (aurículas) del corazón laten de forma caótica e irregular, sin coordinar con las dos
cavidades inferiores (ventrículos) del corazón.
• R-R variable
• Ausencia de ondas P
• Ondas f (muy distintas unas de otras)
• QRS estrecho
Naren Favian Bravo Bravo
• Frecuencia auricular entre 350 y 450
• Aguda: se da de novo y tiene una duración menor de 48 horas.
• Crónica: su duración es mayor de 48 horas.
Síntomas: Palpitaciones, que son sensaciones de un latido del corazón acelerado, incómodo e irregular o un aleteo en el pecho,
Debilidad, ,menor capacidad para hacer ejercicio, fatiga, Aturdimiento, Mareos, Confusión ,Falta de aire, Dolor en el pecho.
Tratamiento:
1. Warfarina: Dosis iniciales 2 a 5 mg/día ajustando las dosis en función de los valores obtenidos de la TP/INR.
2. Administrar amiodarona 150 mg IV durante 10 minutos seguidos de una infusión de de 1 mg/min durante 6 horas.
3. Si esta inestable Cardiovertir 120-150-200J.
PARA FA Y FLUTTER: Debe estar dirigido a controlar la respuesta ventricular rápida (control de la FC) y revertir la FA
hemodinámicamente inestable a ritmo sinusal (control del ritmo). Los pacientes con FA mayor a 48 horas de duración deben
recibir anticoagulación previamente por el riesgo de fenómenos tromboembólicos. En estos pacientes no se debe intentar la
cardioversión eléctrica o farmacológica a menos que el paciente esté inestable y ya se haya descartado la presencia de un
trombo en la aurícula izquierda por medio de una ecocardiografía transesofágica.
à TAQUICARDIA DE COMPLEJO ANCHO MAS DE 0.12SEG 0 120MSEG (>3CUADRITOS)
Evaluación:
1. Informar al paciente de lo que vamos a hacer y tranquilizarlo
2. Administrar Adenosina IV (6, 12 y 12mg): mirar arriba esquema
3. Si no funciona la adenosina, administrar amiodarona 150 mg IV durante 10 minutos seguidos de una infusión de de 1
mg/min durante 6 horas y luego una infusión de mantenimiento de 0.5 mg/min durante 18 horas. Se pueden repetir las
infusiones complementarias de 150 mg cada 10 minutos según sea necesario en caso de arritmia recurrente o persistente
hasta alcanzar una dosis máxima de 2.2 gr por vía intravenosa en 24 horas. Los principales efectos adversos de la
amiodarona son hipotensión y bradicardia, pero pueden ser prevenidos disminuyendo la velocidad de infusión de la
medicación. Amiodarona presentación: 150mg/3ml
4. Un paciente inestable con taquicardia de complejo ancho se supone que tiene una TV y se realiza cardioversión inmediata.
Sedar al paciente con midazolam dosis 30-50mcg/kg. Presentación 5mg/5ml.
5. Cardiovertir 100-150-200J
" Taquicardia ventricular
Se pierde la morfología de los QRS. Usar tratamiento anterior
à INESTABLE HEMODINAMICAMENTE
" TA < 90mmHg
" PAM < 65mmHg
" SO2 < 94%
1. Si es posible debe establecerse un acceso vascular antes de la cardioversión y administrar sedación si el paciente está
consciente pero nunca retrasar la cardioversión. Sedar al paciente con midazolam dosis 30-50mcg/kg. Presentación
5mg/5ml.
2. La dosis inicial recomendada para la cardioversión con un dispositivo de onda monofásica es de 100 J a 200 J, con los
dispositivos de onda bifásica, una dosis de 100 a 150 J. es la recomendada. Debe aumentarse la segunda dosis y las
siguientes dosis de descargas si es necesario
3. Considere consultar a un experto
SOSPECHAR TORSIÓN DE PUNTAS SI:
Naren Favian Bravo Bravo
• FC: 250 – 350
• Irregular
• Asociada a QT largo
• Ritmo ventricular rápido
• Puede estar asociada a hipopotasemia, intoxicación por quinidina o digital
• Son muy graves
• Las arritmias auriculares son muy sintomáticas pero muy raramente producen la muerte del paciente, pero las arritmias
ventriculares todas son potencialmente mortales.
TRATAMIENTO
1-2g IV diluidos en 500 cc de SSN. .
Naren Favian Bravo Bravo
BRADICARDIA
Frecuencia cardiaca menor o igual a 60 latidos/minuto o inadecuada para su cuadro clínico.
¿CUANDO SOSPECHAR (MANIFESTACIONES CLÍNICAS)?
Los pacientes pueden presentar debilidad, fatiga, palpitaciones, mareo, síncope, dolor torácico, pérdida de conocimiento o también pueden
pasar inadvertidas y sólo detectarse cuando se realizan pruebas diagnósticas.
¿QUÉ HACER EN CASO DE BRADICARDIA?
1. TODO es simultáneo y en el orden deseado o según situación del paciente; se puede hacer uso de los medicamentos y luego el
marcapasos o al contrario. Tener en cuenta que el carrito de paro no siempre está presente o es difícil de manipular, la vida del
paciente está en juego, por lo que todo debe ser con la mayor precisión y agilidad -Solicitar ayuda, carro de paro e informar al
equipo-
2. Usar FiO2 al 100%- Verificar una adecuada oxigenación/ventilación-
3. Administrar Atropina 0.5mg IV repetir hasta 3mg cada 2-5min (presentación en ampolla de un (1ml), a una concentración de
1mg/ml), es decir, se inicia con media ampolla o según la respuesta esperada. (Cuando son contenidos muy pequeños, es
recomendable diluirlos en X cantidad de solución salina, no importa cuánto, la idea de esto es: como son cantidades tan pequeñas
(0,5 ml) es muy probable que parte de ese medicamento se quede en la punta de la jeringa, así al diluirlo es más probable que
un porcentaje mayor del medicamente sea administrado ó administrarlo con una jeringa de insulina).
4. Usar marcapasos primero se pone en cardioversión y luego debe iniciar con 60 mA (amperaje) y 80lpm y se aumenta el amperaje
dependiendo de la respuesta deseada de 5 en 5. Ideal 60mAp y 80lpm. Se debe cardiovertir sedar: Midazolam 30-50mcg y
Fentanyl 2-5mcg.
5. Si la Atropina resulta inefectiva iniciar infusíón con: Adrenalina 2-10mcg/min (presentación en amp 1 ml, en una concentración de
1mg/ml). Para la infusión entonces, se debe diluir la ampolla en una bolsa con 500 cc de solución salina y pasar a una velocidad
de 5 cc/min para una dosis de 150 mcg en un paciente de 70 kg.
6. Ó iniciar administración de Dopamina 2-20mcg/kg/min IV (presentación amp 200mg/5mL, es decir en 5 ml a una concentración
de 40 mg/ml). Para la infusión se coloca dos ampollas en 250 cc de glucosa y se pone a una velocidad de 5 ml/hora.
En pacientes con bradicardia, hipotensión, sin pulso, pensar en que se está infartando.
Naren Favian Bravo Bravo
ACIDENTE CEREBROVASCULAR-ACV.
• Evaluar el Glasgow del paciente
• Poner la cabecera a 30 grados
• Darle oxígeno por Venturi si la saturación es menor a 90 %, aspirar secreciones, colocar sonda nasogástrica para evitar
broncoaspiración si el paciente tuviera alteración del estado de conciencia.
• Garantizar accesos venosos periféricos en miembros no paréticos.
• Administración de solución salina a razón de 1500 a 2000 ml en las primeras 24 horas.
• Si tiene hiperglicemia no tratarla porque aumenta la mortalidad y las secuelas.
• La hiponatremia si la hay, debe corregirse a un ritmo inferior de 10 meq/l en las primeras 24 horas. Continuar los medicamentos
de base del paciente (si no infieren con la hemorragia).
• La presión arterial ideal en pacientes:
" normotensos es de 160-170/95-100 mmHg y en
" hipertensos 180 - 190/105 - 110 mmHg.
• No se trata presión arterial sistólica menor a 170 mmHg porque estas pueden controlarse mediante medidas generales, si la presión
arterial se mantiene en este límite 60 minutos después de la primera toma o si la PAS es mayor a 160 mmHg, se inicia tratamiento
hipotensor por vía oral (se evitan vía sublingual e IV). Se pueden dar:
Naren Favian Bravo Bravo
" Enalapril DI: de 5 mg en 24 horas (tabletas de 5 mg) o labetalol dosis de 100 mg cada 12 horas (comprimidos de 100
o 200 mg).
" Si no es posible la vía oral y si la presión arterial es mayor de 230/120 mmHg en dos lecturas separadas de 5 minutos,
tratar por vía IV con labetalol dosis inicial de 20 mg (4 ml) en cinco minutos en bolo IV lento hasta el control de las
cifras tensionales o hasta la administración de 100 mg (1 ampolla: 100 mg en 20 ml).
• Si la presión arterial diastólica es mayor a 140 mmHg es necesario ingresar al paciente a UCI para administración de nitroprusiato
sódico.
• Manejo antiedema: debe aplicarse ante signos o síntomas de hipertensión intracraneal, herniación cerebral y aumento del grado
de coma. Se usan diuréticos osmóticos como manitol al 20 %, la dosis de carga es 1 g/kg IV equivalentes a 350 ml de manitol al
20 % perfundidos en 20 minutos, la dosis puede repetirse cada 6 horas. (Presentación: 250 y 500 ml). No están indicados los
corticoides en las primeras 24 horas.
• Si hay convulsiones dar fenitoina 10 mg/kg IV.
• Como profilaxis para vasoespasmo usar nimodipino 60 mg vía oral cada 4 horas, hasta el día 21 tras la hemorragia o hasta el alta.
• En caso de requerir intubación, puede usarse tiopental o etomidato.
• Tan pronto sea posible, debe llevarse al paciente a una neuroimagen, es crucial la diferenciación entre ACV hemorrágico e isquémico.
Tiempo es cerebro.
Naren Favian Bravo Bravo
También podría gustarte
- Taquiarritmias 3Documento23 páginasTaquiarritmias 3Sofía PinzónAún no hay calificaciones
- Transtornos Del RitmoDocumento52 páginasTranstornos Del RitmoEdward ChristensenAún no hay calificaciones
- Arritmias PeriparadasDocumento49 páginasArritmias PeriparadasDiogelis De Leon100% (1)
- Taquiarritmias ResumenDocumento5 páginasTaquiarritmias ResumenFRANCISCA LAYTTEAún no hay calificaciones
- Bradi y Taquiarritmias 2007Documento65 páginasBradi y Taquiarritmias 2007ron7791100% (1)
- Algoritmos URCADocumento6 páginasAlgoritmos URCAJose EvaxAún no hay calificaciones
- Arritmias LetalesDocumento72 páginasArritmias LetalesdanielAún no hay calificaciones
- SvaDocumento14 páginasSvaDialogosateoDialogosAún no hay calificaciones
- RCP AvanzadaDocumento51 páginasRCP AvanzadaMariana CastroAún no hay calificaciones
- Resumen Arritmias.Documento5 páginasResumen Arritmias.XIMENA MARCELA FLORES CASTROAún no hay calificaciones
- Algoritmo RCP AvanzadaDocumento8 páginasAlgoritmo RCP AvanzadaestradivarioAún no hay calificaciones
- Crisis Asmática y TaquiarritmiasDocumento3 páginasCrisis Asmática y TaquiarritmiasNicolasAún no hay calificaciones
- Algoritmo de TaquiarritmiasDocumento1 páginaAlgoritmo de TaquiarritmiasBrenda IslasAún no hay calificaciones
- TAQUIARRITMIASDocumento15 páginasTAQUIARRITMIASFernandita Aguila OlateAún no hay calificaciones
- Arritmias TerapDocumento34 páginasArritmias TerapMarco RuizAún no hay calificaciones
- Algoritmos TaquiarritmiasDocumento28 páginasAlgoritmos TaquiarritmiasJavier RojasAún no hay calificaciones
- TAQUIARRITMIASDocumento16 páginasTAQUIARRITMIASGabrielaAún no hay calificaciones
- 1 Manejo Del Infarto Agudo de MiocardioDocumento34 páginas1 Manejo Del Infarto Agudo de MiocardioGabriela RodriguezAún no hay calificaciones
- Introduccion y Manejo de Las Arritmias Mas Frecuentes (Autoguardado)Documento53 páginasIntroduccion y Manejo de Las Arritmias Mas Frecuentes (Autoguardado)Sebastián Cárdenas LibrerosAún no hay calificaciones
- ACLSDocumento7 páginasACLSNancy Padilla Serrano100% (1)
- Paro Sin Pulso y Arritmias Guia (Copia de Juan Camilo Mendoza Carrillo Apr 20 014817)Documento10 páginasParo Sin Pulso y Arritmias Guia (Copia de Juan Camilo Mendoza Carrillo Apr 20 014817)juanca981020Aún no hay calificaciones
- Transtornos de Conduccion Ecg PDFDocumento14 páginasTranstornos de Conduccion Ecg PDFCheely RamìrezAún no hay calificaciones
- RITMOS CARDIACO UltimoDocumento31 páginasRITMOS CARDIACO UltimoChris Gómez BorborAún no hay calificaciones
- Instituto Mexicano Del Seguro Social Unidad de Medicina Familiar Num. 69Documento47 páginasInstituto Mexicano Del Seguro Social Unidad de Medicina Familiar Num. 69José EstradaAún no hay calificaciones
- ArritmiasDocumento8 páginasArritmiasMillaray ArellanoAún no hay calificaciones
- Page 00004 PDFDocumento1 páginaPage 00004 PDFLaura CRAún no hay calificaciones
- Page 00004Documento1 páginaPage 00004Laura CRAún no hay calificaciones
- ArritmiasDocumento10 páginasArritmiaslAún no hay calificaciones
- Word Farmacos para RCP EmergenciaDocumento9 páginasWord Farmacos para RCP EmergenciaMarcia CarriónAún no hay calificaciones
- Arritmias CardiacasDocumento74 páginasArritmias CardiacasZOfii SnhzAún no hay calificaciones
- Guia de Estudio Simulación ArritmiasDocumento27 páginasGuia de Estudio Simulación ArritmiasSebastián Pizarro AlarcónAún no hay calificaciones
- Drogas Cardiovasculares IDocumento36 páginasDrogas Cardiovasculares INoel ÑiquenAún no hay calificaciones
- Taquiarritmias Uma 2Documento77 páginasTaquiarritmias Uma 2jnm9fq8cn2Aún no hay calificaciones
- Manejo de ArritmiasDocumento34 páginasManejo de ArritmiasAndreillnAún no hay calificaciones
- Arritmias FarmacoDocumento11 páginasArritmias FarmacoJoaquín ArtoriasAún no hay calificaciones
- TaquiarritmiasDocumento4 páginasTaquiarritmiasOswaldo MascareñasAún no hay calificaciones
- Taquicardias en PediatríaDocumento34 páginasTaquicardias en PediatríaJUANAún no hay calificaciones
- Uregencias Unidad 2Documento53 páginasUregencias Unidad 2Fernanda InostrozaAún no hay calificaciones
- Clase 4. ArritmiasDocumento6 páginasClase 4. ArritmiasRenato Lozano AlvarezAún no hay calificaciones
- 2 Ecg PatologicoDocumento4 páginas2 Ecg PatologicoAle Pg100% (1)
- Taquicardia EstableDocumento43 páginasTaquicardia Establedparedes03100% (2)
- Algoritmos Aha 2015 Español PDFDocumento7 páginasAlgoritmos Aha 2015 Español PDFGuisella Pacheco Linares89% (9)
- R1Mf Astrid Gómez MezaDocumento48 páginasR1Mf Astrid Gómez MezaSarahí CortésAún no hay calificaciones
- ACLS Drogas Cardiovasculares IDocumento39 páginasACLS Drogas Cardiovasculares IDaniel MartinAún no hay calificaciones
- Emergencias Hipertensivas1Documento35 páginasEmergencias Hipertensivas1Reynaldo MorenoAún no hay calificaciones
- Arritmias en PediatríaDocumento37 páginasArritmias en PediatríaGerardo SabraAún no hay calificaciones
- Resumen Medicina Interna PDFDocumento56 páginasResumen Medicina Interna PDFJhon Alexis M Argote100% (1)
- ArritmiasDocumento85 páginasArritmiasAngelina Santibañez HenriquezAún no hay calificaciones
- ARRITMIASDocumento49 páginasARRITMIASRodolfo Router On BackAún no hay calificaciones
- TAQUIARRITMIASDocumento38 páginasTAQUIARRITMIASAlirio ReguilloAún no hay calificaciones
- XRCP AVANZADODocumento43 páginasXRCP AVANZADOalcontado_80Aún no hay calificaciones
- Reanimacion Avanzada: CardiopulmonarDocumento38 páginasReanimacion Avanzada: CardiopulmonarvxnheAún no hay calificaciones
- 1.PCR, Taqui y BradiarritmiasDocumento4 páginas1.PCR, Taqui y BradiarritmiasGeraldine MuñozAún no hay calificaciones
- RCP Aha 2015Documento22 páginasRCP Aha 2015Fernando Crespo Valencia0% (1)
- Fibrilación Auricular Guía 2020Documento5 páginasFibrilación Auricular Guía 2020maria camila martinezAún no hay calificaciones
- Destrezas médicas para salvar vidas (una guía de primeros auxilios)De EverandDestrezas médicas para salvar vidas (una guía de primeros auxilios)Calificación: 3.5 de 5 estrellas3.5/5 (2)
- Manual de electrocardiografía canina para estudiantes de medicina veterinariaDe EverandManual de electrocardiografía canina para estudiantes de medicina veterinariaAún no hay calificaciones
- Presión Arterial Baja: Cómo reconocer, manejar y solucionar esta alteración que también puede afectar tu bienestarDe EverandPresión Arterial Baja: Cómo reconocer, manejar y solucionar esta alteración que también puede afectar tu bienestarCalificación: 5 de 5 estrellas5/5 (1)