0% encontró este documento útil (0 votos)
12 vistas6 páginasMecanismos de Defensa Del Aparato Respiratorio
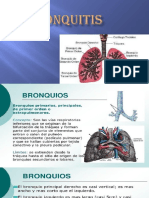
El documento aborda los mecanismos de defensa del aparato respiratorio, la fisiología de la respiración, la insuficiencia respiratoria, el Cor pulmonale, la historia clínica y los procedimientos diagnósticos y terapéuticos relacionados. Se discuten síntomas, pruebas funcionales, exámenes radiológicos y endoscópicos, así como el diagnóstico y tratamiento de enfermedades respiratorias como la neumonía y la traqueobronquitis. También se mencionan factores de riesgo y métodos de diagnóstico específicos para diversas condiciones pulmonares.
Cargado por
Yunuén Calderón GarcíaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como DOCX, PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
12 vistas6 páginasMecanismos de Defensa Del Aparato Respiratorio
El documento aborda los mecanismos de defensa del aparato respiratorio, la fisiología de la respiración, la insuficiencia respiratoria, el Cor pulmonale, la historia clínica y los procedimientos diagnósticos y terapéuticos relacionados. Se discuten síntomas, pruebas funcionales, exámenes radiológicos y endoscópicos, así como el diagnóstico y tratamiento de enfermedades respiratorias como la neumonía y la traqueobronquitis. También se mencionan factores de riesgo y métodos de diagnóstico específicos para diversas condiciones pulmonares.
Cargado por
Yunuén Calderón GarcíaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como DOCX, PDF, TXT o lee en línea desde Scribd