Documentos de Académico
Documentos de Profesional
Documentos de Cultura
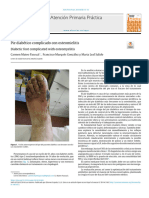
Pie Diabético
Pie Diabético
Cargado por
Valentina CarvajalinoDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Pie Diabético
Pie Diabético
Cargado por
Valentina CarvajalinoCopyright:
Formatos disponibles
Consulta diaria. Qué haría usted ante...
el pie diabético
A.M. Garrido Calvo, P. Cía Blasco y P.J. Pinós Laborda
Medicina de Familia y Comunitaria. Centro de Salud de San Adrián. Navarra. España.
䊳䊳 Lectura rápida
Ciertas lesiones del pie, como las úl- Aproximación diagnóstica Lesiones de grado 0. Incluyen
ceras, la gangrena y, más rara vez, la hiperqueratosis, fisuras y grietas,
neuropatía de Charcot y el edema La anamnesis y la exploración física deformidades osteoarticulares, uña
neuropático son complicaciones fre- realizadas intencionadamente, de for- incarnata y pie de atleta. Cada una
cuentes de la diabetes. Son lesiones ma sistemática y periódica, son esen- tiene su tratamiento específico, pero
potencialmente graves, que pueden ciales para detectar la existencia de le- para todas son básicas las medidas
precisar tratamientos quirúrgicos siones, así como para identificar la higiénicas y fisioterapéuticas.
agresivos. La educación del paciente posible existencia de un «pie de ries-
es esencial para prevenir su apari- go». Este objetivo se consigue median- Grado 1. La úlcera superficial siem-
ción, mientras que un diagnóstico te la realización de una exploración del pre requiere un reposo absoluto y
precoz y un tratamiento correcto per- estado de la circulación vascular y la una limpieza meticulosa, pero el
miten evitar amputaciones. inervación, así como valorando la posi- uso de tratamientos tópicos es
ble presencia de infección. controvertido. Recientemente, se
han introducido, con buenos resul-
Etiopatogenia Enfermedad vascular periférica. La tados, diversos tratamientos basa-
observación de la coloración y la dos en procedimientos biocelula-
Es compleja y en ella participan la temperatura de la piel y del aspec- res para intentar estimular la
neuropatía diabética, la afección vas- to trófico de los tegumentos, así reepitelización de la úlcera.
cular, las infecciones y los microtrau- como la exploración del pulso ar-
matismos. terial, la toma de presión en el to- Grado II. La úlcera profunda casi
billo y el examen de la oscilome- siempre comporta infección. Es
Estadificación tría, permiten valorar el estado necesario el reposo, el desbrida-
circulatorio, aunque la presencia miento extenso y el tratamiento
de las lesiones de arritmias o calcificaciones arte- antibiótico sistémico. Frecuente-
Grado 0: callos o durezas, grietas y riales puede dificultar algunos de mente, se requiere un tratamiento
fisursa, deformidades de los de- estos exámenes. hospitalario.
dos, neuroartropatía de Charcot,
onicomicosis, pie de atleta, perio- Neuropatía periférica. La forma más Grados III, IV y V. Las celulitis exten-
nixis. común es la polineuropatía distal sas, los abscesos, la osteomielitis
Grado 1: úlcera superficial o mal per- mixta y simétrica. Su estudio bási- o la sospecha de sepsis o de gan-
forante plantar, de aspecto carac- co consiste en la exploración de la grena son criterios para la remi-
terístico, se sobreinfecta y puede sensibilidad perceptiva táctil con sión del paciente al medio hospi-
ocasionar abscesos profundos y el monofilamento de Semmens- talario.
osteomielitis. Weinstein, la sensibilidad térmica
Grado 2: úlcera profunda. Afecta al y la sensibilidad vibratoria con el
tejido subcutáneo y a las estructu- diapasón, y la sensibilidad al dolor Prevención
ras muscularres y óseas, sin in- de un pinchazo.
El control metabólico y circulatorio, la
fección. educación del paciente, el uso de cal-
Grado 3: absceso y osteomielitis. zado adecuado, la higiene, la protec-
Grados 4 y 5: gangrena, que puede
Tratamiento
ción de los pies, la insistencia en el
ser seca o húmeda, dependiendo Son esenciales el buen control glucé- mantenimiento de estas medidas, la
de la existencia de infección. mico y lipídico y de la presión arterial exploración periódica del paciente y
junto con el abandono del tabaco. la corrección de las lesiones incipien-
Otras medidas dependen de la grave- tes, en el marco de la cooperación
dad del problema detectado y, en al- con podólogos y ortopedas, son as-
gunos casos, puede ser necesario el pectos esenciales para prevenir y tra-
ingreso hospitalario. tar las lesiones del pie diabético.
8 Med Integral 2003;41(1):8-17 16
Garrido Calvo AM, et al. El pie diabético
L a patología del pie constituye uno de los elementos
principales del cuidado de los pacientes diabéticos.
Las lesiones más habituales a este respecto son las úl-
La neuropatía diabética incluye la pérdida motora, de
sensibilidad y la afección autónoma. La neuropatía mo-
tora afecta a todos los músculos del pie, lo que da lugar
ceras, con o sin infección, y la gangrena. Son mucho a deformidades articulares que inducen a un cambio de
menos frecuentes la neuropatía de Charcot y el edema presión sobre determinada superficie plantar, concen-
neuropático. La tasa de amputaciones en pacientes dia- trándose principalmente sobre las cabezas de metatar-
béticos es más de 15 veces superior a la de la población sianos y el talón; de ese modo, se estimula la formación
general. de callosidades, que serán las precursoras de las ulcera-
Los factores responsables de la lesión, en la mayoría de ciones. La neuropatía sensitiva favorece la formación
los casos, pueden ser evitados con un correcto adiestra- de ulceraciones, ya que reduce la percepción del dolor
miento del paciente. Además, un diagnóstico precoz y y, por tanto, predispone a que las lesiones en el pie sean
el correcto tratamiento de la lesión pueden mantener la detectadas de forma tardía y en un estado más avanza-
integridad del pie, evitando gran número de amputacio- do. La neuropatía del sistema autónomo hace que se
nes. produzca un falso calor en el pie, secundario a una alte-
El llamado «pie diabético» es el resultado de la coe- ración del flujo sanguíneo; además, disminuye la suda-
xistencia de neuropatía y vasculopatía (que favore- ción, lo que ocasiona la aparición de piel seca con ten-
cen la aparición de lesiones hísticas) e infección, y dencia a fisuras y grietas, que puede facilitar una puerta
puede progresar a situaciones tan graves como la gan- de entrada a las infecciones.
grena. Constituye, por tanto, una importante causa de La enfermedad vascular periférica induce a la isquemia
morbimortalidad en los pacientes diabéticos, e incluso y contribuye a la formación de muchas úlceras en el pie
puede llegar a ocasionar situaciones francamente in- diabético. El sistema circulatorio periférico de los pa-
validantes como consecuencia de las técnicas quirúr- cientes diabéticos con frecuencia está afectado; sus ar-
gicas empleadas (amputación), o incluso la muerte. terias están calcificadas en mayor o menor grado y, por
Aun así, el pie diabético es la complicación crónica tanto, son más rígidas y menos elásticas. Este hecho,
de la diabetes mellitus de más sencilla y fácil preven- unido a que la formación de circulación colateral alre-
ción. dedor de estenosis y oclusiones es mala, propicia que
La epidemiología del pie diabético es todavía descono- exista una mayor predisposición a la aparición de pro-
cida ya que engloba distintos procesos patológicos, y cesos gangrenosos en este tipo de pacientes.
hoy día todavía no existen una clasificación o una des- Es frecuente que las infecciones del pie no se detecten
cripción que aúnen criterios y permitan la valoración de en un paciente diabético hasta que el estado sea muy
su magnitud de forma más exacta. Se estima que apro- avanzado. Habitualmente no existen signos o síntomas
ximadamente un 15% de los pacientes con diabetes de- sistémicos de infección (fiebre, aumento de la frecuen-
sarrollará una úlcera en el pie o en la pierna en el trans- cia cardíaca, elevación del recuento leucocitario) o se
curso de la enfermedad. La gangrena es mucho más manifiesta cuando la afección es ya importante. El pri-
frecuente en estos pacientes que en la población general mer signo puede ser la pérdida de control de la gluce-
(53 veces superior en los varones y 70 en las mujeres), mia o un síndrome de carácter gripal. La infección pue-
por lo que supone un grave problema de salud pública de ser superficial o profunda y puede afectar incluso al
actual. hueso (osteomielitis) y comprometer la viabilidad del
miembro.
Fisiopatología
Clasificación y descripción
Para obtener unos resultados óptimos en el tratamiento de las lesiones
del pie diabético, debemos conocer tanto los factores
etiopatogénicos que actúan en la producción de las le- En la mayoría de los casos la aplicación de la terapia
siones como la fisiopatología de las mismas, pues el adecuada viene determinada por el tipo de lesión y su
manejo difiere en función del mecanismo participante. gravedad; de ahí la importancia de establecer una clasi-
La patología de los pies en el paciente diabético, desen- ficación. Según Wagner, la afección del pie puede cla-
cadenada por las úlceras cutáneas, es producida por sificarse en 6 estadios, que abarcan desde la no lesión,
traumatismos mínimos. La presencia de neuropatía, in- hasta la gangrena extensa, tal como se refleja en la ta-
suficiencia vascular y alteraciones de la respuesta a la bla 1. Esta clasificación tiene una muy buena correla-
infección, así como la reducida movilidad articular que ción con la morbimortalidad y el porcentaje de amputa-
determina la existencia de presiones anormales, hacen ciones, que aumentan conforme se eleva el grado; sin
que el paciente diabético presente una vulnerabilidad embargo, no informa de la etiopatogenia de las lesio-
excepcional a los problemas de los pies. nes.
17 Med Integral 2003;41(1):8-17 9
Garrido Calvo AM, et al. El pie diabético
TABLA 1
Clasificación de las lesiones del pie diabético
Descripción
Grado 0 Pie de riesgo (hiperqueratosis, callos,
fisuras...), pero sin lesiones
Grado 1 Úlcera superficial (destrucción del
espesor total de la piel; generalmente, se
afecta la superficie plantar, sobre la
cabeza de los metatarsianos o espacios
interdigitales)
Grado 2 Úlcera profunda, con afección de
tendones, ligamentos y músculos, pero
sin abscesos ni lesiones óseas
Grado 3 Úlcera profunda acompañada de celulitis,
absceso u osteítis
Grado 4 Gangrena localizada (necrosis,
generalmente en el talón, los dedos o las Fig. 2. Fisura interdigital.
zonas distales del pie)
Grado 5 Gangrena extensa (todo el pie afectado;
efectos sistémicos) Grietas y fisuras
Son lesiones de la integridad de la piel que no afectan a
todo su espesor, favorecidas por la sequedad y la deshi-
Grado 0 dratación dérmica. La localización más frecuente es la
interdigital (fig. 2).
Representa un pie sin lesiones, pero con elevado riesgo
de padecerlas. Deformidades digitales
Están producidas por una atrofia de los músculos intrín-
Hiperqueratosis (callos o durezas) secos del pie y el adelgazamiento de la almohadilla gra-
Son zonas de piel engrosadas, a veces algo descamadas sa bajo la cabeza de los metatarsianos. Las más fre-
en zonas de máxima presión, como las cabezas metatar- cuentes son los «dedos en garra», los «dedos en
sianas y el talón (fig. 1). martillo» y el hallux valgus (deformidad del primer
dedo con prominencia de la parte interna de la base me-
tatarsiana y desviación externa de la zona distal del
dedo).
Neuroartropatía de Charcot
Corresponde a la máxima expresión de la deformidad
del pie diabético asociada a una importante afección del
sistema nervioso autónomo, que se produce en pacien-
tes con diabetes de larga evolución y neuropatía autó-
noma y periférica. La etiología no está todavía muy cla-
ra, pero el proceso puede iniciarse como consecuencia
de una lesión que ocasione una fractura ósea, por lo que
se estimularía la actividad osteoclástica ocasionando
destrucción, fragmentación, remodelado y deformidad
manifiesta. El aumento del flujo sanguíneo podría ac-
tuar como factor predisponente al reducir la densidad
ósea.
La neuroartropatía de Charcot se presenta como una
pérdida de la bóveda plantar, un acortamiento del eje
anteroposterior del pie, una convexidad medial y un
gran edema por vasodilatación.
Onicomicosis y pie de atleta
Distintos autores coinciden en que la onicomicosis no
Fig. 1. Pie diabético con piel atrófica y mal hidratada. Hiperque-
tiene mayor prevalencia en los pacientes diabéticos,
ratosis plantar, principalmente en la zona del talón. salvo las causadas por Candida; sin embargo, sí parece
10 Med Integral 2003;41(1):8-17 18
Garrido Calvo AM, et al. El pie diabético
repercutir de forma más grave, ya que el engrosamiento siones elevadas, como la cabeza de los metatarsianos
ungueal podría dar lugar a una necrosis del lecho o a (más frecuente la del primer metatarsiano) y el talón.
heridas en la piel adyacente a los dedos que, inadverti- Comienza por una callosidad, que posteriormente se ul-
das por la neuropatía periférica, facilitarían la sobrein- cera en su parte central provocando un aspecto «en sa-
fección bacteriana (fig. 3). El pie de atleta es una infec- cabocados». No tiende a la resolución, sino más bien a
ción producida por hongos, unidos o no a bacterias, que la sobreinfección, lo que puede originar abscesos pro-
afecta a la superficie plantar del pie, fundamentalmen- fundos y osteomielitis.
te, y que produce prurito, maceración y agrietamiento
de la piel, sobre todo entre los dedos de los pies; pue-
den aparecer también como si fueran pequeñas ampo- Grado II
llas o una descamación dérmica; las grietas y fisuras
pueden actuar como puerta de entrada infecciosa. Úlcera profunda
Es una solución de continuidad o excavación de fondo
Perionixis necrótico que sobrepasa la piel y afecta al tejido subcu-
Es una infección bacteriana aguda (producida general- táneo, los tendones, los ligamentos y los músculos,
mente por Staphylococcus aureus) de entrada cuticular pero sin llegar a formar abscesos ni ocasionar lesiones
(predispuesta en la mayoría de las ocasiones por mani- óseas.
pulaciones de manicura) que cursa con eritema, edema
y dolor intenso en el borde de la proximal de la uña. Se
suele delimitar si se aplican baños o compresas calien- Grado III
tes de forma temprana y antibioterapia tópica. Si espon-
táneamente se crea un absceso y se drena, puede produ- Absceso
cirse un alivio inmediato de las molestias; también Es una inflamación aguda purulenta, bien delimitada,
puede practicarse un drenaje quirúrgico. La forma cró- que destruye totalmente los tejidos donde se forma. A
nica cursa con eritema y edema periungueal, dolor no veces drena al exterior o hacia una cavidad por medio
muy intenso y exudado purulento escaso a la presión de trayectos irregulares o fístulas. Los abscesos de gran
del borde de la uña, suele estar producida por Candida tamaño pueden deformar el tejido o el órgano donde
albicans y la humedad y la diabetes son factores predis- asientan, siendo mayor la deformación si se ha elimina-
ponentes al respecto. do el pus, se cicatriza y se calcifica la pared del absce-
so. Suelen estar causados por bacterias, generalmente
gramnegativas. En el paciente diabético, en general, no
Grado I producen signos ni síntomas sistémicos.
Úlcera superficial Osteomielitis
También llamada «mal perforante plantar», es de carác- Consiste en una infección ósea de carácter purulento
ter neuropático y consiste en la destrucción del espesor que puede tener un curso agudo (80% de los casos) o
total de la piel. Habitualmente se afecta la superficie crónico, y que suele estar causado por bacterias (el ger-
plantar del pie o de los dedos en áreas sometidas a pre- men más frecuentemente implicado es el Staphylococ-
cus aureus) y, más raramente, por hongos. En los pa-
cientes diabéticos los gérmenes suelen alcanzar el
hueso procedentes del exterior, a causa de heridas acci-
dentales o de incisiones quirúrgicas, o bien por una ex-
tensión a partir de un foco séptico contiguo, pero es
extremadamente raro que la infección del hueso en el
pie diabético sea producida por vía hematógena. Al
igual que en los abscesos, habitualmente la osteomieli-
tis presente en pacientes diabéticos no cursa con fiebre.
Cuando el hueso es perceptible al explorar una úlcera,
debe considerarse la presencia de osteomielitis. La ra-
diografía simple puede revelar la formación de gas en
los tejidos, lo que indica la existencia de una infección
que compromete la viabilidad del miembro. La erosión
ósea indica la presencia de osteítis. La gammagrafía ósea
con 99Tc y con leucocitos marcados con 111In puede
Fig. 3. Onicomicosis. confirmar la presencia de osteomielitis, pero el diag-
19 Med Integral 2003;41(1):8-17 11
Garrido Calvo AM, et al. El pie diabético
nóstico diferencial con la infección de tejidos blandos,
y en ocasiones con la artropatía de Charcot, puede ser
difícil.
Grados IV y V
Grangrena
En las extremidades inferiores de los pacientes con le-
siones arteriales, especialmente los diabéticos, se desa-
rrolla con relativa frecuencia una trombosis y la consi-
guiente necrosis isquémica o gangrenosa. Si no se
produce una sobreinfección del tejido necrótico, la is-
quemia, la deshidratación del tejido y la coagulación de
las proteínas estructurales producen una desecación
de la extremidad, que se conoce como «gangrena seca».
Si se sobreañade una infección, el tejido sufre una necro-
sis de tipo colicuativo, lo que se denomina «gangrena
húmeda». La gangrena gaseosa es una gangrena húme-
da en la que la infección la provocan gérmenes anaero-
bios, que liberan toxinas, las cuales condicionan una
proteólisis de los tejidos. Ésta facilita la rápida progre-
sión de la necrosis, que se hace patente en el edema, la
crepitación de los tejidos por acumulación de bullas de
gas y la fermentación de azúcares tisulares por las toxi- Fig. 4. Gangrena del segundo dedo del pie derecho.
nas bacterianas. La subclasificación de la gangrena en
dos grupos –localizada (generalmente en el talón, los
dedos o las zonas distales del pie) (fig. 4) y extensa–, se con un mínimo de cuatro veces al año, pudiendo ser
debe a las diferentes repercusiones en cuanto a trata- realizada de forma indistinta tanto por el personal mé-
miento y pronóstico. Así, en el grado IV se puede valo- dico como por el de enfermería. Ha de incluirse una va-
rar la posibilidad de un tratamiento quirúrgico (bypass, loración neurológica y vascular del pie diabético de for-
angioplastia, etc.), mientras que en el grado V existe un ma anual y, a ser posible, de forma conjunta por el
aumento de la posibilidad de sufrir una amputación y médico y el enfermero encargados del cuidado del pa-
de la mortalidad asociada (fig. 5). ciente.
En cada visita se ha de preguntar al paciente sobre la
posible presencia de síntomas de neuropatía periférica,
Aproximación diagnóstica al pie como el dolor, la quemazón, los hormigueos o los ca-
diabético lambres (suelen ser de predominio nocturno y mejoran
Únicamente un diagnóstico certero etiológico conduci-
rá a mejorar los resultados y evitar las frustraciones que
producen las ulceraciones que evolucionan de forma
tórpida, a pesar de que los tratamientos aplicados sean
considerados adecuados. La secuencia correcta a seguir
ha de comenzar con una buena anamnesis, y se ha de
completar con una inspección y una exploración física
adecuadas; con todo ello se pretende detectar el «pie de
riesgo», es decir, aquel que presenta alguna de las si-
guientes condiciones: a) neuropatía periférica (polineu-
ropatía, mononeuropatía, úlcera neuropática, neuroar-
tropatía de Charcot y alteraciones vegetativas); b)
enfermedad vascular periférica; c) historia previa de úl-
cera o amputación, y d) deformidades en los pies.
La anamnesis y la inspección de los pies se hará en
cada visita programada (generalmente cada 2 meses), Fig. 5. Pie con amputación del primer y quinto dedos.
12 Med Integral 2003;41(1):8-17 20
Garrido Calvo AM, et al. El pie diabético
al ponerse de pie o con la deambulación). Asimismo, se
le interrogará sobre la presencia de posibles síntomas
de enfermedad vascular periférica, como la claudica-
ción intermitente, el dolor en reposo que no mejora con
la marcha y empeora con la elevación del pie, el calor o
el ejercicio, o la frialdad en los pies. Además, se ha de
investigar sobre la existencia de otros factores de riesgo
modificables.
Seguidamente, se inspeccionará el pie en busca de hi-
perqueratosis, callos, ojos de gallo, deformidades, fisu-
ras, grietas y, muy especialmente, úlceras. De forma
global, se debe prestar atención a la higiene y el cuida-
do de los pies (la hidratación, el corte de las uñas, etc.),
así como al uso de medias, calcetines y calzado, para
comprobar que éste sea apropiado y no contenga cuer-
pos extraños o presente un desgaste excesivo. El conse-
jo preventivo en esta etapa de la exploración es muy
importante.
Exploración de la enfermedad vascular periférica
El primer medio que se va a utilizar para la explo- Fig. 6. Doppler manual.
ración de la vasculopatía es la observación y la pal-
pación de las piernas y los pies. Nos orientará hacia
la existencia de una enfermedad vascular periférica la nes falsamente elevadas e índices por encima de 1,5,
presencia de cambios de color en relación con los aun en presencia de una enfermedad vascular.
cambios de posición de la extremidad (excesiva pali- La oscilometría tiene como finalidad poner de mani-
dez al elevar el pie y enrojecimiento al descenderlo), fiesto gráficamente la amplitud de la pulsatilidad arte-
la frialdad de la extremidad en comparación con la rial, lo que proporciona una somera información del dé-
otra, y la existencia de cambios tróficos (atrofia del te- ficit circulatorio existente. Existe una gran variabilidad
jido celular subcutáneo, piel brillante, ausencia de ve- entre los resultados obtenidos, por lo que no se pueden
llo en el dorso del pie y onicogriposis). El siguiente establecer valores absolutos de referencia; las cifras ob-
paso es realizar la palpación de los pulsos de ambas tenidas se deben comparar con las de la extremidad
extremidades inferiores del paciente. Una ausencia de contralateral o con los segmentos sanos del paciente ex-
pulsos indicará la presencia de isquemia arterial. No plorado. Para una completa exploración se ha de aplicar
es fácil la palpación de los pulsos pedios, ya que la el manguito en el tercio superior e inferior de la pierna,
presencia de edema o la no compresibilidad de la arte- de forma bilateral y en reposo y tras 2 min de ejercicio
ria por calcificación de la misma dificultan la manio- vigoroso. Normalmente, el índice oscilométrico debe
bra exploratoria. ser idéntico para ambas extremidades en una misma lo-
A continuación se realiza el cálculo del índice tobillo- calización y con el mismo grado de presión; además,
brazo, o índice YAO, que consiste en calcular el co- debe tener el grado máximo cuando la presión del man-
ciente entre la presión arterial sistólica en el tobillo y la guito sea igual a la presión sistólica del paciente. Ante
presión arterial sistémica en el brazo. Para medir la pre- arterias calcificadas (hecho relativamente frecuente en
sión en el tobillo se coloca el manguito de presión justo pacientes con diabetes mellitus) o la presencia de arrit-
encima del mismo; la presión se determina mediante un mias, la interpretación de la oscilometría se dificulta
Doppler manual colocado sobre la arteria tibial poste- enormemente.
rior o pedia (en ausencia de Doppler se utilizará la pal-
pación manual del pulso) (fig. 6). Normalmente, el ín-
dice tobillo-brazo suele ser superior a 0,9; en los casos Exploración de la neuropatía periférica
de claudicación intermitente, su valor oscila entre 0,5 y
0,8, y en el caso de dolor en reposo es menor a 0,5. Es La polineuropatía distal mixta y simétrica constituye la
importante conocer que en las personas mayores, sobre forma más frecuente de neuropatía periférica. La afec-
todo en los pacientes diabéticos, es frecuente la calcifi- ción sensitiva, que en general predomina sobre la moto-
cación de la capa media arterial, obteniéndose presio- ra, aparece inicialmente en las zonas más distales de la
21 Med Integral 2003;41(1):8-17 13
Garrido Calvo AM, et al. El pie diabético
extremidad, progresando proximalmente y adoptando das (la ausencia de la sensibilidad en 4 de los 10 sitios
una distribución «en calcetín». La presencia de neuro- tiene un 95% de sensibilidad y más de un 80% de espe-
patía periférica se explora mediante los siguientes mé- cificidad para identificar la pérdida de sensibilidad).
todos: la sensibilidad perceptiva-táctil con el monofi- Con el diapasón de 128 Hz se explora la sensibilidad a
lamento 5.07 de Semmes-Weinstein, la sensibilidad la temperatura, valorando si el paciente detecta o no el
vibratoria y térmica mediante el diapasón de 128 Hz, frío del diapasón. Además, con la misma herramienta
la presencia de reflejo aquíleo con el martillo de refle- se explora la sensibilidad vibratoria, colocando el dia-
jos y la sensibilidad dolorosa mediante el dolor al pin- pasón sobre la cabeza del primer metatarsiano.
chazo en la raíz de la uña del primer o segundo dedos
(fig. 7).
El monofilamento 5.07 de Semmnes-Weinstein es un Valoración de la presencia de infección
filamento de nailon de un determinado grosor que ejer-
ce una fuerza constante al presionarlo sobre la piel (10 g Es necesaria una observación constante para que el
para un calibre de 5.07). El paciente se colocará en diagnóstico de infección en el pie diabético, y conse-
decúbito supino sobre la camilla de exploración y con cuentemente el tratamiento, no se retrasen. Hay que
los ojos cerrados. Se presionará con el filamento, que pensar en la posibilidad de una infección si existe una
se debe doblar en parte, durante 1-5 s, y se preguntará herida que desprende mal olor, así como zonas hiperé-
al paciente si siente o no su contacto. En primer lugar, micas, edematosas, con linfangitis, crepitación en los
se realiza la prueba en la mano del sujeto y se le pide tejidos adyacentes a la herida o si supuran los bordes de
que comunique cuándo siente el toque del filamento en la herida a la presión (fig. 8). También existen signos o
el pie. Las zonas a explorar no están totalmente consen- síntomas generales que inducen a la sospecha de infec-
suadas, pero la mayoría de los autores propone que, ción, como el mal control metabólico de la diabetes, la
como mínimo, se aplique en la cara plantar del pie en presencia de fiebre, taquicardia, elevación de la veloci-
los siguientes 10 puntos: primer, tercer y quinto dedos, dad de sedimentación globular y el aumento del recuen-
primera, tercera y quinta cabezas de los metatarsianos, to leucocitario.
dos pruebas en el medio pie, una en el talón y otra en el La radiografía del pie está indicada ante una úlcera pro-
pliegue entre el primer y segundo dedos. Anotamos la funda de evolución tórpida, para la determinación de la
presencia de sensibilidad sobre las 10 pruebas realiza- presencia de osteomielitis.
Fig. 8. Infección en la zona dorsal externa del pie (zona hiperémi-
Fig. 7. (De izquierda a derecha). Diapasón, monofilamento 5.07 ca que presentaba un aumento de la temperatura y la intensidad
de Semmes-Weinstein y barra térmica. del dolor).
14 Med Integral 2003;41(1):8-17 22
Garrido Calvo AM, et al. El pie diabético
Tratamiento Uña incarnata
Como regla general, nunca se han de cortar las uñas,
El curso clínico y el pronóstico del pie diabético están sino limarlas; si se cortan, debe realizarse de forma to-
determinados por la evolución de las complicaciones talmente recta. Si existe un absceso importante y no se
micro y macrovasculares. Desde el comienzo de los soluciona con pomada antibiótica local, se indicará el
años sesenta se viene sugiriendo que el mal control glu- tratamiento quirúrgico.
cémico incrementa el riesgo de complicaciones cróni-
cas de la diabetes, e incluso que la aparición y la pro- Pie de atleta
gresión de dichas complicaciones están influidas de Es importante el secado correcto del pie diabético, pero
forma clara por los clásicos factores de riesgo cardio- si existe infección por hongos es fundamental evitar la
vascular. Por tanto, el primer paso fundamental en el humedad. Si existe micosis dérmica, el tratamiento in-
tratamiento del pie diabético es el control de dichos dicado es administrar antimicóticos tópicos, asociándo-
factores, es decir, la consecución de un óptimo control se únicamente antibioterapia oral si hay sobreinfección
glucémico y de las dislipemias, el abandono del hábito bacteriana. La onicomicosis requerirá, además, antimi-
tabáquico y el mantenimiento de cifras de presión arte- cóticos orales.
rial en rangos bajos.
La gravedad de la úlcera infectada del pie determinará
el tratamiento que debe aplicarse. Es importante decidir Grado I
si el paciente puede ser tratado de forma ambulatoria o
ha de ser derivado a un centro hospitalario. Las úlceras Úlcera superficial
superficiales en fase inicial, con celulitis mínima (me- Se indica reposo absoluto del pie lesionado, durante 3-4
nor de 2 cm), sin afección sistémica y con un paciente semanas. Se ha de realizar diariamente una limpieza
colaborador pueden tratarse de forma domiciliaria. En con suero fisiológico (a cierta presión), aplicando des-
casos más graves, o si no evoluciona favorablemente en pués gasas humedecidas con soluciones isotónicas di-
48-72 h, está indicada la hospitalización. luidas. Las úlceras deben ser valoradas por un profesio-
A continuación describimos el tratamiento según la cla- nal sanitario cada 2-3 días. El uso de sustancias tópicas
sificación de Wagner, anteriormente expuesta, por gra- es controvertido; se han propuesto, entre ellas, las solu-
dos de lesiones: ciones antisépticas, los factores de crecimiento, etc.,
pero no existen estudios con un diseño adecuado que
demuestren su eficacia. Los nuevos abordajes para el
Grado 0 tratamiento de las úlceras superficiales son el Derma-
graf, el gel de becaplemin y el sistema de autoinjerto
En esta etapa, en la que existe un «pie de riesgo», pero Vivoderm. Dermagraf es una dermis humana obtenida
sin lesiones considerables todavía, lo más importante es mediante bioingeniería, que contiene fibroblastos neo-
la educación del paciente en el cuidado y la higiene del natales cultivados sobre una malla biorreabsorbible; se-
pie para prevenir complicaciones: creta factores de crecimiento y proteínas de la matriz
extracelular. El gel de becaplemin es un gel que estimu-
Hiperqueratosis la el crecimiento de nuevo tejido al contener factor de
Tras el correcto lavado y secado diario de los pies, ha crecimiento plaquetario. El sistema de autoinjerto Vi-
de aplicarse una crema hidratante a base de lanolina o voderm se está ensayando en la actualidad y consiste en
urea, e incluso vaselina salicílica al 10%. Para la elimi- la utilización de queratinocitos autólogos cultivados so-
nación de durezas es recomendable el uso de piedra pó- bre una membrana de ácido hialurónico perforada con
mez, pero si hay callos, la escisión debe ser realizada láser. Si se usan antisépticos locales, hay que procurar
por un podólogo. que éstos sean suaves y no coloreen la piel. Una vez
obtenida la cicatrización, estos pacientes han de consi-
Fisuras y grietas de la piel derarse de alto riesgo, y se recomienda realizar un con-
Se han de tratar con una pomada antibiótica y un apósi- trol evolutivo cuidadoso con una modificación del cal-
to externo de gasa. zado y el uso de dispositivos ortopédicos.
Deformidades
Ante alteraciones en la forma del pie (hallux valgus, pie Grado II
cavo, dedos en martillo...), se ha de valorar la posibili-
dad de prótesis de silicona o plantillas con el fin de re- Úlcera profunda
distribuir el peso y evitar zonas con aumento de presión; Se recomienda reposo absoluto del pie afectado. Debe
a veces incluso pueden ser útiles los bastones o muletas. sospecharse la posible existencia de una infección,
23 Med Integral 2003;41(1):8-17 15
Garrido Calvo AM, et al. El pie diabético
puesto que ello puede condicionar la evolución de la le- ciones previas. Las siguientes instrucciones pueden
sión e incluso poner en peligro la extremidad. Se reali- ser útiles para que el paciente evite las úlceras y las
zará un minucioso desbridamiento de la úlcera, elimi- infecciones del pie.
nando los tejidos necróticos y la hiperqueratosis que
cubre la herida. Se instaurará siempre tratamiento anti-
biótico oral tras la toma de una muestra de exudado de Calzado
la úlcera para cultivo y antibiograma. Como tratamien-
to empírico se aconseja la amoxicilina asociada a ácido Se han de usar zapatos y calcetines en todo momento.
clavulánico (500-875 mg cada 6-8 h) o el ciprofloxaci- No se ha de caminar descalzo, ni siquiera dentro de
no (750 mg cada 12 h); si la lesión presenta un color casa, pues fácilmente se puede pisar algún objeto y las-
verdoso y/o un olor fétido, es muy probable la coloni- timarse los pies. Es importante proteger los pies del frío
zación por Pseudomona, por lo que ha de asociarse a y del calor, por lo que hay que caminar con calzado so-
cualquiera de los anteriores clindamicina (300 mg cada bre la playa o superficies calientes. Siempre se deben
6-8 h) o metronidazol (500 mg cada 8 h). Los cambios usar calcetines de algodón o lana y medias de algodón
de antibiótico y la duración del tratamiento depende- o nailon (que evitan la humedad) con los zapatos, para
rán de las pruebas de sensibilidad bacteriana y de la evitar fisuras y llagas. Es conveniente elegir zapatos de
respuesta de la herida al tratamiento. Ante una úlcera cuero blando, que se ajusten bien y protejan los pies.
de evolución tórpida, con celulitis extensa u osteomieli- Los zapatos nuevos se han de comenzar a utilizar de
tis asociada, hay que plantearse seriamente su deriva- forma lenta y progresiva. Se debe cambiar de zapatos
ción a un centro hospitalario. durante el día para aliviar las zonas de presión, e inclu-
so probar con calzado de deporte para el uso cotidiano.
Si hay problemas de ajuste o alteraciones en la estática
Grados III, IV y V del pie, hay que utilizar dispositivos de ortopedia para
resolverlos. Cada vez que se ponga el calzado es impor-
Ante un pie diabético que presente una amplia zona de tante revisarlo por dentro para asegurarse de que el fo-
celulitis, abscesos, osteomielitis, signos de sepsis o rro interno esté suave y liso y que no haya objetos en su
gangrena (localizada o extensa), la actitud correcta es interior.
derivar al paciente a un hospital para la administración
de antibioterapia parenteral y la valoración de posibles
técnicas quirúrgicas. En principio, está indicado el des- Higiene de los pies
bridamiento lo suficientemente amplio para garantizar
la inexistencia de pus o tejido necrótico. Una vez con- Los pies se deben lavar de forma diaria con un jabón
trolada la infección, es necesario evaluar el estado vas- suave, a ser posible neutro, y agua tibia (no caliente),
cular de la extremidad afectada con el fin de evitar, si sin mantenerlos mucho tiempo en remojo puesto que se
es posible, la realización de una amputación traumática pueden agrietar y resecar la piel. Después es necesario
mediante la aplicación de técnicas de reconstrucción ar- el secado concienzudo y meticuloso, teniendo especial
terial. como la angioplastia o el bypass. cuidado en las zonas interdigitales. Puede utilizarse tal-
co para mantener seca la piel entre los dedos. Una o dos
veces al día hay que aplicar crema hidratante en las par-
Prevención tes superiores de los pies y las plantas, evitando aplicar-
la entre los dedos ya que esto podría causar una infec-
La educación es la herramienta más importante para la ción. Las uñas no deben ser largas y han de estar
prevención de las lesiones del pie en el paciente dia- cortadas de forma recta (o con un borde ligeramente re-
bético. Todos los sujetos deberían realizar una inspec- dondeado); si esto representa una dificultad, es conve-
ción diaria de los pies y mantener una higiene y un niente que tanto la pedicura como la extirpación de ca-
cuidado meticulosos, implicando a un familiar cuando llos o durezas sean realizadas por un podólogo.
el grado de autonomía sea insuficiente. En caso de
presentarse cualquier problema (cortes o soluciones
de continuidad en la piel, uñas incarnatas, cambios en Protección de los pies
color, temperatura, sensibilidad o arquitectura del
pie), éste ha de ser comentado inmediatamente con el A causa de la neuropatía periférica, es posible que el
médico. El control de los factores de riesgo cardiovas- paciente diabético tenga una pérdida de sensibilidad al
cular es primordial, así como la valoración y el trata- calor o el frío, por lo que tenderá a usar calentadores,
miento adecuado por podólogos y ortopedas en el caso radiadores, bolsas de agua caliente o almohadillas eléc-
de existir alteraciones en la estática del pie o amputa- tricas; ello predispone a la formación de quemaduras y
16 Med Integral 2003;41(1):8-17 24
Garrido Calvo AM, et al. El pie diabético
lesiones. Es muy importante que el personal sanitario Bibliografía general
haga especial hincapié en este aspecto, especialmente American Diabetes Association. Foot care, 1996. Disponible en:
en los meses de invierno. Durante los meses de verano http://www.diabetes.org/ada/c70c.asp
ha de aconsejarse el uso de cremas fotoprotectoras en el Aragón Sánchez FJ, Ortiz Remacha PP. El pie diabético. Barcelona:
Masson, 2000.
dorso de los pies para prevenir las quemaduras. CDC (Center of disease control). Foot Problems. In: The prevention
Otra forma de proteger correctamente los pies es man- and treatment of complications of diabetes mellitus. Guide for Pri-
mary Care Practitioners, 1991. Disponible en: http://www.cdc.
tener una buena circulación distal. Para ello, es reco- gov/diabetes/pubs/brn-tx2.htm#foot-problems
mendable la elevación de las extremidades inferiores en Gibbons GW. The diabetic foot: amputation and drainage of infec-
sedestación, evitar cruzar las piernas, no usar calcetines tion. J Vasc Surg 1997;5:791-3.
International Working Group on the Diabetic Foot. International
o medias que compriman, mover los tobillos y dedos de Consensus on the Diabetic Foot. The Netherlands, 1999.
forma circular al menos durante 5 min diarios, y el Williams G, Pickup JC. Manual de diabetes. 2.ª ed. Cambridge: Mas-
son, 2000; p. 159-64.
abandono del hábito tabáquico.
25 Med Integral 2003;41(1):8-17 17
También podría gustarte
- Pie DiabéticoDocumento31 páginasPie DiabéticoBastian CL100% (4)
- Sesión 2 - Cuidado Enf. Adulto Mayor 2Documento37 páginasSesión 2 - Cuidado Enf. Adulto Mayor 2BLANCA LIFONSOAún no hay calificaciones
- Pie DiabéticoDocumento2 páginasPie DiabéticoosnelAún no hay calificaciones
- 487 900 1 SM PDFDocumento6 páginas487 900 1 SM PDFJosefina ZincuneguiAún no hay calificaciones
- Proceso de Curación de Una Úlcera Crónica Compleja en Un Paciente Con Pie DiabéticoDocumento5 páginasProceso de Curación de Una Úlcera Crónica Compleja en Un Paciente Con Pie DiabéticoJavier GonzálezAún no hay calificaciones
- Pie Diabetico ..Imprimir PDFDocumento3 páginasPie Diabetico ..Imprimir PDFDaniela SalinasAún no hay calificaciones
- Pie DibaeticoDocumento4 páginasPie DibaeticosusanatapiavalleAún no hay calificaciones
- 6ta TareaDocumento27 páginas6ta TareamauricioAún no hay calificaciones
- Pie Diabético.Documento7 páginasPie Diabético.Laura GaliciaAún no hay calificaciones
- Pie DiabéticoDocumento8 páginasPie DiabéticoLINA MARIA TRIANA MARINAún no hay calificaciones
- GPC Prevencion, Diagnostico, Tratamiento y Rehabilitacion Del Pie DiabeticoDocumento19 páginasGPC Prevencion, Diagnostico, Tratamiento y Rehabilitacion Del Pie DiabeticoEduardo FreireAún no hay calificaciones
- Pie DiabeticoDocumento9 páginasPie DiabeticoEduardo FreireAún no hay calificaciones
- Pie Diabetico (Medicine)Documento4 páginasPie Diabetico (Medicine)Paula IbarraAún no hay calificaciones
- Herbitas-Dossier Pie DiabeticoDocumento40 páginasHerbitas-Dossier Pie DiabeticoMARLONAún no hay calificaciones
- Pie de CharcotDocumento8 páginasPie de CharcotJuan ManuelAún no hay calificaciones
- Pie DiabeticoDocumento2 páginasPie DiabeticoMarco MuñozAún no hay calificaciones
- Pae - Pie DiabeticoDocumento28 páginasPae - Pie DiabeticoCarmela Llanos julcaAún no hay calificaciones
- Diabetes Mellitus - Pie Diabetico: Sede Stgo Norte - Escuela de Salud - Podología ClínicaDocumento31 páginasDiabetes Mellitus - Pie Diabetico: Sede Stgo Norte - Escuela de Salud - Podología ClínicaGladys Cofre CoronadoAún no hay calificaciones
- Pie de Charcot PDFDocumento8 páginasPie de Charcot PDFRhogerth Briceño MorenoAún no hay calificaciones
- Pie DiabeticoDocumento31 páginasPie DiabeticoErika fragosoAún no hay calificaciones
- Caso Clinico - Pie Diabetico - Actividad GrupalDocumento5 páginasCaso Clinico - Pie Diabetico - Actividad GrupalClara ZabalaAún no hay calificaciones
- Pce - Pie Diabetico GabyDocumento19 páginasPce - Pie Diabetico GabyAna Lau100% (1)
- Diagnostico Diferencial MonoartritisDocumento4 páginasDiagnostico Diferencial MonoartritisconicmAún no hay calificaciones
- Osteomielitis 2022Documento16 páginasOsteomielitis 2022jorge rojasAún no hay calificaciones
- Parcial Domiciliario OrtopodologiaDocumento25 páginasParcial Domiciliario Ortopodologiayamila alvarezAún no hay calificaciones
- Expo Adulto MayorDocumento8 páginasExpo Adulto Mayorjeff melcanAún no hay calificaciones
- Tratamiento ÚlceraDocumento5 páginasTratamiento ÚlceraGodoy Alvarez AlejandroAún no hay calificaciones
- Pie DiabeticoDocumento16 páginasPie DiabeticoMirko PejerreyAún no hay calificaciones
- Pie Diabético Alejandro Jacob IturraDocumento51 páginasPie Diabético Alejandro Jacob IturraAlejandro Jacob IturraAún no hay calificaciones
- Pie Diabético - 2Documento26 páginasPie Diabético - 2Karen Rubio100% (1)
- Actualización en El Diagnóstico, Tratamiento y Prevención de La Neuropatía Diabética PeriféricaDocumento8 páginasActualización en El Diagnóstico, Tratamiento y Prevención de La Neuropatía Diabética PeriféricaEdith VazquezAún no hay calificaciones
- Wa0018.Documento3 páginasWa0018.Mauro LitmanAún no hay calificaciones
- 12places12 Deganteronces Karlanahi 4bDocumento50 páginas12places12 Deganteronces Karlanahi 4bAnnahi RoncesAún no hay calificaciones
- UñeroDocumento5 páginasUñerojuan carlosAún no hay calificaciones
- Tema 8. Pie Diabético TraumaDocumento34 páginasTema 8. Pie Diabético TraumaKatherine RomeroAún no hay calificaciones
- Pie DiabeticoDocumento9 páginasPie DiabeticoFreddy TorresAún no hay calificaciones
- Pie DiabeticoDocumento14 páginasPie DiabeticoBeatriz Cano100% (3)
- Piediabtico 151030032842 Lva1 App6892Documento30 páginasPiediabtico 151030032842 Lva1 App6892José Roberto Meza GarcíaAún no hay calificaciones
- Infección de Piel y Tejidos Blandos (IPTBDocumento31 páginasInfección de Piel y Tejidos Blandos (IPTBSofia MorenoAún no hay calificaciones
- Pie DiabéticoDocumento2 páginasPie DiabéticoCabres de Montagut100% (1)
- Úlceras Pie Diabético PDFDocumento9 páginasÚlceras Pie Diabético PDFMaryAún no hay calificaciones
- Askina Calgitrolpaste PDFDocumento12 páginasAskina Calgitrolpaste PDFAam ManeAún no hay calificaciones
- Pie DiabeticoDocumento26 páginasPie Diabeticoalillontop100% (1)
- rpt.2201.fs080503 El Pie de CharcotDocumento8 páginasrpt.2201.fs080503 El Pie de CharcotIlse Lizeth Velazquez TorresAún no hay calificaciones
- Caso Clinico de Ulceras Isquemicas en Pie DiabeticoDocumento6 páginasCaso Clinico de Ulceras Isquemicas en Pie DiabeticoVic Vargas100% (1)
- Protocolo Ulceras Por PresiónDocumento29 páginasProtocolo Ulceras Por PresiónIngridNatalyYomayuzaAún no hay calificaciones
- Tratamiento de La Onicocriptosis Con Matricectomía Química Con Fenol PDFDocumento6 páginasTratamiento de La Onicocriptosis Con Matricectomía Química Con Fenol PDF22omar22Aún no hay calificaciones
- Resumen GPC - Pie DiabéticoDocumento13 páginasResumen GPC - Pie DiabéticoJuan Daniel HerediaAún no hay calificaciones
- Pie DiabeticoDocumento19 páginasPie DiabeticoLuis PaucarAún no hay calificaciones
- Pie Diabetico IljDocumento34 páginasPie Diabetico IljDaniel LuisAún no hay calificaciones
- Pie Diabetico FinalDocumento26 páginasPie Diabetico FinalGiovanny PerezAún no hay calificaciones
- Pie Diabetico EscritoDocumento9 páginasPie Diabetico EscritoMaria OchoaAún no hay calificaciones
- Artritis SepticaDocumento4 páginasArtritis SepticaAileenAún no hay calificaciones
- Pie de CharcotDocumento3 páginasPie de CharcotCesar DiazAún no hay calificaciones
- Pie DiabeticoDocumento13 páginasPie DiabeticoglaAún no hay calificaciones
- Pie Diabético Javier Aragón SánchezDocumento7 páginasPie Diabético Javier Aragón SánchezJuan AntonioAún no hay calificaciones
- Consenso Pie Diabético.Documento22 páginasConsenso Pie Diabético.Miguel Garcia P.Aún no hay calificaciones
- Factores Desencadenantes Del Pie DiabeticoDocumento5 páginasFactores Desencadenantes Del Pie DiabeticoHissacuby HernándezAún no hay calificaciones
- Ti Pie Diabético DR MurilloDocumento29 páginasTi Pie Diabético DR MurilloJosé Carlos Llontop ZuñeAún no hay calificaciones
- Ulceras Vasculares. Pie DiabeticoDocumento33 páginasUlceras Vasculares. Pie Diabeticonikol restrepoAún no hay calificaciones
- Epidemiología de Diabetes Mellitus Tipo 2 y Factores de Riesgo Que Predisponen A La Amputación de MI. 2018Documento8 páginasEpidemiología de Diabetes Mellitus Tipo 2 y Factores de Riesgo Que Predisponen A La Amputación de MI. 2018Jose Fernando DiezAún no hay calificaciones
- Escarcha Urémica. Reporte de Caso. 2011Documento2 páginasEscarcha Urémica. Reporte de Caso. 2011Jose Fernando DiezAún no hay calificaciones
- Guía de Valoración Familiar 2015Documento15 páginasGuía de Valoración Familiar 2015Jose Fernando DiezAún no hay calificaciones
- Inmunoestimulantes - Rol de Lisados BacterianosDocumento6 páginasInmunoestimulantes - Rol de Lisados BacterianosJose Fernando DiezAún no hay calificaciones
- Adolescencia y DesarrolloDocumento17 páginasAdolescencia y Desarrollorutsismeth100% (1)
- Sistema de Salud - Grupo 3Documento15 páginasSistema de Salud - Grupo 3Carlitos_Valera_romeAún no hay calificaciones
- Formato de Entrevista para PadresDocumento7 páginasFormato de Entrevista para PadresMerlyn TorresAún no hay calificaciones
- Magnion 200 Ui Ficha TecnicaDocumento2 páginasMagnion 200 Ui Ficha TecnicaDaniel RodriguezAún no hay calificaciones
- Clase 14 - Colangitis Aguda - Derivaciones BiodigestivasDocumento11 páginasClase 14 - Colangitis Aguda - Derivaciones BiodigestivasAlex AlvarezAún no hay calificaciones
- Sesion 02-Tercero Vi Unidad 2023Documento13 páginasSesion 02-Tercero Vi Unidad 2023Marina IbañezAún no hay calificaciones
- El Síndrome de Ovario PoliquísticoDocumento6 páginasEl Síndrome de Ovario PoliquísticoJENNIFER LASHMIN OROZCO CANDELARIOAún no hay calificaciones
- ACNEDocumento17 páginasACNESergio Zarate JapuraAún no hay calificaciones
- Mud 10Documento29 páginasMud 10Arnaldo júnior Jiménez VargasAún no hay calificaciones
- (PDF) Glaucoma Agudo Por Cierre Angular - Manejo de Urgencias Por El OptómetraDocumento18 páginas(PDF) Glaucoma Agudo Por Cierre Angular - Manejo de Urgencias Por El OptómetraDaniela FernandaAún no hay calificaciones
- 5.-Traumatismo Cerrado de HombroDocumento14 páginas5.-Traumatismo Cerrado de HombroJesúsAlbertoAlfonzoAún no hay calificaciones
- Práctica Calificada 1-Jahuira Tapara Joseph JuniorDocumento3 páginasPráctica Calificada 1-Jahuira Tapara Joseph JuniorJoseph Jahuira TaparaAún no hay calificaciones
- Dengue Severo Caso ClinicoDocumento55 páginasDengue Severo Caso ClinicoJhonathan Alejandro Barros de la Cruz100% (1)
- Microbioma y Enfermedades AlergicasDocumento25 páginasMicrobioma y Enfermedades AlergicasTatiana Cáceres HernándezAún no hay calificaciones
- PestanasDocumento13 páginasPestanaslindysima.28Aún no hay calificaciones
- MODULO 2 - Psicología (Adolescente y Adulto)Documento4 páginasMODULO 2 - Psicología (Adolescente y Adulto)Cami CtAún no hay calificaciones
- A Continuación Te Detallo Cada Uno de Los Ingredientes Básicos Con Sus Respectivas Medidas para Una Torta de Medio KiloDocumento5 páginasA Continuación Te Detallo Cada Uno de Los Ingredientes Básicos Con Sus Respectivas Medidas para Una Torta de Medio KiloenriqueAún no hay calificaciones
- PROTOCOLO PROGRAMA NEURODESARROLLO General.Documento28 páginasPROTOCOLO PROGRAMA NEURODESARROLLO General.naruto11Aún no hay calificaciones
- Porque Es Importante Moverse 26 JUNIODocumento8 páginasPorque Es Importante Moverse 26 JUNIOceciliaAún no hay calificaciones
- Pae Elda UpanaDocumento30 páginasPae Elda Upanacarlosantoniojor636Aún no hay calificaciones
- Capacitacion Ergoferon-Rengaline-SubetazaDocumento88 páginasCapacitacion Ergoferon-Rengaline-SubetazaDavid OoAún no hay calificaciones
- Historia-Clinica-Juan Jose - 2023Documento4 páginasHistoria-Clinica-Juan Jose - 2023Lorenzo Cardona BedoyaAún no hay calificaciones
- Pilar Tomás Gil Abril 2014 UNED. Illes BalearsDocumento58 páginasPilar Tomás Gil Abril 2014 UNED. Illes Balearsisa suarez bAún no hay calificaciones
- DIGRAFIA Mapa ConceptualDocumento1 páginaDIGRAFIA Mapa ConceptualYuriMasiasSingunaAún no hay calificaciones
- Presentado Por. Dr. Leonel Boheris Alvarado Torres Dr. Eduardo Jose Gutierrez EscalanteDocumento29 páginasPresentado Por. Dr. Leonel Boheris Alvarado Torres Dr. Eduardo Jose Gutierrez Escalantechristopher saul osuna GabaldonAún no hay calificaciones
- Correcto Llenado Certificado de DefunciónDocumento2 páginasCorrecto Llenado Certificado de DefunciónElian HernandezAún no hay calificaciones
- Sistemas Al VacioDocumento51 páginasSistemas Al VacioFRANCISCOALEJANDRO JARAAún no hay calificaciones
- Nivel de Conocimiento Sobre Un MedicamentoDocumento32 páginasNivel de Conocimiento Sobre Un MedicamentojjasAún no hay calificaciones
- Taponamiento CardiacoDocumento6 páginasTaponamiento CardiacoSebastian EliasAún no hay calificaciones