Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Implantación
Cargado por
Juan SebastianTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Implantación
Cargado por
Juan SebastianCopyright:
Formatos disponibles
Embriología Dra.
morulaa
Implantación
Comenzaremos la descripción desde el inicio, desde fecundación pero esta vez centrándonos en los cambios
hormonales, uterinos y tejidos placentarios a lo largo del tiempo.
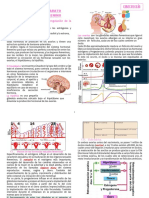
Eje gonadal femenino (eje neuroendocrino hipotálamo-hipofiso-gonadal)
hipotálamo (Grupo de neuronas del encéfalo situada en la zona central de la
base del cerebro) liberara GnRH (hormona liberadora de Gonadotropina)
GnRH viaja a través de la sangre y llega a la
Células gonadotropas de la adenohipófisis, en consecuencia a este estimulo
liberan gonadotrofinas (hormonas sexuales como la FSH y LH)
FSH (hormona folículo estimulante) y LH (hormona luteinizante)
viajan a través de la sangre a células blanco lejanas
LH 🡪 estimula células de la teca (realizan esteroideogénesis, producen
andrógenos y progesterona, mantienen el cuerpo lúteo, estimula ovulación)
FSH 🡪 estimula células de la granulosa (estimula la enzima aromatasa que
convierte andrógenos (un tipo de hormona esteroidea, sintetizada en base al
colesterol) en estrógenos (una hormona también esteroidea pero de estructura
distinta, por ende activa distintos receptores y causa distintos efectos en las células
blanco) como testosterona en estradiol, y estimula el reclutamiento y
crecimiento/maduración folicular. Estos estrógenos viajan por sangre y llegan
al hipotálamo y la hipófisis, sobre los cuales tiene un efecto estimulante y en
consecuencia aumenta LH y FSH.
las células tecas y
granulosas trabajan juntas LH LH
FSH FSH
para formar el estrógeno (la
cooperación entre las
células de la granulosa y la
teca interna es conocida
como la "Teoría de la doble
Célula" o "Teoría de las dos
gonadotrofinas") (E: estrogenos) (T: testosterona)
Ciclo reproductor femenino: desde la pubertad en adelante, existe una producción cíclica de hormonas hipotalámicas e
hipofisarias. Estas fluctuaciones hormonales instalan un ciclo ovárico que a su vez instala un ciclo en el resto del aparato reproductor:
trompas, útero, vagina, genitales externos, m am as, etc. Dura aproximadamente 28 días pero varia en distintas personas.
el hipotálamo estimula a la adenohipófisis para liberar LH y FSH.
Esto provoca a nivel ovárico la maduración folicular, maduran unos
20-50 folículos pero solo 1 sobrevive y llega hasta el estadio de
folículo de Graaf, a estos primeros 14 días donde lo predominante es
la maduración folicular desde el punto de vista de lo que ocurre en el
ovario se lo llama "fase folicular", crece el folículo y cada vez las
células de la granulosa que cada vez son más, van aumentando la
síntesis de estrógenos, entonces censamos niveles hormonales
crecientes de estrógenos durante estos primeros 14 días, por eso a
esta primera parte del ciclo desde el punto de vista hormonal
podemos llamarlo "fase estrogénica", estos estrógenos causan a nivel
del endometrio la proliferación de la capa basal, la cual crece y
forma la capa más superficial de odas, la capa funcional, por eso
desde el punto de vista de los cambios que sufre el endometrio,
durante este periodo preovulatorio, del día 5 al 14 se lo llama "fase
proliferativa" (el revestimiento uterino se reepiteliza el estroma
endometrial aumenta su grosor de forma progresiva, las glándulas
uterinas se alargan, forman gl rectas y las arterias espirales
ventana de implantación
comienzan a crecer hacia la superficie del endometrio).
Nueva sección 1 página 1
Embriología Dra.morulaa
En el día 12-13 ocurre el pico de LH y 24-48 hs después se produce la ovulación
(día 14 aprox se rompe el folículo y se libera el complejo ovocitario) y dentro del
ovario quedan las células de la granusa y teca que no fueron liberadas, estas a lo
largo de los días sufren la "luteinización" y forman el cuerpo lúteo (cuerpo
amarillo), por lo que podemos llamar a esta periodo "fase lútea", esta estructura
produce altos niveles de progesterona, más que de estrógenos, por lo cual a
nivel hormonal decimos que estamos en la "fase progestacional" (el endometrio
se torna edematoso y llega hasta al doble de espesor. Las glándulas crecen y
adquieren un aspecto en tirabuzón y su luz se distiende a medida que se llena de
productos de secreción . El líquido mucoide producido por el epitelio glandular
tiene muchas sustancias nutritivas, en particular glucógeno, que son necesarias
para sustentar el desarrollo en el caso de que ocurra la implantación. Ahora las
mitosis son infrecuentes. El crecimiento observado en esta etapa es producto de
la hipertrofia de las células epiteliales, el aumento de la vascularización y el
edema del endometrio. Las arterias en espiral, sin embargo, se alargan y se
enrollan más. Se extienden casi hasta la superficie del endometrio) Esta fase
Finaliza con el comienzo de la menstruación.
el cuerpo lúteo produce hormonas en forma activa durante unos 10 días si no se
produce la fecundación. comienza a degenerar, los niveles de progesterona y
estrógenos entonces comienzan a descender, le llega menos progesterona al
útero por lo cual las arterias se contraen, produciendo isquemia en la capa
funcional, las glándulas disminuyen sus secreciones hasta que por fin el epitelio
hormonas del ciclo sexual femenino
se descama. su capa más superficial, la capa funcional, se pierde, y esto es lo
responsables de regular la capa funcional
que se conoce como "menstruación", que se cuenta como los primeros días del
del endometrio:Estrógenos y Progesterona.
ciclo sexual, en general abarca del día 1 al 5.
Nutrición
Antes de la implantación, el embrión Nutrición del embrión durante la
inmerso en los líquidos de la trompa y el segmentación: mucotrófica
útero. A partir de ellos obtiene sus nutrientes
La progesterona induce la secreción de líquidos para la nutrición del embrión en división
por parte de las células epiteliales de la trompa de Falopio.
Hacia la mitad de la fase secretoria el utero presenta glándulas tubulares con
abundantes células mucosecretoras, esto favorece la nutrucion del blastocisto.
Implantación: Es uno de los eventos del periodo presomitico que abarca la 2da SD y 3SD durante este
periodo el que el embrión se introduce en el endometrio, al inicio de este periodo nos encontramos con un
estadio inicial de un blastocisto maduro que realiza la eclosión (hatching, Desprendimiento de la Zona
Pelúcida, luego que el blastocisto alcanza la cavidad uterina) y finaliza con la formación del escudo/coraza
citotrofoblástica.
Cambios endometriales: ventana de implantación y desidualización: el endometrio no actúa pasivamente.
La composición química de las superficies interactuantes, trofoblasto del blastocisto y epitelio endometrial, no sólo regulan el
sitio de implantación y la orientación del blastocisto, sino también el momento o período de tiempo, denominado ventana de
implantación, en el que dicho proceso se produce con mayor probabilidad. Dicho período de tiempo, de máxima receptividad
del endometrio, se caracteriza también por la expresión de una combinatoria típica de proteínas integrinas, componentes
integrales de la membrana apical de las células del epitelio uterino. Dichas proteínas confieren al epitelio uterino la posibilidad
de realizar procesos de adhesión y de señalización celular entre las células embrionarias y maternas.
Nueva sección 1 página 1
Embriología Dra.morulaa
a ventana de implantación es este breve periodo
de una serie de acciones programadas de la
progesterona y los estrógenos sobre el
endometrio. Abarca los días 21 a 25 del ciclo
sexual, durante la fase lútea, coincide con el
tiempo en que el blastocisto (de apenas 5 días de
desarrollo) llega al útero y se implanta aprox en su
día 7 del desarrollo, lo que para el ciclo sexual
seria el dia 21 a 25.
La reacción decidual primaria es respuesta a estímulos provenientes del embrión.
Simultáneamente con la maduración del blastocisto y la degradación de la membrana pelúcida en el endometrio se producen
varios cambios. En las cercanías del blastocisto, el estroma se vuelve edematoso, los vasos se dilatan, se congestionan, y la
actividad secretoria de las glándulas aumenta. Estas modificaciones se inician antes de cualquier contacto efectivo entre
blastocisto y endometrio y depende de la liberación de sustancias difusibles que median tales interacciones. Durante esta
decidualización las células del estroma se diferencian en células deciduales (más redondeadas y grandes)
El blastocisto produce y libera factores de crecimiento, hormonas peptídicas (gonadotrofina coriónica), hormonas esteroideas
(estrógenos), prostaglandina, histamina, etc., que actúan en el endometrio en forma local, También se ha demostrado una
importante actividad secretoria por parte de los mastocitos y otras células endometriales con la secreción de citoquinas
proinflamatorias. Tal actividad coadyuvaría a la acción de las sustancias provenientes del blastocisto.
Fases del implanación
Degradación de la membrana pelúcida y la eclosión del blastocisto se inicia la etapa de aposición:
adhesión blastocisto-endometrio primero son lábiles, se adhiere y suelta del epitelio, literalmente
"rueda" sobre el epitelio, por eso se lo llama "Rolling" cuando encuentra un sitio de alta afinidad con el
endometrio (en general la pared posterior, cerca del fondo del útero, pero puede implantarse normalmente
en otras partes del cuerpo o fondo) en el sitio definitivo pasa a la fase de "adherencia" donde
desarrolla uniones estables, estrechas (se adhiere fuertemente al endometrio el trofoblasto polar, zona
del trofoblasto cercana al blastocisto) comienza la invasión del endometrio: penetración en el
endometrio simultáneamente con la diferenciación del trofoblasto en un sincitio
invasión del endometrio: penetración en el endometrio simultáneamente con la diferenciación del trofoblasto
en un sincitio superficies laterales de las células epiteliales endometriales se separan y entre ellas se
introducen prolongaciones y células trofoblásticas una erosión del epitelio, debido a la degeneración y
descamación de células epiteliales, en la zona de contacto endometrio- blastocisto, luego el trofoblasto sincitial
toma contacto con el estroma y se inicia la invasión de éste.
Una vez que la vesícula coriónica ha penetrado completamente en el endometrio, la zona de erosión superficial
se repara. El embrión queda entonces totalmente incluido en la mucosa uterina.
DÍA 8: el blastocito está parcialmente sumergido en el estroma endometrial. En el área sobre el embrioblasto, el
trofoblasto ya se diferenció en dos capas: 1) una capa interna de células mononucleadas, el citotrofoblasto, y 2) una zona
externa multinucleada sin claros límites celulares, el sincitiotrofoblasto .
Se observan células en mitosis dentro del citotrofoblasto, pero no en el sincitiotrofoblasto. Por tanto, las células en el
citotrofoblasto se dividen y migran hacia el sincitiotrofoblasto, donde se fusionan perdiendo sus membranas celulares
individuales.
Nueva sección 1 página 1
Embriología Dra.morulaa
Evolución durante 2da y 3er semana del desarrollo
Las células de la masa celular interna o embrioblasto también se
diferencia en dos capas: 1) una capa de células cuboidales
pequeñas adyacentes a la cavidad del blastocito y conocida como
capa hipoblástica (Desde el inicio de la 2 a SD , el hipoblasto
prolifera hasta extender los límites del embrioblasto y genera la
membrana de heuser que delimita el saco vitelino primitivo)
2) una capa de células cilíndricas adyacentes a la cavidad membrana
de heuser
amniótica, la capa epiblástica.
Las capas juntas forman un disco plano. Las células del epiblasto que exeden el disco embrionario y
quedan adyacentes al citotrofoblasto reciben el nombre de amnioblastos. Junto con el resto del epiblasto
revisten la cavidad amniótica.
El estroma endometrial adyacente al lugar de la implantación está edematoso y muy vascularizado. Las
glándulas, grandes y tortuosas, segregan abundante glucógeno y moco el embrión inmerso en el
endometrio ahora se nutre de los componentes que difunden desde el tejido que lo rodea, es una
nutricion histotrofica
Hacia la mitad de la 2ºSD, se forman pequeñas cavidades en el SCTB (sincitiotrofoblasto. Las
cavidades luego se fusionan y generan otras mas amplias denominadas lagunas sincitiales. Este
estado se denomina período lacunar deI SCTB.
Durante la 2º SD, el blastocisto se introduce completamente en el endometrio. Las lagunas
sincitiales aumentan de tamaño y confluyen formando cavidades interconectadas cada vez más
grandes.
Nueva sección 1 página 1
Embriología Dra.morulaa
Dia 13 (embrion humano) Embrion de fines de 3ºSD
lagunas sincitiotrofoblasticas
jj
Durante la 3 a SD todas las lagunas confluyen en una laguna sincitial única, muy anfractuosa, excavada en el
SCTB . Éste queda entonces dividido en dos porciones: a) una región externa, en contacto con el endometrio o
decidua basal y b) una interna, en contacto con el CTB (citotrofoblasto) .
el SCTB degrada el sólo el tejido conectivo del estroma, y también degrada las paredes de los vasos y glándulas
endometriales, entonces los espacios lacunares sincitiales se comunican con los senos vasculares maternos
y con la luz glandular, llenándose de un material rico en nutrientes provenientes de la degradación del estroma
endometrial, la sangre materna extravasada y las secreción es glandulares.
La placenta humana se clasifica de tipo hemocorial, porque la sangre materna en los espacios intervellosos
está Nutrición hemotrófica
separada de la sangre fetal por un derivado coriónico.
En condiciones normales la sangre materna no se mezcla con la fetal. Pero a veces cantidades pequeñas de esta
última escapan por defectos microscópicos de la membrana placentaria.
Podemos resumir de todo lo visto:
La implantación consiste en…
a)… un conjunto de procesos por medio de los cuales el trofoblasto se introduce en el endometrio,
b)… se pone en contacto directo con el medio interno materno y
c)… posibilita que el embrión obtenga de la madre todos los elementos necesarios para su desarrollo normal.
El embrión no se pone en contacto directo con el medio interno materno. Se vincula con él a través del corion,
derivado trofoblástico que establece y regula las interacciones con la madre.
1º determinación
Nueva sección 1 página 1
Embriología Dra.morulaa
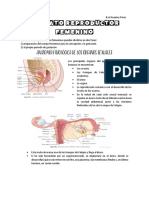
Patologias asociadas a la implantación: Embarazo ectopico
El blastocisto se implanta
normalmente en la pared posterior
de la cavidad uterina, pero en un
bajo porcentaje de los casos (del
0,25% al 1%) lo hace en un lugar
anómalo. Dicha entidad se conoce
como embarazo ectópico. Muy
raras veces el embrión se implanta
en el ovario (embarazo ovárico) o en
la cavidad abdominal (embarazo
abdominal).
El embarazo tubárico es el tipo más
frecuente de embarazo ectópico.
Aunque la mayoría se localiza en la
porción ampular de la trompa,
puede situarse en cualquier punto.
Si no se trata, un embarazo tubárico
termina generalmente con rotura
de la trompa y hemorragia, con
frecuencia tan grave como para
suponer un riesgo para la vida de la
madre.
En el útero, un embrión puede implantarse cerca del cuello.
Aunque el desarrollo embrionario es probable que sea normal, la placenta cubre
habitualmente parte del canal cervical. Esta entidad, llamada placenta previa, puede
producir hemorragia durante la última fase del embarazo y, si no se trata, causar la muerte
del feto, de la madre o de ambos, debido a un desprendimiento prematuro de la placenta
con la hemorragia acompañante.
Nueva sección 1 página 1
También podría gustarte
- Ciclo Sexual, Hormonal y OváricoDocumento4 páginasCiclo Sexual, Hormonal y Ováricoerick danny paredes pérezAún no hay calificaciones
- Ginecologia (Apunte)Documento62 páginasGinecologia (Apunte)leonardodicaprioAún no hay calificaciones
- Clase 3 21-03-22Documento3 páginasClase 3 21-03-22Kath RodríguezAún no hay calificaciones
- Control Hormonal Del Ciclo MenstrualDocumento5 páginasControl Hormonal Del Ciclo MenstrualAriel JiménezAún no hay calificaciones
- Capitulo 50Documento5 páginasCapitulo 50Aracely PortilloAún no hay calificaciones
- Linea Del Ciclo Sexual FemeninoDocumento10 páginasLinea Del Ciclo Sexual FemeninoMariela ValladolidAún no hay calificaciones
- OVARIODocumento1 páginaOVARIOPablo Vega MAún no hay calificaciones
- Ciclo EstralDocumento39 páginasCiclo EstralCristal laraAún no hay calificaciones
- Eje Hipotalamo Hipofisis OvarioDocumento15 páginasEje Hipotalamo Hipofisis OvarioNatalia AlmeidaAún no hay calificaciones
- Ciclo MenstrualDocumento47 páginasCiclo Menstrualbrian urreloAún no hay calificaciones
- Fisiologia Femenina Antes Del Embarazo y Hormonas Femeninas 1 98911 Downloable 1187176Documento6 páginasFisiologia Femenina Antes Del Embarazo y Hormonas Femeninas 1 98911 Downloable 1187176Mayumi nayeli Gomez RoaAún no hay calificaciones
- Sistema Endocrino 5Documento8 páginasSistema Endocrino 5cande tkmcAún no hay calificaciones
- Fisiología. Gen. FemeninoDocumento4 páginasFisiología. Gen. FemeninoAnnie C Estofanero SaguaAún no hay calificaciones
- Eje Hipotálamo Hipófisis TestículoDocumento31 páginasEje Hipotálamo Hipófisis TestículoChristian Ballena Rojas0% (1)
- Resumen Sistema Gonadal Femenino - Clase TotoDocumento19 páginasResumen Sistema Gonadal Femenino - Clase TotoJuli TovioAún no hay calificaciones
- Ciclo Ovarico-FecundaciónDocumento12 páginasCiclo Ovarico-Fecundaciónkarol PonceAún no hay calificaciones
- Presentación Diapositivas Propuesta de Proyecto Portfolio Catálogo Aesthetic Elegante Orgánico Natural Beige PastelDocumento9 páginasPresentación Diapositivas Propuesta de Proyecto Portfolio Catálogo Aesthetic Elegante Orgánico Natural Beige Pastelhuamanluis795Aún no hay calificaciones
- Aparato Reproductor FemeninoDocumento9 páginasAparato Reproductor FemeninoFuentes Perez ItzelAún no hay calificaciones
- Ciclo MenstrualDocumento4 páginasCiclo MenstrualSINECIAAún no hay calificaciones
- Capitulo 1Documento7 páginasCapitulo 1FRANCISCO JAVIER MANZANO LISTAAún no hay calificaciones
- Hormonas y Actividad FísicaDocumento6 páginasHormonas y Actividad FísicaKelly Huamancayo QuispeAún no hay calificaciones
- Estrona y EstriolDocumento14 páginasEstrona y EstriolOrianny Quijada MolinaAún no hay calificaciones
- Fisiologia Del EjeDocumento5 páginasFisiologia Del EjeDelfina CastellaniAún no hay calificaciones
- Eje Hipotalamo Hipofisis OvarioDocumento4 páginasEje Hipotalamo Hipofisis OvarioEduardo FreireAún no hay calificaciones
- Ciclo MenstrualDocumento13 páginasCiclo MenstrualARIAS ROMERO EDUARDA NAOMYAún no hay calificaciones
- Ciclo Menstrual, Hormonas y Aparato Reproductor MasculinoDocumento17 páginasCiclo Menstrual, Hormonas y Aparato Reproductor MasculinoLAURA MARCELA PAZ LASPRILLAAún no hay calificaciones
- Resumen Cap82-83Documento8 páginasResumen Cap82-83Marcelo Calizaya NinaAún no hay calificaciones
- Eje Hipotalamico Hipofisiario GonadalDocumento4 páginasEje Hipotalamico Hipofisiario GonadalEliezer Aderlin Cabrera AguilarAún no hay calificaciones
- Función y Anatomia Del OvarioDocumento4 páginasFunción y Anatomia Del OvarioMarlina TorretaAún no hay calificaciones
- Ciclo Reproductor FemeninoDocumento5 páginasCiclo Reproductor Femeninobelen moralesAún no hay calificaciones
- Ciclo SexualDocumento24 páginasCiclo SexualClara PiresAún no hay calificaciones
- Ciclo Ovarico, Menstrual y Organos Endocrinos Secundarios Junto A Sus Hormonas - 20231104 - 230235 - 0000Documento25 páginasCiclo Ovarico, Menstrual y Organos Endocrinos Secundarios Junto A Sus Hormonas - 20231104 - 230235 - 0000YenielysAún no hay calificaciones
- Resumen Etapas Ciclo EstralDocumento8 páginasResumen Etapas Ciclo EstralJ'Carlos 'DguezAún no hay calificaciones
- TRABAJO GRUPAL (Preguntas de La Práctica N°06)Documento4 páginasTRABAJO GRUPAL (Preguntas de La Práctica N°06)Mauricio VargasAún no hay calificaciones
- GametogenesisDocumento9 páginasGametogenesisAntonia SilvaAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento9 páginasCiclo Sexual FemeninoBrandon CLAún no hay calificaciones
- Resumen CompletoDocumento57 páginasResumen CompletoricasolimagaliAún no hay calificaciones
- 2 Ciclo OvaricoDocumento10 páginas2 Ciclo OvaricoTatiana BurbanoAún no hay calificaciones
- Fisiologia Del Ciclo MenstrualDocumento4 páginasFisiologia Del Ciclo MenstrualosmitsalazarAún no hay calificaciones
- Hormonas SexualesDocumento8 páginasHormonas SexualesMauro ChiguayAún no hay calificaciones
- Ciclo ReproductorDocumento9 páginasCiclo ReproductorMily BenincaAún no hay calificaciones
- Fisiología de La MenstruaciónDocumento24 páginasFisiología de La MenstruaciónMariana MataAún no hay calificaciones
- TAREA 10 Ciclo OvaricoDocumento40 páginasTAREA 10 Ciclo OvaricoCinthya Citlaly Sanchez CastroAún no hay calificaciones
- Sist. ReproductorDocumento36 páginasSist. Reproductorcamilabaez228Aún no hay calificaciones
- Eje Hipotálamo-Hipófisis-Ovario: o Fase FolicularDocumento5 páginasEje Hipotálamo-Hipófisis-Ovario: o Fase FolicularRosy DíazAún no hay calificaciones
- Eje Hipotálamo-Hipófisis-OvarioDocumento3 páginasEje Hipotálamo-Hipófisis-OvarioTonali GonzálezAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento4 páginasCiclo Sexual FemeninoBenjamin Santos SantosAún no hay calificaciones
- Reproductor: Femenino y MasculinoDocumento5 páginasReproductor: Femenino y MasculinoOrlando B.CAún no hay calificaciones
- Ciclo Ovárico y Uterino PDFDocumento1 páginaCiclo Ovárico y Uterino PDFLUIS ESCAún no hay calificaciones
- Presentación Biología Cuerpo Humano Células Orgánico Ilustrado Rosa y LilaDocumento71 páginasPresentación Biología Cuerpo Humano Células Orgánico Ilustrado Rosa y LilaFernanda LanderosAún no hay calificaciones
- Ciclo EstralDocumento70 páginasCiclo EstralEduardo LunaAún no hay calificaciones
- Embrio 2Documento2 páginasEmbrio 2Sil de StylesAún no hay calificaciones
- Eje HHGDocumento8 páginasEje HHGBRENDA MARINA CONTRERAS VILLAGRANAAún no hay calificaciones
- Fisiologia Del Celo-AdelantoDocumento2 páginasFisiologia Del Celo-AdelantoJuan ValarezoAún no hay calificaciones
- SSyR - FSHDocumento50 páginasSSyR - FSHLu FinochiettoAún no hay calificaciones
- Sistema ReproductorDocumento25 páginasSistema Reproductormale 21Aún no hay calificaciones
- Fisiología Del Aparato Reproductor FemeninoDocumento25 páginasFisiología Del Aparato Reproductor FemeninoMonserrat VasquezAún no hay calificaciones
- Unidad 7 GonadasDocumento3 páginasUnidad 7 GonadasMagui VenancioAún no hay calificaciones
- Elabora Un Cuadro en Archivo Word de Las Hormonas Secretadas Por El Hipotálamo y Sus FuncionesDocumento6 páginasElabora Un Cuadro en Archivo Word de Las Hormonas Secretadas Por El Hipotálamo y Sus FuncionesRicardo VeluetaAún no hay calificaciones
- Fisiología Del Ciclo Sexual FemeninoDocumento4 páginasFisiología Del Ciclo Sexual FemeninogabrielaAún no hay calificaciones
- Ensayo TC-134Documento99 páginasEnsayo TC-134Barbara BerriosAún no hay calificaciones
- Efectividad de Cuatro Métodos de Detección de Celo en VacunoDocumento76 páginasEfectividad de Cuatro Métodos de Detección de Celo en VacunoCarlosAún no hay calificaciones
- Anticoncepción Hormonal ImprimirDocumento13 páginasAnticoncepción Hormonal ImprimirClaudio Esquer Herrera0% (1)
- Hormonas Hipotalámicas Cap 31Documento16 páginasHormonas Hipotalámicas Cap 31mafer morales100% (1)
- Hormonas SsDocumento4 páginasHormonas SsMarcelo TiconaAún no hay calificaciones
- Bibliografía - Salud y Adolescencia 2023 PDFDocumento75 páginasBibliografía - Salud y Adolescencia 2023 PDFJulia BraviAún no hay calificaciones
- Ciclo Estral de OvinosDocumento29 páginasCiclo Estral de OvinosLuis RengifoAún no hay calificaciones
- Universidad Nacional de San Agustín: MeyeniiDocumento122 páginasUniversidad Nacional de San Agustín: Meyeniistefhany valdeiglesiasAún no hay calificaciones
- Expo Cap 80Documento6 páginasExpo Cap 80stefany carreñoAún no hay calificaciones
- Ciclo SexualDocumento31 páginasCiclo SexualSarai Vega HoyosAún no hay calificaciones
- 3.utilidad Examenes Parasitologico MetanalisisDocumento66 páginas3.utilidad Examenes Parasitologico MetanalisisPedro HuapayaAún no hay calificaciones
- Bases Fisiológicas de La EndocrinologíaDocumento29 páginasBases Fisiológicas de La EndocrinologíaAleida Ureta Morello0% (2)
- Francisco Escoto - Presentacion Cap 81Documento23 páginasFrancisco Escoto - Presentacion Cap 81Ventasherramientassps EscotoAún no hay calificaciones
- PARCIALESDocumento11 páginasPARCIALESAna Laura CaminoAún no hay calificaciones
- Ciclo MenstrualDocumento10 páginasCiclo MenstrualHelmer Correa PerezAún no hay calificaciones
- Sistema EndocrinoDocumento37 páginasSistema EndocrinoMaurilio RodriguezAún no hay calificaciones
- Tema 64Documento28 páginasTema 64Juan Ortiz GarciaAún no hay calificaciones
- Fisiología de La Reproducción Del Ganado LecheroDocumento7 páginasFisiología de La Reproducción Del Ganado LecheroYineth UmejenAún no hay calificaciones
- Ciclo MenstrualDocumento9 páginasCiclo MenstrualRossana Elizabeth Romero UrbinaAún no hay calificaciones
- Homonas Sexuales IIDocumento30 páginasHomonas Sexuales IICristhian Eduardo Portilla PerdomoAún no hay calificaciones
- Eje Hipotalamo, Hipófisis y OvarioDocumento28 páginasEje Hipotalamo, Hipófisis y OvarioPatrick michael wilson100% (1)
- Práctica de Sistema EndocrinoDocumento4 páginasPráctica de Sistema EndocrinoHender Iker Llauce ChapoñanAún no hay calificaciones
- Solucionario Ciencias Biologia PDFDocumento74 páginasSolucionario Ciencias Biologia PDFDiego Bustos PozasAún no hay calificaciones
- Presentacion de Hormonas Antiestres en Los Salmones (Cortizol, Adrenalina)Documento22 páginasPresentacion de Hormonas Antiestres en Los Salmones (Cortizol, Adrenalina)Jean Carlos Motta OsmaAún no hay calificaciones
- Amenorrea y Ciclo MenstrualDocumento14 páginasAmenorrea y Ciclo MenstrualdeliaAún no hay calificaciones
- HipotálamoDocumento11 páginasHipotálamoDiego SelAún no hay calificaciones
- CLASE 03 Hormonas, Factores de Crecimiento y ReproduccionDocumento139 páginasCLASE 03 Hormonas, Factores de Crecimiento y ReproduccionCARLOS JUNIOR ACARO CAUCHAAún no hay calificaciones
- Formación Del Huevo de GallinaDocumento4 páginasFormación Del Huevo de GallinaFabricio CastilloAún no hay calificaciones
- Resolucion Unidad X Sistema EndocrinoDocumento4 páginasResolucion Unidad X Sistema EndocrinoAngel VillalbaAún no hay calificaciones
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- Neuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaDe EverandNeuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaCalificación: 4 de 5 estrellas4/5 (16)
- Lactancia humana y fonoaudiología: Guía para madres lactantesDe EverandLactancia humana y fonoaudiología: Guía para madres lactantesCalificación: 5 de 5 estrellas5/5 (4)
- Sana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónDe EverandSana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónCalificación: 5 de 5 estrellas5/5 (4)
- Sistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)De EverandSistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)Calificación: 5 de 5 estrellas5/5 (9)
- Ondas de choque extracorpóreas radiales: Aplicación en patologías músculo esqueléticasDe EverandOndas de choque extracorpóreas radiales: Aplicación en patologías músculo esqueléticasCalificación: 5 de 5 estrellas5/5 (3)
- Dieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasDe EverandDieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasCalificación: 4 de 5 estrellas4/5 (9)
- El Libro de la Dieta Antiinflamatoria: Plan de 14 días para Sanar el Sistema inmunológico y Sentirte Mejor que NuncaDe EverandEl Libro de la Dieta Antiinflamatoria: Plan de 14 días para Sanar el Sistema inmunológico y Sentirte Mejor que NuncaCalificación: 4.5 de 5 estrellas4.5/5 (14)
- Hematología. Casos clínicos: preguntas y respuestasDe EverandHematología. Casos clínicos: preguntas y respuestasCalificación: 4 de 5 estrellas4/5 (4)
- Guía práctica para la refracción ocularDe EverandGuía práctica para la refracción ocularCalificación: 5 de 5 estrellas5/5 (2)
- Cambiar el pasado: Superar las experiencias traumáticas con la terapia estratégicaDe EverandCambiar el pasado: Superar las experiencias traumáticas con la terapia estratégicaCalificación: 5 de 5 estrellas5/5 (4)
- Traumatología deportiva en el fútbol: Actualizaciones en Medicina del Deporte, Cirugía Ortopédica y Traumatología en el fútbolDe EverandTraumatología deportiva en el fútbol: Actualizaciones en Medicina del Deporte, Cirugía Ortopédica y Traumatología en el fútbolCalificación: 3 de 5 estrellas3/5 (3)
- Cómo curar la artritis: Curación natural de la artritis, la artrosis, la gota y la fibromialgiaDe EverandCómo curar la artritis: Curación natural de la artritis, la artrosis, la gota y la fibromialgiaCalificación: 5 de 5 estrellas5/5 (17)
- Fundamentos de ginecología y obstetriciaDe EverandFundamentos de ginecología y obstetriciaCalificación: 3.5 de 5 estrellas3.5/5 (2)
- La comida y el inconsciente: Psicoanálisis y trastornos alimentariosDe EverandLa comida y el inconsciente: Psicoanálisis y trastornos alimentariosAún no hay calificaciones
- Fisiopatología de las enfermedades cardiovascularesDe EverandFisiopatología de las enfermedades cardiovascularesCalificación: 5 de 5 estrellas5/5 (1)
- Técnicas de energía muscular: Guía práctica para fisioterapeutas (Color)De EverandTécnicas de energía muscular: Guía práctica para fisioterapeutas (Color)Calificación: 4 de 5 estrellas4/5 (5)
- TDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosDe EverandTDAH en Adultos. Cómo Reconocer y Tratar a un Adulto con TDAH en 30 Fáciles PasosCalificación: 4 de 5 estrellas4/5 (8)
- Limpiar, Nutrir, Reparar: Adiós a Las Enfermedades, En Tres Pasos NaturalesDe EverandLimpiar, Nutrir, Reparar: Adiós a Las Enfermedades, En Tres Pasos NaturalesCalificación: 4 de 5 estrellas4/5 (6)
- Manual de osteología de cráneo bovino y equinoDe EverandManual de osteología de cráneo bovino y equinoCalificación: 4.5 de 5 estrellas4.5/5 (7)
- El código de la obesidad: Descifrando los secretos de la pérdida de pesoDe EverandEl código de la obesidad: Descifrando los secretos de la pérdida de pesoCalificación: 4.5 de 5 estrellas4.5/5 (51)
- La limpieza de colon: Completo programa de desintoxicación para hacer en casaDe EverandLa limpieza de colon: Completo programa de desintoxicación para hacer en casaCalificación: 3.5 de 5 estrellas3.5/5 (4)
- Enfoque teórico de primeros auxilios para estudiantes de enfermeríaDe EverandEnfoque teórico de primeros auxilios para estudiantes de enfermeríaCalificación: 4 de 5 estrellas4/5 (4)
- Obstetricia: Aspectos clavesDe EverandObstetricia: Aspectos clavesCalificación: 4.5 de 5 estrellas4.5/5 (11)
- Terapia cognitiva: Conceptos básicos y profundizaciónDe EverandTerapia cognitiva: Conceptos básicos y profundizaciónCalificación: 5 de 5 estrellas5/5 (1)
- ABC de los procedimientos médicos básicos: Una guía de aprendizaje y enseñanza para profesionales de medicinaDe EverandABC de los procedimientos médicos básicos: Una guía de aprendizaje y enseñanza para profesionales de medicinaCalificación: 4 de 5 estrellas4/5 (4)