Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Temas de Otorrino Completo
Cargado por
Mariel Tolaba gallardoTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Temas de Otorrino Completo
Cargado por
Mariel Tolaba gallardoCopyright:
Formatos disponibles
Otorrinolaringología 2014/ UCB/EACG
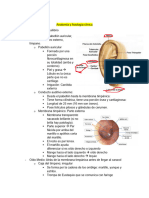
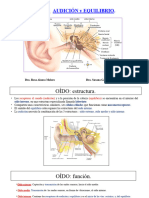
ANATOMIA DEL OIDO
El oído está dividido para su estudio en 3 partes:
Oído externo : que llega a ocupar hasta el conducto auditivo
Oído medio: desde la membrana timpánica hasta la parte media del oído o que sería la
ventana redonda, la caja timpánica
o Se encarga de transmitir los sonidos y la trompa de Eustaquio equilibra las
presiones
Oído interno: formado por todos los conductos semicirculares y el vestíbulo
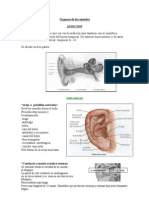
OÍDO EXTERNO
Formado por:
Pabellón auricular
o Recibe distintos nombres según el lugar donde se
observe:
Hélix, es todo e contorno asta ante del
lóbulo, está formado por cartílago tiene
dos partes: hélix ascendente y hélix
descendente
Ante hélix
Trago
Concha auricular: detrás del trago
Lóbulo
o Este es el que recoge todos los sonidos del ambiente
Conducto auditivo externo (CAE)
o La parte anterior está formada por hueso y lo demás es todo cartílago
o Forma de ‘’S’’ itálica: siendo este como un mecanismo de protección, no
permitiendo que un objeto llegue a la parte cartilaginosa.
o La parte más externa del conducto tiene folículos pilosos
o El cerumen tiene una función de barrera es antibacteriana y anti-fúngica
o Flora bacteriana: Staphilococos, Streptococo, diplococo, pseudomona
Función: es recoger todos los sonidos del medio externo y conducirlos hacia el conducto auditivo
Patología: Los niños que nacen con malformaciones del pabellón o no o tienen formado por
alguna digénesis o agenesia pueden escuchar, debido a su transmisión es por vía ósea o vía
temporal
BLOQUE 1: OIDO Página 1
Otorrinolaringología 2014/ UCB/EACG
OIDO MEDIO
Está formado por 4 partes principales
Caja del tímpano
Antro mastoideo: que está en la parte posterior a la mastoidea
Sistema de células o celdas mastoideas (su función es reforzar la audición del sonido.)
Trompa de Eustaquio (sus funciones son la ventilación, la protección y equiparar
presiones)
Importante porque es donde se equilibran todas las presiones del exterior hacia el oído medio
(trompa de Eustaquio es la que se encarga de mantener este tipo de presión)
Huesecillos de oído medio:
Martillo: se apoya sobre la membrana timpánica
Yuqueé
Estribo: es pequeño y esta comunicado con la ventana oval
El oído medio para su estudio se divide en 3 porciones
Epitimpano
Mesotimpano
Hipotimpano
TROMPAS DE UUSTAQUIO
La comunicación de la trompa de Eustaquio es importante mantenerla permeable para que se
pueda equilibrar la presión dentro del oído medio. La trompa de Eustaquio normalmente la
tenemos cerrada y se abre cuando deglutimos, bostezamos y estornudamos, debido a la
contracción del musculo periestafilino externo, que esta inervado por la rama maxilar inferior del
trigémino. A partir de los 7 a 9 años completaría la maduración del tejido adenoideo
En los niños la trompa es más corta (tiene 18mm al nacer), más ancha y más horizontal lo que
favorece a las infecciones ascendentes desde la laringe. Y el ostium timpánico es más bajo y el
faríngeo es más alto lo que facilita al drenaje directo al oído medio
En el adulto, es as largo (35- 37mm), se hace vertical y el ostium timpánico se sitúa más alto que
el faríngeo. Por lo cual el adulto tiene menor probabilidad de tener otitis media en comparativa
con un niño debido a estas características anatómicas.
La oclusión de la trompa puede ocurrir durante a producción de moco y/o rinorrea en un
resfriado el moco transcurre por este conducto al oído medio en los niños y en los adultos atraves
de la maniobra de Valsalva, lo cual nos producirá una otitis media.
BLOQUE 1: OIDO Página 2
Otorrinolaringología 2014/ UCB/EACG
MEMBRANA TIMPÁNICA,
Sus partes son:
Formada por todo un rodete de la membrana
o Parte superior se denomina parte flácida o part flácida que también es llamada
membrana de shartnel
o Parte inferior del tímpano parte densa
Esbozo del mango del martillo
Cono de luz o cono luminoso: es el reflejo de la luz en un oído sano
Para el estudio de la membrana se divide en 4 cuadrantes: el cono luminoso situado en la parte
antero inferior, el mango del martillo está en la parte antero superior, y la parte posterior que
se divide en postero inferior y posteo superior
BLOQUE 1: OIDO Página 3
Otorrinolaringología 2014/ UCB/EACG
OIDO INTERNO
Formado por un Laberinto óseo que contiene al laberinto membranoso (*El espacio entre
ambos laberintos está ocupado por líquido, que se llama líquido perilifático), a su vez está
formado a su vez por:
o Aparato coclear: que tiene función auditiva
o Aparto vestibular: que la función es el equilibrio
El laberinto óseo está formado por 3 partes:
- Caracol formado por: Rama vestibular y la Rama timpánica (entre ambas ramas está el
conducto coclear, dentro del conducto coclear tenemos al órgano de Corti)
- Vestíbulo tiene 2 partes: vestíbulo óseo(desemboca en el utrículo) y vestíbulo
membranoso (desemboca en sáculo)
- Conducto semicirculares, son 3: horizontal, superior y posterior
APARATOS DENTRO DEL OÍDO:
Aparato de conducción: conformado por CAE y pabellón
Aparato de percepción: conformado por la Cóclea y Nervio auditivo(es el más
importante, está conformado por dos ramas la rama coclear encargada del sonido y la
rama vestibular es la que se encarga de la función del equilibrio)
BLOQUE 1: OIDO Página 4
Otorrinolaringología 2014/ UCB/EACG
AUDICION
Tenemos distintas etapas:
Conducción: es a captación y el procesamiento mecánico de las ondas sonoras
Transducción: es la conversión de esta señal acústica(energía mecanica) en impulsos
nerviosos (energía bioelectrica) y transmiten esos impulsos hasta los centros sensoriales
del cerebro
Procesamiento neurosensorial: es la información sensorial codificada en forma de
impulso nervioso atravesó del nervio auditivo
El órgano de Corti tiene una membrana textoria y tiene las membranas ciliadas las basales que
son las que transmiten toda la información del impulso nervioso viaja atreves del nervio.
UNA PERSONA NORMAL CONVERSA CON
VOZ
• 30 DB
CUCHICHEADA
VOZ
• 50- 60 DB
NORMAL
VOZ
• 70 DB
ALZADA
VOZ
• 90 DB
GRITADA
BLOQUE 1: OIDO Página 5
Otorrinolaringología 2014/ UCB/EACG
Dentro del cerebro tenemos una serie de sinapsis y receptores que son los que transmiten la
información sonora
RECEPTOR • Órgano espinal de Corti
1ra SINAPSIS • Ganglio espinal
2da SINAPSIS • Nucleo cocleares: Ventral y Dorsal
• Seguir por el mismo lado o cruzar hacia el lado
FIBRAS opuesto o cruzar al cuerpo trapezoide
• Lemnisco lateral, estrías medulares del piso
VÍA del IV ventrículo, lemnisco lateral opuesto
3ra SINAPSIS • Colículo inferior
• Núcleo geniculado mediano
4ta SINAPSIS
VÍA DE PROYECCION • Radiaciones, área auditiva primaria
CORTICAL
Toda la información que viaja por el nervio auditivo,
llega a la corteza auditiva primaria que se encuentra
en el lóbulo temporal.
Nervio auditivo formado por:
N. vestibular (equilibrio)
N. coclear (auditivo)
BLOQUE 1: OIDO Página 6
Otorrinolaringología 2014/ UCB/EACG
SEMIOLOGIA DEL OIDO
INSTRUMENTOS
En la práctica de la semiología otológica Se utiliza
Espejo frontal: refleja la luz de una lámpara
Fronto luz: utilizado en quirófano
Otoscopio
EXAMEN DEL OÍDO
1. Siempre precedida de una anamnesis
2. Examen directo: debe observarse desde la entrada del paciente sobre todo la parte de
cabeza y cuello
3. Revisar y palpar todo el pabellón, la región anterior mastoidea, temporal y preauricular
4. En la otoscopia siempre bilateral revisando primero el oído sano (se puede realizar con
espejo frontal, otoscopio, microscopio, linterna, especulo)
5. Estudio por imagen de hueso temporal: Debe realizarse los estudios sobre todo en los
pacientes que llegan con otitis media crónica con más de tres meses de evolución es
importante el estudio de este huso para saber cómo están las células mastoideas o el sistema
de células mastoideas. Los estudios de imagen que tenemos son:
o TAC: es el estudio ideal del Hueso temporal
Valora: el estado del hueso timpánico, la neumatizacion de las células
mastoideas y antro, el grado de desarrollo de la caja timpanica, de los
huesecillos y los ventanas, la fosa media y el oído interno
Patologías: mastoiditis aguda, colesteatoma y neoplasias (tumor glomico
yugular- neurinoma acústico - cáncer.
o RX: en caso de no constar con una TAC se debe realizar una Radiografía de
Shueller donde se puede observar la neumatisacion de la mastoides.
o RMN: estudio ideal para ver partes blandas
BLOQUE 1: OIDO Página 7
Otorrinolaringología 2014/ UCB/EACG
MÉTODOS DE VALORACIÓN AUDITIVA
ESTUIOS SUBJETIVOS
(Adultos)
•Diapasón
•Audiometría
•Logoaudiometría
ESTUDIOS OBJETIVOS(Niños)
•Impedanciometría
•Emisiones otoacusticas
•Potenciales evocados auditivos del
tronco cerebral (PEAT)
ESTUDIOS SUBJETIVO
Acuametría método no raioelectrico: DIAPASONES.-son instrumentos metálicos que tienen
una horquilla, un vástago y tienen 2 ramas que al vibrar emiten un sonido puro monotonal.
Estudia la vía aérea y la ósea. Es un estudio simple, económico.
Hay 2 pruebas básicas:
Estudio de Webber.- una vez que se golpea el diapasón la rama se coloca sobre la región del
hueso frontal del paciente y se ve de cual oído escucha más el paciente. Este método analiza la
vía ósea.
Si el paciente refiere que escucha más por el lado sano, se debe sospeche que tiene una
hipoacusia de percepción y que el problema está en el oído interno.
Si el paciente escucha más en el oído con hipoacusia, se trata de una hipoacusia de transmisión
la alteración tiene que estar en el CAE o en el oído medio.
Se informa siempre en oído lo que es Rojo (oído derecho) y lo que es Azul (oído izquierdo)
Webber indiferente significa que es normal es decir que el paciente escucha en ambos oídos
Webber esta lateralizado colocando la flecha del color que corresponda el lado lateralizado
BLOQUE 1: OIDO Página 8
Otorrinolaringología 2014/ UCB/EACG
Estudio de Rinne.- se golpea el diapasón y se coloca primero sobre la mastoides
(estudindo la vía ósea) y luego se coloca en la parte anterior del pabellón auricular
(estudiando la vía aérea). Se informa :
Rinne positivo: Normalmente se escucha más por la vía aérea entonces. En los casos de
hipoacusia perceptiva puede que el paciente escuche normalmente.
Rinne negativo: si escucha más por vía ósea. Se presenta en hipoacusia conductiva y
mixta
AUDIOMETRÍA.- estudia la capacidad auditiva atraves del audiómetro que es un instrumento
eléctrico que mide la audición en el umbral más bajo y en umbral más alto de la audición. Lo
normal e escuchar entre 0- 20 decibeles.
Monigote de fowler, es para recordar valores de audiometría, el lado derecho con rojo, vía aerea
(O) y el lado izquierdo con azul, vía ósea (X), el lado con sino menor es aéreo y con signo mayor
es óseo
BLOQUE 1: OIDO Página 9
Otorrinolaringología 2014/ UCB/EACG
LOGOAUDIOMETRIA.- es la medición de la audicion de la palabra y permite interpretar el
grado de dificultad que presenta un paciente para la discriminación del mensaje hablado. Se
escribe en un audiograma o una cartilla, que va de 0 a 100 db y va en porcentaje de
discriminación de 0 a 100%.
Lo normal que nosotros escuchemos con una discriminación del 100%.
- Hipoacusia conductiva – forma una meseta
- Hipoacusia neurosensorial- asciende pero no llega a los decibeles más altos y luego
desciende
- Hipoacusia neural-la curva no llega a ascender demasiado
ESTUDIOS OBJETIVOS
IMPERDANCIOMETRIA.- mide la impedancia (que es la resistencia de la membrana
timpánica de la cadena osicular), también evalúa el reflejo acústico que se presenta
aproximadamente a 70Db por encima del umbral de audición para el tono presentado.
Timpedanciometria .- Se presenta en una cartilla donde muestra la complacencia o la
resistencia de la membrana, la curva centrada está en 0, normal. Hacia el lado izquierdo va en
negativo y al derecho va en positivo.
Curva normal es centrada en 0 y asciende y desciende centrada en ese
lugar, significa que cuando hay ciertos sonidos la membrana timpánica se
estira hasta cierto punto y vuelve a su estado normal.
Caso de otitis serosa- paciente refriado con antecedentes que presento
rinorrea, catarro. Y hay líquido dentro de la membrana timpánica. La
curva se presentara plana
Caso de disfunción tubarica- cuando esta con los oídos tapados por viajes
de avión o antecedentes de resfrío. La curva se presenta negativa hacia el
lado derecho, con desvío hacia la derecha. Por una membrana timpánica
hundida.
-
BLOQUE 1: OIDO Página 10
Otorrinolaringología 2014/ UCB/EACG
- Otoesclerosis- que son patologías hereditarias. Existen antecedentes de padre o madre
presentan un tipo de sordera. La curva es bajita y pequeñita. Porque hay un problema el
estribo y al no haber movimiento de la cadena osicular.
Disyunción timpano- osicular – donde hay una exagerada
distensibilidad de la menbrana donde la curva nunca llega a cerrars ,
permanece abierta y centrada en 0.
-
POTENCIALES EVOCADOS AUDITIVOS DEL TRONCO CEREBRAL (PEAT)
Estudia el tronco cerebral, la actividad neuroelectrica espontanea mediante estímulos acústicos
registra todas las actividades neurológicas cerebrales atraves del estudio del lóbulo temporal y
registra la respuesta auditiva evocada
Se debe realizar este estudio siempre en niño que no escucha menor de 6-7 años
Cuando un paciente (recién nacido, niño o adulto) recibe un sonido se produce una actividad
eléctrica de la parte más baja del encéfalo (el tronco cerebral) que se puede registrar mediante
unos electrodos colocados sobre la cabeza.
El estudio de las características de esta actividad permite definir el estado funcional del sistema
auditivo.
BLOQUE 1: OIDO Página 11
Otorrinolaringología 2014/ UCB/EACG
EXPLORACION DEL EQUILIBRIO
Se debe
Explorar el Exploración
Explorar el reflejos
nistagmo instrumental del
vestíbulos
espontaneo y de sistema vestibular
espinales
provocación y optocinetico
REFLEJOS VESTÍBULOS ESPINALES
Se explora con la:
- Prueba de Romberg
o se utiliza en las alteraciones vestibulares periféricas donde hay una desviación
hacia la lesión laberíntica.
o Se le pide al paciente que se pare y que cierre los ojos. Se debe observar si hay
una lateralización. Siempre tener el cuidado necesario para que el paciente no se
caiga
- Prueba de la marcha con los ojos cerrados
o El paciente debe marchar con los ojos cerrados y con el medico a los costados por
si el paciente se marea y se cae
- Pruebas posicionales
o Desviaciones segmentarias espontaneas: es el desplazamiento paralelo de ambos
brazos en supinación. Se pide al paciente sentado que estire los brazos en supino
y cierre los ojos. Hay que observar si el paciente baja uno de los dos brazos para
ver hacia qué lado tiene una lesión o alteración posicional.
BLOQUE 1: OIDO Página 12
Otorrinolaringología 2014/ UCB/EACG
o Alteración espontaneas del tono del MMSS: caída de un brazo hacia lado del
lesión cerebelosa
o Prueba indice- nariz: el paciente con los ojos cerrados debe llevar la mano desde
afuera y tocarse la punta de la nariz del lado derecho y posteriormente del lado
izquierdo. Hay distintas alteraciones o falta de la coordinación, si hay lesiones
cerebelozas ipsilaterales, si el paciente tiene movimientos anómalos también se
debe estudiar la parte neurológica.
EXPLORAR EL NISTAGMO ESPONTANEO Y DE PROVOCACIÓN
El nistagmo es el movimiento conjugado y coordinado de los ojos alrededor de un eje
determinado.
Nistagmo espontaneo: el paciente que acude a la consulta con alteración del equilibrio (mareo,
vértigo, nauseas), se debe explorar con el frontoluz, el espejo frontal o con una linterna, vemos si
hay movimientos oculares anómalos.
Nistagmo provocado: Si no existen movimientos anormales se debe agachar la cabeza del
paciente, luego que el paciente la levante con fuerza y observar si existe este nistagmo.
Nistagmo de fijación: mirada al frente fijo y evaluar si existe este nistagmo.
Se le pide que mire de un lado al otro, haciéndolo que siga el dedo del examinador con la mirada
hacia los lados y de arriba para abajo.
Pueden existir distintos tipos de movimiento anómalos de los ojos (nistagmos):
- Nistagmo horizontal: se debe sospechar de una lesión periférica
- Nistagmo vertical: si los ojos miran hacia arriba la lesión es central.
- Nistagmo rotatorio
- Nistagmo que cambia de dirección
BLOQUE 1: OIDO Página 13
Otorrinolaringología 2014/ UCB/EACG
EXPLORACIÓN EN EL LACTANTE O NIÑO PEQUEÑO:
Sospechar que un niño tiene una hipoacusia de infancia cuando a un desarrollo anormal del
lenguaje hablado, él niño no dice palabra, debe siempre realizar la sospecha precoz la madre, de
que si e bebe no responde a estimulo sonoros ese sería una forma de detección más temprana o
más adelante él bebe no dice ni una palabra. Se debe hacer
- Anamnesis familiar completa
- Anamnesis en el embarazo: tratando de averiguar si existieron durante el embarazo
enfermedades víricas como rubeola, papera, herpes simple, coxsackie, toxoplasmosis. Si
la madre utilizo medicamentos durante el embarazo (medicamentos que están fuera de
uso por producir muchas malformaciones congénitas… siendo la principal la talidomida
que se usaba en pacientes con cáncer, aminoglucosidos), si tubo DM, o alguna
neuropatía.
- Anamnesis perinatal: si fue parto normal, si se utilizó fórceps, si hubieron lesiones
mecánicas, asfixia (APGAR del RN), si fue prematuro, si tuvo ictericia.
- Anamnesis post- natal: enfermedad infecciosa, si tiene todas las vacunas, reacciones a
algunas vacunas, enfermedades o alteraciones del sistema nervioso central, si él bebe
sufrió algún golpe o algún trauma o algún tipo de intoxicación o uso prologado de algún
tipo de medicamento.
BLOQUE 1: OIDO Página 14
Otorrinolaringología 2014/ UCB/EACG
PATOLOGIAS MAS FRECUENTES DEL OIDO
Dentro de la audición tenemos estos términos:
- Normoacusia: es la audición normal
- Hipoacusia: es la disminución de la audición
- Anacusia o cofosis: es la sordera total
- Algiacusia: dolor del oído al escuchar sonidos muy fuertes.
- Autofonia: audición de la propia voz (hablar y le retumba la voz en su cabeza).
- Otalgia: cuando el dolor no es propio del oído, sino que es referido
- Otodinia: dolor propio del oído
- Tinitus o Acufeno: son un fenómeno perceptivo que consiste en notar golpes o sonidos
en el oído, que no proceden de ninguna fuente externa
HIPOACUSIA
Tenemos como las más importantes
1. Hipoacusia de transmisión o conductiva: indica que hay una alteración dentro del oído
externo o el oído medio.
a. Tapón de cerumen: la más frecuente
b. Malformaciones del pabellón auricular: como ser disgenesia o agenesia del
pabellón
c. Cuerpos extraños en el conducto auditivo: sobre todo en niños
d. Otitis externa: en el caso que llegue a obliterar completamente el conducto
e. Exostosis del conducto: que son malformaciones ósea, crecimiento óseo anómalo
f. Otitis media aguda
g. Otitis media con efusión
h. Otitis media crónica
i. Otoesclerosis
j. Disfunción tubárica
k. Perforación traumática del tímpano
l. Traumatismo temporal: en el caso de las fracturas longitudinales o transversales
m. Tumores del oído
BLOQUE 1: OIDO Página 15
Otorrinolaringología 2014/ UCB/EACG
2. Hipoacusia neurosensorial: tienen distintas causas básicamente alteraciones dentro del
oído interno (cóclea o la vía neural), cortopatias (meniere) u neuropatía (neuriloma del
acustico)
a. Del embarazo o gestación.
i. Virus en la madre: Rubeola, gripe
ii. Irradiación
iii. Drogas ototóxicas: aminoglucosidos
iv. Agentes del grupo de TORCH
v. Sífilis congénita
b. Periodo perinatal
i. Hipoxia perinatales
ii. Hiperbilirrubinemia
iii. Meningitis virales o bactterianas
iv. Anomalias craneoencefálicas
v. Malformaciones congénitas del oído medio
c. De la infancia
i. Patologías virales: parotiditis, influenza, sarampión
ii. Patologías bacterianas: otitis, mastoiditis, laberintitis, meningitis
d. Del adulto
i. TEC
ii. Trauma acústico
iii. Parecía coclear súbita
iv. Enferedad de Meniere: alteración del órgano de Corti
v. Neuriloma del acustico: neuropatia
vi. Enf de von recklinghausen
vii. Neurofibromatosis central
viii. Presbiacusia
ix. Fistula perilinfatica
3. Hipoacusias mixtas:
a. Presbiacusia en pacientes mayores.
BLOQUE 1: OIDO Página 16
Otorrinolaringología 2014/ UCB/EACG
PATOLOGIAS DEL OIDO EXTERNO
Son las que afecta la parte del pabellón y el conducto auditivo
PATOLOGIAS DEL PABELLON PATOLOGIAS DEL CAE
Fistula auris o Coloboma Tapón de cerumen
Apéndice pre-auricular Tapón epidermico
Otohematoma Cuerpos extraños en el CAE
Pericondritis Osteoma o exostosis
Zoster otico Otomicosis
Miasis
Otitis externa circunscrita o forunculosis
Otitis externa difusa
Otitis externa maligna
PATOLOGIAS AFECTAN AL PABELLON
1. Fistula auris congénita o coloboma
Se trata de un trayecto fistuloso, que puede ser simple o ramificado, tiene un fondo ciego y
presenta una desembocadura puntiforme debajo de la raíz del hélix.
Etiología: falta de difusión del I y II arco braquial durante la gestación
Puede formarse un absceso, con presencia de dolor, rubor, edema local
Tratamiento: medico esperar que desaparezca o curar el absceso (ATB + AINES) y luego el
tratamiento es quirúrgico (se opera instilando por la desembocadura con azul de metileno, se
pinta todo el trayecto del fondo de la fistula para que con el paciente dormido uno pueda
resecarlo completo y de esta forma sacarlo completo así evitamos que se vuelva a formar)
BLOQUE 1: OIDO Página 17
Otorrinolaringología 2014/ UCB/EACG
2. Apéndices pre-auriculares
Es una malformación mínima, suele ser aislada
Más frecuente en niñas.
Formada por: piel y cartílago
Tratamiento: quirúrgico, pero no es de urgencia, solo estético
3. Otohematoma
Es la formación de un hematoma subpericondrico
Etiología:
Traumatismo (golpe en el pabellón auricular)
Discrasia sanguínea (en caso que el paciente asegure no haber tenido ningún trauma
previo)
Clínica: Se observa que la región del hélix y el antehelix están aumentados de tamaño, a la
palpación es blando (por lo que está formado por coágulo sanguíneo) y es de color rojo violáceo.
Frecuente: jardineros, o los que cargan bolsas
Tratamiento: drenaje del otohematoma y compresión para que el cartílago se pueda unir a la
piel (para que no se vuelva a formar o infectar por una punción). El otohematoma no se debe
puncionar, se debe abrir como se realiza en un absceso. Luego con ATB(cefalosporina de 1ra.
Generación o quinolonas) para evitar la infeccio sobre agregada.
En el caso que un hematoma no se trate correctamente, este se puede infectar y evolucionar a una
pericondritis.
BLOQUE 1: OIDO Página 18
Otorrinolaringología 2014/ UCB/EACG
4. Pericondritis
Inflamación del pericondrio del pabellón auricular
Etiología: Pseudomona aeruginsa
Clínica: pabellón aumentando, deformado, eritematoso, con dolor intenso, presenta calor, casi
siempre existen acompañado de adenopatías preauriculares (porque son las que drenan el oído) y
fiebre.
Si NO se trata, evoluciona a la necrosis del cartílago y del pabellón auricular
Tratamiento: una vez obtenido el cultivo + ATB (quinolona) y desbridación quirúrgica de la
pericondritis. Colocarse anestesia y realizar el drenaje vaciar todos los coágulos y realizar un
drenaje para poder comprimir colocando una gasa por detrás, para que se vuelva a adherir la piel
al cartílago.
5. Zoster otico
Etiología: infección viral por el Virus Herpes Zoster
No es muy frecuente
Clínica: son vesículas herpéticas (llenas de líquido claro) o erupciones cutánea
eritematovesicular pueden estar alrededor del pabellón auricular, en ocasiones puede haber
igual en la concha y el conducto auditivo, algunas veces en la membrana timpánica . Hay
otodinia intensa (dolor propio del oído) que aparecen al tercer día de un cuadro gripal, puede
tener parálisis fácil (síndrome de Ramsay Hunt por la afección tanto del nervio como de la
región preauricular)
Tratamiento: anti-inflamatorio, ATB, Aciclovir. En caso de la parálisis facial hay que hacerle
tratamiento con vitamina B (complejo B) y puede mejorar también con fisioterapia
BLOQUE 1: OIDO Página 19
Otorrinolaringología 2014/ UCB/EACG
PATOLOGIAS AFECTAN AL CONDUCTO AUDITIVO
EXTERNO (CAE)
CAE cuenta con factores de protección antes diversas noxas. Su forma sigmoidea
protege la MT de traumatismos por hisopos, palillos, y otros objetos
El cerumen forma una película protectora de epitelio, además es antibacteriana y
antifungica
La flora bacteriana del CAE e diversa (stafilococos, streptococos diplococos y
pseudomona), si hay excesiva excoriación de la piel (rascado por eccemas,
humedad excesiva, higiene profunda con jabones), se rompe el equilibrio se origina
la patología del CAE.
PATOLOGIAS DEL CAE
1. Tapón de cerumen
Acumulación de cerumen, algunas personas tienen aumento de secreción ceruminosa
Clínica: hipoacusia de conducción, puede producir dolor (cuando el tapón está muy cerca del
tímpano), autofonía, acufeno.
Tratamiento: aspiración, lavado con agua tibia (20ml, a temperatura de 370C) No colocar agua
fría porque se puede producir un síndrome vertiginoso (provocándole mareos al paciente)
Contraindicado: cuando exista perforación de la membrana timpánica (en es estos casos realizar
extracción instrumental).
La acumulaciones de cerumen y de dentritus celulares son raras, siempre y cuando el mecanismo
de limpieza del CAE este indemne.
La costumbre de limpiar el CAE, es un mal habito
BLOQUE 1: OIDO Página 20
Otorrinolaringología 2014/ UCB/EACG
2. Tapón epidérmico
Formación compacta blanquecina constituida por capas de epidermis del oído que se van
descamando excesivamente formando el tapo, casi siempre adheridas a la piel del CAE.
Frecuente en personas adultas
Clínica: color blanco grisáceo, olor fétido, produce hidroacusia de conducción
Tratamiento: es la extracción
3. Cuerpos extraños dentro del conducto auditivo
Etiología: pueden ser cuerpos móviles o inmóviles (insectos, material vegetal, inorgánicos)
Clínica: otodinia (cuando pasan muchos días en el que se encuentra el cuerpo extraño en el
oído), infección sobre agregada.
Complicación por no retirar el cuerpo extraño: estenosis del conducto auditivo externo (CAE)
Tratamiento: lavado de oído, maniobras instrumentarías (en los niños e debe usar anestesia y
extraer e quirófano).
En el caso de los insectos, no sacar si el insecto está vivo, se debe pedir al paciente que se
coloque alcohol un día para que el insecto se muera y luego sacarlo, para evitar que el insecto se
adhiera a la pared de la membrana y de esta forma evita la lesión del conducto. Mientras más
posterior está el cuerpo extraño más difícil es retirarlo, por la mayor cantidad de terminaciones
nerviosas que están cerca del tímpano.
BLOQUE 1: OIDO Página 21
Otorrinolaringología 2014/ UCB/EACG
4. Osteoma o exostosis
Es la formación ósea en el techo del conducto aditivo.
Lesión ósea: cortical externa con trabéculas internas del hueso esponjoso
Clínica: duro al tocarlo con el instrumental, asintomático
Tratamiento: debe observarse no operarse, solo se opera si crecen y obstruyen el conducto.
5. Oteomicosis
Infección del CAE por hongos.
Etiología: Cándida albicans (blanca) y Aspergillus niges (negro)
Clínica: prurito, otodinia, sensación de oído tapado, otorrea
Tratamiento: aspiración y anti-micóticos locales (gotas)
BLOQUE 1: OIDO Página 22
Otorrinolaringología 2014/ UCB/EACG
6. Miasis
Etiología: infección por la larva de la mosca,
Frecuente en pacientes que vienen del campo.
Casi siempre que existe una miasis el paciente tiene una perforación antigua o tiene algún otro
tipo de lesión en el oído.
Clínica: otodinia intensa, otorrea (secreción que pude ser amarillenta o verdosa), puede haber
otorragia, hipoacusia, acufeno
Tratamiento: instilación de gotas de éter hasta llenar el conducto y que las larvas vayan
saliendo para extraerlas con una pinza. También utilizan curavichera (spray utilizado en
veterinaria) se coloca en un algodón largo y se lo deja taponado el oído, las larvas mueren con
este olor y luego se las saca.
Las larvas tienen que estar muertas para extraerlas, hay casos que se requiere dormir al paciente
para realizar una limpieza con microscopio, porque estas larvas se pueden meter a la casa
timpánica y el acumulo de larvas pueden destruir la cadena osicular.
7. Otitis externa circunscrita o forunculosis
Etiología: infección de los folículos pilosos del CAE, generalmente por el Estafilcoco Aureus.
Puede deberse a microtraumatismos locales, rascados
Clínica: otodinia
Tratamiento: antiséptico locales, ATB, antiinflamatorios (AINES)
Forunculosis recidivante: sospechar que él paciente sea diabético o se encuentre
inmunodeprimido
BLOQUE 1: OIDO Página 23
Otorrinolaringología 2014/ UCB/EACG
8. Otitis externa difusa
Etiología: infección producida por Gram (+), sobre todo por Estafilococo Aureus.
Muy frecuente: pacientes nadadores, niños que van mucho a la piscina o en pacientes adultos
que también realizan clases de natación
Tratamiento: antiséptico local (alcohol baricado= alcohol asociado a un ácido bórico),
corticoide de depósito (para desinflamar)
Si existe secreción verdosa se debe sospechar de una Pseudomona.
9. Otitis externa maligna
Etiología por Pseudomona
Se da en pacientes con diabetes, inmunodeprimidos
Clínica: otorrea amarilla- verdosa, graulaciones en el CAE.
Coplicaion: Progresa si no se realiza el tratamiento, puede provocar osteomielitis y parálisis
periférica,
Tratamiento: internar al paciente, piperacilina
*NOTA:
- La otitis externa de solo tocar al paciente uno sabrá si tiene o no otitis externa. El paciente sentado en
el consultorio se presiona el trago, si el paciente salta100% tiene una otitis externa, porque existe un
edema de las paredes del conducto auditivo se cierra y por la infección, provoca mucho dolor a la
presión del trago.
- Hay veces que no se puede ver la membrana timpánica porque el conducto se encuentra muy
edematisado y produce mucho dolor
- Siempre que se ve una secreción se debe solicitar un cultivo y antibiograma. Para detectar el agente
causal y tratamiento adecuado. Mientras que se espera el cultivo se da tratamiento con ATB para no
perder los 3 días que demora el resultado.
BLOQUE 1: OIDO Página 24
Otorrinolaringología 2014/ UCB/EACG
PATOLOGIAS DEL OIDO MEDIO
CAUSAS
Inflamatoria No inflamatoria Traumática Tumoral
Síndrome de trompa
abierta
Osteoesclerosis Trauma Benigna
Alteración de la
ventilación Traumatismo Maligna
Otitis media Fractura
Mastoiditis Barotrauma
INFLAMATORIA
Síndrome de la trompa abierta
Es una insuficiencia del cierre tubarico
Etiologia: atrofia de músculos nasofaríngeos (pacientes que han tenido ACV, poliomielitis o
Parkinson) o por la atrofia del tejido graso a nivel del orificio tubárico debido a alteraciones
hormonales, uso crónico de anticonceptivos o un rápido adelgazamiento.
Clínica: autofonía(resonancia de la voz propia), percepción de ruidos espiratorio.
Se observa con el otoscopio una membrana tubarica hundida.
Diagnóstico: impedanciometria.
BLOQUE 1: OIDO Página 25
Otorrinolaringología 2014/ UCB/EACG
Alteraciones de la ventilación (obstrucción de la trompa de Eustaquio)
Mecanismo de evolución:
1. Obstrucción de la trompa e Eustaquio
2. Presión negativa en el oído medio
3. Este fenómeno hace que las células epiteliales del mucoperiostio del oído medio se
convierten en células secretoras de moco y aumente la secreción de las células
caliciformes
4. Se produce otitis media secretora
Causas de la obstrucción:
Líquidos en la porción superior de la trompa debido a otitis media
En niños con paladar hendido: la tropa no se abre totalmente por defecto de
sincronización muscular, o un orificio parcialmente por cerrado por el periestafilino
interno debido a su inserción mas lateral
Alergia, hipertrofia adenoidea o la deficiencia inmunitaria aumentan la incidencia de
otitis media secretoria por obstrucción de las trompas de Eustaquio.
BLOQUE 1: OIDO Página 26
Otorrinolaringología 2014/ UCB/EACG
Otitis media
Es inflamación del musculo periostico de las cavidades del oído medio
OM serosa
AGUDA
OTITIS MEDIA MT integra OM mucoide
CRONICA
Otimatoiditis
MT perforada
hemosiderinica
SEGÚN EL TIEMPO DE DURACIÓN SE DIVIDE
• Hasta 3
Agudas semanas
• De 3 semanas
Subagucas a 3 meses
• Más de
Crónicas 3 meses
BLOQUE 1: OIDO Página 27
Otorrinolaringología 2014/ UCB/EACG
OTITIS MEDIA AGUDA
Función de la Trompa de Eustaquio:
Ventilación
Protección
Equiparar presiones
FACTORES PREDISPONENTES
Disfunción mecánica de la trompa de Eustaquio
Intrínseca.- por alergia o infecciones respiratorias agudas
Extrínseca.- por una hipertrofia adenoidea (niños, en esta enfermedad duerme con
la boca abierta y ronca) (las adenoides se encuentran en la nasofaringe, en el niño
es normal que estén aumentadas de tamaño y hasta los 6 años se van retrayendo,
pueden tener un grado 1 o 2) \
La disfunción de la tropa de Eustaquio lleva a una presión negativa aumentada del oído
medio que facilita las secreciones de la nasofaringe.
El 70- 80% de los casos son niños 3 años
Primer episodio casi siempre en niños menores de 1 año
Guarderías o hacinamientos
Factores hereditarios
Ausencia de la lactancia materna
Pacientes que hacen natación pueden tener (recordar que la otitis externa es la principal
patología de un nadador)
Sexo masculino
Alteraciones de a inmunidad
ETIOLOGÍA
Neonatos (<28dias)
Niños y Adultos
Virus
Estreptococo VSR (virus respiratorio
Staphylococos Aureus Pneumoniae sincitial)
Enterobacterias Haemophylus Rinovirus
influenza Adenovirus
Branhamella catarrlis Parainfluenza
Estreptococo beta Influenza
hemolitico del grupo A
BLOQUE 1: OIDO Página 28
Otorrinolaringología 2014/ UCB/EACG
Clasificación de la otitis media aguda
La otitis media aguda tiene una evolución, la cual en conjunto puede tener una evolución de 2 a 3
semanas
1. Estadio congestivo o catarral: inicial, es como un resfrío común, el paciente inicia con una
rinorrea acuosa. Hiperemia de la membrana timpánica, dura 1 a 2días. A la exploración con
el otoscopio sé ve que los capilares están dilatados y hay un edema de la mucosa de la
membrana timpánica. El paciente refiere sensación de plenitud (refiriéndose al oído tapado),
tinitus o acufenos y leve otodinia
2. Estadio supuración cerrada: 2 a 3 días. Hay formación de suero, fibrina, eritrocitosis en
este caso la membrana timpánica esta abombada, lo cual produce mucho dolor, el paciente
tiene fiebre y hipoacusia. A la exploración con el otoscopio se puede observar la presencia
de secreción purulenta dentro del oído
3. Estadio de supuración abierta o de perforación: por el aumento de la presión debido a la
presión que provoca el abombamiento ocurrirá la perforación puede ser puntiforme o más
grande, en el momento que se perfora comienza a salir toda esa secreción y calma el dolor.
Características de la perforación se ve hiperemia e los bordes y se observa secreción y
material purulento. Confirmar por medio del otoscopio pidiéndole al paciente que realice la
maniobra de Valsalva con fuerza, al existir la perforación e aire sale atraves de la
perforación y el examinador puede escuchar un sonido, si existiese secreción en el oído y se
realiza esta maniobra se observa atraves del otoscopio las burbujas del líquido y/o moco
salen dentro del oído, esto nos servirá para diferenciar si existe o no la perforación de oído.
4. Estadio de regresión y reparación: después que se perfora va a evolucionar, se cura o
cicatriza espontáneamente por un tratamiento adecuado. Ya no existe la secreción,
desaparece la otorrea, se cierra la perforación y mejora la audición.
MANIFESTACIONES CLÍNICAS
Fiebre
Otodinia: pulsátil que aumenta al agacharse o en posiciones horizontal.
Hipoacusia de tipo conductivo
Otorrea: serohemorragica, mucopurulenta, purulenta y seromucosa. De 2 a 3 semanas que
es el tiempo que va evolucionando y disminuyendo la cantidad de secreción.
Síntomas concomitantes:
Alteración del estado general (letargia, irritabilidad, cefalea, anorexia)
Dolor de la región mastoidea
Estado vertiginoso ligero
Síntomas meníngeos: fotofobia, vomito
Sensación de oídos tapados
Tímpano enrojecido
Pérdida auditiva
*Evoluciona aproximadamente en 4 semanas, hasta que termina de curar al paciente
BLOQUE 1: OIDO Página 29
Otorrinolaringología 2014/ UCB/EACG
COMPLICACIONES
Endocraneanas Meningitis (más Mastoiditis (mas
Intratemporales
peligrosa) frecuente)
Absceso cerebral Laberintitis:
Tromboflebitis del causando los
seno lateral síntomas vertiginosos
Tromboflebitis del Paralisis del nervio
seno sigmoides facial: por la
comprensión del
nervio
Petrositis
SECUELA DE HIPOACUSI: Timpanoesclerosis
La complicación de un niño que no es tratado: evoluciona a una otitis media crónica
provocando
Retardo en el habla y el lenguaje
Perforación timpánica
Retracción de la membrana timpánica
Colesteatoma
Otorrea crónica
Deterioro cognitivo
SIGNOS DE ALARMA EN LOS NIÑOS:
1. Aumento o disminución brusca de la otorrea
2. Caída del techo o pared postero superior del CAE
3. Fiebre en aguja (arriba de 380C)
4. Parálisis facial
5. Cambios en la conducta
DIAGNÓSTICO:
1. Signos y síntomas
Locales: Otalgia, otorrea, ,sordera, puede haber vértigo
Sistémicos: fiebre, irritabilidad, letargia, anorexia, vómito, diarrea(acompañado por
la bacteria por un cuadro viral)
2. Cultivo y antibiograma (mientras se realiza un tratamiento hasta obtener los resultados)
BLOQUE 1: OIDO Página 30
Otorrinolaringología 2014/ UCB/EACG
TRATAMIENTO
Sintomático: Hidrata (en los casos de los niños que presentan deshidratación por las alzas
térmicas). Analgésicos . Antipiréticos
Antibióticos (amoxicilina + Ac. Clavulanico C/12hrs V.O. Durante 7 a 10dias)
En casos de llevar 3 meses con el tratamiento y el paciente no responda se debe realizar una
miringotomia. En los casos de perforaciones timpánicas no debe entrarle agua al oído del niño.
MASOTOIDITIS:
Es la complicación más frecuente de una otitis media aguda.
La inflamación mastoidea ocurre 15 días después de la evolución de una
otitis media aguda
ETIOLOGÍA: neumococos, haemophilus, B. Catarralis, estreptococos
piogen y Branhamella.
MANIFESTACIONES CLÍNICAS: fiebre, otalgia irradiada a la región
temporal y occipital, es una otalgia sincrónica con pulso (un dolor de
manera intermitente), puede presentar una otorrea que no es fétida. Se
inflama de la mastoides causa que protruya el pabellón auricular hacia adelante la palpación se
percibe calor, dolor y rubor.
Tiene leucositosis, con desvió a la izquierda, aumento de la velocidad de eritrosedimentación
DIAGNOSTICO: TAC (observar el estado de las células de la mastoides)
TRATAMIENTO: internarlos, hidratarlos, paracentesis (si esta abobada la región de la
mastoidea, hay que puncionar y drenar ese absceso) y ceftriaxoma E.V. (hasta obtener las
resultados del cultivo). Si en un lapso de unos 4 a 5 días con el tratamiento y las pacientes no
mejoran debe realizarse una cirugía (mastoidectomía),
INDICACIONES DE MASTOIDECTOMIA:
Síntomas de complicación otogena intracraneal
Absceso subperiostico
Signos reaiologicos(Schuller)
Paralisis facial
Empeoramiento estado general
Persistencia upuracion con tto
Procedimiento de la ostedectomia: consiste en un abordaje retro-auricular, entrando a la
mastoide con cuidado de no perforar seno sigmoides, se realiza una limpieza quirúrgica y se
coloca un drenaje para hacer el tratamiento adecuado
SECUELAS
TIMPANOESCLEROSIS: una membrana timpánica que tiene bolsas de retracción, es la
secuela que se ve en pacientes con infecciones crónicas del oído en la infancia. Provoca
disminución de la audición
BLOQUE 1: OIDO Página 31
Otorrinolaringología 2014/ UCB/EACG
OTITIS MEDIA CRÓNICA
Es la supuración crónica (mucopurulenta y no fétida).
Tiene periodos de otorrea y periodos libre de infección.
Perforación persistente.
Evoluciona más de 3 meses, sin signos de inflamación aguda. Hipoacusia de conducción,
sin dolor y buen estado general, (el paciente sufre de otorrea cuando cursa con resfríos)
ETIOLOGÍA
Pseudomona aeruginosa
Proteus mirbilis
Stafilococo aureus
Streptococo piogenes
Klebsiella
Anaerobios
FACTORES DE RIESGO:
Infecciones a repetición
Otitis media aguda recurrente
Engrosamiento de la mucosa
Pólipos nasales
CLASIFICACION CLINICA
Otitis media crónica con perforación central:
Otitis media crónica con perforación marginal
Otitis media crónica con membrana indemne
OTOSCOPIA
Otitis media crónica simple: existe una perforación timpánica central con mucosa sin
cambio de importancia. Secreción no fétida.
Otitis media crónica colesteatomatosa: presencia de un epitelio pavimentoso en el oído
medio. Secesión fétida.
CLINICA Y TRATAMIENTO
Periodo activa: otorrea purulenta, muchas veces pulsátil, que fluye atraves de una perforación
timpánica. Hay que realizar limpieza por aspiración, tratamiento con ATB oral y tópico y no
mojar el oído. (* sabemos que es activa por la secreción que produce, en caso q produzca no
se debe operar)
Fase inactiva: canal limpio, una perforación timpánica de tamaño variable, mucosa roja o
normal, dependiendo del tiempo de inactividad de la enfermedad. El tratamiento médico es
quirúrgico y se llama timpanoplastia (reparación quirúrgica de la membrana timpánica)
BLOQUE 1: OIDO Página 32
Otorrinolaringología 2014/ UCB/EACG
PRONOSTICO
OMA y OMC: buen pronostico
OMC coleseatoma: mal pronóstico. Niños hay invasión y expansión… deterioro de los
husosdel atico, antro y mastoide
OTITIS MEDIA CRÓNICA COLESTEATOMATOSA
Hay exudado fétido purulento.
Es una variante de proceso crónico del oído medio.
Presenta un acumulo de material queratínico (que se llamacolestatoma). Va destruyendo desde el
oído medio hacia afuera. Se debe a focos crónicos de infeccion a repetición.
Provocando una lesión progresivamente erosiva de la caja timanica y mastoide
Una otitis media prologada forma retracciones en la membrana timpanicava va erosionando y
descamando toda la mucosa y perforando la membrana timpánica
ETIOLOGÍA: Pseudomona aeruginosa, Proteus y Anaeronios
TIPOS
COLESTEATOMA PRIMARIO EPITIMPANITIS CR
(pars flacida) (membrana Shrapnell) Destruccion pared lateraldel
atico
Otorrea fétida c/ escasa
Hipoacusia de conducción
****COLESTEATOMA Ps. Bolsasde retracción
SECUNDARIO Perforación marginal. Otorrea fétida con escama
(pars tensa) epid.
Hipoacusia conducción
Destrucción huevecillos
COLESTEATOMA OCULTO Tímpano cerrado CONGENITO
BLOQUE 1: OIDO Página 33
Otorrinolaringología 2014/ UCB/EACG
OTITIS MEDIA CRÓNICA SEROMUCOSA
Acompañada casi siempre de infección oral. (Paciente que se resfría se le tapa el oído)
Presencia en oído medio con líquido no purulento de producción intraotica con membrana
intergra y procesos inflamatorios.
Se produce obstrucción de la trompa de Eustaquio ya sea de manera congénita o por la
hiportrofia adenoidea
CLÍNICA: generalmente asintomática, hipoacusia, respiración bucal, sueño intranquilo (niño)
DIAGNÓSTICO: clínico, audiometría
TRATAMIENTO: ATB (amoxicilina, cefolosporina, macrolidos), por 2 semanas, esteroides
COMPLICACIONES: OMA, perforación, colesteatoma, sordera parcial o total
TECNICAS QUIRURGICAS
MIRINGOTOMIA
Incisión o perforación instrumental de la membrana timpánica con microbisturi o laser CO2. La
punción es en el cuadrante potero inferior. Para drenar el exudado dentro del oído medio. Se
realiza en caso de que se presente exudado purulento que a pesar del tratamiento no se puedo
controlar
- Evacuación exudado de oído medio
- Igualar resiones
- Insercionde u ventilación
.Sobre todo se lo realiza en neonatos y niños distroficos, también se debe realizar
miringotomía.+ ATB
INDICACIONDES:
pacientes inmunocomprometidos
Recién nacidos sépticos
Otitis media aguda complicada con la parálisis facial o mastoiditis
TIMPANOTOMIA: Exploración oído medio, desinsertando anillo fibroso
TIMPANOPLASTIA: Reparación quirúrgica de membrana timpánica perforada. Se realiza en
el caso de que hubiera perforación timpánica.
BLOQUE 1: OIDO Página 34
Otorrinolaringología 2014/ UCB/EACG
TUMORAL
Tumores del oído medio
NEURILOMA DEL ACUSTICO, SCHWANOMA VESTIBULA
Tumor más importante
Se origina células de Schwann, que es la rama vestibular del VIII par craneal
Es un tumor encapsulado y benigno
En un 9- 10% de los casos se presentan entre los 20 a 60 años de
Puede estar: zona ganglio Scarpa o ángulo pontocerebeloso
CLINICA: acufeno agudo, hipoacusia unilateral, inestabilidad
DIAGNOSTICO: TAC contrastada (tumor redondeado CAI), RM (porque se trata de un tumor
de partes blandas)
POLIPOS: es un tipo de tumor que se presenta en el oído medio, no muy frecuente
TUMOR GLOMICO
Tumor vascular pared medial del oído medio
Es un tumor benigno
Dependiendo de origen puede ser:
GLOMUS TIMPANICO (N. Jacobson o Arnold )
GLOMUS YUGULAR (bulo yugular)
CLINICA:
Acufeno pulsátil sincrónico con el pulso
Parálisis facial asociada en 35% de los pacientes
Presenta una hipoacusia neurosensorial si afecta este tumor al laberinto
DETECCION: cuando se realiza una otoscopia. Se observa una Masa vascular roja retrotimpanica
cuadrante Postero inferior (late en sintonía con el pulso)
DIAGNOSTICO: TAC contrastada, RM (porque se trata de un tumor de partes blandas)
BLOQUE 1: OIDO Página 35
Otorrinolaringología 2014/ UCB/EACG
TRAUMATISMO
Traumatismo del tímpano
SE PRODUCE POR
Acción directa: introducción de cuerpos solidos que impactan el tímpano, perforándolo
Acción indirecta: como consecuencia de la compresión o descompresión de aire del
CAE, produciendo desgarro o estallido timpánico.
CUADRO CLINICO
Dolor intenso
Otorragia
Acufeno
HC
BLOQUE 1: OIDO Página 36
Otorrinolaringología 2014/ UCB/EACG
Fractura del hueso temporal
Las más frecuentes son las de base de cráneo (30%), afectándose casi siempre OM y OI
CLINICA:
Signo de battle (equimosis perimastoidea)
Sigo de mapache (equimosis palpebral
Otorragia
TIPOS
Fractura longitudinal o extralaberínticas: cuando el golpe es en la región lateral del
cráneo
Línea de fractura comienza en la escama, sigue por la pared del CAE y OM y llega
hasta la capsula laberíntica, respetando el oído interno
Fracturas transversas o intralaberínticas: cuando el golpe es en la región occipital
Línea de fractura parte en la fosa posterior (agujero occipital), afectando al OI
capsula laberíntica, lesionando el sistema cocleovestibular y el facial
Fracturas mixtas o timanolaberinticas: se aprecian en grandes traumatizados
Mezcla de las 2 anteriores, afecta OM y OI
TRATAMIENTO
Atención neurológica y neuroquirurgica
Tratamiento de la parálisis facial
ATB
Esteroides (para disminuir la inflamación cerebral)
BLOQUE 1: OIDO Página 37
Otorrinolaringología 2014/ UCB/EACG
PATOLOGIA DEL OIDO INTERNO
ENFERMEDAD DE MENIERE
CLINICA: Se caracteriza por presentar:
Hipoacusia
Acufeno
neurosensorial
Tetrada clínica
caracteristica
Sensacion de plenitud Vertigo
*sensación de plenitud: es la manifestación del paciente que refiere tener un oído tapado
Siempre la enfermedad de Meniere viene acompañada de síntomas neurovegetativos y un
nistagmus horizontal (este puede o no estar)
Nauseas, diaforesis, vómito y también suele estar acompañado por cuadros tensionales
CAUSA: dilatación del laberinto membranoso, con aumento del líquido endolinfatico: por eso
también se lo encuentra en libros como Hidropesia endolinfatica
Hay una hipertensión endolinfática, que estimula la cóclea y el vestíbulo y se produce esta
irritación vestibular
DIAGNOSTICO: clínico en base a la sintomatología, estudios audiometrico y
logoaudiometrico. Se ve una hipoacusia neurosensorial unilateral con caída de tonos graves,
luego la hipoacusia afecta todas las frecuencias llevando a una audiometría plana
TRATAMIENTO:
Reposo
Dieta hiposodic
Antivertiginosos
Antieméticos
Diuréticos
Apoyo psicológico
Quirúrgico: en caso de no haber mejoría clínica, realizando una decompresion del saco
endolinfático.
BLOQUE 1: OIDO Página 38
Otorrinolaringología 2014/ UCB/EACG
TINNITUS o ACUFENOS
Del Latín tinnire: tintinear
Fenómeno preceptivo.
SINTOMA
SUBJETIVO: sensación auditiva del paciente
OBJETIVO: mioclonía crónica del musculo palatino, factores vasculares, espasmo del
musculo estapedio y tenor tímpano, contracciones TE
CAUSAS
Pericondrits
Forunculosis
Otitis externa
Tapón de cerumen
Exposición a ruidos
TEC
Perforación de la membrana timpánica
Tumores
Acompañado de cuadros tensionales (stress)
CARACTERISTICAS DEL TINITUS
Calidad: tono puro, ruido o mesclado
Uni o bilateral
Distintos grados de hipoacusia
En el 78% de los pacientes tienen dificultad para dormir
TRATAMIENTO: ansiolíticos, antidepresivos. TRT (terapia para la rehabilitación del tinitus)
en la que le enseña al paciente a vivir con ese sonido. Si la hipoacusia es severa de debe indicar
el uso de otoamplifonos (audífonos)
OTOESCLEROSIS
Enfermedad poco frecuente
CAUSA: Es la fijación estaperovestibular (normalmente el estribo esta adherido a la ventana
oval y siempre que hay un sonido un estímulo los huesecillos mueven la cadena y golpea el
estribo sobre esa ventana. En este caso no existe ese movimiento porque la rampa del estribo está
adherida y no hay la fijación del huesecillo con la ventana)
Es hereditaria, solamente se presenta en raza blanca
CLINICA
HIPOACUSIA: Bilateral EN EL90% . Hipoacusia de tipo de transmisión, perceptiva o mixta.
ACUFENOS: graves o agudos
TIPOS: Transmisión; Perceptiva; Mixta
TRATAMIENTO: quirúrgico: ESTAPEDECTOMIA, es la extirpación total o parcial del
estribo
BLOQUE 1: OIDO Página 39
Otorrinolaringología 2014/ UCB/EACG
TRAUMA ACUSTICO
Trauma sonoro producido por el ruido
Pasado los 90db se puede producir una hipoacusia neurosensorial, lesionando así las células
ciliadas del órgano de Corti….*Lo normal es que escuchemos hasta 70 db
EL TRAUMA PUEDE SER
AGUDO: sonidos intensos corta duración
CRONICOS: debido a la industrialización
LOS RUIDOS PUEDEN SER:
Continuos (motores)
Discontinuos (arma de fuego o explosiones)
FACTORES QUE INTERVIENEN:
Intensidad sonora
Duración del ruido
Labilidad de coclea a agresión
CLINICA
AGUDO: hipoacusia neurosensorial, puede haber acufeno , otorragia, otodinia 30% y
una perforación de la membrana timpánica(central y hemorragia en bordes)
CRONICO: acufeno pasajero
DIAGNOSTICO: Antecedentes
TRATAMIENTO
AGUDO: Corticoides
CRONICO: indicar al paciente que debe alejarse del ruido, uso de protectores para evitar
más daño al órgano de Corti. Si hay ruptura de la membrana timpánica: debe controlarse.
vitaminas A y B. Vasodilatadores
BLOQUE 1: OIDO Página 40
Otorrinolaringología 2014/ UCB/EACG
OTOTOXICIDAD
CAUSAS
AMINOGLUCOSIDOS:
ENDOGENAS
EXOGEAS
estrestomicina, amikacina,
gentamicina
MACROLIDOS: eritromicina
BACTERIOTOXICAS
ANTINEOPLASICOS:
cisplatino y carboplatino METABOLICAS
DIURETICO: furosemida
AINES: salicilatos
TOXICOS INDUSTRIALES
DIAGNOSTICO: hipoacusia perceptiva progresiva para tonos agudos
TRATAMIENTO: supresión del antibiótico. Endovenoso: dextrano de bajo peso molecular.
Corticoides
PRESBIACUSIA
SORDERA SENIL: hipoacusia perceptiva de causa vascular
Es un cuadro progresivo, bilateral
A partir de los 50- 60 años presentan una disminución de la audición
En estos pacientes existe mala discriminación, puede haber acufeno
Otoscopia: normal
DIAGNOSTICO: clínico
Audiometría: hipoacusia perceptiva bilateral
Logoaudiometría: curva de ascenso (no llega a 100%), oblicuo, desplazado derecha.
Agravado por HTA, DM, dislipidemias o arteroesclerosis
TRATAMIENTO: vasodilatador (cinarazina, pentoxifilina). Vitamina A y E. otoamplifoos
HIPOACUSIA SUBITA
Deterioro brusco unilateral de audición. Puede ser permanente o transitoria
CAUSA: idiopática
PATOLOGIAS QUE PUEDEN PRODUCIR HIPOACUSIA SUBITA
• Virosis: Parotiditis, Rubeola, CMV, HS 1-2, VIH
• Trastornos vasculares: edad, HTA, DM, estrés
• Variaciones de presión
• Inmunnoalergicas
• Tumores
BLOQUE 1: OIDO Página 41
Otorrinolaringología 2014/ UCB/EACG
CLINICA: Hipoacusia neurosensorial sin pródromos
TRATAMIENTO: corticoides. Histamina. Diurético
OTALGIA
Llamamos otalgia cuando el dolor no es propio del oído si no que es referido, de alguna zona
vecina y produce mucha molesta en el paciente,.
OTALGIA GENUINA: dolor del oído originado por un problema otico que es lo que recibe el
nombre de otodinia
OTALGIA REFLEJA: dolor del oído originado por un problema extra- otico. Por
Cavidad oral y faringe: Rama mandibular del V par craneal (trigémino). Nervio auriculo-
temporal. Nervio de Jacobson(rama del IX par craneal o glosofaríngeo)
Hipofaringe y laringe: Nervio de Arnold (rama de X par craneal o vago)
CAUSA:
Oro-faringeas: afta, infecciones (faringoamigdalitis, flemón- absceso periamigdalino),
tumores,
Cervico- faciales: afecciones de rinofaringe, afecciones de los espacios cervicales, ATM
(causa más frecuente)
Dento- masticatorias: disfunción masticatoria, patología de la ATM
EXPLORACION
Inspección de pabellón y CAE
Otoscopia
Inspección de cavidad oral, fosas nasales, faringe y laringe
Palpación de pabellón y CAE
Palpación de celda parotídea, cuello y cara
Pruebas complementarias: audiometría, timpanometria, TC, cultivo, biopsia, laboratorio.
TRATAMIENTO
Sintomático: AINEs, gotas oticas, anesteicos, neurolépticos,etc
Etiológico: ATB, cirugía ORL, tratamiento dental
OTODINIA
CAUSAS
Infecciosas: eccema infectado, erisipela, forúnculos, abscesos, celulitis, herpes
Tumorales: papilomas, basaliomas, carcinomas, melanomas
Otras causas: tapones, cuerpos extraños, policondritis
BLOQUE 1: OIDO Página 42
Otorrinolaringología 2014/ UCB/EACG
VERTIGO
ALGUNAS DEFINICIONES
MAREO: desequilibrio, inestabilidad
VERTIGO: alucinación de movimiento rotatorio
Objetivo: paciente refiere que el medio gira a su alrededor
Subjetivo: el paciente refiere que el gira alrededor de las cosas
VERTIGO
Desorden del sistema vestibular por afectación de:
Aparato vestibular (oído interno)
Nervio vestibular
Núcleo vestibular
Cerebelo
Motivo de consulta más frecuentes
CLASIFICACION
1. Vértigo fisiológico (alteración vestíbulo- visual) Cinetosis
2. Vértigo patológico.
Periférico (44%) si la causa afecta al laberinto vestibular o al nervio vestibular
Central (11%) si afecta a estructuras centrales (troncoencefalo, cerebelo y
corteza cerebral)
Periférico Central
Inicio / compresión Repentino/ rápido Lento
Gravedad del vértigo Rotación intensa Mal definido
Menos intenso
Patrón Paroxístico, intermitente Constate
Agravado por postura/ Si No
movimiento
Inestabilidad y desequilibrio Ligera, moderada Intensa
Nauseas/ vomito Frecuente No existe
Nistagmo Unidireccional horizontal- Revierte en la dirección de la
torsional, reducido por la fase lenta: vertical, sostenido,
fijación sin supresión visual
Fatiga de síntomas/ signos Si No
Pérdida auditiva o Frecuente Rara o no ocurre
hipoacusia
Membrana timpánica anormal Puede ocurrir No ocurre
Síntomas/ signos SNC Ausente Frecuente
BLOQUE 1: OIDO Página 43
Otorrinolaringología 2014/ UCB/EACG
VERTIGO PERIFERICO
Se clasifica en:
Vértigo periférico sin •Vértigo poscional paroxístico benigno (VPPB)
síntomas cocleares •Neurinitis vesibular
Vértigo periférico con •Laberintitis aguda
síntomas cocleares •Síndrome de Méniere
(hipoacusias y/o •Neurinoma del acustic
acufenos) •Fármacos
Vértigo periférico sin síntomas cocleares
VERTIGO POSICIONAL PAROXISTCO BENIGNO (VPPB)
Es la causa más frecuente de vértigo
Más frecuente en mujeres
Más frecuente entre los 50 y 70 años
Es provocado por el desplazamiento anormal de los cristales de carbonato de calcio dentro de los
conductos semicirculares
Puede originarse en cualquiera de los canales semicirculares del oído interno, pero es más
frecuente en el posterior.
En este caso el paciente refiere los síntomas al acostase o lateralizarse en decúbito o con la
hiperextensión cefálica.
NEURONITIS VESTIBULAR
Es de etiología viral y afecta siempre al nervio vestibular
Es frecuente en jóvenes
Antecedentes de infección viral del tracto respiratorio en el 25%de los casos
Paciente refiere síntomas vegetativos. Y tiene un vértigo de varios días de evolución
Diagnóstico es clínico acompañado de un nistagmus horizontal hacia el lado sano y un
Romberg hacia el lado de la lesión.
BLOQUE 1: OIDO Página 44
Otorrinolaringología 2014/ UCB/EACG
Vértigo periférico con síntomas cocleares
VERTIGO DE MENIERE
Vértigo brusco no relacionado a la postura
Aparece en la tercera o cuarta década de la vida
Puede durar una hora o más (mínimo 20 minutos)
Se acompaña de hipoacusia y acufenos
Con el tempo puede desaparecer la clínica vertiginosa quedando como secuela una hipoacusia
NEURILOMA DEL ACUSTICO
Es una tumoración de la rama vestibular del VIII par craneal, del conducto auditivo interno.
Aparece una hipoacusia de tipo neurosensorial, con o sin acufeno seguida de un vértigo
mantenido en el 20% casos.
FARMACOS
Vestibulotoxicos: estreptomicina y entamicina
Ototoxicos: kanamicina, neoicina y furosemida
LABERINTITIS
Infección localizada o generalizada del oído interno
Puede ser complicación de un OMA u OMC
Las vías de infección de laberinto son: a través de las ventanas (permite el paso de toxinas) hay
que descartar siempre en estos pacientes la existencia de un colesteatoma.
Pueden ser de 2 tipos
Circunscrita: es cuando hay inflamaciones localizadas (conductos semicirculares externos).
Hay síntomas vestibulares(vértigo y nistagmo)
Difusa: infección de todo el laberinto. Los síntomas cocleares y vestibulares (hipoacusia
perceptiva, cofosis (sordera total o anacusia), acufenos agudos, vértigo y nistagmos).
Náuseas y vomito.
BLOQUE 1: OIDO Página 45
Otorrinolaringología 2014/ UCB/EACG
VERTIGO CENTRAL
Inicio gradual
Sensación intensa
Síntomas sin relación con los cambios de postura
No tienen síntomas vegetativos periféricos como nauseas, vomito o diaforesis
DIAGNOSTICO: fundamentalmente clínico en la anamnesis y exploración física
Anamnesis
Características/ descripción
Duración
Frecuencia
Factores desencadenantes
Síntomas asociados
Antecedentes personales
Exploración física : las maniobras de mayor rentabilidad diagnosticas son 3:
Tomar la presión arterial en decúbito y de pie (para la hipotensión ortostática)
Maniobra de Hallpike (para el VPPB tiene sensibilidad del 60%)nistagmo inducido
Nistagmo (para diferencia el vértigo periférico del central)
NISTAGMO: oscilación involuntaria, rítmica y conjugada lobos oculares. Dirección, sentido,
intensidad, posicional.
EXPLORACION FISICA
Otoscopia
Exploración neurológica básica:
Exploración neurológica básica
Óptico
MOC, IV, MOE
Trigémino
facial
Exploración reflejovestibulo- oculomotor:
Estático: nistagmo espontáneo
Dinámico: maniobra óculo- cefálica
Exploración reflejo vestíbulo- espinal:
Marcha en tándem
Romberg
TRATAMIENTO
No farmacológico: cinarasina
Farmacológico : de acuerdo a la sintomatología
BLOQUE 1: OIDO Página 46
Otorrinolaringología 2014/ UCB/EACG
PARALISIS FACIAL (VII)
N FACIAL: mixto
Motoras: músculos de la cara y cuello, estilohioideo, VP digastrico y musculo estribo
Sensitiva: N. intermediariode Wrisberg. 2/3 anteriores de la lengua, sensibilidad del CAE
Funciones: motora- sensitiva- sensorial
Causas de parálisis facial:
ACV
TU
Proceso inflamatorio
Degenerativas
Traumatismo
Parálisis de Bell
Traumáticas
TU
HZ
OMA y OMC
Diagnóstico: clínica
Síntomas concomitantes
PARALISIS DE BELL
50% de los casos de parálisis facial
Causa
Neuronitis viral: Herpes Simple
Espasmo de la arteria del nervio
Clínica
Antecedentes de cuadro viral
Dolor oído, cara y lengua 50%
Parecía inicio agudo, unilateral
Hipolacrimación, disminución flujo salival
Tratamiento: Corticoides, complejo B, protección ocular.
HERPES ZOSTER O S. RAMSAY HUNT
12% de los casos
Etiología: Virus varicela zoster
Clínica: Vesículas CAE
Tratamiento: Corticoides, Complejo B,0 Aciclovir, Antibiótico
BLOQUE 1: OIDO Página 47
Otorrinolaringología 2014/ UCB/EACG
IMPLANTECOCLEAR
Es un dispositivo medico electrónico que sustituye la función del oído interno dañado
(COCLEA)
Indicado en: niños que presentan hipoacusia con daño en la cóclea del oído interno, si el
paciente no responde al otoamplifono.
Partes de un I.C
Internas:
Receptor- estimulador: se implanta en hueso mastoides, detrás del pabellón auricular.
Envía las señales eléctricas a los electrodos.
Electrodos: se introducen en el interior de la cóclea
Externas:
Micrófono: recoge los sonidos que pasan al procesador
Procesador: Selecciona y codifica los sonidos más útiles para la compresión del lenguje
Trasmisor: Envía los sonidos codificados al receptor.
BLOQUE 1: OIDO Página 48
Otorrinolaringología 2014/ UCB/EACG-DAHS
BLOQUE 2: NARIZ Página 49
Otorrinolaringología 2014/ UCB/EACG-DAHS
ANATOMIA DE LA NARIZ
La nariz o aparato respiratorio está conformado por:
PIRAMIDE FOSAS
SENOS PARANASALES
NASAL NASALES
• Es toda la parte • Por dentro están • Está formado por dos
que corresponde a formados por grupos
los huesos donde una • Anterior: formado por
tenemos al • Pared media todo lo que podemos ver
• Esqueleto que es el en una Radiografía que
osteocartilaginoso tabique nasal serian el seno frontal, el
• Plano muscular • Pared lateral seno maxilares y las celdas
• El revestimiento • Pared cefálica etmoidales anteriores
epitelial de la • Pared caudal o • Posterior: celdas
nariz. el piso etmoidales posteriores y el
seno esfenoidal(1) (se
visualiza con una TAC de
base de cráneo)
CARTILAGOS DE LA NARIZ.- Los más importantes
de los cartílagos nasales serian:
Triangulares o laterales
Cuadrangular
Los alares: que son los que nos dan la forma de la nariz
(más ancha o más delgada)
Accesorios: que son los vomerianos, cuadrados y
sesamoideos(sobre estos trabajan los cirujanos plásticos)
PLANO MUSCULAR.-
Está formado por
Piramidal
Transversal
Dilatador de la ventana oval
Mirtiforme
BLOQUE 2: NARIZ Página 50
Otorrinolaringología 2014/ UCB/EACG-DAHS
FOSAS NASALES.- Está formado por
Vestíbulo nasal: que es la parte anterior, cuando los pacientes se resfrían esta zona se
irrita ocasionando la vestibulitis que es causada por el refregarse la nariz y llegando a
lastimarse
Cavidad nasal: por dentro
Cornetes: por dentro de las fosas nasales hueso esponjoso: hay distintos cornetes
superiores, medios e inferiores, entre cada cornete hay un espacio llamados meatos
Meatos: superior, medio, inferior, supremo.
Meato superior: desemboca o drena el grupo posterior ( celdas etmoidales posteriores
senos esfenoidales)
Meato medio: desemboca o drena el grupo anterior (seno frontal, seno axilar y la celda
etmoidal anterior)
Meato inferior: desemboca o drena el conducto lacrimonasal
Meato supremo
ANATOMIA DE LA NARIZ (CAVIDAD PARANASAL)
Está formado por huesos que rodean la cavidad nasal son huesos neumatizados (formados por
aires)
Función:
Colaborar con la humidificación y calentamiento del aire
Actuar como caja de resonancia para la voz
Aliviar el peso de los huesos a los que pertenece
Reducir el peso de la cabeza
Normalmente tenemos nuestros senos paranasales llenos de aire, cuando nos enfermamos o nos
refriamos con un proceso sinusal, como una sinusitis, estos senos se llenan de moco, por eso los
pacientes comienzan con una sintomatología que corresponde a la sinusitis (dolor de cabeza)
BLOQUE 2: NARIZ Página 51
Otorrinolaringología 2014/ UCB/EACG-DAHS
IRRIGACION DE LAS FOSAS NASALES
Es importante por las epistaxis
Lo más importante es la vascularización de la arteria carótida. La Arteria carótida a nivel del
cuello se divide en dos ramas la carótida interna y la carótida externa
Carótida interna: no da ramas en el cuello, da ramas más altas. Que a nivel de la nariz
da la arteria oftálmica que da dos ramas importantes las etmoidales anteriores y
posteriores
Carótida externa: da ramas en el cuello. La rama más importante es la que irrigación o
vasculariza la nariz que es la art maxilar interna la cual se divide en dos ramas la
interna y externa
Lo más importante de la nariz es el AREA DE KIESSELBACH que es donde concluyen varios
vasos en la parte anterior de la fosa nasal, es importante porque produce muchas epistaxis. Está
formado por la unión de:
Arteria subtabique + arteria nasoseptal + rama de las etmoidales anterior
INERVACION DE LA NARIZ
La inervación e de 2 tipos: señorial y sensitiva
1. Sensorial: dada por el N. oftatorio(I) cuyas prolongaciones dendríticas se ubican a nivel
de las mucosas que cubren la concha nasal superior, el techo nasal y la zona alta del
tabique nasal
2. Sensitiva: proviene de ramas del N. trigémino (V), ramos maxilar y oftálmico.
También existe inervación parasimpática y simpática para las gandulas mucosas de la zona.
Esta inervación parasimpática proviene del VII par (N. facial), con ramas que emergen
del ganglio pterigopalatino, ubicado en la fosa pterigopalatino.tiene muchas
terminaciones nerviosas la nariz.
BLOQUE 2: NARIZ Página 52
Otorrinolaringología 2014/ UCB/EACG-DAHS
FUNCIONES DE LAS FOSAS NASALES
•S.neurovegetativo:
está encargada del •A través del bulbo
calentamiento, olfatorio
humidificación y
purificación del aire
Ventilatoria Olfatoria
Fonatoria Reflexogena
•Está dada por las
fosas nasales, senos •Tiene reflejos que
son intranasales
paranasales y la
como vasomotores,
faringe, que actúan
secretores y
como una cámara e motores
resonancia.
EXAMEN SEMIOLOGICO DE LAS FOSAS NASALES Y LOS SENOS PARANASALES
1. Anamnesis: antecedentes familiares, obstrucciones nasales, tiempo de evolución, etc
2. Inspección y palpación
3. Rinoscopia anterior: se hace con el rinoscopio o el especulo nasal para poder observar
los cornetes y todos los parte de la fosa nasal(techo, vestíbulo, paredes, piso)
4. Rinoscopia posterior
5. Rinofibrolarinoscopia
6. Rx: las más utilizada para estudiar los senos paranasales son 2:
Caldwell: frontonasoplaca (da una mejor visualización del grupo anterior de los senos
paranasales)
Waters: mentonasoplaca (da una visualización del grupo anterior y también se pueden
visualizar las celdasetmoidales)
7. TAC
8. RM
BLOQUE 2: NARIZ Página 53
Otorrinolaringología 2014/ UCB/EACG-DAHS
RINOSINUSOPATIAS NO TUMORALES
Senos
paranasales
Fosas nasales Rinofaringe
UNIDAD
ANATOMOFUNCIONAL
Que se dividen en 3 grupos:
Rinopatia: que afectan solamente a las fosas nasales
Rinosinupatias: que afecta tanto la nariz como los seno paranasales
Sinusopatias: que afecta solamente a los senos paranasales
RINITIS ALERGICA
Es la más común y más frecuente de todas
Es una inflamación de mucosa nasosinusal, que produce mucho:
Prurito nasal
Estornudos en salvas
Rinorrea acuosa clara
Obstrucción nasal
Hay un factor hereditario
Se clasifica en 3 grupos principalmente
1. Estacional (fiebre de heno)
2. Perenne que dura todo el año
3. Ocupacional (insecticidas, algodón, seda)
BLOQUE 2: NARIZ Página 54
Otorrinolaringología 2014/ UCB/EACG-DAHS
El factor más importante o causante principal son:
Ácaros (los más importantes)
Pólenes
Epitelio de animales
Un signo claro de rinitis alérgica es a hipertrofia de cornetes y cornetes palidos
Diagnostico
Ig E Sérica: la medición de IgE sérica total y/o específica es de utilidad en el diagnóstico de
la rinitis alérgica, aunque es más costosa, menos sensible y menos específica que las pruebas
cutáneas. Se reserva para aquellos casos especiales en quienes no se puede efectuar las
pruebas cutáneas, nos proporcionan información sobre el grado y la especificidad de la
sensibilización del paciente.
Citología nasal: es un procedimiento que nos permite evaluar la celularidad que predomina
en la mucosa nasal y la cual se obtiene al tomar una pequeña muestra de la superficie de la
mucosa del cornete nasal inferior con una cucharilla plástica de dimensiones milimétricas
(rhinoprobe nm) para posteriormente teñirse con una tinción acido- básica como el colorante
wrigth- giemsa, y observarse al microscopio. Un patrón característico eosinofilico el cual
muestra más de 5 células eosinofilicas por campo 100%. Nos sugiere una enfermedad
alérgica. La presencia de gran número de polimorfonucleares y bacterias intracelulares nos
sugiere un proceso infeccioso
Prueba cutánea: son la herramienta diagnostica principal en el diagnóstico de la rinitis
alérgica ya sea epicutaneas o intradérmicas a los aeroalergenos más frecuentes del hábitat
del enfermo. Siempre se deberían incluir controles positivos (histamina) y negativos en su
valoración y deberán ser realizadas por personal con una adecuada formación académica y
supervisada exclusivamente por especialistas en la materia, la respuesta inmediata en 15
minutos nos va a inducir una reacción de roncha y eritema que debe ser interpretada de
acuerdo a los estándares establecidos, aunq es posible que se presente una respuesta de fase
tardía.
Tratamiento: no existe cura, se controla solamente.
Cuidados medioambientales
Antihistamínicos
Descongestivos locales
Corticoides
Antileucotrienos
Vacunas: desensibilización
Hasta el 80% de los pacientes asmáticos padecen rinitis alérgica. El 60% de los pacientes con
rinitis alérgica que no controlan su cuadro pueden llegar a desarrollar asma. El asma y a rinitis
alérgica comparten un proceso inflamatorio común. La rinitis alérgica puede complicar el
tratamiento del asma. Idealmente, la estrategia de tratamiento debe dirigirse tanto a la vía aérea
superior como inferio
BLOQUE 2: NARIZ Página 55
Otorrinolaringología 2014/ UCB/EACG-DAHS
RINITIS
Se clasifica en:
RINOPATIA VASOMOTORA
Es la excesiva sensibilidad de los vasos sanguíneos de la mucosa nasal
Sobre todo en pacientes que están en ambiente caluroso, atmosfera seca, cambios de temperatura,
humo, cigarro.
Con los cambios bruscos de temperatura comienzan a estornudar
El tratamiento se hace en bases de: Bromuro de ipatropio y también se utiliza Corticoide tópicos
RINITIS ATROFICA OCEA
Es un proceso supurativo crónico, que presenta una atrofia mucosa, suele haber cuadros
infecciosos necrosis. Hay presencia de costras dentro de la fosa nasal por la destrucción y tejido
necrótico. Fetidez, el paciente viene a la consulta porque refiere que al respirar siente mal olor
(Cacosmia objetiva), Anosmia
15-30 años
Etiologia: desconocido
Puede evolucionar hasta que se llega a necrosar tanto los cornetes (Atrofia cornetes) como la
parte del tabique y la fosa nasal y viene el paciente con Nariz ancha aplastada
Tratamiento: limpieza instrumental, Vasodilatadores, cefalosporina, vitamina A y E
Quirúrgico: relleno submucoso
BLOQUE 2: NARIZ Página 56
Otorrinolaringología 2014/ UCB/EACG-DAHS
SINUSOATIAS
Son las que afectan a los senosparanasales.
Pueden presentarse como una Monosinusitis, sinusitis asociada, PANSINUSITIS (cuando el
cuadro simultáneamente afecta todos los senos)
85% seno maxilar (secundario a proceso Odontogeno: caries, tornillos, prótesis dental )
15% alteraciones estructural
Sintomatología: Cefalea, rinorrea posterior, obstrucción nasal, paciente refiere que aumenta al
agachar la cabeza
Diagnóstico: RX SPN/ TAC. Indagar cirugía odontológica
Tratamiento: amoxicilina + ac. Cavulanico, descongestionantes
Quirúrgico: en caso de que no mejore a pesar del tratamiento médico en 10 a 14 días se solicita
una nueva radiografía, si no existiese mejoría se hace una cirugía de antrostomia calwell luc ->
transnasal
Complicaciones
Edema palpebral
Orbitarias
Craneales
Celulitis orbitaria Osteomielitis
Absceso orbitario Meningitis
Tromboflebitis seno Absceso cerebral
cavernoso' Paquimeningitis
En caso de no tener Absceso extradural
tratamento puede
evolucionar a: Diplopía,
epifora, desvió globo
ocular hacia abajo,
proptosis
BLOQUE 2: NARIZ Página 57
Otorrinolaringología 2014/ UCB/EACG-DAHS
CUERPOS EXTRANOS NARIZ
Frecuentemente ocurre en niños
Presentan: Rumorea unilateral, fétida
Es importante tener en cuenta la vascularización de los cornete, casi siempre que se extrae un
cuerpo extraño estos cornees sangra, debido a que estos cuerpos extraños se meten en los meatos
y producen una obstrucción y si son semillas empiezan a inflarse y aumentar de tamaño lo cual
produce que al extraer el paciente sangre.
Es importante ver la cercanía que hay entre el seno esfenoidal y la base de cráneo, debido a eso
no se debe hacer movimiento brusco ni torpe en la parte posterior por que puede llegar a lesionar
partes importantes.
BLOQUE 2: NARIZ Página 58
Otorrinolaringología 2014/ UCB/EACG-DAHS
TUMORES Y PSEUDOTUMORES DE
FOSAS NASALES Y SENOS PARANASALES
* ES IMPORTANTE EN UNA TAC: TODOS LOS QUE SON TUMORES
BENIGNOS, NO PRODUCEN OSTEOLISIS DEL SENO NI DE LA FOSA
NASAL. NO DESTRUYEN HUESO NI ROMPEN PAREDES.
RINOFIMA
Es la nariz tuberosa, de patata, nariz de bebedor
Son pacientes alcohólicos crónicos, casi todo son mayores
Presentan una rugosidad en piel de cartilaginosa. Es una hipertrofia de las glándulas sebáceas
Esta dentro de los Pseudotumor de fosas nasales
Relación con rosácea
Tratamiento es quirúrgico con un bisturí se retira toda esa hipertrofia de glándulas sebáceas sobre
todo por su aspecto estético
Polipos
INFLAMATORIOS
TUMORES
Quistes de retencio
Mucocele
Micetoma
POLIPOS NASALES
Son muy frecuentes sobre todo en pacientes con rinitis alérgica. Relacionado con alergias
Característica es que se formación única o múltiple pediculadas, mocosa brillante, lisos. Color
blanco grisáceo. Blandas, movilizables. Presentan rinorrea clara acuosa y sin mal olor
Paciente presenta dificultad para respirar debido a una obstrucción nasal unilateral o bilateral
Tratamiento quirúrgico. Son cuadros recidivantes
BLOQUE 2: NARIZ Página 59
Otorrinolaringología 2014/ UCB/EACG-DAHS
POLIPO ANTROCOANAL
Es un Pólipo único, que tiene base de implantación en seno maxilar que sale hacia a coana.
Presentan: Obstrucción nasal rinorrea unilateral constante
Tratamiento quirúrgico
QUISTE DE RETENCION
Es muy frecuente pero el hallazgo es casual,
Se observa en el Piso del seno maxilar
Cuadrados rinosinusales catarrales crónicos
Asitomaticos
No se opera a menos que sea muy grande y ocupe todo el seno, y produzca algún tipo de
sintomatología.
PAPILOMA INVERTIDO
Es un Tumor benigno, en las fosas nasales y senos paranasales
Produce: Obstrucción nasal unilateral, rinorrea, puede producir epistaxis, anosmia,
Localmente agresivo
Tipos:
1. Invertido
2. Fungiforme
3. Oncocitico
Diagnóstico: TAC,, cirugía- anaomopatologica
Tratamiento es quirúrgico
Diagnóstico diferencial: Velamiento unilateral del seno maxilar: Cáncer+ de seno maxilar
Angiofibroma nasofaringeo
Blandos
Tejidos
TU de
Fibroma
Hemangioma
Hemangiopericioma
BLOQUE 2: NARIZ Página 60
Otorrinolaringología 2014/ UCB/EACG-DAHS
Insuficiencia Ventilatoria Nasal
Dificultad del pasaje de aire a través de las Fosas nasales, produce una hematosis o intercambio
gaseoso inadecuado
Hay dos tipos, una afecta la calidad (cualitativa) y la que afecta la cantidad (cuantitativa) de
aire que entra en las fosas nasales
Cualitativa: la calidad del aire se ve afectada por factores
EXTRÍNSECOS INTRÍNSECOS
Temperatura extrema Enfermedades congénitas como la FQ,
Humedad muy alta 30% síndrome de Cartagener
La contaminación ambiental Alergias
Distonia neurovegetativa
Enfermedades metabólicas
Cuantitativa: pueden ser Orgánicas y Funcionales
ORGÁNICAS FUNCIONAL
Alteración de la Pirámide: malformaciones, Hipertrofia reversible de cornetes esta es
insuficiencia valvular (pacientes con cirugía producida por una rinosinusopatia
plástica) y traumatismos inflamatoria
Rinosinosopatía no Inflamatoria:
Alteración Intranasales: Patologías del Colinérgica, Reflexogena, medicamentosa
tabique nasal, pólipos, pacientes con tumores,
hipertrofia de cornetes, sinequias, cuerpos
extraños
Alteraciones rinofaríngeas: adenoiditis,
pólipos coanales, tumores de rinofaringe,
atresia de coanas
La Insuficiencia Ventilatoria Nasal (IVN) se clasifica según la edad de los pacientes:
Adolescencia y adultez
Lactantes
Infancia
Traumatismos
Imperforacion de coanas Hipertrofia de Defectos del tabique
(muy raro, tx Quirúrgico) adenoides
Hipertrofia de
Meningoencefalocele Hipertrofia de cornetes
cornetes
Rinitis Alérgica Alergia
Cuerpo Extraño
Pólipos
Tumores
BLOQUE 2: NARIZ Página 61
Otorrinolaringología 2014/ UCB/EACG-DAHS
Clínica:
Respirador bucal
Inspiraciones nasales bruscas: puede presentar apnea del sueño
Sequedad de garganta
Ventilación ruidosa
Cualitativa: Incapacidad para la actividad física
Repercusiones:
Sinusopatías
Faringopatía
Laringotraquebronquitis crónica
OMA(otitis media aguda) si no se lo trata evoluciona a OMC
DE CAUSA ORGÁNICA: afecta PIRAMIDE NASAL
• Microrrinia
Malformaciones • Nariz en silla de montar
• Imperforación de narinas
• Hipoplasia condromuscular punta de la nariz
Insuficiencia valvular
• Iatrogénica
• Fractura de Huesos Propios que puede ser:
Traumatismo de • Unilateral
pirámide (más • Bilaterales
frecuente): • Mixtos (golpes frontales, conminutas)
• Nariz aplastada
Solicitar: Rx de perfil de huesos propios, en los casos de fracturas/
Cuando existe fractura se palpa la crepitación por fractura de hueso
BLOQUE 2: NARIZ Página 62
Otorrinolaringología 2014/ UCB/EACG-DAHS
De CAUSA ORGÁNICA: ALTERACIONES INTRANASALES
HEMATOMA DEL TABIQUE: Trauma nasal entre el cartílago cuadrangular y
mucopericondrio. Blando a la palpación (contiene coagulo)
Causa: traumatismo nasal
Tratamiento:
Incisión en mucopericondrio + drenaje + tapón anterior cubrir al paciente con ATB
Si pasa las 48hrs se produce necrosis
DESVIACIÓN DEL TABIQUE: Desviación disarmónico macizo cráneofacial, producido por
un septo nasal desviado
Causa: Traumatismos
SINEQUIAS: Adherencias fibrosas (forman unión entre el cornete y cartílago nasal)
Causas iatrogénicas (posterior a rinoplastia) o traumático
BLOQUE 2: NARIZ Página 63
Otorrinolaringología 2014/ UCB/EACG-DAHS
NEURALGIA DEL TRIGEMINO
Cuadro Clínico:
Dolor muy intenso tipo eléctrico, lancinante
Comienzo paroxístico, duración de segundos a minutos
Precipitado por factores exógenos (ej. ingesta de alimentos)
Localizado en una o varias ramas del V par craneal
Unilateral, nunca pasa la línea media, limitado al territorio del trigémino
Diagnostico
Clínico
Rx Dental : Descartar problemas odontológicos
Resonancia Magnética: Descartar patología desmielinizante en pacientes menores de 40
años
Tratamiento
Carbamacepina a dosis de 600 - 1200 mg/día se empieza con dosis de 100mg /día c/12
hrs y va aumentando cada 2 días
Difenilhidantoína dosis de 300 - 500 mg/día comenzándose con dosis de 100 mg/8 hrs
Lamotrigina oscilan entre 200 - 400 mg/día
Gabapentina: 900-1200 mg/día
Clonazepán dosis de 6 - 8 mg/ día
BLOQUE 2: NARIZ Página 64
Otorrinolaringología 2014/ UCB/EACG-DAHS
EPISTAXIS
EPI= sobre, encima, STAZO= fluir gota a gota
Es todo sangrado que se origina en algún sitio de las fosas nasales y que se manifiesta por la
salida de sangre por las narinas (anterior) o las coanas (posterior)
Clasificación según
Etiología: Local y Sistémica
Localización: Anterior, posterior, superior
Frecuencia: Aisladas, Frecuentes
Repercusión General (por la pérdida de sangre):leve, moderada, grave
EPISTAXIS DE CAUSA LOCALES
Inflamatorias: Rinosinositis
Rinitis
Rinitis alérgica
Rinitis vasomotora
Rinofaringitis
Rinitis Infecciosas Viral
Bacteriana
Micótica
Miasis y parasitosis
Traumatismos Rascado nasal (más frecuente en niños)
Fractura nasal
Fractura del piso craneal
Quirúrgicos, Iatrogénicos (taponamientos mal colocados)
Estructurales Desviación septal
Desviación Rinoseptal
Perforación septal
Neoplasias Pólipos
Papiloma invertido Angiofibroma (bastante frecuente, tumor
vascular que se presenta en jóvenes, solo se presenta en
hombres, sangrado reiterado)
Hemangiomas, ADC
Rabdomiosarcoma, Linfanciomas
Encefaloceles, Enfermedad de Wagener
Vasculares Telangiectasia Hemorrágica Hereditaria
Cuerpos Extraños impactados
Medicamentos locales vasoconstrictores (oximetazolina)
Drogas inhaladas (cocaína, tabaco, marihuana)
BLOQUE 2: NARIZ Página 65
Otorrinolaringología 2014/ UCB/EACG-DAHS
ENFERMEDADES ESPECÍFICAS
Sífilis
Lepra
Micosis
TBC*
LEISHMANIASIS*
* Más importantes (por producir lesiones granulomatosas en nuestro medio)
Leishmaniasis: Producido por picadura de mosquito de vuelo bajo, pica de la rodilla hacia abajo,
dejando una mancha que es indeleble, granulomatosa.
Cuadro Clínico: Lesiones vegetantes en tabique nasal, aframbuesado, se ulcera y sangran.
TBC: Lesiones granulomatosas en cavidad oral
Solicitar: PPD, Rx de tórax, Bk seriado, Extendido en fresco y Prueba de Montenegro (para
Leishmania)
EPISTAXIS DE CAUSA SISTÉMICA
Coagulopatías Deficiencia del factor VIII
Deficiencia del factor IX
Neoplasias Leucemias
Linfomas
Anemia Aplásica
Vasculares HTA
Otros Diabetes Mellitus
Medicamentos Aspirina
sistémicos Warfarina
Idiopáticas
BLOQUE 2: NARIZ Página 66
Otorrinolaringología 2014/ UCB/EACG-DAHS
CLASIFICACIÓN TOPOGRÁFICA DE LA EPISTAXIS
Clasificación según su Localización:
Epistaxis Anterior:
Más frecuente 90%
Área anterior del tabique
Plexo de kiesselbach (rama de la arteria etmoidal anterior y posterior)
Rara vez son profusas, es la más sencilla de solucionar (compresión,
cauterización)
Epistaxis Superior
Ramas media o lateral de la arteria etmoidal anterior o posterior
Zona posterosuperior: rama nasal superior de la arteria esfenopalatina
Fracturas de la pirámide nasal
Epistaxis Posterior:
Arteria Esfenopalatina
Es una de las más graves, incoercibles, angustiantes y difíciles de controlar
Hemorragia por fosas nasales y pared posterior de la faringe, pacientes llegan
vomitando sangre
De más difícil tratamiento
Empapar un algodón con agua oxigenada y presionar con fuerza 10 min (para arar el sangrado)
Causa:
En los niños es la lesión ungueal
En adultos la causa más frecuente de epistaxis es la HTA
En casos de epistaxis por HTA, lo primordial es reducir la presión arterial, porque no será
posible frenar la epistaxis de lo contrario.
*Es importante cuantificar la cantidad de sangre perdida con hemograma,
hematocrito, tiempo de coagulación y sangría.
*En el examen físico la presencia de coágulos al abrir la boca nos indica si es
epistaxis posterior.
BLOQUE 2: NARIZ Página 67
Otorrinolaringología 2014/ UCB/EACG-DAHS
Diagnóstico:
Anamnesis
Intensidad
Anterior o posterior
Nueva o recurrente
Espontánea o provocada
* permite establecer el tratamiento y pronóstico adecuado
Examen Físico:
Signos Vitales
Localizar el área de sangrado (previa eliminación de coágulos)
Precisar la intensidad
Materiales: Aspirador, rinoscopia, lámpara o espejo frontal (debe limpiarse para ver el
área de sangrado)
Laboratorio: Hemograma, Hematócrito, plaquetas, TP, TPT (orienta sobre causas, pronóstico y
complicaciones)
Estudios imagenológicos: TAC, RM
Diagnóstico Diferencial:
Debe de hacerse con procesos hemorrágicos no localizados en fosas nasales, sino que se
exteriorizan a través de las mismas
Hemorragias digestivas altas
Hemorragias pulmonares
Varices esofágicas sangrantes
TRATAMIENTO:
TRATAMIENTO MEDICO: * lo primero que se realiza es la medición de la presión
arterial
1. Cauterización (epistaxis anterior)
(Nitrato de plata, ácido tricloroacetico o acido crómico)
Aplicar vasoconstrictor tópico
Identificar sitio de sangrado activo o inactivo
Anestesiar:
Anestésico tópico con porta- algodón
Lidocaína 4% con adrenalina tópica
Fenilefrina 0.5%
Cauterizar con nitrato de plata
- Primero en las zonas periféricas al sangrado
- Difícil en casos de sangrado activo
- No debe realizarse de forma agresiva a ambos lados del tabique: existe riesgo de perforación
BLOQUE 2: NARIZ Página 68
Otorrinolaringología 2014/ UCB/EACG-DAHS
Si persiste el sangrado se realiza
TAPONAMIENTO ANTERIOR
1. El tapón se introduce formando pliegues que simulan la forma de un acordeón
2. Se empieza por el piso de las fosas nasales y se termina en el ático
3. Porciones anteriores de las cámaras nasales, hasta las coanas si es necesario (dos puntas
por fuera de las narinas)
4. Debe quedar suficientemente apretado para cohibir el sangrado
Dejar durante 2 - 3 días, luego controlar si se puede cauterizar
TAMPONAMIENTO POSTERIOR (coanas y rinofaringe)
No se controla eficazmente por taponamiento anterior
Sangrado Profuso
Formas:
Sonda Foley
Tapón con tira de gasa y paquete de gasa
Sonda de Foley: # 14 se introduce a través de la narina con hemorragia con el globo desinflado
hasta que su extremo se vea por detrás de la úvula, se infla el balón con 10ml de agua y se
tracciona suavemente hasta que el globo quede anclado a las coana. Se taponan ambos orificios
nasales con gasas impregnadas con ungüento antibiótico; es aconsejable la administración de
antibióticos por vía oral (amoxicilina)
Dejarlos de 5-8 días
BLOQUE 2: NARIZ Página 69
Otorrinolaringología 2014/ UCB/EACG-DAHS
TRATAMIENTO QUIRÚRGICO:
Epistaxis recurrentes
Epistaxis graves
Fracaso del taponamiento
Epistaxis recurrente y grave:
Ligadura de la arteria etmoidal anterior y maxilar interna
Arteria carótida externa es ineficaz (múltiples anastomosis)
Indicaciones:
Mal estado general, hipertensos y EPOC
Requerimiento taponamiento anteriores repetidos
Posterior a retirada de taponamientos, continúe hemorragia
La ligadura de la arteria maxilar se realiza
Vía transantral
Vía intrabucal
Vía endoscópica
Sus complicaciones: parestesia transitoria, diplopía, parestesia
BLOQUE 2: NARIZ Página 70
Otorrinolaringología 2014/ UCB/EACG
BLOQUE 3: FARINGE Página 71
Otorrinolaringología 2014/ UCB/EACG
ANATOMIA DE LA FARINGE
Es un conducto aerodigestivo, que abarca desde la base de cráneo a la boca de esófago
(aproximadamente a nivel de la C6)
En la parte anterior está el cartílago cricoides y la parte posterior el esófago. La epiglotis cuando
una persona deglute se encarga d obstruir el paso de los alimentos para que al comer los
alimentos entren al tracto digestivo y no hacia la vía respiratoria
Faringe mide 14cm
Tiene una Pared anterior incompleta, por la epiglotis.
División de la faringe para su estudio (3 pisos)
1. Nasofaringe
2. Orofaringe
3. Hipofaringe
BLOQUE 3: FARINGE Página 72
Otorrinolaringología 2014/ UCB/EACG
Superior,
Constrictores
Medio, Inferior
MUSCULOS
FARINGE
Estilofaringeo,
Elevadores
Palatofaringeo
Rinofaringe, nasofaringe o Cavum
Es la parte superior donde se encuentran los adenoides (*todos los niños presentan un desde que
hacen presentan un crecimiento aumentado de los adenoides, comienzan a crecer a partir de los 9
meses y van decreciendo a medida que el niño aumenta en edad más o menos a los 5 años
disminuye de tamaño )
Fora cuica
La rinofaringe va desde la Base cráneo hasta el paladar blando. Se comunica con FN a través
coanas
Pared posterosuperior: presentan la amígdala faríngea o de Luschka o adenoides (niño): que es
un cumulo linfoideo(al igual que las amígdalas faríngeas) y sirve como defensa.
Presenta orificio interno el ostium de la Trompa de Eustaquio
Orofaringe o mesofaringe
Comunica con boca a través del istmo de fauces
Va del borde paladar blando hasta el borde inferior del hioides
En la orofaringe de encuentran las amígdalas palatinas (están dentro de la fosas amigdalinas) y
esta cubiertas por capsula de tejido conectivo que las separa de musculo faríngeos
En base lengua tenemos 2 cúmulos linfoideos: amígdalas linguales
Hipofaringe o Faringolaringe
Tiene una forma de embudo
Abarca desde el borde inferior hioides, se estrecha hasta cricoides y continua con esófago
cervical.
Pared anterior cerrada por la cara posterior laringe
Irrigación: art. Faríngea inferior (carótida externa) y ramas accesorias: pterigopalatina(que es
rama de la maxilar interna), rama de la palatina inferior y tiroidea superior
BLOQUE 3: FARINGE Página 73
Otorrinolaringología 2014/ UCB/EACG
Faringe drenaje linfático
Tenemos aproximadamente 400 ganglios linfáticos donde drenan estas distintas partes
La ubicación de los ganglios nos orienta a la sospecha del origen de las patologías
• Ganglios retrofaringeos
RINOFARINGE • Cadena yugular alta
• Cadena yugular 1/2
OROFARINGE • Ganglios subdigastricos
• Cadena yugular 1/2 E INF
HIPOFARINGE • Linfaticos esofagicos tambien pueden
drenar en cadenas mediastinicas
Paciente con hipertrofia yugulocarotidia alta, sobre todo paciente adulto, hace sospecha del
cáncer de cavun (rinofaringe) estos paciente también suelen tener quejas de dolor de oído
Adenopatía supraclavicular, ganglio de Virchow, es de lado izquierdo, hace sospecha de
patologías como ser CA colon, CA estómago, CA cuello uterino.
BLOQUE 3: FARINGE Página 74
Otorrinolaringología 2014/ UCB/EACG
Función de la faringe
RESPIRATORIA DELUTORIA
FONATORIA INMUNOLOGICA
ANILLO DE WALDEREYER
Amigdalas palatinas Amigdalas rinofaringeas o
(tonsilas) de Luschka (adenoides)
ANILLO DE
WALDEYER
(formado por)
Amigdalas linguales Nodulos linfideos
Órganos linfáticos
Primarios: Medula ósea y timo
Secundario: vasos linfáticos, tejido linfoideo encapsulado (bazo y ganglios) y o
encapsulado (anillo Waldeyer, placas Peyer y tracto Genitourinario)
Crecen progresivamente 9 meses hasta 3-5 años (a partir de esa edad el paciente empieza a
mejorar su inmunológico)
BLOQUE 3: FARINGE Página 75
Otorrinolaringología 2014/ UCB/EACG
SEMIOLOGIA FARINGEA
Examen directo: se debe pedir al paciente q abra la boca, utilizar el baja legua sin que el
paciente la saque de su boca su lengua para poder visualizar mejor directamente los pilares
anteriores y las amígdalas.
Espejo o endoscopios: para mirar las adenoides, el cavun
Examen IX par (velo paladar) ‘‘a’’
Rinofaringe: rinoscopia posterior
Hipofaringe: laringoscopia indirecta
Palpación intraoral: con una mano por afuera y por adentro con un guante dentro de la boca
para ver que consistencia tiene
Nasofibroscopia
Ópticas rígidas nasales y orales
BLOQUE 3: FARINGE Página 76
Otorrinolaringología 2014/ UCB/EACG
FARINGOAMIGDALITIS
FARINGOAMIGDALITIS
AGUDA CRONICA
SUPERFICIALES PROFUNDAS
Flemone(>fr), -
1rias y 2aras peramigdalino -
retroamigdalino
FARINGOAMIGDALITIS AGUDA
FA Superficiales primarias
1. Eritematosa: estacional, gripe, bacteriana
2. Eritematopultacea
3. Pseudomembranosa
4. Ulceronecrotica
5. Vesiculosa
BLOQUE 3: FARINGE Página 77
Otorrinolaringología 2014/ UCB/EACG
FA Eritematoso
Se clasifica en: estacional, producida por gripe y bacteriana
PATOLOGIA ETIOLOGÍA CLINICA COMPLICACIONES TRATAMIENTO
ERITEMATOSO Rinovirus Periodo de Sobreinfección: Sintomático
ESTACIONA Mixovirus incubación 1-3D, FA EP.
(Otoño- Coxsackie fiebre, Mal Estar OTITIS MEDIA
invierno) General, astenia, SINUSITIS
escalofrío,
odinofagia,
congestión nasal,
rinorrea serosa,
tos.
GRIPE Influenza Epidemias OTITIS VIRAL Sintomático
Astenia MIRINGITIS BULOSA
Cefalea, artralgia, Sobreinfección:
mialgia Bronquitis,
neumonía
FARINGITIS Streptococo Adenpatias, Reposo
BACTERIANA beta odinofagia. Deta
hemolítico tipo Eritema en las AINES
A amígdalas descongestionante
ATB(mofirina+Ac.clav
ulanico)
FA Eritematopultacea
Etiología: Streptococo Beta-hemolitico A 90%(casos), Neuococos (pseuomembranas),
Stafilococo, H. influenzae
Producenucha epidemia en guarderías
Clínica: Odinofagia, disfagia, fiebre, otalgia referida, halitosis, lengua saburral
Adenopatias yugulaocarotideas altas
Niños: pueden presentar además nauseas, vómitos, dolor abdominal Fosa iliaca derecha
Inspección: Amígdalas hiperemicas, exudado purulento, úvula, pilares y paladar blando
inflamados.
Laboratorios
Leucocitosis PMN + VSG aumentada
ASTO: detección en sangre Anticuerpo contra Streptococo Beta hemolitico
Hasta 200 U tood
Complicaciones: absceso- a distancia: FR, GN Ag
Diagnóstico: cultivo
Tratamiento: reposo- dieta- AINES- Penicilina (en caso de streptococo)
BLOQUE 3: FARINGE Página 78
Otorrinolaringología 2014/ UCB/EACG
FA Pseudomembranosa
Etiología: Difteria, candidiasis. Difteria: corynebacterium dipheriae que es una exotoxina
especifica
Afecta sobre todo a niño de 2 a 6 años. Adultos: inmunocomprometidos
Vacuna: inmunidad por 5 años
Produce una tos característica (tos perruna) y se forma una Pseudomembrana color blanco
nacarada o gris sucio, que tiene una característica de ser
Adherente
Coherente: no se disuelve en agua y resiste a las presiones
Invasora: amígdalas- pilares- úvula- pared post faringea y laringe
Reproducible: vuelve 3-6 hrs
Puede producir obstrucción de vías respiratorias.
Puede estar acompañada de un síndrome toxico: palidez mucocutanea, taquicardia, disnea
Hay 3 Formas distintas: laríngea, faríngea, nasal
Tratamiento: vacuna antitoxina diftérica, AB: penicilina G bezatinica. Internación (evitar
complicaciones), reposo, dieta
Intubación (si afecta vía laríngea), investigar contactos.
Angina ulceronecrotica
Llamada también angina de PLAUT- VINCENT
Es una lesión ulceronecrotica localizada.
No contagiosa adulto jóvenes por al estado dentario por higiene deficitaria más desnutrición.
Etiología: fusobacterium y borrelia vincentii (asoc fusoespirilar) saprofitos del sarro dentario.
Clínica: dolor unilateral, pequeñas placa blanquecina, friable y desprendible, ulcera de fondo
necrótico, contornos iregulares y bordes sobreelevados
Diagnóstico: examen directo teñido con gram
Diagnóstico diferencial: chancro luteico, difteria, CA amígdala
Tratamiento: gargarismo, Penicilina, higiene dental
FA Vesiculosa
1. Gingivoestomatitis herpética (HS1)
2. HZ
3. HERPAGINA: coxsackie tipo A. niños. Fiebre, cefalea, nauseas, vomito. 48 horas….
Microvesiculas rodeadas de halo congestivo, 5 días. Tratamiento sintomático. La más
frecuente
BLOQUE 3: FARINGE Página 79
Otorrinolaringología 2014/ UCB/EACG
FA Superficiales secundarias
1. MNI (mononucleosis infecciosa)
2. ESCARLATINA
3. SARAMPION
4. RUBEOLA
MNI (mononucleosis infecciosa) o enfermedad del beso
Etiología: Virus de Epstein Barr (VEB)
Afecta: Niños y adolescentes. Una de las más frecuentes
Clínica: Fiebre, faringitis adenomegalia, fatiga, glándulas linfáticas hinchadas
En los niños pequeños puede ir acompañado de esplenomegalia en un 50% de los casos
Diagnóstico: HGO, Test Paul Burnell
Tratamiento: sintomático
Escarlatina
Etiologia: Streptococo Beta hemolitico del grupo A y Streptococo Pyogenes
Clínica: F, escalofríos, exantema (cara, tronco, espalda MMII) adenomegalias, lengua
aframbuezada
Sarampión
Presenta dentro de la cavidad oral e pueden ver unos puntos blancos que se llaman manchas de
koplik, dentro de la mucosa ginginoligual.
Rubeola
Adenopatías cervicales, presenta exantema, dolor de garganta en el periodo inicial de
incubación, odinofagia.
FA profundas
Flemón periamigdalino
Causa: amigdalitis pultácea
Hay una Infección de tejidos entre capsula y fosa amigdalina
Clínica: Odinofagia progresiva, no responde a AB.
Desplazamiento amígdala línea meda + abombamiento pilar
Fiebre + trismus (se produce por infección cercana a músculos pterigoideos)
Tratamiento: Punción VO zona de mayor protrusión AS, se realiza un drenaje a través de una
incisión con bisturí. Antibiótico EV (cefalosporina 3G) o IM
Amigdalectomia 30- 40 d después
BLOQUE 3: FARINGE Página 80
Otorrinolaringología 2014/ UCB/EACG
FARINGOAMIGDALITIS CRONICA
FARINGITS AMIGDALITIS
Factores LOCALES Factores GENERALES Criptas
Alteracion aire
inspirado. lnfecciosa Obesidad. Alergia.
Digentivas: Reflujo Inmunodepr
farinjeo laringeo
TIPOS DE FARINGOAMIGDALITIS CRONICA
HIPERTROFIA GRANULOSA ATRÓFICA
Orofaringe congestiva, se visualiza nódulos Mucosa fibrosa, delgada traslucida ( se puede
linfáticos observar vascularización)
Tercer pilar
Sobre todo en pacientes operados de amígdalas
Dentro de las faringoamidatis crónica hay 2 tipos de enfermedades:
Enfermedad local
Enfermedad focal
Enfermedad local
Clínica: Odinofagia, Halitos, mal gusto
Criptas dilatadas: contenido caseoso
Complicaciones: flemón y quiste de retención
En estos casos el paciente debe realizar Gargarismo, evitar irritantes
BLOQUE 3: FARINGE Página 81
Otorrinolaringología 2014/ UCB/EACG
Enfermedad focal
Envía focos de infección a distintas pates del cuerpo
Repercusión sistémica por interacción Ag- Ac
FR: 5-15 años.
Etiología: Streptococo Beta hememolitico A de Lancefield (asintomática).
Clínica: Febrícula, artralgia, mialgias, astenia
Criterios mayores para diagnosticar la fiebre reumática carditis, artritis, Corea, eritema
marginado y nódulos subcutáneo
Diagnostico amigdalitis crónica:
Laboratorio VES o VSG
PCR
ASTO
Cultivo
Tratamiento: penicilina G benzatinica
Pericarditis, Glomerulonefritis
endocarditis, aguda, nefritis
miocarditis focal
Fiebre reumatica
COMPLICACIONES
AMIGDALITIS CR
BLOQUE 3: FARINGE Página 82
Otorrinolaringología 2014/ UCB/EACG
Amigdalotomía
Procedimiento quirúrgico donde se extrae las amígdalas ubicadas en la parte posterior de la
garganta.
IRRIGACIÓN
Arteria faríngea ascendente
Arteria lingual
Arteria facial
Rama de la arteria lingual
Rama palatina ascendente de la carótida externa. Rama palatina descendente de la arteria
maxilar.
INDICACIONES
1) ABSOLUTA
a) Apnea de sueño
b) Corazón pulmonar crónico
2) RELATIVA
a) Infecciones recurrente
b) Flemón amigdalino
c) Halitosis (por la formación de caseum)
d) Probable proceso maligno (cuando hay hipertrofia unilateral)
e) Hipertrofia
CONTRAINDICACIONES
1) ABSOLUTAS
a) Enfermedades sistémicas no controladas (Diabetes descompensada, cardiopatías sin
control)
b) Discrasias sanguíneas
c) Autoinmunidad
2) RELATIVAS
a) Paladar hendido
b) Infecciones agudas
TÉCNICA
Por disección
Con amigdalecdotomo
Criocirugía
Electrocoagulación
Laser
BLOQUE 3: FARINGE Página 83
Otorrinolaringología 2014/ UCB/EACG
ADENOIDES
Son un Acumulo de tejido linfático. Se encuentran en la región de la rinofaringe
Decrece a los18 años hasta los 30 años
Su misión es servir de filtro de las bacterias y virus que entran a través de la nariz, produciendo
anticuerpos frente a las infecciones
ADENOIDITIS
Agudas
Subagudas
Crónicas
Irrigación
Rama faríngea de la carótida externa
Maxilar interna y facial
Etiología
VIRUS
ALERGICAS
BACTERIAS
50% 25%
Adenovirus Neumcoco
Mixovirus Str.B hem 25%
grupo A
H.
influenzae
CLINICA
Fiebre
Insuficiencia ventilatoria
BLOQUE 3: FARINGE Página 84
Otorrinolaringología 2014/ UCB/EACG
Secreción por fosa nasal. (serosa, mucosa)
Rinolalia cerrada(habla el paciente como si tuviera las fosas nasales tapadas)
Adenoiditis relacionada OMA, OM secretora
Diagostico: radiografía de perfil de Cavum
El paciente duerme con la boca abierta, ronca de noche….
Tratamiento
Medico: reposo relativo, analgésico, ATB
Quirúrgico: compromiso auditivo y si presenta 6 a 8 procesos respiratorios al años, GradoIII
ADENOIDECTOMIA
Tratamiento quirúrgico que consiste en la extirpación de lo adenoides con un adenotomo
Indicada
Infecciones recurrentes
Hipertrofia adenoidea
Obstrucción nasal
Apnea de sueño adenoiditis aguda o crónica.
Infecciones crónicas del oído
Otitis media aguda o crónica
BLOQUE 3: FARINGE Página 85
Otorrinolaringología 2014/ UCB/EACG
CUERPOS EXTRANOS EN FARINGE
Hay 3 sonas donde se puede quedar este cuerpo extraño
Nasofaringe
Orofaringe
Hipofaringe
En los casos de obstrucción
Maniobra de Heimlich(adultos)
BLOQUE 3: FARINGE Página 86
Otorrinolaringología 2014/ UCB/EACG
TUMORES BENIGNOS DE CAVIDAD ORAL
Quiste de retención (mucocele): muy frecuente sobre todo en labio inferior, porque el paciente
muerde constantemente el labio y llega a lesionar una glándula salival accesoria (por la
obstrucción del drenaje de estas glándulas). A la palpación es blando. Como característico tiene
que aparecer y desaparece. El tratamiento es quirúrgico y se reseca completamente ese mucocele
TUMORES DE PISO DE BOCA
Ranula: otro tipo de mucocele, tiene color azulado, su contenido es saliva. Tratamiento
quirúrgico,
PSEUDOTUMORS Y TUMORES BENIGNOS
Tiroides lingual: la tiroides esta formara en la orofaringe y no desciende, quedando en la
orofaringe en la parte posterior. Dx gamagrafia de tiroides. No se debe operar de debe
esperar que crezca para que de este modo no se lo prive de las hormona que produce la
tiroides.
Hemangioma: son tumores de los vasos sanguíneos, son de color azulado (oscuro),
blandos y su contenido es vasos linfáticos. Se realiza infiltrado con etamolin (sustancia
esclerosante), y cuando produce un gran tamaño el hemangioma hay que operarlo.
Hemangiolinfangioma: aparte de los vasos hay un componente de nódulos es mucho
más blanquecino. Se infiltra con sustancias esclerosantes
Papiloma: producida por el virus del papiloma humano (HPV), se puede dar en algunos
tipos de papilomas, como ser pacientes que tienen verrugas en las manos y al morderse
llega a formar el papiloma en la cavidad oral o en el caso de los pacientes que realiza
sexo oral.
Fibroma: es liso de consistencia más dura, se da más en pacientes que tienen fibroma o
adenoma piógeno, muy frecuentes en pacientes con mala higiene dentaria, y se forman en
la región interdentaria por acumulo de sarro. El tratamiento es quirúrgico
TUMORES BENIGNOS PALADAR
Osteoma o torus palatino
Es una formación o una exostosis del paladar, del hueso palatino y el tratamiento consta
de observar ver que no crezca de tamaño. Generalmente no se debe operar.
BLOQUE 3: FARINGE Página 87
Otorrinolaringología 2014/ UCB/EACG
TUMOR DE GLANDULAS SALIVALES
75% • 80% Benignos (80% Adenomas
pleomorfos 75% parotídeos)
Parótida • 20% Malignos
15% • 60% Benignos (95% Adenomas
pleomorfos)
Submaxilar • 40% Malignos
10% G. • 40% Benigns (Adeomas
pleomorfos)
accesorias • 60% Malignos
Existen 3 pares de glándulas mayores:
A. Glándulas parótidas: desemboca a través del 3er molar. A través del conducto de
Stenon
B. Glándulas submaxilares: desembocan en el piso de boca a través del conducto de
Wharton
C. Glándulas sublinguales: desembocan en el piso de boca a través del conducto de
Wharton
Además existen cientos de glándulas salivales menores distribuidas en la cavidad oral
Sialoadenitis
Inflamación de las glándulas salivales, cualquiera de las 3 glándulas, generalmente es unilateral
Sialolitasis
Es la formación de cálculos en los conductos saliva, más frecuente en la glándula carótida,
submanxilar*
Tumores benignos
Adenomas de origen glandular: glándulas salivales o accesorias. Tratamiento
quiurgico.
BLOQUE 3: FARINGE Página 88
Otorrinolaringología 2014/ UCB/EACG
Pseudotumores de glándulas salivales
Enfermedad de Mikulicz: aumento marcado de las glándulas lacrimales.
Sjogrem: patología que viene acompañada por aumento de las glándulas salivales
(submaxilar) es bilateral, a diferencia de una sialoadenitis. Clínica xerostomía,
xeroftalmia y aumento de las glándulas lacrimales. Siempre acompañado de problemas
articulares
Actinomicosis
Sarcoide de Boeck
Infiltración grasa
Parotiditis aguda o crónica
Absceso crónico
Quiste dermoide
Branquioma
Litiasis
Hipertrofia metabólica
PAROTIDITIS
Afección poli glandular
Etiología: Virus paramixovirus
Frecuente en Niños y adolescentes (2-15años)
Vacuna: SRP (tripleviral que se coloca el 1er año)
Transmisión VO
Clínica: 20- 30% asintomáticos. Puede presentar Cefalea, fiebre 38, MEG, dolor mandibular.
Otras glándulas que puede afectar: páncreas, testículos ovarios
Diagnóstico: aislar el virus, Rx cadena polimerasa RT-PCR
Tratamiento: sintomático, reposo adecuado
Evitar: aspirina para evitar el Sindrom Reye
Complicaciones
Meningitis
Pacreatitis
Orquitis
Ooforitis
Lesiones malignizables
Leucoplasia: son manchas blanquecinas que se pueden ubicar en cualquier parte de la cavidad
oral. Es adherente y no se puede remover.
Eritroplasia: presenta manchas de color rojizas
BLOQUE 3: FARINGE Página 89
Otorrinolaringología 2014/ UCB/EACG
*Toda lesión en la boca que no cicatrice y que no cure en más 15 días debe
sospecharse de un proceso tumoral
TU maligno: CA
Aumento de volumen unilateral de amigdala + adenopatía cervical = CA de amígdala
Fractura de cara
I: Horizontal y debajo de espina nasal
II: con inclusión de la nariz
III: con inclusión de la nariz y orbita
BLOQUE 3: FARINGE Página 90
Otorrinolaringología 2014/ UCB/EACG
BLOQUE 4: LARIGE Página 91
Otorrinolaringología 2014/ UCB/EACG
ANATOMIA DE LA LARINGE
La laringe para su estudio se divide en tres partes:
Supraglotis
Glotis
Subglotis
CARTÍLAGOS
Tiroides
Cricoides
Epiglotis
Aritenoides
Corniculado
Wrisberg
MUSCULOS
INTRINSECOS EXTRINSECOS
Interaritenoideo
Tiroaritenoideo SUPRAHIOIDEOS INFRAHIOIDEOS
Cricotiroideo
Cricoaritenoideo
porterior
Estilohioideo Esternohioideo
Geniohioideo Omohioideo
Milohioideo Esternotiroideo
Digástrico Tirohioideo
BLOQUE 4: LARIGE Página 92
Otorrinolaringología 2014/ UCB/EACG
INERVACIÓN
Vago:
Nervio laríngeo superior (si se secciona el paciente se queda con diplofonia)
Nervio laríngeo recurrente (si se secciona el paciente queda con disfonía)
Si se seccionan ambos el paciente se puede ahogar y asfixiar,
CUERDASVOCALES
Debajo de la epiglotis e encuentra la comisura anterior de las cuerdas vocales.
BLOQUE 4: LARIGE Página 93
Otorrinolaringología 2014/ UCB/EACG
FUNCION DE LA LARINGE
Protectora
Respiratoria
(Deglutoria)
Fonatoria
SEMIOLOGIA DE LA LARINGE
Anamnesis [disfonico, afónico]
Laringoscopia indirecta
Fibrolaringoscopia
Estroboscopia directa
Microlaringoscopia directa
Exámenes:
- TeleRX de perfil
- TAC
- RM
- RX contrastada
BLOQUE 4: LARIGE Página 94
Otorrinolaringología 2014/ UCB/EACG
SINDROME DE OBSTRUCCION LARINGEA
Conjunto de signos y síntomas por insuficiencia del pasaje de aire a través de la laringe
Puede ser agudo o crónico
CAUSAS
• Malformación congénita
• alteraciones en el RN
• Alergia, inf o ix
• Cuerpos extraños
• Tumor
• Traumatismos externos o internos
• Distonias laríngeas
• Parálisis recurrencial
• Manifestaciones laríngeas e enfermedad
reumatológicas
MALFORMACIONES CONGENITAS DE LARINGE
Estenosis laríngea
Atresia
Laringe hendida
Malformaciones cartílago cricoides
Angiomas
Quistes congénitos
CLINICA
• Disnea
• Tiraje
• Estridor
• Aleteo nasal
• Estasis venosa yugular
• Ciansis
• Hiperextension cefalica
Tratamiento
En base a la patología
BLOQUE 4: LARIGE Página 95
Otorrinolaringología 2014/ UCB/EACG
Traqueotomía
Indicaciones
Laríngeas: síndrome obstrucción laríngea
Extra laríngeas: permeabilizar vía aérea
Procedimiento
1. Paciente en decúbito dorsal con hiperextensión del cuello
2. Incisión horizontal en el 3er anillo traqueal
3. Apertura traqueal
Traqueotomía se puede hacer a 3 niveles: Supraistmica, Infraistmica y/o Transistmica (más
utilizada)
Cuidados del paciente traqueomizado: la permeabilidad de la cánula se consigue:
Humidificación
Aspiración
Limpieza de la cánula
Complicaciones
Inmediatas: Hemorragia, Enfisema Subcutaneo (más frecuente), Neumotórax, Fistula TE
Tardías: Hemorragias, Estenosis traqueal, Fistulas cutáneas
Cricotomía
Es un procedimiento de urgencia
Se realiza a nivel de la membrana cricotiroidea (entre cartílago cricoides y cartílago
tiroides)
No más de 48 horas por que se produce una estenosis subglotica o condritis del cricoides
Posterior a esto debe programarse una traqueotomia
BLOQUE 4: LARIGE Página 96
Otorrinolaringología 2014/ UCB/EACG
ESTRIDORES LARNGEOS CONGENITOS
RN: atresia de coanas
Neonato: parálisis recurrencial bilateral
Semanas: laringomalacia
Mes: estenosis subglotica, Angioma subglotico
TIPOS DE ESTRIDORES
PATOLOGIA PATOLOGIAS
INSPIRATORIOS
BIFASICOS
ESPIRATORIOS
PATOLOGIA GLOTICA O TRAQUEAL BAJA:
SUPRAGLOTICA: SUBGLOTICA: TU
Laringomalacia Paralisis bilateral Estenosis
recurrente
O CUADRO
Estenosis OBSTRUCTIVO
subglotica BAJO:
Sinequia Asma
Membranas
Laringomalacia
Causa más común de estridor en lactantes
Epiglotis acartuchado en forma de omega
Trastorno en la formación del cartílago
Hay 3 formas: leve, moderada y grave.
Generalmente hay que observarlos hasta que completn la maduración y mejora el tipo de
estridor
BLOQUE 4: LARIGE Página 97
Otorrinolaringología 2014/ UCB/EACG
TRAUMATISMOS LARINGOTRAQUEALES
Traumatismo externos cerrados
(FALLA MECANISMO DE PROTECCION)
Accidentes de tránsito: whiplash o latigo, cituro airbag
Golpes imprevistos
Estrangulación
Lesiones por cables
Suicidio
LESION DEL Traumatismo externos cerrados
CONTUCION: con esquimosis o sin esquimosis
HEMATOMAS
LUXACION
DESGARROS INTERNOS
SEPARACION DE TRAQUEA
FX
CLINICA DEL TRAUMATISMO EXTERNOS CERRADOS
En caso de:
- Hematomas no obstructivos o luxaciones: tendrá Disfonía
- Aplastamientos con Fx: tendrá Disnea, Estridor, Enfisema subcutáneo y mediastinico
BLOQUE 4: LARIGE Página 98
Otorrinolaringología 2014/ UCB/EACG
TRAUMATIMO INTERNO
CAUSAS
Intubación
Inhalación
Se realiza la intubación
Control de respiración en situaciones criticas
UCI
Problemas respiratorio: inconsciencia, paro respiratorio, falta de reflejo
Intubación prolongada es la causa más común de estenosis laríngeas
PROFILAXIS
El paciente o debe estar intubado más de 7 días
Luego de 7 días debe realizarse una traqueotomía
Cuando hay lesiones por intubación hay que intentar no lesionar más la mucosa y hacer una
cirugía colocando el tubo de Montgomery (6mese) que lo que hace es dilatar la zona estenosada
TRAUMA FONATORIO
TRAUMA FONATORIO AGUDO
Suelen ser pacientes que utilizan mal la vos y gritan
SINTOMAS: disfonía o afonía
En la LARINGOSCOPIA: se observa un eritema enrojecimiento hematoma de las cuerdas
vocales
TRATAMIENTO: reposo vocal y uso de corticoides
TRAUMA FONATORIO CRONICO
Provocado por la hiperactividad vocal permanente e inadecuada: suele ser sobretodo en
cantantes o vendedores.
ULCERA DE CONTACTO EN EL ARITENOIDES: es provocada por
Esfuerzos vocales reiterados y desmedidos
Subluxación del aritenoides
Paquidermia de contacto
La formación de nódulos puede causar la disfonía. Tto(foniatría, corticoide)
Estos pacientes se los debe enviarse a foniatría para que aprendan a ocupar la voz si en un lapso
de 6 meses no mejoran se le realiza una cirugía.
* Lesión granulomatosa en laringe se debe pensar e TBC
BLOQUE 4: LARIGE Página 99
Otorrinolaringología 2014/ UCB/EACG
Cancer de laringe
Cáncer escamoso es el más común.
Se puede presentar en
Supraglotis: odinofagia
Glotis: disfonía, es la ubicación más frecuente 50-60%
Subglotis: disnea
En los pacientes que presentan un cáncer transglotico (que ocupa los 3 pisos) presenta toda la
sintomatología.
Diagnóstico y tratamiento depende de la clasificación TNM
Microcirugía: cuanto el tumor se encuentra en T1 solo se reseca el tumor, este
procedimiento también se lo realiza en los nódulos o pólipos que no responden a la
foniatría
Cordectomía: solo se reseca una cuerda vocal que está afectada por el tumor o el cáncer
Laringectomia: en casos de que este en T3.
BLOQUE 4: LARIGE Página 100
También podría gustarte
- Lactante FebrilDocumento34 páginasLactante FebrilRocío RojasAún no hay calificaciones
- Vía de administración óticaDocumento59 páginasVía de administración óticaAdriana Maria Gomez Serna100% (1)
- Otitis Externa ResumenDocumento11 páginasOtitis Externa Resumennathaly galoraAún no hay calificaciones
- Oido Anato 1Documento58 páginasOido Anato 1Carlos Xavier Chavez VarasAún no hay calificaciones
- Apéndice #6Documento9 páginasApéndice #6Liyennis SierraAún no hay calificaciones
- Presentación El OidoDocumento15 páginasPresentación El OidoYuderli BritoAún no hay calificaciones
- OtorrinoDocumento32 páginasOtorrinoFRANCISCO ISAAC SALAZAR GUTIERREZAún no hay calificaciones
- Anatomia de OidoDocumento23 páginasAnatomia de OidoStephanyGamboaAún no hay calificaciones
- Espo PatologiaDocumento6 páginasEspo PatologiaManuel Antonio Cruz EspinozaAún no hay calificaciones
- Oido InternoDocumento4 páginasOido Internoluis aristizabalAún no hay calificaciones
- Práctica AudicionDocumento10 páginasPráctica Audicionalison.barreraAún no hay calificaciones
- Viii Par VestibulococlearDocumento14 páginasViii Par VestibulococlearSteven ForeroAún no hay calificaciones
- Otorrino 1Documento14 páginasOtorrino 1David AcostaAún no hay calificaciones
- Órgano de La Audicion 2018Documento48 páginasÓrgano de La Audicion 2018Daniel EstradaAún no hay calificaciones
- Anatomía y Fisiología de OídoDocumento20 páginasAnatomía y Fisiología de OídoAndrés CervantesAún no hay calificaciones
- Oído: estructura, funciones y efectos del ruidoDocumento9 páginasOído: estructura, funciones y efectos del ruidoMartha BautistaAún no hay calificaciones
- E4 Sistemas de InformaciónDocumento40 páginasE4 Sistemas de Informaciónkenia ricárdezAún no hay calificaciones
- Oto - 1Documento22 páginasOto - 1Ahtziri AhumadaAún no hay calificaciones
- Elsistemaauditivo 110208180701 Phpapp01Documento24 páginasElsistemaauditivo 110208180701 Phpapp01Nadia HoraneAún no hay calificaciones
- UF1 (III Parte) - Anatomía Del OI - CompressedDocumento104 páginasUF1 (III Parte) - Anatomía Del OI - CompressedRodrigo MedinaAún no hay calificaciones
- Deficit auditivo, habla y aprendizajeDocumento74 páginasDeficit auditivo, habla y aprendizajeAnge Katherin Borray SarmientoAún no hay calificaciones
- Cuerpo Humano IiDocumento50 páginasCuerpo Humano IiSalome Rut Herrera BarbaAún no hay calificaciones
- Presentación El OidoDocumento15 páginasPresentación El OidoYuderli BritoAún no hay calificaciones
- FISIOLOGÍA DEL SISTEMA AUDITIVODocumento41 páginasFISIOLOGÍA DEL SISTEMA AUDITIVOmaurilioAún no hay calificaciones
- Seminario SN Sistema auditivoDocumento38 páginasSeminario SN Sistema auditivoamaryhaveAún no hay calificaciones
- AudiologiaDocumento55 páginasAudiologiaEmmanuel MontoyaAún no hay calificaciones
- FisiologÃ-a Del Oã-Do Externo, Medio e Interno ARREGLADADocumento53 páginasFisiologÃ-a Del Oã-Do Externo, Medio e Interno ARREGLADACarlos nuñezAún no hay calificaciones
- NIVEL AUDITIVO Pandemia 8Documento13 páginasNIVEL AUDITIVO Pandemia 8Lari TroncosoAún no hay calificaciones
- Estudio Anatomico Del OidoDocumento33 páginasEstudio Anatomico Del OidoCrisotomo PerdomoAún no hay calificaciones
- Aparato AuditivoDocumento28 páginasAparato AuditivonikocjsAún no hay calificaciones
- Anatomía Del Ojo y OidoDocumento10 páginasAnatomía Del Ojo y OidoFlorent TobarAún no hay calificaciones
- Anatomia Oido Interno Nefi OchoaDocumento28 páginasAnatomia Oido Interno Nefi OchoanefimdAún no hay calificaciones
- Material 1Documento8 páginasMaterial 1catalina aguilar hoyosAún no hay calificaciones
- Diapositivas - AudiciónDocumento15 páginasDiapositivas - AudiciónAngie Lizeth Gutierrez AvilaAún no hay calificaciones
- Órganos de Los SentidosDocumento19 páginasÓrganos de Los SentidosPaola Pinilla TorresAún no hay calificaciones
- Anatomía Del OídoDocumento14 páginasAnatomía Del OídoLucy Valverde ReynosoAún no hay calificaciones
- Tema 4. Parte II. Neurobiologia de La AudicionDocumento49 páginasTema 4. Parte II. Neurobiologia de La AudicionRyuk SamAún no hay calificaciones
- Partes Digestivas y Resp Cabeza y CuelloDocumento45 páginasPartes Digestivas y Resp Cabeza y CuellosegundoparcialantomiallAún no hay calificaciones
- OIDODocumento29 páginasOIDOLorena PerezAún no hay calificaciones
- Laboratorio 6 de Fisiologia Pruebas AuditivasDocumento5 páginasLaboratorio 6 de Fisiologia Pruebas AuditivasAndres Lopez DiagoAún no hay calificaciones
- Otorrino Preimer Parcial PDFDocumento209 páginasOtorrino Preimer Parcial PDFLYLY HUMPIRE HUANACUNIAún no hay calificaciones
- Anatomía y Fisiología Del OidoDocumento5 páginasAnatomía y Fisiología Del OidoruymanAún no hay calificaciones
- Clase 12 AudicionDocumento25 páginasClase 12 AudicionRodrigo Abel Lobera AyavireAún no hay calificaciones
- Sentido AuditivoDocumento7 páginasSentido AuditivoLeyla YaipenAún no hay calificaciones
- El Oido InvestigaciónDocumento16 páginasEl Oido InvestigaciónDavid Cardenas UlloaAún no hay calificaciones
- Resumen 2 - OtorrinoDocumento5 páginasResumen 2 - OtorrinoDeyanna RíosAún no hay calificaciones
- SEMANA 09 - Anatómia CEPUNSDocumento9 páginasSEMANA 09 - Anatómia CEPUNSValeska Ariana Diaz MuñosAún no hay calificaciones
- HIPOACUSIASDocumento23 páginasHIPOACUSIASBayron HzAún no hay calificaciones
- 1 - Oído AnatomíaDocumento32 páginas1 - Oído AnatomíaLaura SosaAún no hay calificaciones
- OTOLOGÍADocumento39 páginasOTOLOGÍAalvaro PinoAún no hay calificaciones
- Sentido Del Oido: Anatomia IDocumento40 páginasSentido Del Oido: Anatomia IGiliard AlexandreAún no hay calificaciones
- OídoDocumento5 páginasOídoAriana MarieAún no hay calificaciones
- Audicion y EquilibrioDocumento15 páginasAudicion y EquilibrioArias Leyva LizetAún no hay calificaciones
- Resumen Audio PDFDocumento98 páginasResumen Audio PDFCarolina CelisAún no hay calificaciones
- Via de La AudiciónDocumento3 páginasVia de La AudiciónDorita Campos AnguloAún no hay calificaciones
- 1.1 Fisiologia de La AudiconDocumento55 páginas1.1 Fisiologia de La AudiconNetter LangeAún no hay calificaciones
- Resumen Clínica OtológicaDocumento20 páginasResumen Clínica OtológicaAngela ProxAún no hay calificaciones
- Trabajo Practico N4 de Vocal 2 Marcos Fernando MontoyaDocumento9 páginasTrabajo Practico N4 de Vocal 2 Marcos Fernando MontoyaFer MontoyaAún no hay calificaciones
- Anatomía y Fisiología Del OídoDocumento22 páginasAnatomía y Fisiología Del OídoMary Farias100% (1)
- Deterioro Del OidoDocumento19 páginasDeterioro Del OidoCarmen CaritoAún no hay calificaciones
- TESISDocumento67 páginasTESISAracelly Gonzales Condori50% (2)
- Conclusiones LizDocumento3 páginasConclusiones LizGabriel AraujoAún no hay calificaciones
- Tratamiento de Ortodoncia en Pacientes Periodontalmente ComprometidosDocumento44 páginasTratamiento de Ortodoncia en Pacientes Periodontalmente Comprometidosnadia Tovar GarciaAún no hay calificaciones
- Criterios Diagnóstico para MigrañaDocumento11 páginasCriterios Diagnóstico para MigrañaSmith_09Aún no hay calificaciones
- Atencion de 2 A Menores de 5 AñosDocumento49 páginasAtencion de 2 A Menores de 5 AñosJhoselin TorrezAún no hay calificaciones
- Clase EndocarditisDocumento30 páginasClase EndocarditisJoan Luis Benavides ValenzuelaAún no hay calificaciones
- Plan de Trabajo Remoto Med. Fisica y RehabilitaciónDocumento7 páginasPlan de Trabajo Remoto Med. Fisica y RehabilitaciónRosa RodriguezAún no hay calificaciones
- Babesia BovinaDocumento21 páginasBabesia BovinaricardovargasrinconAún no hay calificaciones
- Efecto Buffer de La Saliva-PatologíasDocumento6 páginasEfecto Buffer de La Saliva-PatologíasLeidy AvilaAún no hay calificaciones
- Educación para La SaludDocumento2 páginasEducación para La SaludElba Patricia CruzAún no hay calificaciones
- Unidad 3Documento26 páginasUnidad 3Milton JaroAún no hay calificaciones
- 3.1.3.profesiograma Estructuras en Concreto Mym SasDocumento9 páginas3.1.3.profesiograma Estructuras en Concreto Mym SasdianaAún no hay calificaciones
- Seguridad y Salud IndustrialDocumento19 páginasSeguridad y Salud IndustrialValentina de la EseAún no hay calificaciones
- Consulta externa-atención médica primariaDocumento8 páginasConsulta externa-atención médica primariaCamila Villca GonzalesAún no hay calificaciones
- Anomalía de ChediakDocumento3 páginasAnomalía de ChediakDiana MarcelaAún no hay calificaciones
- 01 Academiadevidasaludable Actividad1Documento6 páginas01 Academiadevidasaludable Actividad1Angelina Ramírez LozadaAún no hay calificaciones
- Listas de Chequeo Seguridad Del PacienteDocumento1 páginaListas de Chequeo Seguridad Del Pacientebyron rualesAún no hay calificaciones
- Atención Integral de Salud A La Mujer y Al NiñoDocumento17 páginasAtención Integral de Salud A La Mujer y Al NiñoJaime JoaquinAún no hay calificaciones
- Informe de Kits Obstetrico Noviembre 2023-SignedDocumento8 páginasInforme de Kits Obstetrico Noviembre 2023-SignedUNIDAD OPERATIVA CASCALESAún no hay calificaciones
- Historia Clinica JESUS RUIZDocumento20 páginasHistoria Clinica JESUS RUIZJesus Alfonso Ruiz RomeroAún no hay calificaciones
- Descripción Curso Anato-PatoDocumento22 páginasDescripción Curso Anato-PatoMel MurAún no hay calificaciones
- Distocia de Partes Blandas DR Bellido SeminarioDocumento7 páginasDistocia de Partes Blandas DR Bellido SeminarioPablo Paricahua0% (1)
- Matriz de Jerarquizacion de Riesgos+Documento1 páginaMatriz de Jerarquizacion de Riesgos+carlosAún no hay calificaciones
- Unidad 1 Tarea 1Documento3 páginasUnidad 1 Tarea 1Kristel JaileneeAún no hay calificaciones
- Diagnosis and Management of Dementia - Review 2019.en - EsDocumento11 páginasDiagnosis and Management of Dementia - Review 2019.en - EsValeria FloresAún no hay calificaciones
- Folleto de LACTANCIA MATERNA PDFDocumento2 páginasFolleto de LACTANCIA MATERNA PDFMAGDA YINETH ALAPEAún no hay calificaciones
- Trabajo VIH SidaDocumento25 páginasTrabajo VIH SidaAmalia AlbuquerqueAún no hay calificaciones
- Plantilla Hoja Diaria Estudiantes Medicina UmsnhDocumento2 páginasPlantilla Hoja Diaria Estudiantes Medicina Umsnhkasandra guerreroAún no hay calificaciones
- Lista de TFC Enfermeria2013Documento4 páginasLista de TFC Enfermeria2013Luis PrietoAún no hay calificaciones