0% encontró este documento útil (0 votos)
228 vistas5 páginasEscala Birads
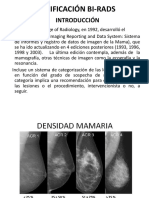
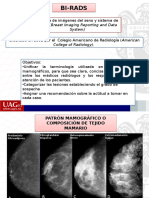
Este documento resume los resultados de un análisis de la escala BI-RADS y su valor predictivo en mamografías de rutina clínica. Los autores analizaron muestras de pacientes examinados en 2013 utilizando la escala BI-RADS e índices de calidad diagnóstica como sensibilidad y especificidad. Dividieron los casos en 3 niveles de acuerdo al rango BI-RADS y compararon los resultados con biopsias. Encontraron que el Nivel 1 (BI-RADS 4C-5) tuvo la mejor combinación de sensibilidad y
Cargado por
Walter MartinezDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
228 vistas5 páginasEscala Birads
Este documento resume los resultados de un análisis de la escala BI-RADS y su valor predictivo en mamografías de rutina clínica. Los autores analizaron muestras de pacientes examinados en 2013 utilizando la escala BI-RADS e índices de calidad diagnóstica como sensibilidad y especificidad. Dividieron los casos en 3 niveles de acuerdo al rango BI-RADS y compararon los resultados con biopsias. Encontraron que el Nivel 1 (BI-RADS 4C-5) tuvo la mejor combinación de sensibilidad y
Cargado por
Walter MartinezDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd