Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Síntomas
Cargado por
Milagros Fernández0 calificaciones0% encontró este documento útil (0 votos)
10 vistas12 páginasTítulo original
Untitled
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
10 vistas12 páginasSíntomas
Cargado por
Milagros FernándezCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 12
Eritroblastosis Fetal
Es una anemia hemolítica en el feto (o el neonato, como eritroblastosis neonatal)
causada por la transmisión transplacentaria de anticuerpos maternos contra los
eritrocitos fetales.
El trastorno en general se produce por la incompatibilidad entre la sangre materna y la
fetal, a menudo por antígenos Rho (D). El diagnostico comienza con el cribado prenatal
de antígenos y anticuerpos maternos y puede requerir un cribado paterno, la evaluación
sería de títulos de anticuerpos maternos y estudios fetales. El tratamiento puede implicar
una transfusión fetal intrauterina o una exanguinotransfusión neonatal.
La eritoblastosis fetal resulta de una incompatibilidad Rho (D), que puede aparecer
cuando una mujer con sangre Rh negativa está embarazada de un hombre Rh positivo y
concibe un feto con sangre Rh positiva, lo que a veces produce hemólisis.
Síntomas:
Antes de que nazca el bebé puede ocurrir: ritmo cardiaco acelerado, órganos de tamaño
mayor al normal, como el corazón, el hígado o el bazo, inflamación del cuerpo del bebé.
Después de que nazca él bebe: palidez debido a la anemia, ictericia, pequeños puntos de
color rojo o café, inflamación del cuerpo del bebé y dificultad para respirar.
Como se diagnostica la eritroblastosis fetal:
Los médicos necesitaran saber si ha estado embarazada antes, si ha tenido algún aborto
planeado o espontáneo, o alguna transfusión de sangre. Usted o su bebé podrían
necesitar cualquiera de los siguientes exámenes: los análisis de sangre, amniocentesis,
ultrasonido.
Tratamiento: antes de que nazca el bebé se puede hacer transfusiones de sangre, que
pueden administrarse al bebé a través del cordón umbilical.
El parto prematuro significa que el bebé podría necesitar nacer antes de lo esperado.
Luego de que nazca el bebé se realiza fototerapia, se usa una luz para cambiar la
bilirrubina a un tipo que el cuerpo del recién nacido pueda eliminar. Se colocaran una o
más luces encima del bebé. Se lo acostara boca arriba para que absorba la mayor
cantidad posible de luz.
Inmunoglobulina, es un medicamento que ayuda a que sus anticuerpos no dañen los
glóbulos rojos del bebé. Es posible que con este tratamiento se evite la necesidad de
hacer una exanguinotransfusión
La eritroblastosis fetal es una afección que hace que los glóbulos rojos de su bebe por
nacer se descompongan. Esto podría provocar anemia grave (baja cantidad de glóbulos
rojos). Cuando el bebé tiene anemia, los glóbulos rojos no llevan suficiente oxígeno a su
cuerpo.
Enfermedad de Graves
Es un trastorno del sistema inmunitario que da lugar a la sobreproducción de hormonas
tiroideas (hipertiroidismo). Si ben una serie de trastornos puede dar lugar al
hipertiroidismo, la enfermedad de Graves es una causa frecuente.
Las hormonas tiroideas afectan muchos sistemas orgánicos, por lo que los signos y
síntomas de la enfermedad de Graves pueden ser muy variados.
Algunos de los síntomas de esta enfermedad son:
Ansiedad e irritabilidad, temblor leve en las manos o los dedos, sensibilidad al calor y
aumento en la sudoración, piel caliente y húmeda, pérdida de peso, dilatación de la
glándula tiroides, cambio en los ciclos menstruales(en caso de mujeres), defecaciones
frecuentes, piel gruesa y roja, latidos del corazón irregulares o acelerados.
Para diagnosticar la enfermedad de Graves el médico puede realizar una exploración
física para verificar los signos y síntomas de la afección. Puede ordenar pruebas,
incluidas: análisis de sangre, captación de yodo radioactivo, ecografía y prueba por
imágenes.
Tratamiento: los objetivos del tratamiento de la enfermedad de Graves son detener la
producción de hormonas tiroideas y bloquear el efecto de las hormonas en el organismo.
Entre estos tratamientos se incluye:
Terapia con yodo radioactivo (consiste en tomar yodo radioactivo por vía oral, como la
tiroides necesita yodo para producir hormonas, capta el yodo radiactivo hacia el interior
de las células tiroideas y con el tiempo, la radiación destruye las células tiroideas
hiperactivas)
Medicamento antitiroideo (afectan al uso de yodo por parte de la tiroides para producir
hormonas. Cuando el medicamento se utiliza solo sin otros tratamientos, puede
producirse una recaída del hipertiroidismo en un momento posterior.
Betabloqueadores (no inhiben la producción de hormonas tiroideas, pero si bloquean el
efecto de las hormonas en el organismo. Pueden aliviar relativamente rápido los latidos
del corazón irregulares, los temblores, la ansiedad o la irritabilidad, la intolerancia al
calor, la sudoración, la diarrea y la debilidad muscular.
Si bien no son patologías asociadas pero las complicaciones de la enfermedad de Graves
puede provocar problemas durante el embarazo (aborto espontáneo, parto prematuro,
disfunción tiroidea fetal, crecimiento fetal deficiente) también puede provocar trastornos
cardiacos (cambios en la estructura y función de los músculos del corazón, incapacidad
del corazón para bombear suficiente sangre al cuerpo), crisis tiroideas y huesos frágiles
(osteoporosis).
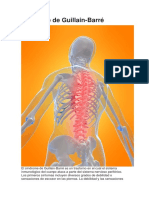
Síndrome de Guillain-Barré
El síndrome de Guillain-Barré es un trastorno poco frecuente en el cual el sistema
inmunitario del organismo ataca los nervios. Los primeros síntomas suelen ser debilidad
y hormigueo en las extremidades.
Estas sensaciones pueden propagarse rápidamente y, con el tiempo, paralizar todo el
cuerpo. La forma más grave del síndrome de Guillain-Barré se considera una
emergencia médica. La mayoría de las personas con esta afección deben ser
hospitalizadas para recibir tratamiento.
El síndrome de Guillain-Barré suele empezar con un hormigueo y debilidad que
comienza en los pies y las piernas, y luego se difunde a la parte superior del cuerpo y
los brazos. En aproximadamente 10 % de las personas con el trastorno, los síntomas
comienzan en los brazos o en la cara. A medida que el síndrome de Guillain-Barré
avanza, la debilidad muscular puede evolucionar a una parálisis.
Los signos y los síntomas del síndrome de Guillain-Barré pueden incluir:
Sensaciones de hormigueo en los dedos de las manos, los pies, los tobillos o las
muñecas
Debilidad en las piernas que se extiende a la parte superior del cuerpo
Marcha inestable o incapacidad para caminar o subir escaleras
Dificultad con los movimientos faciales, incluido hablar, masticar o tragar
Visión doble o incapacidad para mover los ojos
Dolor fuerte, que puede ser un dolor sordo, lancinante o como un calambre, y que puede
empeorar en la noche
Dificultad para controlar la vejiga o la función intestinal
Frecuencia cardíaca acelerada
Presión arterial alta o baja
Dificultad para respirar
Las personas con el síndrome de Guillain-Barré generalmente experimentan su
debilidad más significativa en un plazo de dos semanas después de que comienzan los
síntomas.
El síndrome de Guillain-Barré puede ser difícil de diagnosticar en las primeras etapas.
Sus signos y síntomas son similares a los de otros trastornos neurológicos y pueden
variar de persona a persona.
Es probable que tu médico comience con los antecedentes médicos y una exploración
física completa.
El médico puede recomendar lo siguiente:
Punción lumbar. Se extrae una pequeña cantidad de líquido del canal espinal en la
espalda lumbar. Ese líquido se analiza para detectar un tipo de cambio que con
frecuencia ocurre en las personas que tienen síndrome de Guillain-Barré.
Electromiografía. Los electrodos de aguja delgada se insertan en los músculos que el
médico desea analizar. Los electrodos miden la actividad nerviosa en los músculos.
Estudios de conducción nerviosa. Los electrodos se adhieren a la piel por encima de los
nervios. Se pasa un pequeño choque a través del nervio para medir la velocidad de las
señales nerviosas.
El síndrome de Guillain-Barré no tiene cura. Pero dos tipos de tratamientos pueden
acelerar la recuperación y reducir la gravedad de la enfermedad:
Intercambio de plasma (plasmaféresis). La porción líquida de parte de la sangre
(plasma) se extrae y se separa de las células sanguíneas. Luego, las células sanguíneas
se vuelven a colocar en el cuerpo, el cual produce más plasma para compensar lo que se
extrajo. La plasmaféresis puede funcionar liberando al plasma de ciertos anticuerpos
que contribuyen al ataque del sistema inmunitario a los nervios periféricos.
Terapia de inmunoglobulina. La inmunoglobulina que contiene anticuerpos sanos de
donantes de sangre se administra a través de una vena (por vía endovenosa). Las dosis
altas de inmunoglobulina pueden bloquear los anticuerpos perjudiciales que podrían
contribuir al síndrome de Guillain-Barré.
Estos tratamientos son igualmente eficaces. Combinarlos o administrar un tratamiento
tras otro no es más eficaz que usar cualquiera de los dos métodos por separado.
También es probable que te administren medicamentos para lo siguiente:
Aliviar el dolor, que puede ser intenso
Prevenir los coágulos sanguíneos, que se pueden desarrollar mientras estás inmóvil
Artritis Reumatoide
Es una forma de artritis que causa dolor, inflamación, rigidez y pérdida de la función de
las articulaciones. Puede afectar cualquier articulación, pero es común en las muñecas y
los dedos. Más mujeres que hombres padecen artritis reumatoide.
Suele comenzar en la edad mediana y es más común entre los adultos mayores, se puede
padecer la enfermedad por un corto periodo o los síntomas pueden aparecer y
desaparecer, la forma severa puede durar toda la vida.
La artritis reumatoide puede afectar otras partes del cuerpo además de las articulaciones,
como los ojos, la boca y los pulmones. Está es una enfermedad autoinmune lo que
significa que la artritis es el resultado de un ataque de su sistema inmunitario a sus
propios tejidos.
Los síntomas de la artritis reumatoide pueden incluir los siguientes:
Articulaciones sensibles, calientes e hinchadas
Rigidez articular que generalmente empeora por las mañanas y después de la
inactividad.
Cansancio, fiebre y pérdida del apetito.
En sus inicios, la artritis reumatoide tiende a afectar primero las articulaciones más
pequeñas, especialmente las que unen los dedos de las manos con las manos y os dedos
de los pies con los pies.
A medida que avanza la enfermedad, los síntomas suelen extenderse a las muñecas, las
rodillas, los tobillos, los codos, la cadera y los hombros. En algunos de los casos, los
síntomas se producen en las mismas articulaciones en ambos lados del cuerpo.
La artritis reumatoide puede ser difícil de diagnosticar en las etapas tempranas, debido a
que los signos y síntomas tempranos son similares a los de muchas otras enfermedades.
No hay un análisis de sangre o hallazgo físico para confirmar el diagnóstico.
Durante la exploración física, el médico revisara las articulaciones para detectar
hinchazón, enrojecimiento y temperatura. El médico también puede evaluar tus reflejos
y fuerza muscular. También sirven los análisis de sangre y pruebas de diagnóstico por
imágenes.
Tratamiento: la artritis reumatoide no tiene cura. Pero los estudios clínicos indican que
la remisión de los síntomas es más probable cuando el tratamiento comienza temprano
con medicamentos conocidos como medicamentos antirreumáticos modificadores de la
enfermedad.
Medicamentos: el tipo de medicamento dependerá de la gravedad de los síntomas y del
tiempo que se haya tenido artritis reumatoide. (Medicamento antiinflamatorio no
esteroideos, esteroides, medicamentos antirreumáticos modificadores de la enfermedad
convencional, agente biológica y medicamentos antirreumáticos modificadores de la
enfermedad sintética y con diana específica.
La artritis reumatoide aumenta el riesgo de desarrollar osteoporosis, nódulos
reumatoides, sequedad en los ojos y la boca, infecciones, composición anormal del
cuerpo, síndrome del túnel carpiano, problemas cardíacos y enfermedad pulmonar.
Fibromialgia
Es una afección en el cual una persona tiene dolor prolongado que se propaga por todo
el cuerpo. El dolor casi siempre está relacionado con fatiga, problemas de sueño,
dificultad de concentración, dolores de cabeza, depresión y ansiedad. Las personas con
fibromialgia también pueden tener sensibilidad en las articulaciones, los músculos, los
tendones y otros tejidos blandos.
Según investigadores, la fibromialgia se debe a un problema con la manera en la que el
sistema nervioso central procesa el dolor.
Los síntomas comunes de la fibromialgia incluyen: dolor y rigidez en todo el cuerpo,
fatiga y cansancio, problemas con el pensamiento, memoria y concentración, depresión
y ansiedad, dolores de cabeza. Síndrome del intestino irritable, adormecimiento u
hormigueo en manos y pies, dolor en el rostro o mandíbula y problemas para dormir.
La fibromialgia puede ser difícil de diagnosticar, en algunas ocasiones se necesita ver a
varios profesionales de la salud para obtener un diagnóstico. Una causa de esto es que
no existe una prueba específica para ella, y sus principales síntomas, como el dolor y la
fatiga, son comunes en muchas otras afecciones. Se debe descartar otras causas de los
síntomas antes de hacer un diagnóstico de fibromialgia. A esto se le llama diagnóstico
diferencial.
Para hacer un diagnóstico se puede utilizar:
La historia clínica, examen físico, radiografías o análisis de sangre.
Tratamiento
No todos los profesionales de la salud conocen en detalle la fibromialgia y su
tratamiento. Se debe ver a un doctor o equipos médicos especialistas en el tratamiento
de fibromialgia.
Se trata con una combinación de terapias, las que pueden incluir medicamentos,
cambios de estilos de vida, terapia conversacional y tratamientos complementarios.
En la exploración física, el médico identifica dolor a la presión en unos puntos
determinados del cuerpo, cuando los puntos dolorosos son más de 11 de los 18
señalados en una persona con dolor generalizado, se puede hacer el diagnóstico de
fibromialgia.
Otra alteración es la mayor facilidad para el enrojecimiento de la piel al presionar con la
mano en cualquier lugar del cuerpo.
En general, los tratamientos para la fibromialgia consisten en medicamentos y
estrategias de cuidado personal. Se hace hincapié en minimizar los síntomas y en
mejorar el estado de salud general. No hay un solo tratamiento que funcione para todos
los síntomas, pero intentar varias estrategias terapéuticas puede tener un efecto
acumulativo.
Los medicamentos pueden ayudar a reducir el dolor de la fibromialgia. Los
medicamentos utilizados en el tratamiento de la fibromialgia suelen ser los
antidepresivos, como la amitriptilina o duloxetina; relajantes musculares como la
ciclobenzaprina; y neuromoduladores, como la gabapentina, los cuales deberán ser
prescritos por el médico.
Los antidepresivos son indicados para el tratamiento de la fibromialgia, pues actúan
directamente en el cerebro regulando sustancias importantes para su funcionamiento,
como la serotonina, noradrenalina y dopamina, mejorando así el dolor, la fatiga y el
sueño, además de aumentar el estado de ánimo.
El relajante muscular se usa en la fibromialgia para disminuir la rigidez de los
músculos, los cuales se endurecen y causan dolor en todo el cuerpo, además de mejorar
el sueño. En este caso, la ciclobenzaprina es el relajante muscular indicado por el
médico y las dosis recomendadas son de 1 a 4 mg por la noche y la duración del
tratamiento debe ser de 2 a 3 semanas.
Los antiparkinsonianos, que son fármacos para el tratamiento del Parkinson, como
pramipexol, también están indicados para reducir el dolor de la fibromialgia y mejorar
el sueño. La dosis inicial recomendada es de 0,375 mg al día, pudiendo aumentarse
gradualmente hasta un máximo de 1,50 mg al día.
Se recomiendan analgésicos simples como paracetamol y opioides como el tramadol
para mejorar el dolor de la fibromialgia. Estos analgésicos se pueden tomar solos o se
pueden combinar para un mejor alivio del dolor, ya que actúan en diferentes etapas
involucradas en el dolor. Las dosis de estos medicamentos deben ser orientadas por el
médico y el tramadol solo se vende con la presentación de una receta médica.
Los neuromoduladores actúan directamente en el sistema nervioso, regulando las vías
responsables por el dolor, disminuyendo eficazmente el dolor causado por la
fibromialgia
Trastornos psiquiátricos y fibromialgia
Depresión y ansiedad son patologías de alta prevalencia en la actualidad a las cuales se
asocia una elevada predisposición en presencia de fibromialgia.
Normalmente, los tratamientos para la fibromialgia están enfocados a aliviar el dolor,
mejorar la calidad del sueño y la capacidad física pero lamentablemente no siempre se
tiene en cuenta encontrar el bienestar psicológico del paciente.
La ansiedad es una respuesta ante determinadas situaciones del día a día que se
manifiesta como una sensación de malestar e inquietud y suele acompañarse de un
estado de ánimo negativo que nos dificulta enfrentarnos a los contratiempos cotidianos,
está sensación de malestar se acentúa ante la presencia de los síntomas de la
fibromialgia.
Fibromialgia y depresión
Los pacientes con fibromialgia que desarrollan depresión suelen presentar
sintomatología a distintos niveles, es normal que se sienta más triste e incluso
desesperada tanto para enfrentarse al día a día como para la visión de futuro.
También se pueden experimentar síntomas a nivel físico como la astenia, alteraciones
digestivas, pérdida de deseo sexual, pérdida de equilibrio.
Fibromialgia y ansiedad
La ansiedad en pacientes que sufren fibromialgia puede presentarse como una ansiedad
generalizada o como ataques de pánico. Estas crisis pueden presentarse de forma
espontánea o abrupta y tienen una duración indeterminada.
Las afecciones digestivas agravan el cuadro clínico del paciente que sufre fibromialgia
complicando todavía más su calidad de vida. Entre las enfermedades más comunes de
estos pacientes encontramos:
La dispepsia funcional
Estreñimiento
Síndrome del intestino irritable
Reflujo gastroesofágico
Litiasis vesicular
Fibromialgia y problemas oculares
La fibromialgia afecta el sistema nervioso del paciente, y por este motivo pueden
padecer problemas relacionados con la vista.
La fibromialgia a veces coexiste con otras afecciones, como: síndrome de colon
irritable, síndrome de fatiga crónica, migraña y otros tipos de dolores de cabeza, cistitis
intersticial o síndrome de vejiga dolorosa, trastornos de la articulación
temporomandibular, ansiedad y depresión.
Esclerodermia
También conocida como esclerosis sistémica, es un grupo de enfermedades raras que
implican endurecimiento y tirantez de la piel. También puede causar problemas en los
vasos sanguíneos, los órganos internos y el tracto digestivo.
Suele categorizarse como limitada o difusa, lo que hace referencia al grado de
afectación de la piel. Ambos tipos pueden incluir cualquiera de los otros problemas
vasculares o en los órganos. La esclerodermia localizada, también conocida como
morfea, solo afecta la piel.
A grandes rasgos, se identifican varios tipos de esclerodermia:
Esclerodermia localizada: afecta solo la piel, aunque se puede extender a huesos,
articulaciones y músculos.
Esclerodermia sistémica: la enfermedad afecta a órganos internos y, según la extensión
menor o mayor de la piel afectada, suele distinguirse entre: esclerodermia sistémica
limitada (menor afectación) y esclerodermia sistémica difusa (mayor afectación)
Esclerodermia sin esclerodermia: la enfermedad recibe este nombre porque no hay
afectación cutánea, aunque si de órganos internos.
Los síntomas de la esclerodermia varían en función de cada paciente, pero hay
manifestaciones generales comunes como:
Cansancio o falta de energía
Artralgias (dolor de articulaciones) con o sin inflamación
Mialgias (dolores musculares) con o sin pérdida de fuerza
Hinchazón de manos
Pérdida de peso
Otros síntomas que pueden aparecer son: manifestaciones cutáneas (endurecimiento de
la piel, cambios en la pigmentación, depósitos de calcio, arañas vasculares), fenómeno
de Raynaud (cambio de coloración de los dedos de manos y pies debidos al frío o al
estrés.
El diagnostico se realiza en aquellos pacientes con un cuadro de dolor osteomuscular
generalizado, de varios meses de evolución en los que se han excluido otras posibles
causas del mismo.
No existe ningún tratamiento que frene la esclerodermia pero sí que alivie los síntomas.
Diversos tratamientos que frenan la progresión de otras enfermedades del tejido
conectivo muestran aquí una eficacia muy limitada, como los corticoides, que si bien
pueden mejorar los síntomas de rigidez, se asocian a una mayor frecuencia de crisis
renales esclerodérmicas por lo que no se recomienda su uso salvo circunstancias muy
concretas. Se puede intentar utilizar tratamientos con medicinas inmunosupresoras
(ciclofosfamida y otras) cuando haya mucha actividad inflamatoria, generalmente al
comienzo de la enfermedad, y con medicinas que enlentezcan la progresión de la
fibrosis (d-penicilamina).
Para el reflujo gastroesofágico deben usarse medidas higiénico-dietéticas y tratamiento
con medicinas que reduzcan la producción de ácido en el estómago (por ejemplo
omeprazol).
Si se desarrolla hipertensión pulmonar hay indicación de anticoagulación y de
utilización de un medicamento llamado bosentán, siendo necesarios los diuréticos en
muchas ocasiones.
Afectación de órganos internos como:
Pulmones: muy habitual, ya sea en forma de fibrosis pulmonar o hipertensión arterial.
Aparato digestivo: desde problemas de deglución, reflujo, ardor o estreñimiento hasta
diarrea, incontinencia urinaria o pérdida de peso.
Corazón: puede provocar taquicardias o arritmias, entre otras alteraciones cardíacas.
Riñones: suele causar hipertensión arterial y es una de las afectaciones más graves.
Infecciones frecuentes: dadas por la alteración del sistema inmune (neumonías,
gastroenteritis, cistitis…).
Síntomas psiquiátricos: problemas para conciliar el sueño, depresión y trastornos de
ansiedad.
Esclerosis Múltiple
La esclerosis múltiple es una enfermedad del cerebro y la médula espinal (sistema
nervioso central) que puede provocar discapacidad.
Con la esclerosis múltiple, el sistema inmunitario ataca la vaina protectora (mielina) que
recubre las fibras nerviosas y causa problemas de comunicación entre el cerebro y el
resto del cuerpo. Con el tiempo, la enfermedad puede causar el deterioro o daño
permanente de los nervios.
Los síntomas más frecuentes incluyen:
Cansancio y debilidad excesiva.
Falta de equilibrio y coordinación: Vértigos, mareos, inestabilidad en las extremidades
que pueden dificultar la marcha.
Dificultades para hablar y comer: Cambios en el ritmo del lenguaje, arrastrar las
palabras o hablar de forma lenta y difícil de entender. Problemas para masticar y tragar.
Alteraciones de la vista: Visión borrosa, visión doble, movimientos oculares rápidos e
involuntarios. La pérdida de visión total no es muy frecuente.
Temblores y rigidez.
Problemas de vejiga e intestinales: Necesidad de orinar frecuentemente y con urgencia,
estreñimiento. A veces, incontinencia con escape de heces y orina.
Alteraciones de la sensibilidad: Hormigueo, sensación de quemazón, dolor muscular,
sensibilidad al calor. El aumento de la temperatura (fiebre, baños calientes o la
exposición al sol) provoca un empeoramiento de los síntomas.
Alteraciones en la sexualidad: impotencia, disminución de la excitación, pérdida de la
sensación placentera.
Dificultad para pensar y memorizar: Problemas de memoria a corto plazo, falta de
concentración, falta de la capacidad de comprender y dificultad para resolver
problemas.
No hay pruebas específicas para la esclerosis múltiple. En su lugar, el diagnóstico de
esclerosis múltiple se basa en descartar otras enfermedades que pueden producir signos
y síntomas similares, lo que se denomina "diagnóstico diferencial".
Es probable que el médico comience con una revisión exhaustiva de los antecedentes
médicos y un examen físico.
El médico puede recomendar lo siguiente:
Análisis de sangre, para ayudar a descartar otras enfermedades con síntomas similares a
los de la esclerosis múltiple. En la actualidad, se están desarrollando pruebas para
buscar biomarcadores específicos asociados con la esclerosis múltiple, que pueden
ayudar a diagnosticar la enfermedad.
Punción lumbar, en la que se extrae una pequeña muestra de líquido cefalorraquídeo del
canal espinal para su análisis en el laboratorio. Esta muestra puede indicar anomalías en
los anticuerpos que están asociadas con la esclerosis múltiple. La punción lumbar
también ayuda a descartar infecciones y otras enfermedades con síntomas parecidos a
los de la esclerosis múltiple.
Resonancia magnética, que puede revelar zonas de esclerosis múltiple (lesiones) en el
cerebro y la médula espinal. Es posible que recibas una inyección intravenosa con un
material de contraste para resaltar las lesiones que indican que tu enfermedad está en
una fase activa.
Pruebas de potenciales provocados, que registran las señales eléctricas producidas por el
sistema nervioso en respuesta a determinados estímulos. Una prueba de potencial
evocado puede utilizar estímulos visuales o eléctricos. En estas pruebas, se observa un
patrón visual en movimiento, o se aplican impulsos eléctricos cortos a los nervios de las
piernas o los brazos. Los electrodos miden la rapidez con la que se transmite la
información por las vías nerviosas.
En la mayoría de los casos de personas con esclerosis múltiple recurrente-remitente, el
diagnóstico es bastante simple y se basa en un patrón de síntomas consistente con la
enfermedad y confirmado mediante diagnóstico por imágenes del cerebro, como las
resonancias magnéticas.
En personas con síntomas inusuales o una enfermedad progresiva, puede ser más difícil
diagnosticar la esclerosis múltiple. En estos casos, tal vez sea necesario realizar más
pruebas con análisis de líquido cefalorraquídeo, potenciales provocados e imágenes
adicionales.
En este momento no existe un tratamiento que sea capaz de curar la esclerosis múltiple,
por lo que los objetivos son frenar el progreso de la misma y aliviar los síntomas y sus
complicaciones, para lo cual a día de hoy se cuenta con diversos fármacos que pueden
modificar favorablemente el curso de la enfermedad, lo que ha permitido que un gran
número de pacientes lleve conviviendo casi dos décadas con la esclerosis sin presentar
discapacidad importante.
Para los brotes leves se administrarán corticoides por vía oral, y para los brotes con
intensidad suficiente como para alterar las actividades de la vida diaria del paciente, se
administrarán corticoides por vía intravenosa durante 3-7 días. Hay que destacar que
estas medidas solo son eficaces para los síntomas del brote agudo, pero que no
disminuyen el número de brotes.
Los fármacos existentes para la esclerosis múltiple son los siguientes:
Acetato de glatiramer: se administra de forma subcutánea diariamente y se logra
disminuir en un 30% el número de brotes. Destacan las reacciones locales a la inyección
como efectos secundarios.
Interferón beta (1ª y 1b): también logra disminuir en un 30% el número de brotes en los
pacientes con forma recurrente-remitente. Se puede administrar de forma intravenosa,
subcutánea o intramuscular, y sus efectos secundarios más frecuentes son los cutáneos,
y un cuadro parecido al de la gripe, en relación con la inyección. También hay que
vigilar los niveles de enzimas hepáticas para controlar un posible daño hepático.
Ocrelizumab: este fármaco (Ocrevus) es la única terapia modificadora de la enfermedad
aprobada por la UE y la FDA para tratar esclerosis múltiple recurrente y remitente y
formas primarias progresivas de la enfermedad. Se trata de un anticuerpo de
inmunoglobulina humanizado que se administra por infusión intravenosa, y que ha
demostrado su eficacia en ensayos clínicos para disminuir la tasa de recaídas de la
esclerosis recurrente y frenar el progreso de la discapacidad en ambas formas de la
enfermedad. Entre sus posibles efectos colaterales estarían la irritación en la zona de la
inyección, hipotensión arterial o fiebre y náuseas. También podría incrementar el riesgo
de sufrir cáncer de mama, entre otros.
Azatioprina: reduce el número de brotes, pero es necesario su empleo durante dos años
o más. Se administra por vía oral.
Las personas con esclerosis múltiple también pueden tener:
Rigidez muscular o espasmos
Parálisis, por lo general en las piernas
Problemas de vejiga, intestino y funcionamiento sexual
Cambios mentales, como olvido o cambios de humor
Depresión
Epilepsia
También podría gustarte
- Examen Fisico de La Cavidad OralDocumento23 páginasExamen Fisico de La Cavidad OralElizabeth Lopez Cruz100% (2)
- Caso Clinico ErisipelaDocumento5 páginasCaso Clinico ErisipelaIrvins MenéndezAún no hay calificaciones
- Pacientes Tiroides Enfermedades Graves Basedow Maria Teresa RosomandoDocumento6 páginasPacientes Tiroides Enfermedades Graves Basedow Maria Teresa RosomandoNovaly HernandezAún no hay calificaciones
- Síndrome de GBDocumento7 páginasSíndrome de GBBia BechiatoAún no hay calificaciones
- Sindrome de Guillain Barre Grupo 1Documento8 páginasSindrome de Guillain Barre Grupo 1Cleidy Saavedra FloresAún no hay calificaciones
- Guia de DiscapacidadesDocumento19 páginasGuia de DiscapacidadesJaz SernaAún no hay calificaciones
- Sindrome de GuillanDocumento5 páginasSindrome de GuillanLeandro DiazAún no hay calificaciones
- Síndrome de Guillain-BarréDocumento12 páginasSíndrome de Guillain-BarréEdson RodriguesAún no hay calificaciones
- Emergencias Neurologicas Modulo 6Documento12 páginasEmergencias Neurologicas Modulo 6Reni RodriguezAún no hay calificaciones
- Síndrome Guillain-BarréDocumento21 páginasSíndrome Guillain-BarréOscar Duque SuarezAún no hay calificaciones
- Enfermedad de GravesDocumento4 páginasEnfermedad de GravesAnónimoAún no hay calificaciones
- Sindrome Guillain BarreDocumento21 páginasSindrome Guillain BarreyeudielAún no hay calificaciones
- Manejo Del Paciente Con Síndrome de Guillain - BarréDocumento21 páginasManejo Del Paciente Con Síndrome de Guillain - BarréMarilyn LopezAún no hay calificaciones
- Síndrome de Guillain-Barré: causas, síntomas y tratamientoDocumento13 páginasSíndrome de Guillain-Barré: causas, síntomas y tratamientoAleex SiguenzaAún no hay calificaciones
- El Síndrome de GuillainDocumento4 páginasEl Síndrome de GuillainMarlene MoncadaAún no hay calificaciones
- Síndrome Guillain BarréDocumento7 páginasSíndrome Guillain BarréNathaliPerezAún no hay calificaciones
- Sindrome de Guillain BarreDocumento5 páginasSindrome de Guillain BarreDiana ArellanoAún no hay calificaciones
- 10 Sindrome de WestDocumento5 páginas10 Sindrome de WestcecatelAún no hay calificaciones
- Manejo Del Paciente Con Síndrome de Guillain - BarréDocumento21 páginasManejo Del Paciente Con Síndrome de Guillain - BarréMarilyn LopezAún no hay calificaciones
- Qué Es El Síndrome de GuillainDocumento96 páginasQué Es El Síndrome de GuillainAllan LuisAún no hay calificaciones
- Cuestionario Enfermedades Geneticas.Documento15 páginasCuestionario Enfermedades Geneticas.yomaira malquinAún no hay calificaciones
- Síndrome de GuillainDocumento6 páginasSíndrome de GuillainDaniel AlarconAún no hay calificaciones
- Síndrome de Guillain-Barré: causas, síntomas y tratamiento de esta enfermedad neurológicaDocumento4 páginasSíndrome de Guillain-Barré: causas, síntomas y tratamiento de esta enfermedad neurológicaBetsy Carolina Henriquez CumanaAún no hay calificaciones
- Síndrome de Guillain Monografía ROMINADocumento15 páginasSíndrome de Guillain Monografía ROMINAromina muñoz100% (1)
- Sindrome de Guillain BarreDocumento7 páginasSindrome de Guillain BarreCarolina Quezada VillanuevaAún no hay calificaciones
- Informe Biología FinalDocumento10 páginasInforme Biología FinalLisAún no hay calificaciones
- Guillan BarreDocumento37 páginasGuillan BarreYARLETHAún no hay calificaciones
- Lupus EritematosoDocumento23 páginasLupus EritematosoCurtis HesterAún no hay calificaciones
- Patologias - Sistema Endocrino.Documento42 páginasPatologias - Sistema Endocrino.Giovanny Sanchez RuizAún no hay calificaciones
- HipertiroidismoDocumento5 páginasHipertiroidismoNathalie Millaray Fierro GuerreroAún no hay calificaciones
- Síndrome de GuillainDocumento4 páginasSíndrome de GuillainAnonymous NDpBC8v7sAún no hay calificaciones
- Enfermedad de G-BDocumento4 páginasEnfermedad de G-Bdodosolsollalasol24Aún no hay calificaciones
- Síndrome de Guillain-BarréDocumento19 páginasSíndrome de Guillain-BarréJohana SansonAún no hay calificaciones
- Sindrome de Guillain-BarreDocumento6 páginasSindrome de Guillain-BarreLeandris PerezAún no hay calificaciones
- El Síndrome de Guillain Barre ADocumento7 páginasEl Síndrome de Guillain Barre AdanielaAún no hay calificaciones
- Afecciones nerviosasDocumento15 páginasAfecciones nerviosasRoberto VeraAún no hay calificaciones
- Descripción General: Síndrome de Guillain-BarréDocumento23 páginasDescripción General: Síndrome de Guillain-BarréJuan Camilo BernalAún no hay calificaciones
- Síndrome de Guillain - BarreéDocumento4 páginasSíndrome de Guillain - BarreéYaruxa RodriguezAún no hay calificaciones
- SX Willain Barre 2Documento23 páginasSX Willain Barre 2Obed Jesé QueralesAún no hay calificaciones
- Lupus Place 1Documento28 páginasLupus Place 1Isaac Eduardo Cervantes0% (1)
- Documento 9Documento8 páginasDocumento 9Chuy PeñaAún no hay calificaciones
- Unidad 3-Fase 4-Andrea LargoDocumento23 páginasUnidad 3-Fase 4-Andrea LargoDiego GonzalezAún no hay calificaciones
- Enfermedades lisosomales y sus síntomasDocumento16 páginasEnfermedades lisosomales y sus síntomasAriadna De GraciaAún no hay calificaciones
- Lupus Eritematodo SistematicoDocumento7 páginasLupus Eritematodo SistematicoSara GutierrezAún no hay calificaciones
- Patologías OsteoneuromuscularesDocumento12 páginasPatologías OsteoneuromuscularesYoleima Molina RomeroAún no hay calificaciones
- Síndrome de Guillain-BarréDocumento1 páginaSíndrome de Guillain-BarréJosephine CalidonioAún no hay calificaciones
- Patologías Del Sistema EndocrinoDocumento14 páginasPatologías Del Sistema EndocrinoAmanda Alvial JaraAún no hay calificaciones
- Guillain BarreDocumento19 páginasGuillain BarreAnonymous DPOOUbuWA2Aún no hay calificaciones
- Clasificación Del LupusDocumento4 páginasClasificación Del LupusDamian Ulises Gomez MarquezAún no hay calificaciones
- Síndrome de Guillain-BarréDocumento11 páginasSíndrome de Guillain-BarréOscar CanazaAún no hay calificaciones
- LupusDocumento8 páginasLupusyosoyMauAún no hay calificaciones
- Enfermedades Del Sistema Endocrino, InmunológicoDocumento20 páginasEnfermedades Del Sistema Endocrino, InmunológicoOlga Herrera100% (1)
- LEUCOPENIADocumento5 páginasLEUCOPENIAkarla Patricia MontenegroAún no hay calificaciones
- Sindrome Guillain BarreDocumento3 páginasSindrome Guillain BarrelauraAún no hay calificaciones
- Síndrome Guillain-Barré: causas, síntomas y tratamientoDocumento4 páginasSíndrome Guillain-Barré: causas, síntomas y tratamientojose peter garcialuquitinoAún no hay calificaciones
- Síndrome de Guillain BarréDocumento18 páginasSíndrome de Guillain BarréSilvia GodoyAún no hay calificaciones
- Esclerosis Lateral AmiotróficaDocumento23 páginasEsclerosis Lateral AmiotróficaNicole Silva FigueroaAún no hay calificaciones
- Lupus Eritematoso SistémicoDocumento6 páginasLupus Eritematoso SistémicoErika SantanderAún no hay calificaciones
- Sindrome Guilan BarreDocumento5 páginasSindrome Guilan BarreDianu GutiérrezAún no hay calificaciones
- Sindrome FebrilDocumento15 páginasSindrome FebrilChepe JuarezAún no hay calificaciones
- Sindrome de Guillain BarréDocumento6 páginasSindrome de Guillain BarréMarjorie Lizeth Tineo DíazAún no hay calificaciones
- Tratando Con El Dolor De Espalda: Aprende más sobre el dolor de espalda y su relación con la esclerosis múltiple, el herpes simple y otros malesDe EverandTratando Con El Dolor De Espalda: Aprende más sobre el dolor de espalda y su relación con la esclerosis múltiple, el herpes simple y otros malesCalificación: 5 de 5 estrellas5/5 (2)
- Enfermedades Del Hígado, Vía Biliar Y PancreasDocumento11 páginasEnfermedades Del Hígado, Vía Biliar Y PancreasMilagros FernándezAún no hay calificaciones
- Guaraní técnico en saludDocumento2 páginasGuaraní técnico en saludMilagros FernándezAún no hay calificaciones
- Informatica: Nombre Fatima Gonzalez Grado Noveno Turno Mañana AÑO 2019Documento1 páginaInformatica: Nombre Fatima Gonzalez Grado Noveno Turno Mañana AÑO 2019Milagros FernándezAún no hay calificaciones
- Tutorial: Curso de Iniciacion Windows Basico Escuela Basica #14.716 "Municipal Marangatu Rape" 2019Documento1 páginaTutorial: Curso de Iniciacion Windows Basico Escuela Basica #14.716 "Municipal Marangatu Rape" 2019Milagros FernándezAún no hay calificaciones
- Pae 36 Semanas de GestacionDocumento2 páginasPae 36 Semanas de GestacionMaria Belen Zambrano OrdonezAún no hay calificaciones
- Cáncer Hepático: Causas, Síntomas y TratamientoDocumento13 páginasCáncer Hepático: Causas, Síntomas y TratamientoGimm MoralesAún no hay calificaciones
- Tasa de Suicidios PeruDocumento9 páginasTasa de Suicidios PeruHernan Gabriel Lopez Di LauroAún no hay calificaciones
- Coronavirus InfografiaDocumento1 páginaCoronavirus Infografiadani manriqueAún no hay calificaciones
- Dificultades Durante La Lactancia (Pronap 2018)Documento48 páginasDificultades Durante La Lactancia (Pronap 2018)gabriela listaAún no hay calificaciones
- Protocolo bioseguridad iglesiaDocumento55 páginasProtocolo bioseguridad iglesiaJohn Jaime Perez GarciaAún no hay calificaciones
- Historia Clinica de Mujer EmbarazadaDocumento4 páginasHistoria Clinica de Mujer EmbarazadaVictoria APAún no hay calificaciones
- Caso ClinicoDocumento88 páginasCaso Clinicomimita19Aún no hay calificaciones
- Diagnóstico integral de fluorosis dentalDocumento21 páginasDiagnóstico integral de fluorosis dentalaldo colmenaresAún no hay calificaciones
- Enfermedad de Tejido ConectivoDocumento24 páginasEnfermedad de Tejido ConectivoLourdes MarcosAún no hay calificaciones
- Definición de OncologíaDocumento6 páginasDefinición de Oncologíagiordano chicoAún no hay calificaciones
- Fichas de AsistenciaDocumento2 páginasFichas de AsistenciaDavid Cusihuaman Laura100% (1)
- Riesgos de la indometacina en el tratamiento de la A.P.PDocumento1 páginaRiesgos de la indometacina en el tratamiento de la A.P.Pcalam75Aún no hay calificaciones
- ETNOMEDICINADocumento9 páginasETNOMEDICINAMireya Alca VargasAún no hay calificaciones
- Acta de Sesión de Trabajo Luciano Castillo Colonna Sullana. (F) .Documento34 páginasActa de Sesión de Trabajo Luciano Castillo Colonna Sullana. (F) .Alberto Lizano limaAún no hay calificaciones
- CST ListoDocumento26 páginasCST ListoOscar Ticllasuca MezaAún no hay calificaciones
- RECETARIODocumento19 páginasRECETARIOKatherinne NoriaAún no hay calificaciones
- TB Pulmonar GPC 2016 MSPDocumento37 páginasTB Pulmonar GPC 2016 MSPwil paAún no hay calificaciones
- Cartilla Zona NorteDocumento92 páginasCartilla Zona NortemaincorpAún no hay calificaciones
- Boletín Técnico de Higiene OcupacionalDocumento26 páginasBoletín Técnico de Higiene OcupacionalIVON FIORELLA MORALES NAVARROAún no hay calificaciones
- Tesis MaestríaX - Kelva N. Llanos MirandaDocumento78 páginasTesis MaestríaX - Kelva N. Llanos MirandaKelva LlanosAún no hay calificaciones
- Alimentos Transgénicos Vs Alimentos Orgánicos - LecturaDocumento3 páginasAlimentos Transgénicos Vs Alimentos Orgánicos - LecturaWilma Lucia Tarqui JarroAún no hay calificaciones
- Causas de LumbalgiaDocumento5 páginasCausas de LumbalgiasaritaAún no hay calificaciones
- Mecanismo de Trabajo de Parto CainDocumento59 páginasMecanismo de Trabajo de Parto CainCalva Zarate CainAún no hay calificaciones
- Analisis Subpoblaciones LinfocitariasDocumento30 páginasAnalisis Subpoblaciones LinfocitariasIgnacio Velasquez100% (1)
- Formato Esavi 2021Documento1 páginaFormato Esavi 2021D Livia ReyesAún no hay calificaciones
- Resumen de ClaseDocumento13 páginasResumen de ClaseGABRIELLA MONSERRATAún no hay calificaciones
- Control PrenatalDocumento41 páginasControl PrenatalYandira Argirakis0% (1)