0% encontró este documento útil (0 votos)
78 vistas2 páginasResumen Clase 3
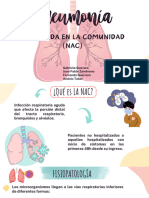
Este documento presenta información sobre conceptos, factores relevantes, tipos de tratamiento y características del tratamiento antimicrobiano. Cubre temas como espectro de actividad, sensibilidad bacteriana, bactericida vs bacteriostático, vías de administración, edad y función renal/hepática. También describe resistencia bacteriana natural vs adquirida, conductas que favorecen resistencia, meningitis bacteriana, neumonía adquirida en la comunidad, infecciones del tracto urinario y las infecciones asociadas a la atención de
Cargado por
María JoséDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
78 vistas2 páginasResumen Clase 3
Este documento presenta información sobre conceptos, factores relevantes, tipos de tratamiento y características del tratamiento antimicrobiano. Cubre temas como espectro de actividad, sensibilidad bacteriana, bactericida vs bacteriostático, vías de administración, edad y función renal/hepática. También describe resistencia bacteriana natural vs adquirida, conductas que favorecen resistencia, meningitis bacteriana, neumonía adquirida en la comunidad, infecciones del tracto urinario y las infecciones asociadas a la atención de
Cargado por
María JoséDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd