Documentos de Académico
Documentos de Profesional
Documentos de Cultura
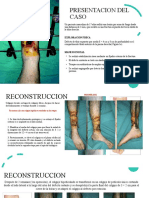
Manejo de Urgencias Obstétricas: RCP en Embarazadas
Cargado por
marcela fernandezTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Manejo de Urgencias Obstétricas: RCP en Embarazadas
Cargado por
marcela fernandezCopyright:
Formatos disponibles
Traducido del alemán al español - www.onlinedoctranslator.
com
CME
medicina de rescate de emergencia
https://doi.org/10.1007/s10049-022-00979-0
Asumido: 26 de octubre de 2021
© El(los) autor(es), bajo licencia exclusiva de
Springer Medizin Verlag GmbH, una parte de
Formación certificada
Springer Nature 2022
gestión científica
J. Breckwoldt, Zúrich
M. Cristo, Lucerna
G. Mathes, Berlín
G. Rucker, Rostock
R. Somasundaram, Berlín
Reanimación cardiopulmonar de la
U. Zeymer, Ludwigshafen
paciente embarazada en los
servicios de urgencias
Enfoque estandarizado para el manejo médico de
emergencia
Anne Weißleder 1· Daniela Beinkofer 2· Holger Gaessler 3· Éxitos de Dominik
4 ·
5
suzanne dargel 5· Ekkehard Schleussner
1Clínica de Ginecología XX, Bundeswehr Hospital Westerstede, Westerstede, Alemania;2SG VI-2.2 Evaluación/
información de riesgos para la salud, Comando del Servicio Médico de la Bundeswehr, Koblenz, Alemania;3Clínica de
Anestesiología, Medicina de Cuidados Intensivos, Medicina de Emergencia y Terapia del Dolor, Bundeswehr Hospital
Ulm, Ulm, Alemania;4Clínica de Anestesiología, Medicina Quirúrgica de Cuidados Intensivos y Medicina del Dolor,
Klinikum St. Elisabeth Straubing, Straubing, Alemania;5Departamento de Obstetricia, Hospital Universitario de Jena,
Jena, Alemania
resumen
Participa en líneaen: La reanimación cardiopulmonar de una paciente embarazada es una rareza en la medicina de
www.springermedizin.de/cme emergencia prehospitalaria y representa un desafío extraordinario para el equipo de
rescate.Además de la modificación de las medidas médicas de emergencia en caso de cambios
Se otorgan 3 puntos por esta
fisiológicos relacionados con el embarazo, también se deben considerar causas especiales
unidad de entrenamiento.
reversibles y dificultades psicosociales manejadas. El objetivo de este artículo es presentar un
Contacto
procedimiento estandarizado para estas situaciones especiales. Los conceptos básicos de la
Atención al cliente de Springer Medicine gestión de recursos de la tripulación (CRM) son particularmente útiles para el equipo de rescate
Tel. 0800 77 80 777 y se mencionan a continuación.
(gratis en Alemania) Correo
electrónico: palabras clave
kundenservice@springermedizin.de Paro cardiovascular Paro respiratorio Medicina de emergencia Obstetricia Desfibrilación eléctrica
información
Para participación y certificación, metas de aprendizaje
consulte el cuestionario CME al final del Después de leer esta publicación...
artículo.
– puede nombrar las principales causas de paro cardíaco (HKS) durante el
embarazo.
– Conoces un procedimiento estandarizado para la reanimación de mujeres embarazadas
según las guías ERC actualmente vigentes a partir de 2021.
– Conoce sobre la modificación de ciertas medidas médicas de emergencia para la atención de las
mujeres embarazadas.
– tiene una descripción general de los problemas prácticos y los desafíos para las mujeres
embarazadas que requieren reanimación.
Medicina de emergencia + rescate1
CME resúmenes
abreviaturas Reanimación cardiopulmonar de pacientes embarazadas
en el servicio de rescate. Enfoque estandarizado para el
DEA Desfibrilador externo automático
Ajá Asociación Americana del Corazón
manejo médico de emergencia
COMO Soporte vital avanzado La reanimación cardiopulmonar de una paciente embarazada es una rareza en la medicina
BLS Soporte vital básico de urgencias prehospitalaria y un reto extraordinario para el equipo de urgencias. Además
COVID-19 "Enfermedad por coronavirus 2019" Equipo de las modificaciones de los procedimientos médicos de emergencia debido a cambios
RCP de reanimación cardiopulmonar/Gestión de
fisiológicos durante el embarazo, se deben considerar causas reversibles específicas y se
CRM recursos en crisis Asistencia extraglótica para
deben manejar las dificultades psicosociales. Este artículo tiene como objetivo presentar un
EGA las vías respiratorias Consejo europeo de
procedimiento operativo estándar para esta situación especial. En estas circunstancias, los
ERC reanimación Dióxido de carbono al final de la
conceptos básicos de gestión de recursos de la tripulación (CRM) son de especial interés
etc.2 espiración
para el equipo de emergencia y, por lo tanto, se mencionan en este artículo.
IET Intubación endotraqueal Coagulopatía
dic intravascular diseminada
INFIERNO "Hemólisis,mielevadoyoenzimas del hígado,yoAypagconteo
HKS tardío” Paro Cardiovascular
palabras clave
Paro cardíaco Apnea Medicina de emergencia Obstetricia Desfibrilación
CO salida cardíaca
ILCOR Comité Internacional de Enlace sobre Reanimación
eléctrica
NEF Vehículo Médico de Emergencia
pagunCO2 Presión parcial de dióxido de carbono
PCI arterial Intervención coronaria percutánea quitosano) como taponamiento; esto se inserta transvaginalmente
GUISANTE Actividad eléctrica sin pulso en el útero, si es necesario bajo ecografía de emergencia. Además,
ROSC "Retorno de la circulación espontánea" 1gácido tranexámicoadministrado como una infusión iv corta para
RSI "Inducción de secuencia rápida"
contrarrestar una posible hiperfibrinolisis (ver también atonía
RTW ambulancia
uterina como una posible causa de sangrado).
SpagO2 Saturación de oxígeno medida por oximetría de
SSO pulso semana de embarazo Para obtener más información, consulte la revisión de
STEMI Infarto de miocardio con elevación del Stein y Emons [6] referenciado.
v.f. ST “fibrilación ventricular”
Taquicardia ventricular
Vermont
Embolia (coronaria, pulmonar, líquido amniótico).El riesgo de
tromboembolismo aumenta significativamente durante el embarazo y el
puerperio. En el caso de una embolia pulmonar hemodinámicamente
Introducción relevante, terapia trombolíticaconsiderar [7].
La embolia de líquido amniótico es un evento raro, pero se
Los datos sobre la incidencia de eventos de reanimación asocia con una alta tasa de mortalidad. Como resultado del paso
prehospitalaria en mujeres embarazadas aún no se han publicado de líquido amniótico a la circulación materna, unreacción de
en Alemania. En los Estados Unidos, hay un evento de reanimación hipersensibilidad severa. La tríada de síntomas incluye [8]:
por cada 12 000 mujeres admitidas en el hospital de parto. La tasa – hipoxia repentina,
de altas hospitalarias es del 58% [1]. En el Reino Unido, se produce – hipotensión,
un HKS en 20.000 nacimientos [2]. La causa subyacente de HKS es – coagulopatía
decisiva para el resultado materno. En general, la incidencia de HDS
está aumentando durante el embarazo. La razón de esto es el Existe el riesgo de tensión masiva en el corazón derecho hasta
aumento de la edad materna y el mayor riesgo cardiovascular insuficiencia cardíaca global y el desarrollo de CID.
asociado.3].
Complicaciones relacionadas con la anestesia.En la mujer
Paro cardiovascular en el embarazo embarazada está con unovía aérea difícilcontar con Por lo
tanto, se deben hacer los preparativos apropiados. Debe ser
causas principalmente elvideo laringoscopiaser usado. Además, deben
estar disponibles alternativas para asegurar la vía aérea, p.
Además de las conocidas causas reversibles de HKS en máscara laríngea.
adultos [4] son posibles otras causas específicas del
embarazo. La sigla recuerda las causas asociadas al atonía uterina.La atonía uterina describe lafalta de contractilidad
embarazo, parto y partoBEAUCHOSrepresentar (Caja de del útero posparto y resulta en sangrado severo. amenazachoque
información1). hemorrágicohasta el HKS. Prehospitalario tienen la hemostasia ya
A continuación, se describen en detalle los aspectos del acrónimo descrita, el uso de ácido tranexámico y la administración de
relevantes para los servicios de rescate: uterotónicos, oxitocina o carbetocina, máxima prioridad. La
mayoría de estos últimos medicamentos no se transportan en
"Sangrado" y "coagulación intravascular diseminada (CID)".La muchos vehículos de rescate. En vista de la densidad decreciente de
principal causa de mortalidad materna es la hemorragia post parto las clínicas de maternidad en Alemania y los partos
. El objetivo del tratamiento es detener el sangrado rápidamente. El extrahospitalarios de alto riesgo, este aspecto debe abordarse en los
uso de es adecuado para estehemostípticos(p.ej respectivos departamentos del servicio de rescate.
2Medicina de emergencia + rescate
caso de estudio
Un RTW y NEF son alertados de una mujer embarazada con paro Cuadro de información 1
respiratorio en un área residencial cercana. El centro de control logra
Acrónimo BEAUCHOPS como recordatorio de las causas
instruir al marido alarmante sobre las medidas de reanimación por
asociadas al embarazo, parto y parto. (Después de
teléfono.
Panchal et al. [5]) B
Después de llegar al lugar, recibirá la siguiente información: Paciente de 25 años, 36+ 0
"sangrado": hemorragia posparto, coagulación intravascular diseminada
semanas de gestación, dificultad para respirar, taquicardia y tos desde esta mañana -
(CID)
colapso hace aproximadamente 8 minutos. ¿Cómo procedes? ¿Qué características
mi "Embolismo" - coronaria, pulmonar, líquido
especiales hay que tener en cuenta con una mujer embarazada?
UNamniótico "complicaciones asociadas a la anestesia"
tu "atonía uterina"
C "cardial": isquemia, infarto, disección aórtica, miocardiopatía
H "hipertensión": preeclampsia, eclampsia, síndrome HELLP "otros":
O por ejemplo, trauma, etc.
suficiente para ser discutido críticamente. Al decidir entre
PAG"Placenta": desprendimiento prematuro de placenta, placenta previa, falla de
oxitocina y carbetocina, los autores creen que se debe preferir la implantación placentaria (p. ej., placenta accreta)
carbetocina, a pesar de las desventajas económicas. La S "Septicemia"
carbetocina sólo debe aplicarse una vez (100µg lentamente iv
durante 1 min o como una infusión corta en 100 ml de solución
CME
de NaCl al 0,9 %). Además, tiene una efectividad "Otros" (otras causas).Juego prehospitalario aquí principalmente
significativamente mejor; esto corresponde a la aplicación de accidenteso tal vezintentos de suicidioun rol.
aproximadamente 50 UI de oxitocina. La carbetocina es para
profilaxis de atoníaAprobado después del parto espontáneo y Placenta (desprendimiento de placenta, placenta previa, trastorno
también después del parto por cesárea bajo anestesia epidural de implantación placentaria).Un trastorno de implantación placentaria
o espinal. Alternativamente, 3-5 UI de oxitocina pueden no reconocido previamente puede provocar una hemorragia grave.
administrarse lentamente como un bolo (o como una infusión
corta en 100 ml de solución de NaCl al 0,9 %), seguido de 40 UI
en 500 ml de una solución completa de electrolitos equilibrada a Septicemia.Si ocurre un evento séptico en una mujer embarazada,
través de Perfusor o Infusomat en 30 minutos. Enhttps://sgar- generalmente en el piso de unaendometritisourosepsis, el paciente
ssar. ch/fileadmin/user_upload/grupos de interés/SAOA/ necesita una rápidaterapia antibiótica para ser alimentado [9].
PPH_Alg2g. pdfser descargado Según la disponibilidad y las consideraciones tácticas/estructurales,
se pueden tomar muestras de sangre antes del hospital para cultivo
“Cardial” (isquemia, infarto, disección aórtica, miocardiopatía). y se puede iniciar la terapia con antibióticos. También a una
Incluso durante el embarazo, en el caso de un infarto de miocardio "enfermedad de coronavirus 2019" (COVID-19) debe ser considerado
con elevación del segmento ST (IAMCEST), elintervención coronaria desde el principio y, si hay una necesidad urgente, proceder en
percutanea(PCI) la terapia causal. Además, eldisección espontánea consecuencia (autoprotección a través de ropa protectora,
de la arteria coronariasignificativo. Es una rara enfermedad aislamiento, etc.).
periparto que con frecuencia puede conducir a un infarto de Las causas anteriores deben tenerse en cuenta durante la
miocardio. Clínicamente, esto es indistinguible de STEMI. Las reanimación cardiopulmonar (RCP). Suelen estar relacionados con el
opciones terapéuticas incluyen la ICP y la trombólisis hasta el bypass parto. En los Estados Unidos, el tromboembolismo es la principal
coronario. La miocardiopatía periparto ocurre dentro de las últimas causa de ECV en mujeres embarazadas.1]. En los países en vías de
semanas del embarazo (SG) hasta 6 meses después del parto y desarrollo, la hemorragia y la preeclampsia son las protagonistas,
puede presentarse clínicamente con síntomas de insuficiencia donde los procesos sépticos también juegan un papel relevante [10].
cardíaca.
Cuidado que cumple con las pautas
"Hipertensión" (preeclampsia, eclampsia, síndrome HELLP).Por
definición, la preeclampsia incluye la hipertensión inducida por el Las recomendaciones para el cuidado de las mujeres
embarazo y la proteinuria. Los primeros síntomas pueden incluir embarazadas con ECV siguen las guías actuales del
dolor de cabeza, mareos, náuseas/vómitos y visión borrosa. puede European Resuscitation Council (ERC) de 2021 y la American
complicarconvulsiones cerebralesocurrir (eclampsia). Para una Heart Association (AHA) de 2020, junto con las
reducción rápida de la presión arterial a valores superiores a recomendaciones del International Liaison Committee on
160/110 mmHgurapidilser usado. Otra opción planteanifedipinoNo Resuscitation (ILCOR) de el año 2020 [4,5,11]. A continuación
se debe caer por debajo de un valor diastólico de 80 mmHg. En caso se hace referencia a estas directrices.
de pre/eclampsia debesulfato de magnesio(inicialmente 2-4 g iv,
seguido de 5 g de sulfato de magnesio en 500 ml de solución diagnóstico
electrolítica completa equilibrada con un caudal de 100 ml/h iv). El La determinación de los HKS se centra en la verificación de la respiración
síndrome HELLP (hemólisis, enzimas hepáticas elevadas, recuento . El habla fuerte y los estímulos táctiles (por ejemplo, sacudir los
bajo de plaquetas) puede ser otra complicación de la hipertensión hombros, frotar el esternón) harán esto.conciencia comprobado. En el
inducida por el embarazo. El síntoma clínico principal esdolor caso de pacientes inconscientes, primero se inspecciona el área de la
epigástrico. boca y la garganta y cualquier cuerpo extraño presente.
Medicina de emergencia + rescate3
CME
Cuadro de información 2
Elementos esenciales del soporte vital básico
– Relación de compresión a ventilación:30:2
– compresiónfrecuencia:100-120 rpm
– compresiónprofundidad:5-6cm
– punto de presión:Medio del pecho/esternón inferior
– Desplazamiento uterino manualllevarlo hacia la izquierda (desde aprox. semana 20 de embarazo)
– Cambio de ayudantes cada 2 minutos
- "Reducir al mínimo los tiempos sin caudal
– Uso temprano de unoDesfibriladores (por ejemplo, desfibrilador
externo automático, DEA)
siendo eliminado. Luego se abre la vía aérea inclinando el cuello Figura 18Desplazamiento uterino manual desde el lado izquierdo de la
y levantando la barbilla para verificar la respiración mediante la paciente. (Cortesía: Dra. Anne Beese, Jena)
vista, el oído y el tacto. Un jadeo presente es como cualquier
otra respiración insuficiente queApneaser evaluado y
desencadena el inicio de las medidas de reanimación. (La
sensación de pulsos centrales generalmente se asocia con
incertidumbres y, por lo tanto, se ha relegado a un segundo
plano).
7Nota:
Un jadeo debe evaluarse como una apnea.
Un miembro del equipo debe asumir el liderazgo del escenario
desde el exterior (líder del equipo). Inicialmente, esto no será
posible para el primer servicio de rescate que llegue, pero se
debe considerar en el curso de las medidas cuando haya más Figura 28Desplazamiento uterino manual desde el lado derecho de
personal disponible. Este miembro del equipo observa y guía el la paciente. (Cortesía: Dra. Anne Beese, Jena)
proceso de resucitación sin tomar ninguna acción activamente.
Su objetivo es coordinar las medidas necesarias de manera la calidad de las compresiones disminuye significativamente cuando se
efectiva y mantener la visión general. utiliza una cuña de posicionamiento [13]. Como resultado, esta posición
no es adecuada para una RCP adecuada. En cambio, un ayudante debe
reanimación en el embarazo temprano desplazamiento uterino manualhacia la izquierda, lo que evita la
Solo del 24.-25. Un feto sobreviviente es posible bajo circunstancias compresión de la vena cava con la misma eficacia que la posición lateral
favorables. Por lo tanto, por debajo de la semana 24 de embarazo izquierda (higo1y2; [14,15]).
ningunasección perimortemdestinados a salvar al feto. A partir de la Dado que las compresiones torácicas efectivas conducen rápidamente al
semana 20 de gestación, la cesárea perimortem puede por lo tanto ser agotamiento del reanimador, se deben realizar cada 2 minutos (es decir, después de
utilizada en el mejor de los casos para remediar el retorno venoso 5 ciclos de 30 compresiones torácicas y 2 ventilaciones cada uno).cambio de
comprometido a través del útero grávido. Por lo tanto, las pacientes en ayudanteocurrir. Al mismo tiempo elanálisis del ritmo cardíaco.
las primeras etapas del embarazo deben ser reanimadas de acuerdo con Es necesario abrir y mantener abiertas las vías respiratorias para
las recomendaciones para la reanimación en adultos. garantizar una oxigenación y una ventilación eficaces. herramientas,
comodispositivos de vías respiratorias oro-/nasofaríngeas (Tubo
Soporte vital básico Guedel o Wendl) puede soportar esto. El objetivo es prevenir la
La máxima prioridad para el Soporte Vital Básico (SVB) es la implementación obstrucción de las vías respiratorias a través de la base de la lengua.
adecuada de las medidas básicas (Caja de información2). La oxigenación y la ventilación se pueden lograr a través de un
ayuda optimala compresión del pechoSe puede lograr una Ventilación bolsa-mascarillatener lugar. El oxígeno debe
fracción de eyección cardíaca de hasta el 30% [12]. conectarse a la bolsa de reanimación, idealmente a través de una
Interrupciones de las compresiones torácicas (Tiempo "sin válvula de demanda. Esto permite alcanzar una concentración de
flujo") debe limitarse a un mínimo inevitable, como el análisis oxígeno inspiratorio de casi el 100%.
del ritmo y el cambio asociado de ayudantes (idealmente
menores de 5 s). Las compresiones deben realizarse sobre una 7Nota:
superficie dura y nivelada. A partir de la semana 20 de gestación se debe realizar el desplazamiento manual
La posición debe modificarse para las mujeres embarazadas de alrededor de la semana del útero.
20 de embarazo (o la altura del útero por encima del ombligo que se puede sentir). Un
almacenamiento en el lado izquierdo es difícil de implementar en la ambulancia. Para-
4Medicina de emergencia + rescate
Paciente que no responde
respiración ausente o anormal
servicio de salvamento o
Llamar al equipo de reanimación
RCP 30:2
control de ritmo
descargable no desfibrilable
(FV/TV SIN PULSO) (GUISANTE/ASISTOLIA)
CME
1 choque
Compresiones torácicas de nuevo inmediatamente Regreso de espontáneo Compresiones torácicas de nuevo inmediatamente
durante 2 minutos circulación (ROSC) durante 2 minutos
Compresiones torácicas de calidad y Reconocer y tratar las causas reversibles.
Quizás
• administración de oxígeno
• hipoxia
• angiografía coronaria y PCI
• capnografía • hipovolemia
• Reanimación mecánica para transporte/terapia de pacientes
• Compresiones torácicas continuas cuando la vía • Hipo/hiperpotasemia metabólica
• RCP extracorpórea
aérea está asegurada • Hipo/hipertermia
• Interrupciones mínimas en las compresiones torácicas
• taponamiento cardíaco
• Acceso IV o io Después de ROSC
• intoxicación
• Seguir ABCDE
• Adrenalina cada 3-5 minutos • Trombosis, coronaria o pulmonar • Valor objetivo2 SpagO 94-98% y P normalunCO 2
• amiodarona después de 3 • Tensión neumotoraxica • ECG de 12 derivaciones
• Reconocer y tratar las causas reversibles. Posiblemente use ecografía e imágenes • Identificación y tratamiento de la causa
para identificar causas reversibles. • Gestión de la temperatura objetivo
Fig. 38Soporte vital avanzado para adultos del European Resuscitation Council 2021. Las mujeres embarazadas requieren modificaciones que se enumeran enPestaña.1 están
listados. Explicaciones de abreviaturas. Lista de abreviaciones. (©Consejo Alemán de Resucitación [GRC] y Consejo Austríaco de Resucitación [ARC] 2021)
Cuando unDEAdisponible, debe usarse inmediatamente Mostrando el algoritmo ALS en adultoshigo3.Se requieren modificaciones
(consulte la sección "Soporte vital avanzado" para obtener más en ALS para mujeres embarazadas, las cuales están incluidas enPestaña.1
información sobre la desfibrilación). están listados.
Soporte vital avanzado desfibrilaciónSe debe utilizar un desfibrilador lo antes posible y
Los elementos centrales del soporte vital avanzado (ALS) son: tan pronto como esté disponible. Debido a los cambios
– desfibrilación manual, anatómicos causados por el embarazo, puede haber
– avanzadogestión de las vías respiratorias, dificultades para colocar los electrodos, especialmente el
– establecimiento de unoacceso vascular(iv/io) y electrodo apical en posición esterno-apical. aquí podemos
– Don demedicamento, colocaciones alternativas de electrodos(ej., anteroposterior o
– causasbúsqueda y terapia. biaxilar).electrodos adhesivosgeneralmente se prefieren por
razones de seguridad. Después de colocar los electrodos, el
Estas medidas representan una competencia central del equipo de ritmo cardíaco se analiza inmediatamente.
rescate, pero pueden estar asociadas con desafíos especiales en el caso En pacientes embarazadas se utilizan las mismas
de mujeres embarazadas. La siguiente es una lista de consejos y energías de desfibrilación que en todos los adultos. No
asistencia para ayudarlo a manejar estas situaciones de la mejor manera se espera daño al feto y aún no se ha publicado.
posible.
un uso dedispositivos mecánicos de compresión torácica 7Nota
(especialmente con la técnica del sello) se puede hacer bajo estricta La desfibrilación no daña al feto.
indicación. Las fases en las que no se pueden realizar las compresiones
torácicas adecuadas, por ejemplo, transporte en el hueco de la escalera o manejo de la vía aérea.Las mujeres embarazadas muestran una mayor
viaje en ambulancia, son particularmente ventajosas para el uso [dieciséis vulnerabilidad de las membranas mucosas. Por lo tanto, las vías respiratorias
]. superiores están edematosas e hiperémicas.17]. Debido a la tendencia al reflujo.
Medicina de emergencia + rescate5
CME
tabla 1Cambios fisiológicos relacionados con el embarazo y su impacto en el soporte vital avanzado
Cambio fisiológico relacionado con el embarazo impacto
Respiratorio Membranas mucosas vulnerables y edematosas Tubo endotraqueal más pequeño
Aumento del consumo de oxígeno Peligro de hipoxia – O temprana2-regalo
Cumplimiento torácico reducido Difícil ventilación bolsa-mascarilla
Capacidad residual funcional reducida preoxigenación
Aumento de la ventilación por minuto –
Cardiovascular Aumento del gasto cardíaco (GC) –
Compresión aortocava por el útero grávido Desplazamiento del útero hacia la izquierda necesario, precarga reducida
Disminución de la eficacia de las compresiones torácicas.
Aumento del gasto cardíaco después del nacimiento Beneficio en cuanto a la hemodinámica materna después del
parto
gastrointestinal Tránsito gástrico retrasado Mayor riesgo de aspiración - RSI a ETI
Aumento de la presión intragástrica Inserción de un tubo gástrico
Disminución del tono del esfínter gastroesofágico –
inferior
hematológico anemia Demanda de oxígeno al 100%
RSIinducción de secuencia rápida,IETintubación endotraqueal
La insuficiencia del esfínter esofágico inferior aumenta el riesgo de Hay que tener en cuenta que encontrar el sitio de punción
aspiración durante el embarazointubación endotraqueal(ETI) es el correcto y realizarlo en la zona del húmero proximal es más
procedimiento de elección para asegurar la vía aérea [18].Según la exigente y propenso a errores que, por ejemplo, en la tibia
directriz actual del ERC, se debe considerar la ETI temprana. Se proximal.
recomienda el uso primario de la videolaringoscopia. Además, debe Todos los fármacos utilizados en reanimación se dosifican de la
usarse un tubo endotraqueal más pequeño (alrededor de 0,5 a 1 misma forma io y iv; ese"enjuagar"Todos los medicamentos que
mm más pequeño de lo habitual). utilizan un bolo de líquido posterior son esenciales para ambos
El uso de un equipo de alta dirección aumenta la tasa de éxito de enfoques en el contexto de la reanimación.
una ETI [19]. Alternativamente, de piedispositivos extraglóticos
para la vía aérea(EGA) como la máscara laríngea. Deben utilizarse administración de medicamentos.Incluso si las mujeres
como alternativa a más tardar después del segundo intento fallido embarazadas tienen una tasa de filtración glomerular (TFG)
de intubación. Así llamadobujías(Las varillas de intubación/ayudas aumentada, los medicamentos no se dosifican de manera diferente
para la inserción de tubos endotraqueales) con una punta curva durante la reanimación. Según las recomendaciones del ERC, las
pueden ser una ayuda adicional. El bougie se inserta primero en la dosis de adrenalina (1mg iv/io cada 3-5min) y amiodarona (300mg
tráquea. Luego se coloca el tubo en la tráquea utilizando la técnica iv/io tras la 3ª desfibrilación, 150mg iv/io tras la 5ª desfibrilación) o
de Seldinger. Para asegurar una alta tasa de éxito en el lidocaína (100mg iv/io después de la 3ª desfibrilación, 50 mg iv/io
aseguramiento de la vía aérea, la guía S1 "Manejo prehospitalario de después de la 5ª desfibrilación) en mujeres embarazadas.
la vía aérea" recomienda suficiente experiencia y entrenamiento Una infusión continua de oxitocina debe detenerse inmediatamente
regular en estos métodos (100 ETI como base y 10/año y 45 EGA en el contexto de una situación de reanimación debido al efecto
como base y 3/ año, [20]). Para asegurar la vía aérea, las vasodilatador e inotrópico negativo. Si a la paciente se le administró
compresiones torácicas también deben interrumpirse lo más sulfato de magnesio como resultado de una preeclampsia o una
brevemente posible (máx. 5 a 10 s). convulsión eclámpsica, también se debe detener la aplicación
adicional aquí. Además, como antídoto y protección contra otras
acceso al sistema vascular.Se requiere acceso al arritmias cardíacas, por ejemplo, 20 ml 10 %solución de gluconato
sistema vascular para administrar los medicamentos de calcioser administrado iv [21]. La excepción en estos casos es la
recomendados. Si es posible, debe ser en la extremidad administración de medicamentos para tratar las causas
superior o en el cuello (vena yugular externa) para subyacentes.
asegurar un flujo de retorno rápido al corazón. Las posibles dosis de otros medicamentos que se aplicaron en el
Si no es posible establecer un acceso intravenoso dentro de momento de la aparición de HKS (por ejemplo, antibióticos)
60-90s, elpunción intraósearecomendado. Aquí, en contraste deben considerarse de acuerdo con elevitación de alérgenos
con la recomendación habitual (tibia proximal), lahúmero de un posible shock anafiláctico.
proximalpreferido como sitio de punción. Si se selecciona un
sitio de punción que está alejado del tronco del cuerpo, puede Atención posterior a la reanimación/monitorización fetal
haber un riesgo de que el ingrediente activo se “inunde” más Después del retorno de la circulación espontánea ("retorno de la
pobremente y por lo tanto de un inicio de acción retardado/ circulación espontánea")ROSC) el paciente debe ser monitoreado y
reducido. Sin embargo, con este enfoque, cuidado continuamente en cuidados intensivos. En un reporte de caso
6Medicina de emergencia + rescate
después de la reanimación prehospitalaria de una mujer Para la situación prehospitalaria, la cesárea perimortem no
embarazada con posterior cesárea, se informó hipotermia tiene importancia.
terapéutica (34 ° C) durante 14 horas con un buen resultado
neurológico.22]. Sin embargo, esta no es una terapia establecida en 7Nota
el cuidado posterior a la reanimación de mujeres embarazadas. En el hospital, se debe realizar una cesárea dentro de los 4 a 5 minutos a partir de la semana 20
Prehospitalario existe la posibilidad de vitalidad fetal de gestación después del inicio del HKS.
utilizando elsonografiaverificar. La auscultación de los ruidos
cardíacos fetales requiere mucha práctica y no parece factible Fundamentos de la gestión de recursos de la tripulación
en el ámbito prehospitalario.
Específicamente, después de que se haya producido el ROSC, se deben observar/ Mediante el uso de "procedimientos operativos
llevar a cabo las siguientes medidas en la evaluación según xABCDE: estándar" (COMPENSACIÓN) o los algoritmos deben ser
– X: críticoparar de sangrar, posibles para garantizar una calidad de trabajo alta y
– A: Asegure la vía aérea si persiste la inconsciencia (si es constante a pesar de las constelaciones cambiantes del
posibleintubación endotraqueal), equipo. Con el fin de reducir la tasa de complicaciones e
– B: Oxigenación y ventilación (SpagO294-98%, etc.2 incidentes, la gestión de recursos de tripulación/crisis
CME
35-45 mmHg) (concepto CRM) también se ha establecido en el campo
– C: 2 seguroAcceso vascular, presión arterial sistólica médico. Esto se debió a menudo a un error humano (
> 100 mmHg(normovolemia, catecolaminas)y ECG de 12 "factores humanos"; [31, 32]). Los principios del CRM
derivaciones (búsqueda de causa), deben ser conocidos por el equipo de rescate (se pueden
– D: posiblementesedación(escalofríos, etc.), encontrar en el trabajo de Klein [32]).
– E: Control de temperatura (32-36°C, enfriamiento si es necesario, sin El principio "10s por 10min" incluye un breve descanso de
enfriamiento si la causa es sangrado). 10s, en el que el líder del equipo y todo el equipo hacen una
pausa para comunicar el estado actual y anunciar las
cuidado del recién nacido medidas previstas para los próximos 10min. Las
Después del nacimiento del niño, se debe evaluar si eladaptación compresiones torácicas y la ventilación (si es manual) se
posnatales regular Las siguientes medidas son obligatorias: 1. continúan como parte de la reanimación. Además, el líder
secarse y mantenerse caliente, del equipo no siempre tiene que ser el médico de urgencias.
2. separar, Este procedimiento es esencial si el líder del equipo tiene la
3. Recogida de la puntuación de Apgar. impresión de que el trabajo ya no es efectivo [33]. Además,
una eficazError y cultura organizacionaldesarrollar.
Si el recién nacido tiene una adaptación alterada, por El hecho es que los errores ocurren. Sin embargo, estos deben ser
ejemplo, respiración insuficiente, disnea, tono muscular reconocidos y abordados y analizados constructivamente para poder aprender
reducido, frecuencia cardíaca entre 60 y 100/min y de ellos. Los eventos de reanimación exigen todo el equipo de rescate. Sin
cianosis central, unbebe medico de urgenciassolicitar embargo, la reanimación de una mujer embarazada es sin duda también
apoyo. Al menos otro equipo de rescate solo debe cuidar particularmente exigente desde el punto de vista psicológico. UN
al recién nacido. Interrogaciónpor lo tanto, debe aplicarse con firmeza. Para los afectados y
Si la respiración es insuficiente y la frecuencia cardíaca es ayudantes, una adecuadaatención de emergencia psicosocialpensado y, si es
inferior a 60/min,medidas de resucitacióndel recién nacido necesario, puesto a disposición (por ejemplo, a través de la atención pastoral
a ser iniciado [23]. de emergencia).
Excursus: cesárea perimortem intrahospitalaria conclusión para la práctica
En el ámbito clínico interno, se recomienda la cesárea rápida 5La reanimación de una mujer embarazada rara vez es necesaria y
después del inicio del HKS a partir de la semana 20 de embarazo. La mayo de una gestión adecuada.
decisión debe tomarse dentro de 4-5 minutos [24,25]. El objetivo de 5Para lograr compresiones torácicas de calidad, el útero
este procedimiento de tiempo crítico esel retorno venosoal corazón desplazado manualmente hacia la izquierda a partir de la semana 20 de
por el lado materno, ya que el útero grávido ya no comprime la vena embarazo.
cava. Además, esta intervención conduce a una mejoraConformidad 5El uso del desfibrilador también es seguro para mujeres embarazadas
pulmonary reducción del consumo de oxígeno. Cada vez hay más debe llevarse a cabo inmediatamente si hay un ritmo cardíaco
pruebas de este enfoque [26, 27,28,29]. Además, se debe minimizar correspondiente.
la escasez de niños. Sin embargo, generalmente se aplica lo 5La intubación endotraqueal temprana debe usarse durante la reanimación
siguiente: madre antes que hijo. para ser considerado.
En un estudio de cohorte retrospectivo sobre la reanimación de 5La formación regular del equipo es esencial para una cooperación buena y eficaz
mujeres embarazadas en un entorno clínico, las madres tuvieron el trabajo es esencial en una emergencia.
una tasa de supervivencia general del 54 % con una tasa del 87 % de
cesáreas perimortem realizadas [30].
Medicina de emergencia + rescate7
CME
5. Panchal AR, Bartos JA, Cabanas JE et al (2020) Parte 3: soporte vital básico y avanzado
para adultos: pautas de la American Heart Association de 2020 para reanimación
Dirección de Correspondencia
cardiopulmonar y atención cardiovascular de emergencia. Circulación
dr. AnneCuero Blanco 142(16_Suppl_2):S366-S468.https://doi.org/10.1161/CIR.0000000000000916
Clínica de Ginecología XX, Bundeswehr Hospital Westerstede 6. Stein W, Emons G (2017) Hemorragia peri y posparto. Ginecología
11(01):59-78
Lange Str. 38, 26655 Westerstede, Alemania
7. Leonhardt G, Gaul C, Nietsch H Hetal (2006) J Thrombolysis 21 (3): 271-276.
dr.weissleder@gmail.com
https://doi.org/10.1007/s11239-006-5709-z
8. Pacheco LD, Saade G, Hankins D et al (2016) Embolia de líquido amniótico:
diagnóstico y manejo.SMFMclinicalguidelines,Vol.9,SSB16-SB24
9. Kumar A, Roberts D, Wood KEetal (2006) La duración de la hipotensión antes del inicio de una
terapia antimicrobiana efectiva es el determinante crítico de la supervivencia en el shock séptico
humano CritCareMed34:1589-1596
Cumplimiento de las pautas éticas 10. Schneider AP II, Nelson DJ, Brow DD (1993) Resucitación cardiopulmonar en el
hospital: una revisión de 30 años. JAmBoardFamPract6:91-101
11https://cpr.heart.org/en/resuscitation-science/cpr-and-ecc-guidelines. Consultado el 24
conflicto de intereses.De acuerdo con las pautas de Springer Medizin Verlag, se
de mayo de 2021
solicita a los autores y la dirección científica que proporcionen una declaración
12. King SE, Gabbott DA (2011) Paro cardíaco materno: rara vez ocurre, rara vez se
completa de sus intereses financieros y no financieros durante la preparación y
investiga. Resucitación 82 (7): 795–796
aprobación del manuscrito.
13. Gabbott DA (2013) Desplazamiento uterino durante la RCP en la paciente embarazada: ¿por qué
molestarse? Reanimación 84:267-268
autoresA. Cuero blanco: A. Intereses financieros: A.Weißleder declara que no tiene ningún
14. Goodwin AP, Pearce AJ (1992) La cuña humana
conflicto de intereses financieros. -B. Intereses no financieros: Médico senior del personal/
médico residente en la clínica de ginecología, Bundeswehr Hospital Westerstede |
15. KundraP, KhannaS, Habeebullah Setal (2007) Desplazamiento manual del
Membresías: DGAI, DGGG, DGPM, GRC.D.Beinkofer: A. Intereses financieros: D. Beinkofer
útero durante la cesárea Anestesia 62:460-465
declara que no tiene conflicto de intereses financieros. -B. Intereses no financieros: médico de
16. Hits D, Weißleder A, Gässler H, Decken S, Hauptkorn M, Helm M (2019)
la flotilla de la Bundeswehr, SGVI-2.2 evaluación/información de riesgos para la salud, servicio
Funcionalidad e idoneidad para el uso de dispositivos de compresión torácica.
médico de comando de la Bundeswehr.H. Gaessler: A. Intereses financieros: H. Gässler
Anasth Intensivmed 60:113-121.https://doi.org/10.19224/ai2019.113
declara que no tiene ningún conflicto de intereses financieros. -B. Intereses no financieros:
17. Callans DJ (2004) Paro cardíaco extrahospitalario: la solución es impactante. N Eng J Med
Médico principal en la clínica de anestesiología, medicina de cuidados intensivos, medicina de
351:632-634
emergencia y terapia del dolor en el hospital Bundeswehr en Ulm | Membresía: Asociación de
18. Malampalli A, Powner DJ, Gardner M (2004) PCR y apoyo somático de la paciente
médicos de emergencia del suroeste de Alemania. VGolpear: A. Intereses financieros: D. Hits
embarazada CritCareClin20:747-763
declara que no tiene conflicto de intereses financieros. -B. Intereses no financieros: Empleo
19. Driver B, Dodd K, Klein LR et al (2017) El bougie y el éxito del primer paso en el
como anestesista AA (Klinikum BarmherzigeBrüder St. Elisabeth-Straubing), trabajo por
departamento de emergencias AnnEmergMed70(4):473–478.e1
cuenta propia: médico de urgencias (KVB), profesor (BRK BFS, Regensburg), instructor ALS/
20. Timmermann A, Böttiger BW, Byhahn C, Dörges V, Eich C, Gräsner JT et al (2019)
EPALS (ERC), instructor PHTLS (DBRD) | Membresías: GRC, ERC, DIVI, DGAI, BDA, AGBN,
Directriz S1: Manejo prehospitalario de las vías respiratorias (resumen). Anasth
AGSWN, Hartmannbund.S Dargel: A. Intereses económicos: S.Dargel declara no tener
Intensivmed 60:316-336.https://doi.org/10.19224/ai2019.316
conflicto de intereses económicos. -B. Intereses no financieros: Trabajo en el Hospital
21. Jeejeebhoy FM, Zelop CM, Lipman S et al (2015) Paro cardíaco durante el
Universitario de Jena desde 2017, certificación de especialista en ginecología y obstetricia de
embarazo: una declaración científica de la American Heart Association.
2019 | DEGUMI, certificado FMF London, enfoque clínico: retraso del crecimiento fetal,
Circulación 132:1747-1773
medicina prenatal.E. Schleussner: A. Intereses financieros: E. Schleußer declara que no tiene
22. Pecher S, Williams E (2017) Paro cardíaco extrahospitalario en el embarazo con buen
ningún conflicto de intereses financieros. -B. Intereses no financieros: Ginecólogo, Director
resultado neurológico de otros e infantes. IntJObstetAnesth 29:81-84
del Departamento de Obstetricia, Hospital Universitario de Jena, Universidad FriedrichSchiller
23. Madar J, Roehr CC, Ainsworth S et al (2021) Directrices del Consejo Europeo de
de Jena | Presidente de la Sociedad de Medicina Perinatal | Membresías: Consejo Asesor
Reanimación 2021: reanimación de recién nacidos y apoyo para la transición de bebés
Científico de la Sociedad Alemana de Medicina Prenatal y Obstetricia y la Sociedad Alemana
al nacer Resuscitation 161:291-326
Central de Ginecología y Obstetricia, DGGG, DEGUM, Asociación Profesional de Ginecólogos.
24. NAEMT (2012) Soporte Vital Médico Avanzado. Gestión preclínica y clínica
de emergencias Urban&Fischer/Elsevier,Munich
25. Eldridge AJ, Ford R (2016) Casos perimortem de partos. Int J Obstet Anesth
27:46-54
Gestión científica.Puede encontrar la explicación completa del conflicto de intereses
26. Einav S, Kaufman N, Sela HY (2012) Paro cardíaco materno y cesárea y parto
de la gestión científica en el curso de la educación superior certificadawww.
perimortem: ¿evidencia o basada en expertos? Resucitación 83: 1191-1200
springermedizin.de/cme.
27 McDonell NJ (2009) Paro cardiopulmonar en el embarazo: dos informes de casos de
resultados exitosos en asociación con parto por cesárea perimortem. Hermano J
El editordeclara que no se destina dinero de patrocinio al editor para la publicación
Anaesth 103:406-409
de esta capacitación de CME.
28. Jeejeebhoy FM, Zelop CM, Windrim R (2011) Manejo del paro cardíaco en el
embarazo: revisión asistemática Resucitación 82: 801-809
Los autores de este artículo no realizaron estudios en humanos o
29. Katz VL (2012) Cesárea perimortem: es un papel en la mortalidad materna.
animales. Las pautas éticas allí especificadas se aplican a los estudios
SeminPerinatol 36:68-72
enumerados.
30. Hepp H (1995) Dos vidas: afirmación y realidad. Arco Gynecol Obstet 257
(1): 17-36
31. Koppenberg J, Henninger M, Gausmann P et al (2011) Seguridad del paciente en los
literatura
servicios de emergencia: ¿qué contribución pueden hacer CRM y el trabajo en equipo?
ER 27:249-254.https://doi.org/10.1055/s-0031-1276905
1. Mhyre JM, Tsen LC, Einav S et al (2014) Paro cardíaco durante la hospitalización por parto
32. KleinM (2015) El “Factor Humano”. intenso 23:215-228.https://doi.org/10.1055/
en los Estados Unidos, 1998-2011 Anestesiología 120:810-818
s-0035-1556894
2. Atta E, Gardner M (2007) Resucitación cardiopulmonar en el embarazo. Obstet 33. Rall M, Glavin R, Flin R (2008) El “principio de 10 segundos por 10 minutos”: por
Gynecol Clin North Am 34: 585-597
qué las cosas van mal y evitar que empeoren. Bull R. Coll Anaesth 51:2614-2616
3. Cantwell R, Clutton-Brock T, Cooper Get al (2011) Salvar la vida de las madres: revisión de las
muertes maternas para hacer que la maternidad sea más segura: 2006–2008. El octavo informe
de las Investigaciones confidenciales sobre las muertes maternas en el Reino Unido. Br J Obstet
Gynaecol118 (suplemento 1): 1-203
4. Soar J, Berg KM, Andersen LW et al (2020) Soporte vital avanzado para adultos:
Consenso internacional de 2020 sobre reanimación cardiopulmonar y ciencia de la
atención cardiovascular de emergencia con recomendaciones de tratamiento.
Reanimación 156:A80-119
8Medicina de emergencia + rescate
Cuestionario de CME
Reanimación cardiopulmonar de la paciente
embarazada en los servicios de urgencias
Para los cursos de esta revista: Escanea el código QR
o subirwww.springermedizin.de/kurse-notfall-und-rettungsmedizin
?¿Qué hecho sobre el Soporte Vital Básico ?¿Qué causa específica de cardiopatía? ◯ A partir de la 3ª dosis de adrenalina se deben
puerto en reanimación de mujeres paro cardíaco en mujeres embarazadas administrar 3mg.
embarazadas es correcto? contiene el acrónimo "BEAUCHOPS"? ◯ Se debe continuar con una infusión de oxitocina para el
◯ En mujeres embarazadas, la reanimación ◯ B sangrado, coagulación intravascular tratamiento de la atonía.
cardiopulmonar debe realizarse en una diseminada (CID)
proporción de 20:3 (es decir, 20 compresiones ◯ congelación ?Qué declaración sobre Advanced Life
torácicas y 3 ventilaciones). ◯ tu accidente apoyo a mujeres embarazadasno
◯ El reanimador que realiza las compresiones torácicas ◯ colecistitis C ¿aplicable?
debe cambiarse después de 3 minutos, es decir, ◯ H Hipotermia ◯ Se debe implementar un
después de 5 ciclos en una proporción de 20:3. desfibrilador lo antes posible.
?¿Cuál es la causa raíz de un ◯ La desfibrilación tiene importantes consecuencias
◯ La tasa de compresión torácica es de 80/ ¿Paro cardiovascular en mujeres adversas para el feto.
min. embarazadas en los EE. UU.? ◯ Los ritmos no desfibrilables
◯ Se debe asegurar un alivio torácico ◯ infarto de miocardio incluyen asistolia y actividad
adecuado. ◯ tromboembolismo eléctrica sin pulso o disociación
◯ Debido al alto riesgo de aspiración durante ◯ trauma electromecánica.
la reanimación, las mujeres embarazadas no ◯ intoxicación ◯ Se prefieren los electrodos
se ventilan principalmente con máscaras y ◯ Miocardiopatía periparto adhesivos para evitar dislocaciones.
bolsas. ◯ Asegurar las vías respiratorias puede
?¿Qué afirmación sobre la medicación ser difícil debido a los cambios
?Cual esningunacausa reversible de utilizado para la reanimación en fisiológicos específicos del embarazo.
¿Paro cardiovascular en mujeres mujeres embarazadas es correcto?
embarazadas?
◯ hipoxia ◯ La adrenalina debe estar en una dosis de 1 mg.
◯ hipopotasemia administrado iv cada 3-5 min.
◯ embolia pulmonar ◯ Después de la tercera desfibrilación, se debe
◯ Rotura aórtica traumática utilizar amiodarona 450 mg iv.
◯ intoxicación ◯ Debe administrarse atropina para la
asistolia.
Información sobre la formación certificada
Doctores:Esta formación fue organizada por la Especialistas en servicios de rescate:La formación – La academia de servicios de Notas sobre la participación:
Asociación Médica de Renania del Norte para la continua de los especialistas de los servicios de emergencia y seguridad de la – La participación en el curso certificado
"Certificado de formación continua de la asociación salvamento está regulada por la ley estatal de La escuela estatal de bomberos reconoce 3 horas solo es posible en línea en
médica" según el § 5 de sus reglamentos de servicios de salvamento correspondiente, según la de capacitación avanzada por cada finalización www.springermedizin.de/cme.
formación continua 3 puntos(Categoría D) y, por lo cual el reconocimiento es responsabilidad de los exitosa de la capacitación avanzada. – El período de participación es de 12 meses. Puede
tanto, también es elegible para el reconocimiento de centros de formación responsables. El certificado de – El cuerpo de bomberos/cuerpo de bomberos de Múnich encontrar la fecha límite de inscripción en línea
otras asociaciones médicas. participación en esta formación debe presentarse al reconoce 3 horas de formación avanzada en el curso.
empleador para la verificación del reconocimiento. por la finalización exitosa de un curso – Las preguntas y sus posibles
Reconocimiento en Austria:Para el
de capacitación. respuestas asociadas se
programa de formación continua del
compilan en línea en orden
diploma (DFP), el alemán Se aplican los siguientes reconocimientos:
aleatorio.
Los puntos de educación continua reconocidos por – El Malteser Hilfsdienst reconoce 1,5 horas de
- Solo una respuesta por pregunta es
asociaciones médicas estatales se reconocen en la formación avanzada al completar con éxito
correcta.
misma medida que los puntos DFP debido a su esta formación avanzada.
– Para una participación exitosa, se debe
equivalencia (§ 14, Sección 1, Ordenanza sobre Se reconoce un máximo de 10 horas de
responder correctamente el 70% de las
Educación Continua Médica, Asociación Médica de formación avanzada al año para este
preguntas.
Austria (ÖAK) 2013). formato de formación avanzada.
– Suscriptores de esta revista
especializada y de e.Med- y e.Dent
Participa en líneaen www.springermedizin.de/cme Medicina de emergencia + rescate9
Cuestionario de CME
?Te conviertes en un hombre de 35 años. ?¿Qué declaración sobre el recurso de la tripulación?
tin alarmó en la semana 36 de se aplica la gestión?
embarazo con la palabra clave ◯ Se describen estructuras
"escasez de aire". La situación en jerárquicas claras.
el sitio es la siguiente: La paciente ◯ Solo el líder del equipo puede
le dice que de repente le faltaba el comunicarse.
aire. Es cada vez peor. Poco ◯ El principio "10s por 10min" debería ser un
después, se vuelve hipotensa, la descanso suficiente para los miembros del
saturación de oxígeno cae y sufre equipo.
un paro cardíaco. ¿Cómo debe ◯ El objetivo es reducir la tasa de
colocarse la mujer embarazada complicaciones e incidencias.
para permitir compresiones ◯ Los errores solo deben analizarse después de que
torácicas efectivas? se hayan completado las medidas.
◯ Almacenamiento de choque o almacenamiento de
Trendelenburg ?Cual esnolema de la tripulación
◯ Posicionamiento del lado izquierdo de al menos ¿Administracion de recursos?
15° usando un cojín de cuña ◯ Conozca su entorno de trabajo.
◯ Almacenamiento del lado derecho ◯ Establecer prioridades de forma dinámica.
◯ Elevación de la parte superior del cuerpo ◯ Preste atención al buen trabajo en equipo.
◯ Posición supina plana con desplazamiento uterino ◯ Movilizar todos los recursos disponibles
manual hacia la izquierda (personas y tecnología).
◯ Una evaluación única es suficiente.
?En la casa natal, un joven de 29 años
ge paciente un paro cardíaco. Esto
fue precedido por una hemorragia
posparto fulminante debido a un
útero atónico. Inmediatamente
comience la reanimación
cardiopulmonar. ¿Qué medida está
contraindicada en este caso?
◯ Establecimiento temprano de un
desfibrilador y posterior análisis del ritmo.
◯ Terapia de volumen con varios litros
de solución salina isotónica.
◯ El sangrado debe detenerse lo
antes posible.
◯ La terapia hemostática, incluido el ácido
tranexámico, debe iniciarse de
inmediato.
◯ Inicio inmediato de un masaje cardíaco
basado en las pautas.
10Medicina de emergencia + rescate Participa en líneaen www.springermedizin.de/cme
También podría gustarte
- Manual SVB SamuDocumento43 páginasManual SVB SamuaarongondraAún no hay calificaciones
- Pae de Sistema CardiovascularDocumento70 páginasPae de Sistema Cardiovascularjazmin100% (3)
- Caso Clinico de Trauma FacialDocumento13 páginasCaso Clinico de Trauma Facialmarcela fernandez100% (1)
- Historia Clinica GinecologicaDocumento23 páginasHistoria Clinica Ginecologicakarlamaria23Aún no hay calificaciones
- Oriana Fallaci - Carta A Un Niño Que Nunca NacióDocumento37 páginasOriana Fallaci - Carta A Un Niño Que Nunca NacióDavidPintoParedesAún no hay calificaciones
- En El Vientre Materno: Desarrollo EmbrionarioDocumento19 páginasEn El Vientre Materno: Desarrollo Embrionariocopyfree100% (17)
- GUIAS SAP de RCP en PediatriaDocumento9 páginasGUIAS SAP de RCP en Pediatriaun pollio locoAún no hay calificaciones
- 2..TFG MartinezDaSilva RCPgestantesDocumento31 páginas2..TFG MartinezDaSilva RCPgestantesJorge ZarzaAún no hay calificaciones
- Practica Sobre Soporte VitalDocumento4 páginasPractica Sobre Soporte VitalvictoramadoAún no hay calificaciones
- RCP EmbarazoDocumento9 páginasRCP EmbarazoholguinlAún no hay calificaciones
- Guía Didáctica 2-SVB NiñosDocumento17 páginasGuía Didáctica 2-SVB NiñosKarina GarcíaAún no hay calificaciones
- 1..TFG Cazalilla Zafra AnaDocumento41 páginas1..TFG Cazalilla Zafra AnaJorge ZarzaAún no hay calificaciones
- Reanimación Pediátrica ABCDocumento10 páginasReanimación Pediátrica ABCRodríguez PabloAún no hay calificaciones
- RCP embarazo causas manejoDocumento28 páginasRCP embarazo causas manejoJorge ZarzaAún no hay calificaciones
- RCP ObstétricaDocumento8 páginasRCP ObstétricaVeTeNeAún no hay calificaciones
- Codigo Azul en ObstetriciaDocumento12 páginasCodigo Azul en Obstetriciamarcela fernandezAún no hay calificaciones
- Guias RCP 2005Documento28 páginasGuias RCP 2005MiguelIgnacioHerreraMedinaAún no hay calificaciones
- Sistemas de AtencionDocumento25 páginasSistemas de AtencionHOSPITAl INGLESAún no hay calificaciones
- mediaCPR FilesCPR Guidelines FilesHighlightsHghlghts - 2020ECCGuidelines - Spanish PDFDocumento32 páginasmediaCPR FilesCPR Guidelines FilesHighlightsHghlghts - 2020ECCGuidelines - Spanish PDFCynthia FloraAún no hay calificaciones
- Manual RCP 240X175 Web PDFDocumento72 páginasManual RCP 240X175 Web PDFTeddy Omar Lopez Davila100% (1)
- Manual RCP PDFDocumento61 páginasManual RCP PDFTum-b HernandezAún no hay calificaciones
- Guias Rcp&Ecc Aha Actualizadas 2015Documento61 páginasGuias Rcp&Ecc Aha Actualizadas 2015Alberto Jara SommerAún no hay calificaciones
- Anestesia Paciente Embarazada Con CardiopatíasDocumento10 páginasAnestesia Paciente Embarazada Con CardiopatíasPaola ValdezAún no hay calificaciones
- ReanimacionDocumento171 páginasReanimaciond2ssqn2dqxAún no hay calificaciones
- Urgencias PediatricasDocumento11 páginasUrgencias PediatricasAdolfo Feo100% (1)
- Análisis de Las Nuevas Guías AHA y ERC 2015Documento70 páginasAnálisis de Las Nuevas Guías AHA y ERC 2015Jose Damian Cortes FernandezAún no hay calificaciones
- Trabajo de Investigacion-Soporte BasicoDocumento12 páginasTrabajo de Investigacion-Soporte BasicoANA JHELY CAPAJAA CHINOAún no hay calificaciones
- Highlights 2020 AHA Espanol PDFDocumento32 páginasHighlights 2020 AHA Espanol PDFJesús quiñones0% (1)
- Tipos de Sistemas TrabajoDocumento16 páginasTipos de Sistemas Trabajolarissa santamariaAún no hay calificaciones
- Manual de RCP Básico para Estudiantes de MedicinaDocumento92 páginasManual de RCP Básico para Estudiantes de MedicinaGuadalupe VillaseñorAún no hay calificaciones
- Taller RCP AvanzadoDocumento16 páginasTaller RCP AvanzadoKETHERINE VALERIA HUENUL CONTRERAS100% (1)
- RCP PediatricoDocumento44 páginasRCP PediatricoAldo Sihuincha FloresAún no hay calificaciones
- Cuidados de enfermería en paciente postoperatorio de ACV hemorrágicoDocumento81 páginasCuidados de enfermería en paciente postoperatorio de ACV hemorrágicoDANIEL SANTOS NAJARRO SOTOAún no hay calificaciones
- RCP Neonatal y Pediatrica PDFDocumento74 páginasRCP Neonatal y Pediatrica PDFdavidAún no hay calificaciones
- Pncipios de EmergenciaDocumento6 páginasPncipios de EmergenciatomasAún no hay calificaciones
- RCPDocumento65 páginasRCPGalo Enrique Benites Medina100% (3)
- ACLS Manual de Bolsillo GUÍA de ATENCIÓN CARDIOVASCULAR de EMERGENCIA para Personal Del Equipo de Salud 2005 BookletDocumento8 páginasACLS Manual de Bolsillo GUÍA de ATENCIÓN CARDIOVASCULAR de EMERGENCIA para Personal Del Equipo de Salud 2005 BookletJavierAún no hay calificaciones
- Manual SVB PDFDocumento67 páginasManual SVB PDFJenitadeagua LeeAún no hay calificaciones
- manual de procedimientos en robosDocumento36 páginasmanual de procedimientos en robosRodolfo QuiHer5Aún no hay calificaciones
- SHOCK HEMORRAGICO - EsDocumento20 páginasSHOCK HEMORRAGICO - EswiwiAún no hay calificaciones
- Abordaje de Paciente CríticoDocumento62 páginasAbordaje de Paciente CríticoPaola Andrea Martínez PérezAún no hay calificaciones
- Actividad Soporte Vital y TraumaDocumento27 páginasActividad Soporte Vital y TraumaMarioNñzAún no hay calificaciones
- Accidente Cerebro VascularDocumento76 páginasAccidente Cerebro VascularEmily Quesada CotoAún no hay calificaciones
- Conceptos Generales de RCPDocumento122 páginasConceptos Generales de RCPMara MoschiniAún no hay calificaciones
- Codigo AzulDocumento38 páginasCodigo AzulhgrreformahospitalgeneralAún no hay calificaciones
- CRISIS HIPERNTENSIVAS ESC EN ESPAÑOLDocumento10 páginasCRISIS HIPERNTENSIVAS ESC EN ESPAÑOLISABELLA CEBALLOS CARRILLOAún no hay calificaciones
- PINI12 ET III Procedimientos Invasivos y No InvasivosDocumento27 páginasPINI12 ET III Procedimientos Invasivos y No InvasivosEliasAún no hay calificaciones
- TraducidoDocumento320 páginasTraducidoMarcela Riveros ToroAún no hay calificaciones
- Obstetrico Brochure Marco AguiarDocumento20 páginasObstetrico Brochure Marco AguiarPatty CLAún no hay calificaciones
- Cuidados enfermería RCPDocumento27 páginasCuidados enfermería RCPPEDRO CAPARACHIN PALPAAún no hay calificaciones
- Artículo SBVDocumento8 páginasArtículo SBVJessi Arancibia BarretoAún no hay calificaciones
- RN CardiopatiaDocumento9 páginasRN CardiopatiaAnayensiAún no hay calificaciones
- Guia de Laboratorio RCP 20'22Documento18 páginasGuia de Laboratorio RCP 20'22vilmar camachoAún no hay calificaciones
- Gestión del conocimiento: cuidado para la salud cardiorrespiratoriaDe EverandGestión del conocimiento: cuidado para la salud cardiorrespiratoriaAún no hay calificaciones
- Enfoque teórico de primeros auxilios para estudiantes de enfermeríaDe EverandEnfoque teórico de primeros auxilios para estudiantes de enfermeríaCalificación: 4 de 5 estrellas4/5 (4)
- Anestesiología: Apúntes para el médico generalDe EverandAnestesiología: Apúntes para el médico generalCalificación: 3.5 de 5 estrellas3.5/5 (4)
- Valoración inicial del paciente en urgencias o emergencias sanitarias. SANT0208De EverandValoración inicial del paciente en urgencias o emergencias sanitarias. SANT0208Aún no hay calificaciones
- SBV Soporte Básico de La Vida Manual Del ProveedorDe EverandSBV Soporte Básico de La Vida Manual Del ProveedorAún no hay calificaciones
- Soporte crítico en obstetricia (SCO)De EverandSoporte crítico en obstetricia (SCO)Calificación: 1 de 5 estrellas1/5 (1)
- Bases para el manejo del paciente críticoDe EverandBases para el manejo del paciente críticoAún no hay calificaciones
- Urgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2De EverandUrgencias médicas en el consultorio odontológico: Conocimientos básicos odontológicos, #2Calificación: 5 de 5 estrellas5/5 (1)
- Paro Cardiaco en ObstetriciaDocumento13 páginasParo Cardiaco en Obstetriciamarcela fernandezAún no hay calificaciones
- Historia Clínica: Respuesta A InterconsultaDocumento33 páginasHistoria Clínica: Respuesta A Interconsultamarcela fernandezAún no hay calificaciones
- PCR EmbarazadaDocumento15 páginasPCR EmbarazadaVictor Domingo Figueroa LeivaAún no hay calificaciones
- Injertos y ColgajosDocumento24 páginasInjertos y Colgajosmarcela fernandezAún no hay calificaciones
- Codigo Azul en ObstetriciaDocumento12 páginasCodigo Azul en Obstetriciamarcela fernandezAún no hay calificaciones
- 420-2014-03-10-Trauma FacialDocumento81 páginas420-2014-03-10-Trauma FacialKevin Chi BorgesAún no hay calificaciones
- Protocolo HIPERGLUCEMIA NEONATAL. SP HGUA 2016Documento8 páginasProtocolo HIPERGLUCEMIA NEONATAL. SP HGUA 2016marcela fernandezAún no hay calificaciones
- Paro Cardiorrespiratorio en Embarazadas: Enfoque y ManejoDocumento77 páginasParo Cardiorrespiratorio en Embarazadas: Enfoque y Manejomarcela fernandezAún no hay calificaciones
- Guia 009 Hiperglicemia en El Recien Nacido PDFDocumento8 páginasGuia 009 Hiperglicemia en El Recien Nacido PDFNelly CastilloAún no hay calificaciones
- Casos ColgajosDocumento9 páginasCasos Colgajosmarcela fernandezAún no hay calificaciones
- Sepsis NeonatalDocumento12 páginasSepsis NeonatalRonie Alvarez MaldonadoAún no hay calificaciones
- Los Colgajos y Los InjertosDocumento8 páginasLos Colgajos y Los Injertosmarcela fernandezAún no hay calificaciones
- Piel PDFDocumento71 páginasPiel PDFTeresaAún no hay calificaciones
- Casos QuemadurasDocumento7 páginasCasos Quemadurasmarcela fernandezAún no hay calificaciones
- Guía Clínica. Manejo Del Paciente Gran Quemado. Santiago: Minsal, 2Documento109 páginasGuía Clínica. Manejo Del Paciente Gran Quemado. Santiago: Minsal, 2Diana DelgadoAún no hay calificaciones
- Quemaduras: definición, clasificación, etiología, fisiopatología y manejo inicialDocumento5 páginasQuemaduras: definición, clasificación, etiología, fisiopatología y manejo inicialmarcela fernandezAún no hay calificaciones
- Sepsis NeonatalDocumento13 páginasSepsis Neonatalmarcela fernandezAún no hay calificaciones
- 01 1993 06 Errores Innatos Del MetabolismoDocumento10 páginas01 1993 06 Errores Innatos Del Metabolismomarcela fernandezAún no hay calificaciones
- Droga Recombinante-IdursulfasaDocumento1 páginaDroga Recombinante-Idursulfasamarcela fernandezAún no hay calificaciones
- Errores innatos del metabolismo: diagnóstico y tratamiento de condiciones rarasDocumento4 páginasErrores innatos del metabolismo: diagnóstico y tratamiento de condiciones rarasNanee SimpsonAún no hay calificaciones
- 03 RCPDocumento18 páginas03 RCPAlbertson GrimanAún no hay calificaciones
- 21 0Documento18 páginas21 0Rina DiazAún no hay calificaciones
- Cancer de PielDocumento8 páginasCancer de Pielmarcela fernandezAún no hay calificaciones
- Falla Cardiaca 2021Documento3 páginasFalla Cardiaca 2021marcela fernandezAún no hay calificaciones
- 11 HipoglucemiaDocumento12 páginas11 HipoglucemiaAna Patricia Mendoza MontealegreAún no hay calificaciones
- Hipoglicemia NeonatalDocumento12 páginasHipoglicemia NeonatalJuan Pablo AguilAún no hay calificaciones
- Hipoglicemia NeonatalDocumento12 páginasHipoglicemia Neonatalmarcela fernandez100% (1)
- Errores metabólicos innatos, un vistazo a un tema poco valoradoDocumento9 páginasErrores metabólicos innatos, un vistazo a un tema poco valoradoCarmen Chávez ColínAún no hay calificaciones
- Apuntes de Farmacologia 1 - Alvarado-168-176Documento9 páginasApuntes de Farmacologia 1 - Alvarado-168-176Deysi Dany DdtAún no hay calificaciones
- Shock Hipovolemico PuerperioDocumento7 páginasShock Hipovolemico PuerperioMarby PalominoAún no hay calificaciones
- Etapa Prenatal Psc. DesarrolloDocumento33 páginasEtapa Prenatal Psc. DesarrolloVaal de TamrielAún no hay calificaciones
- CVI - S6 - L3 - Capítulo 7. Placenta y Membranas Extraembrionaria. Embriologia Humana y Biologia Del Desarrollo CarlsonDocumento21 páginasCVI - S6 - L3 - Capítulo 7. Placenta y Membranas Extraembrionaria. Embriologia Humana y Biologia Del Desarrollo CarlsonJorge DelgadoAún no hay calificaciones
- Drogas y sus efectosDocumento13 páginasDrogas y sus efectosAlessandra GomezAún no hay calificaciones
- 361-Texto Del Artículo-585-1-10-20180208Documento13 páginas361-Texto Del Artículo-585-1-10-20180208Lisbeth SalamancaAún no hay calificaciones
- 737 2018 Article 889.en - Es PDFDocumento11 páginas737 2018 Article 889.en - Es PDFConsulta externa Clinica montserratAún no hay calificaciones
- Guias MetodológicasDocumento32 páginasGuias MetodológicasMagdalena Eugenio MedinaAún no hay calificaciones
- Documento Sin TítuloDocumento5 páginasDocumento Sin Títulomichelle gonzalezAún no hay calificaciones
- Hx. Celulitis OrbitariaDocumento2 páginasHx. Celulitis OrbitariaIsrael ArguetaAún no hay calificaciones
- Airjet Spa Manual PDFDocumento11 páginasAirjet Spa Manual PDFMaria Alejandra Norena ArcilaAún no hay calificaciones
- Faieta Pediatría 2019Documento221 páginasFaieta Pediatría 2019Cesar Aure BetancourtAún no hay calificaciones
- Factor de Riesgo Con Bebé MacrosomicoDocumento9 páginasFactor de Riesgo Con Bebé MacrosomicoKatherineAún no hay calificaciones
- Representaciones sociales del cuerpo femenino embarazoDocumento6 páginasRepresentaciones sociales del cuerpo femenino embarazoliespinosAún no hay calificaciones
- 7.2 Apendicitis y EmbarazoDocumento14 páginas7.2 Apendicitis y EmbarazoLido Cardenas VargasAún no hay calificaciones
- Intervenciones obstétricasDocumento14 páginasIntervenciones obstétricasPatricia SilvaAún no hay calificaciones
- TESISDocumento63 páginasTESISJack VélezAún no hay calificaciones
- Educación Nutricional en La Etapa PreconcepcionalDocumento1 páginaEducación Nutricional en La Etapa PreconcepcionalXiomara BenavidesAún no hay calificaciones
- Art. 52 y 53 Estatuto de Los TrabajadoresDocumento3 páginasArt. 52 y 53 Estatuto de Los Trabajadorescristina cruzAún no hay calificaciones
- Vasoconstrictors - Indications and Precautions - En.es 1Documento14 páginasVasoconstrictors - Indications and Precautions - En.es 1Claudia Lizeth Ibarra DomínguezAún no hay calificaciones
- Historia clínica de paciente de 89 añosDocumento5 páginasHistoria clínica de paciente de 89 añosElizabeth Pérez RincónAún no hay calificaciones
- Semana de La Maternidad 2023Documento10 páginasSemana de La Maternidad 2023RED INTEGRADA DE SALUD CAJAMARCAAún no hay calificaciones
- RPM AdriDocumento31 páginasRPM AdriAdriana Palmira Gutierrez QuisbertAún no hay calificaciones
- Maternidad sana: manual de comadronasDocumento176 páginasMaternidad sana: manual de comadronasFrancisco GarcíaAún no hay calificaciones
- Aborto Retenido Con Infecciones Vías Urinaria 3Documento2 páginasAborto Retenido Con Infecciones Vías Urinaria 3Papeleria del CarvajalAún no hay calificaciones
- Guía Técnica para La Consejería en Lactancia MaternaDocumento56 páginasGuía Técnica para La Consejería en Lactancia MaternaKillari Luna SolAún no hay calificaciones
- Enfermedad Trofoblástica PPT FinalDocumento38 páginasEnfermedad Trofoblástica PPT Finalpedro molinaAún no hay calificaciones