Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Introduccion Practica Clinica
Introduccion Practica Clinica
Cargado por
viviana arango aguirreDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Introduccion Practica Clinica
Introduccion Practica Clinica
Cargado por
viviana arango aguirreCopyright:
Formatos disponibles
UNIVERSIDAD DE CARABOBO
Facultad de Ciencias de la Salud
Escuela de Salud Pública y Desarrollo Social
Departamento de Salud Mental
Escuela de Medicina
Práctica Médica
Valencia, 2016
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez S, Eliana Rodríguez O.
1
Con Introducción a la Práctica Clínica aspiramos ofrecer algunas nociones elementales para
ayudar al estudiante de Medicina, en su primer contacto con el aprendizaje clínico. Esta guía no pretende,
por lo tanto, describir de manera profunda los contenidos clínicos de los currícula de los diferentes
programas de las materias que se verán en años posteriores. Lo que aquí abordaremos, tiene más que ver
con conocimientos fundamentales que aproximen al médico en formación a su futuro desenvolvimiento en
las clínicas hospitalarias, específicamente la asignatura de Semiología.
Para facilitar este aprendizaje, es conveniente comenzar por conocer algunos conceptos primordiales,
como lo son:
a) Semiología médica: rama de la medicina cuyo objeto de estudio es la identificación de las diversas
manifestaciones (signos y síntomas) de las enfermedades.
b) Síntomas: son manifestaciones subjetivas de enfermedad, es decir, percibidas exclusivamente por el
paciente y que el médico sólo puede conocer a través del interrogatorio.
c) Signos: son manifestaciones objetivas de enfermedad, descubiertas por el médico mediante el examen
físico o exámenes complementarios.
d) Síndrome: es un conjunto de signos y síntomas relacionados entre sí, con una fisiopatología común y
diversas etiologías
A continuación, se ofrece un sumario de los términos que describen los síntomas más comunes que
presentan los pacientes, de manera general y luego, por aparatos y sistemas.
1. Fiebre: aumento anormal de temperatura corporal. Junto con el dolor es uno de los síntomas que
con mayor frecuencia refieren pacientes pediátricos y adultos. Por tal motivo, se dedicarán secciones
aparte para cada uno.
2. Dolor: experiencia sensorial y emocional no placentera que se asocia con daño tisular real o
potencial.
3. Cambios asociados al peso/masa corporal:
a) Aumento de peso: se produce debido al aumento de masa grasa, cuando el ingreso calórico es
superior al gasto energético durante un tiempo determinado. En otras ocasiones, puede depender
de una acumulación anormal de líquidos; cuando se acumulan varios litros se manifiesta como
edema.
b) Pérdida de peso: puede tener diversas causas, entre las que se encuentran: disminución del
ingreso calórico (anorexia, disfagia, vómitos, aporte insuficiente), malabsorción intestinal, aumento
de las necesidades metabólicas y pérdida de nutrientes por orina, heces o piel lesionada.
4. Fatiga: se refiere a una sensación de cansancio, decaimiento o pérdida de energía, que puede ser una
respuesta normal e importante a factores como el esfuerzo físico, el estrés emocional, el aburrimiento
o la falta de sueño. Es un síntoma inespecífico frecuente durante estados depresivos y de ansiedad,
infecciones (mononucleosis), trastornos endocrinos (hipotiroidismo), déficit nutricional, insuficiencia
cardiaca, anemia, entre otros.
5. Debilidad: denota pérdida manifiesta de fuerza muscular.
6. Hiporexia: disminución del apetito.
7. Anorexia: pérdida total del apetito.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
2
8. Astenia: es una sensación de debilidad y falta de vitalidad generalizada, tanto física como intelectual,
que reduce la capacidad para trabajar e incluso realizar las tareas más sencillas. En contraste con la
fatiga, aparece en ausencia de los factores mencionados previamente.
SÍNTOMAS POR APARATOS Y SISTEMAS
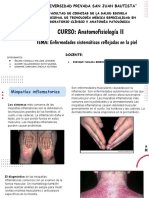
PIEL:
1. Alopecia: ausencia parcial o completa de cabello, denominada también calvicie. Obedece a distintas
causas como: el envejecimiento normal, trastornos endocrinos, reacciones por fármacos, tratamiento
anticanceroso, o enfermedades dermatológicas.
2. Celulitis/Paniculitis: inflamación del tejido celular subcutáneo.
3. Cianosis: coloración azul-violácea de la piel y mucosas por aumento de la hemoglobina reducida en la
sangre capilar.
4. Cicatriz: neoformación tisular para reemplazar una pérdida de sustancia o sustituir un proceso
inflamatorio destructivo.
5. Costra: tejido temporal formado por secreciones desecadas y detritos celulares. Su coloración varía
según la naturaleza de la secreción (color miel/mielicéricas: suero; rojo oscuro: sangre; amarillo
verdoso: pus)
6. Diaforesis: transpiración profusa.
7. Discromías: alteración estable del color de la piel en una zona determinada.
8. Eritema/Rubicundez: coloración rojiza, circunscrita o difusa, de la piel.
9. Equimosis: manchas de color rojo-violáceo de forma y extensión variables, provocadas por
extravasación sanguínea, que no desaparecen a la presión.
10. Escaras: placas de tejido necrosado que se presentan como una costra negra/ pardusca y que alcanzan
hasta planos profundos de la dermis. Aparecen frecuentemente en la región sacra en pacientes que
permanecen en decúbito dorsal por periodos prolongados.
11. Furúnculo (forúnculo): inflamación del folículo pilosebáceo que puede provocar supuración. La
acumulación de furúnculos se conoce como ántrax.
12. Hemangiomas: acumulación anormal de vasos sanguíneos en la piel o en los órganos internos.
13. Hematoma: lesión elevada de color rojo-violáceo provocada por la acumulación de sangre en el
espacio intersticial debido a la extravasación de la misma.
14. Hiperqueratosis: engrosamiento del estrato córneo de la epidermis.
15. Hirsutismo: patrón masculino de crecimiento del vello en las mujeres. Puede aparecer, por ejemplo,
en el rostro, tórax o abdomen.
16. Ictericia: coloración amarillenta de la piel y mucosas por acumulación de bilirrubina.
17. Prurito: sensación molesta de picor en una zona de la piel que hace desear rascarse. Puede estar
relacionada con una dermatitis, una picadura de insectos o una reacción alérgica.
18. Petequias: manchas puntiformes de color rojo, secundarias a la extravasación sanguínea, que no
desaparecen con la digito-presión.
19. Pústula: elevación circunscrita de la piel con contenido purulento.
20. Queloide: cicatriz hipertrófica.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
3
21. Telangiectasias: dilatación de los capilares superficiales de la piel que produce lesiones rojizas en
forma de araña.
22. Tofos: nódulos formados por depósito de cristales de ácido úrico en la dermis y el tejido celular
subcutáneo, que pueden aparecer en pacientes con gota.
23. Úlcera: lesión circunscrita en forma de cráter que afecta a piel o mucosas. Consecutiva a la necrosis
que puede deberse a causas vasculares (arteriales o venosas) o a procesos inflamatorios, infecciosos o
malignos.
24. Vesícula: lesión que consiste en una pequeña colección de líquido seroso localizada en la epidermis y
recubierta por una fina membrana.
25. Xantelasmas: lesiones prominentes y amarillentas que se presentan en los párpados de algunos
pacientes con trastornos del metabolismo del colesterol.
CABEZA:
1. Cefalea: dolor de cabeza. Es el síntoma más frecuente.
OJOS:
1. Amaurosis/Ceguera: pérdida total de la visión, especialmente aquella que ocurre sin lesión aparente
del ojo, por enfermedad de la retina, nervio óptico o SNC.
2. Anisocoria: diferencia de tamaño entre las pupilas.
3. Blefaritis: inflamación de los párpados.
4. Catarata: opacidad del cristalino.
5. Chalazión: lesión quística e indolora ubicada sobre la cara anterior del párpado (alejada de su borde
libre), que se origina debido a la obstrucción de las glándulas sebáceas por retención de secreciones.
6. Cuadrantopsia: pérdida de la visión en un cuadrante del campo visual.
7. Diplopía: visión doble de los objetos, habitualmente por falta de alineación de los ejes de los globos
oculares. Generalmente es binocular.
8. Discromatopsia: alteración en la apreciación de los colores. Ej: daltonismo.
9. Discoria: irregularidad del borde pupilar.
10. Ectropión: eversión del borde libre de los párpados.
11. Entropión: inversión del borde libre de los párpados.
12. Epicanto: repliegue cutáneo de forma semilunar que, desde el párpado superior, contornea el ángulo
interno del ojo.
13. Epífora: lagrimeo constante y abundante, provocado por una obstrucción de los canales lagrimales o
por un exceso de secreción lacrimal.
14. Escotomas: pérdida de la visión en un área limitada del campo visual. Aparece como una mancha
oscura o como una laguna o agujero en que la visión está anulada.
15. Estrabismo: desviación manifiesta del globo ocular. Puede ser divergente (desviado lateralmente) o
convergente (desviado medialmente)
16. Exoftalmos: protrusión de los globos oculares. Puede deberse a un aumento del volumen del
contenido orbitario producido por un tumor o, más comúnmente, a trastornos endocrinos, como el
hipertiroidismo y la enfermedad de Graves.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
4
17. Fosfenos/Fotopsias/Escotomas centelleantes: percepción de un destello luminoso, que se
produce por estimulación mecánica de la retina en ausencia de un estímulo visual.
18. Hemianopsias: pérdida de la visión de la mitad del campo visual.
19. Fotofobia: sensibilidad, dolor o ardor al percibir la luz.
20. Midriasis diámetro pupilar > 4mm.
21. Miosis: diámetro pupilar < 2mm.
22. Nistagmus: sacudidas repetidas e involuntarias de los ojos, constituidas por una fase lenta en una
dirección, y una fase rápida en la dirección opuesta.
23. Oftalmoplejía: incapacidad para mover voluntariamente el globo ocular.
24. Orzuelo: furúnculo que aparece como un nódulo inflamatorio y doloroso, ubicado en el borde libre
del párpado (sobre las pestañas), debido a la inflamación de las glándulas sebáceas o sudoríparas.
25. Ptosis palpebral/ Blefaroptosis: caída o descenso del párpado superior. Puede ser total (si cubre
completamente el globo ocular) o parcial (si permite visualizar parte del mismo).
26. Queratitis: inflamación de la córnea.
OÍDOS:
1. Acufenos/Tinnitus: sensación auditiva anormal similar a un zumbido que es percibida únicamente
por el paciente, en ausencia de estímulo.
2. Anacusia o sordera: ausencia total de la audición.
3. Hipoacusia: disminución de la agudeza auditiva.
4. Mareo: sensación desagradable de aturdimiento en la que no hay ilusión de movimiento.
5. Otitis: inflamación del oído.
6. Otalgia: dolor de oídos.
7. Otorragia: hemorragia a través del conducto auditivo externo
8. Otorrea: salida de flujo no hemorrágico por el conducto auditivo externo.
9. Vértigo: sensación de movimiento del cuerpo respecto a los objetos o viceversa.
NARIZ Y SENOS PARANASALES:
1. Anosmia: pérdida del olfato.
2. Cacosmia: percepción de olores desagradables en ausencia de estímulo.
3. Epistaxis: hemorragia a través de las fosas nasales.
4. Hiperosmia: exageración del olfato.
5. Hiposmia: disminución de la capacidad olfatoria.
6. Parosmia: percepción distorsionada de los olores. El paciente percibe olores distintos a los reales
en presencia de estímulo.
7. Rinitis: inflamación de la mucosa nasal.
8. Rinorrea: salida de abundante secreción mucosa o acuosa por la nariz.
BOCA, GARGANTA Y CUELLO:
1. Aftas: ulceraciones muy dolorosas, pequeñas, redondeadas, blanquecinas y rodeadas por un halo
eritematoso, conocidas comúnmente como llagas.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
5
2. Ageusia: pérdida total del sentido del gusto (dulce, amargo, salado, ácido).
3. Bocio: aumento de volumen de la glándula tiroides.
4. Disfonía: dificultad para emitir los sonidos. Puede ser referida como “ronquera”.
5. Edéntula: pérdida de piezas dentales. Puede ser parcial o total.
6. Estomatitis: inflamación de la mucosa oral.
7. Gingivitis: inflamación de las encías.
8. Gingivorragia: hemorragia de las encías.
9. Glositis: inflamación de la lengua.
10. Glosodinia: dolor en la lengua.
11. Halitosis: mal aliento.
12. Hipoageusia: pérdida parcial del gusto.
13. Lengua saburral: presencia de una capa blanquecina sobre la lengua.
14. Odontalgia: dolor en un diente.
15. Parageusia: inversión de los sabores.
16. Queilitis: inflamación de los labios.
17. Sialorrea: salida de saliva a través de la boca, debido a su producción excesiva.
18. Tortícolis: posición anormal de la cabeza que consiste en la inclinación lateral de la misma;
generalmente es adquirida (contractura muscular del cuello).
19. Torus palatino: protuberancias óseas de crecimiento lento y limitado que aparecen en la línea
media del paladar duro.
20. Trismo: dificultad para la apertura de la boca.
21. Xerostomía: sequedad de la boca por falta de producción de saliva.
TÓRAX:
1. Apnea: ausencia de respiración.
2. Batipnea: aumento de la amplitud de los movimientos respiratorios; respiración profunda.
3. Bradicardia: disminución de la frecuencia cardíaca por debajo de los niveles normales (< 60 lpm).
4. Bradipnea: disminución de la frecuencia respiratoria por debajo de los niveles normales (< 12
rpm); respiración lenta.
5. Bradisfigmia: disminución de la frecuencia de las pulsaciones arteriales por debajo de los valores
normales (< 60 ppm).
6. Broncofonía: aumento de la transmisión de la voz que permite la auscultación de la misma a través
de la pared del tórax con mayor intensidad de la normal; no permite distinguir claramente las
palabras que pronuncia el paciente.
7. Cardiomegalia: aumento del tamaño del corazón.
8. Crepitantes: ruidos discontinuos, cortos, numerosos y de poca intensidad, que ocurren
generalmente durante la inspiración y que son similares al sonido que se produce al frotar el cabello
entre los dedos cerca de una oreja. Tienen relación con la separación, durante la inspiración, de las
paredes alveolares que se encontraban adosadas debido a la presencia de secreciones.
9. Dextrocardia: anomalía en la posición del corazón y los grandes vasos, caracterizada por la
ubicación de los mismos en el hemitórax derecho.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
6
10. Disnea: sensación consciente de dificultad para respirar.
11. Expectoración: expulsión de secreciones del árbol respiratorio a través de la boca, precedido de
tos. Implica la producción de una cantidad de secreciones superior a la normal (> 100 ml moco/día).
12. Hemoptisis: expulsión de sangre proveniente del árbol respiratorio a través de la boca, por medio
de un acceso de tos.
13. Hemotórax: presencia de sangre en la cavidad pleural; derrame pleural hemorrágico.
14. Hiperpnea: aumento de la ventilación en función del tiempo; puede deberse a taquipnea, batipnea
o polipnea.
15. Hipopnea: disminución de la amplitud de los movimientos respiratorios; respiración superficial.
16. Neumotórax: presencia de aire en el espacio pleural.
17. Ortopnea: disnea provocada por el decúbito dorsal; generalmente le impide al paciente estar
acostado con la cabecera baja y le obliga a permanecer sentado o semisentado.
18. Palpitaciones: son sensaciones de latidos cardíacos que se perciben como si el corazón estuviera
latiendo con violencia o acelerado.
19. Pectoriloquia: aumento de la transmisión de la voz que permite la auscultación de la misma a
través de la pared del tórax con mayor intensidad de la normal; permite distinguir claramente las
palabras que pronuncia el paciente por lo que se suele describir como "pecho que habla".
20. Pleuritis/Pleuresía: inflamación de la pleura. Provoca el clásico dolor “en puntada de costado”.
21. Polipnea: aumento de la frecuencia y amplitud de los movimientos respiratorios (taquipnea +
batipnea).
22. Roncus: ruidos continuos, de baja frecuencia, similares a ronquidos. Se producen por la presencia
de un exceso de secreciones mucosas en el árbol respiratorio, las cuales vibran cuando el aire choca
contra ellas al penetrar las vías aéreas.
23. Sibilantes: ruidos continuos, de alta frecuencia (similares a silbidos), generalmente múltiples. Se
producen cuando existe una disminución del lumen de las vías aéreas, sea por broncoespasmo,
edema o presencia de secreciones. Son frecuentes de escuchar en pacientes asmáticos.
24. Soplos: sonido anormal ocasionado por un flujo sanguíneo turbulento.
25. Taquicardia: aumento de la frecuencia cardíaca por encima de los valores normales (> 100 lpm).
26. Taquipnea: aumento de la frecuencia respiratoria por encima de los valores normales (> 20 rpm).
27. Taquisfigmia: aumento de la frecuencia de las pulsaciones arteriales por encima de los valores
normales (>100 ppm).
28. Tiraje intercostal: depresión de los espacios intercostales por utilización de los músculos
intercostales durante la inspiración dificultosa.
29. Tos: mecanismo reflejo que consiste en la expulsión súbita y sonora de aire, procedente del árbol
respiratorio, a través de la boca; generalmente es precedida de una inspiración.
30. Vómica: expulsión brusca de abundante cantidad (> 300 ml) de secreciones provenientes de las
vías respiratorias a través de la boca.
TUBO DIGESTIVO:
1. Acolia: coloración blanquecina de las heces, producida por la ausencia o disminución de flujo de
bilis al intestino delgado.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
7
2. Anorexia: pérdida total del apetito.
3. Ascitis: acumulación anormal de líquido libre en la cavidad peritoneal. Se llama hemoperitoneo si
se acumula sangre; biliperitoneo si corresponde a bilis y ascitis quilosa si se acumula linfa.
4. Borborigmo/Ruidos hidroaéreos: ruido abdominal producido por el movimiento de gases y
líquido en el interior del tracto digestivo.
5. Colecistitis: inflamación de la vesícula biliar.
6. Constipación/Estreñimiento: consiste en la defecación más espaciada de lo habitual, con
deposiciones escasas, secas, duras y difíciles de expulsar.
7. Diarrea: aumento de la frecuencia evacuatoria con deposición de heces de consistencia disminuida.
8. Disentería: deposición diarreica acompañada de moco y sangre.
9. Disfagia: dificultad para deglutir.
10. Dispepsia: disconfort gastrointestinal; se refiere a síntomas digestivos inespecíficos que guardan
relación con la ingesta de alimentos (ej., pesadez postprandial, meteorismo, eructos, plenitud
epigástrica).
11. Epigastralgia: dolor en el epigastrio.
12. Eructos: expulsión sonora de aire proveniente del estómago, a través de la boca.
13. Esteatorrea: deposiciones con exceso de grasa. Habitualmente son de aspecto amarillento y
brillante, y dejan gotas de grasa en el agua del inodoro.
14. Flato/Flatulencia: expulsión de aire proveniente del intestino a través del ano.
15. Hematemesis: vómito de sangre, que puede ser de color rojo rutilante (sin digerir) o “en borra de
café” (digerida); indica hemorragia digestiva alta (por encima del ángulo de Treitz).
16. Hematoquecia: expulsión de sangre a través del ano durante la defecación, la cual puede estar
entremezclada con las heces o ser sangre pura; indica hemorragia digestiva baja (por debajo del
ángulo de Treitz).
17. Hepatomegalia: aumento del tamaño del hígado.
18. Hernia: tumor producido por la protrusión de parte del contenido abdominal a través de un
orificio natural de la pared.
19. Hipo: contracción clónica involuntaria del diafragma.
20. Hiporexia: disminución del apetito.
21. Incontinencia: pérdida del control de los esfínteres, tanto uretral como anal.
22. Litiasis: presencia de cálculos o litos en el interior de un órgano o conducto. Según su localización
se denomina: litiasis renal (cálculos en riñón), colelitiasis (cálculos en la vesícula biliar),
coledocolitiasis (cálculos en el conducto colédoco).
23. Meteorismo: exceso de gases en el tracto digestivo que genera distensión abdominal.
24. Melena: deposición negra y brillante como el alquitrán, de consistencia pastosa y olor fétido o más
penetrante que lo habitual; refleja un sangramiento digestivo alto.
25. Náuseas: deseos de vomitar, sensación de vómito inminente.
26. Neumoperitoneo: presencia de aire en la cavidad peritoneal.
27. Odinofagia: dolor al deglutir.
28. Pirosis: sensación dolorosa de “quemazón” localizada en región retroesternal.
29. Rectorragia: expulsión de sangre roja a través del ano, independientemente de la defecación.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
8
30. Regurgitación: retorno espontáneo de contenido gástrico hacia la faringe o la boca, no precedido
ni acompañado de náuseas.
31. Tenesmo rectal: deseo de seguir evacuando aunque ya se haya eliminado todo el contenido.
32. Vómitos/Emesis: expulsión violenta por la boca del contenido gástrico.
TRACTO URINARIO:
1. Anuria: excreción urinaria < 100 ml/día.
2. Coluria: orina de color oscuro (como Coca-Cola®) por la presencia de bilirrubina conjugada.
3. Disuria: dificultad para orinar (disuria de esfuerzo) o dolor al orinar (disuria dolorosa).
4. Enuresis: micción involuntaria e inconsciente durante el sueño.
5. Hematuria: orina con sangre.
6. Nicturia: aumento de la frecuencia de las micciones o del volumen urinario durante la noche, con
respecto al día.
7. Oliguria: diuresis < 400 ml/día (100-400 ml/día) o < 0,5 ml/kg peso/hora.
8. Poliaquiuria: aumento de la frecuencia de las micciones, sin un aumento del volumen de orina
eliminado.
9. Poliuria: diuresis > 2.500 ml/día ó > 50 ml/kgpeso/24h.
10. Tenesmo vesical: deseo de micción aunque ya se haya eliminado todo el contenido.
11. Uretrorragia: expulsión de sangre a través del meato uretral, independientemente de la micción.
SISTEMA GENITAL:
A. MUJER:
1. Amenorrea: ausencia de menstruación durante un período mayor de 90 días.
2. Climaterio: complejo de fenómenos hormonales, circulatorios, nerviosos y psíquicos secundarios
a la menopausia.
3. Dismenorrea: períodos menstruales dolorosos.
4. Dispareunia: coito doloroso.
5. Eumenorrea: menstruación regular a intervalos de 28 ± 7 días, cuya duración no supera los 7 días.
6. Hipermenorrea/Menorragia: menstruaciones con flujo sanguíneo muy abundante o de duración
superior a 7 días.
7. Hipomenorrea: menstruaciones con flujo sanguíneo escaso o de 1 día de duración.
8. Menarquia/ menarca: primera menstruación.
9. Menopausia: cese permanente de la menstruación (≥ 12 meses de amenorrea), ocasionado por la
pérdida de la función folicular de los ovarios.
10. Metrorragia: sangrado uterino excesivo no relacionado a la menstruación.
11. Oligomenorrea: menstruaciones irregulares que aparecen en periodos de más de 35 días y
menos de 90 días.
12. Polimenorrea: menstruaciones irregulares que aparecen con intervalos menores de 21 días.
B. VARÓN:
1. Balanitis: inflamación del glande.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
9
2. Balanopostitis: inflamación del glande y del prepucio.
3. Esmegma: material blanquecino y maloliente que se puede acumular en el surco balanoprepucial
en hombres con fimosis o que no se efectúan un buen aseo.
4. Fimosis: prepucio estrecho que no permite descubrir el glande.
5. Orquitis: inflamación aguda y dolorosa del testículo.
6. Parafimosis: condición en la que el prepucio es estrecho y después de deslizarse hacia atrás para
dejar el glande descubierto, no puede deslizarse nuevamente hacia delante, por lo que lo comprime.
7. Priapismo: erección prolongada o constante que no se asocia con la excitación sexual y suele ser
dolorosa.
8. Varicocele: dilataciones varicosas de las venas del cordón espermático; más frecuente en el lado
izquierdo.
SISTEMA VASCULAR PERIFÉRICO:
1. Anasarca: edema generalizado.
2. Claudicación intermitente: condición que se manifiesta con dolor o pesadez en una extremidad
(generalmente en las extremidades inferiores) en relación al ejercicio y que se alivia con el reposo.
3. Edema: acumulación excesiva de líquido seroalbuminoso en el espacio intersticial.
4. Coágulo: es una masa elástica constituida por fibrina y plaquetas que se forma fuera de los vasos
sanguíneos (Ej.: hematomas, en tubos de ensayo).
5. Émbolo: cuerpo generalmente orgánico (coágulo sanguíneo, burbuja de aire, gota de grasa, cúmulo
de bacterias, células tumorales, etc.) que, arrastrado por la corriente sanguínea, puede enclavarse en
un vaso de menor diámetro e impedir la circulación de la sangre.
6. Flebitis: inflamación de una vena.
7. Linfangitis: inflamación de los vasos linfáticos.
8. Trombo: masa sólida y dura constituida por fibrina y plaquetas (y otras células sanguíneas, en
algunos casos) que se forma en el interior de un vaso sanguíneo o del corazón.
9. Várice/Flebectasia: dilatación segmentaria y permanente de una vena.
10. Vasculitis: inflamación de vasos sanguíneos.
SISTEMA MUSCULOESQUELÉTICO Y EXTREMIDADES:
1. Artralgia: dolor articular.
2. Artritis: inflamación articular.
3. Artrosis: enfermedad degenerativa de la articulación.
4. Condritis: inflamación del cartílago.
5. Mialgia: dolor muscular.
6. Polidactilia: dedos supernumerarios; más de 5 dedos.
7. Sindactilia: fusión congénita o accidental de dos o más dedos entre sí.
8. Sinovitis: inflamación de la membrana sinovial.
9. Tendinitis: inflamación intensa de un tendón.
10. Xantoma: tumor de naturaleza grasa que suele formarse en los tendones, en pacientes con
dislipidemias.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
10
SISTEMA NERVIOSO:
1. Acalculia: disminución o pérdida de las habilidades aritméticas personales adquiridas y previamente
indemnes.
2. Afasia: pérdida completa o parcial de las habilidades lingüísticas como resultado de una lesión
cerebral. Por ejemplo: afasia de Broca.
3. Agnosia: incapacidad de reconocer un estímulo sensorial (visual, auditiva o táctil); se atribuye a un
trastorno en las funciones asociativas de la corteza cerebral.
4. Agrafia: incapacidad para escribir, en ausencia de alteraciones que la provoquen.
5. Alexia: incapacidad para leer.
6. Analgesia: pérdida de la sensibilidad dolorosa.
7. Anestesia: pérdida de todas las formas de sensibilidad.
8. Apraxia: incapacidad para realizar movimientos voluntarios de forma hábil, adaptados a un fin
determinado; en ausencia de alteraciones motoras o sensitivas, y con buena atención, comprensión y
colaboración por parte del paciente.
9. Arreflexia: ausencia de reflejos.
10. Astereognosia: incapacidad de reconocer un objeto por palpación.
11. Ataxia: pérdida de la coordinación de los movimientos debido a trastornos en la coordinación
muscular.
12. Atonía: pérdida del tono muscular.
13. Barestesia: sensibilidad a la presión.
14. Batiestesia: sentido de los movimientos y actitudes segmentarias (postura).
15. Coma: estado de alteración de la conciencia caracterizado por la pérdida de las funciones mentales,
motoras y sensitivas (ausencia de respuesta frente a estímulos dolorosos) con conservación de las
funciones vegetativas.
16. Disartria: dificultad para la articulación de las palabras debido a un trastorno motor de los
músculos de la fonación.
17. Disfonía: alteración de las cuerdas vocales y por tanto, del tono de la voz; puede ser por lesión de
tejido laríngeo, de los nervios de las cuerdas vocales o cansancio del músculo vocal sin alteración
macroscópica visible.
18. Estereognosia: reconocimiento, por palpación, de un objeto conocido (con los ojos cerrados).
19. Grafestesia: reconocimiento de letras, números o figuras dibujados sobre la piel.
20. Lipotimia: episodio caracterizado por una disminución del estado de conciencia, desvanecimiento
o sensación de síncope inminente. Se caracteriza porque el paciente no pierde toda su relación con
el medio durante el episodio (ej.: puede escuchar lo que ocurre a su alrededor).
21. Palestesia: sensibilidad vibratoria.
22. Papiledema: edema de papila bilateral, signo fundamental del síndrome de hipertensión
endocraneana.
23. Parálisis: incapacidad para movilizar voluntariamente un segmento corporal, implica la pérdida total
de la fuerza muscular.
24. Paresias: disminución de la fuerza muscular.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
11
25. Parestesias: sensación de "hormigueo" o "adormecimiento”.
26. Síncope: pérdida breve de la conciencia con recuperación completa de las funciones neurológicas,
ocurre debido a una disminución temporal del flujo sanguíneo cerebral. El paciente pierde
completamente su relación con el medio durante el evento (ej.: no escucha lo que ocurre a su
alrededor).
SISTEMA HEMATOLÓGICO:
1. Adenomegalia: aumento de tamaño de los ganglios linfáticos.
2. Anemia: disminución de la concentración de hemoglobina por debajo de las cifras normales según
edad y sexo.
3. Esplenomegalia: aumento del tamaño del bazo.
4. Hemorragia: pérdida de sangre.
5. Leucocitosis: aumento del contaje de leucocitos por encima de 10.000/mm3
6. Leucopenia: disminución del contaje de leucocitos por debajo de 4.000/mm3
7. Trombocitopenia: disminución del contaje de trombocitos por debajo de 150.000/mm3
8. Trombocitosis: aumento del contaje de trombocitos por encima de 450.000/mm3
SISTEMA ENDOCRINO:
1. Galactorrea: secreción espontánea de leche a través de los pezones fuera del periodo de lactancia;
puede ocurrir en hombres y mujeres.
2. Ginecomastia: desarrollo del tejido glandular de las mamas en hombres.
3. Polidipsia: sed excesiva.
4. Polifagia: aumento anormal del apetito.
EL DOLOR EN MEDICINA CAPÍTULO II
El dolor es expresado de manera subjetiva por el paciente como una sensación desagradable, que
indica el daño producido en un tejido o la posibilidad de que esto ocurra. Se podría decir que es una señal
de alarma que indica que algo no está bien en el organismo.
NEUROFISIOLOGÍA DEL DOLOR:
Los receptores de los estímulos dolorosos son terminaciones nerviosas libres que se encuentran
distribuidas por todo el cuerpo.
Se localizan en las capas superficiales de la piel y en tejidos internos: periostio, paredes arteriales y
superficies articulares.
Los estímulos mecánicos, químicos o térmicos estimulan los nociceptores y se transforman en
estímulos eléctricos (Potencial de acción).
Luego, se transmiten a través de dos tipos de fibras nerviosas: fibras largas mielinizadas “A-delta” y
fibras “C” no mielinizadas hasta el asta dorsal de la médula espinal
De allí, ascienden por el tracto espinotalámico lateral, que alcanza el tálamo y la corteza cerebral.
El sistema nociceptivo es modulado por neurotransmisores que atenúan o amplifican la
transmisión.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
12
Del mismo modo, los componentes afectivos y emocionales del estímulo doloroso se modulan a
través de experiencias pasadas y la memoria.
Los neurotransmisores que inhiben la percepción del dolor son opioides endógenos como la β-
endorfina, encefalinas y dinorfina.
Otros neurotransmisores como la serotonina y el ácido gamma-aminobutírico (GABA) también
participan en la disminución de la percepción dolorosa.
EVALUACION DEL DOLOR
Para lograr una analgesia óptima, la evaluación del enfermo con dolor debe incluir la obtención de una
historia clínica detallada (incluyendo la historia del dolor) y la realización de una exploración física acuciosa.
La herramienta semiológica más importante para evaluar el dolor es el interrogatorio. Este servirá para
establecer relaciones del dolor con otros síntomas integrantes del cuadro clínico como: náuseas, vómitos,
mareos, aumento de la temperatura, entre otros.
Para ordenar un buen interrogatorio del dolor, se utiliza la mnemotecnia: ALICIA
A: antigüedad, aparición (temporalidad)
L: localización
I: intensidad
C: carácter/concomitantes
I: irradiación
A: atenuantes o agravantes
APARICIÓN:
Es básica para la interpretación. Se averigua el inicio o comienzo. Tiene dos aspectos básicos que se
evalúan dentro de la aparición (duración y velocidad de aparición). Con relación a la velocidad tenemos:
Instauración súbita: sugieren mecanismos vasculares (trombosis, embolia) o rotura de vísceras (embarazo
ectópico)
Instauración gradual (progresiva): debido a inflamaciones, lesiones degenerativas o tumores.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
13
LOCALIZACIÓN
Ubicación exacta donde están los impulsos dolorosos. Ayuda a establecer el órgano y el proceso
que lo afecta.
INTENSIDAD
Se debe medir la intensidad del dolor antes y durante la terapia para evaluar la eficacia del
tratamiento instaurado. Existen múltiples formas de medir este elemento; una de las más aceptadas es la
escala visual análoga (EVA) que consiste en una de regla de 10 cm, marcada en uno de sus extremos con el
10, que indica el dolor de mayor intensidad posible. En personas que no entiendan esta escala se pueden
utilizar descriptores verbales como dolor leve, moderado y severo; en los niños es posible emplear
escalas con ilustraciones de caras o colores que representan las diferentes intensidades del dolor.
CARÁCTER
Tenemos diferentes tipos de caracteres que distinguen el dolor. Estos pueden ser:
Lancinante: asemeja una lanza (cuchillo) clavada. Ej: tabes dorsal
Urente o quemante: parece que quemara. Ej: herpes zoster.
Opresivo (constrictivo): sensación de presión incómoda. La localización más común es en el área
torácica. Ej: infarto de miocardio, angina pectoris.
Transfixiante: dolor que atraviesa de lado a lado. Ej: pancreatitis aguda.
Sordo: es mantenido, leve, impreciso e incómodo. Ej: cáncer.
Pulsátil: es rítmico, sigue la pulsación de las arterias. Ej: abscesos, forúnculos.
Cólico: su intensidad aumenta progresivamente hasta llegar a un punto máximo, para después disminuir.
Ej: cólico biliar, renal.
IRRADIACIÓN
Es cuando un dolor que está bien localizado se traslada hasta otro punto anatómico.
ATENUANTES O AGRAVANTES
Son elementos que alivian o calman el dolor, p.ej., analgésicos o posiciones antálgicas o los que
pueden aumentar el mismo, como las maniobras de provocación (prueba de esfuerzo).
CLASIFICACIÓN DEL DOLOR
Según su Temporalidad:
Agudo: Se trata de un proceso aislado sin historia de episodios similares. Es la consecuencia
inmediata de de la activación de los receptores nociceptivos y su duración es menor a 2
semanas. Tiene una función protectora debido a que indica la existencia de una lesión.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
14
Crónico: Es un dolor persistente que puede autoperpetuarse por un tiempo prolongado
despues de una lesión, e incluso en ausencia de ella. Tiene una duración mayor a 6 meses e
indica enfermedad, perdiendo su función protectora.
Según su fisiopatología:
Nociceptivo: es aquel producido por la exitación de los nociceptores debido a un estímulo
(traumatismos, quemaduras, heridas). Este a su vez se divide en: Dolor Superficial, cuando el
estímulo ocurre a nivel de la piel; y Dolor Profundo, el cual ocurre cuando el estímulo se
encuentra a nivel de los músculos, huesos o vísceras.
Neuropático: es el que resulta de lesiones o alteraciones crónicas en vías nerviosas periféricas
o centrales. Puede desarrollarse y persistir en ausencia de un estímulo nocivo evidente. El
paciente frecuentemente usa términos poco usuales para describirlo, por ser una experiencia
nueva. Los síntomas pueden ser focales o más generalizados, siendo los más comunes disestesia,
hiperalgesia, alodinia e hiperpatía.
Mixto: Es aquel dolor que tiene características tanto nociceptivas como neuropáticas.
CEFALEA
Dolor cefálico (cefalalgia) habitualmente benigno, aunque puede también, ser expresión de
enfermedad grave, cuya localización se restringe a la bóveda craneana. Es una de las dolencias más
frecuentes de nuestra época y por ende la causa más frecuente de consultas.
Desde el punto de vista clínico, la cefalea se puede diferenciar de acuerdo con la evolución cronológica
y la etiología.
1. EVOLUCIÓN CRONOLÓGICA
Aguda: cuando se trata de un proceso aislado sin historia de episodios similares.
Aguda recurrente: crisis que recurren periódicamente.
Subaguda: cuando duran semanas o meses.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
15
Crónicas progresivas: cuando persisten durante mucho tiempo, con frecuencia diaria o
semanal; tendencia a aumentar progresivamente en intensidad y aparición de signos positivos al
examen físico.
Crónicas no progresivas: cuando la frecuencia e intensidad de los episodios se mantienen
estables en ausencia de signos neurológicos.
2. SEMIOLOGÍA DE LA CEFALEA
Es importante realizar un buen interrogatorio para poder ayudar al paciente, por
ende debemos seguir un orden al realizarlo:
Inicio y tiempo de evolución: Agudo, crónico o subagudo
Frecuencia y duración
Localización: unilateral, bilateral u holocraneana
Carácter: Pulsátil, opresivo, urente
Momento y forma de inicio: al despertar, en la mañana o en la tarde-noche
Intensidad: a través de la escala visual analógica
Pródromos: cambios que indican que se aproxima un episodio tipo migraña. Ej: euforia,
depresion, hiperactividad, bostezos repetidos, antojos de dulces.
Factores desencadenantes
Síntomas concomitantes
Factores de acalmia o alivio: reposo o ingesta de analgésicos
Antecedentes personales y familiares de cefalea
LA FIEBRE CAPÍTULO III
Es una condición en la cual el organismo, apelando a sus mecanismos de termorregulación, produce
un incremento de la temperatura central como manifestación de una respuesta organizada y coordinada
frente a la enfermedad o a otras formas de agresión
CONCEPTOS RELACIONADOS CON LA FIEBRE
1. Temperatura corporal normal, presenta amplias variaciones dadas por los siguientes factores:
Sitio o región anatómica de medición:
a) Rectal: normal 36,1°C a 37,8°C. Se usa en niños pequeños. Fiebre sobre 38°C.
b) Oral: normal 35,8° a 37,3°C. Fiebre sobre 37,8°C.
c) Axilar: normal 34,9°C a 37°C. Fiebre 37,2°C.
d) Conducto auditivo: muy similar a la axilar.
2. Hipotermia: temperatura menor a 36°C
3. Febrícula o temperatura subfebril: entre 37,5°C y 38°C
4. Fiebre: temperatura entre 38 °C y 39,9 °C
5. Hiperpirexia: temperatura mayor a 40°C
6. Hipertermia: Aumento de la temperatura por un desequilibrio entre la producción y la pérdida de
calor. Ocurre golpes de calor, alteraciones endocrinológicas, hipertermia maligna, intoxicación por
fármacos o drogas.
7. Hipertermia maligna: disfunción súbita y catastrófica del metabolismo muscular que suele
desencadenarse por anestesia general o relajantes musculares.
El tratamiento farmacológico apirético se utiliza cuando la temperatura excede los 38,5 °C.
La febrícula nunca debe tratarse debido a que es una respuesta de defensa del organismo
frente al agente nocivo.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
16
TIPOS DE FIEBRE
a) Fiebre continua o sostenida: elevación constante de la temperatura, con variaciones diarias
menores de 1°C.
b) Fiebre remitente: Presenta remisiones diarias mayores de 1ºC.
c) Fiebre intermitente: la temperatura asciende por picos diariamente y luego se hace normal.
d) Fiebre ondulante o recurrente: fiebre continúa de duración variable con desaparición de días a
semanas y luego reaparece.
e) Fiebre irregular: Presenta variaciones caprichosas no descritas en ninguno de los tipos anteriores.
PRESENTACIÓN DE LA FIEBRE
1. Fiebre con foco identificado: cuando es posible identificar el origen de la fiebre
2. Fiebre sin foco identificado: cuando no es posible identificar el origen.
3. Fiebre de origen desconocido (FOD): fiebre continúa de 38,3°C o más en un periodo de 2 a 3
semanas, sin signos de focalización.
4. Síndrome febril prolongado: es la fiebre de más de 38,5°C durante más de dos semanas, cuyo
diagnóstico etiológico permanece incierto a pesar de una anamnesis y un examen físico detallados.
SIGNOS Y SÍNTOMAS ASOCIADOS
Cardiovasculares: se puede observar un aumento de 10 a 15 latidos por encima de lo normal,
por cada grado de elevación térmica según la edad.
Respiratorios: aumento de la frecuencia respiratoria (taquipnea) y de la profundidad (batipnea)
Neurológicos: cefalea, insomnio, estupor, delirio y convulsiones por disfunción neuronal.
Osteomusculares: artralgias y mialgias
Digestivos: anorexia, dispepsia, sed, boca seca, lengua saburral
Renales: oliguria, hiperconcentración, azouria. Deshidratación y depleción por pérdidas insensibles
Metabólicos: el metabolismo aumenta de 10% a 15% por cada grado de temperatura. Hay mayor
consumo energético y mayor gluconeogénesis hepática y muscular
Hematológicos: alteración en la cuenta y formula blanca.
Endocrinológicos: hiperproducción de corticosteroides, tirosina y ADH.
LA HISTORIA CLÍNICA CAPÍTULO IV
Es un documento médico-legal de carácter confidencial que describe la enfermedad de forma
secuencial, inteligible y cronológica, haciéndola fundamental para la elaboración de un diagnóstico certero a
través de su síntesis y análisis. Para su redacción es indispensable realizar el interrogatorio o anamnesis, de
cuyo vínculo de comunicación parte la relación médico-paciente; y el examen físico.
La historia clínica se encuentra conformada por las siguientes partes:
EL INTERROGATORIO O ANAMNESIS
Requiere el establecimiento de un vínculo de comunicación con el paciente donde el médico debe
generar un estado de confianza y afecto mostrando interés, amabilidad y seriedad, sin sugerir respuestas al
paciente. El perfeccionamiento de esta entrevista médica se basa en la experiencia. Comprende:
FICHA PATRONÍMICA: incluye datos personales y de identificación del paciente.
MOTIVO DE CONSULTA: es la razón principal que llevó al paciente a consultar. En forma
breve y concisa debe expresar el “síntoma” o “síntomas” que hicieron consultar al paciente sin
describirlos o explicarlos. El paciente habitualmente emplea “expresiones naturales o coloquiales”
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
17
que pueden colocarse tal cual como el paciente lo refiere siempre y cuando se especifique entre
paréntesis a que hacen referencia. NO debe contener diagnósticos.
ENFERMEDAD ACTUAL: es la descripción del motivo de consulta y los demás síntomas
relacionados. Esta “descripción” debe ser secuencial y en ORDEN CRONOLÓGICO de aparición
de hechos. Al referirse a éstos en el tiempo debe evitarse expresiones como: “hace 1 o 2 meses”,
“aproximadamente 1 año”. Deberá anotarse en la forma más precisa posible, el día, semana o mes
en el que se percibe el síntoma por primera vez y su evolución en el tiempo. NO se incluyen
diagnósticos, sin embargo, suele ser necesario el uso de “pertinentes negativos”, es decir, síntomas
relacionados a la afección de la cual se sospecha pero que el paciente niega presentar.
Para facilitar el orden cronológico y secuencial de la enfermedad actual se usa la nemotecnia
“ALICIA DR” para el dolor, aplicable al resto de los síntomas.
Aparición Desencadenantes/Duración
Localización Recidiva / frecuencia
Carácter/Concomitantes
Intensidad
Irradiación
Alivio/Agravantes
ANTECEDENTES PERSONALES: hacen referencia a hechos pasados de importancia médica
en la vida del paciente, que puede tener influencia en su estado actual o asociarse a factores de
riesgo. Incluyen: antecedentes fisiológicos, antecedentes patológicos (enfermedades padecidas),
Alivio/Aobstétricos
quirúrgicos, traumáticos, gravantes y socioeconómicos.
Algunos de los datos más importantes de este segmento de la HC:
Antecedentes personales fisiológicos:
1. Condiciones perinatales: se refiere a las condiciones físicas y psicosociales vinculadas al
embarazo y nacimiento del paciente. En caso de ser paciente pediátrico es conveniente
requerirlo a los padres presentes en la consulta.
2. Estado del esquema de vacunación
3. Crecimiento: se refiere a las alteraciones en la masa corporal o talla.
4. Desarrollo: se refiere a la diferenciación de funciones que se presentan como logros del
comportamiento en cuatro áreas: motora, de coordinación, social y del lenguaje.
Antecedentes personales patológicos:
1. Enfermedades infectocontagiosas: indican enfermedades transmisibles causadas por agentes
microbianos, de evolución aguda o crónica y adquirida por contacto directo o a través de
vectores. Tales como: varicela, sarampión, parotiditis, mononucleosis, dengue, chikungunya,
hepatitis, neumonía. Iniciamos siempre haciendo referencia a las enfermedades eruptivas de la
infancia.
2. Enfermedades crónicas: enfermedades orgánicas de curso prolongado, permanentes o
intermitentes, que requieren largos períodos de vigilancia médica. Las más comunes son la
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
18
diabetes mellitus tipo I, hipertensión arterial, asma bronquial; entre otras. Se debe especificar
fecha o año de diagnóstico, si recibe o no tratamiento, cual es el tratamiento y, estado actual de
la condición.
3. Alergias: a medicamentos, sustancias o alimentos, que pueden manifestarse de forma cutánea o
extracutánea.
4. Hospitalizaciones previas: en caso de existir, especificar en orden cronológico el año de cada
una, duración de la misma, razón por la cual se hospitalizó al paciente y evolución general.
5. Cirugías: nombre de la cirugía y razón de la misma, año en que se realizó. Se debe especificar si
hubo o no complicaciones durante y después. En el caso de pacientes femeninos, se incluyen en
este apartado las cesáreas.
6. Traumatismos: como fracturas, accidentes de tránsito, etc. Igualmente especificar: edad, año,
causa y complicaciones.
7. Transfusión de hemocomponentes: interrogar al paciente sobre si alguna vez ha sido
transfundido, el número de veces y la causa.
ANTECEDENTES FAMILIARES: indican cual es el estado de salud actual de los integrantes del
núcleo familiar del paciente, la presencia de enfermedades o síntomas similares en parientes cercanos y
de enfermedades comunes hereditarias tales como: diabetes mellitus, obesidad, cardiovasculares,
hipertensión arterial, cáncer, enfermedades mentales y toxicomanías. Hacer hincapié en patologías
infectocontagiosas (tuberculosis, lepra, sífilis y SIDA). Debe indagarse la edad y estado de salud de cada
miembro inmediato de la familia (abuelos, padres, hermanos e hijos), de haber fallecidos se debe
especificar la edad para el momento y causa de muerte.
ANTECEDENTES EPIDEMIOLÓGICOS: incluyen el tipo de vivienda y las condiciones en que se
encuentra (techo, paredes y piso), sus características (número de habitaciones y baños) y el número
de personas que habitan en ella. Sirve de orientación en patologías relacionadas a las condiciones
socio-sanitarias del paciente. Se interroga: disponibilidad de servicios básicos, presencia mascotas,
vectores, entre otros.
En pacientes pediátricos se usa el Método Graffar-Méndez Castellano que clasifica en estratos las
condiciones socio-económicas del paciente según la profesión del jefe de la familia, el nivel de
instrucción de la madre, el tipo de fuente de ingreso y las condiciones de alojamiento.
HÁBITOS PSICOBIOLÓGICOS: costumbres del individuo que representan posibles factores de
riesgo a enfermar. Entre ellos interrogamos:
Alimentación: tipo de macronutrientes en las que se basa (carbohidratos, proteínas, grasas),
número de comidas y horario. Meriendas, consumo de café/ te (número de tazas) y agua.
Alcohol: edad en que inicio el consumo, frecuencia y tipo de alcohol (cerveza, ron, entre
otros) así como la cantidad y si alcanza el estado de embriaguez.
Tabaquismo: edad en que inicio a fumar. En este caso se debe calcular el Índice de
paquetes / año (IPA) que indica la cantidad de cigarrillos que ha fumado un individuo durante
un período de tiempo y el riesgo que tiene de desarrollar EPOC o cáncer de pulmón.
IPA= N° de cigarrillos diarios x N° de años fumando / 20.
NOTA: IPA ≥ 15 aumenta 7 veces el riesgo de desarrollar EPOC.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
19
Riesgo leve: < 20
Riesgo moderado: 21-39
Riesgo alto: > 40
Drogas: edad de inicio del consumo, tipo de ilícito y la frecuencia.
Sueño: características del sueño (número de horas, si es reparador), uso de inductores del
sueño y siestas.
Sexualidad: edad en que inicio actividad sexual (sexarca), preferencias sexuales, número de
parejas sexuales y uso de métodos de barreras (uso de anticonceptivos orales también se debe
incluir en pacientes femeninas). Representa un importante factor de riesgo para enfermedades
infectocontagiosas de transmisión sexual.
Actividad física: número de horas semanales y el tipo de actividad que realiza, de lo contrario
se reporta como sedentarismo. Es indicador general de buena salud y factor de riesgo para
desarrollo de obesidad, diabetes tipo II e hipertensión arterial.
Ocupación: ocupación actual y referencia de actividades que haya realizado en el pasado de
relevancia como factores de riesgo (ej.: manejo de productos químicos, pinturas, obreros de la
construcción, etc.)
Profesión
Exposición a biomasa: se define biomasa como la materia orgánica originada de un proceso
biológico que suele ser usada como fuente de energía (ej.: uso de leña para cocinar). Es un
factor de riesgo importante para el desarrollo de enfermedades respiratorias ya que genera
gran cantidad de productos tóxicos (partículas respirables y monóxido de carbono).
EXAMEN FUNCIONAL POR APARATOS Y SISTEMAS: consiste en un INTERROGATORIO
de síntomas por cada aparato o sistema, que no necesariamente están relacionamos al motivo de
consulta. Se le pide al paciente que indique si alguno de los síntomas interrogados estuvo presente en
los 6 meses previos al inicio de la enfermedad actual, en caso de ser así, se les aplica el ALICIA DR
para ser correctamente descritos en este apartado. Aquellos síntomas con más de 6 meses de
evolución y aparición recurrente se consideran un antecedente personal. La importancia de este
interrogatorio radica en que suele mostrar síntomas relacionados a la enfermedad actual que no
habían sido indicados anteriormente o permite diagnosticar patologías subyacentes. Incluye:
General: fiebre, pérdida y/o aumento de peso, debilidad, fatiga y temblores nocturnos.
Piel: edemas, cianosis, erupciones, prurito, pigmentaciones y resequedad.
Cabeza: cefalea, mareos, caída del cabello, síncope y traumatismos.
Ojos: uso de anteojos, amaurosis, dolor ocular, diplopía, fotofobia y epífora.
Oídos: otalgia, secreciones, tinnitus, vértigo e hipoacusia.
Nariz: catarros, epistaxis, obstrucciones, secreciones y sinusitis.
Boca: halitosis, gingivitis, gingivorragia, ausencia de piezas dentales y uso de prótesis.
Garganta: disfagia, disfonía y odinofagia.
Respiratorio: tos, expectoración, dolor torácico, hemoptisis, disnea, silbidos y roncus.
Osteomuscular: dolores óseos, debilidad, artralgias, mialgias, fracturas y deformidades.
Cardiovascular: palpitaciones, taquicardia, precordialgias, vértigos, claudicación intermitente y
varicosidades.
Gastrointestinal: se interroga el patrón evacuatorio normal del paciente: número de
deposiciones diarias, consistencia y aspecto de las heces (superficie y color), presencia de moco
y/o sangre. Apetito, constipación, diarrea, dolor abdominal, náuseas, vómitos y pirosis.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
20
Genitourinario: se interroga número de micciones diarias, nicturia (número), color y olor de
la orina, presencia de ardor y/o dolor antes o durante la micción. Hematuria, incontinencia,
piuria, secreciones.
Nervioso y mental: convulsiones, trastornos emocionales, de la personalidad y de la marcha,
tics, parálisis y temblores.
EL EXAMEN FÍSICO CAPÍTULO V
Permite la inclusión de hallazgos semiológicos que pueden o no tener relación con el motivo de
consulta. Inicia desde el momento en el que paciente entra a la consulta. Podemos dividirlo en examen
físico general, de uso práctico ambulatorio, y examen físico segmentario; ambos necesarios para la historia
clínica hospitalaria.
El examen físico comprende cuatro etapas:
1. Inspección: observar el cuerpo.
2. Palpación: sentir el cuerpo con los dedos o las manos.
3. Percusión: producir sonidos, generalmente dando golpes suaves en áreas específicas del
cuerpo.
4. Auscultación: escuchar los sonidos, generalmente con estetoscopio.
NOTA: excepto en la exploración de abdomen en donde el orden es invertido (auscultación,
percusión, palpación.)
EXAMEN FÍSICO GENERAL
Incluye los aspectos más relevantes del examen físico y suele realizarse al iniciar la evaluación,
siempre siguiendo un orden céfalo-caudal.
La inspección del aspecto general del paciente nos permite deducir algunos detalles importantes
tales como: higiene, aparente estado de salud, afecciones agudas o crónicas, facies, actitud o postura, nivel
de conciencia, hidratación y nutrición.
1. SIGNOS VITALES (SV)
Los SV son valores que permiten estimar la efectividad de la
circulación, respiración y funciones neurológicas basales y su réplica
a diferentes estímulos fisiológicos y patológicos. Se utilizan para
observar, medir, vigilar y evaluar el estado o condición general del
paciente.
Se pueden tomar estas medidas al empezar el examen, o bien,
integrarlas en la exploración cardiovascular y torácica. Entre estos
tenemos:
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
21
SIGNOS VITALES
Frecuencia Frecuencia Pulso Presión Temperatura
cardiaca respiratoria (ppm) arterial (°C)
(lpm) (rpm) (mmHg)
Recién 120-160 40-60 120-160 S: 60-70 36.5-37.5
nacido (rectal)
Lactante 120-140 40-50 100-140 S: 94-100
menor D: 50-60
Lactante 80-120 20-30 80-120 S: 98-110
mayor D: 55-65
Preescolar 80-120 20-30 80-120 S: 90-120
D: 55-80
Escolar 60-120 20-25 60-100 S: 110-120
D: 65-80
Adolescente 60-100 16-20 60-100 S: 100-120
D: 60-70
Adulto 60-100 14-20 60-100 S:90-129 37-37.5
D:60-84
Adulto 60-100 14-20 60-100 S:
mayor D:
PASOS A SEGUIR PARA LA TOMA DE LOS SIGNOS VITALES
a. Presión arterial (PA): en el ejercicio médico para medir la presión arterial, se requiere de un
esfigmomanómetro (tensiómetro) y un estetoscopio (PA auscultatoria). Para proceder a tomar la
presión, se deben seguir los siguientes pasos:
1. Sentar al paciente preferiblemente y dejarlo descansar por 5 min.
2. Colocar el brazo del paciente a la altura del corazón.
3. Introduzca el manguito a 2 dedos por encima del pliegue del codo (preferiblemente sobre el
brazo derecho) y ajústelo convenientemente, de tal forma que el centro de la bolsa inflable se
aplique sobre la arteria humeral.
4. Se palpa el pulso de la arteria braquial.
5. Luego, se coloca la campana del estetoscopio sobre el punto donde palpa la arteria.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
22
6. Proceda a inflar el manguito a través de la perilla, llevando la aguja del manómetro hasta 180-
200 mmHg, o bien, hasta 20-30 mmHg por encima de la desaparición del pulso.
7. Finalmente, empieza a desinflar. A medida que la presión desciende, se escuchará el 1er ruido de
Korotkoff (1 fase), el cual corresponde a la PRESIÓN SISTÓLICA. La desaparición total de
ruido (4ta-5ta fase) marcará el valor de la PRESIÓN DIASTÓLICA.
b. Frecuencia cardiaca (FC): la ‘‘frecuencia cardiaca central’’ debe ser
determinada por auscultación de la región precordial a nivel de los 5 focos de
auscultación con un estetoscopio. El Pulso se percibe por la palpación de las
arterias a nivel periférico.
Las regiones en las cuales se puede tomar el pulso son las siguientes:
Carotídea (rotar la cabeza hacia el examinador y por
delante del músculo esternocleidomastoideo palpar la
arteria hacia abajo para evitar la compresión del seno
carotídeo).
Humeral (borde interno del bíceps, cerca del pliegue del
codo).
Radial (en el canal radial, espacio entre el tendón del
palmar mayor y el radio).
Femoral (en la parte media del arco crural).
Poplítea (en la línea media del hueco poplíteo,
preferiblemente con la rodilla flexionada).
Pedia (por fuera del extensor largo de los dedos).
Tibial posterior (por detrás del maléolo interno).
c. Frecuencia respiratoria (FR): se recomienda medir la FR simulando la toma del pulso. Una
evaluación práctica de la función respiratoria incluye, determinar si la frecuencia respiratoria es
normal o si hay signos de ‘‘dificultad respiratoria’’ y el ‘‘tipo de respiración’’ predominante: torácica
o abdominal.
2. MEDIDAS ANTROPOMÉTRICAS (SOMATOMETRÍA):
Peso: anotar en kilogramos con un decimal. El paciente debe estar descalzo y con la menor
cantidad de ropa posible.
Talla: consignar la talla en centímetros con un decimal.
Índice de Masa Corporal (IMC): evalúa el estado nutritivo del paciente y se calcula dividiendo
el peso (Kg) entre la talla (en metros) elevada al cuadrado.
IMC = Kg / m2
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
23
Los puntos de corte sugeridos para el diagnóstico nutricional son los siguientes:
Paciente pediátrico Paciente adulto
Desnutrición IMC < P5 IMC < 18.5
Normal IMC P15 - P85 IMC 18.5 – 24.9
Sobrepeso IMC P85 - P94 IMC 25 – 29.9
Obesidad IMC > P95 Grado 1: IMC 30 – 34.5
Grado 2: IMC 35 – 39.9
Grado 3: IMC > 40
Circunferencia Abdominal: es la medición de la distancia alrededor del abdomen en un punto
específico, por lo general a nivel del ombligo o 2 cm por debajo de este (según OMS). Guarda
estrecha relación con el riesgo cardiovascular y metabólico.
Circunferencia abdominal
Mujeres Hombres
Bajo riesgo (óptimo) < 80 cm < 94 cm
Alto riesgo >88 cm >102 cm
En pacientes pediátricos estos datos deberán ser graficados en las curvas de peso, talla y
del IMC; registrando los centiles correspondientes en los espacios asignados.
3. CONCIENCIA: describe el estado de conciencia del paciente y su ubicación en tiempo, espacio y
persona; así como el lenguaje y estado de la memoria (Ver Examen Físico Neurológico).
4. POSICION Y ACTITUD: hace referencia a la posición que adopta el paciente. Generalmente
estas posiciones alivian el dolor o pueden sugerir problemas específicos. Por ejemplo, la ortopnea de
la insuficiencia cardíaca y la posición en “gatillo de fusil” de la meningitis.
5. BIOTIPO: indica las características corporales del paciente atendiendo a su capacidad para
acumular grasa y sintetizar músculo. Los biotipos son endomorfo (brevilíneo), mesomorfo
(normolíneo) y ectomorfo (longuilíneo).
6. FASCIE: hace referencia a la expresión y características del rostro del paciente que puede ser de
orientación para el diagnóstico. Por ejemplo: la fascie lúpica característica de pacientes con lupus
eritematoso sistémico.
7. MARCHA (ver Examen Físico Neurológico)
8. VOZ (ver Examen Físico Respiratorio)
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
24
9. ALIENTO: la presencia de halitosis hace referencia al estado de higiene del paciente o la presencia
de problemas particulares como el aliento con olor a manzana del paciente en coma diabético.
10. GANGLIOS LINFÁTICOS: se examinan las cadenas o grupos linfáticos más comunes con una
sola mano mientras la otra sostiene al paciente, bilateralmente. Hace referencia a si son visibles y/o
palpables, indicando: diámetro, movilidad, adherencia a planos y sensibilidad dolorosa.
EXAMEN FÍSICO SEGMENTARIO
La exploración física por aparatos y sistemas comprende:
1. Piel y mucosas: los procedimientos fundamentales para el examen de la piel son la inspección y la
palpación. Se describen las características generales de color, temperatura, hidratación, turgor o
elasticidad (consistencia de la piel), llenado capilar y sensibilidad.
Llenado capilar: prueba rápida que vigila la deshidratación y cantidad de
flujo sanguíneo que llega al tejido. Se procede a aplicar presión sobre el
lecho ungueal hasta que este se torne blanco, lo que indica que la sangre ha
sido forzada a salir del tejido; luego de esto se retira la presión mientras se
sostiene la mano por encima del corazón. Inmediatamente el médico mide el
tiempo que tarda la sangre en regresar al tejido, indicado por el retorno del
color rosado a la uña.
2. Cabeza: se debe observar su morfología y características, así como la palpación de puntos dolorosos.
Además, en la cabeza podemos observar los gestos del rostro, que desde la antigüedad han sido un
componente de máxima eficacia en el diagnóstico médico (fascie).
3. Ojos: se evalúan principalmente las características morfológicas, observando la simetría y el estado de
las pupilas para dar paso a la evaluación de los reflejos oculares y el fondo de ojo.
Reflejo pupilar: para evaluar el reflejo pupilar se debe utilizar una lámpara
de bolsillo con luz tenue, primero se le debe pedir al paciente que fije su
vista en algún punto. Luego, colocar la lámpara aproximadamente a unos 15
cm del paciente, de dos a tres segundos en cada ojo, dos o tres veces,
revisando los siguientes reflejos:
Reflejo directo (fotomotor): reflejo que se observa
inmediatamente al colocar la luz sobre el paciente.
Indirecto (consensual): se revisa el ojo contrario al que se
coloca la luz. Debe de contraerse de igual manera que el ojo que
recibe la luz directamente.
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
25
Agudeza visual: es la facultad que tenemos para detallar las características
de un objeto colocado en frente de nosotros y se evalúa utilizando la tabla
de Snellen (la cual se fija en una pared y se coloca al paciente a 6 m. de
distancia pidiendo que identifique las letras ubicadas en la tabla). De esta
manera se identifica si su visión es 20/20 que es el valor normal. También
debe evaluarse la visión de los colores (Tabla de Ishihara).
4. Oídos: el objeto principal es la evaluación del conducto auditivo externo mediante un otoscopio o
equipo ORL:
Deben evaluarse los siguientes aspectos:
Simetría del pabellón auricular externo
Permeabilidad del oído externo
El tímpano: el color normal de la membrana timpánica debería ser
blanco, nacarado y brillante especialmente en la zona llamada triángulo
luminoso.
Agudeza auditiva: se puede examinar durante el interrogatorio al formular las preguntas al paciente.
5. Nariz: se describe la morfología, permeabilidad de las fosas nasales y presencia de secreciones, así
como sensibilidad de los senos paranasales.
6. Boca: mediante la inspección y palpación es necesario evaluar:
Tejidos blandos: labios, mucosa yugal, encías, lengua, paladar y suelo de la boca.
Piezas dentarias
Presencia de caries, sarro, problemas en la mordida, mancha y pérdida de esmalte.
Úvula y velo del paladar.
7. Faringe: su examen se enfoca en la evaluación de la mucosa faríngea y la descripción de las amígdalas
(tamaño, color, secreciones, pus, etc.).
8. Cuello: se debe apreciar el volumen, simetría, acortamiento y rigidez. Se
explora el espacio submandibular para detectar aumento del tamaño de las
glándulas salivales. Seguidamente se evalúa tamaño y consistencia de tiroides y
ganglios linfáticos.
9. Tórax: esta zona incluye pulmones (respiratorio), corazón y mamas. (Ver Examen Físico Respiratorio
y Cardiovascular).
Con relación a las mamas:
En las mujeres: mediante la palpación se realiza un examen profundo de ambas mamas. Siempre se
debe hacer énfasis en la importancia de la autoexploración.
En los varones: identificar si existe ginecomastia (hipertrofia mamaria como resultado de un exceso
relativo de estimulación estrogénica).
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
26
10. Abdomen (Ver Examen Físico Abdominal).
11. Extremidades: mediante la inspección y palpación se describe la simetría y movilidad de los cuatro
miembros, incluyendo la presencia de edemas, várices o deformidades.
12. Neurológico (ver Examen Físico Neurológico)
REFERENCIAS BIBLIOGRÁFICAS
Argente H & Álvarez M. Semiología médica: fisiopatología, semiotecnia y propedeútica. 2da edición.
Editorial Panamericana. Buenos Aires, 2013.
Cossio P, Fustinoni O & Rospide P. Semiología Medica Fisiopatológica. Edimed-Ediciones médicas SRL
Argentina, 2012
Caraballo A & Chalbaud Z & Gabaldón F. Manual de exploración clínica 3era edición. Consejo de
Publicaciones de la Universidad de los Andes. Venezuela, 2004.
Snell R. Neuroanotomía clínica. 7ma edición revisada. Wolters Kluwer Health. Barcelona, 2014.
García-Porrero J & Hurlé J. Anatomía Humana. McGraw-Hill Interamericana. Madrid, 2005.
Dolor en Pediatría. Sociedad Venezolana de Puericultura y Pediatría, 2da edición Editorial Médica
Panamericana, 2010.
Datos de la OMS sobre circunferencia abdominal http://www.who.int/chp/steps/Parte3_Seccion4.pdf
Guía para las mediciones físicas de la OMS http://www.who.int/mediacentre/factsheets/fs311/es/
OMS sobre Obesidad y Sobrepeso – IMC http://www.ceduc.cl/aula/lebu/materiales/ET/ET-220-
Elaborado por: Colaboradores:
Dr. Jesús Ignacio Carrillo H. Brs. Ana Cecilia Milanés, Andrea V. Rivero,
María Laura Rivas, Andrea Rodríguez Sanna, Eliana Rodríguez O.
También podría gustarte
- Glosario MedicoDocumento10 páginasGlosario MedicoVianny SanchezAún no hay calificaciones
- Medicina Interna GLOSARIODocumento14 páginasMedicina Interna GLOSARIOJohanna Andrea Paladines ReinosoAún no hay calificaciones
- Metodologia Del Estudio de Las Enfermedades o Entidades NosologicasDocumento9 páginasMetodologia Del Estudio de Las Enfermedades o Entidades NosologicasLalo PerezAún no hay calificaciones
- AcantosisDocumento15 páginasAcantosisVitor NacarandoAún no hay calificaciones
- Glosario de EpiDocumento3 páginasGlosario de EpiZianya RiveraAún no hay calificaciones
- Glosario de Términos - SemioDocumento8 páginasGlosario de Términos - SemioWilly ZambranoAún no hay calificaciones
- Glosario II Med. Prev - Grecia 2Documento17 páginasGlosario II Med. Prev - Grecia 2barbi.bett28Aún no hay calificaciones
- Actividad 1 Familia 2022Documento5 páginasActividad 1 Familia 2022FIORELA PILAR COLCA BURGOSAún no hay calificaciones
- UntitledDocumento9 páginasUntitledAimee Méndez PatlánAún no hay calificaciones
- Informe S5 - UrticariaDocumento13 páginasInforme S5 - UrticariaRosa Isabel Vasquez CubasAún no hay calificaciones
- Resumen Perfecto de SemiologiaDocumento29 páginasResumen Perfecto de SemiologiabbddaayyAún no hay calificaciones
- Enfermedades Sistematicas Reflejadas en La PielDocumento11 páginasEnfermedades Sistematicas Reflejadas en La PielCentro de Esparcimiento El MaracanazoAún no hay calificaciones
- Osornio Martinez - 00449936 - Tarea 1Documento6 páginasOsornio Martinez - 00449936 - Tarea 1Sara OsornioAún no hay calificaciones
- Terminología Médica VDocumento3 páginasTerminología Médica VYulianis LabradorAún no hay calificaciones
- Enfermedades Raras AutoinmunesDocumento75 páginasEnfermedades Raras AutoinmunesRaul EndymionAún no hay calificaciones
- Términos SemiológicosDocumento8 páginasTérminos Semiológicosdiego bravoAún no hay calificaciones
- Guia #3 Terminologia MédicaDocumento6 páginasGuia #3 Terminologia MédicaRoxana NogueraAún no hay calificaciones
- AcantosisDocumento15 páginasAcantosisVitor NacarandoAún no hay calificaciones
- MONOGRAFIA (Terminología Médica Aplicada A La Cosmiatría y Principios Activos)Documento59 páginasMONOGRAFIA (Terminología Médica Aplicada A La Cosmiatría y Principios Activos)Daniel TELLO SOTELO78% (18)
- Guía de Seminario de Síndrome Adénico y EsplénicoDocumento4 páginasGuía de Seminario de Síndrome Adénico y Esplénico97_maryAún no hay calificaciones
- Diccionario PodologicosDocumento7 páginasDiccionario PodologicosJorge DiazAún no hay calificaciones
- Glosario TerminosDocumento7 páginasGlosario TerminosMERCY PEREZ MEJIA100% (1)
- Glosario PropedeuticaDocumento30 páginasGlosario Propedeuticaevelyncovvm1Aún no hay calificaciones
- TERMINOLOGÍASDocumento5 páginasTERMINOLOGÍASLucero Ruth Nayely Carlos SilvestreAún no hay calificaciones
- Caso Clínico de PenfigoDocumento9 páginasCaso Clínico de PenfigoMalixita BG PeKeñaaAún no hay calificaciones
- Glosario de SemiologiaDocumento3 páginasGlosario de SemiologiaDarwin LeivaAún no hay calificaciones
- Afecciones Hematológicas BenignasDocumento6 páginasAfecciones Hematológicas Benignasluis071Aún no hay calificaciones
- Tarea Sobre Enfermedades.Documento7 páginasTarea Sobre Enfermedades.Michael ManriqueAún no hay calificaciones
- Defenza FinalDocumento27 páginasDefenza FinalJhenny Leon MamaniAún no hay calificaciones
- LOOR JESSICA Caso ClinicoDocumento14 páginasLOOR JESSICA Caso ClinicoJESSICA JASMIN LOOR AYOVIAún no hay calificaciones
- Edema No InflamatorioDocumento23 páginasEdema No InflamatorioDavid HurtadoAún no hay calificaciones
- SEMIOLOGIA ExamenDocumento4 páginasSEMIOLOGIA Examenclaudia vasquezAún no hay calificaciones
- CuestionarioDocumento4 páginasCuestionariomariapilarAún no hay calificaciones
- Clase 6. Primeros 2 Patrones FuncionalesDocumento20 páginasClase 6. Primeros 2 Patrones FuncionalesJimena Ramirez CamachoAún no hay calificaciones
- Pae ErisipelaDocumento23 páginasPae ErisipelaRaquel May Lopez50% (2)
- UF0119 GlosarioDocumento11 páginasUF0119 GlosarioMaría Gándara DaimielAún no hay calificaciones
- Presentacion Del Sistema TegumentarioDocumento81 páginasPresentacion Del Sistema TegumentariopeterbernardiniAún no hay calificaciones
- Cuestionario de SemiologiaDocumento7 páginasCuestionario de SemiologiaDanya BeyumaAún no hay calificaciones
- Caso Clinico MedicaDocumento28 páginasCaso Clinico Medicareyesjhon162Aún no hay calificaciones
- Signos ClinicosDocumento20 páginasSignos ClinicosJorge Brayan Tuesta CachiqueAún no hay calificaciones
- Glosario - Procesos Enfermeria IDocumento7 páginasGlosario - Procesos Enfermeria IMarleny MartinezAún no hay calificaciones
- Modo FisiologicoDocumento35 páginasModo FisiologicoAndres AlvarezAún no hay calificaciones
- CLASE 04 SEMIOLOGÍA GENERAL Piel y AnexosDocumento56 páginasCLASE 04 SEMIOLOGÍA GENERAL Piel y AnexosMateo Alfaro Samuel Etto'Aún no hay calificaciones
- BALOTARIODocumento12 páginasBALOTARIOJohn N. Cala MamaniAún no hay calificaciones
- Prope 1 PaxxxxrcialDocumento17 páginasPrope 1 PaxxxxrcialMar Enif Vázquez TadeoAún no hay calificaciones
- Vocabulario de EnfermeríaDocumento10 páginasVocabulario de EnfermeríaCarmen José Vázquez GóngoraAún no hay calificaciones
- Introduccion A La SemiologiaDocumento5 páginasIntroduccion A La SemiologiaJonathan HurtadoAún no hay calificaciones
- Trabajo Monografico de Las TerminologiasDocumento40 páginasTrabajo Monografico de Las Terminologiasstephany tuesta rodriguezAún no hay calificaciones
- Glosario SemioDocumento45 páginasGlosario Semiomanuel castrilloAún no hay calificaciones
- Taller Ulceras Por Presion y Cuidados de La PielDocumento4 páginasTaller Ulceras Por Presion y Cuidados de La PielJulian MejiaAún no hay calificaciones
- Trabajo Celulitis NueresDocumento27 páginasTrabajo Celulitis NueresCarlos IsturizAún no hay calificaciones
- LupusDocumento5 páginasLupusJazmin Guadalupe Del Rio BenitezAún no hay calificaciones
- Glosario de Treminos Medicina GeneralDocumento39 páginasGlosario de Treminos Medicina GeneralMEROYA.27Aún no hay calificaciones
- GlosarioDocumento13 páginasGlosarioWILMER LEMACHEAún no hay calificaciones
- Glosario II de Medicina Preventiva IIDocumento23 páginasGlosario II de Medicina Preventiva IIDomingo UzcangaAún no hay calificaciones
- Ulceras VaricosasDocumento8 páginasUlceras VaricosasGloria Ivon Bonilla SanchezAún no hay calificaciones
- Glosario Patolog VeterinariaDocumento46 páginasGlosario Patolog VeterinariaCarlos PeñaAún no hay calificaciones
- Examen Fisico General 1 y 2Documento6 páginasExamen Fisico General 1 y 2Andrés Sebastián González Hidalgo100% (1)
- 2.2. Grupo #2. TARDEDocumento44 páginas2.2. Grupo #2. TARDEIvania MelissaAún no hay calificaciones
- El Método Anti-Acné: Mitos y verdades sobre una de las afecciones cutáneas más comunesDe EverandEl Método Anti-Acné: Mitos y verdades sobre una de las afecciones cutáneas más comunesCalificación: 5 de 5 estrellas5/5 (1)
- Trastorno de Conducta Alimenticia: Presentation Template byDocumento31 páginasTrastorno de Conducta Alimenticia: Presentation Template byLiliana Bendezu HernandezAún no hay calificaciones
- Hipotermia Perioperatoria: Perioperative HypothermiaDocumento23 páginasHipotermia Perioperatoria: Perioperative HypothermiaValencia NatAún no hay calificaciones
- Tratamiento Preventivo de La Migraña Crónica Con Zonisamida Un Estudio en Pacientes Refractarios o Intolerantes A ToDocumento3 páginasTratamiento Preventivo de La Migraña Crónica Con Zonisamida Un Estudio en Pacientes Refractarios o Intolerantes A Tocalvinete100% (1)
- Pregabalina Dolor NeuropaticoDocumento12 páginasPregabalina Dolor Neuropaticojose herreraAún no hay calificaciones
- Zu Jue Yin2017Documento23 páginasZu Jue Yin2017diana vanegasAún no hay calificaciones
- 100 Diseases Treated by Single Point of Acupuncture (071 140) .En - EsDocumento70 páginas100 Diseases Treated by Single Point of Acupuncture (071 140) .En - EsDomingo Garcia GonzalezAún no hay calificaciones
- CefaleasDocumento40 páginasCefaleasDoc Eduardo DosAún no hay calificaciones
- Modelo de Evolucion ClinicaDocumento3 páginasModelo de Evolucion ClinicaMabel R. Moya OrtizAún no hay calificaciones
- 3tm12-Exploración OtoneurológicaDocumento69 páginas3tm12-Exploración OtoneurológicaRodolfo Eduardo Garnica Fernandez100% (1)
- Punto de McBurneyDocumento2 páginasPunto de McBurneyFernando LopezAún no hay calificaciones
- Abordaje Comunitario de La Fibromialgia - Terapia Multicomponente - Albert - GuerreroDocumento10 páginasAbordaje Comunitario de La Fibromialgia - Terapia Multicomponente - Albert - GuerreroWanda Vegara SimónAún no hay calificaciones
- Adriana-Schnake-Enfermedad-Sintoma-Y - CaracterDocumento196 páginasAdriana-Schnake-Enfermedad-Sintoma-Y - CaracterCaroAún no hay calificaciones
- Cuadro Enfermedades Semiologia UBADocumento8 páginasCuadro Enfermedades Semiologia UBAMARTINA CONSTANZA MEDINAAún no hay calificaciones
- Medevac Geopark - Llanos 34Documento4 páginasMedevac Geopark - Llanos 34Emtrans CarviAún no hay calificaciones
- Abordaje Del Dolor Abdominal AgudoDocumento22 páginasAbordaje Del Dolor Abdominal AgudoMontiel VaneAún no hay calificaciones
- Manejo Del Dolor EPM: Manejo Esencial Del DolorDocumento23 páginasManejo Del Dolor EPM: Manejo Esencial Del DolorAbsalon quirozAún no hay calificaciones
- Paper VPPBDocumento4 páginasPaper VPPBSebastián AlejandroAún no hay calificaciones
- CefaleaDocumento8 páginasCefaleaRaiza GonzalesAún no hay calificaciones
- Melgarejo Velille Harold TeofiloDocumento2 páginasMelgarejo Velille Harold TeofiloMarcos Vasquez ChavezAún no hay calificaciones
- Cefaleas Primarias y Secundarias 1.5Documento10 páginasCefaleas Primarias y Secundarias 1.5Nicolas Aguilera RodriguezAún no hay calificaciones
- Guia Manejo de Dolor LumbarDocumento12 páginasGuia Manejo de Dolor LumbarLeonardo ViverosAún no hay calificaciones
- Mapa de Los Trastornos de La Personalidad 384089 Downloable 3149643Documento2 páginasMapa de Los Trastornos de La Personalidad 384089 Downloable 3149643Maicol Antonio Vigo DiazAún no hay calificaciones
- Test de Hamilton Ansiedad-EstadoDocumento5 páginasTest de Hamilton Ansiedad-EstadoMirandahAún no hay calificaciones
- Criterios de Clasificación TriageDocumento14 páginasCriterios de Clasificación TriageSergio Flores GonzalezAún no hay calificaciones
- ENFEREMEDADDocumento2 páginasENFEREMEDADAlvaro SaezAún no hay calificaciones
- Clase 4 DolorDocumento44 páginasClase 4 DolorIsamar DiazAún no hay calificaciones
- Introducción A La Semiología Médico KinésicaDocumento9 páginasIntroducción A La Semiología Médico KinésicaamelitaAún no hay calificaciones
- V e R T I G o AnkarolaDocumento2 páginasV e R T I G o AnkarolaMauricio RuizAún no hay calificaciones
- 08 Chamomilla VulgarisDocumento4 páginas08 Chamomilla VulgarisIvan Alejandro Medina RamirezAún no hay calificaciones
- 7 Al 12Documento8 páginas7 Al 12Leitte NereaAún no hay calificaciones