Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Ibs TFM Master Moec Esp Antonio Ciardo B
Cargado por
Pascal PossettiTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Ibs TFM Master Moec Esp Antonio Ciardo B
Cargado por
Pascal PossettiCopyright:
Formatos disponibles
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Revisión sistemática de la eficacia del
tratamiento osteopático en los
pacientes afectos por el Síndrome del
Intestino Irritable
(Irritable Bowel Syndrome – IBS).
AUTOR: Antonio Ciardo
MASTER EN OSTEOPATIA BAJO EVIDENCIA CIENTIFICA Y PRACTICA CLINICA
GRUPO THUBAN
2019-2021
TUTOR: Eva Guerra
Universidad Europea del Atlántico
Antonio Ciardo / 2019 - 2021 1
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Compromiso del autor
Yo, D. Antonio Ciardo con NIE X-7224244J y alumn@ de la Escuela Superior de
Osteopatía, en el programa de estudios de:
MASTER EN OSTEOPATIA BAJO EVIDENCIA CIENTIFICA Y
PRACTICA CLINICA
declaro que:
El contenido del presente documento es un reflejo de mi propio trabajo personal y manifiesto
que, ante cualquier notificación de plagio, copia o falta a la fuente original, soy responsable
directo legal, económico y administrativo, sin afectar al director y tutor del trabajo, a la
escuela y a cuantas instituciones hayan colaborado en dicho trabajo, asumiendo las
consecuencias derivadas de tales prácticas inadecuadas.
Firmado:
Antonio Ciardo
Antonio Ciardo / 2019 - 2021 2
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Autorización de carácter voluntario
Para: Fundación Europea de MTC (FEMTC)
A la atención de: Dirección académica
Por este medio autorizo la publicación electrónica de la versión aprobada de mi Trabajo
Final de Estudios bajo el título:
"Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes
afectos por el Síndrome del Intestino Irritable (Irritable Bowel Syndrome – IBS)."
tanto en el campus virtual como en otros espacios de divulgación electrónica de esta
institución.
Informo de los datos para la descripción del trabajo:
Título Revisión sistemática de la eficacia del tratamiento osteopático
en los pacientes afectos por el Síndrome del Intestino Irritable
(Irritable Bowel Syndrome – IBS).
Autor Antonio Ciardo
Resumen El Síndrome del Intestino Irritable (IBS) es un trastorno
gastrointestinal che afecta comúnmente al 11% de la población.
Integrando experiencia e hipótesis con la plausibilidad biológica,
el objetivo fue averiguar la eficacia de la intervención
osteopática en los severos síntomas de los pacientes afectos
de IBS de tal forma que pueda ser considerada factible y realista
como medicina integrativa.
Programa Máster en Osteopatía bajo Evidencia Científica y Practica
Clínica.
Palabras clave Osteopatia, IBS, dolor, OMT, osteopathy
contacto aciardo@gmail.com
Madrid, y fecha
Antonio Ciardo / 2019 - 2021 3
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Índice
Pagina
1. Resumen…………………………….…………………….………………5
2. Abstract…………………………………………………….……………..6
3. Introducción…………………………..….………….……………………7
4. Objetivos…………………………………………………………………10
5. Material y Métodos ……………………………………………………...11
6. Análisis crítica…………………………………………….……………..13
7. Conclusiones……………………………………………………………..46
8. Referencias Bibliográficas ………………………………..…….……….49
9. Apéndice………………………………..………………………………..56
Antonio Ciardo / 2019 - 2021 4
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
1. Resumen.
Antecedentes:
El Síndrome del Intestino Irritable o Irritable Bowel Syndrome (IBS) es un trastorno
gastrointestinal che afecta comúnmente al 11% de la población.
Se suele manifestar con dolor que llega a ser incapacitante.
Se asocia a comorbilidades somáticas, problemáticas no gastrointestinales, urológicas, dolor
pélvico crónico, fibromialgia, intolerancias nutricionales hasta a alteraciones psiquiátricas y de
hipersensibilidad visceral.
El mecanismo fisiopatológico multifactorial es muy complejo.
Objetivos:
El objetivo de la investigación es averiguar la eficacia de la intervención osteopática en los
severos síntomas de los pacientes afectos de IBS (IBS-severity score: dolor, calidad de vida, etc.)
de tal forma que pueda ser considerada factible y realista como medicina complementaria y
alternativa (CAM).
Metodología:
Se ha realizado una búsqueda en 12 databases de evidencia científica reciente.
El análisis se ha realizado siguiendo las “CASP checklist” o utilizando el “Framework for
critiquing quantitative research (after Rees 1997)”.
La escala de Harbour and Miller (2001) se ha utilizado para identificar la jerarquía.
Resultados:
El agregado ha sido de 5 estudios después de eliminar duplicados, encadenamiento hacia
atrás/adelante y rechazar artículo no en línea con el objetivo o revisiones simples.
Discusión:
Se comparan y evalúan las variables dolor, y IBS severity score.
Conclusiones:
El tratamiento osteopático podría considerarse factible y realista como medicina
complementaria y alternativa (CAM).
Palabras clave:
Pain, IBS, irritable bowel, Osteopath*, OMT, osteopathic manipulation, visceral manipulation.
Antonio Ciardo / 2019 - 2021 5
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
2. Abstract
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable (Irritable Bowel Syndrome – IBS).
Objetivos:
el objetivo de la investigación es averiguar la eficacia de la intervención osteopática en los
severos síntomas de los pacientes afectos de IBS (IBS-severity score: dolor, calidad de vida, etc.)
de tal forma que pueda ser considerada factible y realista como medicina complementaria y
alternativa (CAM).
Metodología:
Se ha realizado una búsqueda en 12 bibliotecas diferentes de artículos de revistas, informes de
casos, ensayos controlados aleatorios, ensayos clínicos, metaanálisis, líneas guías, revisiones
sistemáticas, viabilidad y estudios de casos experimentales.
AMED, ASSIA, Cochrane, EMBASE, LILACS, Cardiff LibrarySearch, Ovid Medline, ProQuest,
PubMed Central, SCOPUS, TRIP, Web of Knowledge, entre 2012-2017.
El riesgo de sesgos se ha reducido homogenizando los indicadores analizados y con una análisis
en líneas con “CASP checklist” o utilizando el “Framework for critiquing quantitative research
(after Rees 1997)”.
La escala de Harbour and Miller (2001) se ha utilizado para identificar la jerarquía.
Resultados:
Todos los estudios reflejan una mejora significativa del IBS severity score y del nivel de dolor (p ≤
0,01).
Conclusiones:
Con cautela, el tratamiento osteopático podría considerarse factible y realista como medicina
complementaria y alternativa (CAM);
Palabras clave:
Pain, IBS, irritable bowel, Osteopath*, OMT, osteopathic manipulation, visceral manipulation.
Antonio Ciardo / 2019 - 2021 6
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
3. Introducción
El Síndrome del Intestino Irritable o Irritable Bowel Syndrome (IBS) es un trastorno
gastrointestinal che afecta comúnmente al 11% de la población, en prevalencia mujeres (2:1) y
debajo de los 50 años (Lovell and Ford 2012) sin necesaria estricta vinculación genética (van
Tilburg et al. 2015).
Se suele manifestar con alternancia del dolor de tolerable a severo e intermitencia de este (El-
Salhy 2012) donde en los casos de dolor fuerte llega a ser incapacitante reduciendo de forma
importante la calidad de vida o quality of life (QoL); además un dolor que se sobrepone a otras
trastornos gastrointestinal (dispepsia funcional, náuseas, costipation, disinergia del suelo
pélvico, Crohn etc. (Long and Drossman 2010; Yarandi et al. 2010; Ford et al. 2014) y de difícil
diagnóstico.
Se asocia a comorbilidades somáticas, problemáticas no gastrointestinales, urológicas, dolor
pélvico crónico, fibromialgia, intolerancias nutricionales (Whitehead et al. 2007) hasta a
alteraciones psiquiátricas (Janssens et al. 2015; Barsky 2016) y de hipersensibilidad visceral.
El mecanismo fisiopatológico multifactorial es muy complejo pero la reciente evidencia
científica está resaltando la importancia de la disfunción intestinal (Mayer et al. 2015) y la
sensibilización visceral en cuanto estrictamente relacionados con el eje HPA (hypothalamus–
pituitary–adrenal por su funciones sensoriomotoras), el eje cerebro-intestino (the brain–gut
axis) y el sistema nervioso entérico (ENS) (Elsenbruch et al. 2010; Mayer et al. 2014).
Al ser un síndrome, suele resultar muy complejo individuar el desencadenante que puede ser
multifactorial y, al no existir una cura específica, la tendencia es al tratamiento de los síntomas.
Para facilitar el tratamiento y ser posiblemente más específicos y efectivos, según los criterios
de Rome III (Longstreth et al. 2006), el IBS se ha clasificado en subtipos: IBS con dolor o
malestar y el estreñimiento predominante (IBS-C), IBS con diarrea (IBS-D), IBS misto (IBS-M)
y no subtipado IBS (IBS-U). Solo el 50% de los pacientes suelen pedir ayudas médicas (Heaton
et al. 1992) , la mayoría de los cuales una vez alcanzados umbrales incapacitantes de dolor
necesitan examen diagnósticos importantes (endoscopias) al fin de descartar enfermedad
grave (e.g. canceres) (Ringstrom et al. 2007) con sobre coste para el sistema de salud nacional
(Flik et al. 2015).
Nutrición, psicoterapia y medicamentos finalizados al tratamiento de los síntomas son los
abordajes comúnmente utilizados para el tratamiento del IBS a nivel sanitario (Collebrusco and
Lombardini 2014).
Antonio Ciardo / 2019 - 2021 7
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Dentro de las terapias complementares la osteopatía es una técnica holística, humanista y
psicocomportamental. Aborda desde un punto de vista biopsicosocial la persona en su
globalidad (cuerpo, mente y alma). El padre de la osteopatía, Andrew Taylor Still, MD, DO, con
sus leyes ya hace más de 100 años (Still 1902), subrayo de como la estructura gobierna función,
el cuerpo no solo es una unidad pero también de que gracias a una buena circulación
(sanguínea, linfática, etc.) tiene capacidad de autocuración. Still habló de disfunción somática o
somatic dysfunction (SD) que dentro del paradigma musculoesquelético, se ha definido como
“impaired or altered skeletal, arthrodial, and/or myofascial function” (Medicine 2011) capaz a
su vez de provocar una alteración neurológica, vascular y bioquímica. La SD está reconocida
como trastorno del sistema musculoesquelético y tejido conjuntivo (ICD-10-CM, M99.09) y
estrictamente relacionada con las patologías viscerales (Van Buskirk 1990). La experiencia del
autor, basada en su clínica diaria, es que debida a la estrecha conexión entre soma, víscera y
sistema nervioso se pueda trabajar la “salud intestinal” ya evidenciada arriba como elemento
desencadenante de un estado inflamatorio, infeccioso e inmunológico (Bischoff 2011). En
situaciones de distress cada individuo buscará mecanismos de compensación biomecánicos en
respuesta a las alteraciones físicas, psíquicas, química, emocional (Van Dun and Kouwenberg
2012).
Este mecanismo compensatorio afectara al “brain-gut axis” en cuanto existe un mecanismo
homeostático de equilibrio que vincula el sistema nervioso entérico (ENS), el sistema nervioso
autónomo (SNA), y el eje hipotalámico-hipófisis-suprarrenal (HPA) (Kennedy et al. 2012). Un
desequilibrio, se puede manifestar con dolor y alteraciones sistémicas (Fayyaz and Lackner
2008; Seminowicz et al. 2010; Chang 2011; Mayer 2011; Spiller and Lam 2012) (Imagen 1).
Antonio Ciardo / 2019 - 2021 8
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Imagen 1: Interrelación de los sistemas (Fayyaz and Lackner 2008; Seminowicz et al. 2010; Chang
2011; Mayer 2011; Spiller and Lam 2012)
El compromiso del osteópata será detectar a través de anamnesis, evaluación postural y
palpación posibles asimetrías y sistemas de compensación.
Las técnicas osteopáticas aplicadas, actúan directamente sobre las fascias que Still definió
como: “the place to look for the cause of disease and the place to consult and begin the action of
remedies in all diseases.”(Still 1902). Las fascias es un tejido conectivo que envuelve cada
elemento del cuerpo (músculos, huesos, vísceras, nervios, vasos, etc.) (Robertson 2013) con un
“body-wide mechano sensitive signalling network” (Langevin 2006), que transmite fuerzas
mecánicas entre las estructuras (Hedley 2010; Kumka and Bonar 2012) y altamente
relacionada con el SNS and ANS por la presencia de nociceptores y mecanoreceptores (Bordoni
and Zanier 2014).
La medicina basada en la evidencia (EBM) è stata definita come “el proceso de encontrar
sistemáticamente, evaluar y utilizar hallazgos contemporáneos de investigación como base
para las decisiones clínicas” (Rosenberg and Donald 1995).
Horton (2015) exalta la dinámica del EBM mostrando la complejidad del paradigma visceral
como una interrelación entre fascias, vísceras, cicatrices, ANS, ENS, etc. (dolor visceral,
sensibilización central y cambios en el tejido local) (Horton 2015) por lo que destaca las
dificultades diarias para tratar el IBS y la necesidad de una investigación continuada (Imagen
2).
Antonio Ciardo / 2019 - 2021 9
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Imagen 2: Las conexiones de las estructuras viscerales (Schwartz et al. 1994; Ellis 1997;
Wesselmann and Lai 1997; Binnebosel et al. 2008; Rickenbacher et al. 2008; Hedley 2010; Bove
and Chapelle 2012; Bordoni and Zanier 2013, 2014; Horton 2015).
Recientemente (Willard 2012), después del International Fascia Research Congress, ha
redefinido las fascias en ‘‘profunda y superficial” por su complejidad e interrelación (Imagen 3)
.
Imagen 3: Anatomía del Sistema fascial (Willard 2012; Horton 2015)
4. Objetivos
Integrando experiencia, hipótesis y axiomas osteopáticos con la plausibilidad biológica, el
objetivo de la investigación es averiguar la eficacia de la intervención osteopática en los severos
Antonio Ciardo / 2019 - 2021 10
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
síntomas de los pacientes afectos de IBS (IBS-severity score: dolor, calidad de vida, etc.)
(Drossman et al. 2011) de tal forma que pueda ser considerada factible y realista como
medicina complementaria y alternativa (CAM).
5. Material y Métodos
Tabla I: Metodología de búsqueda y jerarquía de las herramientas de evidencia.
Database (# articulos # Articulos post
Limites Palabras claves
totales) analisis manual*
AMED (5) 3 Ultimos 5
ASSIA (1) 0 años; Pain, IBS, irritable
Solamente bowel, Osteopath*,
seres OMT, osteopathic
Cochrane (113) 3 humanos; manipulation, visceral
Idioma: manipulation.
Inglés
EMBASE (756) 2
LILACS (3) 0
Cardiff LibrarySearch (2) 2
Ovid Medline (264) 2
Uso de operadores Booleanos (AND,
ProQuest (34) 0
OR, WITH, “ ”, *)
PubMed Central (185) 3
SCOPUS (324) 4
TRIP (22) 4
Web Of Knowledge (541) 4
Metodología de estudios: artículos de revistas, informes de casos, ensayos controlados
aleatorios, ensayos clínicos, metaanálisis, lineas guias, revisiones sistemáticas, viabilidad y
estudios de casos experimentales.
* Agregado: 5 estudios (ver Tabla II) después de eliminar duplicados, encadenamiento hacia
atrás/adelante y rechazar artículo no en línea con el objetivo o revisiones simples.
El análisis se realizará siguiendo las “CASP checklist” (CASP 2013) disponible
en: http://www.casp-uk.net/ o utilizando la “Framework for critiquing quantitative research
(after Rees 1997)” (Rees 2011).
La escala de Harbour and Miller (2001) se utilizará para identificar la jerarquía (véase el
Apéndice 1).
Antonio Ciardo / 2019 - 2021 11
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Para lograr el objetivo se analizarán los siguientes estudios (véase Tabla II).
Tabla II: Revisión de la literatura.
# Estudio/
Titulo Tipo
Abreviatura
Effectiveness of osteopathic manipulative therapy for
Systematic
(Muller et al. 2014) managing symptoms of irritable bowel syndrome: a
Review
systematic review
Osteopathy improves the severity of irritable bowel Randomized
(Florance et al. 2012)
syndrome: a pilot randomized sham-controlled study. Control Trial
Osteopathy decreases the severity of IBS-like
Randomized
(Piche et al. 2014) symptoms associated with Crohn's disease in
Control Study
patients in remission.
Treatment of refractory irritable bowel syndrome with
Randomized
(Attali et al. 2013) visceral osteopathy: short-term and long-term results
Control Trial
of a randomized trial.
Treatment of irritable bowel syndrome somatic
(Goyal et al. 2016) Case Control
comorbidities by osteopathic approach.
Antonio Ciardo / 2019 - 2021 12
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
6. Análisis critica
Muller et al. (2014) llevaron a cabo una revisión sistemática (SR) de los ensayos controlados
aleatorios (randomized controlled trials - RCTs), con una clara respuesta a la pregunta sobre si
las técnicas osteopáticas (OMT) es efectiva para manejar los síntomas de severidad del
síndrome de intestino irritable (IBS).
Para incluir todos los estudios importantes, relevantes, para ser lo más precisos posible y
alcanzar su objetivo, los investigadores buscaron literatura gris (“gray literature”), así como
contactaron con expertos en osteopatía visceral para tener también confirmación sobre la
racionalidad de sus objetivos por lo tanto añadiendo confiabilidad a la SR. Además, debido a la
escasez de material, se habían visto obligados a realizar búsquedas sin limitaciones de tiempo
o de lenguaje, enfatizando la novedad del SR y la necesidad de más investigación en osteopatía
por ser considerados factibles, deseables y realistas; en consecuencia, aunque buscaran el tipo
correcto de documentos, la validez del estudio podría ser limitada.
Aplicando estrictos criterios de selección (RCTs, cegamiento y proceso de aleatorización, IBS
diagnosticado con criterios de Roma I-III, etc.) (véase Tabla III), dos investigadores han sido los
encargados de identificar los artículos definitivos utilizando un formulario utilizado por otras
revisiones Cochrane y recurrieron a terceros en el caso de disputa; esto garantiza la
especificidad, neutralidad y validez del enfoque inicial, ya que reduce la subjetividad y aumenta
el rigor y la calidad de los estudios identificados. Cinco estudios se identificaron de los 103
originarios con una población inicial de 204 pacientes con características sociodemográficas de
base homogéneas, reduciendo así el sesgo de selección. Cada evidencia cumplió con las 6
categorías de los criterios de selección establecidos por Cochrane (Higgins and Green 2011)
asegurándome el rigor; de esta manera se ha conseguido garantía de un riesgo muy bajo de
sesgo, un nivel máximo de calidad por lo tanto evitando un diseño de estudio defectuoso
ayudando a los investigadores a analizar la mejor evidencia. También minimiza el riesgo de
sesgo de selección que garantiza la fiabilidad del análisis.
Tabla III: Estudio, diseño, estrategia, muestra de Muller et al. (2014)
Estrategia de
Estudio/diseño Objetivo
publicación/criterios de
Antonio Ciardo / 2019 - 2021 13
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
selección/extracción de
datos/muestra
• Effectiveness of • To systematically • n= 5 RCTs (of initial 103)
osteopathic identify and • 204 patients
manipulative therapy appraise RCTs that • 6 Databases: PubMed,
for managing used OMTh Embase, Cochrane Library,
symptoms of irritable interventions to PEDro, OSTMED.DR, and
bowel syndrome: a manage symptoms Osteopathic Research Web
systematic review. of IBS in adult • Unpublished studies, “gray
(Muller et al. 2014). patients. literature”, contact with
experts in visceral osteopathy.
• Systematic review • Literature search: in October
2013.
• No language or publication-
date restrictions (up to
October 2013).
• Adherence to keywords.
• 2 independent reviewers (plus
3rd in case of dispute)
• Quality: low risk of bias
according to the Cochrane
Collaboration criteria.
Inclusion criteria:
• RCTs
• Adults (> 18 years)
• Diagnose according to Rome
I-III criteria
• Intervention group: OMT
therapy
• Control group: no restriction
(placebo, standard medical
care, sham or other therapies)
Exclusion criteria:
Antonio Ciardo / 2019 - 2021 14
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• Inappropriate content or
duplication
• Non-random method
• Case studies
• No clear or no control group or
control intervention period.
RCT: Randomized Control Trial; SR: Systematic Review; IBS: Irritable Bowel Syndrome; OMT:
Osteopathic Manipulative Technique.
Note: Adapted/Retrieved from Muller, A., Franke, H., Resch, K. L. and Fryer, G. (2014).
Effectiveness of osteopathic manipulative therapy for managing symptoms of irritable bowel
syndrome: a systematic review. J Am Osteopath Assoc 114:470-479.
Los investigadores representan gráficamente muy bien la comparativa entre los estudios en
donde se detecta de como uno de los limites principales ha sido la heterogeneidad de los
principales parámetros analizados (véase Tabla IV) y como para el grupo de control,
aumentando así el nivel de atención a la hora de combinar los resultados para obtener un
resultado global del SR. Por lo contrario, los resultados del SR no se detallan a través de un
análisis numérico, generando incertidumbre y dificultades para entender la magnitud de los
efectos. La falta de un análisis estadístico (intervalos de confianza, etc.) reduce la validez
interna, lo que dificulta i) la interpretación de los resultados, II) refrenando la posibilidad de
impugnar el EBM actual, así como III) para producir una nueva y consistente indicación para el
tratamiento.
Tabla IV: Medición de resultados, duración del tratamiento y follow-up de Muller et al. (2014).
Estudio Medida de resultado Duración del Duración de
primaria tratamiento Follow-Up
Attali et al (2013) • VAS for • 6 weeks • 1 year after
1. pain treatment
2. constipation
3. diarrhea
4. abdominal distension
5. rectal sensitivity
6. colonic transit time
Antonio Ciardo / 2019 - 2021 15
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Florance et al (2012) 1. IBS severity score • 7 days • 4 weeks after
2. impact of abdominal treatment
pain severity on QoL
3. FIS score
4. HAD score
5. BDI score
Hundscheid et al 1. symptom score • 12 weeks • 6 months after
(2007) 2. IBSQoL 2000 treatment
3. FBDSI
Müller et al (2002) 1. VAS • 75 days • 2 weeks after
2. diarrhea treatment
3. constipation
4. gas
5. meteorism
Brisard et al (1998) 1. VAS • 75 days • 2 weeks after
2. diarrhea treatment
3. constipation
4. gas
All control groups were given sham treatments, except for that of Hundscheid et al. (2007), which was
given standard medical care only.
Abbreviations: BDI, Beck Depression Index; FBDSI, Functional Bowel Disorder Severity Index; FIS,
Fatigue Impact Scale; GIQLI, Gastrointestinal Quality of Life Index; HAD, Hospital Anxiety and
Depression; IBSQoL, Irritable Bowel Syndrome Quality of Life; NA, not available; QoL, quality of life;
RCT, randomized controlled trial; VAS, visual analog scale.
Note: Adapted/Retrieved from Muller, A., Franke, H., Resch, K. L. and Fryer, G. (2014). Effectiveness
of osteopathic manipulative therapy for managing symptoms of irritable bowel syndrome: a systematic
review. J Am Osteopath Assoc 114:470-479.
Con precaución OMT podría ser considerado provechoso para los pacientes con IBS porque
reduce el dolor abdominal, del estreñimiento, de la diarrea e incrementa el bienestar general.
El resultado global es positivo dentro de la heterogeneidad con la puntuación de la escala de
dolor Eva/VAS y de la severidad del IBS vita la disminución clínicamente significativa y
mostrando una mejoría en los síntomas de severidad de IBS.
Antonio Ciardo / 2019 - 2021 16
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Como sucede a menudo en la investigación osteopatíca, varias limitaciones (véase Tabla V)
deben ser presentadas para decidir si los resultados pueden ser aplicados a la población local.
El escaso número de estudios y la escasa población minimizan los resultados del SR, reduciendo
su validez y fiabilidad. Siendo que algunos artículos fueron fechados y con alto riesgo de sesgo,
se reduce la fiabilidad del análisis debido a que se han desarrollado nuevas técnicas
osteopaticas (por ejemplo, la manipulación visceral por el osteópata francés y fisioterapeuta,
Jean-Pierre Barral) (Barral and Mercier 1988; Barral 2017) o revisado las medidas de
reconocidos resultados internacionales. La heterogeneidad de las variables analizadas puede
tener un impacto directo en el SR, disminuyendo la fiabilidad e induciendo el posible sesgo de
desgaste / attrition bias (Cochrane 2017); también puede generar una pérdida de información
importante que podría dificultar desafiar la evidencia y por lo tanto la implicación en la práctica
local. Por otro lado, los estrictos criterios de inclusión, el análisis comparativo único contra un
grupo de control muy específico (placebo, terapias médicas estándar, terapia ficticia), podrían
considerarse como un primer punto de partida para la validez OMT y la posibilidad de que se
considere, con cautela, como un posible enfoque integrador en la práctica diaria.
En cuanto a las técnicas OMT o el conjunto de técnicas escogidas, la SR destaca la importancia
de un protocolo individualizado. Respetaría el acercamiento holístico biopsicosocial de la
osteopatía contra un protocolo cerrado, centrándose en 4 diversas regiones del cuerpo (nunca
exclusivamente solamente en abdomen). Por ejemplo, Florance et al. (2012) utilizaron un
protocolo fijo que trabajaba a través de la alineación espinal con técnicas directas/indirectas y
masaje visceral mientras que Attali et al. (2013) utilizó una técnica visceral y sobre el sacro. Por
otra parte, la SR ha dado protagonismo a una rama de osteopatía europea (todos los 5 estudios
provienen de países europeos); está más implicada en desarrollar técnicas de tipo viscerales
(Barral and Mercier 1988) respecto al más abordaje americano de tipo articular-
musculoesquelético. Asegura la fiabilidad de la SR porque se adapta a la población local y el
tacto suave visceral (Cicchitti et al. 2015; McGlone et al. 2017) podría haber impulsado la
ausencia de efectos adversos así pudiéndose considerar como una CAM segura y deseable y que
podría aplicarse a una amplia gama de pacientes con IBS crónico y/o polimedicados.
Tabla V: Fortalezas y debilidades de Muller et al. (2014).
Fortalezas y debilidades Nivel de evidencia
Antonio Ciardo / 2019 - 2021 17
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Strengths: • 1- (Harbour and Miller 2001) because
• Homogenous population. high risk of bias due to the low quality
• Comprehensive search strategy. of RCTs.
• Results of all the included studies clearly displayed.
• No adverse effects.
• Individual osteopathic protocol.
• European studies.
Weaknesses:
• Few studies.
• Global small sample.
• Heterogeneity between the studies for the primary
outcomes and control interventions.
• Statistical analysis.
• High risk of bias
RCT: Randomized Control Trial; SR: Systematic Review; IBS: Irritable Bowel Syndrome; OMT:
Osteopathic Manipulative Technique.
Note: Adapted/Retrieved from Muller, A., Franke, H., Resch, K. L. and Fryer, G. (2014). Effectiveness of
osteopathic manipulative therapy for managing symptoms of irritable bowel syndrome: a systematic
review. J Am Osteopath Assoc 114:470-479.
Las investigaciones futuras deberán ser más homogéneas, utilizando criterios rigurosos y
fiables para comprobar los cambios en la intensidad del dolor y validar nuevos cuestionarios
(según las líneas guías de Roma IV) para reducir la clasificación errónea de los resultados,
garantizando así la validez y fiabilidad del resultado obtenido, lo que permite refutar la
evidencia. . El respeto de las nuevas directrices de Roma IV garantizaría un diagnóstico preciso
(Bai et al. 2017) porque es basado en la evidencia, orientado a la multiculturalidad y con
aplicaciones clínicas (Schmulson and Drossman 2017).
En su globalidad los resultados son prometedores, aunque el autor opina que la osteopatía
necesita más investigación que pueda confirmar su validez científica así permitiendo incluirla
en las líneas guías de determinadas patologías viscerales y de la EBM como una CAM en cuanto
factible, deseable, alcanzable y realista.
1- Nivel de evidencia asignado (Apéndice 1), por su alto riesgo de sesgo debido a la baja calidad
de RCTs.
Antonio Ciardo / 2019 - 2021 18
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Florance et al. (2012), en un RCT, destinado a evaluar si la osteopatía puede tener un impacto
sobre la severidad del SII, llega a la conclusión de que se trata de una CAM que mejora el dolor
abdominal y aumenta la calidad de vida.
El ensayo aborda claramente el objetivo y la hipótesis utilizando criterios rigurosos de
exclusión y de inclusión (véase Tabla VI), detallando cuidadosamente la metodología de la
investigación y los resultados considerados, por lo tanto, aumentando la validez interna y la
fiabilidad.
Tabla VI: Estudio, diseño, nivel de evidencia, objetivo, muestra, métodos de Florance et al (2012).
Estudio/diseño Objetivo Muestra / Metodos
• Osteopathy • Aim: to evaluate • N = 30 randomized blinding into:
improves the the effect of • n = 20 intervention group;
severity of osteopathy on the • n = 10 control group.
irritable bowel severity of IBS.
syndrome: a pilot • Randomization process: a 2:1 unequal
randomized sham- allocation was used to increase patient
controlled study. acceptability and for maximizing
Florance et al. participants’ exposure to treatment.
(2012),
• Recruitment: Department of
• Randomized Gastroenterology of the Centre Hospitalier
sham-controlled Universitaire de Nice between March 2009
trial. and February 2011.
Inclusion criteria:
• Patients who fulfilled the Rome III criteria
• Symptoms of IBS (e.g. abdominal pain
and/or discomfort, change in stool
frequency) had to be present more than
25% of the time, being evaluated by means
Antonio Ciardo / 2019 - 2021 19
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
of daily diaries completed during 10 days
including a Bristol Stool Form Scale
• IBS subtypes were divided as
predominance of constipation (IBS-C) or
diarrhea (IBS-D).
Exclusion criteria:
• Mixed symptoms because of the inherent
variability in symptoms in this IBS
subtype.
• Patients with organic disease: celiac
disease, inflammatory bowel diseases,
lactose intolerance, severe depression and
anxiety, and thyroid and renal dysfunction.
• Patients with rheumatologic disease or
symptoms
• Patients well aware and/or had previously
been treated with osteopathy
Recommendations:
Patients were instructed to:
• continue their usual treatment for IBS
including antispasmodics, laxatives, or
loperamide without modifying the doses
during the entire study;
• avoid drinking and smoking;
• avoid taking antidepressants, anti-
inflammatory drugs (steroids), or analgesic
(paracetamol, aspirin);
• Dietary habits were also unchanged during
the 3 previous months before inclusion and
during the entire study.
Method:
• Practitioner: 1 osteopath
Antonio Ciardo / 2019 - 2021 20
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• Intervention group: two separate sessions
were performed at a 7-day interval (days 0
and 7).
• Control group: sham osteopathy.
• Sham procedure: consisted only of a gentle
massage including both the spine and the
abdomen. Follow-Up: 3 week (day 28).
• Blinding: the osteopath was not aware of
the IBS subtype and was not involved in
data analysis to optimize the blinding of
the study.
• All participants were evaluated under the
same conditions in the morning at the
inclusion visit (day 0), on days 7 and 28.
• Osteopathic fixed procedure (60min.):
evaluation, spinal alignment with
direct/indirect techniques (90s.); visceral
massage to close the session.
IBS: Irritable Bowel Syndrome.
Note: Adapted/Retrieved from Florance, B. M., Frin, G., Dainese, R., Nebot-Vivinus, M. H.,
Marine Barjoan, E., Marjoux, S., Laurens, J. P. et al. (2012). Osteopathy improves the severity
of irritable bowel syndrome: a pilot randomized sham-controlled study. Eur J Gastroenterol
Hepatol 24:944-949.
El reducido número de la muestra (n=30; sin referencia al “power”), la falta de detalle de cómo
se haya realizado el proceso de randomization entre los dos grupos y el haber reclutado
pacientes exclusivamente por un solo centro, puede generar selection bias por lo tanto
reduciendo el rigor de la investigación y la validez de los resultados obtenidos. Por un lado, la
asignación desigual de 2:1 favorece que el tratamiento osteopático sea recibido por la mayoría
de los participantes, por otra parte, genera un riesgo de desvalorización (confounding risk), ya
que disminuye el power del estudio, reduciendo así su validez.
Se agradece la presencia de un grupo de control y de un período de seguimiento. El grupo de
control permite comparar el OMT con un tratamiento simulado, aunque una comparación
contra una intervención médica estandard hubiera permitido una mejor comparación entre un
Antonio Ciardo / 2019 - 2021 21
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
enfoque farmacológico y no-farmacológico. El período de seguimiento de 28 días puede
considerarse aceptable, pero añadir una comparación en 60 y 90 días habría añadido fiabilidad
y adecuación a los resultados, así como analizar posibles cambios.
La fiabilidad y el reconocimiento internacional de los resultados considerados (grado de
severidad de IBS, etc.) (ver Tabla VII) garantiza el rigor del diseño del proceso. De la misma
manera, permite capturar el tamaño del fenómeno analizado y responder a los objetivos.
Debido a la naturaleza multidimensional del IBS, analizar las componentes psicológicas,
asegura la integridad del análisis. Esto se considera un avance con respecto a los métodos
tradicionales, ya que cada enfermedad debe analizarse mediante un enfoque biopsicosocial, lo
que permite extrapolar conclusiones más precisas. Desafortunadamente, los resultados se
representan solamente parcialmente a través de gráficos, por lo tanto reduciendo su exactitud
y posiblemente conduciendo a un sesgo de interpretación.
Tabla VII: Herramienta, análisis de datos, medidas de resultado de Florance et al (2012).
Herramientas/análisis de datos Principales medidas de resultado
• Data are expressed as means and SD. • The french validated IBS severity
• Statistical significance: p <0.05. scoring system: to evaluate irritable
• X2: for qualitative variables of the study bowel syndrome severity and impact on
population. quality of life
• Kruskall–Wallis and Mann–Whitney • The french version of the FIS
nonparametric tests: for quantitative variables. questionnaire: to measure fatigue
• Maximum attrition rate: 10%. changes after adversity.
• Paired tests: used for the comparison of • BDI: to assess depression
quantitative data in the same group at different • HADS: for anxiety and depression
times. • Level of satisfaction: to assess global
appreciation of osteopathy
FIS: fatigue impact scale; HAD: Hospital Anxiety and Depression Scale; IBS: irritable bowel
syndrome; IBS-C: irritable bowel syndrome with constipation; IBS-D: irritable bowel syndrome
with diarrhea; p: p-value; SD: standard deviation.
Note: Adapted/Retrieved from Florance, B. M., Frin, G., Dainese, R., Nebot-Vivinus, M. H.,
Marine Barjoan, E., Marjoux, S., Laurens, J. P. et al. (2012). Osteopathy improves the severity
of irritable bowel syndrome: a pilot randomized sham-controlled study. Eur J Gastroenterol
Hepatol 24:944-949.
Antonio Ciardo / 2019 - 2021 22
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Los resultados (ver Tabla VIII) muestran una progreso en el corto plazo (7 días) del tratamiento
osteopático (de 300±71 a 196±88, p<0.01 o 33.7% mejora) respecto al de control (de 275±92
a 244±75, p=0.04 o 16% mejora) sin efectos adversos. Los resultados se igualan en el periodo
de follow up (25.5% vs 24% de mejoras respectivas entre grupos), mientras que no hay
dominancia del grupo de intervención respecto al de control sobre las problemáticas de
depresión y ansiedad (los dos mejoran al final del periodo de prueba) sugiriendo la existencia
de un posible efecto placebo.
Tabla VIII: Resultados relevantes de Florance et al (2012).
Resultados relevantes
“Standardized osteopathic technique was effective in decreasing the severity of IBS, in
particular abdominal pain, for a short-term duration”.
IBS severity score differences day 0 vs day 7 and day 28 (follow up):
• osteopathy group: from 300±71 to 196±88, p<0.01 and 224±102, p<0.01.
• sham procedure group (NS): from 275±92 to 244±75, p=0.04 and 228±119, p=0.07.
Quality of Life:
• normalized to baseline was more marked at day 7 in patients treated with osteopathy
compared with the sham procedure (p=0.03), whereas there was no significant difference
between groups at day 28 (p=0.6).
FIS: not significantly reduced over time in both groups
• osteopathy group: 61.8±31.9 at day 0, 57.2±33.3 at day 7, and 51.3±31.0 at day28.
• sham procedure group (NS): 53.1±43.4 at day 0, 51.2±47.2 at day 7, and 45.1±44.0 at day 28.
BDI:
• osteopathy group: 8.5±4.4 at day 0, 7.7±5.5 at day 7 (p=0.02), and 4.9±1.8 (p<0.01) at day28.
• sham procedure group (NS): 9.2±6.3 at day 0, 7.6±4.8 at day 7 (p=0.07), and 4.4±2.2 (p=0.01)
at day28.
• There was no significant difference at any time between the groups.
HAD:
• osteopathy group: 15.6±7.4 at day 0, 15.7±7.8 at day 7 (p=0.7), and 6.7±4.7 (p<0.01) at
day28.
Antonio Ciardo / 2019 - 2021 23
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• sham procedure group (NS): 17.2±7.8 at day 0, 16.4±7.2 at day 7 (p=0.5), and 6.2±5.5
(p<0.001) at day28.
Satisfaction of the patients
• osteopathy group: 14/20 (70%)
• sham procedure group (NS): 4/10 (40%); p=0.03.
Data are expressed as means and SD. FIS: fatigue impact scale; HAD: Hospital Anxiety and
Depression Scale; IBS: irritable bowel syndrome; p: p-value; SD: standard deviation.
Note: Adapted/Retrieved from Florance, B. M., Frin, G., Dainese, R., Nebot-Vivinus, M. H.,
Marine Barjoan, E., Marjoux, S., Laurens, J. P. et al. (2012). Osteopathy improves the severity
of irritable bowel syndrome: a pilot randomized sham-controlled study. Eur J Gastroenterol
Hepatol 24:944-949.
El autor está parcialmente en desacuerdo con los tonos positivos de Florance et al. (2012),
sobre los resultados conseguidos en cuanto varias limitaciones (ver Tabla IX) permiten que
surjan dudas sobre el proceso de definición e implementación de los protocolos.
Tabla IX: Fortalezas y debilidades de Florance et al (2012).
Fortalezas y debilidades Nivel de evidencia
Strengths: • 1- (Harbour and Miller 2001) with a
• Follow up period high risk of bias due to the small size
• Control group and the short follow up period.
• Psychological changes
Weaknesses:
• Sample size and power
• 2:1 unequal randomization
• Lack of individual protocol
• Few treatments
• Type of sham protocol
Note: Adapted/Retrieved from Florance, B. M., Frin, G., Dainese, R., Nebot-Vivinus, M. H.,
Marine Barjoan, E., Marjoux, S., Laurens, J. P. et al. (2012). Osteopathy improves the severity
of irritable bowel syndrome: a pilot randomized sham-controlled study. Eur J Gastroenterol
Hepatol 24:944-949.
Antonio Ciardo / 2019 - 2021 24
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Como a menudo pasa es estas primeras investigaciones osteopáticas, la muestra puede estar
underpowered favoreciendo selection bias así es que sería oportuno obtener investigaciones
con muestras más representativas o justificadas con un power mínimo del 80%.
Al autor le hubiera gustado aplicar unos principio osteopático mas generales para poder
abordar más a la persona que a la enfermedad. Aplicar un protocolo cerrado a cualquier
paciente con IBS no se considera oportuno en cuanto la origen multifactorial del IBS puede
llevar a fácil equivocaciones del tratamiento o a no analizar otras partes como por ejemplo el
segmento cervical alto (ANS) (DeStefano 2011; Ruffini et al. 2015; Cuoco et al. 2016; Goyal et
al. 2016). La fortaleza del OMT es la búsqueda de la causa y del esquema lesional que está
enfermando al paciente. Enfocarse como han hecho los investigadores en aplicar un protocolo
manipulativo espinal y de osteopatía visceral, parece al autor como un buen punto de partida
de aplicación de los principios osteopaticos. Para el grupo control, una evaluación versus un
tratamiento farmacológico estándar habría asegurado una mejor comparación.
Al mismo tiempo quizás, la elección de un “gentle massage of the same part of the body
including both the spine and the abdomen at the same time” tampoco sea el más oportuno. El
masaje tiene efectos importantes sobre el tono simpático (Henley et al. 2008); que pueden
afectar directamente al brain-gut axis por lo tanto produciendo cambios positivos a medio plazo
(los resultados entre los grupos se igualan después de 28 días. Tampoco se está de acuerdo con
realizar solo dos sesiones de tratamiento. Estas disfunciones sistémicas necesitan un proceso
de reelaboración de las informaciones de forma periódica y más todavía si ya en fase crónica.
Quizás una investigación más larga, con más números de tratamientos, sobre una muestra
poblacional más amplia (con power mínimo del 80%) y comparada a unos medicamentos,
pueda ofrecer resultados más rigorosos, válidos y reliable que puedan afirmar con más decisión
que el OMT es una terapia imprescindible dentro de las CAM para aliviar los dolores y las
disfunciones del IBS.
En línea con Florance et al. (2012) el autor estima que el OMT pueda ser una buena opción de
CAM en cuanto los resultados conseguidos no demuestran su ineficacia y no producen efectos
adversos.
Consecuentemente, se asigna un 1- como nivel de evidencia (véase Apéndice 1) debido al alto
riesgo de sesgo y a la alta probabilidad de que la relación sea causal.
Antonio Ciardo / 2019 - 2021 25
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Piche et al. (2014) han querido dar seguimiento al anterior trabajo de Florance et al. (2012) a
través de un randomized study, y confirman que “standardized osteopathic manipulations is
clinically relevant in decreasing the severity of IBS-like symptoms associated with quiescent
Crohn’s disease (CD)” (Piche et al. 2014, p. 1395).
Aunque los criterios de inclusión (véase Tabla X) sean muy estrictos y la muestra se haya
incrementado (de 30 a 38 individuos) al no hacerse público los parámetros de confianza
estadística, existe todavía el riesgo de que la muestra sea underpowered tal de poder provocar
un pérdida parcial de la validez de los resultados conseguidos, al poderse producir simplemente
por casualidad. De todas forma, el haber evaluado pacientes con quiescente CD no se estima
que reduzca la fiabilidad de la investigación en cuanto no se puede descartar que esta patología
estuviese ya presente en la muestra de Florance et al. (2012) (al no haber criterios explícitos
de exclusión).
Tabla X: Estudio, diseño, nivel de evidencia, objetivo, muestra, métodos of Piche et al. (2014).
Estudio/diseño/apr
Objetivo Muestra / Metodos
obación ética
• Osteopathy • Aim: to assess • N = 38 randomized 2/1 into:
decreases the the clinical • n = 26 osteopathy treatment;
severity of IBS- effect of three • n = 12 control group.
like symptoms sessions of
associated with osteopathy in a • Recruitment: between November 2012
Crohn's disease in 2/1 randomized and November 2013.
patients in study on CD
remission. Piche patients Inclusion criteria:
et al. (2014). considered in • IBD patients were considered in
remission but remission when meeting all of the
• Randomized with persistent following criteria:
study IBS-like (i) a normal global assessment
symptoms. made by the physician (based on
• Ethical approval history and physical examination);
from the ‘Comité (ii) C-reactive protein less than 10
de Protection des mg/l, erythrocyte sedimentation rate
Antonio Ciardo / 2019 - 2021 26
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Personnes’ on 6 less than 20 mm/h, platelets less
November 2007 than 450 × 1012/l, and white cell
(N° 07.047). count less than 11 × 109/l; (iii) no use
of corticosteroids over the last 12
months; (iv) a CD activity index up to
150; and (v) macroscopically normal
mucosa on colonoscopy including
the terminal ileum in CD [scores
Mayo = 0 and Crohn’s Disease
Endoscopic Index of Severity
(CDEIS) ≤ 4].
• Respect of the Rome III criteria for IBS
for abdominal pain and/or discomfort
relieved by defecation or associated
with a change in stool frequency and
consistency.
• Symptoms had to be present for more
than 25% of the time and evaluated by
means of daily diaries completed for 10
days and including a Bristol scale.
• IBS subtypes were divided according
to the predominance of constipation
(IBS-C) or diarrhea (IBS-D) or with
alternating symptoms (IBS-M).
• These criteria had to be present for at
least 6 months before the interview and
to last for a minimum of 3 months.
• Patients were thoroughly examined for
other organic diseases including
clinically apparent anxiety or
depression before entering the study.
Exclusion criteria:
• patients with a known stenotic disease;
Antonio Ciardo / 2019 - 2021 27
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• complicated CD that required surgery
more than once;
• coexisting complicated diseases (e.g.
malignancy, unstable cardiovascular,
hepatic, renal, or a psychiatric disease).
Method:
• Practitioner: 1 osteopath
• Intervention group: three separate
sessions were performed at a 15, 30, 45
days after the last perfusion of anti-
tumor necrosis factor-α (TNF-α) (day
0) (infliximab).
• Control group: caring attention and
listening without any manipulation.
• Follow-Up: 2 week (day 60).
• All participants were evaluated under
the same conditions in the morning at
the inclusion visit (day 0).
• Osteopathic fixed procedure of 60 min:
evaluation, spinal alignment with
direct/indirect techniques; visceral
osteopathy.
IBS: Irritable Bowel Syndrome; IBD: Irritable Bowel Disease; CDEIS: Crohn’s Disease
Endoscopic Index of Severity; CD: Crohn’s Disease
Note: Adapted/Retrieved from Piche, T., Pishvaie, D., Tirouvaziam, D., Filippi, J., Dainese, R.,
Tonohouhan, M., DeGalleani, L. et al. (2014). Osteopathy decreases the severity of IBS-like
symptoms associated with Crohn's disease in patients in remission. Eur J Gastroenterol
Hepatol 26:1392-1398.
Los avances de Piche et al. (2104) han permitido analizar nuevamente una muestra homogénea,
repartida en dos grupos a través de un proceso casual 2:1 en donde esta vez el grupo de
intervención ha recibido 3 sesiones de tratamiento (15, 30, 45 días) y un follow-up a las dos
semanas (60 días) así solventando la posible escasez de tratamiento del predecesor,
garantizando una mayor prolongación temporal del tratamiento y así posiblemente mayor
Antonio Ciardo / 2019 - 2021 28
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
eficacia del protocolo. También, el recibir por parte del grupo de control un tratamiento que no
implicara ningún tipo de estimulación física (e.g. masaje abdominal; solo “caring attention and
listening without any manipulation”) ha permitido el desarrollo de una intervención más
finalizada al análisis del efecto del tratamiento osteopático tal de reducir los riesgos de un
efecto placebo (por estimulación del sistema nervioso) y poder obtener resultados más
específicos y precisos; pero por otra parte, al mismo tiempo no se puede excluir un efecto
psicosocial de la escucha activa debido a las varias dimensiones involucradas en el IBS. Debido
a que el cuidado de la atención y la escucha (“caring attention and listening”) no se ofrecen
normalmente se acentúa la forma en que el control no es razonable si se compara con el
tratamiento habitual que habría asegurado una mayor validez y fiabilidad de los resultados.
La posible ausencia del blinding (ciego) por parte del osteópata (no declarada por el
investigador), no se considera tal de poder invalidar los resultados ya que el tratamiento puede
necesitar el conocimiento de la patología por parte del terapeuta; mientras que se consideraría
oportuno el blinding del paciente al fin de maximizar la fiabilidad de los resultados.
Un atento análisis estadístico de los resultados obtenidos a través de cuestionarios
internacionalmente reconocidos y validados (véase Tabla XI), ha permitido la obtención de
resultados precisos y favorables (véase Tabla XII) a las técnicas osteopáticas. El IBS - severity
scoring system (IBS-SSS) ha mejorado de manera significativa pasando en el grupo de
intervención de 71.5 (día 0, baseline) a 45 (día 45; p= 0.01) y 32 (día 60, follow up; p= 0.01). En
el grupo de control, por lo contrario no ha habido cambios significativos: de 78.5 (día 0) a 101
(día 45; p= 0.1) y 67 (día 60, follow up; p= 0.4). Símil mejoras se han encontrado respecto al IBD
quality of life score (IBSq) en donde el grupo de control no ha obtenido resultados
estadísticamente significativo, al contrario del grupo de intervención donde se aprecian
mejoras: de 181 (día 0, baseline) a 204 (día 45; p= 0.01) y 196 (día 60, follow-up; p= 0.05). No
se han encontrados mejoras significativas de las variables psicológicos (fatiga, ansiedad etc.).
Podría ser argumentado que la persistencia del modulador de las citoquinas Infliximab (FDA
2015) ayudó al OMT debido a la persistencia de su efecto antiinflamatorio por lo tanto que
reducía la validez de los resultados del OMT en ayudar a resolver los muchos desafíos del IBS.
Es una de las mayores debilidades del estudio (véase Tabla XII) reduciendo su rigor y validez.
Tabla XI: Herramienta, análisis de datos, medidas de resultado de Piche et al. (2014).
Antonio Ciardo / 2019 - 2021 29
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Herramientas/análisis de datos Principales medidas de resultado
• Data are expressed as medians and 25, 75 • Diary: 28 days recording of
percentiles and normalized to baseline for antispasmodic utilization;
comparison. • IBS severity scoring: to evaluate IBS
• Unequal 2/1 ratio for randomization severity and impact on quality of life;
• Expected significance reduction in the IBS • IBDq: to evaluate bowel symptoms,
severity score: 25% systemic symptoms, social function,
• Alpha risk: 5% emotional function;
• Maximum attrition rate: 10%. • FIS: to assess fatigue;
• X2: for qualitative variables of the study • BDI: to assess depression;
population. • HADS: to evaluate anxiety and
• Kruskall–Wallis and Mann–Whitney depression;
nonparametric tests: for quantitative variables. • Satisfaction questionnaire: to assess
• Paired tests: used for the comparison of the level of satisfaction.
quantitative data in the same group at different
times.
FIS: Fatigue Impact Scale; BDI: Beck Depression Inventory; HADS: Hospital Anxiety and
Depression Scale; IBS: Irritable Bowel Syndrome; IBD: Irritable Bowel Disease: p-value; X2:
chi-squared.
Note: Adapted/Retrieved from Piche, T., Pishvaie, D., Tirouvaziam, D., Filippi, J., Dainese, R.,
Tonohouhan, M., DeGalleani, L. et al. (2014). Osteopathy decreases the severity of IBS-like
symptoms associated with Crohn's disease in patients in remission. Eur J Gastroenterol
Hepatol 26:1392-1398.
Tabla XII: Resultados relevantes de Piche et al. (2014).
Resultados Relevantes
“Standardized osteopathic manipulation was clinically relevant in decreasing the
severity of IBS-like symptoms associated with quiescent CD”.
IBS severity score differences between osteopathy group and control group:
• day 0 (baseline): 71.5 (45.5–119.0) vs 78.5 (36.5–158); NS
• day 15: 77 (17–146), p=0.3 vs 76 (35–140), p= 0.6
• day 30: 67 (16–116), p=0.05 vs 101 (23–190), p=0.3
• day 45: 45 [50 (12–99), p= 0.01 vs 101 (50–190), p= 0.1
• day 60 (follow-up): 32 (15–106), p=0.01 vs 67 (30–211), p=0.4
Antonio Ciardo / 2019 - 2021 30
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
IBS severity normalized to baseline was significantly more pronounced in patients
treated with osteopathy than in controls at day 30 (p = 0.01), 45 (p = 0.04), and 60 (p
=0.05)
IBDq - Quality of Life:
differences between osteopathy group and control group:
• day 0 (baseline): 181 (163–204) vs 187 (177–208); NS
• day 15: 192 (170–206), p =0.6 vs 190 (159–198), p = 0.9
• day 30: 200 (177–213), p = 0.01 vs 180 (166–191), p = 0.6
• day 45: 204 (174–216), p =0.01 vs 176 (163–200), p =0.8
• day 60 (follow-up): 196 (174–209), p = 0.05 vs 184 (172–212), p =0.3
Psychological variables:
FIS in patients treated with osteopathy was similar at day 15 (p = 0.8), but was
significantly more pronounced at days 15 (p = 0.01) and 45 (p = 0.05) and maintained
at day 60 (p = 0.002).
BDI and HADS: not significantly different between patients at each time point of the
study.
Data are median and interquartile ranges; CD: Crohn’s disease; FIS: Fatigue Impact Scale;
HAD: Hospital Anxiety and Depression Scale; BDI: Beck Depression Inventory IBD:
inflammatory bowel disease; IBDq: IBD quality of life score; IBS: irritable bowel syndrome; IBS
SSS: IBS symptom severity score; NS, nonsignificant.
Note: Adapted/Retrieved from Piche, T., Pishvaie, D., Tirouvaziam, D., Filippi, J., Dainese, R.,
Tonohouhan, M., DeGalleani, L. et al. (2014). Osteopathy decreases the severity of IBS-like
symptoms associated with Crohn's disease in patients in remission. Eur J Gastroenterol
Hepatol 26:1392-1398.
Se tiene que matizar de como los investigadores no hagan referencia al tratamiento del único
individuo del grupo de intervención que ha abandonado el estudio en día 7. Tal falta de
aclaración de si y como se haya calculado “the loss to follow-up” hubiera podido comprometer
de manera importante la validez de los resultados generando un falso positivo; en el caso
específico, en cuanto el elemento representa menos del 5% de su grupo de pertenencia, no se
considera de impacto por generar solo un pequeño bias. El uso de la intention to treat analysis
(ITT) habría reducido el riesgo de sesgo de desgaste (attrition bias) y habría asegurado la
transferencia de los resultados.
.
Antonio Ciardo / 2019 - 2021 31
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Otra mejora del trabajo de Piche et al. (2014), respecto a Florance et al. (2012) (véase Tabla
XIII) ha sido la análisis del uso de medicamentos antiespasmódicos que ne ha demostrado una
reducción significativa (p<0.05). Como en el caso de su predecesor el cuestionario de
satisfacción ha permitido valorar el nivel de agrado del grupo de intervención (17/25, 68%)
respecto al grupo de control (4/10, 40%; p=0.03) así indirectamente atribuyendo todavía más
validez y fiabilidad al abordaje osteopático respecto a un abordaje de atención verbal no
manipulativo.
Para minimizar el sesgo (e.g. response and recall bias) y para asegurar la validez y confiabilidad
del método osteopático se sugiere un mejora del diseño del cuestionario que aumente la
variabilidad en las respuestas y reduzca también los sesgos positivos (positive skews) (Lloyd
et al. 2014).
Este estudio, de nuevo, permite refinar la comparativa con Florance et al (2012) al poder
específicamente demonstrar un efecto holístico del tratamiento osteopático sobre el brain-gut
axis en los pacientes afectados por IBS aunque se recomendaría ampliar el plazo de follow-up
a un periodo más largo para confirmar la persistencia en el medio plazo de los efectos
encontrados o comprobar el retorno a la media (return to baseline values).
Tabla XIII: Fortalezas y debilidades de Piche et al. (2014).
Fortalezas y debilidades Nivel de Evidencia
Strengths: 1- (Harbour and Miller 2001) with a
• Control group results high risk of bias and confounding due
• Follow-up study of Florance et al. (2012) to the small size, the short follow-up
Weaknesses: period and the possible persistence of
• Sample size and power an anti-inflammatory effect.
• Follow up period
• Cytokine modulator
• Lack of individual protocol
• Type of sham protocol
• Satisfaction questionnaire
•
Note: Adapted/Retrieved from Piche, T., Pishvaie, D., Tirouvaziam, D., Filippi, J., Dainese, R.,
Tonohouhan, M., DeGalleani, L. et al. (2014). Osteopathy decreases the severity of IBS-like
Antonio Ciardo / 2019 - 2021 32
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
symptoms associated with Crohn's disease in patients in remission. Eur J Gastroenterol
Hepatol 26:1392-1398.
Respectando la visión osteopática y la peculiaridad de cada paciente, el autor considera una
limitación la aplicación en un protocolo rígido y prefijado para todos los pacientes en cuanto
abordar cada individualidad de forma diferente (respectando su particularidad) favorecería la
especificidad de los resultados. De la misma manera, se reconoce la dificultad en establecer a
priori un número concreto de sesiones por paciente y su intervalo debido a que cada persona
respondería de forma diferente a cada protocolo. Al querer individuar un protocolo, el autor
aconsejaría introducir un tratamiento craneal y/o cervical por su conexión con el nervio vago
y frénico y sus implicaciones en el sistema gastrointestina a través del ANS (Cardoso-de-Mello
et al. 2015; Ribeiro Cantalino et al. 2015; Cuoco et al. 2016) para evitar perder importante
información “central” y así impactar en todas las dimensiones del dolor del paciente
(psicosocial, etc.) (IASP 2009; D'Alessandro et al. 2016).
Este trabajo, confirma la ausencia de efectos adversos y su fácil tolerancia por parte de los
pacientes. El autor apoya su posible implementación en la práctica clínica sobre todo en
pacientes crónicos, ya sotometido a largos y recurrentes procesos medicamentosos.
Las implicaciones para la práctica diaria son globalmente positivas incluso si se espera mucho
más rigor y confiabilidad de los estudios futuros para asegurar la validez completa de los
resultados.
OMT se podría implementar en las prácticas clínicas, sobre todo para los pacientes crónicos que
han sido sometidos ya a procedimientos médicos largos y recurrentes.
En consecuencia, se asigna un nivel de evidencia de 1 (véase el Apéndice 1) debido al alto riesgo
de sesgo y de concreción debido al pequeño tamaño, al corto período de seguimiento y a la
posible persistencia de un efecto antiinflamatorio.
Attali et al. (2013) in a RCT, a diferencia de Florance et al. (2012) y de Piche et al. (2014), enfoca
su atención en la especificidad de los tratamientos manipulativos osteopáticos viscerales
(VOMT), demostrando como sean efectivos en pacientes con IBS refractario.
Aún que los estudios cruzados (crossover studies) requieren meno muestra ya que cada
paciente sirve como el mismo en el grupo de control, la muestra (n = 31, ver Tabla XIV) sigue
Antonio Ciardo / 2019 - 2021 33
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
con déficit de poder (underpowered) reduciendo la validez de los resultados obtenidos y
generando errores Tipo I y Tipo II. Además, un reclutamiento de un único centro terciario
aumenta el riesgo de sesgo de derivación (referral bias), lo que reduce la generalización del
resultado a la población general.
Los investigadores en este estudio, se han diferenciado por haber desarrollado un randomized,
prospective, placebo-controlled cross-over trial y de esta manera facilitar a toda la población
beneficiarse de un tratamiento manipulativo osteopático visceral (VOMT) maximizando la
eticidad del protocolo. Más en detalles, el proceso casual ha repartido la muestra en dos grupos
(A y B) que o han recibido primero tres tratamientos placebo (grupo A) seguido de tres
tratamiento osteopático o lo contrario (grupo B). Ambos han sido revaluados después de un
año así asegurando un importante análisis de persistencia de los resultados obtenidos tal de
facilitar, si necesario, un planteamiento de intervenciones periódicas de mantenimiento
incrementando la fiabilidad del proceso.
Aunque los criterios de selección están en consonancia con los criterios de Roma III, se
considera que la recomendación de continuar con los tratamientos rutinarios durante el
estudio puede reducir la veracidad de los resultados, ya que podrían verse afectados y
distorsionados por variables exógenas. Se produce una reducción de la confiabilidad de la
investigación debido a los factores externos (confounding factors).
Tabla XIV: Estudio, diseño, nivel de evidencia, objetivos, muestra, métodos de Attali et al. (2013).
Estudio/diseño Objetivo Muestra / Metodos
• Treatment of • Aim: to assess the • N = 31 randomized, prospective,
refractory irritable true value of placebo-controlled cross-over trial.
bowel syndrome visceral • N = 16 in group A
with visceral osteopathy versus • N = 15 in group B
osteopathy: short- a standardized • Recruitment: single tertiary referral
term and long-term placebo center
results of a manipulation, and • Randomization: random permutations
randomized trial. to evaluate its with MATLAB version 9.1 (MathWorks,
Attali et al. (2012). effect on Portola Valley, CA, USA).
symptoms,
Antonio Ciardo / 2019 - 2021 34
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• Randomized colonic transit • Blinding: single-blinded feature of the
controlled trial. time and rectal study; measurements performed by a
sensitivity in clinician, regardless of the treatment that
• Registration: by the refractory IBS had been applied.
Agence Française patients.
de Sécurité Inclusion criteria:
Sanitaire et de • Patients who fulfilled the Rome III
Produits de Santé criteria
under the following • Recurrent abdominal pain or discomfort
Recherche Clinique lasting at least 3 days per month over the
et Biologique previous 3 months, with two or more of
number: 2010- the following:
A00317-32 • (i) improvement with defecation;
• (ii) onset associated with a change in
stool frequency;
• or (iii) onset associated with a change in
the form (appearance) of stool.
Exclusion criteria:
• Organic diseases.
Recommendations:
• Routine treatments were allowed during
all periods of this study.
Method:
• Practitioner: 1 senior osteopath
• Run-in period: 2 weeks (W−2 and W−1)
• Six treatments of 45 minutes each one
• Sessions separated by 2-week intervals
(sessions are performed at the beginning
of weeks W0, W2, W4, W6, W8 and W10).
• Group A: the first three sessions (W0, W2,
W4) are placebo manipulations and the
next three (W6, W8 and W10) are visceral
osteopathic manipulations.
Antonio Ciardo / 2019 - 2021 35
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• Group B: patients receive osteopathic
manipulations first.
• Clinical evaluation: performed at
inclusion (EV1), after each phase of
treatment (EV2 and EV3) and one year
after the end of the study (EVf).
• Follow-Up: 1 year
• Osteopathic treatment:
• (i) visceral technique;
• (ii) sacral technique
• Placebo treatment: superficial abdominal
massage whereby visceral organs were
not mobilized.
IBS: Irritable Bowel Syndrome.
Note: Adapted/Retrieved from Attali, T. V., Bouchoucha, M. and Benamouzig, R. (2013).
Treatment of refractory irritable bowel syndrome with visceral osteopathy: short-term and long-
term results of a randomized trial. J Dig Dis 14:654-661.
Attali et al. (2013), también se diferencia por el uso del visual analogue score (VAS-IBS) para la
recopilación de los datos sobre los severity sympthoms del IBS (estreñimiento, diarrea,
distensión abdominal y dolor abdominal, véase Tabla XV). Este formulario, como el IBS-SSS está
internacionalmente reconocido y garantiza sencillez de uso tanto por los pacientes como para
los profesionales, además la fiabilidad que aporta al trabajo está confirmada dal Cronbach's
alpha internal consistency reliability coefficient, con un valor de 0.85 (Bengtsson et al. 2007).
Tabla XV: Herramienta, análisis de datos, medidas de resultado de Attali et al. (2013).
Principales medidas de
Herramientas/análisis de datos
resultado
• Data expression: as mean ± standard error of the • Functional gastrointestinal
mean. disorders: standardized
• Statistical significance: p <0.05. questionnaire as defined by the
• X2: for qualitative variables of the study Rome III criteria.
population. Entire 12-week period:
Antonio Ciardo / 2019 - 2021 36
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• Nonparametric tests: for paired or non-paired • VAS in daily diary for: constipation,
series for quantitative variables. diarrhea, abdominal distension and
• Wilcoxon signed-rank test: for the analysis of the abdominal pain.
period effect of the cross over study design. At the end of the three periods
• Mann–Whitney test: for the carryover effect and (EV2 and EV3)
the treatment effect. • Colonic transit time measurement:
• Software: SPSS 20 (SPSS Inc., Chicago, IL, ingestion of 12 radiopaque markers
USA). in a gelatin capsule (CT Transit,
Plastimed, Le Plessis-Bouchard,
France)
• Rectal sensitivity: 5-cm latex
balloon (maximal volume 420 mL;
MARQUAT Génie Biomédical,
Boissy-Saint-Léger, France).
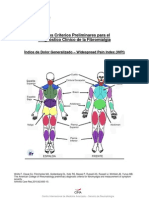
• Pain quantification in nine
abdominal segments: VAS
• Depression: through a two question
case-finding instrument
IBS: irritable bowel syndrome; p: p-value; X2: chi-squared; VAS: visual analog scales; EV2,
after phase I; EV3, at end of study.
Note: Adapted/Retrieved from Attali, T. V., Bouchoucha, M. and Benamouzig, R. (2013).
Treatment of refractory irritable bowel syndrome with visceral osteopathy: short-term and long-
term results of a randomized trial. J Dig Dis 14:654-661.
Los resultados obtenidos (véase Tabla XVI y Imagen 4 por todos los resultados), son muy
esperanzosos sobre todo en cuanto persisten durante un largo periodo de follow-up EVf
respecto al baseline EV1 (EV1 vs EVf : diarrea (2.09 vs 0.89; p = 0.029); distensión abdominal
(6.26 vs 4.04; p = 0.001); dolor abdominal (6.29 vs 2.86; p < 0.001)). Una mayor reducción para
la distención abdominal y el dolor abdominal se registra en el grupo A (3.77 vs 2.52; p = 0.02
and 3.50 vs 2.49; p = 0.03) de EV2 versus EV3 mientras que no es significativo para el grupo B
(2.85 vs 3.24; NS and 3.02 vs 3.06; NS) subrayando como la ejecución de VOMT al final del
Protocolo (grupo A) mejora los resultados, aumentando así la fiabilidad del enfoque
osteopático.
Antonio Ciardo / 2019 - 2021 37
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Como para los estudios de Florance et al. (2012) y de Piche et al. (2014), no hay cambios
estadísticamente relevantes para ninguno de los dos grupos en relación a los síntomas
depresivos.
Depresión, medida a través de un incerto cuestionario de doble pregunta (two question case-
finding instrument) tal de generar bias y invalidar parcialmente los resultados.
Tabla XVI: Resultados relevantes de Attali et al. (2013).
Resultados Relevantes
“This study suggests that visceral osteopathy improves short-term and long-term
abdominal distension and pain, and also decreases rectal sensitivity in IBS patients”.
Group A:
• Placebo manipulation improved abdominal distension (6.31 vs 3.77; p = 0.026) and
abdominal pain (6.81 vs 3.50; p = 0.001) compared with those at inclusion (EV1 vs EV2);
then osteopathy further decreased diarrhoea (1.05 vs 0.59; p = 0.036), abdominal distension
(3.77 vs 2.52; p = 0.002) and abdominal pain (3.50 vs 2.49; p = 0.003) (EV2 vs EV3). No
statistically significant difference was found for diarrhoea (1.94 vs 1.05; NS) and
constipation (4.25 vs 2.21; NS).
Group B:
• Osteopathy first improved all symptoms (EV 1 vs EV2): constipation (4.40 vs 2.02; p =
0.022), diarrhoea (2.20 vs 0.39; p = 0.016), abdominal distension (6.20 vs 2.85; p = 0.001)
and abdominal pain (5.73 vs 3.02; p = 0.005); the placebo manipulation thereafter was not
associated with any change of symptoms (EV 2 vs EV3). At EV2, a comparison between
groups A and B showed no significant difference (véase Imagen 4).
After the intervention (EV3 vs EV1)
• All symptom scores had decreased in comparison to the participants’ run-in evaluation:
constipation (4.32 vs 1.41; p < 0.001), diarrhoea (2.06 vs 0.5; p = 0.003), abdominal
distension (6.26 vs 2.86; p <0.001) and abdominal pain (6.29 vs 2.76; p < 0.001). The
decrease of abdominal pain was found to be significant in seven of the nine abdominal
segments.
Follow Up (EVf)
Antonio Ciardo / 2019 - 2021 38
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• Significant persistent amelioration of diarrhoea (2.09 vs 0.89; p = 0.029), abdominal
distension (6.26 vs 4.04; p = 0.001) and abdominal pain (6.29 vs 2.86; p < 0.001) was
observed one year after the evolution of symptoms. On the other hand, compared to their
low symptom scores after osteopathic treatment, constipation and abdominal distension
scores were slightly on the rise again after one year (p < 0.05). No significant change was
observed for depressive symptoms before and after osteopathic or placebo treatment.
Rectal sensitivity
• Osteopathy improved rectal sensitivity (presenting as threshold sensation volume, constant
sensation volume and maximum tolerable volume) (p < 0.05); however, placebo
manipulations did not modify rectal sensitivity.
Total and segmental colonic transit time
• Total and segmental colonic transit time were not significantly modified after either
osteopathic treatment or placebo manipulation.
EV: Evaluation time; EV1, at inclusion; EV2, after phase I; EV3, at end of study; EVf, one year
after the study; IBS: irritable bowel syndrome; p: p-value.
Note: Adapted/Retrieved from Attali, T. V., Bouchoucha, M. and Benamouzig, R. (2013).
Treatment of refractory irritable bowel syndrome with visceral osteopathy: short-term and long-
term results of a randomized trial. J Dig Dis 14:654-661.
Antonio Ciardo / 2019 - 2021 39
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Imagen 4: Modificación de los síntomas (media ± error estándar de la media) según evaluaciones
sucesivas de Attali et al. (2013), p. 657.
Los resultados no están exentos de sesgo estadístico debido a posibles riesgos de "arrastre" (el
efecto del tratamiento a partir del período de tiempo anterior sobre la respuesta en el período
de tiempo actual) (PennState 2017).
Aunque el Wilcoxon test se usó como prueba previa para determinar la insignificancia de esos
efectos, se pudo haber obtenido mayor rigor teniendo en cuenta un intervalo de tiempo más
largo entre los tratamientos, reduciendo el riesgo de confounding bias entre tratamientos
(carryover effects). Se podría argumentar que un masaje abdominal (sin movilización
abdominal) no puede ser considerado como un placebo y/o protocolo simulado preciso, válido
y fiable por lo tanto, se espera una comparación contra un tratamiento habitual en los estudios
futuros para permitir el desafío de la evidencia con exactitud y rigor.
Tabla XVII: Fortalezas y debilidades de Attali et al. (2013).
Fortalezas y debilidades Nivel de evidencia
Strengths:
• Follow up period 1- (Harbour and Miller 2001) with high
• No side effects risk of bias.
• Crossover design
Weaknesses:
• Small sample
Antonio Ciardo / 2019 - 2021 40
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• Single centre recruitment
• Carry-over risk
• Type of sham protocol
Note: Adapted/Retrieved from Attali, T. V., Bouchoucha, M. and Benamouzig, R. (2013).
Treatment of refractory irritable bowel syndrome with visceral osteopathy: short-term and long-
term results of a randomized trial. J Dig Dis 14:654-661.
Como en los trabajos anteriores, los pacientes no han manifestado eventos adversos colaterales
favoreciendo la aplicabilidad del VOMT a la población afectadas por IBS al ser los beneficios
permanente en el tiempo y los costes de la terapia accesibles para la población general
(Schabert and Crow 2009; Cerritelli et al. 2013).
En consecuencia, se asigna un nivel de evidencia de 1 (véase el Apéndice 1) debido al alto riesgo
de sesgo.
El trabajo de investigación más reciente es el de Goyal et al. (2016) que a través de un case
report llega a confirmar el alivio del IBS y de la severidad general.
El estudio específica claramente el interés en averiguar los beneficios de OTM sobre una mujer
que padece de IBS y se considera fiable en cuanto el sujeto respecta los criterios de diagnósticos
de Roma III (véase Tabla XVIII) donde la revisión del paciente por un gastroenterólogo,
garantiza la objetividad del proceso de selección y reduce el riesgo de selection bias. Aunque la
paciente refiera un histerectomía de 3 años antes, eventuales comorbilidades o factor de
confusión se han correctamente descartado a través de exámenes específicos (endoscopía,
colonoscopia y análisis de sangre) así asegurando un rigor y validez de la muestra tal de
minimizar bias que puedan invalidar los resultados. El sujeto además se considera
correctamente representativo de la población afectada por el IBS en cuanto presenta los
síntomas típicos del IBS (dolor abdominal, costipation, hinchazón, etc.) y no ha obtenido
beneficios con los tratamientos anteriores (fármacos antiinflamatorios no esteroideos,
antidepresivos e inhibidores de la bomba de protones) (NHS 2014; Saha 2014). Tal afirmación
podría ser reivindicada porque siendo un simple estudio de caso el resultado podría deberse a
la regresión a la media, causas naturales, etc., reduciendo así la fiabilidad del estudio.
Tabla XVIII: Estudio, diseño, objetivo, muestra, diagnosis de Goyal y otros (2016).
Estudio/diseño objetivo Muestra / Diagnosis
Antonio Ciardo / 2019 - 2021 41
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• Treatment of • Aim: to explore • n=1
irritable bowel the effect of
syndrome somatic osteopathic Inclusion criteria:
comorbidities by treatment (OT) on • Patient who fulfilled the Rome III
osteopathic somatic criteria.
approach. Goyal et comorbidities in
al. (2016). IBS patients. Diagnosis:
• Practitioner: 1 osteopath
• Case study • IBS diagnosis: by the gastroenterologist
• Osteopathic diagnosis: detected motion
restriction in the left upper and lower
abdominal quadrants respectively, upper
cervical spine and upper lumbar spine.
Tenderness in the left iliac fossa and at
the sacrum base. Hypertonicity at left
psoas muscle, thoracic and lumbar
erector spinae muscles respectively, sub
occipital muscle.
IBS: Irritable Bowel Syndrome.
Note: Adapted/Retrieved from Goyal, M., Goyal, K., Singal, R., Sharma, S., Arumugam, N. and
Mittal, A. (2016). Treatment of irritable bowel syndrome somatic comorbidities by osteopathic
approach. Nigerian Journal of Health Science 47-49.
Goyal et al. (2016) analizan el sujeto a través del bowel symptom scale (BSS) (véase Tabla XIX)
que garantiza validez al estudio al haberse reconocido como válido y fiable en precedentes
investigaciones (Bensoussan et al. 1998), aunque más actuales mediciones de resultados
hubieran sido preferidas, como IBS-VAS o IBS-SSS, para maximizar su aceptabilidad y
confiabilidad al mismo tiempo que respondían rigurosamente a la definición de EBM.
Tabla XIX: Medidas de resultados de Goyal et al. (2016).
Principales medidas de resultado
The Bowel Symptom Scale consists of:
• 100 mm visual analog scale for pain/discomfort, constipation, bloating, and diarrhea;
• overall severity scale;
Antonio Ciardo / 2019 - 2021 42
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• items for rating stool passage;
• items for rating quality of life;
• recording changes in medication usage and fiber consumption.
Note: Adapted/Retrieved from Goyal, M., Goyal, K., Singal, R., Sharma, S., Arumugam, N. and
Mittal, A. (2016). Treatment of irritable bowel syndrome somatic comorbidities by osteopathic
approach. Nigerian Journal of Health Science 47-49.
A diferencia de todos los trabajos analizados hasta ahora, Goyal et al. (2016) aplica un protocolo
abierto (no estandarizado) y con un mayor número de sesiones (8 en total; 2 sesiones
semanales durante 4 semanas) (véase Tabla XX). Se considera que este protocolo abierto
debería ser el proceso correcto para poder detectar un esquema lesional desde un punto de
vista biopsicosocial que en el caso específico ha llevado a tratar la disfunción del “brain-gut
axis” a nivel global por sus relaciones somática, vasculares, neurológicas etc. Al contrario, una
limitación de Goyal et al. (2016) ha sido el de no haber considerado un periodo de follow-up
para averiguar la persistencia de los resultados obtenidos y asignarle más relevancia, validez y
consistencia.
Tabla XX: Métodos, consejos y relaciones osteopáticas of Goyal et al. (2016).
Métodos/advices/relaciones osteopáticas
Methods:
• Osteopathic treatments: 2 weekly sessions for 4 weeks.
• 1st session: manipulative release of all the major diaphragms (pelvic, abdominal, thoracic
outlet, and hyoid).
• 2nd session: release of the five diaphragms plus the gastro-esophageal junction release,
sigmoid colon release, cranial therapy to the occiput, sacral release and of the hypertonic
muscles.
Advice:
• home exercise regimen (flexibility exercises)
• to take adequate fiber intake
• to increase fluid consumption.
Osteopathic relationships
Antonio Ciardo / 2019 - 2021 43
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
• pelvic diaphragm release, psoas release and sigmoid colon release (pelvic splanchnic nerves
S2, S3, S4 that innervates the sigmoid colon): regulation of the sympathetic tone and
parasympathetic tone of the intestine.
• articulation to the upper lumbar spine: sympathetic innervations T4 - L2 via the collateral
sympathetic ganglia.
• cranial base and the sub occipital muscle: for the fascial and myofascial relationship with
vagus nerve (parasympathetic innervations to small intestine, colon, and upper GIT) at the
jugular foramen.
GIT: gastrointestinal tract; T: Thoracic; L: lumbar; S: Sacral
Note: Adapted/Retrieved from Goyal, M., Goyal, K., Singal, R., Sharma, S., Arumugam, N. and
Mittal, A. (2016). Treatment of irritable bowel syndrome somatic comorbidities by osteopathic
approach. Nigerian Journal of Health Science 47-49.
Los resultados obtenidos (véase Tabla XXI), han sido relevantes aunque siempre dentro de un
alto riesgo de casualidad por la naturaleza del estudio. Todos los valores han mejorado su VAS
a nivel absoluto (dolor abdominal de 74 a 35; hinchazón abdominal de 45 a 32; estreñimiento
de 05 a 01; etc).
Tabla XXI: Resultados de Goyal et al. (2016).
Resultados BSS Nivel de Evidencia
“The results of the OT on completion showed the • 3 level of evidence is assigned
marked improvement in the patients overall IBS (see Apéndice 1) because the
severity and also on the pain”. high risk of chance and no
analytical study.
• VAS-BSS score changes between pre-treatment and
post-treatment:
• Abdominal pain: 74 vs 35;
• Abdominal bloating: 45 vs 32;
• Constipation: 05 vs 01;
• Diarrhea: 85 vs 40
• Overall severity of IBS symptomatology: 61 vs 43
• Quality of life: 80 vs 55
BSS: Bowel symptom scale; IBS: Irritable bowel syndrome; VAS: Visual analog scale; OT:
osteopathic technique.
Antonio Ciardo / 2019 - 2021 44
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Note: Adapted/Retrieved from Goyal, M., Goyal, K., Singal, R., Sharma, S., Arumugam, N. and
Mittal, A. (2016). Treatment of irritable bowel syndrome somatic comorbidities by osteopathic
approach. Nigerian Journal of Health Science 47-49.
La gran carencia y limitación constatada es la falta absoluta (o al menos indicada) de un análisis
estadístico. Está parcialmente justificado por la naturaleza del estudio donde la muestra es n =
1 reduciendo así la validez de las conclusiones. Si estuviera disponible, una evaluación contra
información pregresa o comparaciones múltiples habría asegurado que los datos disponibles
se utilizaran en su máxima amplitud, lo que reduciría el riesgo de convertir todo el proceso de
investigación en defectuoso en todo lo que se refiere a los resultados obtenidos que podrían ser
por casualidad o poco fiables.
El análisis de Goyal et al. (2016) confirma los resultados de los estudios anteriormente
analizados, que en conjunto con la ausencia de efecto adverso permite identificar un abordaje
osteopático como punto de partida de evidencia científica para el tratamiento de los pacientes
afectados por IBS.
Teniendo en cuenta las consideraciones de arriba, se asigna un nivel de 3 en la escala de
evidencia (véase Apéndice 1) por el altor riesgo de obtener resultados por casualidad y al ser
un estudio poco analítico.
Antonio Ciardo / 2019 - 2021 45
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
7. Conclusiones
El análisis anterior permite con cautela responder al objetivo de la evaluación. Según las
pruebas preliminares, el tratamiento osteopático podría considerarse factible y realista como
medicina complementaria y alternativa (CAM); OMT se podía considerar como procedimiento
útil para dar la continuidad a la definición del EBM en relación al impacto en la severidad de los
síntomas de IBS.
Se necesitan más investigaciones en esta área para permitir el meta-análisis y demostrar cómo
la osteopatía puede actuar holísticamente sobre el IBS (en el sistema musculoesquelético, le
ENS, el ANS y el sistema neuroendocrino; véase Imagen 5 para una posible tratamiento
osteopático-holístico) e imponerse como deseable y alcanzable.
Imagen 5: Posible tratamiento holístico: (DeStefano 2011; Van Dun and Kouwenberg 2012;
Collebrusco and Lombardini 2014).
La evaluación ha permitido dar una demostración superficial (véase Tabla XXII) sobre como
OMT puede reducir perceptiblemente dolor abdominal, IBS severity score, aumentando la
satisfacción y la calidad de vida del paciente. Los resultados heterogéneos fueron encontrados
en las medidas psicológicas (BDI, HAD, etc.) demandando futuras investigaciones.
Antonio Ciardo / 2019 - 2021 46
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Dependiendo de las futuras investigaciones, se podría concebir una nueva "osteopatía
neurológica para el dolor" ayudando a desarrollar una nueva política integrativa para la gestión
del IBS. El objetivo no es tratar el síntoma sino encontrar la causa subyacente alterando la
homeostasis del paciente por medio de un enfoque individualizado (cuerpo-mente-alma). La
osteopatía puede convertirse en una nueva disciplina complementaria capaz de integrar la
medicina alopática con la cual sólo 7-15% de los pacientes encuentran beneficios en
comparación con un placebo (Chey et al. 2011). Los estándares de garantía de calidad para la
práctica de la osteopatía han sido emitidos por la Organización Mundial de la salud (WHO
2010), con el fin de garantizar la formación de los profesionales y minimizar los efectos
secundarios o colaterales.
Tabla XXII: Resumen de los resultados.
#Estudio/
Resultados Principales
abreviatura
El resultado general de la SR es positivo dentro de la
heterogeneidad con la puntuación de la escala de dolor Eva y la
(Muller et al. 2014)
IBS severity score en significativa disminución (p ≤ 0,01) que
muestra una mejoría en los síntomas del IBS.
Los resultados muestran una mejoría en el IBS severity score
(dolor, etc.) con tratamiento osteopático a corto plazo (7 días) (de
(Florance et al. 2012) 300±71 a 196±88, p<0.01 o 33.7% mejora) respecto al grupo de
control (de 275±92 a 244±75, p=0.04 o 16% mejora) y sin efectos
adversos.
El IBS severity score ha mejorado significativamente, pasando de
71.5 (día 0, baseline) a 45 (día 45; p= 0.01) y 32 (día 60, follow-
(Piche et al. 2014) up; p= 0.01) en el grupo de intervención. Por otro lado, no hubo
cambios significativos en el grupo de control: de 78.5 (día 0) a
101 (día 45; p= 0.1) y 67 (día 60, follow-up; p= 0.4).
Los resultados obtenidos son sumamente alentadores, sobre
todo porque persisten a lo largo de un largo período de
(Attali et al. 2013) seguimiento EVf respecto al principio EV1 (EV1 vs EVf: diarrea
(2.09 vs 0.89; p = 0.029); distensión abdominal (6.26 vs 4.04; p =
0.001); dolor abdominal (6.29 vs 2.86; p < 0.001)).
Los resultados demostraron la neta mejora en la globalidad de
(Goyal et al. 2016)
los síntomas de la severidad del IBS de los pacientes y también
Antonio Ciardo / 2019 - 2021 47
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
en el dolor. Todos los valores mejoraron su VAS a un nivel
absoluto (dolor abdominal de 74 a 35; hinchazón abdominal de
45 a 32; estreñimiento de 05 a 01; etc.).
IBS: Irritable bowel syndrome; VAS: Visual Analog Scale; SR: Systematic Review.
Antonio Ciardo / 2019 - 2021 48
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
8. Referencias Bibliográficas:
Attali, T. V., Bouchoucha, M. and Benamouzig, R. (2013). Treatment of refractory irritable
bowel syndrome with visceral osteopathy: short-term and long-term results of a randomized
trial. J Dig Dis 14:654-661.
Bai, T., Xia, J., Jiang, Y., Cao, H., Zhao, Y., Zhang, L., Wang, H. et al. (2017). Comparison
of the Rome IV and Rome III criteria for IBS diagnosis: A cross-sectional survey. Journal of
Gastroenterology and Hepatology 32:1018-1025.
Barral, J. P. (2017). The Barral Institute [Online]. Available at:
http://www.barralinstitute.com/index.php [Accessed.
Barral, J. P. and Mercier, P. (1988). Visceral Manipulation. Seattle, WA.
Bengtsson, M., Ohlsson, B. and Ulander, K. (2007). Development and psychometric testing
of the Visual Analogue Scale for Irritable Bowel Syndrome (VAS-IBS). BMC Gastroenterol
7:16.
Bensoussan, A., Talley, N. J., Hing, M., Menzies, R., Guo, A. and Ngu, M. (1998). Treatment
of irritable bowel syndrome with Chinese herbal medicine: a randomized controlled trial.
Jama 280:1585-1589.
Cardoso-de-Mello, E. M.-R. A. P., Rodriguez-Blanco, C., Riquelme-Agullo, I., Heredia-Rizo,
A. M., Ricard, F. and Oliva-Pascual-Vaca, A. (2015). Effects of the Fourth Ventricle
Compression in the Regulation of the Autonomic Nervous System: A Randomized Control
Trial. Evid Based Complement Alternat Med 2015:148285.
CASP. (2013). Critical Appraisal Skills Programme [Online]. Oxford UK. Available at:
http://www.casp-uk.net [Accessed.
Antonio Ciardo / 2019 - 2021 49
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Cerritelli, F., Pizzolorusso, G., Ciardelli, F., La Mola, E., Cozzolino, V., Renzetti, C.,
D’Incecco, C. et al. (2013). Effect of osteopathic manipulative treatment on length of stay in
a population of preterm infants: a randomized controlled trial. BMC Pediatr 13:65.
Chang, L. (2011). The Role of Stress on Physiological Responses and Clinical Symptoms
in Irritable Bowel Syndrome. Gastroenterology 140:761-765.
Chey, W. D., Maneerattaporn, M. and Saad, R. (2011). Pharmacologic and Complementary
and Alternative Medicine Therapies for Irritable Bowel Syndrome. Gut Liver 5:253-266.
Cicchitti, L., Martelli, M. and Cerritelli, F. (2015). Chronic Inflammatory Disease and
Osteopathy: A Systematic Review. PLoS One 10.
Cochrane. (2017). Assessing Risk of Bias in Included Studies [Online]. Available at:
http://methods.cochrane.org/bias/assessing-risk-bias-included-studies [Accessed.
Collebrusco, L. and Lombardini, R. (2014). What about OMT and nutrition for managing the
irritable bowel syndrome? An overview and treatment plan. Explore (NY) 10:309-318.
Cuoco, J. A., Fennie, C. N. and Cheriyan, G. K. (2016). Hypothetical Link Between
Osteopathic Suboccipital Decompression and Neuroimmunomodulation. Journal of
Neurology and Neuroscience 7.
D'Alessandro, G., Cerritelli, F. and Cortelli, P. (2016). Sensitization and Interoception as Key
Neurological Concepts in Osteopathy and Other Manual Medicines. Front Neurosci 10:100.
DeStefano, L. (2011). Greenman's Principles of Manual Medicine. 4TH ed. Philadelphia:
Lippincott Williams & Wilkins.
Drossman, D. A., Chang, L., Bellamy, N., Gallo-Torres, H. E., Lembo, A., Mearin, F., Norton,
N. J. et al. (2011). Severity in irritable bowel syndrome: a Rome Foundation Working Team
report. Am J Gastroenterol 106:1749-1759; quiz 1760.
Antonio Ciardo / 2019 - 2021 50
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
El-Salhy, M. (2012). Irritable bowel syndrome: diagnosis and pathogenesis. World J
Gastroenterol 18:5151-5163.
Elsenbruch, S., Rosenberger, C., Bingel, U., Forsting, M., Schedlowski, M. and Gizewski,
E. R. (2010). Patients with irritable bowel syndrome have altered emotional modulation of
neural responses to visceral stimuli. Gastroenterology 139:1310-1319.
Fayyaz, M. and Lackner, J. M. (2008). Serotonin receptor modulators in the treatment of
irritable bowel syndrome. Ther Clin Risk Manag 4:41-48.
FDA. (2015). Mediacation Guide Remicade (infliximab). In: FDA ed.
Florance, B. M., Frin, G., Dainese, R., Nebot-Vivinus, M. H., Marine Barjoan, E., Marjoux,
S., Laurens, J. P. et al. (2012). Osteopathy improves the severity of irritable bowel
syndrome: a pilot randomized sham-controlled study. Eur J Gastroenterol Hepatol 24:944-
949.
Ford, A. C., Bercik, P., Morgan, D. G., Bolino, C., Pintos-Sanchez, M. I. and Moayyedi, P.
(2014). Characteristics of functional bowel disorder patients: a cross-sectional survey using
the Rome III criteria. Aliment Pharmacol Ther 39:312-321.
Goyal, M., Goyal, K., Singal, R., Sharma, S., Arumugam, N. and Mittal, A. (2016). Treatment
of irritable bowel syndrome somatic comorbidities by osteopathic approach. Nigerian Journal
of Health Science 47-49.
Harbour, R. and Miller, J. (2001). A new system for grading recommendations in evidence
based guidelines. BMJ 323:334-336.
Henley, C. E., Ivins, D., Mills, M., Wen, F. K. and Benjamin, B. A. (2008). Osteopathic
manipulative treatment and its relationship to autonomic nervous system activity as
demonstrated by heart rate variability: a repeated measures study. Osteopath Med Prim
Care 2:7.
Antonio Ciardo / 2019 - 2021 51
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Higgins, J. P. T. and Green, S. (2011). Cochrane Handbook for Systematic Reviews of
Interventions, Version 5.1.0. Oxford, England: The Cochrane Collaboration.
Horton, R. C. (2015). The anatomy, biological plausibility and efficacy of visceral mobilization
in the treatment of pelvic floor dysfunction. Journal of Pelvic, Obstetric and Gynaecological
Physiotherapy 5-18.
IASP. (2009). Global Year Against Cancer Pain. IASP: International Association for the
Study of Pain.
IFFGD, t. I. F. f. F. G. D. (2017). Statistics [Online]. Available at:
http://www.aboutibs.org/facts-about-ibs/statistics.html [Accessed.
Kennedy, P. J., Clarke, G., Quigley, E. M., Groeger, J. A., Dinan, T. G. and Cryan, J. F.
(2012). Gut memories: towards a cognitive neurobiology of irritable bowel syndrome.
Neurosci Biobehav Rev 36:310-340.
Lloyd, E., Jenkinson, C., Hadi, M., Gibbons, E. and Fitzpatrick, R. (2014). Patient reports of
the outcomes of treatment: a structured review of approaches. Health and Quality of Life
Outcomes 12:5.
Long, M. D. and Drossman, D. A. (2010). Inflammatory bowel disease, irritable bowel
syndrome, or what?: A challenge to the functional-organic dichotomy.Am J Gastroenterol.
Vol. 105. United States, pp. 1796-1798.
Lovell, R. M. and Ford, A. C. (2012). Global prevalence of and risk factors for irritable bowel
syndrome: a meta-analysis. Clin Gastroenterol Hepatol 10:712-721.e714.
Mayer, E. A. (2011). Gut feelings: the emerging biology of gut-brain communication. Nat
Rev Neurosci 12:453-466.
Mayer, E. A., Labus, J. S., Tillisch, K., Cole, S. W. and Baldi, P. (2015). Towards a systems
view of IBS. Nat Rev Gastroenterol Hepatol 12:592-605.
Antonio Ciardo / 2019 - 2021 52
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Mayer, E. A., Savidge, T. and Shulman, R. J. (2014). Brain-gut microbiome interactions and
functional bowel disorders. Gastroenterology 146:1500-1512.
McGlone, F., Cerritelli, F., Walker, S. and Esteves, J. (2017). The role of gentle touch in
perinatal osteopathic manual therapy. Neuroscience & Biobehavioral Reviews 72:1-9.
Medicine, A. A. o. C. o. O. (2011). Glossary of Osteopathic Terminology. In: (AACOM).,
E.C.o.O.P.E.o.t.A.A.o.C.o.O.M. ed.
Muller, A., Franke, H., Resch, K. L. and Fryer, G. (2014). Effectiveness of osteopathic
manipulative therapy for managing symptoms of irritable bowel syndrome: a systematic
review. J Am Osteopath Assoc 114:470-479.
NHS. (2014). Irritable bowel syndrome (IBS) - Treatment - NHS Choices [Online].
Department of Health - NHS. Available at: http://www.nhs.uk/Conditions/Irritable-bowel-
syndrome/Pages/Treatment.aspx [Accessed.
PennState, T. P. S. U. (2017). 15.2 - Disadvantages | STAT 509 [Online]. Eberly College of
Science Site: Department of Statistics. Available at:
https://onlinecourses.science.psu.edu/stat509/node/125 [Accessed.
Piche, T., Pishvaie, D., Tirouvaziam, D., Filippi, J., Dainese, R., Tonohouhan, M.,
DeGalleani, L. et al. (2014). Osteopathy decreases the severity of IBS-like symptoms
associated with Crohn's disease in patients in remission. Eur J Gastroenterol Hepatol
26:1392-1398.
Rees, C. (2011). Introduction to Research for Midwives. Churchill Livingstone, p. 264.
Ribeiro Cantalino, J. L., Shiguemi, A., Reis Santos, I., Franco Oliveira, L. V. and Santos
Oliveira, C. (2015). Effect of myofascial techniques applied to the cranial region on
autonomic Nervous System analyzed by Heart Rate Variability. Manual Therapy,
Posturology & Rehabilitation Journal 12:302-307.
Antonio Ciardo / 2019 - 2021 53
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Rosenberg, W. and Donald, A. (1995). Evidence based medicine: an approach to clinical
problem-solving. Bmj 310:1122-1126.
Ruffini, N., D'Alessandro, G., Mariani, N., Pollastrelli, A., Cardinali, L. and Cerritelli, F.
(2015). Variations of high frequency parameter of heart rate variability following osteopathic
manipulative treatment in healthy subjects compared to control group and sham therapy:
randomized controlled trial. Front Neurosci 9:272.
Saha, L. (2014). Irritable bowel syndrome: Pathogenesis, diagnosis, treatment, and
evidence-based medicine. World J Gastroenterol 20:6759-6773.
Schabert, E. and Crow, W. T. (2009). Impact of osteopathic manipulative treatment on cost
of care for patients with migraine headache: a retrospective review of patient records. J Am
Osteopath Assoc 109:403-407.
Schmulson, M. J. and Drossman, D. A. (2017). What Is New in Rome IV. J
Neurogastroenterol Motil 23:151-163.
Seminowicz, D. A., Labus, J. S., Bueller, J. A., Tillisch, K., Naliboff, B. D., Bushnell, M. C.
and Mayer, E. A. (2010). Regional gray matter density changes in brains of patients with
irritable bowel syndrome. Gastroenterology 139:48-57.e42.
Spiller, R. and Lam, C. (2012). An Update on Post-infectious Irritable Bowel Syndrome: Role
of Genetics, Immune Activation, Serotonin and Altered Microbiome. J Neurogastroenterol
Motil 18:258-268.
Van Buskirk, R. L. (1990). Nociceptive reflexes and the somatic dysfunction: a model. J Am
Osteopath Assoc 90:792-794, 797-809.
van Tilburg, M. A., Levy, R. L., Walker, L. S., Von Korff, M., Feld, L. D., Garner, M., Feld, A.
D. et al. (2015). Psychosocial mechanisms for the transmission of somatic symptoms from
parents to children. World J Gastroenterol 21:5532-5541.
Antonio Ciardo / 2019 - 2021 54
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
WHO, W. H. O. (2010). Benchmarks for training in traditional /complementary and
alternative medicine: benchmarks for training in osteopathy. WHO Library Cataloguing-in-
Publication Data.
Yarandi, S. S., Nasseri-Moghaddam, S., Mostajabi, P. and Malekzadeh, R. (2010).
Overlapping gastroesophageal reflux disease and irritable bowel syndrome: increased
dysfunctional symptoms. World J Gastroenterol 16:1232-1238.
Antonio Ciardo / 2019 - 2021 55
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
9. Apéndice 1
Harbour and Miller 2001
1++ High quality meta analyses, systematic reviews of RCTs, or RCTs with a very low risk of
bias.
1+ Well conducted meta analyses, systematic reviews of RCTs, or RCTs with a low risk of bias.
1- Meta analyses, systematic reviews of RCTs, or RCTs with a high risk of bias.
2++ High quality systematic reviews of case-control or cohort studies. High quality case-control
or cohort studies with a very low risk of confounding, bias, or chance and a high probability that
the relationship is causal.
2+ Well conducted case control or cohort studies with a low risk of confounding, bias, or chance
and a moderate probability that the relationship is causal.
2- Case control or cohort studies with a high risk of confounding, bias, or chance and a
significant risk that the relationship is not causal
3 Non-analytic studies, e.g. case reports, case series.
4 Expert opinion.
(Harbour and Miller 2001)
Antonio Ciardo / 2019 - 2021 56
Revisión sistemática de la eficacia del tratamiento osteopático en los pacientes afectos
por el Síndrome del Intestino Irritable(Irritable Bowel Syndrome – IBS).
Antonio Ciardo / 2019 - 2021 57
También podría gustarte
- Libro de Vocabulario Georgiano: Un Método Basado en EstrategiaDe EverandLibro de Vocabulario Georgiano: Un Método Basado en EstrategiaAún no hay calificaciones
- Aittor Lorono Posturologia ClinicaDocumento0 páginasAittor Lorono Posturologia ClinicaClaudio EspinosaAún no hay calificaciones
- PAIN OUT Outcome Spanish 26Documento4 páginasPAIN OUT Outcome Spanish 26Pánico FaunoAún no hay calificaciones
- Pain Catastrofizing ScaleDocumento1 páginaPain Catastrofizing ScaleRaúl Ferrer PeñaAún no hay calificaciones
- Fundamentos Del DolorDocumento33 páginasFundamentos Del DolorChristhoper HermosillaAún no hay calificaciones
- Escala de Absorción de Tellegen y TransliminalidadDocumento2 páginasEscala de Absorción de Tellegen y TransliminalidadMika PaezAún no hay calificaciones
- Apego Terapia Familiar y DrogodependenciasDocumento25 páginasApego Terapia Familiar y DrogodependenciasMaximiliano García CarmonaAún no hay calificaciones
- Experiencia SomáticaDocumento2 páginasExperiencia SomáticaAna ChavezAún no hay calificaciones
- Natural 63Documento196 páginasNatural 63Gloria Cano100% (1)
- Sindrome Intestno IrritableDocumento55 páginasSindrome Intestno IrritablePamela CastilloAún no hay calificaciones
- Las Tipologías Corporales Según Método GdsDocumento6 páginasLas Tipologías Corporales Según Método GdsCésar Santelices Osteopatía TibetanaAún no hay calificaciones
- Explicación Principales AmpollasDocumento5 páginasExplicación Principales AmpollasAdriana Tocino DuránAún no hay calificaciones
- Ansiedad, Fobia, Miedo y PánicoDocumento2 páginasAnsiedad, Fobia, Miedo y PánicoValeria VPAún no hay calificaciones
- 1 Guia Del Modelo y Tratamiento Del Trastorno Obsesivo CompulsivoDocumento110 páginas1 Guia Del Modelo y Tratamiento Del Trastorno Obsesivo CompulsivoKevin BarchiesiAún no hay calificaciones
- PornografíaDocumento17 páginasPornografíaVenustiano Toledo MaresAún no hay calificaciones
- Escala de Impresión Clínica Global (Clinical Global Impression, CGI)Documento1 páginaEscala de Impresión Clínica Global (Clinical Global Impression, CGI)Nikaveronika5Aún no hay calificaciones
- Manipulacion de La Fascia 2014Documento4 páginasManipulacion de La Fascia 2014Victor RojasAún no hay calificaciones
- El Manual: Técnicas de Liberación EmocionalDocumento47 páginasEl Manual: Técnicas de Liberación Emocionalmario522Aún no hay calificaciones
- Cómo Gestionar La Autolesión PsicoGlobalDocumento11 páginasCómo Gestionar La Autolesión PsicoGlobalGabriella Abadia EscovarAún no hay calificaciones
- Sindrome de DismovilidadDocumento3 páginasSindrome de DismovilidadSonia ZanabriaAún no hay calificaciones
- Índice Del Dolor Generalizado (WPI) y La Escala de Severidad de Síntomas (SS)Documento4 páginasÍndice Del Dolor Generalizado (WPI) y La Escala de Severidad de Síntomas (SS)Fernando GómezAún no hay calificaciones
- Protocolo FibromialgiaDocumento9 páginasProtocolo FibromialgiaJosé Ramón Rodríguez BajoAún no hay calificaciones
- Hernia DiscalDocumento6 páginasHernia DiscalJhazmin Lopez CastilloAún no hay calificaciones
- Guia Asafa PDFDocumento27 páginasGuia Asafa PDFLucero Gutierrez100% (2)
- Escalas de DolorDocumento6 páginasEscalas de DolorDani Moreno GarcíaAún no hay calificaciones
- Estres y Sistema InmuneDocumento9 páginasEstres y Sistema InmuneJuan Fernando Matajudíos CarmonaAún no hay calificaciones
- Riaño (2012) Neurofeedback: Principios y Aplicaciones Clínicas ActualesDocumento4 páginasRiaño (2012) Neurofeedback: Principios y Aplicaciones Clínicas ActualesDOC RIAÑO ManuelAún no hay calificaciones
- Rehabilitación Vestibular, Fundamentos de RH Vestibular y ReposicionamientoDocumento5 páginasRehabilitación Vestibular, Fundamentos de RH Vestibular y ReposicionamientoKatherine MendezAún no hay calificaciones
- Método Clínico para Identificar Diskinesia Escapular, 1Documento22 páginasMétodo Clínico para Identificar Diskinesia Escapular, 1Cristian Eduardo Rios Gutierrez0% (1)
- Prueba de Los 6 Minutos MarchaDocumento3 páginasPrueba de Los 6 Minutos MarchaLo TsAún no hay calificaciones
- SF-36 - Cuestionario de SaludDocumento3 páginasSF-36 - Cuestionario de SaludBrian HernandezAún no hay calificaciones
- Trauma NeurobiologiaDocumento9 páginasTrauma NeurobiologiamariaAún no hay calificaciones
- Yorechazado PDFDocumento10 páginasYorechazado PDFJose MorenoAún no hay calificaciones
- Tecnicas de Estimulaciòn Propioceptiva y Tactil PDFDocumento16 páginasTecnicas de Estimulaciòn Propioceptiva y Tactil PDFDaniel AgredoAún no hay calificaciones
- Abordaje Integral Del DolorDocumento40 páginasAbordaje Integral Del DolorAndrea Fabiana BlaschiAún no hay calificaciones
- FibromialgiaDocumento15 páginasFibromialgiavalery delgado venturaAún no hay calificaciones
- Handout - Abrazando Mi Sobrevivencia Dyalà CastroDocumento16 páginasHandout - Abrazando Mi Sobrevivencia Dyalà CastroIsabel Torres Marin100% (1)
- Hernia Del Nucleo Pulposo 1 DownloableDocumento25 páginasHernia Del Nucleo Pulposo 1 Downloableclaudia palominoAún no hay calificaciones
- Kinetic Contro Cap2Documento33 páginasKinetic Contro Cap2Massiel TarquiAún no hay calificaciones
- Método UlzibatDocumento6 páginasMétodo UlzibatRaúl Eduardo ClementeAún no hay calificaciones
- ChaitowDocumento30 páginasChaitowGemma So-HamAún no hay calificaciones
- Evaluación e Intervención de Los Trastornos de AnsiedadDocumento13 páginasEvaluación e Intervención de Los Trastornos de AnsiedadCarolina NavarroAún no hay calificaciones
- La Teoria Del Cambio Del ClienteDocumento19 páginasLa Teoria Del Cambio Del ClienteNatalia CouchotAún no hay calificaciones
- Principios de Neurociencias para PsicólogosDocumento4 páginasPrincipios de Neurociencias para PsicólogosVerónica Alexandra Ramos RamosAún no hay calificaciones
- Ozono Tera PiaDocumento10 páginasOzono Tera Piapprivera2hotmailAún no hay calificaciones
- Escala de Medición de Gravedad de Síntomas TEPTDocumento3 páginasEscala de Medición de Gravedad de Síntomas TEPTMoncha Sánchez DíazAún no hay calificaciones
- Desarrollo Biomecanico y Analisis Del MovimientoDocumento31 páginasDesarrollo Biomecanico y Analisis Del MovimientoChristoffer GonzalesAún no hay calificaciones
- Histologia - Enfermedades Del Tejido Conectivo Maria Fernanda HerreñoDocumento9 páginasHistologia - Enfermedades Del Tejido Conectivo Maria Fernanda HerreñoMafe hg100% (1)
- Manual CCGBDocumento25 páginasManual CCGBRosa MujicaAún no hay calificaciones
- Introducción HipofisisDocumento5 páginasIntroducción HipofisischarmsssAún no hay calificaciones
- Entrevista S. Tatkin R. WetherfordDocumento13 páginasEntrevista S. Tatkin R. WetherfordGloria Esther Vera RuizAún no hay calificaciones
- Comer Sano No Es Estar A Dieta 3er EdiciónDocumento207 páginasComer Sano No Es Estar A Dieta 3er EdiciónAcademia Global De LiderazgoAún no hay calificaciones
- Compañero Silencioso 2013Documento25 páginasCompañero Silencioso 2013kabshielAún no hay calificaciones
- Derivación A Programa Adulto Cosam PacDocumento8 páginasDerivación A Programa Adulto Cosam PacOscar Matías Vega PerezAún no hay calificaciones
- PNI TallerDocumento60 páginasPNI TallerArcadioJoseLinaresAún no hay calificaciones
- Efectos de La Fisioterapia en Sujetos Con Síndrome de Colon Irritable: Una Revisión SistemáticaDocumento9 páginasEfectos de La Fisioterapia en Sujetos Con Síndrome de Colon Irritable: Una Revisión SistemáticaYacouba Tidiani KonéAún no hay calificaciones
- Sindrome Del CiDocumento6 páginasSindrome Del CiMiguel Eduardo CardenasAún no hay calificaciones
- Síndrome Del Intestino Irritable, Cómo Mejorar La Toma de Deciones en La Práctica ClínicaDocumento9 páginasSíndrome Del Intestino Irritable, Cómo Mejorar La Toma de Deciones en La Práctica ClínicaArmando MoránAún no hay calificaciones
- Síndrome Intestino Irritável e AntiespasmódicosDocumento25 páginasSíndrome Intestino Irritável e AntiespasmódicosCamilla CristinaAún no hay calificaciones
- Preguntas de Examen de Psicopatología Infantil USDocumento5 páginasPreguntas de Examen de Psicopatología Infantil USAdriAún no hay calificaciones
- Osteo Art RosisDocumento40 páginasOsteo Art RosiscaballonskiAún no hay calificaciones
- Hc. José Luis AñorgaDocumento34 páginasHc. José Luis AñorgaJosé Luis AñorgaAún no hay calificaciones
- SEM 13. Tema 2 y 3Documento5 páginasSEM 13. Tema 2 y 3maria100% (1)
- Grupo - 151025-5 - Planteamiento Del ProblemaDocumento11 páginasGrupo - 151025-5 - Planteamiento Del ProblemaViviana Méndez100% (1)
- LABORATORIO DE DERMATOLOGIA Tarea 1Documento2 páginasLABORATORIO DE DERMATOLOGIA Tarea 1geraldine sanchez floresAún no hay calificaciones
- Taller 2 - Catalina Amar Mondol Tda 2324220Documento3 páginasTaller 2 - Catalina Amar Mondol Tda 2324220CATALINA AMAR MONDOL100% (2)
- Diabetes - CuidatePlusDocumento7 páginasDiabetes - CuidatePlusmarbelia del Carmen SimoelAún no hay calificaciones
- Cuestionario Zoonosis ParasitariasDocumento9 páginasCuestionario Zoonosis ParasitariasHAROLD EDUARDO UMA�A ALVAREZAún no hay calificaciones
- Resumen AsmaDocumento11 páginasResumen AsmaOscar GuidottiAún no hay calificaciones
- Enfermedad Periodontal en Niños y AdolecentesDocumento10 páginasEnfermedad Periodontal en Niños y AdolecentesCarlos Daniel Alva VelaAún no hay calificaciones
- Monografia PDFDocumento3 páginasMonografia PDFKaren DayanaAún no hay calificaciones
- Síndrome DisejecutivoDocumento1 páginaSíndrome DisejecutivoPaola PinosAún no hay calificaciones
- Emesis e HiperemesisDocumento16 páginasEmesis e Hiperemesisnadyagonzalez100% (1)
- Adrenarquia PeematuraDocumento2 páginasAdrenarquia PeematuraXimena GarcíaAún no hay calificaciones
- Herencia Ligada Al SexoDocumento76 páginasHerencia Ligada Al SexoAraselly Trelles SalasAún no hay calificaciones
- Lesiones Deportivas Dentro de Los Gimnasios de MoreliaDocumento6 páginasLesiones Deportivas Dentro de Los Gimnasios de MoreliaCarla LopezAún no hay calificaciones
- Farmacos de EndodonciaDocumento12 páginasFarmacos de EndodonciaSarahi NavaAún no hay calificaciones
- Ensayo CancerDocumento10 páginasEnsayo CancerAlexa MonserratAún no hay calificaciones
- TAXANOSDocumento25 páginasTAXANOStelematico1989Aún no hay calificaciones
- Trastorno de Bipolaridad Marco TeóricoDocumento10 páginasTrastorno de Bipolaridad Marco TeóricoLuis SanchezAún no hay calificaciones
- First Page PDFDocumento1 páginaFirst Page PDFMayraNewmanAún no hay calificaciones
- Hepatitis Con Cuerpos de Inclusion en PollosDocumento6 páginasHepatitis Con Cuerpos de Inclusion en PollosRon C. CorreaAún no hay calificaciones
- Psiquiatría Forense Y de Enlace: DR Hugo Sanchez RiveraDocumento72 páginasPsiquiatría Forense Y de Enlace: DR Hugo Sanchez RiveraFernando San100% (1)
- Indice de HelkimoDocumento6 páginasIndice de HelkimoJorge Luis Ramos MaqueraAún no hay calificaciones
- Tarea 1 - Osvaldo Martinez RDocumento5 páginasTarea 1 - Osvaldo Martinez ROsvaldo Martinez RAún no hay calificaciones
- Modelo de Entrevista PsiquiátricaDocumento7 páginasModelo de Entrevista PsiquiátricaManel EMAún no hay calificaciones
- TRATAMIENTO DE LOS TRATORNOS ESQUIZOFRENICOS Grupo 3Documento1 páginaTRATAMIENTO DE LOS TRATORNOS ESQUIZOFRENICOS Grupo 3YULIANA MERCEDES DE LEON LOPEZAún no hay calificaciones
- Protocolo de Cirugía Dental GingivectomiaDocumento2 páginasProtocolo de Cirugía Dental GingivectomiaMana V.Aún no hay calificaciones
- ExantemasDocumento46 páginasExantemasRamiro cristernaAún no hay calificaciones