0% encontró este documento útil (0 votos)
116 vistas59 páginasAbsceso - Wikipedia
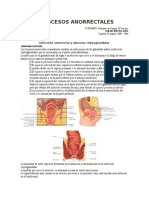
Un absceso es una acumulación de pus dentro del tejido del cuerpo causada principalmente por infecciones bacterianas. Los principales síntomas son enrojecimiento, dolor, calor y hinchazón en el área afectada. El tratamiento estándar es abrir quirúrgicamente el absceso para drenar el pus, aunque a veces también se recetan antibióticos. Los abscesos son comunes y se han vuelto más frecuentes debido al aumento del uso de drogas inyectables.
Cargado por
MattyDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
116 vistas59 páginasAbsceso - Wikipedia
Un absceso es una acumulación de pus dentro del tejido del cuerpo causada principalmente por infecciones bacterianas. Los principales síntomas son enrojecimiento, dolor, calor y hinchazón en el área afectada. El tratamiento estándar es abrir quirúrgicamente el absceso para drenar el pus, aunque a veces también se recetan antibióticos. Los abscesos son comunes y se han vuelto más frecuentes debido al aumento del uso de drogas inyectables.
Cargado por
MattyDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd