Documentos de Académico
Documentos de Profesional
Documentos de Cultura
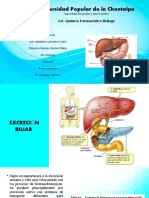
Circulación Enterohepática
Cargado por
Gerson Diaz Cuadra0 calificaciones0% encontró este documento útil (0 votos)
2K vistas8 páginassdsadas
Título original
Circulación enterohepática
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentosdsadas
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
2K vistas8 páginasCirculación Enterohepática
Cargado por
Gerson Diaz Cuadrasdsadas
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 8
Circulacin enteroheptica
Las sales biliares se producen fundamentalmente en el
higado y se
secretan para su uso en la via biliar y en el intestino. Las
sales biliares
primarias, derivadas de los acidos colico y desoxicolico, se
sintetizan
en el higado a partir del colesterol y luego se conjugan con
la glicina o
la taurina dentro del hepatocito. Una vez secretados en el
intestino, los
acidos biliares primarios son modificados por las bacterias
intestinales
que forman los acidos biliares secundarios desoxicolico y
litocolico. Los
acidos biliares se reabsorben pasivamente en el yeyuno y
activamente
en el ileon, regresando al sistema venoso portal; luego, los
hepatocitos
extraen hasta el 90% de los acidos biliares. Solo una
pequena
fraccion es vertida a la circulacion general, debido a la
eficiencia de
la extraccion hepatica (los valores plasmaticos de los acidos
biliares
son bajos). Tras la extraccion hepatica, los acidos biliares
vuelven a
circular por los canaliculos y regresan a la via biliar,
completandose
el circuito. Una pequena cantidad de acidos biliares
intestinales no
llega a absorberse por el sistema porta, sino que se excreta
con las heces.
Asi pues, la secrecion activa de sales biliares desde los
hepatocitos hacia
la bilis y desde los enterocitos !leales hacia la vena porta es
el motor
que impulsa la circulacion enterohepatica.
La circulacion enterohepatica es un mecanismo ciertamente
singular
para la reutilizacion de los acidos biliares fisiologicamente
valiosos.
La circulacion de la bilis es el principal mecanismo de
eliminacion
del exceso de colesterol, ya que el colesterol se consume
durante la
produccion de sales biliares y se excreta en las heces,
formando micelas
constituidas por solutos biliares organicos. Las sales biliares
tambien
desempenan un destacado papel en la absorcion de las
grasas ingeridas
en la dieta, las vitaminas liposolubles (es decir, las
vitaminas A, D, E
y K) y los farmacos lipofilos. El paso de agua de los
hepatocitos a la
bilis y la absorcion de agua a traves del intestino delgado
tambien son
regulados por las sales biliares. Por consiguiente, la
circulacion enterohepatica
ocupa una posicion esencial en el desarrollo de numerosas
funciones de solubilizacion, transporte y regulacion.
Metabolismo de la bilirrubina
La bilirrubina es el resultado de la descomposicion del
hemo. La fase
inicial de descomposicion del hemo, que genera el 20% de
la bilirrubina,
procede de las hemoproteinas (enzimas que contienen
hemo) y
ocurre en los primeros 3 dias del marcado con hemo
radiactivo. La fase
tardia de la descomposicion del hemo, que da el 80% de la
bilirrubina,
procede de los eritrocitos senescentes y tiene lugar
aproximadamente
110 dias (corresponde a la vida del eritrocito) despues de
administrar
el hemo radiactivo. Al principio, la hemooxigenasa
descompone el
hemo en biliverdina, de color verde, y luego la biliverdina
reductasa
escinde aquella en bilirrubina, de color naranja.
La bilirrubina circulante se une a la albumina, que protege a
muchos
organos de los efectos potencialmente toxicos de esta
sustancia.
El complejo bilirrubina-albumina entra en la sangre de los
sinusoides
hepaticos, desde donde pasa al espacio de Disse a traves
de las grandes
fenestraciones sinusoidales para disociarse ahi.
Seguidamente, la bilirrubina
libre se interna en el hepatocito, conjugandose con el acido
glucuronico. A continuacion, la bilirrubina conjugada se
secreta, en
un proceso que requiere energia, a la bilis canalicular en
contra de un
gradiente elevado de concentracion. Luego, la bilirrubina se
segregacon la bilis al tubo digestivo. Las bacterias
intestinales desconjugan la
bilirrubina, dentro del tubo digestivo, hacia una serie de
compuestos
llamados urobilingenos. Estos urobilinogenos, a su vez, se
oxidan y
reabsorben a la circulacion enterohepatica para secretarse
de nuevo a la
bilis. Una pequena parte de los urobilinogenos reabsorbidos
se excreta en
la orina. Estos urobilinogenos oxidados son los compuestos
coloreados
que otorgan el color amarillo a la orina y el color pardo a las
heces.
La bilirrubina es conocida, desde hace mucho tiempo, como
una sustancia toxica responsable de la encefalopatia
neonatal y del
dano coclear secundario a la hiperbilirrubinemia grave no
conjugada
(quernictero). La union de la bilirrubina serica a la albumina
protege
a los tejidos de la exposicion a la bilirrubina, pero los
lugares de union
pueden verse desbordados por las cantidades crecientes de
bilirrubina
o bien desplazados por otros preparados, como sucede con
muchos
farmacos. Al parecer, el mecanismo de toxicidad de la
bilirrubina
guarda relacion con algunos de sus efectos. La bilirrubina
libre puede
desacoplar la fosforilacion oxidativa, inhibir la ATPasa,
reducir el
metabolismo de la glucosa e inhibir un amplio espectro de
actividad
de las proteina cinasas.
Los cortocircuitos portosistemicos, como los que se
observan
en la cirrosis e hipertension portal, disminuyen la
depuracion de la
bilirrubina a su primer paso por el higado y determinan un
ligero
aumento de la bilirrubina serica no conjugada. Algunos
trastornos
se siguen de hiperbilirrubinemia no conjugada en el suero,
como
la ya citada hiperbilirrubinemia neonatal, el incremento de
la carga
bilirrubinica (sindromes hemoliticos) y las deficiencias
enzimaticas
hereditarias, como el sindrome de Crigler-Najjar y el
sindrome de
Gilbert. Los trastornos que se manifiestan por una
hiperbilirrubinemia
conjugada en el suero comprenden los sindromes
colestasicos, el sndrome de Dubin-Johnson y el sindrome
de Rotor.
De una manera resumida, una vez que el eritrocito ha alcanzado la
plenitud de su
vida (media de 120 das), y resulta demasiado frgil para seguir en el
aparato
circulatorio, su membrana celular se rompe y la hemoglobina liberada la
fagocitan
los macrfagos tisulares del organismo (el denominado sistema
reticuloendotelial). La hemoglobina se escinde primero en globina
y hemo y el
anillo hemo se abre para dar: 1) hierro libre que la transferrina transporta
en la
sangre, y 2) una cadena recta de cuatro ncleos pirrlicos, que constituye
el
sustrato final a partir del cual se forma la bilirrubina. La primera
sustancia que se
forma es la biliverdina, aunque esta sustancia enseguida se reduce
hacia bilirrubina
libre, tambin conocida por bilirrubina no conjugada, que va
liberndose poco a
poco de los macrfagos hacia el plasma. Esta forma de bilirrubina se une
de
manera inmediata e intensa a la albmina del plasma, que la transporta
por la
sangre y los lquidos intersticiales.
En muy pocas horas, la bilirrubina no conjugada se absorbe por la
membrana
del hepatocito. Al entrar dentro del hepatocito, se desliga de la albmina
plasmtica
y muy pronto se conjuga, en un 80%, con el cido glucurnico para
generar
glucuronato de bilirrubina, en un 10% con el cido sulfrico para
formar sulfato
de bilirrubina y en un 10% final con muchas de otras sustancias. De
esta manera, la
bilirrubina sale de los hepatocitos a travs de un mecanismo de
transporte activo y
se excreta a los canalculos biliares y, desde aqu, hacia el intestino.
Formacin y destino del urobilingeno
Casi la mitad de la bilirrubina conjugada se transforma, una vez dentro
del
intestino y por el efecto bacteriano, en el compuesto urobilingeno,
muy soluble.
Parte del urobilingeno se reabsorbe por la mucosa intestinal hacia la
sangre, pero
la mayor parte vuelve a eliminarse por el hgado hacia el intestino; cerca
de un 5%
se elimina por los riones con la orina. Despus de la exposicin de la
orina al
aire, el urobilingeno se oxida hacia la urobilina; si se trata de las
heces, el
urobilingeno se modifica y oxida para dar la estercobilina. La
figura 71-2
muestra estas reacciones de la bilirrubina y de los otros productos
derivados.
También podría gustarte
- Metabolismo de Las BilirrubinasDocumento5 páginasMetabolismo de Las BilirrubinasSzici RiveraaAún no hay calificaciones
- Excreción BiliarDocumento10 páginasExcreción BiliarFranx SanchezAún no hay calificaciones
- Estabilidad de Mezclas ParenteralesDocumento3 páginasEstabilidad de Mezclas ParenteralesKñaus villAún no hay calificaciones
- Examen Del Contenido DuodenalDocumento8 páginasExamen Del Contenido DuodenalIrene PachecoAún no hay calificaciones
- Diureticos SeminarioDocumento26 páginasDiureticos SeminarioJean SaavedraAún no hay calificaciones
- 1 El HemogramaDocumento66 páginas1 El HemogramaLucas Castiel100% (1)
- Marco Teorico Del FluconazolDocumento1 páginaMarco Teorico Del Fluconazolyassury jannet lluen llontopAún no hay calificaciones
- Resumen Sistema AboDocumento3 páginasResumen Sistema AboAnonymous 5RhHmNmgJAún no hay calificaciones
- Practica #14 Investigación Toxicológica de Barbitúricos y Benzodiacepinas en Orina Por Cromatografía en Capa DelgadaDocumento6 páginasPractica #14 Investigación Toxicológica de Barbitúricos y Benzodiacepinas en Orina Por Cromatografía en Capa DelgadaGangsta music100% (1)
- Acumulación y Excreción de FármacosDocumento15 páginasAcumulación y Excreción de FármacosNicolas BokeAún no hay calificaciones
- P - 2562 - Examen Coprologico PDFDocumento1 páginaP - 2562 - Examen Coprologico PDFAngeles Urbina Silva100% (1)
- Farmacoterapia de Las ItuDocumento17 páginasFarmacoterapia de Las ItuAlina Castillo100% (1)
- Requisitos y clasificación de excipientes farmacéuticosDocumento10 páginasRequisitos y clasificación de excipientes farmacéuticosMilagros Santamaría InoñanAún no hay calificaciones
- PFH Interpretación PDFDocumento11 páginasPFH Interpretación PDFPaulina VrAún no hay calificaciones
- Strectococcus DiapositivaDocumento17 páginasStrectococcus DiapositivaMONICA IBARRA CUELLARAún no hay calificaciones
- Fisiopatologia RenalDocumento15 páginasFisiopatologia RenalKaren PerezAún no hay calificaciones
- Lavado GastricoDocumento3 páginasLavado GastricopaparazzivirtualAún no hay calificaciones
- Aclaramiento de CreatininaDocumento2 páginasAclaramiento de CreatininaCamilaApoloTorres100% (1)
- Tema 52. InmunomoduladoresDocumento6 páginasTema 52. InmunomoduladoresDonpiTopochoAún no hay calificaciones
- INFORME CONTROL de CalidadDocumento41 páginasINFORME CONTROL de CalidadKaren YoselinAún no hay calificaciones
- AINES: Los principales analgésicos antiinflamatorios no esteroideosDocumento71 páginasAINES: Los principales analgésicos antiinflamatorios no esteroideosSteven AlejandroAún no hay calificaciones
- Trabajo de FarmacoDocumento14 páginasTrabajo de FarmacoJonathan MurgaAún no hay calificaciones
- Nutrientes y funcionesDocumento5 páginasNutrientes y funcionesLV HeribertoAún no hay calificaciones
- Clasificación de RAMDocumento7 páginasClasificación de RAMNestorCarvajalAún no hay calificaciones
- Importancia del EGO en el diagnóstico de enfermedades urinariasDocumento9 páginasImportancia del EGO en el diagnóstico de enfermedades urinariassilvia sandra sulca arangoAún no hay calificaciones
- Clase 4 Funcion RenalDocumento49 páginasClase 4 Funcion RenalJaz Ntvg100% (1)
- UWIENER CLASE TEORIA SEMANA 13 Sulfas DiureticosDocumento36 páginasUWIENER CLASE TEORIA SEMANA 13 Sulfas DiureticosSiday SilvaAún no hay calificaciones
- Funcion Renal, ExposiciónDocumento30 páginasFuncion Renal, ExposiciónRebeca Toledano EspinoAún no hay calificaciones
- Eliminacion o Excrecion de Los Farmacos ListaDocumento67 páginasEliminacion o Excrecion de Los Farmacos ListaMimita Funez80% (15)
- Intoxicaciones Por BenzodiacepinasDocumento2 páginasIntoxicaciones Por BenzodiacepinasMarcela CendejasAún no hay calificaciones
- Caso Clinico Diarrea CuestionarioDocumento2 páginasCaso Clinico Diarrea CuestionarioDaniela Muñoz100% (1)
- Bioquímica-Parcial 2: Control de la secreción gástrica y metabolismo de aminoácidosDocumento7 páginasBioquímica-Parcial 2: Control de la secreción gástrica y metabolismo de aminoácidosGabriella NúñezAún no hay calificaciones
- Autoevaluacion Biotransformacion RespuestasDocumento1 páginaAutoevaluacion Biotransformacion RespuestasrolandoAún no hay calificaciones
- Factores Que Afectan La Respuesta FarmacologicaDocumento25 páginasFactores Que Afectan La Respuesta FarmacologicaMilitina Montalvan MondragonAún no hay calificaciones
- Guia Clinica Diagnostico y Tratamiento de La Insuficiencia Hepatica CronicaDocumento44 páginasGuia Clinica Diagnostico y Tratamiento de La Insuficiencia Hepatica CronicaAlam Said Caballero AnguloAún no hay calificaciones
- GUIAS ACORL FaringoamigdalitisDocumento17 páginasGUIAS ACORL FaringoamigdalitisamparoAún no hay calificaciones
- Sistemas de Apoyo CriticoDocumento5 páginasSistemas de Apoyo CriticoVictoria Perez100% (1)
- Entamoeba HistolyticaDocumento9 páginasEntamoeba HistolyticaOrlando CruzAún no hay calificaciones
- BilirrubinaDocumento29 páginasBilirrubinaAndres VillanuevaAún no hay calificaciones
- Biodisponibilidad en Distintas Vias de AdministracionDocumento3 páginasBiodisponibilidad en Distintas Vias de AdministracionMaria Camila Lozano RebolledoAún no hay calificaciones
- Ruta eliminación sulfacetamida rataDocumento1 páginaRuta eliminación sulfacetamida rataJuan Volta BellamyAún no hay calificaciones
- Excrecion RenalDocumento4 páginasExcrecion RenalKeiko VelezmoroAún no hay calificaciones
- TransaminasasDocumento32 páginasTransaminasaseveling911Aún no hay calificaciones
- Interpretacion ExamenesDocumento15 páginasInterpretacion ExamenesMariluz Almendra Maldonado MonroyAún no hay calificaciones
- Glucocorticoides en El Asma BronquialDocumento29 páginasGlucocorticoides en El Asma BronquialDiana Isabel Sifuentes LapaAún no hay calificaciones
- Capítulo 9 - Eliminación de FármacosDocumento9 páginasCapítulo 9 - Eliminación de FármacosJorgeAún no hay calificaciones
- Hemograma Completo VCM CHCM HCM y Hematocrito 1610 Nye5hkDocumento3 páginasHemograma Completo VCM CHCM HCM y Hematocrito 1610 Nye5hkWilliam Apaza Mamani50% (2)
- Farmaco 1 BiotransformacionDocumento135 páginasFarmaco 1 BiotransformacionSamyr Domingos50% (2)
- Excreción renal fármacos procesosDocumento1 páginaExcreción renal fármacos procesosKarla EstrellaAún no hay calificaciones
- Metabolismo y Excreción de Farmacos (Informe)Documento9 páginasMetabolismo y Excreción de Farmacos (Informe)FalconHC100% (2)
- Fosforo ELECTROLITODocumento6 páginasFosforo ELECTROLITOChristian Arias VeraAún no hay calificaciones
- Informe de Liquido AsciticoDocumento6 páginasInforme de Liquido AsciticoRosa Merino FernandezAún no hay calificaciones
- Actividad 01 - S2 - Farmacocinética - FarmacodinámicaDocumento18 páginasActividad 01 - S2 - Farmacocinética - FarmacodinámicaOlgaMuñozChamayaAún no hay calificaciones
- 7 - Perfil Hepático.....Documento16 páginas7 - Perfil Hepático.....Sergio Diaz CarrascoAún no hay calificaciones
- Mecanismos de acción y tipos de fármacos para tratar la diabetesDocumento34 páginasMecanismos de acción y tipos de fármacos para tratar la diabetesddlcrzAún no hay calificaciones
- BIOEQUIVALENCIA. PRACTICA 3 Final A PDFDocumento14 páginasBIOEQUIVALENCIA. PRACTICA 3 Final A PDFRobocopAún no hay calificaciones
- Eliminacion de FarmacosDocumento18 páginasEliminacion de FarmacosTata EnriquezAún no hay calificaciones
- Fisiopatología Digestiva BilirrubinaDocumento5 páginasFisiopatología Digestiva Bilirrubinajimmy_herpAún no hay calificaciones
- BILIRRUBINADocumento4 páginasBILIRRUBINASandra DiazAún no hay calificaciones
- D. Vena FemoralDocumento1 páginaD. Vena FemoralGerson Diaz CuadraAún no hay calificaciones
- Sales de Rehidratación Oral: Osmolaridad Reducida y Diarrea AgudaDocumento5 páginasSales de Rehidratación Oral: Osmolaridad Reducida y Diarrea AgudaMajito ManzanoAún no hay calificaciones
- Importancia Laboral de Los Exámenes Biológicos BásicosDocumento5 páginasImportancia Laboral de Los Exámenes Biológicos BásicosGerson Diaz CuadraAún no hay calificaciones
- D. Vena FemoralDocumento1 páginaD. Vena FemoralGerson Diaz CuadraAún no hay calificaciones
- Importancia Laboral de Los Exámenes Biológicos BásicosDocumento5 páginasImportancia Laboral de Los Exámenes Biológicos BásicosGerson Diaz CuadraAún no hay calificaciones
- Ejercicio 2Documento8 páginasEjercicio 2Gerson Diaz CuadraAún no hay calificaciones
- Ejercicios de PrevalenciaDocumento2 páginasEjercicios de PrevalenciaGerson Diaz CuadraAún no hay calificaciones
- La Información Del PreDocumento6 páginasLa Información Del PreGerson Diaz CuadraAún no hay calificaciones
- Enterobacterias 2013Documento42 páginasEnterobacterias 2013Gerson Diaz CuadraAún no hay calificaciones
- Guia Metodologia Int Enf - Docx INT ENFDocumento24 páginasGuia Metodologia Int Enf - Docx INT ENFGerson Diaz CuadraAún no hay calificaciones
- Ejercicio 2Documento8 páginasEjercicio 2Gerson Diaz CuadraAún no hay calificaciones
- Presentación 1Documento9 páginasPresentación 1Gerson Diaz CuadraAún no hay calificaciones
- Farmaco HKHJGDocumento2 páginasFarmaco HKHJGGerson Diaz CuadraAún no hay calificaciones
- Problema 2Documento7 páginasProblema 2Gerson Diaz Cuadra100% (1)
- Guia Metodologia Int Enf - Docx INT ENFDocumento24 páginasGuia Metodologia Int Enf - Docx INT ENFGerson Diaz CuadraAún no hay calificaciones
- 1Documento2 páginas1Gerson Diaz CuadraAún no hay calificaciones
- Anciana de 80 AñosDocumento4 páginasAnciana de 80 AñosGerson Diaz CuadraAún no hay calificaciones
- Anemia FalciformeDocumento10 páginasAnemia FalciformeGerson Diaz CuadraAún no hay calificaciones
- 2Documento3 páginas2Gerson Diaz CuadraAún no hay calificaciones
- Violencia y GeneroDocumento11 páginasViolencia y GeneroGerson Diaz CuadraAún no hay calificaciones
- Ciclo de AlaninaDocumento1 páginaCiclo de AlaninaGerson Diaz CuadraAún no hay calificaciones
- Tarea Imagenes Inmune Arreglada PDFDocumento4 páginasTarea Imagenes Inmune Arreglada PDFBioqui MicaAún no hay calificaciones
- Aspectos Importantes de La Lactancia MaternaDocumento2 páginasAspectos Importantes de La Lactancia MaternaAdiel EmanuelAún no hay calificaciones
- Informe Mensual Mip VacioDocumento2 páginasInforme Mensual Mip VacioVan QuiqueAún no hay calificaciones
- Clase 12Documento47 páginasClase 12OCTAVIOAún no hay calificaciones
- Tratamiento Antiepiléptico en Grupos EspecialesDocumento10 páginasTratamiento Antiepiléptico en Grupos EspecialesESTEFANIA SAún no hay calificaciones
- TRC-HSE-F-040 Formato de Reporte de Incidentes y AccidentesDocumento12 páginasTRC-HSE-F-040 Formato de Reporte de Incidentes y AccidenteslauraAún no hay calificaciones
- CATEGORIZACIÓN DEL Puesto de Salud HuacrapuquioDocumento4 páginasCATEGORIZACIÓN DEL Puesto de Salud HuacrapuquioKevinEduardoAtaucusiMayorAún no hay calificaciones
- Antitusígenos Expectorantes y MucoliticosDocumento47 páginasAntitusígenos Expectorantes y MucoliticosDavid Esteves Echanique100% (7)
- Diferencia Entre La Histeria, La Obsesión y La Fobia (David Nasio)Documento4 páginasDiferencia Entre La Histeria, La Obsesión y La Fobia (David Nasio)psifilAún no hay calificaciones
- Ats de CasetaDocumento5 páginasAts de CasetaMARIA PATINOAún no hay calificaciones
- Parto Sin Dolor - Mapa ConceptualDocumento2 páginasParto Sin Dolor - Mapa ConceptualAstridmarisol100% (3)
- Universidad Nacional Experimental Francisco de Miranda Aprendizaje Dialógico Interactivo Programa Municipalizado Carirubana Ciencias de la Salud – Medicina Medicina InternaDocumento8 páginasUniversidad Nacional Experimental Francisco de Miranda Aprendizaje Dialógico Interactivo Programa Municipalizado Carirubana Ciencias de la Salud – Medicina Medicina InternaSharon Vanessa Guerrero SalazarAún no hay calificaciones
- Programa de Control de Plagas y VectoresDocumento9 páginasPrograma de Control de Plagas y VectoresValentina Amezquita Londoño100% (3)
- Caso Clinico GatoDocumento7 páginasCaso Clinico GatoJuliana DíazAún no hay calificaciones
- Instrumentos DentalesDocumento70 páginasInstrumentos DentalesJudithRocioCondoriHuyhuaAún no hay calificaciones
- Encuesta Del ProyectoDocumento4 páginasEncuesta Del ProyectoAndrea ContanzaAún no hay calificaciones
- Dialnet EnvejecimientoSaludYDependencia 6366 PDFDocumento214 páginasDialnet EnvejecimientoSaludYDependencia 6366 PDFGeral StephanyAún no hay calificaciones
- Qué Hacer en Caso de CortadurasDocumento3 páginasQué Hacer en Caso de CortadurasfacilithoAún no hay calificaciones
- Programa Curso Primeros AuxiliosDocumento6 páginasPrograma Curso Primeros AuxiliosFernando Cespedes ViorelAún no hay calificaciones
- La Idilia de Un Cuerpo Emaciado (Brief)Documento25 páginasLa Idilia de Un Cuerpo Emaciado (Brief)Bra BruAún no hay calificaciones
- Conclusion EsDocumento2 páginasConclusion EsDarío Luis GómezAún no hay calificaciones
- Incidentes industriales y acciones regulatoriasDocumento1 páginaIncidentes industriales y acciones regulatoriasSebas Santos Mad100% (2)
- EVMACDocumento4 páginasEVMACepp86Aún no hay calificaciones
- Manual EcgfDocumento42 páginasManual EcgfLucho GuerreroAún no hay calificaciones
- ECNDocumento19 páginasECNEladio Jose Correa SilvaAún no hay calificaciones
- Factura de medicamentos y dispositivos médicosDocumento2 páginasFactura de medicamentos y dispositivos médicosEyleen Palacio RuizAún no hay calificaciones
- Caso Clinico Andres SolanoDocumento11 páginasCaso Clinico Andres Solanodanissyfar2678Aún no hay calificaciones
- Orc I Pren AlinaDocumento3 páginasOrc I Pren AlinaGodoy GoAún no hay calificaciones
- Agentes quelantes naturales eliminan metales pesadosDocumento5 páginasAgentes quelantes naturales eliminan metales pesadoschurronevadoAún no hay calificaciones
- TDAH-Diagnóstico DiferencialDocumento7 páginasTDAH-Diagnóstico DiferencialJuan Larbán VeraAún no hay calificaciones