0% encontró este documento útil (0 votos)
85 vistas23 páginasUlceras Por Presion
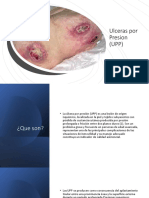
Las úlceras por presión (UPP) son lesiones cutáneas graves causadas por presión prolongada, especialmente en personas mayores, y su prevención es crucial ya que el 95% son evitables. La valoración del riesgo y la implementación de cuidados adecuados, como cambios posturales y el uso de superficies de apoyo, son esenciales para su manejo. Un buen estado nutricional también es fundamental para la curación y prevención de infecciones en pacientes con UPP.
Cargado por
rosario.defatimayarlequeDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
85 vistas23 páginasUlceras Por Presion
Las úlceras por presión (UPP) son lesiones cutáneas graves causadas por presión prolongada, especialmente en personas mayores, y su prevención es crucial ya que el 95% son evitables. La valoración del riesgo y la implementación de cuidados adecuados, como cambios posturales y el uso de superficies de apoyo, son esenciales para su manejo. Un buen estado nutricional también es fundamental para la curación y prevención de infecciones en pacientes con UPP.
Cargado por
rosario.defatimayarlequeDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd