Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Femenino - Histología
Cargado por
Rodrigo Cañete0 calificaciones0% encontró este documento útil (0 votos)
7 vistas55 páginasEste documento describe la anatomía y función del sistema reproductor femenino. Describe los órganos internos como ovarios, trompas de Falopio, útero y vagina, así como los órganos externos. Explica el desarrollo folicular en el ovario y el ciclo menstrual. También describe la estructura, función y cambios del útero y las trompas de Falopio a lo largo del ciclo reproductivo.
Descripción original:
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEste documento describe la anatomía y función del sistema reproductor femenino. Describe los órganos internos como ovarios, trompas de Falopio, útero y vagina, así como los órganos externos. Explica el desarrollo folicular en el ovario y el ciclo menstrual. También describe la estructura, función y cambios del útero y las trompas de Falopio a lo largo del ciclo reproductivo.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
7 vistas55 páginasFemenino - Histología
Cargado por
Rodrigo CañeteEste documento describe la anatomía y función del sistema reproductor femenino. Describe los órganos internos como ovarios, trompas de Falopio, útero y vagina, así como los órganos externos. Explica el desarrollo folicular en el ovario y el ciclo menstrual. También describe la estructura, función y cambios del útero y las trompas de Falopio a lo largo del ciclo reproductivo.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 55
SISTEMA REPRODUCTOR
FEMENINO
HISTOLOGÍA II
DR. RODRIGO CAÑETE
GENERALIDADES
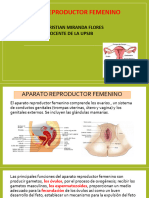
El sistema genital femenino está compuesto por:
• Los órganos genitales internos son los ovarios, las tubas uterinas, el
útero y la vagina.
• Los órganos genitales externos incluyen el monte del pubis, los labios
mayores y menores, el clítoris, el vestíbulo y el orificio de la vagina, el
himen y el orificio uretral externo.
Los órganos genitales femeninos sufren cambios cíclicos regulares desde la
pubertad hasta la menopausia.
El inicio del ciclo menstrual, denominado menarca, ocurre entre los 9 y los
14 años de edad (la edad promedio de la menarca es 12,7 años)
Entre los 45 y los 55 años (la edad promedio es 51,4 años), el ciclo menstrual
se torna infrecuente y cesa. Este cambio en la función reproductora se
conoce como Menopausia o climaterio
OVARI
O
FUNCIONES
Los ovarios poseen dos funciones interrelacionadas:
La gametogénesis (producción de gametos): En la
mujer, la producción de gametos se denomina ovogénesis.
Los gametos en desarrollo se conocen como oocitos; los
gametos maduros se denominan óvulos.
• La esteroidogénesis (producción de esteroides). Los
ovarios secretan dos grupos principales de hormonas
esteroides, los estrógenos y los progestágenos.
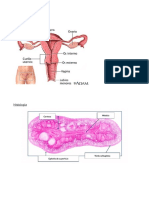
ESTRUCTURA OVÁRICA
Un corte a través del ovario permite ver dos regiones:
• La médula que está ubicada en la porción central del ovario y
contiene tejido conectivo laxo, una masa de vasos sanguíneos
tortuosos bastante grandes, vasos linfáticos y nervios
• La corteza que se encuentra en la porción periférica del ovario y
rodea la médula. La corteza contiene los folículos ováricos incluidos
en un tejido conjuntivo muy celular. En la estroma que rodea los
folículos hay fibras de músculo liso dispersas. El límite entre la
médula y la corteza no está definido.
La superficie del ovario está cubierta por una capa de epitelio cubico
simple y, en algunas partes, células casi planas. Esta capa celular, es
conocida como epitelio germinativo.
En la estroma de la Corteza están distribuidos los folículos ováricos de diversos
tamaños, cada uno con un solo oocito.
El tamaño del folículo indica el estado de desarrollo del ovocito.
Las etapas iniciales de la ovogénesis ocurren durante la vida fetal, Los oocitos
presentes en el nacimiento permanecen detenidos en la primera división meiótica de
su desarrollo
Durante la pubertad, pequeños grupos de folículos sufren un crecimiento y
maduración cíclicos.
La primera ovulación, generalmente no ocurre hasta después de pasado un año de la
menarca o incluso más tiempo.
Normalmente, sólo un ovocito alcanza la madurez total y es liberado desde el ovario
durante cada ciclo menstrual.
Durante la vida fértil, una mujer produce sólo alrededor de 400 óvulos maduros
DESARROLLO FOLICULAR
Desde el punto de vista histológico, pueden identificarse
tres tipos básicos de folículos ováricos según su estado de
desarrollo:
• folículos primordiales;
• folículos en crecimiento, que a su vez se subclasifican
en folículos primarios y secundarios (o antrales) y
• folículos maduros o folículos de de Graaf.
FOLÍCULO PRIMORDIAL
• Aparecen en el ovario durante el tercer mes de desarrollo
fetal.
• En el ovario maduro, se encuentran en la estroma de la
corteza justo debajo de la túnica albugínea.
• Una capa simple de células foliculares planas rodea el
ovocito. La superficie externa de las células foliculares está
limitada por una lámina basal.
• El ovocito en el folículo mide alrededor de 30 μm de
diámetro y posee un núcleo excéntrico voluminoso y un
nucléolo grande o más de uno.
• El citoplasma del oocito, contiene un cuerpo de Balbiani
que consiste en una acumulación de vesículas y membranas
del aparato de Golgi
FOLICULO PRIMARIO
UNILAMINAR
• Es la primera etapa en el desarrollo del folículo
en crecimiento.
• El ovocito aumenta de tamaño y las células
foliculares aplanadas circundantes proliferan y se
tornan cúbicas.
• A medida que el ovocito crece, secreta
proteínas específicas que se ensamblan en una
cubierta extracelular denominada zona pelúcida.
• La zona pelúcida puede verse con claridad
como una capa homogénea y refráctil que se tiñe
con intensidad con colorantes acidófilos y se
torna visible cuando el oocito alcanza un
diámetro de 50 a 80 µm.
FOLÍCULO PRIMARIO
MULTILAMINAR
Las células foliculares sufren estratificación para formar la
capa granulosa del folículo primario.
Las células foliculares ahora se identifican como células de
la granulosa.
La lámina basal mantiene su posición
A medida que las células de la granulosa proliferan, las
células de la estroma perifolicular forman una vaina de
células de tejido conjuntivo, conocida como teca folicular.
La teca se diferencia posteriormente en 2 capas
1. Teca Interna: contiene células cúbicas con receptores de
LH.
2. Teca externa: Contiene células musculares lisas y fibras
de colágeno
• La maduración del ovocito ocurre en el folículo primario.
FOLICULO SECUNDARIO
• El folículo primario sigue aumentando de tamaño por
proliferación de células de la granulosa mediante estímulos de
la FSH, Factores de crecimiento y Iones Calcio.
• Cuando la capa de la granulosa alcanza un espesor de 6 a 12
estratos celulares, entre las células de la granulosa aparecen
cavidades con contenido liquido llamado liquido folicular, estas
cavidades comienzan a confluir y forman finalmente una
cavidad única llamada antro. Este folículo ahora se designan
folículo secundario o folículo antral.
• Conforme el folículo secundario incrementa su tamaño, el
antro también se agranda y separan a las células en 2 regiones:
1. Las células de la Granulosa
2. Las células del cúmulo oóforo que rodean en forma
inmediata el ovocito y permanece con él en la ovulación,
forman la corona radiante
FOLÍCULO MADURO DE
GRAAF
• Tiene un diámetro de 10 mm o más, se extiende por
todo el espesor de la corteza ovárica
• A medida que se acerca a su tamaño máximo la
actividad mitótica disminuye.
• El estrato granuloso parece tornarse más fino a medida
que el antro incrementa su tamaño, el ovocito y las
células del cúmulo se separan en forma gradual del
resto de las células de la granulosa en preparación para
la ovulación.
• Las capas de la teca se tornan más prominentes.
CUERPO LÚTEO
• Después de la ovulación el folículo colapsado
se reorganiza en el cuerpo lúteo.
• En principio, la hemorragia de los capilares en
la teca interna hacia la luz folicular lleva a la
formación del cuerpo hemorrágico con un
coágulo central. El tejido conjuntivo desde la
estroma invade entonces la antigua cavidad
folicular. Las células de la capa granulosa y de la
teca interna se diferencian en células lúteas
granulosas (que sintetizan estrógenos,
progesterona) y células luteínicas de la teca (que
secretan andrógenos y progesterona) en el
proceso denominado luteinización.
CUERPO LÚTEO
• Si la fecundación y la implantación no ocurren, el
cuerpo lúteo permanece activo sólo durante 14 días; en
este caso, se llama cuerpo lúteo de la menstruación. En
ausencia de gonadotrofina coriónica humana (hCG) y
otras luteotrofinas, el ritmo de secreción de
progestágenos y estrógenos declina y el cuerpo lúteo
comienza a degenerarse alrededor de 10 a 12 días
después de la ovulación.
• El cuerpo lúteo se degenera y sufre una lenta
involución después del embarazo o la menstruación.
Las células se llenan de lípidos, reducen su tamaño y
sufren autólisis. Se forma una cicatriz blanquecina, el
cuerpo albicans, que desaparece después de varios
meses
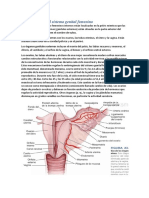
TROMPAS UTERINAS
TROMPAS UTERINAS
• Transportan el óvulo desde el ovario hasta el útero y proveen el
medio ambiente necesario para la fecundación y el desarrollo
inicial del cigoto hasta su etapa de mórula.
• Cada trompa uterina mide aproximadamente entre 10 y 12 cm de
longitud y puede dividirse en cuatro segmentos macroscópicos:
1. El infundíbulo es el segmento de la trompa en forma de
embudo contiguo al ovario. En el extremo distal, se abre hacia
la cavidad peritoneal. Extensiones de flecos, o fimbrias, se
extienden desde la boca del infundíbulo hacia el ovario.
2. La ampolla es el segmento más largo de la trompa y es el sitio
donde ocurre la fecundación
3. El istmo es el segmento medio, estrecho, contiguo al útero.
4. La porción uterina o intramural, que mide alrededor de 1 cm de
longitud, se ubica dentro de la pared uterina
TROMPAS UTERINAS
• La pared de la trompa uterina está compuesta por tres capas:
1. Serosa: o peritoneo es la capa más externa de la trompa
uterina y está compuesta por el mesotelio y una capa delgada
de tejido conjuntivo.
2. Muscular: está organizada en una capa circular interna y
longitudinal externa, el límite entre estas capas suele ser poco
nítido.
3. Mucosa: que es el revestimiento interno de la trompa uterina,
exhibe pliegues longitudinales bastante delgados, que se
proyectan hacia la luz de la trompa uterina. Los pliegues son
más abundantes y complejos en la ampolla y más pequeños
en el istmo. Está tapizado por un epitelio cilindrico simples
formada por 2 tipos de células, las células ciliadas y las
células no ciliadas (produce sustancias nutritivas para el
óvulo)
ÚTERO
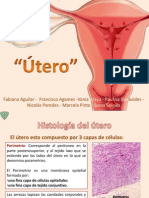
ÚTERO - GENERALIDADES
• Órgano hueco, con forma de pera, localizado en la pelvis entre la
vejiga y el recto. En una mujer nulípara, pesa entre 30 g y 40 g.
• Anatómicamente se divide en 2 regiones: cuerpo y cuello.
• Histológicamente la pared uterina está compuesta de 3 capas:
1. Endometrio: capa mucosa del útero
2. Miometrio: Capa muscular gruesa
3. Perimetrio: capa serosa externa (peritoneo visceral) compuesta de
mesotelio y una capa de tejido conjuntivo laxo, cubre toda la
superficie posterior del útero pero solo una parte de la superficie
anterior. El resto de la superficie anterior está tapizado por tejido
conjuntivo que forma una adventicia.
• Tanto el endometrio como el miometrio sufren cambios cíclicos
mensules.
MIOMETRIO
• Es la capa más gruesa de la pared uterina. Está compuesto
por tres capas de músculo liso: externa, interna y media
• La capa media contiene abundantes vasos sanguíneos
grandes (plexos venosos) y vasos linfáticos y se denomina
estrato vascular. Es la capa más gruesa.
• En los cortes histológicos los haces musculares parecen
dispuestos al azar.
• En un útero no gestante, las células musculares lisas mide
unos 50 µm de longitud. Durante el embarazo, el útero sufre
un enorme aumento de tamaño. El crecimiento es causado en
primer lugar por la hipertrofia de las células musculares
existentes, que pueden alcanzar una longitud de más de 500
µm y en segundo lugar por el desarrollo de fibras nuevas a
través de la división de células musculares existentes
ENDOMETRIO
Durante la vida fértil está compuesto por 2 capas
1. Capa Funcional: Es la porción más gruesa y se
desprende con cada menstruación. Durante las fases del
ciclo menstrual su espesor varía de entre 1 y 6 mm, está
revestido por un epitelio cilíndrico simple con una
mezcla de células secretoras y ciliadas. Contiene las
glándulas endometriales que son glándulas de tipo
tubulares simples a veces ramificadas.
2. Capa basal: Se mantiene intacto durante la
menstruación y es el origen de la regeneración de la
capa funcional
La vasculatura del endometrio también prolifera y se
degenera con cada ciclo menstrual.
CAMBIOS CÍCLICOS DURANTE EL
CICLO MENSTRUAL
Es conveniente describir el ciclo en tres fases sucesivas:
• La fase proliferativa ocurre al mismo tiempo que la
maduración folicular y es afectada por la secreción de los
estrógenos ováricos.
• La fase secretora coincide con la actividad funcional
del cuerpo lúteo y es afectada principalmente por la
secreción de progesterona.
• La fase menstrual comienza cuando la producción
hormonal del ovario declina con la degeneración del
cuerpo lúteo
FASE PROLIFERATIVA
• Al final de la fase menstrual, el endometrio está compuesto por una banda
delgada de tejido conjuntivo, de más o menos 1mm de espesor, que contiene
las porciones basales de las glándulas uterinas y los segmentos proximales
de las arterias en espiral. Esta capa es el estrato basal.
• La fase proliferativa se inicia por acción de los estrógenos:
• Las células epiteliales en la porción basal de las glándulas reconstituyen
las glándulas y migran para cubrir la superficie endometrial denudada.
• Las células de la estroma proliferan y secretan colágeno y sustancia
fundamental.
• Las arterias en espiral se alargan a medida que se restablece el endometrio.
• La fase proliferativa continúa hasta un día después de la ovulación, que
ocurre alrededor del día 14 en un ciclo de 28 días. En el final de esta fase, el
endometrio ha alcanzado un espesor de unos 3 mm.
FASE SECRETORA
Uno o dos días después de la ovulación y
por efecto de la progesterona, ocurren
cambios notorios en el estrato funcional.
El endometrio se torna edematoso y
finalmente puede alcanzar un espesor de
entre 5 mm y 6 mm. Las glándulas crecen y
adquieren un aspecto en tirabuzón y su luz
se distiende a medida que se llena de
productos de secreción.
El crecimiento observado en esta etapa es
producto de la hipertrofia de las células
epiteliales, el aumento de la vascularización
y el edema del endometrio.
FASE MENSTRUAL
• La fase menstrual es causada por la disminución de la secreción
ovárica de progesterona y estrógenos. El cuerpo lúteo produce
hormonas en forma activa durante unos 10 días si no se produce la
fecundación. Al disminuir con rapidez las concentraciones
hormonales ocurren cambios en la irrigación del estrato funcional
del endometrio. Al principio, las contracciones periódicas de las
paredes de las arterias en espiral, que duran varias horas, causan la
isquemia del estrato funcional. Las glándulas detienen su
secreción y el endometrio reduce su espesor conforme la estroma
se torna menos edematosa.
• Cunado la sangre arterial se ocluye, la sangre circula hacia la
capa basal pero ya no en la funcional. El flujo menstrual está
formado por sangre, líquido uterino y células epiteliales.
• La hemorragia durante la fase menstrual es en promedio de 35 a
50 ml.
CUELLO UTERINO
• La mucosa cervical mide alrededor de 2 mm a 3 mm de espesor y
difiere mucho del resto del endometrio uterino porque contiene
glándulas ramificadas grandes y carece de arterias en espiral. Sufre
pocos cambios durante el ciclo mesntrual y no se desprende con la
menstruación.
• Durante cada ciclo menstrual las glándulas cervicales sufren
cambios, la cantidad y propiedades del moco varían en las diferentes
fases del ciclo. En la mitad del ciclo la cantidad del moco secretado
aumenta una 10 veces. Este moco es menos viscoso y mas favorable
para la migración del espermatozoide.
• La porción interna del cuello uterino (endocérvix) está tapizado
por un epitelio cilíndrico simple, en la parte del cuello uterino que se
proyecta dentro de la vagina hay una zona de transformación en
donde el epitelio pasa a ser plano estratificado, esta zona de
transformación se encuentra por fuera del orificio externo en las
mujeres fértiles y en la pubertad y menopausia se encuentran en el
consucto del cuello del útero
VAGINA
VAGINA
La vagina es un tubo fibromuscular que comunica los
órganos genitales internos con el medio externo. Está
compuesta por 3 capas.
1. Mucosa interna
2. Muscular intermedia
3. Adventicia externa
VAGINA: CAPA MUCOSA
• Posee pliegues o rugosidades transversales abundantes y está
revestida por epitelio estratificado plano no queratinizado.
• Su superficie está lubricada por el moco producido por las glándulas
cervicales. Las glándulas vestibulares mayores y menores, ubicadas
en la pared del vestíbulo vaginal, producen más moco para lubricar
este órgano. En la pared de la vagina misma no hay glándulas.
• El epitelio de la vagina sufre cambios cíclicos durante el ciclo
menstrual.
• Las células se descaman en forma continua, pero cerca de la fase
menstrual o durante la misma, la capa superficial del epitelio vaginal
puede desprenderse entera.
• Justo debajo del epitelio hay una gran cantidad de fibras elásticas.
• La vagina tiene pocas terminaciones nerviosas. Son mas abundantes
en el tercio inferior pero están asociados al dolor y la distensión
VAGINA: CAPA MUSCULAR
Está organizada en dos estratos de
músculo liso entremezclados (uno
circular interno y otro longitudinal
externo), que a veces no son fáciles de
discernir. El estrato externo se continúa
con la capa correspondiente en el útero
y es mucho más grueso que el estrato
interno. A la altura del introito vaginal,
hay fibras musculares estriadas.
VAGINA: ADVENTICIA
Está organizada en un estrato interno de tejido conjuntivo denso
contiguo a la capa muscular y un estrato externo de tejido
conjuntivo laxo que se confunde con la adventicia de las
estructuras vecinas. El estrato interno contiene muchas fibras
elásticas que contribuyen a la elasticidad y a la resistencia de la
pared vaginal. El estrato externo contiene una gran cantidad de
vasos sanguíneos y linfáticos, así como nervios.
GENITALES EXTERNOS
• Monte del pubis, que es una prominencia redondeada sobre
la sínfisis del pubis, formada por tejido adiposo subcutáneo.
• Labios mayores, que son dos pliegues cutáneos
longitudinales grandes, homólogos de la piel del escroto, que
se extienden desde el monte del pubis. Contienen una capa
delgada de músculo liso y gran cantidad de tejido adiposo, la
superficie externa está cubierta de bello pubiano y la interna es
lisa y carece de pelo. Presenta glándulas sebáceas y
sudoríparas.
• Labios menores, que son pliegues cutáneos pares, sin vello,
que limitan el vestíbulo vaginal. En las células profundas del
epitelio hay una gran cantidad del pigmento melanina. Carece
de tejido adiposo pero contiene muchos vasos sanguíneos y
fibras elásticas delgadas. Hay glándulas sebáceas grandes.
GENITALES EXTERNOS
• Clítoris, que es una estructura eréctil homóloga del
pene. Está compuesto por dos cuerpos cavernosos;
el glande del clítoris es un diminuto tubérculo
redondeado de tejido eréctil. Una capa de piel muy
delgada, forma el prepucio y contiene terminaciones
nerviosas sensitivas abundantes.
• Vestíbulo. El vestíbulo está revestido por epitelio
estratificado plano. En las cercanías del clítoris y
alrededor del orificio externo de la uretra hay una
gran cantidad de glándulas mucosas pequeñas, las
glándulas vestibulares menores (glándulas de
Skene). Las glándulas vestibulares mayores
(glándulas de Bartholin), secretan moco lubricante
GENITALES EXTERNOS
En los genitales externos hay una gran cantidad de terminaciones
nerviosas sensitivas:
• Los corpúsculos de Meissner son abundantes, en particular en la
piel del monte del pubis y de los labios mayores.
• Los corpúsculos de Pacini están distribuidos en las capas más
profundas del tejido conjuntivo y se encuentran en los labios mayores
y en asociación con el tejido eréctil.
Los impulsos sensitivos provenientes de estas terminaciones
nerviosas desempeñan un papel importante en la respuesta fisiológica
durante la excitación sexual.
• Las terminaciones nerviosas libres distribuidas equitativamente
por los genitales externos
GLÁNDULA
MAMARIA
GLÁNDULA MAMARIA
Son órganos estructuralmente dinámicos, que varían según la
edad, el ciclo menstrual y el estado reproductivo de la mujer.
Durante la vida intrauterina, hay crecimiento y desarrollo de
tejido mamario en ambos sexos. Entre la región axilar y la
región inguinal aparecen múltiples glándulas a lo largo de
engrosamientos epidérmicos bilaterales denominados crestas
mamarias (líneas lácteas).
En las mujeres, las glándulas mamarias se desarrollan por la
acción de los estrógenos y la progesterona, en los varones es
inhibido por la testosterona.
Aumentan de tamaño por proliferación de tejido adiposo.
GLÁNDULA MAMARIA
Las glándulas mamarias permanecen en estado inactivo hasta
el embarazo, durante el cual adquieren su maduración
morfológica y funcional completa. Esto ocurre en respuesta a
los estrógenos y la progesterona secretados inicialmente por el
cuerpo lúteo y más tarde por la placenta y la prolactina de la
hipófisis
Al final del embarazo, en las células epiteliales se encuentran
vesículas de secreción, pero la producción de leche es inhibida
por las concentraciones elevadas de progesterona.
El inicio real de la secreción láctea se produce inmediatamente
después del nacimiento y es inducido por la prolactina (PRL)
secretada por la adenohipófisis. La eyección de leche de la
mama es estimulada por la oxitocina liberada desde la
neurohipófisis.
GLÁNDULA MAMARIA
• Las glándulas mamarias son glándulas sudoríparas apocrinas
tubuloalveolares modificadas.
• La mama adulta inactiva está compuesta por 15 a 20 lóbulos irregulares
que se hallan separados por bandas de tejido conjuntivo fibroso.
• Cada glándula termina en un conducto galactóforo que desemboca en el
pezón a través de un orificio estrecho. Cada conducto presenta una porción
dilatada que recibe el nombre de seno galactóforo. Cerca de sus orificios,
los conductos galactóforos están revestidos por epitelio estratificado plano
queratinizado. El revestimiento epitelial del conducto muestra una
transición gradual de estratificado plano a dos capas de células cubicas a la
altura de los senos galactóforos y finalmente a una sola capa de células
cilíndricas o cúbicas en todo el resto del sistema de conductos.
• La epidermis del pezón y de la aréola del adulto está muy pigmentada.
• La aréola contiene glándulas sebáceas, glándulas sudoríparas y glándulas
mamarias modificadas (glándulas de Montgomery) que producen
pequeñas elevaciones en la aréola. El pezón tiene muchas terminaciones
nerviosas sensitivas
GLÁNDULA MAMARIA
Las células epiteliales y mioepiteliales de las glándulas
mamarias son las células más importantes que se asocian con
los conductos y los lobulillos mamarios. Las células
epiteliales glandulares revisten el sistema de conductos,
mientras que las células mioepiteliales están situadas en la
profundidad del epitelio entre las células epiteliales y la
lámina basal, la contracción de las mismas estimula la
eyección de la leche.
En la glándula inactiva, el componente glandular es escaso y
consiste sobre todo en elementos del conducto.
Durante el ciclo menstrual, la mama inactiva sufre
modificaciones cíclicas leves.
GLÁNDULA MAMARIA Y
EMBARAZO
El primer trimestre se caracteriza por el alargamiento y la ramificación de los
conductillos terminales. Las células epiteliales de revestimiento y las células
mioepiteliales proliferan.
El segundo trimestre se caracteriza por la diferenciación de los alvéolos a partir de
los extremos de crecimiento de los conductillos terminales. Las células varían su
forma desde aplanadas hasta cilíndricas bajas. A medida que la mama se desarrolla,
los plasmocitos, los linfocitos y los eosinófilos infiltran la estroma de tejido
conjuntivo intralobulillar.
En el tercer trimestre comienza la maduración de los alvéolos. Las células epiteliales
glandulares se tornan cúbicas y los núcleos se ubican en la superficie celular basal
La secreción liberada en los primeros días después
del parto se conoce como calostro. Esta preleche es
una secreción amarillenta alcalina que tiene más
proteínas, vitamina A, sodio y cloruro y menos
lípidos, hidratos de carbono y potasio que la leche
definitiva. Contiene una cantidad considerable de
anticuerpos (sobre todo IgA secretora) que proveen
cierto grado de inmunidad pasiva al neonato.
INVOLUCIÓN DE LA
GLÁNDULA MAMARIA
Después de la menopausia, las glándulas mamarias
se atrofian o su estroma especializada involuciona.
Al faltar la estimulación hormonal ovárica, las
células secretoras de las unidades lobulares del
conducto terminal se degeneran y desaparecen, El
tejido conjuntivo también sufre alteraciones
degenerativas, señaladas por una reducción en la
cantidad de fibroblastos y fibras colágenas y una
desaparición de fibras elásticas.
¿PREGUNTAS?
También podría gustarte
- Embarazo, parto y lactancia del bebéDe EverandEmbarazo, parto y lactancia del bebéAún no hay calificaciones
- OvarioDocumento31 páginasOvarioRosy Cruz RAún no hay calificaciones
- Aparato Reproductor Femenino 2020-PARTE1 PDFDocumento51 páginasAparato Reproductor Femenino 2020-PARTE1 PDFMarcos DíasAún no hay calificaciones
- Ciclo Sexual y Ovarios. OvariosDocumento9 páginasCiclo Sexual y Ovarios. Ovariosmaria nochettiAún no hay calificaciones
- Sistema Genital Femenino IDocumento63 páginasSistema Genital Femenino IValery ArdonAún no hay calificaciones
- Sist. Rep. FemeninoDocumento69 páginasSist. Rep. FemeninoUSMP FN ARCHIVOSAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento40 páginasAparato Reproductor Femeninofer.hidalvAún no hay calificaciones
- Reproductor FemeninoDocumento33 páginasReproductor FemeninoPAZ MARTINA ALLENDESAún no hay calificaciones
- Universidad Autónoma de Tlaxcala: Sistema Reproductor FemeninoDocumento40 páginasUniversidad Autónoma de Tlaxcala: Sistema Reproductor FemeninoDavid LopezAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento38 páginasAparato Reproductor FemeninoYaribel Kelly100% (1)
- Aparato Reproductor Femenino Trabajo ImprimirDocumento29 páginasAparato Reproductor Femenino Trabajo ImprimirLuisAún no hay calificaciones
- Resumen Ross-Pawlina - Histología - Capitulo 23 - Sistema Genital FemeninoDocumento17 páginasResumen Ross-Pawlina - Histología - Capitulo 23 - Sistema Genital Femeninovictoriaetchegoyen123Aún no hay calificaciones
- Clase SISTEMA FEMENINODocumento67 páginasClase SISTEMA FEMENINOjesusAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento7 páginasAparato Reproductor FemeninoAntonella IzquierdoAún no hay calificaciones
- Sistema Reproductor FemeninoDocumento78 páginasSistema Reproductor FemeninoIVONXYNAún no hay calificaciones
- OVARIO HistologíaDocumento10 páginasOVARIO HistologíaAstridAún no hay calificaciones
- Aparato Genital FemeninoDocumento54 páginasAparato Genital FemeninoEricka Danuskka SandovalAún no hay calificaciones
- Reproductor Femenino (Histología y Anatomía)Documento9 páginasReproductor Femenino (Histología y Anatomía)JatnielAún no hay calificaciones
- Histología Del Sistema Reproductor FemeninoDocumento33 páginasHistología Del Sistema Reproductor FemeninoMaria Cárdenas PoloAún no hay calificaciones
- Anatomia de Los Organos GenitalesDocumento8 páginasAnatomia de Los Organos Genitalesramirezreyesnoemimarisol1Aún no hay calificaciones
- Embriología Resumen - Delfina NievaDocumento134 páginasEmbriología Resumen - Delfina NievanazaretegledimarAún no hay calificaciones
- Aparato Genital Femenino, Glandula Mamaria, PlacentaDocumento18 páginasAparato Genital Femenino, Glandula Mamaria, Placentajheyner lorantAún no hay calificaciones
- 29-Aparato Reproductor FemeninoDocumento13 páginas29-Aparato Reproductor FemeninoShayAlarcónAún no hay calificaciones
- Clase 14 Aparato Reproductor de La HembraDocumento30 páginasClase 14 Aparato Reproductor de La Hembravictor quispe Castro100% (1)
- Aparato Genital FemeninoDocumento60 páginasAparato Genital FemeninoPierangelo Briceño ChavezAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento30 páginasAparato Reproductor FemeninoJorge AvilesAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento14 páginasAparato Reproductor FemeninoAngeline Cerezo Escobar100% (1)
- Generalidades Del Aparato Genital Femenino OvarioDocumento53 páginasGeneralidades Del Aparato Genital Femenino OvarioLuis Martinez100% (1)
- Sistema Genital FemeninoDocumento37 páginasSistema Genital FemeninoClaude RivasAún no hay calificaciones
- 9 Resumen - Síntesis - Unidad 3 - Ross-Pawlina - Histología - Capitulo 23 - Sistema Genital FemeninoDocumento17 páginas9 Resumen - Síntesis - Unidad 3 - Ross-Pawlina - Histología - Capitulo 23 - Sistema Genital FemeninoMiranda LeonettiAún no hay calificaciones
- Citología Ginecológica Tema 1 RDocumento8 páginasCitología Ginecológica Tema 1 RJulieAún no hay calificaciones
- Sistema Reproductor FemeninoDocumento11 páginasSistema Reproductor FemeninoCandela De PasqualeAún no hay calificaciones
- Anato FemeninoDocumento57 páginasAnato FemeninoLuis Miguel LuzuriagaAún no hay calificaciones
- Clase 15.tejido Genital FemeninoDocumento45 páginasClase 15.tejido Genital FemeninoDANIEL FABRICIO MUÑOZ GOMEZAún no hay calificaciones
- Histologia Del Sistema Reproductor Femenino 1Documento13 páginasHistologia Del Sistema Reproductor Femenino 1Jesmi AlemparteAún no hay calificaciones
- Desarrollo Embrionario y Fetal 2020 - 2Documento50 páginasDesarrollo Embrionario y Fetal 2020 - 2juanAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento23 páginasAparato Reproductor FemeninoMaritza Lobos HernandezAún no hay calificaciones
- Exposición HistologíaDocumento10 páginasExposición HistologíaEliane Marreros BazauriAún no hay calificaciones
- Histologia Ovarios y TrompasDocumento13 páginasHistologia Ovarios y TrompasMorenaAún no hay calificaciones
- S. R. FemeninoDocumento55 páginasS. R. FemeninoErgueta Villarroel MelissaAún no hay calificaciones
- Clase Semana 14 - Aparato Reproductor FemeninoDocumento33 páginasClase Semana 14 - Aparato Reproductor FemeninoMarycielo LmAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento77 páginasAparato Reproductor FemeninoUSMP FN ARCHIVOS100% (1)
- Generalidades Del Sistema Genital FemeninoDocumento13 páginasGeneralidades Del Sistema Genital FemeninoFede AranaAún no hay calificaciones
- Histología Del Aparato Genital FemeninoDocumento8 páginasHistología Del Aparato Genital FemeninoIsbelia Valentina Rivas MolinaAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento62 páginasAparato Reproductor FemeninoMvm LakmirAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento13 páginasAparato Reproductor FemeninoorlandoAún no hay calificaciones
- Sistema Reproductor FemeninoDocumento10 páginasSistema Reproductor FemeninoFrancisca FuentevillaAún no hay calificaciones
- Taller de Reproductor FemeninoDocumento8 páginasTaller de Reproductor FemeninoUshioO hlatusAún no hay calificaciones
- Sistema Reproductor FemeninoDocumento25 páginasSistema Reproductor FemeninoLourdes GarciaAún no hay calificaciones
- CGin 1Documento47 páginasCGin 1Carmen Garcia herreraAún no hay calificaciones
- Genital Femenino IV Trompas Útero y CuelloDocumento14 páginasGenital Femenino IV Trompas Útero y CuelloRocio CarlomagnoAún no hay calificaciones
- Práctica. Aparato Reproductor FemeninoDocumento6 páginasPráctica. Aparato Reproductor FemeninoBioqui MicaAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento25 páginasAparato Reproductor FemeninolinstilmAún no hay calificaciones
- Sistema ReproductorDocumento17 páginasSistema ReproductorGianna ManziAún no hay calificaciones
- Clase 2 SRFDocumento54 páginasClase 2 SRFROSE SASCKA CHAVEZAún no hay calificaciones
- SRF DiaposDocumento79 páginasSRF DiaposLiliana Barrón LópezAún no hay calificaciones
- Aparato Genital FemeninoDocumento69 páginasAparato Genital FemeninoMaicol Marin Lopez CAún no hay calificaciones
- Aparato Reproductor FemeninoDocumento20 páginasAparato Reproductor Femeninogothika 2Aún no hay calificaciones
- ÚteroDocumento15 páginasÚteroVania Araya Vigorena100% (1)
- Reproductor Femenino (Parte 1)Documento22 páginasReproductor Femenino (Parte 1)Cinthia GallardoAún no hay calificaciones
- Tejido Muscular Trabajo ApaDocumento34 páginasTejido Muscular Trabajo ApaGabriela inna AguilarAún no hay calificaciones
- La VisionDocumento3 páginasLa VisionLaelAún no hay calificaciones
- Fisiologia Cardiovascular PereaDocumento36 páginasFisiologia Cardiovascular PereasebastianAún no hay calificaciones
- Huesos y Articulaciones de La Columna Vertebral y TóraxDocumento2 páginasHuesos y Articulaciones de La Columna Vertebral y Tóraxmari orozcoAún no hay calificaciones
- Sistema MiofascialDocumento29 páginasSistema MiofascialNadia AriasAún no hay calificaciones
- INMUNOGLOBULINAS Y ANTIGENOS TIPOS. Nutri SIDocumento45 páginasINMUNOGLOBULINAS Y ANTIGENOS TIPOS. Nutri SIClaudio Francisco brusquetti JaraAún no hay calificaciones
- Sistema RespiratorioDocumento13 páginasSistema RespiratorioNicole Brigitte100% (2)
- OídoDocumento32 páginasOídoJesus EmilianoAún no hay calificaciones
- Triptico La AnemiaDocumento2 páginasTriptico La AnemiaKurousagi Huacho0% (1)
- Paf Neurociencias IDocumento17 páginasPaf Neurociencias IYAJAIRA NICOL ALTAMIRANO CARAMUTTIAún no hay calificaciones
- Tumores Odontogénos MalignosDocumento4 páginasTumores Odontogénos MalignosFanii Del AngelAún no hay calificaciones
- Programa Anatomía HumanoDocumento34 páginasPrograma Anatomía HumanoJACKSON ROSMIR SANDOVAL GARCIAAún no hay calificaciones
- Isoinmunización Materno-FetalDocumento4 páginasIsoinmunización Materno-FetalMadeleine HernándezAún no hay calificaciones
- Organos Aparatos y SistemasDocumento13 páginasOrganos Aparatos y SistemasDavid VG100% (1)
- TraqueaDocumento10 páginasTraqueakathy rondoyAún no hay calificaciones
- Trombina EnzimaDocumento12 páginasTrombina EnzimaJulio De la FuenteAún no hay calificaciones
- Zootecnia y Su Relacion Con Otras DisciplinasDocumento4 páginasZootecnia y Su Relacion Con Otras DisciplinasCRISTHIAM AUGUSTO YUPANQUI APAZA100% (1)
- Tipos de GlándulasDocumento4 páginasTipos de GlándulasFredy0% (1)
- Pelvis, Sacro, CóccisDocumento62 páginasPelvis, Sacro, CóccisItzel TejedaAún no hay calificaciones
- Taller 9 Estrucutra CelularesDocumento19 páginasTaller 9 Estrucutra CelulareskiwiAún no hay calificaciones
- Informe Celula.Documento7 páginasInforme Celula.HugoAndresRojasAún no hay calificaciones
- Parvovirus CaninoDocumento3 páginasParvovirus CaninoAdrián Ramírez EsquivelAún no hay calificaciones
- Facultad de Ciencias de La Salud: Escuela Profesional de EnfermeríaDocumento4 páginasFacultad de Ciencias de La Salud: Escuela Profesional de EnfermeríaRUBEN CARLOS POMALAYA SOLANOAún no hay calificaciones
- Anatomía 1°parteDocumento21 páginasAnatomía 1°parteAlisonAún no hay calificaciones
- CAP. 15 Tolerancia y AutoinmunidadDocumento21 páginasCAP. 15 Tolerancia y AutoinmunidadJOSE ANGEL LAZARO BARRERA100% (1)
- Sistema Nervioso AutonomoDocumento5 páginasSistema Nervioso AutonomoJaime Alcántara G.Aún no hay calificaciones
- Etimos 2023 02Documento14 páginasEtimos 2023 02Rod R.Aún no hay calificaciones
- Estudio Funcion TubariaDocumento61 páginasEstudio Funcion TubariaLeo Cabello100% (1)
- Ac IrregularesDocumento5 páginasAc Irregularesdiego1687Aún no hay calificaciones
- Circulación en Seres VivosDocumento6 páginasCirculación en Seres VivosLina Mariana0% (1)