Documentos de Académico
Documentos de Profesional
Documentos de Cultura
.
Cargado por
LeidyMariana MejiaDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
.
Cargado por
LeidyMariana MejiaCopyright:
Formatos disponibles
INTRODUCCIÓN
La anatomía del corazón es compleja. Los avances en las ayudas para la investigación y el
diagnóstico, los canales de comunicación y el fortalecimiento de Internet han revolucionado y
mejorado el acceso a contenidos que fomentan la investigación en este campo. Esta práctica de
laboratorio permite fortalecer los conocimientos relacionados con la morfología del corazón y la
profundización de cada estructura al observar la anatomía externa del corazón y sus estructuras
internas (incluidas las cavidades y las válvulas cardíacas) y su comunicación con los vasos
sanguíneos, que nos llevan a entender la parte del corazón de la fisiología. Se descubrirá y
entenderá la relación y el origen de algunas enfermedades cardiovasculares.
OBJETIVOS
Identificar cada una de las estructuras cardiacas a través de la exploración de las partes externas e
internas del corazón, de manera que se afiancen conceptos teóricos de la anatomía cardiaca
humana vistos previamente, además de adquirir otros conceptos relacionados con la fisiología y la
patología del sistema cardiovascular que se revisan en el desarrollo de la práctica.
OBJETIVOS ESPECIFICOS
Identificar el instrumental y la utilidad de cada uno de los instrumentos en el proceso de
disección.
Conocer las técnicas de disección del corazón.
Reconocer la diferentes partes externas e internas del corazón.
Relacionar las características anatómicas del corazón con la fisiología cardiovascular.
Aplicar los conocimientos de la anatomía del corazón en la patología de las enfermedades
cardiovasculares.
Afianzar los conceptos vistos a través de un cuestionario que se aplicará al finalizar la guía.
Establecer las conclusiones de la actividad desarrollada.
DIAGRAMA DE FLUJO
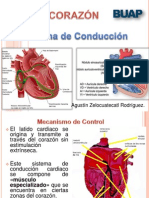
AUTOMATISMO CARDIACO
Automatismo o función cronotrópica. El mismo corazón genera
los impulsos que producen su contracción. El automatismo es una
propiedad intrínseca del corazón modulada por factores extrínsecos
como la inervación vegetativa, hormonas, iones, temperatura. La
prueba más evidente del automatismo cardíaco es que el corazón
aislado y perfundido con soluciones salinas adecuadas sigue
contrayéndose rítmicamente.
En el miocardio, el automatismo es la capacidad de los músculos cardíacos de
despolarizarse espontáneamente, es decir, sin estimulación eléctrica externa a partir del
sistema nervioso. Esta despolarización espontánea se debe a que las membranas
plasmáticas de las células cardíacas tienen una permeabilidad reducida para el K +, pero
permiten el transporte pasivo de iones calcio, lo que permite que se genere una carga neta. El
automatismo se demuestra sobre todo en el nodo sinusal, el denominado "marcapasos del
corazón". Anormalidades en el automatismo generan cambios en el ritmo cardíaco.
Localización de las células marcapasos[editar]
Las células que pueden realizar una despolarización espontánea más rápidamente son las
células del marcapasos primario del corazón, localizado en el nodo sinusal, que definen el
ritmo cardíaco. La actividad eléctrica que se origina en el nodo sinusal se propaga al resto del
corazón. La conducción más rápida de la actividad eléctrica se produce a través del sistema
de conducción eléctrica del corazón.
En el corazón existen otras células con capacidad marcapasos, en el nodo
atrioventricular (AV) y en el sistema de conducción ventricular, pero sus tasas de latido son
menores que la tasa del nodo sinusal, por lo que su actividad marcapasos está normalmente
suprimida. Si el nodo sinusal se inactiva, o sus potenciales de acción disminuyen por debajo
de la tasa de los marcapasos secundarios, la supresión de estos se elimina, lo que permite
que los marcapasos secundarios se conviertan en el marcapasos del corazón. Cuando esto
ocurre, se dice que aparece un marcapasos "ectópico".
Canales iónicos marcapasos[editar]
El mecanismo de automatismo del corazón implica los canales denominados canales
marcapasos de la familia HCN, activados por hiperpolarización, dependientes de nucleótidos
cíclicos: el AMP cíclico (AMPc) se une directamente a estos canales y aumenta la probabilidad
de que se abran (véase Funny current).2 Estos canales poco selectivos para cationes
conducen más corriente a medida que el potencial de membrana se hace más negativo, o
hiperpolarizado. Conducen tanto iones potasio como sodio. La actividad de estos canales en
el nodo sinusal causa que el potencial de membrana se haga lentamente más positivo
(despolarizado), hasta que, en un momento dado, los canales para el calcio se activan y se
inicia un PA.
La dependencia de AMPc de los canales If es una propiedad fisiológica particularmente
importante, ya que la activación del sistema simpático aumenta los niveles de AMPc,
produciendo la activación de los canales If a voltajes más positivos. Este mecanismo produce
un incremento de la corriente a voltajes diastólicos, y por tanto una aceleración del ritmo
cardíaco. La activación del sistema parasimpático (que reduce los niveles de AMPc) disminuye
los latidos cardíacos por la acción opuesta, es decir, modificando la activación de los canales
If a potenciales más negativos (hiperpolarizados).
Debido a su importancia en la generación de la actividad marcapasos del corazón y en la
modificación de la frecuencia espontánea, los canales f son dianas naturales de drogas
dirigidas a controlar farmacológicamente el ritmo cardíaco. Algunos agentes, denominados
"agentes reductores de la frecuencia cardíaca" actúan inhibiendo específicamente los canales
f.3 Ivabradine es el inhibidor de los canales f más específico y selectivo, y el único
comercializado para el tratamiento farmacológico de la angina de pecho estable crónica con
un ritmo sinusal normal e intolerancia a los β-bloqueadores.
Variaciones del automatismo[editar]
La actividad intrínseca de las células del marcapasos del corazón es la despolarización
espontánea a un ritmo regular, generando el latido normal del corazón, que puede variar entre
100 a 110 despolarizaciones por minuto. El latido cardíaco, sin embargo, puede variar entre
60 y 200 latidos por minuto. Estas variaciones se deben sobre todo a la acción del sistema
nervioso autónomo sobre el nodo sinusal:
En condiciones de reposo, domina la influencia del sistema parasimpático, a
través del nervio vago, generando lo que se denomina tono vagal: el ritmo del
nodo sinusal se reduce, manteniéndolo alrededor de 70 latidos por minuto
(cronotropía negativa).
El sistema autónomo aumenta el ritmo cardíaco disminuyendo el tono vagal y
simultáneamente aumentando la acción del sistema simpático sobre el nodo
sinusal. Este efecto se denomina cronotropía positiva. El efecto del sistema
simpático se realiza a través de la acción del AMPc: el neurotransmisor de los
nervios simpáticos (noradrenalina) se une a los receptores β-adrenérgicos en la
membrana celular, lo cual activa una cascada de señalización que produce un
aumento en los niveles de AMPc. Esto produce un aumento de la apertura de los
canales de calcio tipo L y de los canales f, lo cual genera un aumento de la tasa de
despolarización, y por tanto un aumento del ritmo cardíaco (taquicardia).
El sistema parasimpático libera el neurotransmisor acetilcolina, que se une a sus receptores y
produce una disminución del AMPc y por tanto el efecto contrario (bradicardia).
Existen otros mecanismos no neuronales que pueden modificar la actividad marcapasos:
las catecolaminas circulantes (adrenalina y noradrenalina) producen un aumento
de la frecuencia cardíaca, por un mecanismo similar al descrito para el sistema
simpático;
el hipertiroidismo produce taquicardia, ya que aumenta el metabolismo celular,
aumentan los niveles de ATP y eso induce un aumento de la actividad de
la bomba sodio-potasio, lo que produce una mayor rapidez en la corriente del
sodio (y viceversa para el hipotiroidismo);
la hiperpotasemia causa taquicardia, ya que al aumentar la concentración exterior
de potasio, disminuye la conductancia al potasio y aumenta la tasa de
despolarización;
la hipoxia celular causa una carencia de ATP que disminuye la actividad de la
bomba sodio-potasio, lo que despolariza la membrana y causa taquicardia,
pudiendo abolir la actividad del marcapasos (lo que ocurre en caso
de isquemia coronaria).
Un automatismo anormal implica la despolarización espontánea anormal de las células del
corazón. Típicamente esto causa arritmias (ritmos irregulares) en el corazón. Algunas drogas
que se utilizan para tratar arritmias también afectan a la actividad del nodo sinusal:
los bloqueadores de los canales de calcio generan bradicardia, porque inhiben los
canales tipo L durante la fase 4 y fase 0;
drogas que afectan al sistema nervioso autónomo (como los β-bloqueadores)
afectan la actividad del nodo sinusal;
la digitalis causa bradicardia, ya que aumenta la actividad parasimpática y bloquea
la bomba sodio-potasio, necesaria para la despolarización.
En casos en los que se produce un bloqueo cardíaco, en el que la actividad del marcapasos
primario no se propaga al resto del corazón, el nodo atrioventricular (AV) tomará el relevo,
generando una despolarización espontánea y creando un PA.
Por razones mal conocidas, a veces células no-marcapasos pueden realizar
despolarizaciones espontáneas, bien durante fase 3 o en fase 4 temprana, generando PA
anormales, denominados post-despolarizaciones, que si tienen suficiente magnitud pueden
producir taquicardia.
las post-despolarizaciones tempranas (early afterdepolarizations) ocurren
durante fase 3;
las post-despolarizaciones tardías (late afterdepolarizations) ocurren en fase 4
temprana.
Ambos casos parecen estar relacionados con un aumento en las concentraciones
intracelulares de calcio, como ocurre en la isquemia, en la intoxicación con digitalis o en la
hiperestimulación con catecolaminas.
ENFERMEDADES QUE AFECTAN AL CORAZON:
También podría gustarte
- Perfiles de Cargos en Empresa ConstructoraDocumento8 páginasPerfiles de Cargos en Empresa ConstructoraZulma Y. Valderrama78% (9)
- Interpretación del ECG: Una Guía Práctica e Intuitiva para Aprender a Leer el ECG y Diagnosticar y Tratar ArritmiasDe EverandInterpretación del ECG: Una Guía Práctica e Intuitiva para Aprender a Leer el ECG y Diagnosticar y Tratar ArritmiasAún no hay calificaciones
- Traza - Cups - 2019 - 2020Documento1082 páginasTraza - Cups - 2019 - 2020LeidyMariana MejiaAún no hay calificaciones
- Examen Final Farmacia HospitalariaDocumento4 páginasExamen Final Farmacia HospitalariaLeidyMariana MejiaAún no hay calificaciones
- Parcial 2Documento5 páginasParcial 2Maria Jose andrade sojo100% (1)
- Mecanismos y Fisiopatología de Las ArritmiasDocumento20 páginasMecanismos y Fisiopatología de Las ArritmiasMiguel LizarragaAún no hay calificaciones
- Practica 2 Fisiologia IIDocumento5 páginasPractica 2 Fisiologia IIeigrajanAún no hay calificaciones
- Arritmias Cardiacas-Bella RonquilloDocumento8 páginasArritmias Cardiacas-Bella RonquilloBella Ronquillo PaspuelAún no hay calificaciones
- Antiarritmicos InformeDocumento5 páginasAntiarritmicos InformePrecieuxRainbowAún no hay calificaciones
- Potencial Accion, Automatismo Cardiaco, Acciòn de Iones y Drogas2 Dra. Greta FrancoDocumento24 páginasPotencial Accion, Automatismo Cardiaco, Acciòn de Iones y Drogas2 Dra. Greta FrancoAndy GonzalezAún no hay calificaciones
- Alteración Del Ciclo Cardiaco y Gasto CardiacoDocumento8 páginasAlteración Del Ciclo Cardiaco y Gasto CardiacoPERLA PEREZ ROSALESAún no hay calificaciones
- Problena 2 TerminadoDocumento15 páginasProblena 2 TerminadoJuli CristinAún no hay calificaciones
- Farmacos CardiotonicosDocumento11 páginasFarmacos CardiotonicosCESMO ESTELI100% (11)
- Mecanismos adaptativos ICDocumento3 páginasMecanismos adaptativos ICEdder Adonay Corona GodoyAún no hay calificaciones
- Revisión de Las Arritmias: Manual MSD Versión para ProfesionalesDocumento11 páginasRevisión de Las Arritmias: Manual MSD Versión para Profesionalesapi-664596295Aún no hay calificaciones
- Teoría-Función Cardiovascular - MEHU 632Documento24 páginasTeoría-Función Cardiovascular - MEHU 632Sara ParedesAún no hay calificaciones
- Regulación de La Presión ArterialDocumento5 páginasRegulación de La Presión ArterialFlorencia GuastalliAún no hay calificaciones
- Fisiologia CardiacaDocumento4 páginasFisiologia CardiacaSergio HuchimAún no hay calificaciones
- Clase 3 4-10Documento4 páginasClase 3 4-10Valentina UbillaAún no hay calificaciones
- Nueva Guia AntiarritmicosDocumento12 páginasNueva Guia AntiarritmicosPaulina ArteagaAún no hay calificaciones
- Fisiologia CardiacaDocumento4 páginasFisiologia CardiacaShelvy CepedaAún no hay calificaciones
- Fisiologia Cardiaca 255666 Downloable 2732693Documento4 páginasFisiologia Cardiaca 255666 Downloable 2732693Ronald GarcíaAún no hay calificaciones
- Arritmias cardíacas: causas y tratamientosDocumento7 páginasArritmias cardíacas: causas y tratamientosARIAJAYAún no hay calificaciones
- Taller de Arritmias CardiacasDocumento26 páginasTaller de Arritmias CardiacasAbisaid Jonathan Salinas MemijeAún no hay calificaciones
- CardiologíaDocumento7 páginasCardiologíaGerardo Davalos GuzmanAún no hay calificaciones
- 7 - Inotropicos y VasoactivosDocumento61 páginas7 - Inotropicos y Vasoactivosviviana ester piña yañezAún no hay calificaciones
- Insuficiencia CardiacaDocumento11 páginasInsuficiencia CardiacaGabrielaAún no hay calificaciones
- Apunte de Farmaco CardiacoDocumento11 páginasApunte de Farmaco CardiacoEstefanía MansillaAún no hay calificaciones
- Arritmias Cardíacas y Su Tratamiento - 2001 PDFDocumento7 páginasArritmias Cardíacas y Su Tratamiento - 2001 PDFarnaldops333100% (1)
- Fisiología cardíaca: anatomía, potenciales de acción, acoplamiento E-C y función de bombeoDocumento22 páginasFisiología cardíaca: anatomía, potenciales de acción, acoplamiento E-C y función de bombeoVentasherramientassps EscotoAún no hay calificaciones
- Cuestionario de Fisiología 2Documento8 páginasCuestionario de Fisiología 2Maya Sofía GuerraAún no hay calificaciones
- Cardiovascular I - Conceptos introductoriosDocumento13 páginasCardiovascular I - Conceptos introductoriosNatalia Oscco VenturaAún no hay calificaciones
- Presentación BarorreceptoresDocumento22 páginasPresentación BarorreceptoresDavid Cruz ZamoraAún no hay calificaciones
- Tema 5: Antiarrítmicos: IntroducciónDocumento13 páginasTema 5: Antiarrítmicos: IntroducciónRafa RiveraAún no hay calificaciones
- Apunte ArritmiasDocumento34 páginasApunte ArritmiasAlvaro ArriagadaAún no hay calificaciones
- Clase 7 Insuficiencia CardíacaDocumento19 páginasClase 7 Insuficiencia CardíacaCamila Rivas DíazAún no hay calificaciones
- Regulacion y Control SanguineoDocumento14 páginasRegulacion y Control SanguineoMichelleAún no hay calificaciones
- Fármacos CardiovascularesDocumento86 páginasFármacos Cardiovascularesdiene_santosAún no hay calificaciones
- Regulación de La PADocumento3 páginasRegulación de La PARamiro CogniniAún no hay calificaciones
- Fisiología y 4 Factores Que Regulan La PADocumento2 páginasFisiología y 4 Factores Que Regulan La PAeriannys montoya100% (1)
- Seminario ShockDocumento22 páginasSeminario ShockkristianalbertAún no hay calificaciones
- Tema 4 Ic y AntiarritmicosDocumento6 páginasTema 4 Ic y AntiarritmicosJhonattan GonzálezAún no hay calificaciones
- Frecuencia CardiacaDocumento3 páginasFrecuencia CardiacacamilaAún no hay calificaciones
- Cronotrópicos: sustancias que afectan el ritmo cardíacoDocumento1 páginaCronotrópicos: sustancias que afectan el ritmo cardíacoVane PonsAún no hay calificaciones
- Presion ArterialDocumento7 páginasPresion ArterialAlberto Maldonado LarioAún no hay calificaciones
- 1 2 3 4 5 6 7 8 9 MergedDocumento100 páginas1 2 3 4 5 6 7 8 9 Mergedcielo123456Aún no hay calificaciones
- Fisiología CardiovascularDocumento19 páginasFisiología CardiovascularGalo CamarenaAún no hay calificaciones
- Cuestionario FisiologiaDocumento6 páginasCuestionario FisiologiaMaya Sofía GuerraAún no hay calificaciones
- Electrocardiografía - BasesDocumento15 páginasElectrocardiografía - BasesValentina ReyesAún no hay calificaciones
- Repaso MIDocumento59 páginasRepaso MIJey P. AchaiahAún no hay calificaciones
- Sustancias Endógenas.Documento7 páginasSustancias Endógenas.Emir VergaraAún no hay calificaciones
- Informe Fisio Sem 10Documento4 páginasInforme Fisio Sem 10Kira ChacónAún no hay calificaciones
- Díaspositiva de Manuel en PDFDocumento127 páginasDíaspositiva de Manuel en PDFLucia FerrerAún no hay calificaciones
- Clase 11 - Regulación de La PADocumento47 páginasClase 11 - Regulación de La PApaaoo15Aún no hay calificaciones
- CORAZONEXPODocumento17 páginasCORAZONEXPOAgus ZelRodAún no hay calificaciones
- Sitema CardiovascularDocumento13 páginasSitema CardiovascularRo AvilaAún no hay calificaciones
- Cuestionario 6Documento3 páginasCuestionario 6adri8medinaAún no hay calificaciones
- Homeomerica y HeteromericaDocumento4 páginasHomeomerica y HeteromericaRauul Huerta BarberaAún no hay calificaciones
- Causas Disfunción Eléctrica CorazónDocumento18 páginasCausas Disfunción Eléctrica CorazónUndead LuciferAún no hay calificaciones
- Regulacion Nerviosa y Control Rapido de La PADocumento12 páginasRegulacion Nerviosa y Control Rapido de La PAVicky CeballosAún no hay calificaciones
- AdrenalinaDocumento16 páginasAdrenalinaJose Diego Burgos ReyesAún no hay calificaciones
- Potencial de Accion Corazón y FármacosDocumento10 páginasPotencial de Accion Corazón y FármacosmcordovaromAún no hay calificaciones
- Aprenda Farmacología En Una SemanaDe EverandAprenda Farmacología En Una SemanaCalificación: 2 de 5 estrellas2/5 (1)
- Mejorar la Circulación Sanguínea de Forma Natural: Sanar el Sistema Circulatorio y inmunológico para Prevenir Enfermedades, Aumentar la Energía, Aliviar el Estrés y Sentirte Mejor que NuncaDe EverandMejorar la Circulación Sanguínea de Forma Natural: Sanar el Sistema Circulatorio y inmunológico para Prevenir Enfermedades, Aumentar la Energía, Aliviar el Estrés y Sentirte Mejor que NuncaCalificación: 4.5 de 5 estrellas4.5/5 (7)
- SDFGHJKLDocumento6 páginasSDFGHJKLLeidyMariana MejiaAún no hay calificaciones
- UHJMYDocumento9 páginasUHJMYLeidyMariana MejiaAún no hay calificaciones
- UJ6JDocumento1 páginaUJ6JLeidyMariana MejiaAún no hay calificaciones
- Taller 1 SolucionesDocumento3 páginasTaller 1 SolucionesLeidyMariana MejiaAún no hay calificaciones
- SDFGHJKDocumento4 páginasSDFGHJKLeidyMariana MejiaAún no hay calificaciones
- Logica Cie 10 CasoDocumento2 páginasLogica Cie 10 CasoLeidyMariana MejiaAún no hay calificaciones
- YIK7Documento2 páginasYIK7LeidyMariana MejiaAún no hay calificaciones
- TYT7Documento6 páginasTYT7LeidyMariana MejiaAún no hay calificaciones
- RIPS Nuevos Lineamientos Técnicos para EPS y EAPB 2013Documento38 páginasRIPS Nuevos Lineamientos Técnicos para EPS y EAPB 2013Sistemas_HabacucAún no hay calificaciones
- SDFGHJKLÑHJKLÑ{Documento2 páginasSDFGHJKLÑHJKLÑ{LeidyMariana MejiaAún no hay calificaciones
- FarmacognosiaDocumento4 páginasFarmacognosiaLeidyMariana MejiaAún no hay calificaciones
- SOCIALES MajoDocumento3 páginasSOCIALES MajoLeidyMariana MejiaAún no hay calificaciones
- VOLEIBOLDocumento8 páginasVOLEIBOLLeidyMariana MejiaAún no hay calificaciones
- Plantilla Informe LaboratorioDocumento2 páginasPlantilla Informe LaboratorioLeidyMariana MejiaAún no hay calificaciones
- Logica Cie 10 CasoDocumento2 páginasLogica Cie 10 CasoLeidyMariana MejiaAún no hay calificaciones
- Pagare ExpoDocumento20 páginasPagare ExpoLeidyMariana MejiaAún no hay calificaciones
- Formato de Pagaré WordDocumento1 páginaFormato de Pagaré WordLeidyMariana MejiaAún no hay calificaciones
- Taller LetrasDocumento4 páginasTaller LetrasLeidyMariana MejiaAún no hay calificaciones
- Tamizaje Toxicologico, Diana CortesDocumento8 páginasTamizaje Toxicologico, Diana CortesLeidyMariana MejiaAún no hay calificaciones
- GRUPO 3 Taller de Farmacología APLICADADocumento31 páginasGRUPO 3 Taller de Farmacología APLICADALeidyMariana MejiaAún no hay calificaciones
- Pagare EjemploDocumento1 páginaPagare EjemploLeidyMariana MejiaAún no hay calificaciones
- Veronica Mejia 02Documento3 páginasVeronica Mejia 02LeidyMariana MejiaAún no hay calificaciones
- Reglamento preparación medicamentos homeopáticosDocumento6 páginasReglamento preparación medicamentos homeopáticosEduardo Olaya GonzalezAún no hay calificaciones
- Evaluar Conceptos Básicos de Gestión de InventarioDocumento28 páginasEvaluar Conceptos Básicos de Gestión de InventarioLeidyMariana MejiaAún no hay calificaciones
- Taller Zaidiza 3 (Autoguardado)Documento30 páginasTaller Zaidiza 3 (Autoguardado)LeidyMariana MejiaAún no hay calificaciones
- Taller Zaidiza 3 (Autoguardado)Documento30 páginasTaller Zaidiza 3 (Autoguardado)LeidyMariana MejiaAún no hay calificaciones
- Manual para Zimbra PDFDocumento13 páginasManual para Zimbra PDFNinoska LimaAún no hay calificaciones
- Preguntas Lectura Critica Preg 11-25Documento6 páginasPreguntas Lectura Critica Preg 11-25Jeyson KarollAún no hay calificaciones
- Yacimiento 3Documento9 páginasYacimiento 3joseAún no hay calificaciones
- Plan de Mantenimiento de Motores de Corriente Continúa (Autoguardado)Documento6 páginasPlan de Mantenimiento de Motores de Corriente Continúa (Autoguardado)Diego Velazquez MuñozAún no hay calificaciones
- Guia Municipal PanamáDocumento50 páginasGuia Municipal Panamáleanabel77Aún no hay calificaciones
- Analisis ForenseDocumento66 páginasAnalisis ForenseLuis AhumadaAún no hay calificaciones
- Analisis de NitratosDocumento3 páginasAnalisis de NitratosMiguel CardozoAún no hay calificaciones
- LA NOCHE DE LOS CRISTALES DE 1938 Por Ingrid WeckertDocumento31 páginasLA NOCHE DE LOS CRISTALES DE 1938 Por Ingrid WeckertGustavo RassoAún no hay calificaciones
- Liquidacion Vacaciones Colectivas Año 2017Documento6 páginasLiquidacion Vacaciones Colectivas Año 2017NelsonAún no hay calificaciones
- Roles y Responsabilidades PDFDocumento28 páginasRoles y Responsabilidades PDFBárcenas MarielisAún no hay calificaciones
- Caso FOCAS: Entrevista con Samuel Doria MedinaDocumento5 páginasCaso FOCAS: Entrevista con Samuel Doria MedinaMaribel CondoriAún no hay calificaciones
- Tema de Tutoría - Peligros en La RedDocumento1 páginaTema de Tutoría - Peligros en La RedJulio MendozaAún no hay calificaciones
- Monografia Del Museo Del Niño PDFDocumento18 páginasMonografia Del Museo Del Niño PDFALICIA ORTIZ CHIPANA100% (1)
- PDT Monterrico 2017-2020Documento140 páginasPDT Monterrico 2017-2020Bryan FrancoAún no hay calificaciones
- Guia - de - Aprenizaje Fundamentos Del SG-SSTDocumento14 páginasGuia - de - Aprenizaje Fundamentos Del SG-SSTcristian mateoAún no hay calificaciones
- Planificación anual Filosofía-Psicología 2015Documento3 páginasPlanificación anual Filosofía-Psicología 2015Jose Alfredo RodriguezAún no hay calificaciones
- Normas ambientales cementoDocumento24 páginasNormas ambientales cementoCristianTigsilemaAún no hay calificaciones
- Plan de ManejoDocumento18 páginasPlan de ManejoGenesis Moran PastranoAún no hay calificaciones
- Registro verificación válvulas controlDocumento2 páginasRegistro verificación válvulas controlLuis RodacruzAún no hay calificaciones
- Eva 2 EcommerceDocumento13 páginasEva 2 Ecommercekatherine Diez Moreno75% (4)
- Adicion DemandaDocumento5 páginasAdicion DemandaJack McCoyAún no hay calificaciones
- Habitos EmpresarialesDocumento22 páginasHabitos Empresarialesmelisa maldonadoAún no hay calificaciones
- Ampliación de Embalse de Relaves - Quebrada HondaDocumento13 páginasAmpliación de Embalse de Relaves - Quebrada Hondajuan jose uribe ramirez100% (1)
- DS Memmert Estufa-Universal UF110plus ESDocumento4 páginasDS Memmert Estufa-Universal UF110plus ESChacho GuzmanAún no hay calificaciones
- Reporte de Seguimiento PLANAADocumento124 páginasReporte de Seguimiento PLANAAAlquimista VAún no hay calificaciones
- Hashing: una técnica clave para búsqueda rápida de datosDocumento7 páginasHashing: una técnica clave para búsqueda rápida de datosFabian GuillermoAún no hay calificaciones
- Modelo de ActasDocumento41 páginasModelo de Actasmoi nojAún no hay calificaciones
- Diodos rectificadores onda completaDocumento12 páginasDiodos rectificadores onda completaSaith JeronimoAún no hay calificaciones