Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Sistema Reproductor Masculino
Cargado por
Ingrid M Muñoz Chavez0 calificaciones0% encontró este documento útil (0 votos)
45 vistas66 páginasEl documento describe el sistema reproductor masculino, incluyendo los testículos, conductos, glándulas y órganos que permiten la producción, maduración y eyaculación de los espermatozoides. Explica la estructura y función de los testículos, conductos seminíferos, epidídimo, conducto deferente, vesículas seminales, próstata y glándulas bulbouretrales.
Descripción original:
Título original
SISTEMA REPRODUCTOR MASCULINO
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEl documento describe el sistema reproductor masculino, incluyendo los testículos, conductos, glándulas y órganos que permiten la producción, maduración y eyaculación de los espermatozoides. Explica la estructura y función de los testículos, conductos seminíferos, epidídimo, conducto deferente, vesículas seminales, próstata y glándulas bulbouretrales.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
45 vistas66 páginasSistema Reproductor Masculino
Cargado por
Ingrid M Muñoz ChavezEl documento describe el sistema reproductor masculino, incluyendo los testículos, conductos, glándulas y órganos que permiten la producción, maduración y eyaculación de los espermatozoides. Explica la estructura y función de los testículos, conductos seminíferos, epidídimo, conducto deferente, vesículas seminales, próstata y glándulas bulbouretrales.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 66
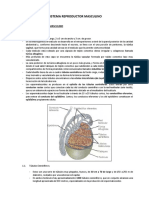
• El sistema reproductor masculino está formado por las
gónadas masculinas, conductos intratesticulares y
extratesticulares, glándulas accesorias y el órgano copulador
responsable de la síntesis de hormonas las cuales permiten el
desarrollo de los espermatozoides y los caracteres sexuales
secundarios.
• Conocer como esta conformado el sistema reproductor
masculino
• Reconocer las funciones de los órganos y glándulas asi como
sus componentes
• Diferenciar los tipos de glándulas presentes
• Identificar los cortes histológicos de los diferentes órganos
masculinos
• Computadora
• Libros
• Atlas de histología
• Internet
• Son dos órganos ovales que miden 4 cm de
largo
• producen los gametos
• tienen una función endocrina por las
células de Leydig y de Sertoli
• Se encuentran fuera de la cavidad
peritoneal dentro del escroto para permitir
la producción de los espermatozoides.
• Están cubiertos por una cápsula testicular
formada por tejido epitelial y tejido
conjuntivo
• En su porción externa y media está dividida por un reborde
llamado rafe
• La porción interna se divide en dos sacos por una fascia
superficial y tejido contráctil que recibe el nombre de dartos
compuesto por músculo liso y se halla en el tejido subcutáneo
del escroto.
formada por dos capas o túnicas
TÚNICA VAGINAL TÚNICA ALBUGÍNEA
• más externa • capa interna
• formada por las células • formada por tejido conjuntivo
mesoteliales derivadas del fibroelástico denso y algunas
peritoneo células musculares lisas.
• se localiza un estrato o capa
vascular
• A partir del mediastino testicular se forman tabiques que
dividen al testículo en lóbulos; cada lóbulo contiene de uno a
cuatro túbulos seminíferos
• cada túbulo seminífero está rodeado por fibras de colágena
tipo I y varias capas de células mioides
• Los túbulos seminíferos están formados por la membrana
basal, también llamada túnica propia (propria), y el epitelio
germinal o seminífero
• Se trata de un tipo de epitelio estratificado formado por dos
clases de células: las células de Sertoli o sustentaculares y
las células espermatogénicas
• También llamadas sustentaculares son alargadas y muy
ramificadas que se extienden desde la base hasta la luz del
túbulo seminífero.
• Proporcionan soporte nutricional y mecánico a las células
espermatogénicas
• presentan un núcleo basal e irregular con predominio de
eucromatina y se observa claramente al nucleolo.
• Es un grupo de células que comprende a las
espermatogonias, los espermatocitos primarios, los
espermatocitos secundarios, las espermátides y los
espermatozoides
• presentan divisiones y modificaciones morfológicas para dar
lugar a los espermatozoides a partir de las espermatogonias
llamado espermatogenesis
• comprende dos etapas:
• 1) la espermatocitogénesis, que corresponde a la
diferenciación de las espermatogonias hasta las
espermátides
• 2) la espermiogénesis se refiere a la transformación de las
espermátides hasta los espermatozoides y no incluye
divisiones celulares.
• Durante la espermiogénesis, las espermátides sufren 4
modificaciones para transformarse en espermatozoides
1. Fase de Golgi:
• El retículo endoplásmico rugoso y el aparato de Golgi forman
gránulos que contienen enzimas hidrolíticas (hialuronidasa,
fosfatasa ácida, acrosina y neuraminidasa) formando al
granulo acrosómico
2. Fase de capucha o cubierta.
• Aquí aumenta el tamaño de la vesícula acrosómica para
formar al acrosoma, el cual cubre gran parte de la superficie
externa del núcleo
3. Fase acrosomal.
• Los cromosomas se condensan y el núcleo disminuye de
tamaño y se aplana
• Las mitocondrias se dirigen al polo para constituir la pieza
intermedia.
• Para la formación del flagelo los microtúbulos forman un
manguito caudal que va desde el borde del acrosoma hasta el
axonema donde los centriolos organizan la formación de
nueve fibras densas que rodean a los microtúbulos del
axonema
4. Fase de maduración.
• El exceso de citoplasma y el resto de los organelos
constituyen al cuerpo residual el cual es fagocitado por la
célula de Sertoli.
• Ocurre la rotura del sincicio y la liberación del
espermatozoide.
Está formado por
• Cabeza constituida por el núcleo y el acrosoma
• Cola tiene cuatro regiones cuello, pieza intermedia, pieza
principal y pieza terminal.
• El cuello es corto formado por los centriolos y el inicio de
las fibras densas.
• La pieza presenta al axonema, nueve fibras densas y
mitocondrias organizadas en forma helicoidal.
• En el humano se reconocen seis etapas y la duración del ciclo
es de 16 días.
• Se requieren cuatro ciclos para que una espermatogonia dé
origen a un espermatozoide
• Se localizan en el intersticio de los lóbulos testiculares
• su función es la síntesis y secreción de testosterona
• tienen características de células productoras de hormonas
esteroideas, como es la presencia de retículo endoplásmico
liso prominente, así como abundantes gotas lipídicas y
mitocondrias con crestas tubulares.
• Para la síntesis de testosterona, la
célula toma al colesterol y lo sintetiza
a partir de acetato o de ésteres de
colesterol
• En el retículo endoplásmico liso la
pregnenolona es biotransformada en
testosterona pasando primero por
progesterona y después por
androstenediona.
• Se localizan en los lóbulos testiculares y
están rodeados por tejido conjuntivo laxo
• En la proximidad del mediastino
testicular el tejido conjuntivo es denso
irregular.
• Sobre la membrana basal existe un
epitelio cúbico o cilíndrico simple
• Las microvellosidades absorben líquido
que se produce en los túbulos seminíferos
y los cilios ayudan a desplazar a los
espermatozoides.
• Los bulos rectos se
anastomosan para formar
a la red testicular que se
localiza en el mediastino.
• La red testicular está
rodeada por tejido
conjuntivo muy
vascularizado y su
morfología es similar a la
de los túbulos rectos
• Son de 10 a 20 conductos rodeados por tejido conjuntivo;
tienen una capa delgada de músculo liso dispuesta en forma
circular.
• La luz de estos conductos es irregular por la presencia de dos
tipos de células: cúbicas con microvellosidades y cilíndricas
ciliadas. Los conductos eferentes forman parte de la cabeza
del epidídimo
• Lleva a cabo la absorción de más de 90% del líquido producido en
los túbulos seminíferos y produce glucoproteínas, ácido siálico y
glicerofosfocolina para la maduración de los espermatozoides.
• consta de tres porciones: cabeza, cuerpo y cola rodeado de una
capa de músculo liso para conducir a los espermatozoides.
• En la porción de la cola se observan tres capas de músculo liso,
longitudinal interna y externa, y circular media.
• Su epitelio es cilíndrico seudoestratificado formado por dos tipos
celulares: las células basales se cree que son células madre y
células principales son altas con núcleos ovales, claros y basales
• Esta rodeado por tejido conjuntivo fibroelástico y presenta
una pared gruesa y rígida debido a su capa muscula formada
por tres capas de músculo liso: longitudinal interna, circular
media y longitudinal externa.
• La mucosa presenta un epitelio similar al del epidídimo.
• El conducto deferente se localiza en la porción posterior del
testículo
• La parte final del conducto deferente se dilata formando la
ampolla o ámpula
• Este conducto es corto y atraviesa la próstata para
desembocar en la uretra.
• Se forma por la unión del conducto deferente y el conducto de
la vesícula seminal.
• Carece de músculo y está rodeado por tejido fibroelástico de
la próstata.
• Su epitelio va de cilíndrico seudoestratificado a cilíndrico
simple
• Las rodea una capa de tejido conjuntivo fibroelástico
• Su pared muscular está compuesta por dos capas de músculo
liso en forma circular interna y longitudinal externa su
mucosa está muy plegada con aspecto de panal de abejas.
• El epitelio es cilíndrico bajo o cilíndrico y está compuesto por
dos tipos de células, las células basales se consideran de
reserva; las células cilíndricas pigmento lipocrómico.
• Los gránulos de secreción de las células cilíndricas contienen
principalmente globulina, ácido ascórbico, fructosa y
prostaglandinas.
• La longitud de las células epiteliales depende de la
testosterona.
• Formada por 30 a 50 glándulas tubuloalveolares
rodeadas por tejido conjuntivo fibroelástico y de
músculo liso.
• Las glándulas más cercanas a la uretra se
denominan mucosas, las cuales vierten su secreción
directamente en la uretra después están las
submucosas y las más alejadas reciben el nombre de
principales
• Una característica de la próstata es la presencia de
concreciones prostáticas ( proteínas calcificadas) de
color blanco seroso y contienen amilasa, lípidos,
zinc, fosfatasa acida, acido cítrico, enzimas
proteolíticas, antígeno prostático específico y
fibrolisina, esta última evita la licuefacción del
semen.
• Son dos glándulas que se localizan al inicio de la uretra membranosa su
cápsula, de tejido fibroelástico forma tabiques que dividen a la glándula
en lobulillos.
• La glándula es túbuloalveolar compuesta y el epitelio es cúbico o
cilíndrico simple
• Los conductos secretores tienen epitelio cilíndrico seudoestratificado y
pueden tener células mucosas.
• La secreción que producen es mucoserosa rica en carbohidratos y
sialoproteínas, cuya función principal es la de lubricar y equilibrar el
pH de la uretra esponjosa.
• Compuesto por los espermatozoides y el líquido producido
por los conductos genitales y las glándulas accesorias.
• Cada eyaculación tiene un volumen de 2 a 3 ml de semen,
con una concentración de espermatozoides de entre 43 y 100
millones de espermatozoides por mililitro
• Está recubierto por piel delgada y tejido subcutáneo que
incluye fibras de colágena y fibras musculares lisas.
• La piel que cubre la zona proximal del pene presenta
glándulas sebáceas y folículos pilosos
• En la porción distal del órgano, la piel forma un pliegue
llamado prepucio que cubre al glande su porción interna
presenta glándulas sebáceas productoras del esmegma
• El epitelio es cilíndrico seudoestratificado que se continúa
con epitelio plano estratificado sin estrato córneo.
• Formado por dos cuerpos cavernosos y un cuerpo esponjoso
• Cada uno de ellos está rodeado por una capa de tejido
conjuntivo denso irregular; esta capa constituye a la túnica
albugínea.
• Los cuerpos cavernosos están separados entre sí por el tabique
pectiniforme derivado de la túnica albugínea
• La porción distal del pene forma un bulbo llamado glande.
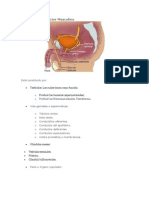
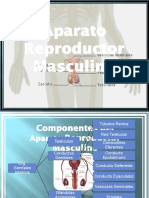
• El sistema reproductor masculino esta conformado por
órganos genitales internos testículos, epidídimo, conductos y
glándulas accesorias y órganos externos como el pene y el
escroto sus principales funciones son producir, almacenar y
transportar los espermatozoides también producen y
secretan hormonas sexuales este conjunto además son los
responsables de la reproducción ya que produce gametos
para fecundar el ovulo femenino.
• Atlas De Histología Aparato. Reproductor Masculino [Internet]. 2022 [citado el 21 de
abril de 2023]. Disponible en: https://itshistology.com/aparato-reproductor-masculino/
• Fávaro LF, Silva LF, Tanamati LW, Schramm MVP, Moretti R. Histologia de Órgãos e
Sistemas – Texto e Atlas. Sistema Reprodutor Masculino. Acessado em (data).
Disponível em https://histologiatextoeatlasufpr.com.br/index.php/sistema-reprodutor-
masculino/
• Fortoul T. Histología y biología celular. McGraw-Hill Interamericana de España S.L;
2017.
• Pawlina, W., & Ross, M. (2020). Ross. Histologia: Texto y atlas (7a ed.). Barcelona,
Spain: Lippincott Williams & Wilkins
• Gartner LP. Texto de Histologia: Atlas a Color [Internet]. 5a ed. Elsevier; 2021.
Disponible en: https://books.google.at/books?id=rVslEAAAQBAJ
• Gartner LP. Histologia. Atlas en color y texto. 7a ed. Barcelona, Spain: Lippincott
Williams & Wilkins; 2018
También podría gustarte
- Testiculos y Vias Genitales MasculinasDocumento24 páginasTesticulos y Vias Genitales Masculinascande perezAún no hay calificaciones
- Histologia Del Aparato Reproductor Masculino, Ajustado.Documento6 páginasHistologia Del Aparato Reproductor Masculino, Ajustado.johana fernandezAún no hay calificaciones
- Aparato Genital MasculinoDocumento6 páginasAparato Genital MasculinoCandela De PasqualeAún no hay calificaciones
- Organos Reproductores Masculinos NDocumento16 páginasOrganos Reproductores Masculinos NLEVIS HERNANDEZAún no hay calificaciones
- Genital Femenino IIDocumento15 páginasGenital Femenino IIRocio CarlomagnoAún no hay calificaciones
- Histología Del Aparato Reproductor MasculinoDocumento14 páginasHistología Del Aparato Reproductor Masculinogonzalezruizandres500Aún no hay calificaciones
- Histologia Aparato Genital MasculinoDocumento5 páginasHistologia Aparato Genital Masculinocheveloso100% (2)
- AP. MasculinoDocumento26 páginasAP. MasculinoAaron MendozaAún no hay calificaciones
- Ap. MasculinoDocumento26 páginasAp. MasculinoAaron MendozaAún no hay calificaciones
- Masculino Medicina.2022Documento45 páginasMasculino Medicina.2022Tatiana MartinezAún no hay calificaciones
- Apto Gen Masc28nov17Documento70 páginasApto Gen Masc28nov17claudiap2802100% (1)
- Sistema Genital MasculinoDocumento42 páginasSistema Genital MasculinoAxel VázquezAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento7 páginasAparato Reproductor MasculinonahomirlethAún no hay calificaciones
- Generalidades de La Célula EucariotaDocumento30 páginasGeneralidades de La Célula EucariotaLoreley Zabala FerrerasAún no hay calificaciones
- Histología Reproductor MasculinoDocumento8 páginasHistología Reproductor MasculinoJulio AlcántaraAún no hay calificaciones
- Semana 15 EspermatogenesisDocumento33 páginasSemana 15 EspermatogenesisBoris AliagaAún no hay calificaciones
- TestículosDocumento9 páginasTestículosAlan Roberto Molina SuárezAún no hay calificaciones
- Seminario Aparato Reproductor Masculino. (Testiculos, Túbulos Seminiferos)Documento2 páginasSeminario Aparato Reproductor Masculino. (Testiculos, Túbulos Seminiferos)Lidia RojasAún no hay calificaciones
- ArmDocumento10 páginasArmLuis PomaAún no hay calificaciones
- Histologia Aparato Reproductor MasculinoDocumento39 páginasHistologia Aparato Reproductor MasculinoCarlosAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento15 páginasAparato Reproductor MasculinoMaritza Lobos HernandezAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento63 páginasAparato Reproductor MasculinoDeysi Casa RojasAún no hay calificaciones
- Sistema Reproductor - Ap Genital MasculinoDocumento5 páginasSistema Reproductor - Ap Genital Masculinorociofigueroa.m130Aún no hay calificaciones
- Usmp Practica 13 y 14 - Reproductor Masculino y FemeninoDocumento116 páginasUsmp Practica 13 y 14 - Reproductor Masculino y FemeninoJhampier Barboza NuñezAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento92 páginasAparato Reproductor MasculinoLuis Manuel Barajas RamosAún no hay calificaciones
- Segundo ParcialDocumento84 páginasSegundo ParcialRoberto AyalaAún no hay calificaciones
- Sistema Reproductor MaculinoDocumento34 páginasSistema Reproductor MaculinoKevin FloresAún no hay calificaciones
- Histologia Del Aparato Reproductor MasculinoDocumento5 páginasHistologia Del Aparato Reproductor MasculinoMauricio Leon100% (1)
- Aparato Reproductor MasculinoDocumento47 páginasAparato Reproductor MasculinoKevin Flores100% (2)
- Reproductor MyFDocumento103 páginasReproductor MyFJosué Antonio Morales LorioAún no hay calificaciones
- Sist. Rep. FemeninoDocumento69 páginasSist. Rep. FemeninoUSMP FN ARCHIVOSAún no hay calificaciones
- Estructura Fisiologica de Las Vesiculas SeminalesDocumento4 páginasEstructura Fisiologica de Las Vesiculas SeminalesAquiles AcostaAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento36 páginasAparato Reproductor Masculinowendy hernandezAún no hay calificaciones
- Repro MascDocumento9 páginasRepro MascTadeo ObandoAún no hay calificaciones
- Medicina Veterinaria y ZootecniaDocumento13 páginasMedicina Veterinaria y ZootecniaJOAN SEBASTIAN VARGAS MENDOZAAún no hay calificaciones
- Sistema Reproductor MasculinoDocumento59 páginasSistema Reproductor MasculinoSandra FuentesAún no hay calificaciones
- Aparato Reproductor Del Macho (Histología-Bartolo)Documento13 páginasAparato Reproductor Del Macho (Histología-Bartolo)Jesus RodríguezAún no hay calificaciones
- PDF Epitelios 2021 - 2Documento183 páginasPDF Epitelios 2021 - 2Daniela Hurtado CastañoAún no hay calificaciones
- 3.tejido EpitelialDocumento88 páginas3.tejido Epitelialerika rodriguezAún no hay calificaciones
- HISTOLOGÍADocumento30 páginasHISTOLOGÍAAlessandra RosalesAún no hay calificaciones
- Aparato Reproductor Masculino ModificadaDocumento38 páginasAparato Reproductor Masculino ModificadaJuan Carlos QuispeAún no hay calificaciones
- Tema31 Reproductor MasculinoDocumento9 páginasTema31 Reproductor Masculinomoises chino bandaAún no hay calificaciones
- Sistema Reproductor FemeninoDocumento10 páginasSistema Reproductor FemeninoFrancisca FuentevillaAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento42 páginasAparato Reproductor Masculinojeniffer Ym100% (1)
- TesticuloDocumento35 páginasTesticuloLaura Angelica de PerezAún no hay calificaciones
- Histología de Órganos Reproductores MasculinosDocumento13 páginasHistología de Órganos Reproductores MasculinosCesar Alberto Alzate SantaAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento29 páginasAparato Reproductor MasculinoMiguel Angel GonzalezAún no hay calificaciones
- HISTOLOGIADocumento7 páginasHISTOLOGIAmellisa olivares villaAún no hay calificaciones
- Histologia Del Aparato Reproductor MasculinoDocumento11 páginasHistologia Del Aparato Reproductor MasculinoVania CEAún no hay calificaciones
- S. R. MasculinoDocumento37 páginasS. R. MasculinoErgueta Villarroel MelissaAún no hay calificaciones
- Aparato ReproductorDocumento18 páginasAparato ReproductortitozamrosAún no hay calificaciones
- Aparato Genital Femenino.7 Aparato Genital FemeninoDocumento20 páginasAparato Genital Femenino.7 Aparato Genital FemeninoSamuel Jimenez HernandezAún no hay calificaciones
- Sistema Reproductor MasculinoDocumento18 páginasSistema Reproductor MasculinoRosa ArrietaAún no hay calificaciones
- Tejidos 2022 CosmiatriaDocumento42 páginasTejidos 2022 CosmiatriaMeli ParedesAún no hay calificaciones
- Aparato Reproductor MasculinoDocumento38 páginasAparato Reproductor Masculinokaren ajalla100% (1)
- Femenino - HistologíaDocumento55 páginasFemenino - HistologíaRodrigo CañeteAún no hay calificaciones
- Sistema Reproductor MasculinoDocumento36 páginasSistema Reproductor MasculinoIsabel Antelo FlechaAún no hay calificaciones
- Tejido EpitelialDocumento23 páginasTejido EpitelialFercha PerezAún no hay calificaciones
- Tema 1 - Embrio, Histo EndócrinoDocumento25 páginasTema 1 - Embrio, Histo EndócrinoAdalberto Mejia RodriguezAún no hay calificaciones
- Histología y Embrología del Sitema NerviosoDe EverandHistología y Embrología del Sitema NerviosoCalificación: 4 de 5 estrellas4/5 (4)
- Sistemas+contra+incendios+en+un+buque+ro-Pax+tipo +Volcan+de+Tamadaba PDF JsessionidDocumento92 páginasSistemas+contra+incendios+en+un+buque+ro-Pax+tipo +Volcan+de+Tamadaba PDF JsessionidJcMhAún no hay calificaciones
- Aritmética 01 CNDocumento4 páginasAritmética 01 CNJoseph Villalva RiveraAún no hay calificaciones
- Tarea 7 de Español IIDocumento3 páginasTarea 7 de Español IIAlex LucianoAún no hay calificaciones
- Sobre Practicas Docentes. Modelos Educativos (Mapa Mental)Documento26 páginasSobre Practicas Docentes. Modelos Educativos (Mapa Mental)nurce95Aún no hay calificaciones
- Deber TEST - Evaluacion Psicologica.Documento4 páginasDeber TEST - Evaluacion Psicologica.Monica Elizabeth Quezada EspinozaAún no hay calificaciones
- Semana 20 CC - NNDocumento3 páginasSemana 20 CC - NNJoselyn CarrilloAún no hay calificaciones
- Contrato Matex Spa-130220 (1) - SignedDocumento7 páginasContrato Matex Spa-130220 (1) - SignedMaría TeresaAún no hay calificaciones
- Aprender A Vivir SolosDocumento7 páginasAprender A Vivir SolosHugo MateoAún no hay calificaciones
- 973 Tarea 3 JakelineDocumento14 páginas973 Tarea 3 JakelineJakeline Mateus QuitianAún no hay calificaciones
- Actividad Integradora HistoriaDocumento4 páginasActividad Integradora HistoriaGabriel A. GarciaAún no hay calificaciones
- Disipación de EnergíaDocumento40 páginasDisipación de EnergíaMaria Cecilia Suarez Rubi100% (3)
- Disertacion-Juan Castaingts T.Documento39 páginasDisertacion-Juan Castaingts T.David Perez GomezAún no hay calificaciones
- Consideraciones GeneralesDocumento2 páginasConsideraciones Generalesfiorella moriAún no hay calificaciones
- Land ArtDocumento2 páginasLand ArtEliana VogtAún no hay calificaciones
- Rubrica de Evaluación FormativaDocumento3 páginasRubrica de Evaluación FormativaTatiana ParraAún no hay calificaciones
- Cuestionario para Evaluar Los Estilos de Supervision EducativaDocumento2 páginasCuestionario para Evaluar Los Estilos de Supervision EducativaMario Chancahuañe Rendón100% (1)
- Libro America Latina - Universidades en Transición PDFDocumento98 páginasLibro America Latina - Universidades en Transición PDFJose Uro PereaAún no hay calificaciones
- El Judío en El Misterio de La Historia, P. Julio MenvielleDocumento81 páginasEl Judío en El Misterio de La Historia, P. Julio MenvielleMartin CastroAún no hay calificaciones
- Guia - Evaluacion - Alumnado Con Altas CapacidadesDocumento76 páginasGuia - Evaluacion - Alumnado Con Altas CapacidadesSusana ViqueiraAún no hay calificaciones
- Reset Spanish IbookDocumento96 páginasReset Spanish IbookMarilu Aguilar100% (1)
- Catalogo de Servicios TIDocumento2 páginasCatalogo de Servicios TIDavid Jesus100% (1)
- Programas Sinópticos - o y SDocumento47 páginasProgramas Sinópticos - o y SEdilma ColmenarezAún no hay calificaciones
- El Inglès Como Lengua Extranjera en El Contexto Unversitario EcuatorianoDocumento21 páginasEl Inglès Como Lengua Extranjera en El Contexto Unversitario EcuatorianoeaenglishquitoAún no hay calificaciones
- Biografia Del AutorDocumento4 páginasBiografia Del AutorVicente Arturo PichardoAún no hay calificaciones
- Los Genios No NacenDocumento5 páginasLos Genios No NacenEdwin Gonzalito100% (1)
- PrefabricadoDocumento14 páginasPrefabricadoClaudia LopezAún no hay calificaciones
- Actividad Grupal - Fichas Sólidos PlatónicosDocumento2 páginasActividad Grupal - Fichas Sólidos PlatónicosMaryorie NiklitschekAún no hay calificaciones
- Medicion Del Potencial EspontaneoDocumento28 páginasMedicion Del Potencial EspontaneoSandra Luz Cruz Hernandez100% (1)
- El Film y Su EspectadorDocumento2 páginasEl Film y Su EspectadorGuillermo SaredoAún no hay calificaciones
- Poemas de Mario BenedettiDocumento6 páginasPoemas de Mario BenedettiCarolina AstorgaAún no hay calificaciones