Documentos de Académico
Documentos de Profesional
Documentos de Cultura
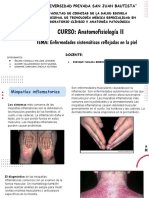
VASCULITIS
Cargado por
Jaqueline CruzDerechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
VASCULITIS
Cargado por
Jaqueline CruzCopyright:
Formatos disponibles
Las vasculitis son enfermedades inflamatorias que comprometen la pared de los vasos sanguíneos (arterias,
arteriolas, capilares, vénulas y venas). provocando una estrechez de su lumen, que se manifiesta por
isquemia y/o eventual necrosis del tejido u órgano que irriga.
Las vasculitis pueden ser clasificadas de acuerdo a:
A. Patogenia: tipo de vaso sanguíneo comprometido
B. Si son producidas por causas conocidas (vasculitis secundarias) o por causas indeterminadas o
idiopáticas (vasculitis primarias).
PATOGENIA
Un grupo significativo de vasculitis se produce por mecanismos inmunológicos de daño celular o tisular, daño
directo por anticuerpos específicos, complejos inmunes con activación del complemento o citotoxicidad
directa o inducida por anticuerpos.
• Vasculitis mediadas por complejos inmunes: los antígenos constituyentes son generalmente
antígenos externos.
• Vasculitis autoinmunes: se producen en menor frecuencia, siendo de tipo autoantígenos.
• Vasculitis alérgicas: hipersensibilidad a numerosas drogas, medicamentos y productos químicos y
físicos.
• Vasculitis infecciosas: se producen por la acción de agentes microbiológicos.
MANIFESTACIONES CLÍNICAS
Las vasculitis pueden causar síntomas generales como fiebre, cansancio, adelgazamiento, afección del
estado general, artritis no deformante y sintomatología multisistémica cutáneo-mucosa, neurológica, renal,
respiratoria, digestiva, ocular y cardíaca como consecuencia de la isquemia o el infarto visceral por oclusión
de los vasos afectados.
A estos síntomas se le pueden agregar elementos específicos o sospechosos distintos, especialmente
relacionados al tamaño vascular comprometido.
GRANDES MEDIANOS PEQUEÑOS
Claudicación de extremidad Nódulos cutáneos Púrpura palpable
presión arterial sistémica Ulceras de piel Glomerulonefritis
Ausencia de pulsos Necrosis digital Hemorragia alveolar
Soplos arteriales Mononeuritis múltiple Granulomas cutáneos
Dilatación aórtica Microaneurismas Uveítis
Trastornos de visión Livedo Reticularis Escleritis
DIAGNÓSTICO
El diagnóstico se plantea a raíz de síntomas clínicos o signos al examen físico, que sugieren la posibilidad
de una vasculitis.
Para confirmar la sospecha diagnóstica se utilizan estudios más específicos:
• Ecografías doppler o angiografías para comprobar la existencia, localización o grado de la
obstrucción vascular
• Resonancia Magnética del Sistema Nervioso Central,
• Estudios de crioglobulinas, virus del SIDA y hepatitis B y C
• La confirmación histológica con una biopsia del eventual órgano afectado, piel, riñón, pulmón, nervio
sural y otras, es el método más ideal.
El estudio de los distintos autoanticuerpos debe ser obligatorio para poder excluir enfermedades
autoinmunes difusas del tejido conectivo: lupus eritematoso generalizado, artritis reumatoide, síndrome
de Sjögren y síndrome antifosfolípido.
DIAGNÓSTICO DIFERENCIAL
• Deben descartarse las vasculitis secundarias de causa conocida: infecciones, neoplasias y
enfermedades hematológicas.
• También los fenómenos de obstrucción vascular que puedan imitar fenómenos tipo vasculíticos:
trombosis, embolias y microembolias ateroscleróticas
• Medicamentos vasoespásticos; drogas ilícitas (cocaína).
Síndrome antifosfolípido: puede producir obstrucción vascular clínicamente muy similar a una vasculitis,
asociado a anticuerpos antifosfolípidos, que junto a otros elementos clínicos, permiten su diagnóstico
diferencial.
TRATAMIENTO
El tratamiento medicamentoso de las vasculitis primarias debe considerar dos etapas clínicas:
Inicialmente, en plena actividad de la enfermedad, lograr la inducción de remisión:
• Se intenta detener la enfermedad con la mayor precocidad posible para evitar mortalidad temprana
y prevenir un daño visceral irreversible.
• Generalmente se usa la vía IV.
• El tiempo habitual de tratamiento para la remisión se estima entre 3 a 6 meses.
Posteriormente, la mantención de la remisión.
• Se deben usar medicamentos eficientes para reducir o bloquear las recaídas con la menor toxicidad
posible, considerando un tratamiento que se puede prolongar de 1 a 2 años, de acuerdo a las
características clínicas de cada caso.
En las vasculitis de pequeño vaso ANCA positivo:
• Metilprednisolona combinada generalmente con ciclofosfamida.
• Ambas se usan en bolos mensuales por 3 a 6 meses, hasta inactivar la enfermedad.
• En casos muy graves y agudos, se usa Gama Globulina IV o plasmaferesis..
Mantención para la remisión
• Usando generalmente corticoides orales, asociados a inmunosupresores para mejorar la tasa de
recaídas.
También podría gustarte
- Nomenclatura y clasificación de las vasculitisDocumento32 páginasNomenclatura y clasificación de las vasculitisDexa Mac LovynAún no hay calificaciones
- VasculitisDocumento8 páginasVasculitisshadi mAún no hay calificaciones
- vasculitisDocumento39 páginasvasculitis365a31520066Aún no hay calificaciones
- VasculitisDocumento44 páginasVasculitisRonald VillalobosAún no hay calificaciones
- VasculitisDocumento20 páginasVasculitisAreli AdamarisAún no hay calificaciones
- Vasculitis generalizadaDocumento54 páginasVasculitis generalizadaarielexAún no hay calificaciones
- VASCULITISDocumento7 páginasVASCULITISCarlos GuerreroAún no hay calificaciones
- CAPÍTULO 165 - VasculitisDocumento5 páginasCAPÍTULO 165 - Vasculitissofia moralesAún no hay calificaciones
- Enfermedades Autoinmunes en PorcinosDocumento4 páginasEnfermedades Autoinmunes en PorcinosPedro Andrés PupialesAún no hay calificaciones
- VASCULITISDocumento30 páginasVASCULITISAndrea Lizeth Guerra JimenezAún no hay calificaciones
- Vasculitis PPT Presentar ExpDocumento65 páginasVasculitis PPT Presentar ExpCurie Georgette Cruzado CéspedesAún no hay calificaciones
- Vasculitis PDFDocumento5 páginasVasculitis PDFErick calvilloAún no hay calificaciones
- VasculitisDocumento3 páginasVasculitisMelisa RamirezAún no hay calificaciones
- Enfermedades Sistémicas y Riñón. Vasculitis: ÍndiceDocumento38 páginasEnfermedades Sistémicas y Riñón. Vasculitis: ÍndiceChristopher Enrique Cepeda MaldonadoAún no hay calificaciones
- Vasculitis necrotizantes no infecciosasDocumento80 páginasVasculitis necrotizantes no infecciosasCristina HCAún no hay calificaciones
- Apunte Unidad Tem Tica N 2 PDFDocumento31 páginasApunte Unidad Tem Tica N 2 PDFceciliaAún no hay calificaciones
- PanDocumento11 páginasPanDaniel AguilarAún no hay calificaciones
- Dermatologia Ix, Tercer CorteDocumento9 páginasDermatologia Ix, Tercer CorteAndreaAún no hay calificaciones
- 9.guia Vasculitis - Rosa Enríquez.Documento8 páginas9.guia Vasculitis - Rosa Enríquez.ROSA ALEXANDRA ENRIQUEZ PALADINESAún no hay calificaciones
- VasculitisDocumento10 páginasVasculitisDaniela ItzelAún no hay calificaciones
- Síndrome VasculíticoDocumento22 páginasSíndrome VasculíticoYamilet Valencia EspinozaAún no hay calificaciones
- Poliarteritis NodosaDocumento16 páginasPoliarteritis NodosaBryan FreireAún no hay calificaciones
- VASCULITISDocumento12 páginasVASCULITISCarolina CardozoAún no hay calificaciones
- Vasculitis y paniculitis: guía de clasificación y diagnósticoDocumento23 páginasVasculitis y paniculitis: guía de clasificación y diagnósticoOlalla PeredaAún no hay calificaciones
- Exponer Patologia OmarDocumento8 páginasExponer Patologia OmarOmarcito Alexander Sanchez ChuquipulAún no hay calificaciones
- Taller de Vasos SanguineosDocumento12 páginasTaller de Vasos SanguineosBrayanAún no hay calificaciones
- Vasculitis. Púrpura de Schönlein-Henoch.Documento8 páginasVasculitis. Púrpura de Schönlein-Henoch.Javier Rodríguez FeitzickAún no hay calificaciones
- Nefrologia Dia 186 174315Documento38 páginasNefrologia Dia 186 174315BorisAún no hay calificaciones
- VasculitisDocumento39 páginasVasculitisAngel Lazaro SuarezAún no hay calificaciones
- Enfermedades Sistémicas y RiñónDocumento29 páginasEnfermedades Sistémicas y Riñón10969403Aún no hay calificaciones
- VASCULITIS Y RIÑONnDocumento34 páginasVASCULITIS Y RIÑONnYair JaicoAún no hay calificaciones
- Vasculitis BienDocumento63 páginasVasculitis BienLuis Alberto Rebaza DominguezAún no hay calificaciones
- VASCULITISDocumento7 páginasVASCULITISEduardo BarrientosAún no hay calificaciones
- Vasculitis 2Documento17 páginasVasculitis 2Leydi Lopez ToribioAún no hay calificaciones
- Vasculitis: clasificación y manifestaciones clínicasDocumento61 páginasVasculitis: clasificación y manifestaciones clínicasKellyMarisolChungaRoaAún no hay calificaciones
- Nefrologia Dia 186 - 095731Documento38 páginasNefrologia Dia 186 - 095731Cardiologia HE1Aún no hay calificaciones
- VasculitisDocumento106 páginasVasculitisbrendhaAún no hay calificaciones
- Vasculiti InformeDocumento17 páginasVasculiti InformeVictor HernandezAún no hay calificaciones
- Nefrologia Dia 186 082255Documento37 páginasNefrologia Dia 186 082255JuanAún no hay calificaciones
- Vasculitis FSM 2020Documento8 páginasVasculitis FSM 2020Pauline Sancy100% (1)
- Vasculitis y úlceras cutáneasDocumento26 páginasVasculitis y úlceras cutáneasMercedes PalacioAún no hay calificaciones
- Vasculitis SistémicasDocumento20 páginasVasculitis SistémicasAntonioAún no hay calificaciones
- VasculitisDocumento13 páginasVasculitisCamila Gómez MejíaAún no hay calificaciones
- Vasculitis Por HipersensibilidadDocumento3 páginasVasculitis Por HipersensibilidadNathalie MurilloAún no hay calificaciones
- 24 PoliarteritisDocumento13 páginas24 Poliarteritisblanca vieraAún no hay calificaciones
- VasculitisDocumento97 páginasVasculitisIbarias Toledo ChitalyAún no hay calificaciones
- Vasculitis de Medianos y Grandes Vasos MivcDocumento32 páginasVasculitis de Medianos y Grandes Vasos MivcIsabelita VargasAún no hay calificaciones
- VasculitisDocumento36 páginasVasculitisrodrigoperaltagonzalezAún no hay calificaciones
- VASCULITISDocumento39 páginasVASCULITISSebastian Andres Casilla FloresAún no hay calificaciones
- Endocarditis Infecciosa GuíaDocumento27 páginasEndocarditis Infecciosa Guíagizmo38bAún no hay calificaciones
- Copia de 7 - VASCULITISDocumento12 páginasCopia de 7 - VASCULITISBelen MartinezAún no hay calificaciones
- Poliarteritis NodosaDocumento5 páginasPoliarteritis Nodosastefanymal24Aún no hay calificaciones
- Vasculitis: inflamación y lesión de los vasos sanguíneosDocumento38 páginasVasculitis: inflamación y lesión de los vasos sanguíneosGabryela DíazAún no hay calificaciones
- Enfermedades Sistematicas Reflejadas en La PielDocumento11 páginasEnfermedades Sistematicas Reflejadas en La PielCentro de Esparcimiento El MaracanazoAún no hay calificaciones
- VasculitisDocumento50 páginasVasculitisPercy Vara CelisAún no hay calificaciones
- Semiolog EndocarditisDocumento60 páginasSemiolog EndocarditisNick Minchola SanchezAún no hay calificaciones
- Vasculitis primarias: generalidades, clasificación y síntomas claveDocumento9 páginasVasculitis primarias: generalidades, clasificación y síntomas claveJhon SoriaAún no hay calificaciones
- Enfermedades sistémicas y del aparato locomotorDe EverandEnfermedades sistémicas y del aparato locomotorAún no hay calificaciones
- NEUTROPENIADocumento3 páginasNEUTROPENIAJaqueline CruzAún no hay calificaciones
- Principia L Is MoDocumento1 páginaPrincipia L Is MoJaqueline CruzAún no hay calificaciones
- Enfermedad de KawasakiDocumento7 páginasEnfermedad de KawasakiJaqueline CruzAún no hay calificaciones
- Síndrome de Sjögren: Características y tratamientoDocumento9 páginasSíndrome de Sjögren: Características y tratamientoJaqueline CruzAún no hay calificaciones
- Vasculitis de Grandes Vasos TakayasuDocumento1 páginaVasculitis de Grandes Vasos TakayasuJaqueline CruzAún no hay calificaciones
- Fundamentos bíblicos de la alabanza y adoraciónDocumento6 páginasFundamentos bíblicos de la alabanza y adoracióndaniela salgado100% (1)
- Tarea Sobre Las Normas Internacionales de Auditoría 701 y 705RDocumento2 páginasTarea Sobre Las Normas Internacionales de Auditoría 701 y 705RPAOLAAún no hay calificaciones
- Garcia SottileDocumento11 páginasGarcia SottileEllaron100% (1)
- Embarazos y Partos en El Siglo XVIDocumento38 páginasEmbarazos y Partos en El Siglo XVIdeina73Aún no hay calificaciones
- Entrevista A Axl Rose en El Año 1992 para La Revista RIPDocumento17 páginasEntrevista A Axl Rose en El Año 1992 para La Revista RIPJude RoseAún no hay calificaciones
- Teorias Del Derecho AgrarioDocumento11 páginasTeorias Del Derecho AgrarioCulo Del Yoongo0% (1)
- EE La Transformacion Digital Del Sector TransporteDocumento63 páginasEE La Transformacion Digital Del Sector TransporteJosy SalcedoAún no hay calificaciones
- Confianza en Cuanto Al JuicioDocumento2 páginasConfianza en Cuanto Al JuiciocaveroAún no hay calificaciones
- Informe Nro Designacion de Comite Camas Camillas HrhdeDocumento2 páginasInforme Nro Designacion de Comite Camas Camillas HrhdeMaria J AzAún no hay calificaciones
- Pessoa La TabaqueríaDocumento9 páginasPessoa La TabaqueríajrmoreliaAún no hay calificaciones
- Fase 4 - Test Físicos - Nelson García RestrepoDocumento13 páginasFase 4 - Test Físicos - Nelson García RestrepoNelson García RestrepoAún no hay calificaciones
- La Silla Vacia en GestaltDocumento5 páginasLa Silla Vacia en Gestaltannabellh1Aún no hay calificaciones
- Problema CentralDocumento14 páginasProblema Centraljavier romero menesesAún no hay calificaciones
- Capítulo 9Documento5 páginasCapítulo 9Angie LunaAún no hay calificaciones
- Analisis de La Problematica Social y Economica de La Costa Pacifica NariñenseDocumento126 páginasAnalisis de La Problematica Social y Economica de La Costa Pacifica NariñenseAxel RojasAún no hay calificaciones
- Manual de Convivencia AlojamientoDocumento9 páginasManual de Convivencia Alojamientoorley acostaAún no hay calificaciones
- El Descanso Semanal ObligatorioDocumento10 páginasEl Descanso Semanal ObligatorioLaura Alvarez BaldeonAún no hay calificaciones
- Texto HeadyDocumento24 páginasTexto HeadyPaulaaS_Aún no hay calificaciones
- Test de Liderazgo de Hersey y Blanchard PDFDocumento10 páginasTest de Liderazgo de Hersey y Blanchard PDFcocobeto8Aún no hay calificaciones
- Ejercicio 1 Evaluación de Ofertas (Miércoles 31-07-2019)Documento2 páginasEjercicio 1 Evaluación de Ofertas (Miércoles 31-07-2019)Matias Nicolas Avendaño HernandezAún no hay calificaciones
- Países afines en el comercio APECDocumento3 páginasPaíses afines en el comercio APECclarisaAún no hay calificaciones
- Oferta de evaluaciones UNAD 2022-1601Documento86 páginasOferta de evaluaciones UNAD 2022-1601LICETH MILENA MENDEZ HERNANDEZAún no hay calificaciones
- S02.s1 - Tarea-DEMANDA POR SUMA DE DINERODocumento8 páginasS02.s1 - Tarea-DEMANDA POR SUMA DE DINEROLizbeth Margot Amiga FielAún no hay calificaciones
- SaudadeDocumento2 páginasSaudadeJonh Catacora LopezAún no hay calificaciones
- El Arte en Grecia PDFDocumento7 páginasEl Arte en Grecia PDFLizeth TiracaAún no hay calificaciones
- César Vidal - El Camino Hacia La CulturaDocumento4 páginasCésar Vidal - El Camino Hacia La CulturaDante León Marín CarrilAún no hay calificaciones
- Reglamento Asunción Danza 2012Documento2 páginasReglamento Asunción Danza 2012Asuncion DanzaAún no hay calificaciones
- Historia Bloque 9Documento6 páginasHistoria Bloque 9Filolilo XDAún no hay calificaciones
- My First StartupDocumento4 páginasMy First StartupLilian CubiasAún no hay calificaciones
- Conceptos Tradicionales Del Análisis EconómicoDocumento7 páginasConceptos Tradicionales Del Análisis EconómicoKevin LogañaAún no hay calificaciones