Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Periodo Organogenético y Fetal
Cargado por
Angie Lucia Llerena Torres0 calificaciones0% encontró este documento útil (0 votos)
9 vistas12 páginasTítulo original
PERIODO ORGANOGENÉTICO Y FETAL
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
9 vistas12 páginasPeriodo Organogenético y Fetal
Cargado por
Angie Lucia Llerena TorresCopyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 12
DE LA TERCERA A LA OCTAVA SEMANA: el periodo embrionario.
También llamado periodo de la organogénesis. es la fase en que las tres capas
germinales –ectodermo, mesodermo, endodermo dan origen a varios tejidos y
órganos específicos. Al final del periodo embrionario los principales sistemas de
órganos ya se establecieron; al final del segundo mes ya pueden identificarse las
principales características externas del cuerpo.
DERIVADOS DE LA CAPA GERMINAL ECTODÉRMICA
Al inicio de la tercera semana de desarrollo esta capa adopta la forma de
un disco más ancho en la región cefálica que en la caudal.
I. El aspecto de la notocorda y del mesodermo precordal hacen que el
ectodermo suprayacente se engruese para formar la placa neural.
Las células de la placa constituyen el neuroectodermo y esta
inducción representa el primer eslabón en el proceso de
neurulación.
Regulación molecular de la inducción neural
La inducción de la placa neural se debe a la regulación de señalización del factor
de crecimiento de los fibroblastos (FGF) junto con la inhibición de la actividad
de la proteína morfogénica ósea 4 (BMP4), la cual pertenece a la familia del
factor de transformación del crecimiento (TGF-β) que desplaza centralmente al
ectodermo y al mesodermo.
La señalización de FGF tal vez promueve una vía neural mediante un mecanismo
desconocido mientras evita la transcripción de BMP y regula la expresión de
cordina y nogina que inhiben la acción de BMP.
Neutralizan el ectodermo inhibiendo BMP y haciendo que el mesodermo se
convierta en notocorda y en mesodermo paraxial (lo dorsaliza); sin embargo,
estos inductores neurales sólo inducen los tejidos de tipo prosencéfalo y
mesencéfalo. La inducción de las estructuras de las placas caudal y neural
(prosencéfalo y médula espinal) dependen de dos proteínas secretadas: WNT3a y
FGF.
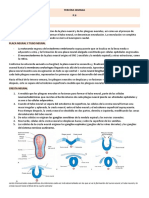
Neurulación
Es el proceso mediante el cual la placa neural produce el tubo neural
Se alarga la placa neural y el eje corporal con el fenómeno de extensión
convergente: se produce un movimiento de lateral a medial en las células
del plano del ectodermo y del mesodermo.
Sus bordes laterales se elevan para producir pliegues neurales y la región
medial deprimida da origen al surco neural.
En forma gradual los pliegues neurales se acercan uno a otro en la línea
media donde se fusionan. a fusión empieza en la región caudal (quinto
somita) y avanza en dirección craneal y caudal. Así se forma el tubo
neural.
Los extremos cefálico y caudal del tubo neural se comunican con la
cavidad amniótica a través de los neuroporos anterior (craneal) y
posterior (caudal). El neuroporo craneal se cierra aproximadamente en el
día 25 (fase de 18 a 20 somitas), en tanto que el neuroporo posterior lo hace en el día 28 (fase de 25
somitas)
Termina la neurulación. y el sistema nervioso central está representado por una estructura tubular
cerrada con una parte caudal estrecha, la médula espinal, y una parte cefálica mucho más ancha
caracterizada por varias dilataciones: las vesículas encefálicas.
Células de la cresta neural
Los pliegues neurales se elevan y fusionan, las células en el borde
lateral o cresta del neuroectodermo empiezan a separarse de sus
vecinos. Esta población celular, la cresta neural pasan por una
transición epitelio mesenquimatosa al salir del neuroectodermo con
una migración y desplazamiento activos para entrar en el mesodermo
subyacente.
Las células de la cresta provenientes de la región troncal salen del
neuroectodermo después del cierre del tubo neural y migran por una de
dos vías:
1) una vía dorsal que cruza la dermis donde entrarán en el ectodermo
por orificios de la lámina basal para producir melanocitos en la piel y
en los folículos pilosos de la piel
2) una vía ventral por la mitad anterior de cada somita para convertirse en ganglios sensoriales, en neuronas
simpáticas y entéricas, en células de Schwann y en células de la médula suprarrenal.
Además… Las células de la cresta neural también forman pliegues craneales y salen de ellos dejando el tubo
neural antes del cierre en esta región. Estas células contribuyen al esqueleto craneofacial, lo mismo que a las
neuronas de los ganglios craneales, las células gliales, los melanocitos y otros tipos de célula.
Son tan fundamentales y aportan tanto a muchos órganos y tejidos que a veces se los conoce como cuarta capa
germinal
Posteriormente…
Una vez cerrado el tubo neural, dos engrosamientos ectodérmicos –las placodas auditivas y las placodas del
cristalino– se observan en la región cefálica del embrión.
Al proseguir el desarrollo, las placodas auditivas se invaginan para producirlas vesículas auditivas que se
convertirán en las estructuras necesarias para oír y mantener el equilibrio. Más o menos al mismo tiempo
aparecen las placodas del cristalino. También ellas se invaginan y durante la quinta semana constituyen los
cristalinos de los ojos.
DERIVADOS DE ECTODERMO
Sistema nervioso central
Sistema nervioso periférico
Epitelio sensorial del oído, de la nariz y ojos
Epidermis incluidos el cabello y las uñas
Glándulas subcutáneas
Glándulas mamarias
Hipófisis
Esmalte de los dientes
DERIVADOS DE LA CAPA GERMINAL MESODÉRMICAS
Las células de la capa germinal mesodérmica forman a ambos lados de la línea media una lámina delgada de
tejido laxo
Mesodermo paraxial: Placa engrosada de tejido formada por proliferación de células cercanas a la línea
media
Placa lateral: Capa mesodérmica delgada que se encuentra hacia los lados.
Este tejido se divide en dos capas al aparecer y unirse las cavidades intercelulares:
o Capa mesodérmica somática o parietal: Una
capa que se continúa con el mesodermo y
recubre el amnios
o Capa mesodérmica esplácnica o visceral: Una
capa que se continúa con el mesodermo y
recubre al saco vitelino,
Juntas estas capas revisten una cavidad recién formada:
la cavidad intraembrionaria, que se continúa con la
cavidad extraembrionaria a ambos lados del embrión.
o El mesodermo intermedio: conecta el
mesodermo paraxial al mesodermo de placa
lateral
Mesodermo paraxial:
Al inicio de la tercera semana el mesodermo paraxial empieza a organizarse en segmentos llamados
somitómeros.
Somitómeros:
Aparecen en la región cefálica del embrión y su formación prosigue en dirección cefalocaudal.
consta de células mesodérmicas dispuestas en verticilos concéntricos alrededor del centro de la unidad.
En la región cefálica, los somitómeros se convierten en neurómeros en asociación con la segmentación de la
placa neural, contribuyendo al mesénquima en la cabeza.
Desde la región occipital en sentido caudal, los somitómeros continúan organizándose hasta convertirse en
somitas. El primer par de somitas aparece en la región occipital del embrión hacia el día 20 del desarrollo.
Hay 4 pares occipitales, 8 cervicales, 12 torácicos, 5 lumbares, 5 sacros y entre 8 y 10 coccígeos.
Más tarde desaparecen el primer par occipital y las últimas somitas coccígeos de 5 a 7, mientras las restantes
somitas constituyen el esqueleto axial.
CON SOLO CONTAR LOS SOMITAS PUEDE CALCULARSE CON
EXACTITUD LA EDAD DE UN EMBRIÓN DURANTE ESTE
PERIODO INICIAL.
Diferenciación de los somitas
Estas células pasan por un proceso de epitelización y se disponen en
forma de donas alrededor de una luz pequeña.
Al inicio de la cuarta semana las células en las paredes ventral y medial del somita pierden sus características
epiteliales, de nuevo se tornan mesenquimatosas (parecidas al fibroblasto) y cambian de posición para rodear el
tubo neural y la notocorda.
En conjunto estas células forman el esclerotoma, que se diferenciará en vértebras y costillas.
Las células de los márgenes dorsomedial y ventrolateral en la región superior del somita forman los
precursores de los miocitos, mientras que las situadas entre ambos grupos dan origen al dermatoma.
Las células provenientes de los grupos precursores de músculos otra vez se vuelven mesenquimatosas y
migran debajo del dermatoma para crear el dermomiotoma.
Además, las células procedentes del margen ventrolateral migran a la capa parietal del mesodermo de la
placa lateral para producir la mayor parte de la musculatura de la pared corporal (músculos transversos y
oblicuos, internos y externos, del abdomen), así como la mayoría de los músculos de las extremidades.
Por tanto, cada somita forma su propio esclerotoma (cartílago del tendón y componente óseo), su propio
miotoma (que aporta el componente muscular segmentario) y su propio dermatoma, de donde deriva la dermis
de la espalda.
Mesodermo intermedio:
conecta temporalmente el mesodermo paraxial a la placa lateral
Se diferencia en: LAS ESTRUCTURAS UROGENITALES
En las regiones cervical y torácica superior genera grupos de células segmentarias (los futuros nefrotomas).
En la región más caudal produce una masa no segmentada de tejido: el cordón nefrógeno.
Mesodermo de la placa lateral:
Se divide en las capas parietal (somática) y visceral (esplácnica)
que revisten la cavidad intraembrionaria y rodean los órganos,
respectivamente.
El mesodermo de la placa parietal junto con el ectodermo
suprayacente, crea los pliegues de la pared lateral del cuerpo.
Estos pliegues junto con los de la cabeza (cefálicos) y los de la
cola (caudales) cierran la pared ventral del cuerpo. Da origen a:
la dermis de la piel en la pared corporal y en las extremidades, a
los huesos, al tejido conectivo de las extremidades y al esternón.
Las células precursoras del esclerotoma y de la musculatura migran al interior de la capa parietal del
mesodermo de la placa lateral para constituirlos cartílagos costales, los músculos de las extremidades y la
mayor parte de los músculos de la pared corporal.
Las células mesodérmicas de la capa parietal que rodean la cavidad extraembrionaria producen membranas
delgadas –las membranas mesoteliales llamadas también membranas serosas– que recubren las cavidades
peritoneales, pleural y pericárdicas, y segregan líquido seroso.
La capa visceral del mesodermo de la placa lateral junto con el endodermo embrionario produce la pared del
tubo intestinal. Forman una membrana serosa delgada alrededor de cada órgano.
Sangre y vasos sanguíneos
Los hematocitos y los vasos sanguíneos también se originan en el mesodermo.
Los vasos sanguíneos lo hacen mediante dos mecanismos: vasculogénesis, los que provienen de los islotes
sanguíneos y angiogénesis, los que se forman de los vasos ya existentes.
Islotes sanguíneos:
Proceden de las células mesodérmicas cuya inducción produce hemangioblastos, un precursor común en la
formación de hematocitos y de vasos sanguíneos. Los primeros islotes aparecen en el mesodermo rodeando la
pared del saco vitelino durante la tercera semana del desarrollo, poco después en el mesodermo de la placa
lateral y en otras regiones
Aunque los primeros hematocitos se originan en los islotes sanguíneos en la pared del saco vitelino, esta
población es transitoria.
¿Cómo es el proceso?
En el centro de los islotes de sangre, los hemangioblastos
producen células madre hematopoyéticas, precursoras de todos los
hematocitos; en cambio, los hemangioblastos periféricos se
diferencian en angioblastos, precursores de los vasos sanguíneos.
Los angioblastos proliferan y con el tiempo se los induce para que
generen células endoteliales mediante el VEGF secretado por las
células mesodérmicas circundantes. Una vez que el proceso de
vasculogénesis establece un lecho vascular primario que incluye la aorta dorsal y las venas cardinales, se agrega
más vasculatura por angiogénesis, o sea la producción de otros vasos
Las células madre hematopoyéticas derivan del mesodermo que rodea a la aorta en un lugar cercano al riñón
mesonéfrico en desarrollo, llamado región aorta-gónada-mesonefro (AGM). Estas células colonizan el hígado,
que se transforma en el principal órgano hematopoyético del embrión y del feto aproximadamente a partir del
segundo al séptimo mes del desarrollo. Durante el séptimo mes de gestación las células madre provenientes del
hígado colonizan la médula ósea, tejido hematopoyético definitivo; después el hígado pierde esa importante
función.
Genes que actúan
El factor FGF2 induce el desarrollo de los islotes sanguíneos a partir de las células competentes del mesodermo
que constituyen hemangioblastos. Los hemangioblastos son estimulados para formar hematocitos y vasos
sanguíneos mediante el factor de crecimiento vascular endotelial (VEGF),
DERIVADOS DE LA CAPA GERMINAL
ENDODÉRMICA
Da origen a: EL TUBO GASTROINTESTINAL.
Ésta cubre la superficie ventral del embrión
formando el techo del saco vitelino.
Sin embargo, al desarrollarse y crecerlas vesículas
encefálicas, el disco embrionario empieza a
sobresalir en la cavidad amniótica.
Conforme las regiones cefálica y caudal van
desplazándose en dirección ventral, el alargamiento
del tubo neural hace que el embrión se pliegue hacia
la posición fetal. Al mismo tiempo, dos pliegues de la pared lateral del cuerpo se forman y también se mueven
en esa dirección para cerrarla pared ventral del cuerpo.
Cuando la cabeza y la cola junto con dos pliegues laterales adoptan una dirección ventral, empujan el amnios
con ellas, de modo que el embrión está dentro de la cavidad amniótica.
¿Qué se cierra y qué no?
La pared ventral del cuerpo se cierra por completo, exceptuada la región umbilical donde permanecen adheridos
el pedículo de fijación y del saco vitelino. Se producen defectos de la pared ventral del cuerpo, si no se cierran
los pliegues laterales del cuerpo.
Una porción cada vez más grande de la capa germinal endodérmica se incorpora al cuerpo del embrión para
constituir el tubo intestinal. Éste se divide en tres regiones: intestino anterior, intestino medio e intestino
posterior.
El intestino medio se comunica con el saco vitelino mediante un pedículo ancho llamado conducto
(saco) vitelino.
En el extremo cefálico, el intestino anterior está delimitado temporalmente por una membrana
ectoendodérmica llamada membrana bucofaríngea. Durante la cuarta semana la membrana bucofaríngea
se rompe, creando una comunicación entre la cavidad bucal y el intestino primitivo.
El intestino posterior también termina temporalmente en una membrana ectoendodérmica: la membrana
cloacal.
Ésta separa la parte superior del conducto anal proveniente del endodermo y la parte inferior llamada
proctodeo, que se forma con una invaginación recubierta de endodermo.
La membrana se rompe en la séptima semana para crear el orificio del ano.
Otro resultado importante del crecimiento cefalocaudal y del plegamiento lateral es la incorporación parcial del
alantoides al cuerpo del embrión, donde forma la cloaca.
Alantoide:
La porción distal permanece en el pedículo de fijación.
Saco vitelino:
Se desconoce la función del saco vitelino.
Tal vez sea un órgano nutritivo durante las fases iniciales del desarrollo, antes que los vasos sanguíneos
se establezcan.
También aporta algunos de los primeros vasos sanguíneos, aunque esta función es muy transitoria.
Una de las más importantes consiste en albergar las células germinales situadas en la pared posterior
En la quinta semana el saco vitelino, el alantoides y los vasos umbilicales quedan restringidos a la región
umbilical.
Así pues, en un principio la capa germinal endodérmica produce:
el revestimiento epitelial del intestino primitivo y las porciones intraembrionarias del alantoides y del
conducto vitelino.
Al proseguir el desarrollo el endodermo da origen a lo siguiente:
Revestimiento epitelial del aparato respiratorio
Parénquima de las glándulas tiroidea y paratiroidea, hígado y páncreas
Estroma reticular de la amígdala y del timo n Revestimiento epitelial de la vejiga urinaria y de la uretra
Revestimiento epitelial de la cavidad timpánica y del conducto auditivo
ASPECTO EXTERNO DURANTE EL SEGUNDO MES
¿Cómo se expresa la edad del embrión? En Somitas. Dada la dificultad de contarlos durante el segundo mes del
desarrollo, la edad se indica como longitud cefalocaudal (LCC) y se expresa en milímetros. La longitud se mide
desde el vértice del cráneo hasta el punto medio entre los ápices de las nalgas
Al inicio de la quinta semana aparecen las yemas en forma de paleta de las extremidades superiores e inferiores.
Al continuar el crecimiento, las partes terminales de las yemas se aplanan y una restricción circularlas separa
del segmento proximal más cilíndrico.
Pronto aparecen en la parte distal de las yemas cuatro surcos radiales (Radios) que separan ligeramente cinco
áreas más gruesas, lo cual presagia la formación de los dedos. Aparecen en la región del mano primero y poco
después en los pies, pues las extremidades superiores están un poco más desarrolladas que las inferiores.
DEL TERCER MES AL NACIMIENTO: el feto y la placenta.
Periodo fetal:
El tiempo del desarrollo que transcurre desde la novena semana hasta el momento del nacimiento.
Se le empieza a llamar Feto.
Se caracteriza por:
Maduración de los órganos y tejidos
Rápido crecimiento del cuerpo
Sigue siendo susceptible a los agentes teratogénicos.
Estimación de la edad fetal
A partir de: la longitud fetal y el peso fetal
- Longitud cráneo- caudal (cm)
- Longitud vértice talón (cm)
Dependiendo del:
o Diámetro biparietal
o Perímetro craneal
o Perímetro abdominal
o Longitud del fémur
o Longitud del pie
Todo esto a través de una ecografía
TERCER MES (semanas 9 a 12)
Desarrollo morfológico:
Cabeza de gran tamaño
Cara más humana
Ojos comienzan a desplazarse
Párpados fusionados
Pabellones auriculares en posición definitiva
Extremidades inferiores más cortas y muslos pequeños (Al comienzo de la semana 9)
Los miembros superiores casi han alcanzado su longitud relativa final
Aparecen los centros de osificación primarios (al final de la semana 12)
Determinación del sexo
En el extremo proximal del cordón umbilical, pueden observarse asas intestinales. (la mitad de la
semana 10)
Asas intestinales retornan a cavidad abdominal (semana 11)
Desarrollo funcional:
Inicia la actividad endocrina en las glándulas tiroides e hipófisis
Hígado inicia su función eritropoyética y bilirrubina (semana 9), en la semana 12 la eritropoyesis
disminuye en el hígado y comienza en el bazo.
Inicia la actividad hematopoyética de la médula ósea
Riñón elabora orina (semana 9 y 12)
Movimientos suaves
CUARTO MES (semanas 13 a 16)
Desarrollo morfológico:
La proporción cabeza cuerpo disminuye
Crecimiento acelerado de los miembros inferiores
Pelo muy fino o lanugo a nivel de la cabeza
los ovarios se diferencian y contienen folículos primordiales que, a su vez, contienen ovogonias (semana
16)
Los ojos miran hacia adelante más que hacia los lados (semana 16)
Orejas cerca de su posición definitiva
Desarrollo funcional:
Función formadora de sangre por parte del bazo
Movimientos respiratorios leves
Reflejo de deglución e inicia la función digestiva
Movimiento de los miembros muestran coordinación débil
Osificación esqueleto fetal se mantiene activa
Movimientos oculares lentos (semana 14)
QUINTO MES (semanas 17 a 20)
Desarrollo morfológico:
El crecimiento es más lento
Miembros inferiores proporcionales con relación al resto del cuerpo
Vérnix caseoso (material grasiento y pastoso), la cual es una mezcla de células epidérmicas muertas y de
material adiposo (secreción) procedente de las glándulas sebáceas.
Función: protege la delicada piel del feto frente a las abrasiones, las grietas y el endurecimiento que
pueden acompañar la exposición al líquido amniótico.
Grasa parda subcutánea
Función: producción de calor, especialmente en el recién nacido. A través de la oxidación de los ácidos
grasos.
Ubicación: la raíz del cuello, por detrás del esternón y en el área perirrenal
El lanugo (pelo fino y aterciopelado) se hace más evidente (semana 20).
Función del lanugo: que facilita la retención del vérnix caseoso sobre la piel.
Se forma el útero fetal y se inicia la canalización de la vagina. (semana 18)
Descienden los testículos que todavía se localizan en la pared abdominal posterior (semana 20)
Desarrollo funcional:
Se percibe los primeros movimientos fetales
Latido cardiaco es perceptible
Producción de insulina en el páncreas
SEXTO MES (Semana 21 a 24)
Desarrollo morfológico
Mitad de su longitud esperada al nacimiento
Aumento de peso
Piel arrugada, translucida y visualización de las venas superficiales. Piel color rosado o rojo debido a
que la sangre que discurre a través de los capilares es visible.
Aparecen las uñas (semana 24)
Desarrollo funcional:
Glándula suprarrenal comienza a funcionar
Reflejo de succión es perceptible
Feto es capaz de percibir sonidos.
Movimientos oculares rápidos (semana 21)
Secreción de surfactante por parte de las células epiteliales secretoras (neumocitos tipo III) de las
paredes intraalveolares de los pulmones
Función del surfactante: un material lipídico que actúa en la superficie y que mantiene la permeabilidad
de los alveolos pulmonares en fase de desarrollo
Inmadurez en el sistema respiratorio
A PARTIR DE AQUÍ ESTUDIAR DEL OTRO DOCUMENTO
SÉPTIMO MES (semanas 25 a 28) o (semana 26 a 29)
Desarrollo morfológico
Párpados ya pueden abrirse (semana 26)
Lanugo y cabello bien desarrollados
Ojos en posición definitiva
Se acumula grasa subcutánea bajo la piel, lo que hace desaparecer mucha de las arrugas cutáneas.
Aumenta el tejido adiposo blanco hasta constituir el 3.5 % del peso corporal,
Desarrollo funcional
Desarrollo de los pulmones y la vascularización pulmonar
Sistema nervioso central regula la temperatura y la respiración
Puede sobrevivir con cuidados intensivos
El bazo fetal se ha convertido en un órgano importante para la eritropoyesis (producción de los
hematíes)
SEMANA 30-34
En la semana 30 es posible despertar los reflejos Pupiales a la luz en ambos ojos
Al final de este periodo la piel es de color rosado, y las extremidades superiores e inferiores muestran un
aspecto regordete
La cantidad de grasa blanca constituye el 8% del peso corporal, con depósito en los miembros superiores
e inferiores
SEMANA 35-38
Compresión con la mano y orientación espontánea hacia la luz
Sistema nervioso capaz de realizar algunas funciones integrativas
Hacia la semana 36 la circunferencia de la cabeza es similar al del abdomen
Para la época en que se aproxima el nacimiento hay una disminución en el ritmo de crecimiento
Los testículos se suelen localizar en el escroto en los lactantes de sexo masculino a término; sin
embargo, los prematuros muestran a menudo ausencia de descenso testicular.
Ganancia importante de peso y contorno corporal redondeado
Al nacer tienen peso promedio de 3000-3500 grs, talla de 50 cms.
El tejido adiposo blanco constituye el 16% del peso corporal. Diariamente aumenta unos 14 gr.
En general, en el momento del parto los fetos de sexo masculino tienen una longitud y un peso corporal
mayores que los de sexo femenino.
¿Cuándo empiezo a contar?
Práctica clínica
Fecha de la última menstruación (UMN)
Duración de 40 semanas o 280 días
Embriología
Comienza en la fecundación
Duración de 38 semanas o 266 días.
la edad del feto en semanas o meses. El aumento de longitud es sorprendente sobre todo durante el tercero,
cuarto y quinto meses; en cambio, el aumento de peso lo es durante los últimos 2 meses de gestación. En
general, se considera que el embarazo dura 280 días, o sea 40 semanas después del último periodo menstrual
normal (UPMN). Más exactamente 266 días o sea 38 semanas tras la fecundación.
La mayoría de los fetos nacen entre 10 y 14 días de la fecha calculada. Si nacen mucho antes, se clasifican
como prematuros; si nacen después, como posmaduros.
SI SE CUENTA DESDE LA UMN
OCTAVO MES (semanas 29 a 32)
Desarrollo morfológico
Piel rosada, lisa, congestiva y edematosa
Tronco y extremidades contornos redondeados
Lanugo se desprende
Uñas cubren el lecho ungueal
Desarrollo funcional
Acelera la producción del surfactante
Reflejo pupilar
Llanto débil
NOVENO MES (semanas 33 a 36)
Desarrollo morfológico
Cabello más largo
Lanugo se desprende
Ombligo en posición más alta
Se visualizan las areolas mamarias
Genitales externos poco pigmentados
Surcos poco profundos en pies y manos
Desarrollo funcional
Surfactante permite una función respiratoria aceptable
Reflejo de succión y deglución actúan en forma coordinada.
Actividad eritropoyética se incrementa en la médula ósea
FETO A TÉRMINO (semanas 37 a 40)
Desarrollo morfológico
3000 y 3500 gr de peso 48 a 52 cm de talla
Aspecto regordete
Testículos en bolsas escrotales
Pigmentación de areolas mamarias y genitales
Pliegues palmo plantares profundos
Pabellón auricular bien definido
Desarrollo funcional
Regulación térmica aceptable
Movimientos respiratorios útiles y coordinados
Función digestiva completa
Función respiratoria adecuada y regulada por sistema nervioso central
Reacciona al dolor con llanto fuerte
También podría gustarte
- De La Tercera A La Octava Semana..Documento6 páginasDe La Tercera A La Octava Semana..Denilson Mena Tito ZabalaAún no hay calificaciones
- Periodo Embrionario: La etapa de formación de órganosDocumento54 páginasPeriodo Embrionario: La etapa de formación de órganosFrida Ortega100% (1)
- Capítulo 7, de La Tercera A La Octava SemanaDocumento42 páginasCapítulo 7, de La Tercera A La Octava Semanajenny cruzAún no hay calificaciones
- Embriogenesis de La Cuarta Semana A La Octava SemanaDocumento55 páginasEmbriogenesis de La Cuarta Semana A La Octava SemanaZOfii SnhzAún no hay calificaciones
- 06 - Periodo EmbrionarioDocumento49 páginas06 - Periodo Embrionariolovers of everytingAún no hay calificaciones
- 4ta Semana Desarrollo EmbrionarioDocumento27 páginas4ta Semana Desarrollo EmbrionarioGeisy Mileidy ZavalaAún no hay calificaciones
- Capítulo 6 de La Tercera A La Octava SemanasDocumento10 páginasCapítulo 6 de La Tercera A La Octava SemanasDeysi MejiaAún no hay calificaciones
- Organización Del Plan Corporal BásicoDocumento11 páginasOrganización Del Plan Corporal Básicosooveronmica.docAún no hay calificaciones
- 9-Somitas y NerulaciónDocumento3 páginas9-Somitas y NerulaciónLuciana RodríguezAún no hay calificaciones
- Desarrollo embrionario de la tercera a la octava semanaDocumento12 páginasDesarrollo embrionario de la tercera a la octava semanaEnoc GonzálezAún no hay calificaciones
- Tercera Semana EmbrionDocumento5 páginasTercera Semana EmbrionMar MehhAún no hay calificaciones
- DE 3ERA A 8VA SEMANA DEL DESARROLLO - PERÍODO EMBRIONARIO (Embriologia Langmann 8ed)Documento6 páginasDE 3ERA A 8VA SEMANA DEL DESARROLLO - PERÍODO EMBRIONARIO (Embriologia Langmann 8ed)Maria Silva DiazAún no hay calificaciones
- Semana 3 Parte 2 EmbriologiaDocumento6 páginasSemana 3 Parte 2 EmbriologiamarAún no hay calificaciones
- Clase 6 Período Embrionario 1Documento25 páginasClase 6 Período Embrionario 1Uriel Avendaño100% (1)
- Proceso de formación de las capas germinales y estructuras embrionarias durante la gastrulaciónDocumento4 páginasProceso de formación de las capas germinales y estructuras embrionarias durante la gastrulaciónMARIA FERNANDA RAZO GARCIAAún no hay calificaciones
- Embriologia Disertacion-1Documento31 páginasEmbriologia Disertacion-1Mamani M-aAún no hay calificaciones
- Tercera Semana Del DesarrolloDocumento6 páginasTercera Semana Del DesarrolloRaúl Gerardo De Lara GarciaAún no hay calificaciones
- Tercera semana de desarrollo embrionario: Gastrulación y formación de las capas germinativasDocumento42 páginasTercera semana de desarrollo embrionario: Gastrulación y formación de las capas germinativasjuanAún no hay calificaciones
- De La Tercera A La Octava Semana Periodo EmbrionarioDocumento4 páginasDe La Tercera A La Octava Semana Periodo EmbrionarioCamilaAún no hay calificaciones
- Diapositivas de OrganogenesisDocumento14 páginasDiapositivas de OrganogenesisYojara Herrera LeyvaAún no hay calificaciones
- NEURULACIÓNDocumento4 páginasNEURULACIÓNAbraham SánchezAún no hay calificaciones
- Periodo EmbrionarioDocumento16 páginasPeriodo Embrionarioffloresp100% (6)
- Resumnes de EmbriologiaDocumento18 páginasResumnes de EmbriologiaYari Hernandez100% (1)
- Segunda Semana EmbrioDocumento4 páginasSegunda Semana EmbrioMili GraAún no hay calificaciones
- Formación de las capas germinales y derivados embrionarios en 3 semanasDocumento8 páginasFormación de las capas germinales y derivados embrionarios en 3 semanasJavy AlmonacidAún no hay calificaciones
- Clase de Embriología Del SNCDocumento19 páginasClase de Embriología Del SNCLuis Angel Unocc GuillenAún no hay calificaciones
- Apuntes para Parcial de EmbrioDocumento4 páginasApuntes para Parcial de Embriovale CastillaAún no hay calificaciones
- embrio de SNDocumento9 páginasembrio de SNMalena AncillottiAún no hay calificaciones
- Capítulo 5 Embriología Langman 2da EdicionDocumento4 páginasCapítulo 5 Embriología Langman 2da Edicioneduardosuarezp50% (2)
- Cuadro Sinoptico 3a y 4a Semana de DesarrolloDocumento3 páginasCuadro Sinoptico 3a y 4a Semana de DesarrolloReyes FcoAún no hay calificaciones
- De La Tercera A La Octava Semana Embrionaria y Hematopoyesis Fetal 327600 Downloable 519173 PDFDocumento19 páginasDe La Tercera A La Octava Semana Embrionaria y Hematopoyesis Fetal 327600 Downloable 519173 PDFJeffrey LoayzaAún no hay calificaciones
- Embrio 2021 5Documento40 páginasEmbrio 2021 5faruk alvarez cruzAún no hay calificaciones
- Doctora: Shirley Sissi Choqueticlla Puma EstudiantesDocumento45 páginasDoctora: Shirley Sissi Choqueticlla Puma EstudiantesIvan Freddy Cruz PacoAún no hay calificaciones
- Tercera y Octava Semana de Desarrollo EmbrionarioDocumento6 páginasTercera y Octava Semana de Desarrollo EmbrionarioXiomara LuengoAún no hay calificaciones
- Neuroanatomía Elemental de Alvarado - Clase 2 - Desarrollo y Evolución Del Sistema NerviosoDocumento9 páginasNeuroanatomía Elemental de Alvarado - Clase 2 - Desarrollo y Evolución Del Sistema NerviosoBenjamin Yeshua Alvarado MuñozAún no hay calificaciones
- Periodo EmbrionarioDocumento5 páginasPeriodo EmbrionarioFausty MaristaAún no hay calificaciones
- 4° Periodo EmbrionarioDocumento18 páginas4° Periodo EmbrionarioCelesteAún no hay calificaciones
- Investigación de Nuerologia Con APADocumento81 páginasInvestigación de Nuerologia Con APAEvelyn Edith Zetino Garc�aAún no hay calificaciones
- Capas Germinativas.Documento36 páginasCapas Germinativas.Cecilia Sarahi Villalta GrijalvaAún no hay calificaciones
- Periodo EmbrionarioDocumento53 páginasPeriodo Embrionarioapi-2681888591% (11)
- Desarrollo Cráneo FacialDocumento37 páginasDesarrollo Cráneo FacialMaria Fernanda Delgado CisnerosAún no hay calificaciones
- Desarrollo EmbrionarioDocumento7 páginasDesarrollo EmbrionariomilaryclzAún no hay calificaciones
- Periodo SomiticoDocumento7 páginasPeriodo SomiticoPatricia Fuenmayor WinterdaalAún no hay calificaciones
- Embriología Del SNCDocumento5 páginasEmbriología Del SNCManuel Alejandro Parada100% (1)
- Desarrollo EmbrionarioDocumento14 páginasDesarrollo EmbrionarioHesther CoronaAún no hay calificaciones
- Ontogenia ResumenDocumento17 páginasOntogenia ResumenEldy M. HenriquezAún no hay calificaciones
- Semana 3 EmbriologiaDocumento18 páginasSemana 3 EmbriologiaAndrea Valenthine Solano MosqueraAún no hay calificaciones
- RESUMEN ANATOMIA ABDOMEN 2Documento7 páginasRESUMEN ANATOMIA ABDOMEN 2mateobeltri99Aún no hay calificaciones
- Periodo Embrionario Pag 63-72Documento10 páginasPeriodo Embrionario Pag 63-72Catalina Eliana Alvarez AlvarezAún no hay calificaciones
- Resumen Embrio 3 Sistema NerviosoDocumento7 páginasResumen Embrio 3 Sistema Nerviosolucasreal.tapiaAún no hay calificaciones
- Disco Germinativo TrilaminarDocumento7 páginasDisco Germinativo TrilaminarJosé Ramón Fernández ChacínAún no hay calificaciones
- NEURULACIÓN Juev. 10 de Dic.Documento13 páginasNEURULACIÓN Juev. 10 de Dic.pablo cardonaAún no hay calificaciones
- Desarrollo Embrionario PDFDocumento11 páginasDesarrollo Embrionario PDFMoises Skazas Neuronas100% (1)
- Desarrollo embrionario semana 5Documento8 páginasDesarrollo embrionario semana 5Ax3L hushAún no hay calificaciones
- MonofrafíaDocumento12 páginasMonofrafíaLucero Palomino RomeroAún no hay calificaciones
- Catedra de Laboratorio de Neuroanatomía Embriologia e HistogenesisDocumento8 páginasCatedra de Laboratorio de Neuroanatomía Embriologia e HistogenesisGregory DislaAún no hay calificaciones
- 5º La Gastrulación - Disco GerminativoDocumento7 páginas5º La Gastrulación - Disco GerminativoaleAún no hay calificaciones
- Anatomía y Fisiología del Sistema NerviosoDe EverandAnatomía y Fisiología del Sistema NerviosoCalificación: 4 de 5 estrellas4/5 (19)
- Anatomia y Fisiología del Sistema Nervioso IIDe EverandAnatomia y Fisiología del Sistema Nervioso IICalificación: 4 de 5 estrellas4/5 (28)
- Celulas SanguineasDocumento7 páginasCelulas SanguineasAngie Lucia Llerena TorresAún no hay calificaciones
- 1er Trabajo de EsqueléticoDocumento5 páginas1er Trabajo de EsqueléticoAngie Lucia Llerena TorresAún no hay calificaciones
- Enfermedades ERQCDocumento1 páginaEnfermedades ERQCAngie Lucia Llerena TorresAún no hay calificaciones
- Tejido LinfáticoDocumento5 páginasTejido LinfáticoAngie Lucia Llerena TorresAún no hay calificaciones
- Periodo Embrionario y FetalDocumento3 páginasPeriodo Embrionario y FetalAngie Lucia Llerena TorresAún no hay calificaciones
- Embarazo día a día: desarrollo del feto semana a semanaDocumento6 páginasEmbarazo día a día: desarrollo del feto semana a semanaAngie Lucia Llerena Torres100% (1)
- Tejido Epitelial IDocumento5 páginasTejido Epitelial IAngie Lucia Llerena TorresAún no hay calificaciones
- TEJIDO NERVIOSO (Clase)Documento2 páginasTEJIDO NERVIOSO (Clase)Angie Lucia Llerena TorresAún no hay calificaciones
- Tejidos Del Cuerpo HumanoDocumento10 páginasTejidos Del Cuerpo HumanoAngie Lucia Llerena TorresAún no hay calificaciones
- Embarazo día a día: desarrollo del feto semana a semanaDocumento6 páginasEmbarazo día a día: desarrollo del feto semana a semanaAngie Lucia Llerena Torres100% (1)
- Tejido LinfáticoDocumento5 páginasTejido LinfáticoAngie Lucia Llerena TorresAún no hay calificaciones
- Tejido OseoDocumento6 páginasTejido OseoAngie Lucia Llerena TorresAún no hay calificaciones
- PLOMO - Teratógeno QuímicoDocumento6 páginasPLOMO - Teratógeno QuímicoAngie Lucia Llerena TorresAún no hay calificaciones
- ABP de Cèlulas de Citologìa Hormonal de Cuello Uterino Normal-Maricielo TejedaDocumento3 páginasABP de Cèlulas de Citologìa Hormonal de Cuello Uterino Normal-Maricielo Tejedah0731486Aún no hay calificaciones
- Nutricion y Embarazo CREDDocumento49 páginasNutricion y Embarazo CREDDaniel Adauto IllanesAún no hay calificaciones
- Farmacología General: Q.F. Tamara Cruz Peña PiñánDocumento53 páginasFarmacología General: Q.F. Tamara Cruz Peña PiñánSonia PerézAún no hay calificaciones
- Introducción al desarrollo humanoDocumento9 páginasIntroducción al desarrollo humanoABARCA RENTERIA MARIANAAún no hay calificaciones
- Expo - Fisiologia Del Ciclo MestrualDocumento14 páginasExpo - Fisiologia Del Ciclo MestrualValentina Lancheros GuerreroAún no hay calificaciones
- Argumentos científicos contra el abortoDocumento9 páginasArgumentos científicos contra el abortoBlake Fhabyan Sanchez BernalAún no hay calificaciones
- Diagnóstico de Gestación Por Palpación Rectal en Bovinos. Tirzo Robles CamargoDocumento12 páginasDiagnóstico de Gestación Por Palpación Rectal en Bovinos. Tirzo Robles CamargoJohn SolisAún no hay calificaciones
- Caja Rosa y RojaDocumento17 páginasCaja Rosa y RojaChacón EsparzaAún no hay calificaciones
- HNE PolihidramiosDocumento1 páginaHNE PolihidramiosBETO CAún no hay calificaciones
- CHIPRE Mitosis y MeiosisDocumento15 páginasCHIPRE Mitosis y Meiosisjuan pablo el proAún no hay calificaciones
- Sindrome de AshermanDocumento5 páginasSindrome de AshermanVALERIA LORENA SAAVEDRA MONTAÑOAún no hay calificaciones
- Cambio de peso postparto y factores de riesgoDocumento3 páginasCambio de peso postparto y factores de riesgoEvelin AlmeidaAún no hay calificaciones
- Rotafolio Lactancia - 2021Documento10 páginasRotafolio Lactancia - 2021Carol Pinaya AyalaAún no hay calificaciones
- T Utb FCS Lab 000056Documento88 páginasT Utb FCS Lab 000056Administración COMCASAún no hay calificaciones
- Cuidado de paciente con preeclampsia: caso de Guadalupe MartínezDocumento5 páginasCuidado de paciente con preeclampsia: caso de Guadalupe MartínezRicardo Miguel Ruggel YarlaqueAún no hay calificaciones
- Tema 17 - Sistema EndocrinoDocumento13 páginasTema 17 - Sistema Endocrinopaco ruizAún no hay calificaciones
- La manipulación de la reproducción equinaDocumento37 páginasLa manipulación de la reproducción equinaLuisa QuirogaAún no hay calificaciones
- Preeclampsia en emergencia hospitalDocumento16 páginasPreeclampsia en emergencia hospitalMaria Emilia MenendezAún no hay calificaciones
- Cuidados de La Piel en El Embarazo y en El PospartoDocumento5 páginasCuidados de La Piel en El Embarazo y en El PospartoCandyTattoo Bit100% (1)
- Organizador GraficoDocumento1 páginaOrganizador GraficoEddie CarrilloAún no hay calificaciones
- Aliana VeraDocumento3 páginasAliana VeraAngie Denisse Quevedo VeraAún no hay calificaciones
- Capitulo 9Documento5 páginasCapitulo 9Cecibel LudeñaAún no hay calificaciones
- Desarrollo Sistema GustativoDocumento2 páginasDesarrollo Sistema GustativoGandhy AlfaroAún no hay calificaciones
- Temario de Embriologia 6Documento6 páginasTemario de Embriologia 6Carranza Aguilar AglaéAún no hay calificaciones
- Pedriatria Grupo 1 Arminda MoronDocumento532 páginasPedriatria Grupo 1 Arminda MoronMarcelo GutierrezAún no hay calificaciones
- Sistema Cardiovascular Grupo 1 - Marichin ArevaloDocumento43 páginasSistema Cardiovascular Grupo 1 - Marichin ArevaloJAROLL JHANPOLL CUZCO MENDOZAAún no hay calificaciones
- Malformaciones uterinas: tipos y clasificaciónDocumento70 páginasMalformaciones uterinas: tipos y clasificaciónMarina Tlv Xz100% (1)
- Cartilla Prenatal PrepagadaDocumento58 páginasCartilla Prenatal PrepagadaWilson Becerra CarrilloAún no hay calificaciones
- GUIA N°2 - BIOLOGÍA - JVL - 7º BásicoDocumento6 páginasGUIA N°2 - BIOLOGÍA - JVL - 7º BásicoMaría José PalaciosAún no hay calificaciones
- Los métodos anticonceptivos: barreras, hormonales, quirúrgicos y naturalesDocumento19 páginasLos métodos anticonceptivos: barreras, hormonales, quirúrgicos y naturalesYolani HernándezAún no hay calificaciones