Documentos de Académico
Documentos de Profesional
Documentos de Cultura
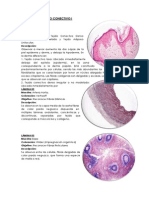
Apunte 3era Histologia
Cargado por
Carlos Somos MediTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Apunte 3era Histologia
Cargado por
Carlos Somos MediCopyright:
Formatos disponibles
APUNTE DE HISTOLOGÍA 3°ERA
BREVE INTRODUCCIÓN
Antes de empezar; primero necesito que estén al tanto y entiendan que esto que van a leer
es un APUNTE RESUMIDO (por mí, o sea, un tipo cualquiera) y NO un libro (revisado por muchos y
muchos profesionales).
La diferencia de este apunte con los de 1er y 2da ERA, es que en esta ocasión este trabajo
ES PARA USTEDES. Los anteriores los había hecho exclusivamente para que YO entienda; es que
realmente eran bien personales, pero al parecer a muchos estudiantes les copó y bueno, me
dediqué a hacer de 3er ERA.
Pongámonos a pensar cuántas veces nos ocurrió que, se avecinaba un examen sobre un
tema del cual apenas habíamos leído el título (con mucho esmero, esfuerzo, sudor y sacrificio,
quizás el subtítulo), pero en el fondo siempre sabíamos que contábamos con ese amigo salvador,
aquel puntual, inteligente, capaz, astuto, lúcido e ingenioso, que no se perdía ni una fracción de
segundos de clases y que, GENERALMENTE, se sienta adelante de todos, en frente de la cara del
profesor, demostrando todos sus conocimientos ante la mínima oportunidad; bueno... ese
individuo no soy yo, quizás sea ese "salvador", pero lo demás ni ahí, ni de casualidad.
La idea de este material es sacarlos de algunos apuros y ayudarlos a aclarar mejor algún
panorama nubloso; pero realmente a la materia la van a entender y dominar si le dedican su
tiempo, revisando y comparando bibliografías; haciendo cuadros comparativos; esquemas; mapas
mentales etc...
Este apunte está más que nada orientado a estudiantes de histología de la facultad de
medicina Fundación H.A Barceló sede Santo Tomé; es por esto que algunos de ustedes pueden
leer términos como "ERA" y no entender a qué me refiero, pero no les afectará en nada para
entender el contenido en sí.
youtube.com/tomiblanco96 Tomás G. Blanco
ALGUNAS ACLARACIONES
1) Tal como fue avisado en párrafos anteriores, esto es un APUNTE redactado por mí, quién soy
apenas un simple ayudante mortal; NO es un "libro" con 31 ediciones y cada una revisada por
cientos de expertos. Quiero decirles que puede haber errores y que me puedo estar equivocando,
por eso, me gustaría mucho que, de notar alguno, me lo hagan saber para corregirlo. Recuerden
que entre autores la teoría puede variar un poco.
2) ¿Qué pasa si el profesor de teórico o de práctico discrepan de lo que está aquí en este material
escrito? y... en esa ocasión... HÁGANLE CASO A ÉL. Si la clase la da un profesor es porque tiene
años en la materia y seguramente conozca mejor que nosotros cualquiera de estos asuntos,
aunque ojo, se pueden equivocar, pero siempre muestren LIBROS para argumentar o defenderse,
NO APUNTES.
3) Apuntes de histología y de casi todas las materias abundan. De antemano les agradezco mucho
si eligieron obtener este material. Intenté poner lo mejor de mí dedicándole horas y horas; es la
primera vez que escribo sobre esta materia para que otras personas entiendan. Sepan disculpar
por los errores de gramática que puedan haber.
4) Principales bibliografías utilizadas:
• Histología de Geneser 4ª edición
• Histología de Di Fiore 2ª edición
• Atlas de histología normal de Di Fiore 8ª edición
• Histología de Ross (texto y atlas) 7ª edición
• Sobotta-Welsch, atlas de histología 2ª edición
• Histología básica de Junqueira-Carneiro 12ª edición
5) Los preparados histológicos los obtuve de bastantes lugares, sitios. Muchos corresponden a la
cátedra misma; con otros (debido a mala calidad de la foto, poca nitidez o artificios de técnica)
tuve que recurrir a microscopía virtual. También he utilizado micrografías de los libros
anteriormente mencionados.
6) Quienes tengan este material, pueden buscarme en las redes sociales y preguntarme si hay una
nueva actualización o no; sin ninguna molestia se los pasaré. Con el transcurso del tiempo si noto
que está faltando algún dato importante, agregaré ítems, tips, imágenes de preparados o lo que
sea que considere importante (de ahí las actualizaciones).
Si no entienden algo en particular de lo que esté escrito también me pueden consultar. Muchas
gracias.
Última actualización: 01/11/2018.
youtube.com/tomiblanco96 Tomás G. Blanco
CONTENIDOS
Una vez entendido lo anterior, vamos a echarle un vistazo a aquellos hermosos temas que nos
depara la 3er ERA:
Ø DIGESTIVO 1
• GENERALIDADES DEL TUBO DIGESTIVO 1
• ESÓFAGO 4
• ESTÓMAGO 8
Ø DIGESTIVO 2
• INTESTINO DELGADO 16
• INTESTINO GRUESO 23
Ø GLÁNDULAS ANEXAS
• HÍGADO 27
• GLÁNDULAS SALIVALES MAYORES 37
• PÁNCREAS 41
• VESÍCULA BILIAR 45
Ø APARATO URINARIO
• RIÑÓN 49
• URÉTER 67
• VEJIGA 71
Ø SISTEMA GENITAL MASCULINO
• TESTÍCULO 75
• EPIDÍDIMO 84
• CONDUCTO DEFERENTE 87
• VESÍCULA SEMINAL 90
• PRÓSTATA 93
Ø SISTEMA GENITAL FEMENINO
• OVARIO 101
• TROMPA DE FALOPIO 113
• ÚTERO 116
• CUELLO UTERINO 120
• GLÁNDULA MAMARIA 122
youtube.com/tomiblanco96 Tomás G. Blanco
DIGESTIVO 1
GENERALIDADES HISTOLÓGICAS DEL
TUBO DIGESTIVO
Los órganos que vamos a estudiar del tubo digestivo presentan bastantes cosas en común, por
eso es bueno empezar describiendo las generalidades de ellos antes de empezar uno por uno.
¿Cuáles son los órganos que vamos a estudiar?
• ESÓFAGO
• ESTÓMAGO
• INTESTINO DELGADO
o DUODENO
o YEYUNO
o ÍLEON
• INTESTINO GRUESO
Por ejemplo, TODOS ellos corresponden a órganos huecos y TODOS se componen de una capa
mucosa, submucosa, muscular y una adventicia o serosa.
youtube.com/tomiblanco96 Tomás G. Blanco
2
DIFERENCIACIÓN DE LOS PREPARADOS A TRAVÉS DEL EPITELIO
Con el simple hecho de conocer el epitelio ya podemos llegar a diferenciarlos.
Por ejemplo, teniendo en cuenta...
1) LA UBICACIÓN DEL ÓRGANO
Aquellos que estén ubicados al comienzo o final del tubo digestivo (boca, esófago, faringe, ano)
presentan un epitelio plano estratificado NO queratinizado.
Aquellos que estén ubicados en regiones centrales (estómago, intestino delgado, intestino
grueso) en general presentan un epitelio cilíndrico simple.
2) ALGUNAS PARTICULARIDADES
Además de la ubicación, tenemos que ampliar la descripción con algunos detalles.
ESÓFAGO ESTÓMAGO INTESTINO DELGADO INTESTINO
[duodeno, yeyuno, íleon] GRUESO
Epitelio plano Epitelio cilíndrico Epitelio cilíndrico simple Epitelio cilíndrico
estratificado simple con células caliciformes y simple con células
NO MUCOSECRETOR microvellosidades (en caliciformes
queratinizado forma de chapa estriada) (bastantes)
¡LISTO! Con sólo identificar el epitelio, ya podemos hacer el diagnóstico diferencial entre los
preparados de tubo digestivo (al menos).
Ahora veamos las similitudes entre ellos...
SIMILITUDES DE LOS PREPARADOS DEL TUBO DIGESTIVO
Si hacemos un corte transversal de cualquier parte del tubo digestivo, nos vamos a encontrar
con:
• UNA LUZ: lo cual es obvio porque se trata de órganos huecos
• 4 CAPAS CONCÉNTRICAS: de superficial a profundo son:
o 1. MUCOSA
o 2. SUBMUCOSA
o 3. MUSCULAR EXTERNA
o 4. ADVENTICIA o SEROSA
1. MUCOSA: formada por 3 elementos
• EPITELIO
• LÁMINA PROPIA (corion): TCL + MALT (en esófago y estómago) o GALT (en intestino)
• MUSCULAR DE LA MUCOSA: músculo liso: corresponden a 1 o 2 capas que separan la
mucosa de la submucosa.
2. SUBMUCOSA
• TCDNM (tejido conectivo denso no modelado)
• Vasos sanguíneos y nervios
• A veces podemos encontrar glándulas o tejido linfático
• Plexo submucoso de Meissner: corresponden a fibras nerviosas parasimpáticas
youtube.com/tomiblanco96 Tomás G. Blanco
3
3. MUSCULAR EXTERNA
Capa circular interna Entre ellas se encuentra el plexo mientérico de Auerbach, que
Capa longitudinal externa también corresponden a fibras nerviosas parasimpáticas.
La capa muscular externa en general se dispone de esta manera, pero puede variar
dependiendo el órgano. Por ejemplo, en estómago no tenemos 2 capas musculares sino 3
(además de la circular y longitudinal, se agrega una capa oblicua).
4. ADVENTICIA o SEROSA
De los 4 órganos del tubo digestivo a ver, EL ÚNICO que presenta adventicia en casi toda su
totalidad es el ESÓFAGO, excepto en su porción inferior distal luego de atravesar el diafragma,
porque cuando ingresa a la cavidad peritoneal se recubre por una SEROSA (que corresponde al
peritoneo) antes de desembocar en el estómago.
Ahora repasemos un poco... ¿cuál es la diferencia entre una adventicia y una serosa?
Cuando estudiamos tejido epitelial de revestimiento, habíamos visto que una de sus ubicaciones
era en las cavidades pleural, pericárdica y peritoneal (las triple P), donde recibía el nombre de
MESOTELIO, el cual correspondía a un epitelio plano simple.
Por lo tanto, la capa más profunda será SEROSA cuando el órgano a estudiar se encuentre
dentro de una de esas cavidades y entonces estará recubierto por un mesotelio. Y será
ADVENTICIA simplemente cuando no presente ese mesotelio.
En general, (ojo, en general) las principales diferencias son:
ADVENTICIA SEROSA
• TCL (tejido conectivo laxo) • TCL
• Vasos sanguíneos y nervios • Vasos sanguíneos y nervios
• Tejido adiposo • Tejido adiposo
• MESOTELIO: epitelio plano simple que
recubre las cavidades peritoneal,
pericárdica y pleural.
En conclusión... nosotros podríamos decir que... ADVENTICIA + MESOTELIO = SEROSA
youtube.com/tomiblanco96 Tomás G. Blanco
El plexo submucoso de Meissner no se les va a pedir que ubiquen, ya que es bastante difícil
de apreciarlo, pero del que no se van a salvar es del plexo mientérico de Auerbach, este SÍ
lo podemos encontrar muy bien entre las capas musculares en todo el tubo digestivo.
Recuerden, SIEMPRE debajo de cualquier epitelio van a encontrar tejido conectivo. En
estos preparados (y en muchos otros más) el tejido conectivo laxo debajo de los epitelios
superficiales recibe el nombre de lámina propia. En preparados como estómago, por
ejemplo, se les puede hacer difícil ubicar la lámina propia, pero ustedes ya saben que
tienen que enfocarse debajo del epitelio, por muy delgada que sea, ahí estará.
ESÓFAGO
El esófago es un órgano hueco y largo de unos 25cm aproximadamente. Se extiende desde la
faringe hacia el estómago y tiene la principal función de conducir alimentos y líquidos.
DESCRIPCIÓN HISTOLÓGICA
Por ser un órgano hueco, lo describimos empezando por la MUCOSA que es la primera capa
superficial.
1. MUCOSA
1. Epitelio: plano estratificado no queratinizado
2. Lámina propia o corion:
• TCL (como siempre, en cualquier lámina propia)
• MALT (tejido linfoide asociado a mucosas)
• Nódulos linfáticos
• Glándulas esofágicas cardiales (en la porción esofágica inferior, acercándonos al cardias)
3. Muscular de la mucosa: capas longitudinales de músculo liso (es bien gruesa en la porción
proximal del esófago, ya que contribuye a la deglución)
2. SUBMUCOSA
En la submucosa encontramos principalmente:
• TCDNM
• Vasos sanguíneos y nervios
• Plexo submucoso de Meissner
• Glándulas submucosas (son tubuloacinosas mucosas, igual que las esofágicas cardiales)
youtube.com/tomiblanco96 Tomás G. Blanco
5
3. MUSCULAR EXTERNA
Como el esófago es un órgano LARGO con una muscular externa variable, lo dividimos en tercios.
• 1/3 SUPERIOR: músculo estriado esquelético (uno de los pocos ejemplos en los cuales es
involuntario)
• 1/3 MEDIO: tenemos 2 capas musculares
o Capa circular interna: de músculo liso Entre ellas se encuentra
o Capa longitudinal externa: de músculo estriado esquelético el plexo mientérico de
Auerbach
• 1/3 INFERIOR: músculo liso
4. ADVENTICIA o SEROSA
• TCL
• Vasos sanguíneos y nervios
• Tejido adiposo
• MESOTELIO (epitelio plano simple): sólo en la última porción del esófago que corresponde
a una serosa.
Como vimos en las generalidades histológicas del tubo digestivo, la mayor parte del
esófago presenta una ADVENTICIA, excepto su última porción inferior que atraviesa el
diafragma e ingresa en la cavidad peritoneal, en donde presentará una SEROSA (o sea, el
agregado de un mesotelio = epitelio plano simple).
youtube.com/tomiblanco96 Tomás G. Blanco
6
youtube.com/tomiblanco96 Tomás G. Blanco
Muchas veces (no siempre), el preparado de esófago viene junto con el de tráquea, así que
presten atención al observar: si encuentran cartílago hialino, olvídense de esófago porque
están viendo tráquea, busquen en otra región del portaobjetos.
Como generalmente los preparados histológicos que vemos en la facultad corresponden a
ratas, van a apreciar una delgada capa de QUERATINA sobre el epitelio, pero al momento
de describirlo en un examen, descríbanlo como epitelio de revestimiento plano
estratificado NO queratinizado.
Una de las grandes ventajas del preparado histológico al presentar queratina, es que nos
ayudará mucho al diagnóstico diferencial; pónganse a pensar... ¿qué otro preparado
histológico presenta queratina? PIEL, que es un órgano macizo. En esófago encontramos
una luz y capas concéntricas, por lo tanto, no deberían confundirse.
Las glándulas submucosas del esófago pueden ser de gran ayuda para un diagnóstico
diferencial, aunque no siempre estén presentes.
youtube.com/tomiblanco96 Tomás G. Blanco
ESTÓMAGO
El estómago es la parte más ensanchada del tubo digestivo y comunica el esófago con el
intestino delgado
El alimento ingerido (bolo alimenticio) tiene una consistencia semisólida después de la
masticación y se acumula cierto tiempo en el estómago, donde se transforma en quimo.
Antes de empezar... algunas cosas debemos tener en cuenta:
Los anatomistas dividen al estómago macroscópicamente en 4 zonas o regiones:
• Cardias: es la porción por donde ingresa el esófago
• Fundus: sería el "techo" del estómago; se ubica por encima del cardias en un plano
horizontal
• Cuerpo: ocupa la mayor parte del órgano
• Píloro: porción distal del estómago que se comunica con el duodeno
DESCRIPCIÓN HISTOLÓGICA
De superficial a profundo encontramos:
1. MUCOSA (mucosa gástrica)
1. Epitelio: cilíndrico simple MUCOSECRETOR
2. Lámina propia o corion:
• TCL. El tejido conectivo laxo es escaso, apenas se alcanza a apreciar por la gran cantidad de
glándulas.
• MALT (tejido linfoide asociado a mucosas)
• Glándulas corpofúndicas o cardiales o pilóricas (DEPENDIENDO QUE PARTE DEL
ESTÓMAGO ESTEMOS VIENDO)
3. Muscular de la mucosa: capas de músculo liso (a veces se distribuyen en una circular interna y
una longitudinal externa)
youtube.com/tomiblanco96 Tomás G. Blanco
2. SUBMUCOSA
En la submucosa encontramos principalmente:
• TCDNM
• Vasos sanguíneos y nervios
• Plexo submucoso de Meissner (inerva la submucosa y la muscular de la mucosa)
3. MUSCULAR EXTERNA
Esta capa es un poquito diferente a las demás ya que a veces encontramos 3 capas musculares y
no 2. Incluso puede resultar confuso distinguir todas ellas, pero por teoría corresponden a:
• Capa oblicua interna
• Capa circular media Entre ellas se encuentra el plexo
• Capa longitudinal externa mientérico de Auerbach (este plexo
inerva las capas musculares)
4. SEROSA
• TCL
• Vasos sanguíneos y nervios
• Tejido adiposo
• Mesotelio: epitelio plano simple (acuérdense que esto es una serosa y no una adventicia,
por eso el mesotelio)
Ok... esta es la descripción básica histológica del estómago; pero como habrán leído un poco más
arriba; hay varias glándulas que tenemos que conocer: 1) porque son importantes y 2) porque
SON PREGUNTABLES.
GLÁNDULAS FÚNDICAS o GÁSTRICAS o CORPOFÚNDICAS
• Son glándulas tubulares simples ramificadas.
• Básicamente estas glándulas producen el jugo gástrico del estómago.
• Están formadas por varios tipos celulares:
CÉLULAS CÉLULAS CÉLULAS CÉLULAS
MUCOSAS DEL PARIETALES PRINCIPALES ENTEROENDOCRINAS CÉLULAS
CUELLO (oxínticas) (cimógenas) (argentafines o REGENERADORAS
enterocromafines)
Son células Son células Son células muy Son un conjunto de Son células que se
pálidas que muy acidófilas basófilas células que se las multiplican,
suelen puede visualizar con diferencian y
ubicarse en la un núcleo redondo reponen a los
superficie de la de cromatina densa y demás tipos
glándula alrededor un halo celulares a
claro perinuclear medidas que
youtube.com/tomiblanco96 Tomás G. Blanco
10
Secretan Fabrican el HCL Secretan Secretan hormonas éstas van
mucus (ácido pepsinógeno y (son unas cuántas muriendo
clorhídrico) y el también otras células, pero como
factor enzimas como esto es básico y para
intrínseco la lipasa no extenderme, les
necesario para recomiendo que
la absorción de busquen en cualquier
la vitamina B12 libro de histología
cuáles son)
youtube.com/tomiblanco96 Tomás G. Blanco
11
youtube.com/tomiblanco96 Tomás G. Blanco
12
GLÁNDULAS CARDIALES
• Son glándulas tubulares compuestas.
• Predominan las células mucosas del cuello.
GLÁNDULAS PILÓRICAS
• Son glándulas tubulares simples ramificadas (parecidas a las gástricas)
• Predominan las células mucosas del cuello y las células enteroendocrinas.
youtube.com/tomiblanco96 Tomás G. Blanco
13
youtube.com/tomiblanco96 Tomás G. Blanco
14
UNIÓN ESÓFAGO-GÁSTRICA
¿Se acuerdan de que el 1/3 inferior del esófago presentaba una serosa en lugar de una
adventicia? Bueno esto ocurría porque sus últimos centímetros ingresan en la cavidad peritoneal y
se recubren de un mesotelio, para posteriormente desembocar en el CARDIAS.
Si recordamos bien, el epitelio del esófago era plano estratificado NO queratinizado, y el del
estómago es un epitelio cilíndrico simple mucosecretor. POR LO TANTO, en los preparados
histológicos se puede apreciar una transición brusca entre ambos epitelios, y esto es
extremadamente importante saberlo e identificarlo.
Ahora un poco más borroso...
youtube.com/tomiblanco96 Tomás G. Blanco
15
Este es un preparado curioso, con un simple aumento de 4x podemos estar casi seguro de
que se trata de estómago, pero a veces suele pasar que cuanto más aumento coloquemos,
más confusiones nos generemos, y esto puede deberse a diferencias en las disposiciones
de las capas musculares, o que no estemos tan familiarizados con las glándulas, o quizás
algún otro motivo. Recuerden que algunos preparados pueden variar un poco, y que el
reconocimiento en un examen es una cuestión clave.
La lámina propia del estómago a veces resulta dificultosa identificarla, ya que la mucosa
son puras glándulas (por así decirlo), pero siempre recuerden que la lámina propia
corresponde a tejido conectivo, ¿y qué es lo que siempre habrá debajo de cualquier
epitelio? pues tejido conectivo, (ya que el epitelio es avascular) en este caso
correspondiente a la lámina propia.
Cuando uno observa un preparado de estómago, tiene que lograr identificar qué región
anatómica estamos viendo... ¿cuerpo? ¿cardias? ¿píloro? Mi recomendación es la
siguiente: diríjanse hacia los extremos del preparado e intenten identificar algún cambio en
la mucosa. Si no logran encontrar ningún cambio radical entonces posiblemente estén
viendo un corte del CUERPO. Si de un centímetro al otro se encuentran con un cambio
brusco a un epitelio plano estratificado no queratinizado, entonces seguro están viendo
CARDIAS (y, además, la unión esófago-gástrica). Por otra parte, si en uno de los extremos
comienzan a ver cambios en las estructuras glandulares, como si se fueran ramificando,
formando como un "árbol", probablemente estemos en la porción pilórica.
Es muy pregunta de examen que sepan la tinción y función de las células parietales y
principales. Pregunten a su profesor de práctico si es necesario que lleguen a distinguirlas
en el preparado, ya que algunos lo hacen; por las dudas les dejé un par de micrografías
para que comparen.
Mi otro consejo es que no gasten miles de neuronas ni se desesperen si no consiguen
identificar las 3 capas musculares (excepto que su profesor sea muy exigente), en algunos
pocos preparados logran distinguirse y en otros no. Lo que SÍ deben buscar es el plexo
youtube.com/tomiblanco96 Tomás G. Blanco
16
mientérico de Auerbach, el cual se ubica entre la circular media y la longitudinal externa;
de esta manera pueden ubicarse mejor.
DIGESTIVO 2
INTESTINO DELGADO
El intestino delgado es un órgano hueco; mide unos 6 metros y se extiende desde el píloro hasta
la válvula íleocecal, donde continúa con el intestino grueso.
Consta de tres porciones:
• DUODENO
• YEYUNO
• ÍLEON
DESCRIPCIÓN HISTOLÓGICA
De superficial a profundo encontramos:
1. MUCOSA
1. Epitelio: cilíndrico simple con microvellosidades (en forma de chapa estriada) y células
caliciformes
2. Lámina propia o corion:
• TCL.
• GALT (tejido linfoide asociado a intestino)
• Quilífero central (en pocas palabras, es un vaso linfático central que ingresa en cada
vellosidad)
• Glándulas de Lieberkünh (glándulas tubulares rectas)
3. Muscular de la mucosa: 2 capas de músculo liso: una circular interna y otra longitudinal
externa (difíciles de distinguir con MO). Este musculo liso recibe el nombre de músculo de Brucke.
Se mete como filete dentro de las microvellosidades.
Tanto el músculo de Brucke como el quilífero central, ingresan en la microvellosidad.
youtube.com/tomiblanco96 Tomás G. Blanco
17
2. SUBMUCOSA
En la submucosa encontramos principalmente:
• TCDNM
• Vasos sanguíneos y nervios
• Glándulas (ya vamos a ver cuáles)
• Tejido linfático
• Plexo submucoso de Meissner
¡ACÁ ME QUIERO DETENER! (nos vamos a detener)
Esperen... todo muy lindo hasta acá, pero... ¿cómo puedo saber si estoy mirando duodeno,
yeyuno o íleon? Miren, una de las claves para distinguirlos es OBSERVAR LA SUBMUCOSA, ¿por
qué? porque presentan algunos componentes distintos. Veámoslo en un cuadro comparativo:
DUODENO YEYUNO ÍLEON
GLÁNDULAS DE BRUNNER: son La submucosa del PLACAS DE PEYER: corresponden a
glándulas tubuloacinosas mucosas yeyuno no tiene grandes nódulos linfáticos.
que ayudan a contrarrestar el nada "llamativo" o
ácido clorhídrico que proviene del "especial".
estómago.
Otra característica de la submucosa del intestino delgado es que podemos encontrar lo que se
denomina Pliegues circulares o válvulas de Kerckring o válvulas conniventes. Estos pliegues
ABUNDAN en el yeyuno.
youtube.com/tomiblanco96 Tomás G. Blanco
18
3. MUSCULAR EXTERNA
• Capa circular interna Entre ellas se encuentra el plexo
• Capa longitudinal externa mientérico de Auerbach
4. SEROSA
• TCL
• Vasos sanguíneos y nervios
• Tejido adiposo
• Mesotelio: epitelio plano simple (acuérdense que esto es una serosa y no una adventicia,
por eso el mesotelio)
EPITELIO DEL INTESTINO DELGADO
El epitelio del intestino delgado está formado por VARIOS TIPOS CELULARES. ¿Se acuerdan
tráquea en 2da ERA que presentaba un epitelio con varios tipos celulares? Bueno acá ocurre algo
similar. Algunos profesores los nombran y otros no, por las dudas les comento cuáles son.
• ENTEROCITO o CÉLULAS ABSORBENTES
ü Son células cilíndricas, núcleo ovoide cercano a la porción basal y citoplasma
débilmente acidófilo.
ü Justamente su función "absorbente" es debido a que presentan microvellosidades
que aumentan la superficie de la membrana plasmática. En conjunto las
youtube.com/tomiblanco96 Tomás G. Blanco
19
microvellosidades de los enterocitos dan esa forma de "chapa estriada"
característica del intestino delgado.
ü Además de la absorción, también secretan enzimas que intervienen en la digestión,
como las enterokinasas, lactasas, lipasas etc.
• CÉLULAS CALICIFORMES
ü Recordemos que son células con forma de "cáliz", que presenta tinción negativa en
preparados con hematoxilina-eosina, y su función principal es la producción de un
moco que contribuye a formar el glucocálix por encima de las microvellosidades.
• CÉLULAS DE PANETH
ü Son células que predominan en el fondo de las glándulas de Lieberkühn.
ü Presentan un citoplasma basófilo en la región que rodea al núcleo y una gran
cantidad de gránulos acidófilos en la parte apical de la célula; estos gránulos
contienen una enzima bactericida llamada lisozima.
• CÉLULAS ENTEROENDOCRINAS
ü ¿Se acuerdan que las glándulas corpofúndicas presentaban células
enteroendocrinas? Bueno estas son muy similares tanto en su forma como en su
función; también secretan una serie de hormonas que regulan de manera paracrina
la función digestiva.
• CÉLULAS M
ü Estas células intervienen en la inmunidad. Se las considera como parte del MALT.
• CÉLULAS REGENERADORAS
ü Son células pequeñas, redondas, con una intensa actividad mitótica.
ü Se pueden diferenciar en cualquiera de los otros tipos celulares.
youtube.com/tomiblanco96 Tomás G. Blanco
20
youtube.com/tomiblanco96 Tomás G. Blanco
21
youtube.com/tomiblanco96 Tomás G. Blanco
22
La CLAVE para saber si estamos viendo duodeno, yeyuno o íleon, está en observar la
submucosa e intentar distinguir alguna estructura característica. ¿vemos glándulas de
Brunner? ¿vemos placas de Peyer? ¿sólo vemos TCDNM y abundantes pliegues circulares?
así seguramente sabrán qué preparado es.
Muchas personas confunden yeyuno con intestino grueso (colon) por el simple hecho de
que ambas submucosas carecen de particularidades. Cuando existe esta duda, observen las
glándulas; en el colon las células caliciformes en las glándulas de Lieberkühn son mucho
más numerosas que en yeyuno, además suelen encontrarse grandes cantidades de tejido
adiposo en la submucosa.
youtube.com/tomiblanco96 Tomás G. Blanco
23
INTESTINO GRUESO
El intestino grueso es un órgano hueco; mide aproximadamente 1,5 a 2 metros de largo.
Consta de tres porciones:
• CIEGO + APÉNDICE VERMIFORME (o cecal)
• COLON
o Colon ascendente
o Colon transverso
o Colon descendente
o Colon sigmoide
• RECTO
A excepción del apéndice vermiforme, todo el intestino grueso presenta una estructura
histológica muy similar.
En la cátedra habitualmente vemos preparados de colon, por eso a veces se hace un cierto
"paralelismo" entre intestino grueso y colon.
DESCRIPCIÓN HISTOLÓGICA
De superficial a profundo encontramos:
1. MUCOSA
1. Epitelio: cilíndrico simple con células caliciformes (abundantes)
2. Lámina propia o corion:
• TCL.
• GALT (tejido linfoide asociado a intestino)
• Glándulas de Lieberkünh (glándulas tubulares rectas)
3. Muscular de la mucosa: 2 capas de músculo liso: una circular interna y otra longitudinal
externa (también son difíciles de distinguir con MO).
¿Se acuerdan de que en el epitelio del intestino delgado encontrábamos varios tipos
celulares? Bueno el epitelio del intestino grueso es similar. Aquí tenemos mayor cantidad
de células caliciformes, menor cantidad de células enteroendocrinas y NADA de células de
Paneth. Otra cosa que les va a ayudar a diferenciar intestino delgado de intestino grueso es
que en este último las glándulas de Lieberkühn son más largas y de recorrido más recto.
La muscular de la mucosa ya no se denomina músculo de Brucke, ya que ese correspondía
al músculo motor de las vellosidades en intestino delgado, y aquí en intestino grueso NO
HAY microvellosidades.
youtube.com/tomiblanco96 Tomás G. Blanco
24
La submucosa NO FORMA los pliegues de Kerckring que sí formaba en intestino delgado.
El colon tiene gran cantidad de tejido linfático, entonces podemos también llegar a ver
algún que otro nódulo linfático aislado tanto en la lámina propia como en la submucosa.
La submucosa del colon según el libro de histología Geneser 4ta edición es de tejido
conectivo laxo. Esta no es la primera vez que van a encontrar discrepancias entre los
diferentes libros e incluso profesores. Tal como lo expliqué en el apartado
"ACLARACIONES" siempre quédense con lo que su profesor de teórico o práctico les dicen;
al fin y al cabo, son ellos quienes los van a evaluar. Tengan en cuenta que en esta materia
al tratarse mucho de visualización/observación, a veces juega bastante lo SUBJETIVO, por
eso las diferencias entre distintos autores.
2. SUBMUCOSA
Es una submucosa "común". Recordemos que encontramos principalmente:
• TCDNM
• Vasos sanguíneos y nervios
• Tejido adiposo (en considerable cantidad)
• Tejido linfático
• Plexo submucoso de Meissner
3. MUSCULAR EXTERNA
• Capa circular interna Entre ellas se encuentra el
• Capa longitudinal externa DISCONTINUA plexo mientérico de Auerbach
Esta capa longitudinal externa discontinua por teoría forma tres bandas longitudinales planas
que corresponden a las famosas tenias del colon. (Digo "por teoría" ya que les va a costar ver las
TRES BANDAS diferenciadas ¿se entiende?, pero las tenias sí que las pueden ver; fíjense en las
fotos más adelante)
4. SEROSA
• TCL
• Vasos sanguíneos y nervios
• Tejido adiposo
• Mesotelio: epitelio plano simple (acuérdense que esto es una serosa y no una adventicia,
por eso el mesotelio)
Por teoría (y daaaale con "la teoría"), en esta capa se forman los apéndices epiploicos, que
digamos que son proyecciones de la serosa repletas de tejido adiposo. Ténganlo en cuenta, pero
no lo vamos a llegar a ver en los preparados histológicos.
Técnicamente el colon tiene algunas regiones que carecen de revestimiento peritoneal, por lo
tanto, no tendremos una serosa sino una adventicia, pero para que no se hagan tanto quilombo,
descríbanlo como una capa serosa y punto --> .
youtube.com/tomiblanco96 Tomás G. Blanco
25
youtube.com/tomiblanco96 Tomás G. Blanco
26
youtube.com/tomiblanco96 Tomás G. Blanco
27
Puede ser que no siempre vean las tenias del colon, es decir, su capa muscular longitudinal
externa discontinua. Aún así, en este órgano la gran cantidad de células caliciformes en el
epitelio y de tejido adiposo en la submucosa es bien característico.
GLÁNDULAS ANEXAS
HÍGADO
El hígado es la glándula más grande del organismo con un peso aproximado de 1500 g
(aproximadamente el 2,5% del peso corporal de un adulto).
Hígado es uno de los órganos que más teoría requiere que sepan, lo vean o no en un
preparado histológico. Es importante conocer muchos detalles, especialmente para algún
posible examen escrito.
ORGANIZACIÓN ESTRUCTURAL DEL HÍGADO
El hígado está cubierto en sus cuatro lóbulos por la Cápsula de Glisson (TCDNM), excepto en
donde el hígado se adhiere al diafragma o a otros órganos.
Sus componentes estructurales comprenden:
• PARÉNQUIMA
o Dada por los hepatocitos, cuyas células son poliédricas, grandes, con uno o dos
núcleos centrales, cromatina laxa y un citoplasma ligeramente acidófilo (en realidad
en algunas partes de la célula se lo puede ver basófilo y en otras eosinófilo, esto es
por las organelas desarrolladas que presenta)
o Los hepatocitos se disponen en cordones o trabéculas (de Remak)
youtube.com/tomiblanco96 Tomás G. Blanco
28
• ESTROMA
o De tejido conectivo denso no modelado, que se continúa desde la cápsula de
Glisson formando tabiques por donde corren los conductos biliares, los vasos
sanguíneos, los vasos linfáticos y los nervios intrahepáticos. Estos tabiques también
dividen al hígado en lobulillos hepáticos, que son las estructuras funcionales del
hígado.
• CAPILARES SINUSOIDES
o Ubicados entre los cordones de hepatocitos
• ESPACIOS DE DISSE (espacios perisinusoidales)
o Ubicados entre los cordones de hepatocitos y los capilares sinusoides. Aquí se
encuentran las células de Kupffer y las células de Ito.
Se dice que los hepatocitos son células EPITELIOIDES (el sufijo "oide" se refiere a "pseudo"
o "parecido", en este caso los hepatocitos parecerían células epiteliales pero no lo son, por
ejemplo, porque no están en contacto con una luz)
TIPOS DE LOBULILLOS
Existen 3 maneras de describir la estructura del hígado en términos de una unidad funcional.
1. LOBULILLO HEPÁTICO o CLÁSICO
2. LOBULILLO PORTAL
3. ACINO HEPÁTICO
1. LOBULILLO HEPÁTICO o CLÁSICO
Recibe el nombre de lobulillo clásico porque es aquel que más importancia damos en una
primera descripción.
Presenta forma de HEXÁGONO, y se disponen uno al lado del otro.
Los hepatocitos se disponen de manera radiada en cordones, desde los bordes del hexágono
hasta la vena central (vena centrolobulillar). Esta disposición en láminas corresponde a las
trabéculas de Remak.
youtube.com/tomiblanco96 Tomás G. Blanco
29
TRÍADA PORTAL
La tríada portal corresponde a 3 elementos (como mínimo) que se ubican en los 6 ángulos de
cada hexágono o lobulillo hepático, en una zona conocida como Espacio porta de Kiernan.
Estos 3 elementos son:
• Rama de la arteria hepática: epitelio plano simple
• Rama de la vena porta: epitelio plano simple
• Conductillo biliar: epitelio cúbico simple
youtube.com/tomiblanco96 Tomás G. Blanco
30
ESPACIO PERISINUSOIDAL DE DISSE
Entre las trabéculas de Remak (cordones de hepatocitos) y los capilares sinusoides se encuentra
este espacio, en donde encontramos 2 células muy importantes.
• Células de Kuppfer: actúan como macrófagos
• Células de Ito (células estrelladas hepáticas): metabolizan las grasas, principalmente la
vitamina A
¿CÓMO ES LA CIRCULACIÓN EN EL LOBULILLO CLÁSICO?
CIRCULACIÓN SANGUÍNEA CIRCULACIÓN BILIAR
Es centrípeta (de la periferia del lobulillo Es centrífuga (del centro a la periferia)
al centro)
La sangre de la arteria hepática y la vena La bilis es secretada y transportada
porta se "mezclan"; va por los capilares desde los hepatocitos a los canalículos
sinusoides y desemboca en la vena biliares, luego éstos desembocan en el
centrolobulillar. Luego todas las venas conducto de Hering y por último en el
centrolobulillares desembocan en la conducto biliar.
vena suprahepática, y ésta en la vena
cava inferior para luego regresar al
corazón.
youtube.com/tomiblanco96 Tomás G. Blanco
31
2. LOBULILLO PORTAL
A diferencia del lobulillo clásico, éste presenta forma de TRIÁNGULO en donde cada vértice
corresponde a una vena centrolobulillar y en el centro se encuentra el conducto biliar.
Esta estructura prioriza la función exócrina del hígado, y a diferencia del anterior, ahora la bilis
presenta una conducción CENTRÍPETA (de la periferia al centro).
3. ACINO HEPÁTICO o LOBULILLO DE RAPPAPORT
Presenta forma de ROMBO, limitado por
• 2 venas centrolobulillares
• 2 tríadas portales
Para explicar ciertas patologías (patrones de degeneración, efectos tóxicos del parénquima
hepático), a este rombo se lo divide en 3 zonas:
youtube.com/tomiblanco96 Tomás G. Blanco
32
ZONA 1: es aquella más cercana a la rama de la arteria hepática y de la vena porta, por lo que son
estos hepatocitos los primeros que reciben el aporte de sangre y O2.
ZONA 2: es intermedia entre la 1 y la 3
ZONA 3: es aquella más cercana a la vena centrolobulillar.
Todas estas zonas explican el porqué en muchas patologías la primera zona afectada es la
número 1. POR EJEMPLO: si por algún X motivo llegara sangre "contaminada" o "tóxica" al
hígado, ¿cuál sería la primera zona afectada? ¿la zona 1 o la zona 3? claramente la 1. ¿Se
entiende? (pregunta super retórica porque no estoy delante de ustedes para que me
contesten)
Quizás no entendieron nada, ¿verdad? a ver,
expliquémoslo de otra manera...
Muchos estarán pensando... ¿para qué demonios dividieron a los lobulillos en hexágono, en
triángulos y ahora en un ROMBO?
Básicamente son diferentes maneras de explicar lo mismo. Por supuesto que se trataban de
autores que justo un sábado a la noche no tenían nada qué hacer: padecían insomnio, llovía
torrencialmente, el boliche estaba cerrado, no había tele ni Whatsapp ni Facebook ni YouTube ni
muchos menos Netflix, PERO lograron cosas útiles para la ciencia.
Es relativamente fácil entender al lobulillo clásico, y es el que deben dominarlo si o sí, pero
muchos alumnos presentan ciertas dificultades para entender los demás, ¿y saben qué? es
sencillo, miren...
è EN RESUMEN...
• El lobulillo hepático o clásico es aquel "hexágono" que se repite a lo largo de todo el
parénquima hepático (supuestamente eh, porque a la hora de ver el preparado estos
hexágonos son re deformes) y es el que nos sirve para describir cada uno de sus
diferentes componentes. Además, en esta representación observamos claramente como
la circulación sanguínea es CENTRÍPETA, (de la periferia al centro) ya que se dirigen
desde los vértices del hexágono hacia la vena centrolobulillar, y la circulación biliar es
CENTRÍFUGA, (del centro a la periferia) ya que es producida por los hepatocitos y
liberado hacia el conductillo biliar periférico (ubicado en la tríada) por una serie de
canalículos biliares.
• Otra persona dijo "¿hexágono ya hay?" okey... "YO QUIERO HACER UN TRIÁNGULO"
entonces bueno... como vio que el hexágono ya tenia Copyright; lo que hizo fue unir 3
venas centrolobulillares y entonces dijo -"JA, ahora la circulación biliar ya no es
centrífuga como en el anterior, sino CENTRÍPETA" ¿por qué? porque ahora los
hepatocitos liberan la bilis que viaja en los canalículos biliares ubicados entre ellos, hasta
youtube.com/tomiblanco96 Tomás G. Blanco
33
una tríada portal, en donde se encuentra el conductillo biliar (o conducto). Este
corresponde al lobulillo portal.
• Más tarde, en un día de granizo y tormenta (evidentemente no había luz tampoco), otro
señor llamado Rappaport dijo "¿hexágono ya hay? ¿triángulo también?". "ok yo
plantearé un ROMBO"
¿Qué pasa si en vez de unir 3 venas centrolobulillares como el anterior, uno 2 venas
centrolobulillares y 2 tríadas portales?, a este rombo se lo conoce como acino hepático o
acino de Rappaport o lobulillo de Rappaport. Es este acino el que recibirá la división en sus
tres zonas, zona 1, 2 y 3; siendo la 1 la primera en recibir sangre oxigenada y la 3 la última.
(vuelvan a mirar el esquema de este lobulillo más arriba)
youtube.com/tomiblanco96 Tomás G. Blanco
34
youtube.com/tomiblanco96 Tomás G. Blanco
35
youtube.com/tomiblanco96 Tomás G. Blanco
36
El lobulillo clásico por teoría tiene forma de hexágono, pero esta "figura" no se aprecia
REALMENTE como en los dibujitos de los libros en el preparado histológico; recuerden que
nada es perfecto, y esto mucho menos.
Los lobulillos hepáticos se ven muy bien en hígados de cerdo, en otras especies quizás
resulte más difícil remarcarlos; si por algún motivo no logran identificar bien los tabiques,
entonces busquen una vena centrolobulillar; ¿y cómo sé que es centrolobulillar? y porque
no está rodeada de ningún otro elemento como los de la tríada, solo hepatocitos.
En la tríada portal, la vena es aquella de mayor tamaño, y siempre van a encontrarla
rodeada de conductillos biliares los cuales presentan un epitelio CÚBICO SIMPLE.
Muchas veces ocurre que en la tríada encuentran la vena, encuentran el conductillo biliar,
pero no la arteriola. NO SE DESESPEREN, son pequeñas y a veces difíciles de reconocerlas.
Pueden 1) buscar otra tríada donde quizás se vea mejor el corte o 2) si ven algo más
pequeño que la vena, con una luz y que NO presenta un epitelio cúbico simple, entonces
posiblemente se trate de la maldita arteriola perdida.
youtube.com/tomiblanco96 Tomás G. Blanco
37
GLÁNDULAS
SALIVALES MAYORES
A diferencia de las glándulas salivales menores, estas glándulas presentan una CÁPSULA de
TCDNM, y además, tabiques que la dividen en lobulillos.
GLÁNDULA PARÓTIDA
GLÁNDULA SUBMAXILAR
GLÁNDULA SUBLINGUAL
Como podrán ver, cada una de estas glándulas presentan una buena cantidad de acinos, (de ahí
que son tubuloacinosas), es MUY IMPORTANTE que sepan qué acinos predominan en cada una de
estas glándulas
Actualmente, la mayoría de los libros describen a los conductos principales como "parotídeo,
submaxilar y sublingual", pero algunas bibliografías aún manejan los nombres antiguos. (Mi
recomendación es que se los aprendan por las dudas, son poquitos che...)
youtube.com/tomiblanco96 Tomás G. Blanco
38
SECRECIÓN DE LOS ACINOS A TRAVÉS DE LOS CONDUCTOS
Las secreciones de estas glándulas viajan a través de un sistema de conductos excretores.
La siguiente descripción de los conductos (especialmente en los epitelios) es en términos muy
generales. Pueden variar tranquilamente algunas características entre estas tres glándulas
dependiendo el libro e incluso el profesor, por eso pregunten siempre primero cómo se manejan
ellos.
Más adelante cuando veamos páncreas, en el esquema horrible mío hecho con el Paint, notarán
una pequeña (PERO GRAN IMPORTANTE) diferencia entre su conducto intercalar con respecto a la
de estas glándulas.
Según el libro Histología Básica de Junqueira, el conducto intercalar también puede denominarse
conducto intralobulillar (es que técnicamente también está dentro del lobulillo) y el conducto
interlobulillar también puede denominarse simplemente conducto excretor.
Según el libro Ross Histología Texto y Atlas 7° edición, las semilunas serosas (también conocidas
como de Gianuzzi o de von Ebner) son en realidad artificios de técnica en el procedimiento de
fijación.
1) Conducto intercalar:
ü En el caso de las glándulas salivales mayores, NACE EN EL BORDE DEL ACINO
ü Epitelio cúbico simple bajo
2) Conducto estriado o salival o intralobulillar:
ü Formado por varios conductos intercalares
ü Epitelio cúbico simple o cilíndrico simple.
ü Se encuentra rodeado por acinos
3) Conducto interlobulillar:
ü Junta la secreción de los conductos intralobulillares
ü Epitelio cilíndrico simple
ü Se encuentra rodeado de tejido conectivo y NO de acinos
4) Conducto excretor principal:
ü Junta la secreción de los conductos interlobulillares
ü Epitelio plano estratificado NO queratinizado
Con el siguiente esquema intentaré de alguna manera simplificar y ayudar a
entender como se dividen los conductos de estas tres glándulas salivales
mayores. En caso de no entenderlo pueden revisar mi canal de Youtube
(tomiblanco96), hay un video donde trato de explicarlo. El sistema de conductos
de excreción es bastante similar al del páncreas que, al igual que estas, también
corresponde a una glándula tubuloacinosa compuesta.
youtube.com/tomiblanco96 Tomás G. Blanco
39
youtube.com/tomiblanco96 Tomás G. Blanco
40
Muchos alumnos les tienen miedo a estos preparados, pero son bien sencillos, lo primero
que deben hacer es tratar de identificar el órgano, observando la cápsula y una serie de
tabiques que la dividen en lobulillos. Luego con un mayor aumento (10x seco débil) ya es
suficiente para que puedan notar acinos y varios conductos (algunos más grandes que
otros)
youtube.com/tomiblanco96 Tomás G. Blanco
41
Recuerden que un conducto interlobulillar está rodeado de tejido conectivo, mientras que
uno intralobulillar está rodeado por los acinos. Intenten identificar el epitelio de cada
conducto.
Una vez que tienen en claro que se trata de una glándula salival mayor, es hora de analizar
los acinos. Si ven un buen contraste de colores (acinos acidófilos + acinos pálidos) en todo
el parénquima, entonces lo más probable es que se trate de la glándula submaxilar. Si sólo
encuentran acinos serosos, sin lugar a dudas será la glándula parótida. Y si ven una
abundancia de acinos mucosos, pero con algunas semilunas serosas, podría tratarse de la
glándula sublingual.
¡¡¡NO CONFUNDIR PARÓTIDA CON PÁNCREAS!!! ambos presentan una buena cantidad de
acinos serosos, pero en parótida no existen los islotes de Langerhans (lo veremos más
adelante)
La glándula sublingual les puede venir junto con el preparado de lengua.
PÁNCREAS
El páncreas es un órgano macizo pero que NO tiene una cápsula definida o verdadera sino
apenas una delgada capa de tejido conectivo y pocos tabiques.
Es una glándula tubuloacinosa compuesta MIXTA ya que presenta funciones endócrinas y
exócrinas, como la producción de enzimas digestivas y hormonas.
Ahhh una cosa antes de seguir... que el páncreas sea una glándula MIXTA no tiene nada que ver
con acinos mixtos ok? y lo aclaro porque varias personas en varios exámenes relacionaron eso.
Ok sigamos; como recordarán (me imagino, y sino a repasar) al tejido epitelial glandular lo
clasificábamos en endócrino, cuyas secreciones se vertían a la sangre y en exócrino, cuyas
secreciones se liberaban a superficies.
Empecemos con la porción pancreática EXÓCRINA.
PÁNCREAS EXÓCRINO
A manera de resumen, estaría compuesto por:
• ACINOS SEROSOS
→ Producen el famoso jugo pancreático, es decir, enzimas digestivas que actúan a
nivel de la 2° porción del duodeno para catalizar el quimo ácido proveniente del
estómago.
→ Ejemplos de algunas enzimas son:
§ Proteolíticas: como el tripsinógeno, quimotripsinógeno,
procarboxipeptidasas
§ Lipasa
§ Amilasa
§ Ribonucleasa
youtube.com/tomiblanco96 Tomás G. Blanco
42
§ Desoxirribonucleasa
• CÉLULA CENTROACINOSA
• CONDUCTO INTERCALAR
Ok, acá viene una de las principales diferencias del páncreas con respecto a las glándulas
salivales mayores. ¿Recuerdan que en glándulas salivales mayores ya habíamos mencionado a esa
famosa "célula centroacinosa"?. Bueno, espero que no hayan recordado nada, porque en ningún
momento la mencionamos (brrr).
Justamente en esto me voy a detener. El páncreas SI presenta células centroacinosas, mientras
que las glándulas salivales NO.
¿Y qué es una célula centroacinosa?
Como su nombre indica, es una célula propia del acino seroso pancreático, que pertenece al
conducto intercalar, y que en los preparados histológicos lo podemos ver en el centro del acino,
como si estuviese aislada de las demás.
¿A qué se debe esto? Esto ocurre porque... a diferencia de las glándulas salivales, el conducto
intercalar nace dentro del adenómero mismo.
En los acinos que vimos antes, el conducto intercalar nacía "del borde", mientras que en el
páncreas no es así. (Les recomiendo que echen un vistazo otra vez al esquema hecho con el super
PAINT en glándulas salivales)
Veamos las diferencias comparando los esquemas...
youtube.com/tomiblanco96 Tomás G. Blanco
43
Como se darán cuenta, la célula centroacinosa (pintada en celeste y luego representada en
violeta) en realidad forma parte del conducto intercalar.
Por último, al tratarse del mismo tipo de glándula que las salivales, el sistema de conducto
excretor también es similar, pudiendo existir diferencias en cuanto a los epitelios y sus
transiciones.
PÁNCREAS ENDÓCRINO
La porción endócrina del páncreas está representada por un islote de células muy importantes
secretoras de hormonas.
• ISLOTES PANCREÁTICOS o DE LANGERHANS
→ Estos islotes aparecen como cúmulos de células pálidas rodeados por un "mar" de
acinos pancreáticos mucho más teñidos. Gracias a esta palidez resulta fácil
identificarlos.
→ Están formados por varios tipos celulares:
§ Células A: secretan glucagón
§ Células B: secretan insulina
§ Células D: secretan somatostatina
§ Células F: secretan polipéptido pancreático
youtube.com/tomiblanco96 Tomás G. Blanco
44
youtube.com/tomiblanco96 Tomás G. Blanco
45
Muchos alumnos tienen dificultades para encontrar a los islotes de Langerhans; no se
desesperen; realmente existen preparados histológicos con una tinción pobre y entonces
cuesta aún más notar los contrastes de colores.
Con tinción de rutina no van a distinguir las diferentes células que conforman los islotes,
pero sí suele ser pregunta de hiper examen saber cuáles son y qué secretan cada una.
Tengan paciencia buscando a una célula centroacinosa; como la palabra lo dice, traten de
identificar una célula central aislada de las demás. Por causa de los cortes en la técnica
histológica es muy normal que en algunos acinos no se la vea.
Es común la presencia de una buena cantidad de tejido adiposo en páncreas.
No confundan un conducto o vaso sanguíneo con un islote de Langerhans ya que la tinción
puede verse más pálida que en los acinos serosos. En el islote no tiene que haber una luz.
VESÍCULA BILIAR
Es un órgano hueco con forma de pera ubicado sobre la cara inferior del lóbulo hepático
derecho.
DESCRIPCIÓN HISTOLÓGICA
De superficial a profundo encontramos:
1. MUCOSA
1. Epitelio: cilíndrico simple con microvellosidades (cuidado acá, lo profundizo más abajo)
2. Lámina propia o corion:
• TCL.
• Glándulas mucosas dispersas, se ubican especialmente en el cuello del órgano, cerca del
conducto cístico o cuando la vesícula se encuentra inflamada.
2. MUSCULAR
Compuesta por fibras musculares lisas dispuestas arbitrariamente (no siguen un patrón de
ubicación como ocurría en el tubo digestivo)
3. ADVENTICIA o SEROSA
ADVENTICIA: presentará la capa de tejido conectivo que se adhiere al hígado.
youtube.com/tomiblanco96 Tomás G. Blanco
46
SEROSA: presentará la capa de tejido conectivo que NO se adhiere al hígado (y por lo tanto
tendrá un mesotelio)
¡ALGUNAS ACLARACIONES!
1. En mis años como ayudante de cátedra, siempre existió la disputa entre si la vesícula biliar
presentaba o no microvellosidades en el epitelio. Según todos los libros que consulté, SI,
PRESENTA MICROVELLOSIDADES, aunque yo personalmente no las denominaría así,
porque al menos yo con microscopía óptica no alcanzo a apreciarlas como sí se ve en
intestino delgado por ejemplo; yo diría que son unas "NANOVELLOSIDADES" en vez de
"micro", porque si se ponen a ver en los libros, todos coinciden en que las vellosidades se
las identifica con MICROSCOPIO ELECTRÓNICO.
En conclusión: ¿la vesícula biliar tiene vellosidades? SI; pero por favor, no se expresen
como "pseudovellosidades"... con perdón de la palabra, pero... ¿qué carajos serían unas
pseudovellosidades? no tiene sentido, o SON o NO SON. El libro "Atlas de histología normal
de Di Fiore 8va edición" en las páginas 142-143 lo describe como "pseudovellosidades", la
verdad no sé a qué se refiere. Si alguien de los que está leyendo esto entiende y conoce
bien la explicación, por favor hágamelo saber y entonces elimino esto para la próxima
2. Lo que sí es habitual leer en los textos de este órgano, es el término "pseudoglándulas",
esto sí tiene más sentido porque en la vesícula a veces la mucosa se pliega y forma unos
divertículos de epitelio cilíndrico simple, que al verlos en un preparado histológico
parecerían glándulas, pero no lo son. A estas invaginaciones se las denomina senos de
Rokitansky-Aschoff (hermoso nombre ¿no?) que incluso a veces pueden extenderse más
allá de la capa muscular.
3. Muchos autores consideran que la vesícula biliar en realidad tiene 4 capas, una mucosa,
una muscular, una FIBROMUSCULAR y por último una adventicia/serosa. Tal y como aclaré
en el comienzo de este apunte, escuchen a SUS profesores, porque son ellos quienes los
evaluarán.
4. La disposición de las fibras musculares lisas en la capa muscular es realmente arbitraria,
pero aún así algunos los ordenan por capas (que en mi opinión ni se identifican); tengan en
cuenta esto también, fíjense qué les dice cada profesor.
5. También he visto que algunos profesores consideran a las microvellosidades de la vesícula
biliar como "chapa estriada". Esto es totalmente incorrecto, y si piensan
discutirlo/debatirlo con algún profesor, siempre defiéndanse con un libro.
youtube.com/tomiblanco96 Tomás G. Blanco
47
youtube.com/tomiblanco96 Tomás G. Blanco
48
Vesícula biliar es un preparado relativamente sencillo, el epitelio cilíndrico simple se lo
puede apreciar muy bien ya que no se encuentra "oculto" o "difícil de apreciar" por
glándulas como sí ocurre en estómago.
No todos los profesores consideran necesario aprender los senos de Rokitansky-Aschoff,
pero realmente ayuda bastante conocerlos e identificarlos para luego facilitar el
diagnóstico diferencial.
Como se habrán dado cuenta, este órgano HUECO presenta una mucosa bastante plegada
o "desordenada".
youtube.com/tomiblanco96 Tomás G. Blanco
49
APARATO URINARIO
Antes de arrancar, les cuento como viene la mano. Yo creo que los tres preparados son fáciles,
sólo que en riñón hay mucha teoría que tienen que saber porque se suele preguntar y mucho;
empezaremos describiéndola; y casi al final veremos un breve resumen histológico de lo que no
pueden no saber. Por suerte uréter y vejiga al ser órganos huecos y dividirse en capas, no
presentan una descripción tan larga.
RIÑONES
Los riñones son órganos pares, rojizos, con forma de poroto ubicados en el retroperitoneo, sobre
la pared abdominal posterior.
ESTRUCTURA RENAL
Tratemos de ir por partes... el riñón, entre tantas cosas, presenta:
• HILIO RENAL
→ En este hilio entran y salen vasos sanguíneos y nervios, además del uréter.
→ El hilio también contiene a los cálices menores y los cálices mayores.
• CAPSULA RENAL (de Gerota)
→ Es de TCDNM (tejido conectivo denso NO modelado). Se interrumpe a nivel del hilio
renal, continuándose con el seno renal.
Si realizamos un corte LONGITUDINAL nos encontramos con estas estructuras:
youtube.com/tomiblanco96 Tomás G. Blanco
50
¿Quieren alguna otra imagen más simple? Bueno.
Lo que quiero que distingan son las dos regiones más importantes que dividen el parénquima
renal, me refiero a la corteza y a la médula. La corteza corresponde a la parte externa y la médula
a la interna (tal como ven en los esquemas anteriores).
youtube.com/tomiblanco96 Tomás G. Blanco
51
Ok, lo que haremos ahora es describir a la unidad funcional del riñón para después poder
continuar, de lo contrario se pueden perder.
NEFRONA
→ Es la unidad estructural y funcional fundamental del riñón.
→ Ambos riñones humanos contienen alrededor de 2 millones de ellas.
→ Son los responsables de la producción de orina.
Presten atención queridos lectores: la nefrona no es una célula como muchos piensan, sino que
es la unidad funcional del riñón (cosas totalmente diferentes). La mayor parte de la nefrona está
constituida por tejido epitelial de revestimiento, por eso podemos decir que el parénquima renal,
además de la corteza y la médula, lo constituyen células epiteliales.
Estas nefronas tienen una estructura un poco "rara". Lo que vamos a hacer a continuación es
describir las partes de ellas.
ORGANIZACIÓN ESTRUCTURAL DE LA NEFRONA
Cada nefrona está compuesta por
1. GLOMÉRULO o CORPÚSCULO RENAL
ü Corresponde a una red de capilares glomerulares que nacen de una arteriola aferente.
ü Es el extremo proximal de la nefrona. Presenta un polo vascular que es por donde ingresan
los vasos sanguíneos, y un polo urinario que se continúa con el túbulo contorneado
proximal.
ü La sangre es ultrafiltrada a través de los capilares glomerulares hacia un espacio llamado
espacio de Bowman, siendo este el primer paso en la formación de la orina.
2. TÚBULOS RENALES
Está representado por
• Túbulo contorneado proximal
• Túbulo recto proximal
• Asa de Henle: que presenta 3 ramas
§ Rama descendente delgada
§ Rama ascendente delgada
§ Rama ascendente gruesa
• Túbulo contorneado distal
• Túbulos colectores
Poquito, ¿no?
Les voy a dejar una imagen representativa de un glomérulo renal y luego les contaré, más o
menos a modo de "historia" y por partes, en qué consiste la nefrona y qué vamos a observar de
ella en el preparado histológico. NO voy a entrar en cuestiones muy fisiológicas porque nos vamos
a extender mucho, pero sí en cuestiones muy básicas. A medida que lean, observen también el
dibujo para interpretarlo mejor. Al finalizar, haremos un resumen de sus características
histológicas que tendrán que saber SI O SI.
youtube.com/tomiblanco96 Tomás G. Blanco
52
El tema es así: cada riñón recibe una hermosa arteria que es la arteria renal (rama de la aorta
descendente); ésta ingresa por el hilio renal y empieza a dividirse en sus ramas.
youtube.com/tomiblanco96 Tomás G. Blanco
53
Vamos a enfocarnos en la arteriola aferente; esta arteriola se transforma en un capilar, que en
realidad forma una especie de "ovillo capilar" (se super "enrollan"); este ovillo capilar es el famoso
GLOMÉRULO RENAL o CORPÚSCULO RENAL (si leen la hoja anterior, definimos con anterioridad al
glomérulo renal como una red de capilares glomerulares que nacen de una arteriola aferente).
Luego de la red de capilares glomerulares, el glomérulo se continúa con otra arteriola que recibe el
nombre de arteriola eferente.
¬ Algunos se estarán preguntando ¿¿¿WTF??? ¿Desde cuándo después de una arteriola y
una red de capilares aparece otro capilar? ¿No debería seguir una vénula en vez de una
arteriola? Y bueno, lo mismo me he preguntado yo, pero es así, ¿qué le vamos a hacer?,
(en realidad tiene sus motivos, pero no creo que sea necesario detallarlo en este apunte)
maldito y sensual riñón, ok sigamos...
Entre estos capilares glomerulares, que forman el ovillo capilar, existen una serie de células
especiales que reciben el nombre de CÉLULAS MESANGIALES.
Estas células mesangiales se encuentran tanto dentro del glomérulo como fuera. Si se
encuentran en el interior se denominan células mesangiales intraglomerulares, y si están en el
exterior adivinen como se llamarán... células mesangiales extraglomerulares.
Además de lo anterior, rodeando al glomérulo renal, tenemos una cápsula denominada cápsula
de Bowman, la cual es epitelial y presenta 2 hojas:
Hoja parietal:
§ Marca el límite externo del corpúsculo renal
§ Es de epitelio plano simple. (lo vieron en primer ERA)
Hoja visceral:
§ Es la pared interna de la cápsula de Bowman
§ Se encuentra "pegada" a las asas capilares del glomérulo.
§ Está compuesta por células especiales que se "enganchan" entre todas ellas y que reciben
el nombre de podocitos. Estos podocitos presentan prolongaciones denominadas
pedicelos.
youtube.com/tomiblanco96 Tomás G. Blanco
54
El espacio entre estas dos hojas de la cápsula de Bowman recibe el nombre de espacio capsular
o espacio urinario o espacio de filtración o espacio de Bowman.
Recordemos que en el corpúsculo renal se filtra la sangre (por la barrera de filtración que
describiremos más adelante), lo que hace que el plasma sanguíneo, a excepción de sus moléculas
pesadas, pase a la luz del sistema tubular. El líquido resultante que se transfiere se denomina
ultrafiltrado.
Ahora vayamos a los lindos túbulos renales
Para poder continuar, necesitaremos ver otro esquema de las partes de la nefrona.
Algo que no mencionamos antes es que existen 2 tipos principales de nefronas (subrayo
principales porque en muchos libros pueden encontrar un tercer tipo), unas nefronas superficiales
y unas nefronas yuxtamedulares; más adelante veremos en un pequeño cuadro comparativo las
diferencias, por ahora sólo enfoquémonos en sus porciones.
youtube.com/tomiblanco96 Tomás G. Blanco
55
1) Una vez que tenemos el ultrafiltrado, este se dirige por un tubo denominado túbulo
contorneado proximal (TCP) que presenta un epitelio cúbico simple. El TCP tiene que devolver
mucho de lo ya filtrado a la sangre, para ello necesita de microvellosidades que se disponen en
forma de "ribete en cepillo" aumentando así la superficie de reabsorción (sí, leyeron bien, en este
caso es reabsorción y no absorción como en intestino delgado).
2) Luego del túbulo contorneado proximal, aparece otro tubo denominado túbulo recto proximal
(TRP), pero a este no le vamos a dar ni 5 de bolilla por ahora.
3) Posterior al túbulo recto proximal, aparece el asa de Henle, que en realidad tiene tres ramas:
comienza como una rama descendente delgada, continúa como una rama ascendente delgada, y
termina como una rama ascendente gruesa.
4) Una vez que sube la última porción del asa de Henle, aparece el túbulo contorneado distal
(TCD), el cual termina su recorrido ubicándose entre la arteriola aferente y la arteriola eferente.
5) Todas las nefronas terminan desembocando en otros túbulos llamados túbulos colectores. El
túbulo colector en realidad no forma parte de la nefrona, porque no es propio de cada nefron,
sino que a un mismo colector le llega la orina formada de muchas nefronas. (repetí 50 veces la
palabra nefrona, pero bueno esto es un apunte escrito a lo bestia, y creo que así se entenderá
mejor; quédense tranquilos que por lo menos algo de lenguaje inclusivo no encontrarán en
ninguna parte)
youtube.com/tomiblanco96 Tomás G. Blanco
56
Estos túbulos colectores los vamos a encontrar primero en los rayos medulares (ubicados en la
corteza), luego en la médula y por último en la papila, que tiene una zona cribosa (llena de
"agujeritos" por donde pasan estos tubos) para continuar el recorrido de la orina con los cálices
menores, luego los cálices mayores, pelvis renal, uréter y vejiga.
APARATO YUXTAGLOMERULAR (AYG)
¿Che no era que no íbamos a entrar en cuestiones muy fisiológicas?
Es cierto, con anterioridad lo mencioné, pero también ahora les menciono algo que les va a
encantar: ESTO SÍ ES PREGUNTA DE EXÁMEN :).
Describiré resumidamente al aparato yuxtaglomerular a manera de cuento para que lo
entiendan, porque como lo repetí muchas veces, esto es un apunte y no un libro; si precisan de
más detalles ya saben qué hacer.
El aparato yuxtaglomerular técnicamente no es un aparato como tal, sino un conjunto de células
modificadas que se encuentran en el polo vascular, más específicamente se encontrarían entre
ambas arteriolas (aferente y eferente), el túbulo contorneado distal y el mesangio
extraglomerular.
En pocas palabras, una de sus funciones es detectar cuando hay baja presión o un bajo volumen
de sangre que llega al riñón.
¿Y luego de "detectar" qué hace?
El aparato yuxtaglomerular secreta una hormona que se llama renina. La renina va a activar en la
circulación sanguínea a una proteína que se encontraba tranquila, durmiéndose una siesta
denominada angiotensinógeno. El angiotensinógeno por acción de la maldita renina se "despierta"
y se convierte en angiotensina 1.
La angiotensina 1 es una proteína activa, pero no al "100%", (recuerden que recién se despertó y
aún sigue medio dormida). Esta proteína tiene acción vasoconstrictora, entonces si hace
vasoconstricción por ende también sube la presión arterial; pero no todo termina aquí.
La angiotensina 1 circula por sangre ¿no? bueno... cuando llega al circuito pulmonar, las células
endoteliales de los capilares pulmonares van a liberar una enzima que se denomina enzima
convertidora de angiotensina 1 (su abreviación es ECA), transformando la angiotensina 1 en
angiotensina 2.
La angiotensina 2 tiene dos funciones principales:
1. Vasoconstricción
2. Estimular a la zona glomerular de la corteza suprarrenal, para que libere aldosterona (¿se
acuerdan de 2da ERA?)
La aldosterona se dirige hacia el riñón haciendo que éste aumente la reabsorción de sodio y de
agua, ¿y por qué? porque si aumenta la reabsorción de sodio y de agua, esto se traducirá en un
aumento del volumen y de la presión sanguínea, que era lo que buscábamos desde un principio.
CÉLULAS DEL APARATO YUXTAGLOMERULAR
Bueno bueno, todo muy lindo, hermoso, divino y espectacular hasta acá, pero... ¿y cuáles son
esas supuestas "células modificadas" que originan todo este proceso?
Les resumo, el aparato yuxtaglomerular está compuesto por estos 3 elementos:
youtube.com/tomiblanco96 Tomás G. Blanco
57
¬ MÁCULA DENSA
¬ CÉLULAS YUXTAGLOMERULARES
¬ CÉLULAS DEL MESANGIO EXTRAGLOMERULAR
Muchos profesores en los exámenes orales/prácticos preguntan estos 3 elementos, y si por
algún X motivo ustedes no se acuerdan de ellos o no saben, es muy probable que a los
minutos varios necesiten urgentemente ir a una farmacia y comprarse un Rivotril. (por
supuesto que estoy bromeando o exagerando quizás con lo del Rivotril, no con lo otro). A
lo que voy es que es muy importante que conozcan cómo está formado el aparato
yuxtaglomerular.
Ø MÁCULA DENSA
→ Hace referencia a una placa celular alargada correspondiente a un sector del TCD
(túbulo contorneado distal), que recordemos, se ubicaba entre ambas arteriolas (la
aferente y la eferente).
→ Los núcleos de estas células se encuentran bien "pegados" unos a los otros, es
decir, sus células son más angostas que las demás células cúbicas del TCD. Debido a
que estos núcleos están muy juntos, al microscopio óptico se lo ve (supuestamente)
como una "mancha", de ahí la denominación de mácula densa.
Ø CÉLULAS YUXTAGLOMERULARES (células JG)
→ Estas son en realidad células musculares lisas de las arteriolas, pero MODIFICADAS,
¿por qué modificadas? porque tienen un núcleo esférico y un citoesqueleto incapaz
de contraerse. Además, poseen unos gránulos citoplasmáticos que contienen
youtube.com/tomiblanco96 Tomás G. Blanco
58
renina (de renina ya hemos hablado un par de hojas atrás cuando vimos el
funcionamiento general del aparato yuxtaglomerular)
Ø CÉLULAS MENSANGIALES EXTRAGLOMERULARES
→ Ya la hemos mencionado anteriormente; estas células son aquellas ubicadas casi
por fuera del glomérulo, entre la mácula densa y las arteriolas aferente y eferente.
→ Hasta donde yo sé, no se sabe con certeza ni para qué sirven, sólo sé que son
células de sostén y que sirven para jodernos la vida y que nos pregunten en los
exámenes.
Muchos libros difieren entre sí con respecto a las células yuxtaglomerulares; algunos
autores consideran que son células musculares lisas modificadas de AMBAS arteriolas,
otros que son sólo células modificadas de la arteriola eferente y, por si fuera poco, otros
consideran que son células modificadas de la arteriola aferente.
Nuevamente, por causa del ítem anterior, consulten a sus profesores cómo los consideran
ellos.
Quizás muchos de ustedes se encuentren más perdidos que un político con honestidad, pero
tranquilos, acá les dejo un dibujo para que se orienten.
youtube.com/tomiblanco96 Tomás G. Blanco
59
BARRERA DE FILTRACIÓN GLOMERULAR
Para formar el ultrafiltrado y llegar al espacio urinario, las sustancias que van por la sangre
tienen que atravesar las siguientes estructuras:
1. ENDOTELIO DEL CAPILAR FENESTRADO
2. MEMBRANA BASAL CONTINUA
3. MEMBRANA BASAL DEL PODOCITO (hendidura de filtración)
4. PODOCITO
youtube.com/tomiblanco96 Tomás G. Blanco
60
"RESUMEN DEL RESUMEN" HISTOLÓGICO
Habiendo visto gran parte de la teoría renal, es hora de describir lo que realmente vamos a
apreciar en un preparado histológico.
Resumiendo...
RIÑÓN: órgano macizo, cubierto por una cápsula de TCDNM (cápsula de Gerota)
ESTROMA: es de tejido conectivo
PARÉNQUIMA: se divide en corteza y médula
CORTEZA: aquí vamos a encontrar:
o GLOMÉRULO RENAL: entre tantas cosas, presenta:
POLO URINARIO POLO VASCULAR
Es el extremo libre, que se continúa Es el extremo unido a vasos sanguíneos,
con un T.C. Proximal. específicamente a arteriolas aferentes y
eferentes, y EN EL MEDIO DE ELLAS, un
T.C Distal.
Aquí también encontramos el aparato
yuxtaglomerular, que está formado por 3
tipos celulares:
Mácula densa: corresponde a los
núcleos del T.C Distal que forman
como una mancha.
Células yuxtaglomerulares: son
células modificadas de la túnica
media de las arteriolas.
Mesangio extraglomerular: son
células de sostén.
o CÁPSULA DE BOWMAN
§ HOJA VISCERAL: formada por podocitos.
§ ESPACIO URINARIO: aquí llega el ultrafiltrado; se ubica entre ambas hojas.
§ HOJA PARIETAL: epitelio plano simple
o TÚBULOS CONTORNEADOS PROXIMALES Y DISTALES
TÚBULO CONTORNEADO PROXIMAL TÚBULO CONTORNEADO DISTAL
• Epitelio cúbico simple con • Epitelio cúbico simple (no
microvellosidades en ribete en tienen microvellosidades, por lo
cepillo. que su luz se ve más "limpia"
• Sus células se caracterizan por que el T.C Proximal)
presentar abundantes • Sus células son menos acidófilas
mitocondrias, por lo que su que las del T.C Proximal.
youtube.com/tomiblanco96 Tomás G. Blanco
61
citoplasma es más acidófilo que
el T.C. Distal
o TÚBULO COLECTOR (rayos medulares)
§ En general su epitelio es cilíndrico simple.
§ Algunas células pueden presentar un halo claro perinuclear.
MÉDULA: aquí vamos a encontrar:
o ASA DE HENLE
§ Presenta un epitelio plano simple, aunque en su rama ascendente gruesa se
puede encontrar un epitelio un poco más alto pero que aún así no llega a ser
cúbico.
o TÚBULO COLECTOR
youtube.com/tomiblanco96 Tomás G. Blanco
62
youtube.com/tomiblanco96 Tomás G. Blanco
63
youtube.com/tomiblanco96 Tomás G. Blanco
64
youtube.com/tomiblanco96 Tomás G. Blanco
65
De todos los tips, el más simple y poderoso que les puedo dar para no perderse es el
siguiente: si ven glomérulos renales, entonces están en la corteza renal, y si NO VEN ningún
glomérulo, están en la médula renal.
Podemos concluir entonces que, en la corteza, además de los glomérulos, encontraremos
si o si también a los túbulos contorneados proximales y distales.
Recapitulando... si veo un TCP ¿dónde estoy? en la corteza; si veo un TCD ¿dónde estoy?
en la corteza; si veo un glomérulo renal ¿dónde estoy? en la corteza. Si no veo ningún
glomérulo ni ningún TCP ni TCD, sino solo algunos "tubitos gruesos y delgados" ¿dónde
estoy? ¿perdido como daltónico jugando al Twister? nono, seguramente estemos en la
médula.
NO PUEDEN OLVIDARSE DE LOS COMPONENTES DEL APARATO YUXTAGLOMERULAR.
Ojo con los túbulos colectores, estos se ven tanto en la corteza como en la médula,
observen el epitelio, generalmente las células con su halo claro perinuclear ayudan
bastante a su diagnóstico.
youtube.com/tomiblanco96 Tomás G. Blanco
66
.
.
.
.
.
.
.
CORTEZA (porque hay corpúsculos o glomérulos renales)
Lo de "les irá mal" era broma.
youtube.com/tomiblanco96 Tomás G. Blanco
67
URÉTER
El uréter es un órgano hueco de unos 25 cm aproximadamente, cuyo conducto transporta la
orina desde los riñones hasta la vejiga.
DESCRIPCIÓN HISTOLÓGICA
De superficial a profundo encontramos:
1. MUCOSA
1. Epitelio: polimorfo, urotelio o de transición (cualquiera de las 3 está bien)
2. Lámina propia o corion:
• Tejido conectivo laxo.
2. MUSCULAR
Acá en la muscular ocurre algo similar a lo que ocurría en esófago. Al tratarse de un órgano
largo, lo dividimos en tercios.
2/3 superiores:
• Capa longitudinal interna
• Capa circular externa
1/3 inferior:
• Capa longitudinal interna
• Capa circular media
• Capa longitudinal externa
3. ADVENTICIA
Como cualquier otra:
• Vasos sanguíneos y nervios
• Tejido adiposo
• Tejido conectivo laxo
youtube.com/tomiblanco96 Tomás G. Blanco
68
youtube.com/tomiblanco96 Tomás G. Blanco
69
youtube.com/tomiblanco96 Tomás G. Blanco
70
Creo que es uno de los órganos huecos más fáciles de identificar, porque su luz es
realmente una ESTRELLA, y se observa perfectamente el epitelio polimorfo, transición o
urotelio.
A veces es difícil distinguir la capa longitudinal interna, pero esto no supone ningún
problema. Si en el preparado histológico observan una circular y POR FUERA una
longitudinal externa, entonces sin dudas estamos en el 1/3 inferior del uréter. Si no ven
ninguna capa longitudinal externa, estarán en los 2/3 superiores.
Algunos confunden uréter con esófago, si por alguna casualidad tienen esa duda, observen
el urotelio con sus células en paraguas, en raquetas y células con un halo claro perinuclear
que NO presenta el esófago.
youtube.com/tomiblanco96 Tomás G. Blanco
71
VEJIGA
Es un órgano HUECO, cuya pared es similar a la del uréter.
Cuando la vejiga está vacía, el urotelio de su mucosa posee cinco o seis capas de células,
mientras que cuando el órgano se llena, las capas se reducen a dos o tres. ¿se entiende por qué es
polimorfo o de transición?
DESCRIPCIÓN HISTOLÓGICA
En cuanto a su descripción no encontraremos nada muy distinto al uréter.
De superficial a profundo encontramos:
1. MUCOSA
1. Epitelio: polimorfo, urotelio o de transición (cualquiera de las 3 está bien)
2. Lámina propia o corion:
• Tejido conectivo laxo.
2. MUSCULAR
Acá en la muscular es algo "desordenada" pero aún así lo dividimos en 3 capas MUSCULARES (no
tercios como en uréter o esófago):
• Capa longitudinal interna
• Capa circular externa
• Capa longitudinal externa
3. SEROSA o ADVENTICIA
En la porción superior de la vejiga, está recubierta por el peritoneo, mientras que en sus demás
porciones inferiores estará recubierta por adventicia. [Atlas de histología normal de Di Fiore 8va
edición, páginas 162 y 163]
• Tejido adiposo
• Tejido conectivo laxo
• Vasos sanguíneos y nervios
• Mesotelio (en caso de ser serosa)
youtube.com/tomiblanco96 Tomás G. Blanco
72
youtube.com/tomiblanco96 Tomás G. Blanco
73
youtube.com/tomiblanco96 Tomás G. Blanco
74
Dudo mucho que encuentren preparados de vejigas distendidas (a menos que corten a un
ratón justo cuando no se aguantaba las ganas de mear), por lo cual el epitelio polimorfo
presentará más capas de lo habitual.
El urotelio es clásico de uréter y vejiga. ¿Esto tiene forma de estrella? NO; entonces
probablemente sea el preparado de vejiga.
youtube.com/tomiblanco96 Tomás G. Blanco
75
SISTEMA GENITAL MASCULINO
Me parece que la descripción sobre hígado y riñón fue quizás un poco extensa. Trataré de
enfocarme en estos órganos de la manera más breve posible; dándole mayor importancia a
su vista al microscopio. Para que no se pierdan, utilizaré una imagen con rectángulos azules
sobre los órganos que en los cuales nos vamos a concentrar.
Al final del capítulo quiero que repasemos tejido epitelial y veamos otra vez las diferencias
entre cilios, estereocilios, y microvellosidades que tanto confunden a veces.
TESTÍCULOS
Los testículos (órganos macizos) son las gónadas masculinas, productoras de los
espermatozoides y de las hormonas sexuales (testosterona). Son los órganos glandulares que
forman la parte más importante del aparato reproductor masculino.
Su equivalente femenino serían los ovarios.
Ok, para empezar, tenemos que ver básicamente cómo está constituido el testículo
youtube.com/tomiblanco96 Tomás G. Blanco
76
youtube.com/tomiblanco96 Tomás G. Blanco
77
DESCRIPCIÓN HISTOLÓGICA
Como es un órgano macizo, la descripción será diferente al de un órgano hueco.
Los testículos presentan:
TÚNICA ALBUGÍNEA
• Es una cápsula sumamente gruesa de tejido conectivo denso no modelado (se puede ver
muy bien los preparados)
• Esta túnica emite una serie de tabiques INCOMPLETOS hacia el interior del órgano,
dividiéndolo así en lobulillos. Todos estos lobulillos hacen convergencia hacia la región
opuesta de la túnica albugínea que no se encuentra tabicada; esta zona recibe el nombre
de mediastino testicular o cuerpo de Highmore.
En el interior de cada lobulillo están los famosos túbulos seminíferos, que están sumamente
enrollados, y terminan en un sector común formando unos túbulos que ya no son más enrollados;
¿adivinen cómo se van a llamar ahora? así es, túbulos rectos.
Si necesitan profundizar más en la estructura testicular, arriba les dejé el dibujo. Ahora
vamos a lo más preguntable ¿sí?
TÚBULOS SEMINÍFEROS
Además de reconocer la túnica albugínea de TCDNM, gran parte del parénquima testicular está
dado por los túbulos seminíferos que, si recuerdan una de las primeras clases, era un ejemplo
especial de epitelio estratificado.
¿Por qué estratificado? Porque las células germinativas (espermatogonios, espermatocitos I,
espermatocitos II, espermátides y espermatozoides quizás) + las células de Sertoli (estas ocupan
todo el grosor del epitelio) dan un aspecto estratificado dentro del túbulo seminífero.
Otra cosa: las paredes de los túbulos seminíferos están formadas por un tejido conectivo que
contiene células mioides (células contráctiles peritubulares)
CÉLULAS INTERSTICIALES o DE LEYDIG
Entre los túbulos seminíferos existe un espacio intersticial de tejido conectivo laxo. En este
espacio, además de pequeños vasos sanguíneos y nervios, se encuentran las células intersticiales
o células de Leydig.
Las células de Leydig son grandes, redondas con un citoplasma acidófilo. Se dice que son las
células endócrinas testiculares ya que producen la testosterona (hormona androgénica)
TRÁNSITO DE LOS ESPERMATOZOIDES DESDE LOS TÚBULOS SEMINÍFEROS
Los espermatozoides recientemente liberados son inmóviles. Su tránsito desde los túbulos
seminíferos es ayudado por contracciones de las células mioides. Los espermatozoides primero
entran en los túbulos rectos cortos que desembocan en la red testicular, que está conectada a
través de los conductillos eferentes a la cabeza del epidídimo. Del epidídimo pasan al conducto
youtube.com/tomiblanco96 Tomás G. Blanco
78
deferente, el cual se extiende hasta la próstata. Allí se une con el conducto excretor de la vesícula
seminal para formar el conducto eyaculador, que atraviesa la próstata y desemboca en la uretra
prostática.
RED TESTICULAR Y CONDUCTILLOS EFERENTES
Teniendo en cuenta lo anterior, algunos profesores les pueden pedir que identifiquen la red
testicular y los conductillos eferentes. Es muy probable que a ambas estructuras las encuentren
juntas como verán en fotos de preparados más adelante.
Las principales características histológicas son:
RED TESTICULAR
• Revestidos por un epitelio plano simple, o cúbico simple o cilíndrico bajo.
CONDUCTILLOS EFERENTES
• Revestidos por un epitelio pseudoestratificado cilíndrico con estereocilios, muy similar al
del epidídimo, pero más bajo.
• Además de los estereocilios, también encontramos células ciliadas que desplazan a los
espermatozoides hacia el epidídimo.
Recordatorio: más adelante analizaremos las diferencias entre estereocilios, cilios y
microvellosidades.
BARRERA HEMATOTESTICULAR
La barrera hematotesticular está conformada por uniones oclusivas generadas entre las células
de Sertoli. Esta barrera impide el pasaje de sustancias derivadas de las células germinativas hacia
los capilares del intersticio intertubular, lo cual evita que se generen respuestas inmunológicas y la
producción de anticuerpos que podrían afectar la capacidad fecundante de los espermatozoides.
La barrera hematotesticular divide al epitelio seminífero en 2 compartimientos.
COMPARTIMIENTO BASAL: se localizan los espermatogonios y espermatocitos I preleptonémicos
(estadio temprano de la meiosis).
COMPARTIMIENTO LUMINAL: se localizan los espermatocitos I restantes, los espermatocitos II y
las espermátides.
youtube.com/tomiblanco96 Tomás G. Blanco
79
youtube.com/tomiblanco96 Tomás G. Blanco
80
youtube.com/tomiblanco96 Tomás G. Blanco
81
youtube.com/tomiblanco96 Tomás G. Blanco
82
youtube.com/tomiblanco96 Tomás G. Blanco
83
A pesar de presentar muchos "tubitos" es un órgano MACIZO.
Muchos confunden testículo con epidídimo. A continuación, les mostraré como no
equivocarse: el testículo presenta un epitelio medio "desastroso" y sin estereocilios;
mientras que la luz del epidídimo es relativamente más limpia
Es muy probable que en un mismo preparado encuentren testículo y epidídimo juntos.
A mí en el final me pidieron que identifique una célula de Leydig y la describa; así que ya
saben, a buscar al intersticio una agrupación de células acidófilas.
youtube.com/tomiblanco96 Tomás G. Blanco
84
EPIDÍDIMO
El epidídimo viene después de los conductillos eferentes. Es un órgano alargado y curvado, cuya
cara interna se apoya sobre la superficie convexa del testículo.
Supuestamente presenta tres regiones: una cabeza, un cuerpo, y una cola.
DESCRIPCIÓN HISTOLÓGICA
Básicamente este órgano en un preparado histológico representa un montón de "tubitos", algo
parecidos a testículo; pero con varias características diferentes:
• Presenta un epitelio pseudoestratificado cilíndrico con ESTEREOCILIOS (a diferencia de los
cilios, estos son inmóviles). Debajo de este epitelio, se encuentra una pequeña vaina
delgada de tejido conectivo laxo y fibras musculares lisas dispuestas en una o varias capas
dependiendo que parte del epidídimo estemos viendo.
MUSCULAR
§ Cabeza del epidídimo
ü Capa muscular circular
§ Cuerpo del epidídimo
ü Capa longitudinal interna
ü Capa circular externa
§ Cola del epidídimo
ü Capa longitudinal interna
ü Capa circular media
ü Capa longitudinal externa
• En el intersticio de cada conductillo, además de las fibras musculares lisas, podemos
encontrar una buena cantidad de tejido conectivo laxo.
• Dentro de cada conductillo, es normal a veces apreciar espermatozoides.
• En las afueras del preparado, podemos encontrar otra pequeña cantidad de tejido
conectivo laxo, vasos sanguíneos y nervios, por lo que podemos considerar su última capa
como una ADVENTICIA.
youtube.com/tomiblanco96 Tomás G. Blanco
85
youtube.com/tomiblanco96 Tomás G. Blanco
86
Es habitual que los estudiantes confundan epidídimo con testículo por sus túbulos. Si
prestan atención, los conductillos del epidídimo presentan una luz mas prolija, y una
delgada lámina superficial dada por los estereocilios, por otra parte, la luz de los túbulos
seminíferos es una cagada sin un ordenamiento "adecuado" de sus células.
Otra diferencia es que en el intersticio del epidídimo encontrarán músculo liso, mientras
que entre los túbulos seminíferos sólo tejido conectivo laxo y células de Leydig con
citoplasma acidófilo.
La imagen que utilicé como portada en este apunte, adivinen a qué preparado corresponde
(por supuesto con una tinción que no es de rutina).
youtube.com/tomiblanco96 Tomás G. Blanco
87
CONDUCTO DEFERENTE
El conducto deferente es un órgano hueco (y sí, si se llama conducto) que conecta el epidídimo
con los conductos eyaculatorios intermediando el recorrido de semen entre estos.
DESCRIPCIÓN HISTOLÓGICA
Como bien nombramos, es un órgano hueco con una luz bastante irregular y estrecha.
De superficial a profundo lo describimos en capas:
1. MUCOSA
1. Epitelio: pseudoestratificado cilíndrico con estereocilios (igual que en epidídimo, solo que en
el conducto deferente el epitelio es un poco más bajo)
2. Lámina propia o corion:
• Tejido conectivo laxo.
2. MUSCULAR
La muscular se divide (como en vejiga) en:
• Capa longitudinal interna
• Capa circular media
• Capa longitudinal externa
3. ADVENTICIA
Como cualquier otra:
• Vasos sanguíneos y nervios
• Tejido conectivo laxo
• Tejido adiposo
youtube.com/tomiblanco96 Tomás G. Blanco
88
youtube.com/tomiblanco96 Tomás G. Blanco
89
El epitelio de revestimiento es el mismo que el del epidídimo, recuerden que presentan
ESTEREOCILIOS que no es lo mismo que cilios. (los estereocilios son prolongaciones
inmóviles)
youtube.com/tomiblanco96 Tomás G. Blanco
90
Muchas veces nos rompemos la cabeza con el tema de las capas musculares. Hay
preparados como esófago donde la diferencia entre una circular media y una longitudinal
externa resulta fácilmente distinguible. En otros preparados cuesta trabajo: en general
necesitaremos un mayor aumento (40x o seco fuerte) para ver las capas longitudinales
internas y no confundirlas con la lámina propia.
La luz del órgano es irregular, pero no alcanza a ser tan estrellada como ocurre en uréter.
De todas maneras, si aún están confusos, observen bien el epitelio. Aquí no encontrarán
células en paraguas; lo que sí encontraran son las "laminillas acidófilas" que forman los
estereocilios.
VESÍCULA SEMINAL
Las vesículas seminales son unas glándulas productoras del 60% del volumen del líquido seminal.
Se caracterizan por ser alargadas, tortuosas y se ubican en la pared posterior de la vejiga.
DESCRIPCIÓN HISTOLÓGICA
Es un órgano HUECO que secreta fructosa, que en la luz adopta una intensa coloración acidófila.
De superficial a profundo lo describimos en capas:
1. MUCOSA
1. Epitelio: pseudoestratificado cilíndrico
2. Lámina propia o corion:
• Tejido conectivo laxo.
2. MUSCULAR
• Capa circular interna
• Capa longitudinal externa
3. ADVENTICIA
De tejido conectivo laxo.
youtube.com/tomiblanco96 Tomás G. Blanco
91
youtube.com/tomiblanco96 Tomás G. Blanco
92
Algunos la confunden con vesícula biliar. ¡NO! Son estructuras bien distintas.
Generalmente se aprecian secreciones acidófilas de fructosa.
Recuerden que su epitelio no presenta ninguna especialización apical (como cilios o
estereocilios)
Resulta dificultoso distinguir la longitudinal externa; a poco aumento pareciera que todo el
músculo liso es simplemente circular. No se compliquen tanto con esto.
youtube.com/tomiblanco96 Tomás G. Blanco
93
PRÓSTATA
La próstata junto con las vesículas seminales y las glándulas bulbouretrales conforman las
GLÁNDULAS ACCESORIAS del aparato genital masculino.
Es una GLÁNDULA TUBULOALVEOLAR COMPUESTA (sería más bien un conjunto de 30 a 50
glándulas tubuloalveolares) cuyos conductos liberan sus secreciones a una porción de la uretra
llamada uretra prostática.
Su función principal es la secreción de un líquido el cual, entre otras cosas, contiene:
• Ácido cítrico: nutriente para los espermatozoides
• Fosfatasa ácida
• Fibrinolisina: sirve para licuar el semen
DESCRIPCIÓN HISTOLÓGICA
La próstata presenta:
CÁPSULA: de TCDNM que la envuelve e inmediatamente por debajo abundante músculo liso.
• PARÉNQUIMA
ü Corresponde a las glándulas tubuloalveolares compuestas, formadas por un epitelio
bastante variable, desde "cúbico alto" hasta un epitelio pseudoestratificado
cilíndrico.
ü En personas adultas principalmente se pueden encontrar productos de secreciones
o células epiteliales muertas que conforman unos cuerpos muy eosinófilos
denominados CUERPOS AMILÁCEOS o CONCRECIONES PROSTÁTICAS.
ü La próstata tiene 3 zonas concéntricas distintas e importantes clínicas e
histológicamente:
youtube.com/tomiblanco96 Tomás G. Blanco
94
• ESTROMA
ü Es de tejido fibromuscular (tejido conectivo + músculo liso)
youtube.com/tomiblanco96 Tomás G. Blanco
95
youtube.com/tomiblanco96 Tomás G. Blanco
96
youtube.com/tomiblanco96 Tomás G. Blanco
97
youtube.com/tomiblanco96 Tomás G. Blanco
98
youtube.com/tomiblanco96 Tomás G. Blanco
99
youtube.com/tomiblanco96 Tomás G. Blanco
100
Las 3 zonas de la próstata mencionadas no suelen preguntarse, pero por las dudas ahí
están.
Los cuerpos amiláceos al ser tan eosinófilos, más la estructura alveolar glandular, permiten
un rápido diagnóstico diferencial.
Si bien los cuerpos amiláceos son eosinófilos, no son taaaan acidófilos como las
secreciones que encontramos en vesícula seminal.
El último tema será glándula mamaria que también es una glándula tubuloalveolar
compuesta como próstata, vayan sabiendo...
DIFERENCIAS ENTRE CILIOS, ESTEREOCILIOS Y MICROVELLOSIDADES
Este es un tema bastante controvertido, les explicaré por qué. En muchos libros pueden
encontrar que utilizan como sinónimo las palabras "microvellosidades" y "estereocilios" [ejemplo:
Geneser 4° edición, página 629]. Esto no hace más que confundir al lector me parece, así que
volvamos un poco a biología celular y molecular, y aclaremos algunas de estas cuestiones con un
pequeño (pero necesario) cuadro comparativo.
MICROVELLOSIDADES ESTEREOCILIOS CILIOS
(estereovellosidades)
Formados por filamentos de actina Formados por microtúbulos
Se dice que son "inmóviles" o de "movimiento pasivo" Son especializaciones móviles
(la mayoría, algunos como los
cilios primarios son inmóviles)
Son más cortos que los Son más largos que las Son un poco más largos que
estereocilios microvellosidades las microvellosidades, pero
mucho más cortos que los
estereocilios.
Presentan funciones de Presentan funciones de Presentan funciones de
absorción (intestino delgado) absorción (epidídimo, transporte, de barrido, de
o reabsorción (riñón) conducto deferente) o transmisión de señales, etc.
también funcionan como
mecanorreceptores (en oído
interno)
Los encontramos formando Los encontramos en el epitelio Los encontramos formando
parte del intestino delgado del oído, del epidídimo y de la parte de muchísimos
(chapa estriada) o riñón porción proximal del conducto epitelios.
(ribete en cepillo). deferente.
youtube.com/tomiblanco96 Tomás G. Blanco
101
Volviendo al tema, es posible que encuentren a los estereocilios como "microvellosidades" y
viceversa, ya que su estructura molecular es parecida, variando en la presencia o ausencia de
algunas proteínas (la villina por ejemplo está ausente en los extremos de los estereocilios)
SISTEMA GENITAL FEMENINO
OVARIO
Los ovarios, órganos macizos, son las glándulas sexuales femeninas, se encuentran en la parte
baja del abdomen, son del tamaño y forma de una almendra y están situados a ambos lados del
útero.
Son los encargados de producir las hormonas (estrógenos y progesterona) que aseguran el
adecuado funcionamiento de todos los órganos sexuales.
DESCRIPCIÓN HISTOLÓGICA
Quizás una de las cosas más llamativas del ovario, es que en su superficie presenta un epitelio
superficial o cortical (mal llamado a veces "epitelio germinativo") que es cúbico simple.
Inmediatamente por debajo nos encontramos con una delgada túnica albugínea de tejido
conectivo denso no modelado.
• Muchos consideran a la túnica albugínea como "falsa túnica albugínea" porque no se
compara con el grosor que sí presenta el testículo.
• El ovario entonces... ¿presenta un mesotelio? NO. el epitelio cúbico simple es un vestigio
del epitelio celómico (embriología). Además, el mesotelio es epitelial plano simple, no
cúbico.
Si hacemos un corte transversal del ovario nos encontramos con 2 regiones bien definidas: una
corteza y una médula. También un hilio por donde ingresan y salen vasos sanguíneos.
Resumiendo...
youtube.com/tomiblanco96 Tomás G. Blanco
102
El ovario presenta:
MÉDULA
No hay mucho llamativo en esta región, sólo una gran cantidad de vasos sanguíneos, linfáticos,
nervios y tejido conectivo laxo.
CORTEZA
Es aquí donde maduran los folículos ováricos, que secretan las hormonas sexuales femeninas y
van madurando poco a poco hasta diferenciarse en ovocitos.
Existen folículos ováricos de distintos tamaños y complejidades, ya que los pequeños y sencillos
crecen y se convierten en folículos grandes y complejos.
Así entonces clasificamos a los folículos en orden de su maduración en:
• FOLÍCULOS PRIMORDIALES
• FOLÍCULOS PRIMARIOS
ü Iniciales
ü Avanzados o multilaminar
• FOLÍCULOS SECUNDARIOS o ANTRALES
• FOLÍCULOS MADUROS o de DE GRAAF
youtube.com/tomiblanco96 Tomás G. Blanco
103
• Hay un pequeño problema con los folículos ováricos y es el siguiente: muchos autores
varían en la clasificación. Con los folículos primordiales (los "primeros") y los folículos
maduros (los "últimos") no suele haber discrepancia; pero con los folículos primarios y
secundarios sí. Pregunten a su profesor cuál es la clasificación que más le copa. En este
apunte nos basaremos bastante en lo que nos dice el Ross de histología 7ma edición.
• FOLÍCULOS PRIMORDIALES
ü Son los más abundantes, pequeños y superficiales.
ü Ovocito: con núcleo central o excéntrico
ü Células foliculares: epitelio plano simple
• Algunos autores ni siquiera se gastan en dividir a los folículos primarios en iniciales o
avanzados, ya que se suele considerar al folículo primario inicial como uno primordial.
• No necesariamente se tiene que ver el núcleo en un folículo primordial, dependiendo el
corte a veces ni se ven.
• Siguiendo con este bardo de las clasificaciones, también se suele denominar a los folículos
primarios y secundarios como folículos en crecimiento.
• FOLÍCULOS PRIMARIOS INICIALES
ü Ovocito
ü Células foliculares: epitelio cúbico simple que crece a cilíndrico simple
youtube.com/tomiblanco96 Tomás G. Blanco
104
ü Comienza a observarse la membrana pelúcida, la cual es bien eosinófila.
FC: células foliculares (observen el epitelio cúbico simple)
• FOLÍCULOS PRIMARIOS AVANZADOS
ü Ovocito
ü Células de la granulosa: se cansaron de llamarse "foliculares" por ser "simples" y
ahora que conforman un epitelio estratificado (6 a 10 capas celulares
aproximadamente) se autodenominan "de la granulosa"
ü Membrana pelúcida: la cual es bien eosinófila.
ü Comienzan a aparecer por fuera del folículo células de tejido conectivo que reciben
el nombre de teca folicular, que se dividen en:
§ Teca interna
→ Es muy vascularizada
→ Está relacionada con la síntesis de estrógenos
§ Teca externa: es de tejido conectivo y músculo liso
youtube.com/tomiblanco96 Tomás G. Blanco
105
GC: células de la granulosa (observen como ahora el epitelio es
estratificado)
ZP: membrana pelúcida
• FOLÍCULOS SECUNDARIOS o ANTRALES
Formado por todo lo anterior, pero ahora tenemos 2 cosas nuevas.
ü Comienza a aparecer el antro o cavidad folicular, que es un líquido claro (aparece
como si fuese un charco) de ácido hialurónico.
ü Comienza a formarse el cúmulo ovóforo, que son células de la granulosa adheridas
al ovocito.
youtube.com/tomiblanco96 Tomás G. Blanco
106
GC: células de la granulosa
A: antro folicular
TI: teca interna
TE: teca externa
• FOLÍCULOS MADUROS o de DE GRAAF
ü Es el más grande de todos los folículos
ü Ahora el ovocito y el cúmulo oóforo se separan gradualmente del resto de las
células preparándose para la ovulación. Es por esto que al ovocito se lo puede ver
"nadando" en el líquido folicular, separado de las demás células.
ü El antro folicular también aumentó notablemente de volumen.
ü Además, tendremos otras células de la granulosa que rodearan a todo el ovocito,
formando la corona radiada. (en realidad esto ocurre entre la transición del folículo
secundario con el maduro, por eso pueden encontrar que la corona radiada ya se
encontraba antes)
youtube.com/tomiblanco96 Tomás G. Blanco
107
CO: cúmulo ovóforo
A: antro folicular
SG: células de la granulosa
TI: teca interna
En la ovulación, el folículo maduro "estalla" (se libera al ovocito) y se comienza a transformar en
un cuerpo lúteo. Si no ocurre fecundación, el cuerpo lúteo se empieza a transformar en una masa
de tejido fibroso apreciable en algunos preparados, denominado cuerpo albicans (masa
blanquecina).
youtube.com/tomiblanco96 Tomás G. Blanco
108
youtube.com/tomiblanco96 Tomás G. Blanco
109
youtube.com/tomiblanco96 Tomás G. Blanco
110
youtube.com/tomiblanco96 Tomás G. Blanco
111
youtube.com/tomiblanco96 Tomás G. Blanco
112
Los preparados de ovario a veces traen de regalo también a la trompa de Falopio, o sea,
pueden encontrar ambos órganos. (y si les toca en un examen y tienen describirlo a ambos,
lo siento por ustedes)
Una manera rápida de distinguir entre un folículo primario avanzado y uno secundario, es
que este último tiene un "charco de líquido" correspondiente al antro folicular, y el
primario no.
youtube.com/tomiblanco96 Tomás G. Blanco
113
TROMPA DE FALOPIO
Las trompas uterinas son dos conductos que se extienden desde el útero hasta cada ovario. Sus
funciones están relacionadas con la captación del óvulo a la hora de la ovulación, la fecundación y
el embarazo.
DESCRIPCIÓN HISTOLÓGICA
Como es un órgano hueco, de superficial a profundo tenemos:
1. MUCOSA
1. Epitelio: cilíndrico simple mucosecretor ciliado
2. Lámina propia o corion:
• Tejido conectivo laxo.
• Forma una serie de pliegues dando en cortes transversales un aspecto de "laberinto"
2. MUSCULAR
Compuesta por dos capas:
• Capa circular interna: es la más desarrollada
• Capa longitudinal externa
3. SEROSA
• TCL
• Vasos sanguíneos y nervios
• Mesotelio: epitelio plano simple
youtube.com/tomiblanco96 Tomás G. Blanco
114
youtube.com/tomiblanco96 Tomás G. Blanco
115
Tal como les mencioné anteriormente, los preparados de trompa de Falopio pueden venir
también con ovario.
El aspecto de laberinto que forma la mucosa y la falta de secreciones acidófilas en la luz
hace que el diagnóstico diferencial de este órgano sea relativamente sencillo.
youtube.com/tomiblanco96 Tomás G. Blanco
116
ÚTERO
El útero es un órgano hueco reproductor femenino en el que se produce la gestación de los seres
humanos y el resto de los mamíferos.
DESCRIPCIÓN HISTOLÓGICA
Como es un órgano hueco, de superficial a profundo tenemos:
1. ENDOMETRIO:
El endometrio varía en el ciclo menstrual dependiendo si estamos en fase proliferativa o
secretora.
1. Epitelio: cilíndrico simple mucosecretor (tanto en fase proliferativa como secretora)
2. Lámina propia o corion:
• Tejido conectivo laxo.
• Glándulas endometriales: varían dependiendo la fase del ciclo menstrual
FASE PROLIFERATIVA FASE SECRETORA
Las glándulas endometriales son tubulares, Las glándulas endometriales ahora son más
simples, rectas, y empiezan a variar en su largas, se hicieron tortuosas, y ahora se las ve
crecimiento a medida que nos acercamos a la con forma de "tirabuzón". Algunos también las
fase secretora. denominan como "glándulas en serrucho" por
su nueva forma.
2. MIOMETRIO
Acá encontramos fibras musculares lisas arremolinadas (se ven dispuestas en múltiples
direcciones).
3. PERIMETRIO
• TCL
• Vasos sanguíneos y nervios
• Tejido adiposo
• Mesotelio: epitelio plano simple
youtube.com/tomiblanco96 Tomás G. Blanco
117
youtube.com/tomiblanco96 Tomás G. Blanco
118
youtube.com/tomiblanco96 Tomás G. Blanco
119
Tienen que saber diagnosticar si están viendo un útero en fase proliferativa o secretora. La
manera más sencilla es observando la forma de las glándulas endometriales; creo que con
las últimas 2 fotos se darán cuenta.
youtube.com/tomiblanco96 Tomás G. Blanco
120
CUELLO UTERINO
El cuello uterino corresponde al extremo inferior del útero, representando su porción más
angosta.
Está atravesado por el conducto cervical, que comunica la vagina con el útero.
DESCRIPCIÓN HISTOLÓGICA
De superficial a profundo tenemos:
1. MUCOSA
El epitelio es diferente en el endocérvix y exocérvix. Existe una zona de umbral entre ambos
epitelios donde ocurre un cambio brusco, (algo así como pasaba con esófago y cardias). Esta
región recibe el nombre de zona de transformación o zona de lucha de los epitelios (wtf este
último)
2. MIOMETRIO
Compuesto por escasas fibras musculares lisas (en comparación al cuerpo uterino) y tejido
conectivo.
• Algunos autores hablan de "glándulas cervicales" en la lámina propia (como vimos
anteriormente); otros dicen que estas glándulas en realidad son "pseudoglándulas" porque
en los cortes histológicos aparecen pliegues de la mucosa invaginados (algo similar a lo que
ocurría con vesícula biliar, ¿se acuerdan?)
• Acá no hay adventicia ni serosa.
youtube.com/tomiblanco96 Tomás G. Blanco
121
Identificar la zona de transformación es bastante sencillo y es muy pregunta de examen.
Los quistes de Naboth no necesariamente están, ya que justamente son patológicos.
youtube.com/tomiblanco96 Tomás G. Blanco
122
GLÁNDULA MAMARIA
Las glándulas mamarias son los órganos que, en todos los mamíferos, producen leche para la
alimentación de sus crías o hijos durante los primeros meses o semanas de vida.
DESCRIPCIÓN HISTOLÓGICA
Son glándulas tubuloalveolares compuestas (como lo era próstata).
La glándula mamaria es diferente 1) si la mujer nunca estuvo embarazada, 2) si la mujer está
embarazada o 3) si la mujer está amamantando.
GLÁNDULA MAMARIA INACTIVA o EN REPOSO (en una mujer nulípara)
En pocas palabras, estas mamas tienen mucho estroma y poco parénquima debido a su
inactividad.
PARÉNQUIMA: son las glándulas tubuloalveolares compuestas
ESTROMA
• TCL: alrededor de los túbulos glandulares
• TCDNM: entre los lobulillos mamarios
• Tejido adiposo
youtube.com/tomiblanco96 Tomás G. Blanco
123
GLÁNDULA MAMARIA ACTIVA o LACTANTE
En pocas palabras, estas mamas tienen mucho más parénquima que las en reposo, debido a su
actividad.
Otra diferencia es que, en estas mamas, los alvéolos se llenan de secreciones (por la lactancia).
youtube.com/tomiblanco96 Tomás G. Blanco
124
youtube.com/tomiblanco96 Tomás G. Blanco
125
youtube.com/tomiblanco96 Tomás G. Blanco
También podría gustarte
- Apunte de 2da ERA Actualizado ML PDFDocumento95 páginasApunte de 2da ERA Actualizado ML PDFMed Encanta100% (1)
- Resumen Histologia RossDocumento9 páginasResumen Histologia RosshongdanAún no hay calificaciones
- Histologia Expo NarizDocumento17 páginasHistologia Expo NarizSeba Deza Bellido100% (1)
- Médula Espinal - Dr. Salazar - Morfofisiología I UPAODocumento77 páginasMédula Espinal - Dr. Salazar - Morfofisiología I UPAOBasty Geraldine Horna CastilloAún no hay calificaciones
- Apunte de 1er ERA Actualizado MLDocumento106 páginasApunte de 1er ERA Actualizado MLMonica BurgosAún no hay calificaciones
- Histologia Del Esofago y EstomagoDocumento30 páginasHistologia Del Esofago y EstomagoAna Lizeth Marín GómezAún no hay calificaciones
- Histologia Tema 1 Coloraciones 2011Documento48 páginasHistologia Tema 1 Coloraciones 2011Christian Alejandro Cruz MartínAún no hay calificaciones
- Técnicas Histológicas TeoriaDocumento45 páginasTécnicas Histológicas TeoriaSummer100% (3)
- Cortes Transversales TalloDocumento6 páginasCortes Transversales TalloCaballero Herrera Alison YisselAún no hay calificaciones
- Apuntes Histología COMPLETO PDFDocumento241 páginasApuntes Histología COMPLETO PDFAlmudena Cuartango100% (1)
- Formulario de HistologiaDocumento9 páginasFormulario de HistologiaShirleyLudyYajahuancaGaytanAún no hay calificaciones
- Taller de BioquímicaDocumento33 páginasTaller de BioquímicaSu100% (1)
- Asignación 9 y 10 de HistologíaDocumento14 páginasAsignación 9 y 10 de HistologíaEdgar Espinoza100% (1)
- Resumen HistologiaDocumento116 páginasResumen HistologiaDimi Mattos Dos Santos100% (2)
- MORALES RENTERIA AILYN - Practicas DigestivoDocumento9 páginasMORALES RENTERIA AILYN - Practicas DigestivoArturo TejedaAún no hay calificaciones
- Laminario de Tejido EpitelialDocumento53 páginasLaminario de Tejido EpitelialMaria CGAún no hay calificaciones
- Practica 13Documento29 páginasPractica 13Leanne Luz Meneses InocenteAún no hay calificaciones
- Celulas de ClaraDocumento3 páginasCelulas de ClaraSAID VILLAGOAún no hay calificaciones
- Estructura Del EritrocitoDocumento37 páginasEstructura Del EritrocitoMarco LojaAún no hay calificaciones
- Lipomas - HistologiaDocumento3 páginasLipomas - HistologiaEstefania Gutierrez100% (2)
- Tejido Bazo-TimoDocumento31 páginasTejido Bazo-Timoecastanor100% (1)
- Guia Anatomica 1er Semestre PDFDocumento141 páginasGuia Anatomica 1er Semestre PDFDaniel Valle Jordan100% (1)
- Tejido HematopoyéticoDocumento55 páginasTejido HematopoyéticoJovani Ruiz ToledoAún no hay calificaciones
- Histología Del OvarioDocumento6 páginasHistología Del OvarioVictor Pier Chuquipoma RojasAún no hay calificaciones
- Anatomia Del Miembro Superior: Hombro y AxilaDocumento93 páginasAnatomia Del Miembro Superior: Hombro y AxilaAlex Yvan Escobedo Hinostroza100% (2)
- Renovacion, Reparacion y Regeneracion TisularDocumento62 páginasRenovacion, Reparacion y Regeneracion TisularAlejandro MoraAún no hay calificaciones
- Resumen Fisiología de La Sangre (2° Edición) (2017)Documento23 páginasResumen Fisiología de La Sangre (2° Edición) (2017)héctor_wong_5Aún no hay calificaciones
- Cortes HistologicosDocumento5 páginasCortes Histologicosveruskha pachecoAún no hay calificaciones
- Atlas de Histología HumanaDocumento142 páginasAtlas de Histología HumanaDraAún no hay calificaciones
- Principios Generales de La Funcion GastrointestinalDocumento34 páginasPrincipios Generales de La Funcion GastrointestinalOscar AgüeroAún no hay calificaciones
- Proteínas Estructura y FunciónDocumento37 páginasProteínas Estructura y FunciónPaola Duque100% (1)
- Clase 20 - Asa de Henle. Nefrona Distal.Documento45 páginasClase 20 - Asa de Henle. Nefrona Distal.Nico Alister CortésAún no hay calificaciones
- Inmunoglobulinas, Fagocitosis y InflamacionDocumento11 páginasInmunoglobulinas, Fagocitosis y InflamacionGloria Mardeni100% (1)
- Desarrollo Del Aparato RespiratorioDocumento2 páginasDesarrollo Del Aparato RespiratorioAngel Stevens Garcia CallaoAún no hay calificaciones
- Embriología-Sistemo OsteomuscularDocumento20 páginasEmbriología-Sistemo OsteomuscularDarwinson Rodriguez100% (2)
- AmilasaDocumento12 páginasAmilasaPaola Borlone ValderramaAún no hay calificaciones
- MeiosisDocumento30 páginasMeiosisYessica Lorena Miranda MartínezAún no hay calificaciones
- Embriología Del Sistema CardiovascularDocumento3 páginasEmbriología Del Sistema Cardiovascularolivia2390100% (1)
- Guía de Bioquímica, Metabolismo Hidromineral PDF Final.Documento19 páginasGuía de Bioquímica, Metabolismo Hidromineral PDF Final.Gabriela Brenes100% (1)
- Pigmentos HistoquimicaDocumento35 páginasPigmentos HistoquimicaNicole Lopez ContrerasAún no hay calificaciones
- Tejido ConectivoDocumento12 páginasTejido ConectivoAnonymous 9enVOQB8fAún no hay calificaciones
- CUELLODocumento48 páginasCUELLOAndrés Rengifo OrjuelaAún no hay calificaciones
- Introducción A La EmbriologíaDocumento47 páginasIntroducción A La EmbriologíaMario Andrés Navarro CaroAún no hay calificaciones
- BASOFILOSDocumento3 páginasBASOFILOSSofia Isabel Libertad Paucar VargasAún no hay calificaciones
- Cuestionario Sistema MuscularDocumento2 páginasCuestionario Sistema MusculargeorgeAún no hay calificaciones
- Lipidos Actual Resumen de Los Libros de Harper Baynes y Pacheco de Bioquimica MedicaDocumento11 páginasLipidos Actual Resumen de Los Libros de Harper Baynes y Pacheco de Bioquimica MedicafelixAún no hay calificaciones
- Repaso de Histología - Un Libro de Preguntas y RespuestasDocumento271 páginasRepaso de Histología - Un Libro de Preguntas y RespuestasNacho PastorAún no hay calificaciones
- Hematina Acida y HematoidinaDocumento13 páginasHematina Acida y HematoidinaYerson Elias Peralta GalanAún no hay calificaciones
- Preguntas de HistologiaDocumento3 páginasPreguntas de HistologiaVICTORAún no hay calificaciones
- Técnicas Histológicas Grupo 1Documento30 páginasTécnicas Histológicas Grupo 1JanethAún no hay calificaciones
- EMBRIOLOGIA ResumenDocumento39 páginasEMBRIOLOGIA ResumenFran Madriaza50% (4)
- EmbriologiaDocumento2 páginasEmbriologiasoaida diaz coronadoAún no hay calificaciones
- Atrofia y MetaplasiaDocumento5 páginasAtrofia y Metaplasiacaro aguirreAún no hay calificaciones
- Atlas de HistologiaDocumento140 páginasAtlas de HistologiaAnonymous 5RhHmNmgJ60% (5)
- Digestivo Histologia 2Documento23 páginasDigestivo Histologia 2Osmar MirellaAún no hay calificaciones
- S2-Práctica Tejido Epitelial 2023-10 PDFDocumento43 páginasS2-Práctica Tejido Epitelial 2023-10 PDFROXANA GASDALI VELASQUEZ PITAAún no hay calificaciones
- Anatomia n1Documento14 páginasAnatomia n1bullAún no hay calificaciones
- Syllabus Materia Intro A La Morfofisiologia CN2023Documento6 páginasSyllabus Materia Intro A La Morfofisiologia CN2023Jose GuillenAún no hay calificaciones
- Tema 4-Digestivo ApuntesDocumento76 páginasTema 4-Digestivo ApuntesCARMEN EMILIA RODRIGUEZ SEMINARIOAún no hay calificaciones
- Guión Práctica 4 AnatomíaDocumento22 páginasGuión Práctica 4 AnatomíalauraAún no hay calificaciones
- Estado Acido Base (Terapéutica)Documento10 páginasEstado Acido Base (Terapéutica)Carlos Somos MediAún no hay calificaciones
- Todo o Resumo Historia MedicinaDocumento22 páginasTodo o Resumo Historia MedicinaCarlos Somos MediAún no hay calificaciones
- Meninges Sistema Ventricular y LCRDocumento7 páginasMeninges Sistema Ventricular y LCRCarlos Somos MediAún no hay calificaciones
- Teorías ÉticasDocumento3 páginasTeorías ÉticasCarlos Somos MediAún no hay calificaciones
- Choice EsplacnoDocumento6 páginasChoice EsplacnoCarlos Somos MediAún no hay calificaciones
- Autotest de E1-2Documento5 páginasAutotest de E1-2Carlos Somos MediAún no hay calificaciones
- Autotest de E1-2-3-4Documento7 páginasAutotest de E1-2-3-4Carlos Somos MediAún no hay calificaciones
- Neuro TP1mi Apunte Fmed-Uba 2Documento12 páginasNeuro TP1mi Apunte Fmed-Uba 2Carlos Somos MediAún no hay calificaciones
- 2do Parcial Anato Cabeza Cuello y ToraxDocumento4 páginas2do Parcial Anato Cabeza Cuello y ToraxCarlos Somos MediAún no hay calificaciones
- Pef 2017Documento232 páginasPef 2017Walther AriasAún no hay calificaciones
- Informe de Laboratorio Nº4 Leyes de Newton. Maquinas Simples y Desplazamientos Sobre Un PlanoDocumento13 páginasInforme de Laboratorio Nº4 Leyes de Newton. Maquinas Simples y Desplazamientos Sobre Un Planojavier19alejandroAún no hay calificaciones
- Cotización REQ - 20201223 - 162937Documento1 páginaCotización REQ - 20201223 - 162937hernando antonio granada bernalAún no hay calificaciones
- Foro 2Documento2 páginasForo 2Mariela MeloAún no hay calificaciones
- 1 - Introduccion A UmlDocumento20 páginas1 - Introduccion A UmlJuan Carlos SanabriaAún no hay calificaciones
- Trabajo Lluvia de IdeasDocumento1 páginaTrabajo Lluvia de IdeasHugo Anthony Barragan CRAún no hay calificaciones
- RESPONSABILIDAD SOCIAL y ETICA EMPRESARIAL - ROBBINS COULTERDocumento33 páginasRESPONSABILIDAD SOCIAL y ETICA EMPRESARIAL - ROBBINS COULTERBlanca FernandezAún no hay calificaciones
- Ensayo de La Pelicula de Ana FrankDocumento4 páginasEnsayo de La Pelicula de Ana Frankalejandra rosalesAún no hay calificaciones
- 163Documento5 páginas163Janeth Angelica Castillo LevitaAún no hay calificaciones
- 4-Teorã A-Proposiciones Subordinadas SustantivasDocumento26 páginas4-Teorã A-Proposiciones Subordinadas SustantivasMarioAún no hay calificaciones
- Moda Pasajera o TendenciaDocumento2 páginasModa Pasajera o TendenciaDaya AcostaAún no hay calificaciones
- Según JacksonDocumento2 páginasSegún JacksonAnthony HMAún no hay calificaciones
- Función Afín y LinealDocumento2 páginasFunción Afín y LinealLEIDY KATERINE MARIN ARGUELLOAún no hay calificaciones
- Placa Base2Documento17 páginasPlaca Base2Aizthick MazeAún no hay calificaciones
- Formato Igafom No Metalica PreventivoDocumento76 páginasFormato Igafom No Metalica PreventivoMonica Karina Arpe CalluchiAún no hay calificaciones
- Unidad 1 - Tarea 2Documento17 páginasUnidad 1 - Tarea 2Albert Bastidas AlfonsoAún no hay calificaciones
- Revisar Entrega de Examen - Semana 6 - Sumativa 2 - DISPDocumento8 páginasRevisar Entrega de Examen - Semana 6 - Sumativa 2 - DISPecornejokAún no hay calificaciones
- Teoria OrganizacionalDocumento18 páginasTeoria OrganizacionalDidier Peñaranda LisundiaAún no hay calificaciones
- Madera 1Documento15 páginasMadera 1noemy choqueAún no hay calificaciones
- Componentes Del CementoDocumento6 páginasComponentes Del CementoPaola LliguicotaAún no hay calificaciones
- Proyecto de Turismo Eco-Cultural para La Provincia de CatamarcaDocumento18 páginasProyecto de Turismo Eco-Cultural para La Provincia de CatamarcaGODISNOWHERE0% (1)
- Principio de OrganizaciónDocumento4 páginasPrincipio de OrganizaciónMichelle CamayoAún no hay calificaciones
- Coherencia Cardiaca, Ana BDocumento2 páginasCoherencia Cardiaca, Ana BAndres varsobiaAún no hay calificaciones
- Guia Biología 4Documento7 páginasGuia Biología 4Catalina VillalobosAún no hay calificaciones
- Tarea en ClaseDocumento17 páginasTarea en ClaseBrian Ricardo Flores Orellana100% (1)
- Estudio de Calidad Croquetas para PerrosDocumento23 páginasEstudio de Calidad Croquetas para PerrosIsidro MuñizAún no hay calificaciones
- Lógicas de Proyecto Roberto FernándezDocumento4 páginasLógicas de Proyecto Roberto FernándezVictoria Pintos0% (3)
- Ac Gma Espe 047875Documento9 páginasAc Gma Espe 047875Juan Francisco Romero GuillenAún no hay calificaciones
- Fase 1 06 Gastritis, Ulcera Peptica, Zollinger EllisonDocumento39 páginasFase 1 06 Gastritis, Ulcera Peptica, Zollinger Ellisonchuck MAún no hay calificaciones
- Padilla, Miguel M. S/ Inconstitucionalidad Del Art. 2 de La Ley 23.298 (2001)Documento2 páginasPadilla, Miguel M. S/ Inconstitucionalidad Del Art. 2 de La Ley 23.298 (2001)Facundo Martin ChiuffoAún no hay calificaciones
- Batidos Verdes Depurativos y Antioxidantes: Aumenta tu Vitalidad con Smoothie Detox Durante 10 Días Para Adelgazar y Bajar de Peso: Aumenta tu vitalidad con smoothie detox durante 10 días para adelgazar y bajar de pesoDe EverandBatidos Verdes Depurativos y Antioxidantes: Aumenta tu Vitalidad con Smoothie Detox Durante 10 Días Para Adelgazar y Bajar de Peso: Aumenta tu vitalidad con smoothie detox durante 10 días para adelgazar y bajar de pesoCalificación: 5 de 5 estrellas5/5 (2)
- Sesgos Cognitivos: Una Fascinante Mirada dentro de la Psicología Humana y los Métodos para Evitar la Disonancia Cognitiva, Mejorar sus Habilidades para Resolver Problemas y Tomar Mejores DecisionesDe EverandSesgos Cognitivos: Una Fascinante Mirada dentro de la Psicología Humana y los Métodos para Evitar la Disonancia Cognitiva, Mejorar sus Habilidades para Resolver Problemas y Tomar Mejores DecisionesCalificación: 4.5 de 5 estrellas4.5/5 (13)
- Liberación del trauma: Perdón y temblor es el caminoDe EverandLiberación del trauma: Perdón y temblor es el caminoCalificación: 4 de 5 estrellas4/5 (4)
- Homo antecessor: El nacimiento de una especieDe EverandHomo antecessor: El nacimiento de una especieCalificación: 5 de 5 estrellas5/5 (1)
- La metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceDe EverandLa metamedicina. Cada síntoma es un mensaje: La curación a tu alcanceCalificación: 5 de 5 estrellas5/5 (8)
- Sistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)De EverandSistema nervioso y osteopatía: Nervios periféricos, meninges craneales y espinales, y sistema nervioso vegetativo (Color)Calificación: 5 de 5 estrellas5/5 (9)
- Dieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasDe EverandDieta Para El Reflujo Biliar y Gastritis Alcalina - Incluye 20 Deliciosas Recetas Libres de Gluten y de Lácteos Para Tratar y Aliviar el Reflujo Biliar y Sus Molestos SíntomasCalificación: 4 de 5 estrellas4/5 (9)
- La comida y el inconsciente: Psicoanálisis y trastornos alimentariosDe EverandLa comida y el inconsciente: Psicoanálisis y trastornos alimentariosAún no hay calificaciones
- Historia del cuerpo humano: Evolución, salud y enfermedadDe EverandHistoria del cuerpo humano: Evolución, salud y enfermedadAún no hay calificaciones
- Sana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónDe EverandSana tu Cuerpo, Calma tu Mente: Desintoxicar Hígado, Intestino Permeable, Salud Hormonal, Curación Emocional, Relajación, Ansiedad y Sanidad mental, Atención Plena, Psicoterapia y NutriciónCalificación: 5 de 5 estrellas5/5 (4)
- Cerebros rotos: Pacientes asombrosos que me enseñaron a vivirDe EverandCerebros rotos: Pacientes asombrosos que me enseñaron a vivirCalificación: 5 de 5 estrellas5/5 (3)
- Ondas de choque extracorpóreas radiales: Aplicación en patologías músculo esqueléticasDe EverandOndas de choque extracorpóreas radiales: Aplicación en patologías músculo esqueléticasCalificación: 5 de 5 estrellas5/5 (3)
- La medicina biorreguladora: Un enfoque holístico e innovador de la autocuraciónDe EverandLa medicina biorreguladora: Un enfoque holístico e innovador de la autocuraciónCalificación: 3.5 de 5 estrellas3.5/5 (2)
- Guía práctica para la refracción ocularDe EverandGuía práctica para la refracción ocularCalificación: 5 de 5 estrellas5/5 (2)
- El código de la obesidad: Descifrando los secretos de la pérdida de pesoDe EverandEl código de la obesidad: Descifrando los secretos de la pérdida de pesoCalificación: 4.5 de 5 estrellas4.5/5 (51)
- Lactancia humana y fonoaudiología: Guía para madres lactantesDe EverandLactancia humana y fonoaudiología: Guía para madres lactantesCalificación: 5 de 5 estrellas5/5 (4)
- 50 técnicas de mindfulness para la ansiedad, la depresión, el estrés y el dolor: Mindfulness como terapiaDe Everand50 técnicas de mindfulness para la ansiedad, la depresión, el estrés y el dolor: Mindfulness como terapiaCalificación: 4 de 5 estrellas4/5 (37)
- Cuerpo Tóxico: Como Liberar Tu Cuerpo De Las Toxinas Externas E Internas, Y Evitar Asi Los Efectos De Los Radicales LibresDe EverandCuerpo Tóxico: Como Liberar Tu Cuerpo De Las Toxinas Externas E Internas, Y Evitar Asi Los Efectos De Los Radicales LibresCalificación: 5 de 5 estrellas5/5 (2)
- GuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisDe EverandGuíaBurros Análisis clínicos: Todo lo que necesitas saber para entender tus análisisCalificación: 4 de 5 estrellas4/5 (9)
- Anatomía del caballo: Guía práctica ilustradaDe EverandAnatomía del caballo: Guía práctica ilustradaCalificación: 4 de 5 estrellas4/5 (9)
- El código de la diabetes: Prevenir y revertir la diabetes tipo 2 de manera naturalDe EverandEl código de la diabetes: Prevenir y revertir la diabetes tipo 2 de manera naturalCalificación: 4.5 de 5 estrellas4.5/5 (24)
- El Libro de la Dieta Antiinflamatoria: Plan de 14 días para Sanar el Sistema inmunológico y Sentirte Mejor que NuncaDe EverandEl Libro de la Dieta Antiinflamatoria: Plan de 14 días para Sanar el Sistema inmunológico y Sentirte Mejor que NuncaCalificación: 4.5 de 5 estrellas4.5/5 (14)
- Vivir con endometriosis: Una guía para recuperar el bienestarDe EverandVivir con endometriosis: Una guía para recuperar el bienestarCalificación: 5 de 5 estrellas5/5 (5)
- Inteligencia artificial: Una exploración filosófica sobre el futuro de la mente y la concienciaDe EverandInteligencia artificial: Una exploración filosófica sobre el futuro de la mente y la concienciaAna Isabel Sánchez DíezCalificación: 4 de 5 estrellas4/5 (3)
- Cerebro y silencio: Las claves de la creatividad y la serenidadDe EverandCerebro y silencio: Las claves de la creatividad y la serenidadCalificación: 5 de 5 estrellas5/5 (2)