Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Tejido Oseo
Cargado por
JOHAN SEBASTIAN GUZMAN SALAZAR0 calificaciones0% encontró este documento útil (0 votos)
15 vistas26 páginasEste documento describe las funciones y la composición del tejido óseo, los tendones y los ligamentos. El tejido óseo cumple funciones de protección, carga, palanca dinámica y almacenamiento de minerales. Está compuesto de células como los osteoblastos y osteocitos, y una matriz extracelular orgánica y mineral. Los tendones conectan los músculos a los huesos y transmiten fuerza, mientras que los ligamentos proporcionan estabilidad a las articulaciones controlando el rango de movimiento. Ambos están comp
Descripción original:
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPTX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEste documento describe las funciones y la composición del tejido óseo, los tendones y los ligamentos. El tejido óseo cumple funciones de protección, carga, palanca dinámica y almacenamiento de minerales. Está compuesto de células como los osteoblastos y osteocitos, y una matriz extracelular orgánica y mineral. Los tendones conectan los músculos a los huesos y transmiten fuerza, mientras que los ligamentos proporcionan estabilidad a las articulaciones controlando el rango de movimiento. Ambos están comp
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
15 vistas26 páginasTejido Oseo
Cargado por
JOHAN SEBASTIAN GUZMAN SALAZAREste documento describe las funciones y la composición del tejido óseo, los tendones y los ligamentos. El tejido óseo cumple funciones de protección, carga, palanca dinámica y almacenamiento de minerales. Está compuesto de células como los osteoblastos y osteocitos, y una matriz extracelular orgánica y mineral. Los tendones conectan los músculos a los huesos y transmiten fuerza, mientras que los ligamentos proporcionan estabilidad a las articulaciones controlando el rango de movimiento. Ambos están comp
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPTX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 26
Kinesiología
Dr. Alejandro Poveda Conde
Especialista Gerencia de la calidad en salud
(E) Magister en educación
TEJIDO OSEO
Hay 206 huesos aproximadamente sin tener en
cuenta los supernumerarios o sesamoideos. El
conjunto conformará el esqueleto. El hueso es
un órgano vivo en constante actividad. Tiene
además una serie de funciones muy
importantes:
• Función de protección. Protege órganos y sistemas dependiendo de los segmentos
corporales donde nos encontremos. Por ejemplo el cráneo protege al encéfalo.
También protegen el esternón y las costillas, en este caso al corazón, los pulmones
y los troncos arteriovenosos. Los huesos de la pelvis protegen al aparato
reproductor, urinario y digestivo. La columna vertebral protege la medula espinal,
también a los nervios raquídeos que salen de la médula.
• Función de carga. Sobre todo soporta cargas. Hay determinados huesos que
soportan mucha carga como los de las extremidades inferiores, también la
columna vertebral y la pelvis, por eso estos huesos (sobre todos las extremidades
inferiores) son tan gruesos y potentes.
• Función dinámica. Actúan como palancas, donde se
insertan músculos y tendones, aquí actúan como
agente pasivo mientras que los músculos serian los
activos, que tirarían de los huesos para moverse.
• Función de depósito de sales minerales. El 99 % de Ca
y 80% de P están en los huesos. Intervienen en la
regulación de la calcemia.
• Función hematopoyética. Porque en el interior del
huso esta la medula ósea que es la productora de
elementos formes sanguíneos.
• Función de regulación de la respuesta inmune.
COMPOSICIÓN DEL TEJIDO OSEO
El hueso como tejido vivo permite la reparación
y la homeostasis, hace que su carga y
propiedades mecánicas se mantengan, sufre
procesos de destrucción y formación constantes
y además existe una relación dinámica entre la
estructura y la función del hueso.
• El hueso está compuesto por tejidos, el tejido fundamental es el tejido óseo. Esto no quiere
decir que no haya más tejidos, ya que también hay nervios, grasa, vasos sanguíneos.
• El tejido óseo es un tejido conjuntivo pero que tiene la particularidad de que es un tejido
conjuntivo duro porque sufre un proceso de mineralización. Cuando los huesos se rompen la
mayoría de los huesos se unen por los extremos (siempre hay excepciones), cuando se pega
se produce creando un tejido parecido al que había antes, al contrario de otros tejidos que
cuando se dañan aparecerá un tejido fibroso no uno parecido al originario.
• El hueso está compuesto por células y sustancia extracelular que se llama la matriz del hueso,
esta última a su vez se divide en una fracción orgánica y otra mineral.
COMPONENTE CELULAR.
Está compuesto por células, hay tres tipos:
• Formadoras de hueso u osteoblastos: forma parte de la línea
osteoformadora.
• Destructoras de hueso u osteoclastos: forma parte de la línea
de resorción ósea.
• Células maduras del hueso u osteocitos: forma parte de la
línea osteoformadora. Las dos primeras son elementos
transicionales mientras que los osteocitos son elementos
permanentes. El motivo para el que existan las dos primeras
es lo que hace que el hueso este en contante actividad. Las
que primero actúan son las destructoras y luego las
formadoras.
TENDON
El tendón es un elemento esencial de la unidad
musculotendinosa. En general actúa como
intermediario entre las fibras musculares y la
superficie ósea.
• Los tendones, derivados del tejido mesenquimatoso, tienen forma variable y
diversos anexos. Están formados por haces de colágeno de tipo I y elastina, entre
los que se disponen los tenocitos (células conjuntivas especializadas).
• La vascularización de los tendones es pobre e independiente; la inervación es
sensitiva y abundante y cumple una función indispensable en la regulación de la
contracción muscular, en especial gracias a los mecanorreceptores de tipo III de
Golgi.
• El metabolismo tendinoso es bajo, pero puede aumentar ante las exigencias
mecánicas.
• La movilización tendinosa es capaz de modificar la disposición de las fibras de
colágeno y, por esta razón, de hacer variar las propiedades mecánicas del tendón.
• El tendón es un elemento viscoelástico apto para almacenar energía y restituirla
de forma secundaria, lo que le permite adaptarse al ejercicio físico.
• Según su localización anatómica y su función, los tendones presentan distintas
propiedades mecánicas: el tendón del músculo tríceps sural tiene una
distensibilidad muy superior a la del tendón del músculo tibial anterior, el cual
controla la posición del tobillo, mientras que el primero produce la propulsión
necesaria para la marcha.
• La cicatrización tendinosa permite producir un tejido muy similar al tendón
original en unas 10 semanas. A continuación, este tejido se remodelará de forma
progresiva.
• La modelización tendinosa no puede hacerse de forma aislada y debe incluirse en
un concepto musculotendinoso.
• Las tendinopatías se estudian desde un punto de vista biológico y mecánico,
puesto que las presiones intratendinosas tienen una gran influencia sobre este
tejido conjuntivo especializado.
• La cicatrización tendinosa permite producir un tejido muy similar al tendón
original en unas 10 semanas. A continuación, este tejido se remodelará de forma
progresiva.
• Las terapias celulares y moleculares deberían ver la luz en los años venideros;
permitirían tratar con más eficacia las tendinopatías médicas y quirúrgicas.
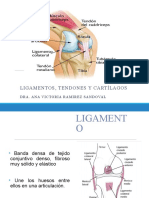
LIGAMENTOS
Los ligamentos son elementos esenciales para la
estabilidad articular, controlando el rango de
movilidad y aportando propiocepción. Estas
cualidades se las otorga su característica
estructura formada por fuertes haces de
colágeno paralelos con una cantidad variable de
fibras elásticas, que se distribuyen de forma
característica uniendo dos huesos adyacentes y
alrededor de las articulaciones.
1. ANATOMIA Y MORFOLOGIA:
• Macroscópicamente, los ligamentos pueden
encontrarse como bandas o cordones blancos, densos,
brillantes y tensos formados por fascículos de fibras
paralelos.
• De la orientación de dichos haces dependerá su
función específica. En otros casos, aparecen como
refuerzos capsulares, inmersos en dichas estructuras.
• Microscópicamente poseen un carasterístico patrón
ondulado, importante para la amortiguación ante el
estrés mecánico al estiramiento de sus fibras
• Su pobre vascularización la reciben principalmente del aporte de su capa de
revestimiento, el epiligamento en el caso de los extraarticulares o de la membrana
sinovial en los intraarticulares, que se continuará con el periostio en la inserción
ósea.
• El epiligamento es rico en células y posee vasos y nervios que aportan a éste
sensibilidad, propiocepción y nocicepción.
• El ligamento se inserta en el hueso correspondiente mediante una zona de
transición llamada entesis. Ésta puede ser fibrosa (indirecta) o fibrocartilaginosa
(directa).
• Las primeras se forman de la perforación ósea de las fibras de colágeno (fibras de
Sharpey), como ocurre en la inserción tibial del ligamento colateral medial de la
rodilla.
• Las segundas presentan cuatro zonas: fibrosa (fibroblastos y colágeno I y III),
fibrocartílago (condrocitos hipertróficos y colágeno X), fibrocartílago mineralizado
(fibrocondrocitos y colágeno I y II) y hueso mineralizado (colágeno tipo I y alto
contenido mineral).
• Esta disposición tiene el objetivo de aumentar gradualmente la rigidez de la
estructura, minimizando la concentración de estrés y permitiendo la transferencia
de carga efectiva desde el ligamento al hueso.
• Un ejemplo sería la inserción femoral del ligamento colateral medial de la rodilla.
2. HISTOLOGIA:
• Los tendones están formados por tejido conectivo que
proviene del mesénquima en el embrión. Éste es de
tipo denso (alta densidad de fibras entrecruzadas) y
regular (fibras orientadas de forma homogénea y/o
paralela), al igual que ocurre en ligamentos y
aponeurosis. Aproximadamente dos tercios del peso
del ligamento es agua.
3. PROPIEDADES BIOMECANICAS DEL LIGAMENTO:
• Si aplicamos a un ligamento in vitro una fuerza creciente con una velocidad constante,
éste sufre una deformación que se puede representar gráficamente mediante la
“curva de fuerza-elongación”.
a) En ella se pueden diferenciar cuatro fases típicas:
• • Fase I: Es una fase muy corta, en la que el ligamento sufre una elongación rápida
ante fuerzas proporcionalmente muy pequeñas, fruto de la capacidad de absorción de
energía (atribuible fundamentalmente a la ondulación y al reclutamiento progresivo
de fibras).
• Fase II (lineal): Aumento de la elongación en proporción a la fuerza aplicada y
reclutamiento virtualmente completo.
• Fase III: Se llega a una fase de meseta por iniciarse la rotura de algunas fibras,
aumentando el daño a medida que avanza.
• Fase IV: Rotura completa del ligamento. La inclinación de la curva es un reflejo de
la rigidez del ligamento, mientras que el ápex es un indicador de su fuerza. Las
curvas de fuerza-elongación son capaces de fatigarse tras varios ciclos,
necesitándose cada vez menos fuerza para conseguir la misma elongación. Este
fenómeno se denomina histéresis, y producirá un desplazamiento progresivo de la
curva a la derecha.
• El comportamiento mecánico depende en gran medida del ambiente y las
condiciones en las que actúa.
• Se ha observado un reblandecimiento relativo del ligamento a altas temperaturas,
lo cual explicaría en cierto modo los beneficios del calor en articulaciones que van
a ser movilizadas.
• La aplicación práctica de la biomecánica de los ligamentos adquiere su máxima
expresión durante los ejercicios de estiramiento articular. En los casos de rigidez
articular, el estiramiento máximo controlado de la articulación producirá un dolor y
una resistencia que se irán atenuando progresivamente a medida que la curva de
fuerza-elongación de desplace hacia la derecha.
4. FACTORES QUE AFECTAN LA RESISTENCIA DEL LIGAMENTO.
5. LESION Y REPARACION DEL LIGAMENTO:
• Existen tres modelos principales de lesión ligamentosa:
1. Rotura localizada en el cuerpo del ligamento.
2. Avulsión ósea bajo el nivel de la entesis;
3. Rotura de la interfase ligamento-hueso, frecuentemente en la zona de fibrocartílago
mineralizado.
El desgarro o estiramiento excesivo de un ligamento de denomina esguince. Se suele
utilizar un sistema de clasificación de tres estadíos, basado en la clínica y la afectación
estructural ( fundamentalmente la intensidad de la tumefacción, el dolor y la
inestabilidad articular).
• Así, el grado I o leve y el III o grave reflejan los dos extremos dentro de un espectro
lesional amplio. Los casos intermedios se catalogarían como grado II. Al ser una
clasificación eminentemente clínica, tanto el diagnóstico como el tratamiento se
hallan muy influenciados por la subjetividad del explorador, sin embargo, debido a
su sencillez y fácil manejo, está ampliamente extendida.
• Los ligamentos intraarticulares presentan una vascularización precaria, un
ambiente sinovial que impide la adecuada formación del hematoma y el soporte
estructural de fibrina de la cicatriz y factores mecánicos que impiden la
aproximación de los extremos. Esto provoca una cicatrización deficitaria, por lo
que en estos casos es frecuente el tratamiento de tipo quirúrgico reconstructivo,
• Fases de la cicatrización: El proceso de reparación del ligamento pasa por tres
fases solapadas.
• El tratamiento precoz de las lesiones ligamentosas según la pauta clásica de
reposo, frío, compresión y elevación disminuye la hemorragia y el edema,
atenuando la desorganización estructural (por el edema), la hipertrofia y el dolor
cicatricial y la formación de adherencias. Sin embargo, tanto estructural como
funcionalmente, el ligamento dañado nunca recuperará sus propiedades iniciales.
• Las causas potenciales de la debilidad de la cicatriz pueden ser la mala alineación
de las fibras de colágeno, el fracaso en la maduración de los enlaces cruzados y el
fallo en la maduración y crecimiento de las fibrillas.
¡MUCHAS
GRACIAS!
También podría gustarte
- N°4 Tendones y Ligamentos - 1205605760Documento34 páginasN°4 Tendones y Ligamentos - 1205605760mikasastore4Aún no hay calificaciones
- TendonesDocumento7 páginasTendonesKennyperalta19Aún no hay calificaciones
- Anatomía artística 5: Articulaciones y funciones muscularesDe EverandAnatomía artística 5: Articulaciones y funciones muscularesCalificación: 4 de 5 estrellas4/5 (1)
- Biomecanica 2 Cuestionario P MarilynDocumento5 páginasBiomecanica 2 Cuestionario P MarilynMarylinAún no hay calificaciones
- Como Tratar Y Prevenir El Dolor De Espalda: Descubre los factores que pueden ocasionarle dolores de espalda a una persona y cuáles son los posibles tratamientos para combatir este malDe EverandComo Tratar Y Prevenir El Dolor De Espalda: Descubre los factores que pueden ocasionarle dolores de espalda a una persona y cuáles son los posibles tratamientos para combatir este malCalificación: 5 de 5 estrellas5/5 (1)
- Taller de AnatomíaDocumento3 páginasTaller de AnatomíaJulián CubidesAún no hay calificaciones
- Generalidades de Las FracturasDocumento10 páginasGeneralidades de Las FracturasJUAN PABLO ROPAINAún no hay calificaciones
- Los TejidosDocumento23 páginasLos TejidosErika tatiana Quispe torresAún no hay calificaciones
- Biomecanica Tendón y LigamentoDocumento5 páginasBiomecanica Tendón y Ligamentomartina latasaAún no hay calificaciones
- Cuestionario de Traumatologia 2Documento15 páginasCuestionario de Traumatologia 2Otto Bandres JaspeAún no hay calificaciones
- Tejidos Biológicos Estructura y FunciónDocumento57 páginasTejidos Biológicos Estructura y FunciónPAMELA ISABEL MUÑOZ MONTECINOSAún no hay calificaciones
- Kinesiologia y BiomecanicaDocumento6 páginasKinesiologia y BiomecanicaCastro palacios AndreaAún no hay calificaciones
- (5a Clase) Ligamentos Tendones y CartilagosDocumento35 páginas(5a Clase) Ligamentos Tendones y CartilagosBrian JhaAún no hay calificaciones
- Apuntes Unidad 6 El Aparato LocomotorDocumento10 páginasApuntes Unidad 6 El Aparato LocomotorANLUAGVAAún no hay calificaciones
- Biomecánica Del Tendón, Ligamento y CartílagoDocumento40 páginasBiomecánica Del Tendón, Ligamento y CartílagoGustavo Isaac Velasuqez LopezAún no hay calificaciones
- Biomecanica en TejidosDocumento14 páginasBiomecanica en TejidosNachito Andres KingsAún no hay calificaciones
- Biomecánica TylDocumento18 páginasBiomecánica TylAngie Roa100% (1)
- LIGAMENTOSDocumento14 páginasLIGAMENTOSLaura LiceaAún no hay calificaciones
- Biomecánica Del HuesoDocumento36 páginasBiomecánica Del HuesoCuajita Huerta Benavides100% (1)
- Sistema Osteoarticular. Principios Cinesiológicos en Relación Con El Sistema Óseo UALDocumento4 páginasSistema Osteoarticular. Principios Cinesiológicos en Relación Con El Sistema Óseo UALMaria RebolloAún no hay calificaciones
- Sistema Miofacial (1) .PPTX Enviar 2Documento46 páginasSistema Miofacial (1) .PPTX Enviar 2alejandraAún no hay calificaciones
- Biomecanica de Ligamentos y TendonesDocumento2 páginasBiomecanica de Ligamentos y TendonesspencerAún no hay calificaciones
- 2 Biomecánica Del Tejido ÓseoDocumento74 páginas2 Biomecánica Del Tejido ÓseoEsteban CortésAún no hay calificaciones
- Biomecanica Del HuesoDocumento5 páginasBiomecanica Del HuesoGeraldine Maziel Patiño MoralesAún no hay calificaciones
- Histologiaosea 200413185915Documento49 páginasHistologiaosea 200413185915Bernabé LabonteAún no hay calificaciones
- Tejido Óseo, Médula Ósea - Articulaciones Diapositivas de HistologíaDocumento34 páginasTejido Óseo, Médula Ósea - Articulaciones Diapositivas de HistologíaDante Alex Alanya DelgadilloAún no hay calificaciones
- Practica Esfuerzos de Tensión y Compresión de FémurDocumento8 páginasPractica Esfuerzos de Tensión y Compresión de FémurARturo NeuroAún no hay calificaciones
- Bloque TraumatologiaDocumento89 páginasBloque TraumatologiaLaura BonillaAún no hay calificaciones
- Trabajo de AnatoDocumento11 páginasTrabajo de AnatovaleriaAún no hay calificaciones
- Tejido MuscularDocumento4 páginasTejido MuscularMáximo OlagoAún no hay calificaciones
- HuesoDocumento10 páginasHuesoDORIAN ALEXÁNDER VILLA HERNÁNDEZAún no hay calificaciones
- Biomecánica Del Deporte CLASE 6Documento24 páginasBiomecánica Del Deporte CLASE 6MarylinAún no hay calificaciones
- Tema 4 PDFDocumento20 páginasTema 4 PDFMarcela Romero VargasAún no hay calificaciones
- Sistema Esqueletico y Sistema MuscularDocumento46 páginasSistema Esqueletico y Sistema Musculardaniel.uriarte.sAún no hay calificaciones
- Anatomia FuncionalDocumento14 páginasAnatomia FuncionalPAUL GAITO BUSTAMANTE AGUIRREAún no hay calificaciones
- Biomecánica Del Cartílago ArticularDocumento10 páginasBiomecánica Del Cartílago ArticularNayely GuadalupeAún no hay calificaciones
- Biomecanica 3Documento43 páginasBiomecanica 3RichardAún no hay calificaciones
- Biomecánica de La ColumnaDocumento37 páginasBiomecánica de La ColumnalupAún no hay calificaciones
- Biomecánica de Tendón y Ligamento Función Biomecánica Composición y EstructuraDocumento4 páginasBiomecánica de Tendón y Ligamento Función Biomecánica Composición y Estructurayireth riveraAún no hay calificaciones
- Tejido Conectivo y MuscularDocumento23 páginasTejido Conectivo y MuscularelisabetAún no hay calificaciones
- Tema 6. Aparato Locomotor - Sistema EsqueléticoDocumento24 páginasTema 6. Aparato Locomotor - Sistema EsqueléticoMARTOS MARTINEZ GONZALEZAún no hay calificaciones
- El Sistema Oseo ArticularDocumento14 páginasEl Sistema Oseo ArticularC. Rebolledo GuerreroAún no hay calificaciones
- 0.5 Biomecanica Del Tendon y LigamentoDocumento8 páginas0.5 Biomecanica Del Tendon y LigamentoValenzuela Rios JulioAún no hay calificaciones
- Preguntas Examen Final QuirurgicaDocumento73 páginasPreguntas Examen Final QuirurgicaLarisa FranciscaAún no hay calificaciones
- Tema 1Documento72 páginasTema 1fralolu25Aún no hay calificaciones
- Callo OseoDocumento9 páginasCallo Oseomaria ruth salazar carvalhoAún no hay calificaciones
- Actividad Sist. Art.Documento8 páginasActividad Sist. Art.ADRIELA JOSELINE LANZA PONCEAún no hay calificaciones
- Tendón Normal Anatomía y FisiologíaDocumento12 páginasTendón Normal Anatomía y FisiologíaMarcelo Ortiz Valenzuela100% (1)
- Sistema Ósteo Artro MuscularDocumento54 páginasSistema Ósteo Artro MuscularVeronica DiazAún no hay calificaciones
- TraumaDocumento35 páginasTraumaBastian Muñoz CortesAún no hay calificaciones
- Biomecánica Tendones y LigamentosDocumento11 páginasBiomecánica Tendones y LigamentosRosa María Romero100% (1)
- Biomecanica Del Movimiento IntroduccionDocumento45 páginasBiomecanica Del Movimiento IntroduccionJesus ClarosAún no hay calificaciones
- 1.5 Sistema MuscularDocumento102 páginas1.5 Sistema MuscularNatalia SentiesAún no hay calificaciones
- Estructura y Funcion ArticularDocumento48 páginasEstructura y Funcion ArticularDimitriAún no hay calificaciones
- Resumen LocomotorDocumento9 páginasResumen Locomotorbraianswaggy53Aún no hay calificaciones
- FISIOLOGIA OSTEOARTICULARnbDocumento8 páginasFISIOLOGIA OSTEOARTICULARnbCristian SánchezAún no hay calificaciones
- Bio MecanicaDocumento52 páginasBio MecanicaCamila BallarAún no hay calificaciones
- Aparato LocomotorDocumento24 páginasAparato LocomotorKathy MorenoAún no hay calificaciones
- Medio AmbienteDocumento4 páginasMedio AmbienteJOHAN SEBASTIAN GUZMAN SALAZARAún no hay calificaciones
- Wa0018.Documento2 páginasWa0018.JOHAN SEBASTIAN GUZMAN SALAZARAún no hay calificaciones
- Biodiversidad, Territorio y Cultura AmbientalDocumento3 páginasBiodiversidad, Territorio y Cultura AmbientalJOHAN SEBASTIAN GUZMAN SALAZARAún no hay calificaciones
- UNPeriodico 222Documento20 páginasUNPeriodico 222JOHAN SEBASTIAN GUZMAN SALAZARAún no hay calificaciones
- Resumen 1 Parcial Anatomia 1Documento28 páginasResumen 1 Parcial Anatomia 1Edith GuzmanAún no hay calificaciones
- 03Documento177 páginas03Marco Antonio Enriquez57% (14)
- 1° Leamos Dia A DiaDocumento201 páginas1° Leamos Dia A DiaAtenea Ramirez GAún no hay calificaciones
- Degraba Infecciones Osteoarticulares CompletaDocumento89 páginasDegraba Infecciones Osteoarticulares CompletaPercy Vara CelisAún no hay calificaciones
- Programa Retorno Al Paraíso TerrenalDocumento604 páginasPrograma Retorno Al Paraíso TerrenalJosefa Gallego Pidal100% (2)
- Codex Mundos AstronaveDocumento28 páginasCodex Mundos Astronavepaco_corr8758100% (2)
- Principales Grupos de Xenobióticos de Interés Toxicológico A Nivel Laboral Plaguicidas y Algunos Metales Pesados Plomo y MercurioDocumento51 páginasPrincipales Grupos de Xenobióticos de Interés Toxicológico A Nivel Laboral Plaguicidas y Algunos Metales Pesados Plomo y MercuriostivenAún no hay calificaciones
- Tema-5 EDUCACIÓN FísicaDocumento23 páginasTema-5 EDUCACIÓN FísicaAnana PiñaAún no hay calificaciones
- ElectroterapiaDocumento9 páginasElectroterapiaJose David Mendez MarreroAún no hay calificaciones
- TALLER EL MOVIMIENTO ARTICULAR Grados 10Documento23 páginasTALLER EL MOVIMIENTO ARTICULAR Grados 10nenacontadoraAún no hay calificaciones
- Tesis Final JhonyDocumento92 páginasTesis Final JhonyANDRES PARDO RIVERAAún no hay calificaciones
- Osteodistrofia FibrosaDocumento25 páginasOsteodistrofia FibrosaCriiztiian Ruidiass PeñaaAún no hay calificaciones
- Bancazo TraumatoDocumento83 páginasBancazo TraumatoJohnAnthonySeguraAltamiranoAún no hay calificaciones
- Densitometria PowerDocumento26 páginasDensitometria PowerMaría Laura FerreyraAún no hay calificaciones
- Copia de BioquimicaDocumento13 páginasCopia de BioquimicaLilibeth RangelAún no hay calificaciones
- Farma 8Documento2 páginasFarma 8DAYANI VANESA CHAVEZ LOPEZAún no hay calificaciones
- Clave GeriatríaDocumento3 páginasClave GeriatríaDavid MayoAún no hay calificaciones
- Aji de Gallina TripticoDocumento2 páginasAji de Gallina TripticoFran DuxAún no hay calificaciones
- BIOL PRIM20 PREU 08 Osteologia Artrologia MiologiaDocumento2 páginasBIOL PRIM20 PREU 08 Osteologia Artrologia MiologiaJesús ArzpaloAún no hay calificaciones
- Resumen T1 - BontragerDocumento6 páginasResumen T1 - BontragerLeo MendozaAún no hay calificaciones
- 13.2 Remodelación Ósea - OCW Universidad de CantabriaDocumento6 páginas13.2 Remodelación Ósea - OCW Universidad de CantabriaAnonymous N7Ho3sXCeRAún no hay calificaciones
- TENDOSINOVITISDocumento3 páginasTENDOSINOVITISHaroldAún no hay calificaciones
- 2001 Valadez Expiración, Luto y DefunciónDocumento12 páginas2001 Valadez Expiración, Luto y DefunciónAnarika FreyssinierAún no hay calificaciones
- Frac TurasDocumento41 páginasFrac TurasRaisa Caceres100% (2)
- Enfermedades Producidas Por La Contaminación AmbientalDocumento32 páginasEnfermedades Producidas Por La Contaminación Ambientalluz mariaAún no hay calificaciones
- Qué Es Una Fractura Ósea y Cómo Se Clasifican PDFDocumento3 páginasQué Es Una Fractura Ósea y Cómo Se Clasifican PDFValery Slendy Becerra DuránAún no hay calificaciones
- 6to Año. Trabajo de Intensificación 2023-2024Documento15 páginas6to Año. Trabajo de Intensificación 2023-2024godoynahuel407Aún no hay calificaciones
- Las Lesiones Por Quemadura Medicina LegalDocumento38 páginasLas Lesiones Por Quemadura Medicina LegalSol De Rivero100% (2)
- Tejido OséoDocumento35 páginasTejido OséoKEVIN GOMEZAún no hay calificaciones
- Histología Del HuesoDocumento7 páginasHistología Del Huesomaron4567Aún no hay calificaciones
- El concepto Mulligan de terapia manual (Color)De EverandEl concepto Mulligan de terapia manual (Color)Calificación: 5 de 5 estrellas5/5 (3)
- Manual de osteología de cráneo bovino y equinoDe EverandManual de osteología de cráneo bovino y equinoCalificación: 4.5 de 5 estrellas4.5/5 (7)
- Tendón: Valoración y tratamiento en fisioterapiaDe EverandTendón: Valoración y tratamiento en fisioterapiaCalificación: 5 de 5 estrellas5/5 (4)
- Neuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaDe EverandNeuroanatomía: Fundamentos de neuroanatomía estructural, funcional y clínicaCalificación: 4 de 5 estrellas4/5 (16)
- Anatomía del caballo: Guía práctica ilustradaDe EverandAnatomía del caballo: Guía práctica ilustradaCalificación: 4 de 5 estrellas4/5 (9)
- Artrosis & artritis: Prevención, postura, reeducación y ejercicios (Bicolor)De EverandArtrosis & artritis: Prevención, postura, reeducación y ejercicios (Bicolor)Calificación: 2.5 de 5 estrellas2.5/5 (2)
- Las cadenas fisiológicas (Tomo II): La cintura pélvica y el miembro inferiorDe EverandLas cadenas fisiológicas (Tomo II): La cintura pélvica y el miembro inferiorCalificación: 4.5 de 5 estrellas4.5/5 (10)
- Stretching: Dote a su cuerpo de una mayor flexibilidad y corrija molestas desviaciones posturalesDe EverandStretching: Dote a su cuerpo de una mayor flexibilidad y corrija molestas desviaciones posturalesCalificación: 5 de 5 estrellas5/5 (1)
- Yi jin jing: Ejercicios tradicionals para el estiramiento del músculo-tendón en la antigua ChinaDe EverandYi jin jing: Ejercicios tradicionals para el estiramiento del músculo-tendón en la antigua ChinaCalificación: 4.5 de 5 estrellas4.5/5 (5)
- ¿Cómo correr?: Un nuevo paradigma para correrDe Everand¿Cómo correr?: Un nuevo paradigma para correrCalificación: 5 de 5 estrellas5/5 (1)
- Manual de acupuntura del deporte (Color)De EverandManual de acupuntura del deporte (Color)Calificación: 4.5 de 5 estrellas4.5/5 (7)
- Balance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraDe EverandBalance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraCalificación: 4 de 5 estrellas4/5 (1)
- Rejuvenecer Con El Plasma Sanguíneo De Los JóvenesDe EverandRejuvenecer Con El Plasma Sanguíneo De Los JóvenesCalificación: 5 de 5 estrellas5/5 (1)
- Osteopatía: investigación y prácticaDe EverandOsteopatía: investigación y prácticaCalificación: 5 de 5 estrellas5/5 (1)
- Hitos de la anatomía aatológica hasta el siglo XX a nivel mundial y nacionalDe EverandHitos de la anatomía aatológica hasta el siglo XX a nivel mundial y nacionalAún no hay calificaciones
- Hacer universidad en Colombia: Los Andes (1997-2011). Entrevista a Carlos Angulo Galvis por María Alejandra Balcázar.De EverandHacer universidad en Colombia: Los Andes (1997-2011). Entrevista a Carlos Angulo Galvis por María Alejandra Balcázar.Aún no hay calificaciones