Documentos de Académico
Documentos de Profesional
Documentos de Cultura
TEMA 24 - Flebolinfología Estética - DR - Daniel Vogelfang
Cargado por
Denise Da Silva GoncalvesTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
TEMA 24 - Flebolinfología Estética - DR - Daniel Vogelfang
Cargado por
Denise Da Silva GoncalvesCopyright:
Formatos disponibles
MÁSTER EN MEDICINA ESTÉTICA,
REGENERATIVA Y ANTIENVEJECIMIENTO
TEMA 24
FLEBOLINFOLOGIA
ESTETICA.
DR. DANIEL VOGELFANG
Licenciado en medicina, cirugía
cardiaca y cirugía vascular.
Director del centro de estudios
vasculares de Madrid.
Máster Propio Universidad Complutense de Madrid
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
TEMA 24
FLEBO-LINFOLOGIA ESTÉTICA.
RESUMEN
La anatomía, fisiología y fisiopatología del sistema venoso y linfático forman la base de la
flebolinfología y su conocimiento es fundamental para entender y tratar correctamente los
problemas venosos y linfáticos que pueden presentarse en el ámbito de la medicina estética.
Se describirá la epidemiología, diagnóstico clínico e instrumental y clasificación de la
enfermedad venosa crónica, así como los principales tratamientos de sus signos y síntomas.
La finalidad de la esclerosis vascular es ocasionar una lesión del endotelio con el menor
componente trombótico posible, que favorezca la fibrosis y reabsorción del trayecto vascular.
El tratamiento esclerosante está indicado para el tratamiento de las varices sea por indicación
estética o en varices tronculares asociadas a reflujos como diferentes manifestaciones de la
enfermedad venosa crónica.
Una vez realizados los exámenes clínicos e instrumentales necesarios para descartar
patologías asociadas que requieran tratamientos previos, se instaurará el tratamiento
esclerosante.
Se analizarán las diferentes técnicas de escleroterapia físicas (con láser y radiofrecuencia
percutánea) y químicas (con esclerosantes en forma líquida y espuma), así como las
indicaciones, contraindicaciones y complicaciones de cada procedimiento.
Finalmente se analizará la técnica de flebectomía ambulatoria con mini-incisiones.
OBJETIVOS
Al finalizar el estudio del presente módulo el alumno deberá conocer las bases anatómicas,
patofisiológicas, diagnóstico clínico e instrumental de la patología venosa en el ámbito de la
medicina estética y conocer los principios de las técnicas para la escleroterapia de varices
(esclerosis líquida y con espuma), los materiales necesarios, las indicaciones,
contraindicaciones y complicaciones, así como las alternativas terapéuticas basadas en
técnicas quirúrgicas mínimamente invasivas como la flebectomía ambulatoria con mini-
incisiones
DESARROLLO
Dadas las características de las alteraciones a nivel del contorno corporal, los mejores
resultados se obtienen con protocolos que combinan técnicas físicas y técnicas de infiltración,
Tema 24 Flebolinfología estética 2
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
siendo necesario corregir los factores agravantes y los hábitos dietéticos y de actividad física.
La principal limitación de los tratamientos no quirúrgicos es la duración de los resultados por
lo que deben pautarse sesiones de mantenimiento.
1. Introducción: Generalidades de las alteraciones venosas y linfáticas
Los sistemas arterial, venoso y linfático confluyen a nivel de la “unidad micro circulatoria
básica” constituyendo sistemas cerrados.
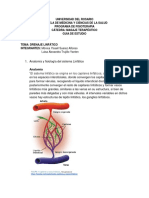
Anatomia venosa
La anatomía del sistema venoso forma la base de la flebología y es fundamental para
entender y tratar correctamente los problemas venosos. En los últimos años, se han
actualizado los términos y el conocimiento anatómico del sistema venoso de los miembros
inferiores en base a los conocimientos obtenidos mediante el uso del Eco Doppler para un
mejor planteamiento de los procedimientos quirúrgicos y endovasculares.
Para esta nueva interpretación anatómica, los miembros inferiores se han dividido en dos
compartimientos: superficial (epifascial o supra-aponeurótico) y profundo (subfascial o infra-
aponeurótico) y se considerará un tercer sistema de venas perforantes que atraviesan la
aponeurosis conectando ambos sistemas.
§ Sistema Venoso Superficial (SVS)
Formado por las venas que se encuentran entre la piel y la fascia muscular: supra-
aponeurótico o epifascial.
Se inicia en el arco venoso dorsal del pie, que se anastomosa con al arco plantar profundo,
formando las venas marginales lateral y medial, que dan lugar a la vena safena menor y mayor
respectivamente.
Tema 24 Flebolinfología estética 3
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
§ Sistema Venoso Profundo (SVP)
Formado por venas profundas que recogen la sangre del sistema venoso superficial para
llevarla al corazón. Transcurre por debajo de la fascia muscular de ahí su denominación de
sistema infra-aponeurótico o sub fascial. Las venas profundas, acompañan de manera
constante a las arterias del mismo nombre.
§ Sistema Venoso Perforante
Perforan la fascia muscular relacionando venas del sistema superficial con el profundo. El
sistema de las venas perforantes está constituido por segmentos venosos cortos, de
disposición transversal que interconectan el SVP y el SVS. Su distribución anatómica es muy
variable y están dotadas de válvulas que facilitan el flujo desde el SVS hacia el SVP. Se
distribuyen a nivel de tobillo, pie, pierna, rodilla, muslo y glúteo.
Esquema del sistema venoso superficial de los miembros inferiores
Distribución de los plexos venosos
En cuanto a la anatomía de los plexos venosos y las estructuras que drenan, podemos
diferenciar dos compartimientos principales:
§ El compartimiento profundo está limitado por la fascia muscular y contiene a
las venas del sistema profundo.
§ El compartimiento superficial está limitado en profundidad por la fascia
muscular y superficialmente por la dermis.
A este nivel se localizan las venas del SVS y mediante ecografía puede identificarse
un compartimiento safeno separado y limitado por la fascia safena que constituye el
“signo del ojo “.
Tema 24 Flebolinfología estética 4
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
D: dermis SC: compartimiento superficial DC: compartimiento profundo MF: fascia
muscular SF: fascia superficial SV: vena safena SN: nervio safeno ASV: vena safena
accesoria
Signo ecográfico del ojo
El grosor de la epidermis varía de 0,05 a 0,3 mm y carece de vascularización, es a nivel de la
dermis donde asientan los vasos sanguíneos y linfáticos. Las vénulas dérmicas se disponen
en el plexo subpapilar en dos planos: superficial y profundo, con conexiones entre sí y con la
red venosa subdérmica. Las vénulas dérmicas se visualizan a nivel de la epidermis cuando su
diámetro excede 0,1 mm.
1 - Plexo venoso Subpapilar 2 - Plexo Venoso Dérmico Profundo 3 - Vena del territorio
Safeno
A- Epidermis, B- Dermis, C- Subdermis, D- Aponeurosis, E- Músculo
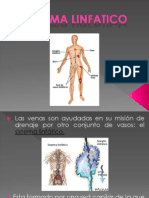
Anatomía linfática
Tema 24 Flebolinfología estética 5
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Los capilares linfáticos se originan a manera de dedos de guante en el intersticio tisular. Los
vasos linfáticos forman una gran red de canales que confluyen finalmente a nivel del cuello,
lugar en el cual la linfa se vierte en el sistema venoso.
La estructura anatomo-fisiológica básica del sistema linfático es el linfangión, consistente en
un segmento de vaso linfático limitado entre dos válvulas, esta estructura dispone de una
capacidad contráctil intrínseca. Existe una gran variabilidad anatómica del sistema linfático
entre los individuos, así como entre las diferentes regiones del cuerpo.
Los capilares linfáticos drenan los espacios intercelulares de todos los tejidos excepto ojos,
cartílago, cortical ósea y sistema nervioso central (aunque últimamente han sido descritos
linfáticos cerebrales); confluyen dando origen a colectores pre-ganglionares que drenan la
linfa a nivel de los ganglios linfáticos. Todos los linfáticos atraviesan por lo menos un grupo
ganglionar y a partir de allí salen los colectores pos-ganglionares que finalmente confluyen
dando origen a los troncos linfáticos de gran calibre.
Sistema Linfático
Estos troncos drenan grandes regiones del cuerpo y dan origen en el lado derecho al
Conducto Linfático Derecho que resulta de la confluencia de los troncos yugulares, subclavios
y broncomediastínicos derechos. El Conducto Torácico, situado en el lado izquierdo drena
toda la linfa del cuerpo excepto la de la región superior derecha. Se origina en la Cisterna de
Pecquet y asciende en el retroperitoneo hasta finalizar en la confluencia de las venas yugular
interna y subclavia izquierda.
Tema 24 Flebolinfología estética 6
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Esquema del Sistema Linfático
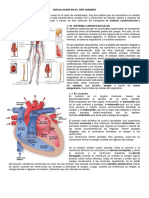
Fisiología venosa
El sistema venoso asegura un flujo cardiópeto y unidireccional con débito y presión variables,
adaptados a las necesidades de drenaje tisular, termo-regulación y reserva hemodinámica.
Estas funciones se cumplen independientemente de la postura y actividad muscular. Se trata
de un sistema de bajas presiones, fácilmente colapsable y cuyo flujo está asegurado
principalmente por la “bomba muscular” y el sistema valvular, si bien están descritos otros
mecanismos que facilitan el retorno venoso como la vis a fronte, vis a tergo, etc.
Los mecanismos que participan en el retorno venoso son:
§ Válvulas venosas: formadas por un repliegue del endotelio, son estructuras
delicadas que se abren para permitir el paso de la sangre y luego se cierran
para evitar su retroceso, en condiciones normales son capaces de resistir
elevadas presiones. Su número es variable, se encuentran en mayor cantidad
en el sistema venoso superficial y son más numerosas cerca del pie,
disminuyendo a medida que nos acercamos al corazón.
§ Vaciamiento de la esponja venosa de Léjars: al deambular, la compresión de
estas estructuras plantares permite expulsar la sangre a presión en sentido
proximal.
§ Venomotilidad: aunque muy discreta, las venas tienen capacidad de contraerse
gracias a las fibras musculares de la túnica media.
§ Contracción de las arterias (“Vis a latere”): la contracción de las arterias vecinas
a las venas ejerce una compresión lateral que actúa como fuerza propulsora.
§ La aspiración negativa torácica (“Vis a fronte”): relacionada con los
movimientos respiratorios ocasiona una “succión” de la sangre venosa de las
extremidades facilitando su progresión hacia el corazón.
§ La energía remanente de la sístole cardiaca “Vis a tergo”: que se transmite
hacia las arteriolas terminales y vénulas facilitando la progresión de la sangre.
Tema 24 Flebolinfología estética 7
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
§ Actividad de la “bomba muscular”: La contracción y relajación de los músculos
de las extremidades al andar facilitan la compresión de las venas y la
progresión de la sangre en sentido proximal. Especialmente los músculos de
la pantorrilla ejercen esta acción de “bomba impulsora”
Las funciones básicas del sistema venoso son:
§ Función de retorno venoso: el 95% de la sangre de las extremidades es conducida
a través del sistema venoso profundo y el superficial se encarga del 5% restante.
§ Función de reservorio de sangre: a nivel de las venas de las extremidades
inferiores puede acumularse alrededor de 300 cc de sangre que pueden pasar a
la circulación general en caso de necesidad.
§ Función de control de volumen de los líquidos extracelulares.
§ Función de termo-regulación
Fisiología linfática
La principal función del Sistema Linfático es la reabsorción de proteínas plasmáticas que
continuamente abandonan el lecho capilar en dirección al intersticio. Subsidiariamente
transporta líquidos. Mantiene estable la composición del fluido intercelular, vital para la
función celular, transportando y procesando productos excretados por las células. Remueve
partículas orgánicas (bacterias, virus) e inorgánicas. Absorbe grasas y substancias liposolubles
en el intestino. Elimina células mutantes y tiene una importante contribución al
funcionamiento del sistema inmunológico al producir linfocitos y dar lugar a la fagocitosis
macrofágica en los ganglios.
Los fluidos y moléculas intersticiales circulan por los canales titulares (sistema pre linfático)
hasta que el cambio en las presiones titulares provoca su entrada en los linfáticos iniciales,
(estructuras de 15 a 75 micras, valvuladas pero no contráctiles) constituyendo la linfa que
drena en los pre-colectores y estos en los colectores linfáticos. El segmento de colector
linfático delimitado por dos válvulas es el linfangión, unidad motora del sistema linfático que
posee contractilidad propia. La circulación de la linfa también depende de fenómenos
externos como: contracción de los músculos, latido arteriolar, latido cardíaco, respiración,
peristaltismo intestinal, andar, correr, masajes, etc. En determinadas circunstancias el
linfangión aumenta su frecuencia contráctil aumentando el “volumen minuto”. Desde los
colectores la linfa es llevada a los ganglios donde los macrófagos fagocitan células, bacterias,
virus, etc. Estos macrófagos exponen los “invasores” a las células T que desencadenan las
respuestas inmuno-celulares y a las células B, que inician procesos inmuno-humorales. De los
ganglios, la linfa es conducida por grandes colectores hasta los conductos linfáticos que
drenan en las confluencias yugulo-subclavias.
Tema 24 Flebolinfología estética 8
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Fisiopatología de la insuficiencia venosa. Hipertensión venosa
La enfermedad venosa puede ser ocasionada por dos mecanismos principales (obstrucción
y/o avalvulación), ambos conducen a un cuadro de hipertensión venosa que es responsable
de los signos y síntomas relacionados con la enfermedad venosa crónica (EVC)
- la obstrucción venosa (intrínseca por trombosis venosa o extrínseca por compresión)
condiciona un aumento de la presión intravascular con dilatación de las venas (varices) y
aumento de la filtración de líquidos hacia el intersticio con edema. El cuadro puede ser de
aparición aguda o crónica.
- la insuficiencia valvular (por daño valvular como en la secuela postrombótica, por
insuficiencia valvular primaria o por incremento de la presión venosa secundaria a fístulas
arterio-venosas, traumáticas o congénitas) ocasionando un aumento de la presión venosa
distal al sector afectado con aparición de varices, edema y cambios tróficos cutáneos.
El mecanismo fisiopatológico final es la hipertensión venosa (HTV) que en estadios avanzados
afecta la unidad microcirculatoria con lesión capilar, diapédesis eritrocitaria, activación de
leucocitos, lesiones del endotelio y de la dermis que ocasionan los cambios tróficos cutáneos
observados en los estadios severos de la insuficiencia venosa crónica (IVC) (C4 a C6 de la
clasificación CEAP)
Las varices son la manifestación más común de la EVC y se producirían debido a cambios
estructurales de la pared venosa que afectan la distensibilidad del tejido conectivo. Se ha
descrito una hipertrofia de la pared venosa con contenido de colágeno aumentado y fibras
elásticas fragmentadas, así como alteración de las metaloproteasas de la pared vascular.
En la EVC primaria existe una afectación valvular idiopática que puede afectar al sistema
venoso profundo, superficial o perforante, mientras que en las varices secundarias ocurre
lesión valvular por trombosis o incompetencia valvular secundaria a fístulas arterio-venosas.
La hipertensión venosa ocasionada por avalvulación (primaria o idiopática o secundarias a
trombosis venosa, compresión extrínseca o malformaciones) conduce al aumento de la
presión hidrostática a nivel capilar con manifestaciones en la microcirculación. Inicialmente
ocurre disrupción del endotelio y aumento de la permeabilidad capilar con edema y de
manera progresiva se produce migración extravascular de leucocitos con liberación de
mediadores proinflamatorios, enlentecimiento del flujo sanguíneo, trombosis capilar e
isquemia relativa de la piel que de manera evolutiva o por acción de mínimos traumatismos
conduce a la formación de la úlcera venosa.
2. Tratamiento médico de la enfermedad venosa crónica (EVC)
Consiste en una serie de medidas farmacológicas, higiénico-dietéticas y de compresión con
la finalidad de mejorar los síntomas de la Enfermedad Venosa Crónica (EVC) y evitar o
controlar las complicaciones.
Tema 24 Flebolinfología estética 9
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Medidas higiénico diestéticas
Debe combatirse la obesidad e indicarse una dieta equilibrada, limitando el aporte calórico
y eliminando el estreñimiento. El calzado debe respetar la dinámica normal del pie,
asegurando un correcto funcionamiento de la esponja plantar y de la bomba muscular. Toda
alteración de la estática o dinámica del miembro inferior debe ser tratada. La vestimenta no
debe provocar compresiones que obstaculicen el retorno venoso. Los baños deben terminar
siempre con una ducha de agua templada o fría comenzando por los pies en dirección
ascendente hasta el muslo. Deben ser evitados el ortostatismo y la posición sentado por
largos períodos, en estos casos es aconsejable la realización de contracciones musculares
cíclicas, colocándose de puntillas, moviendo los dedos de los pies, flexiones del pie, pedaleo,
etc. Se evitará el sedentarismo, estand indicadas actividades deportivas no excesivamente
violentas: natación, ciclismo, caminata, golf, etc. El reposo debe realizarse con los pies
elevados a unos 15 cm con respecto a la cabeza.
Contención eslásticas
Su objetivo es ejercer una presión externa sobre los tejidos y territorios venosos dilatados, de
carácter decreciente en sentido ascendente. Provocando un aumento de la velocidad
circulatoria en dichos territorios, con disminución de los reflujos y reabsorción de edemas. El
vendaje elástico está reservado para los casos más graves y para el tratamiento de
complicaciones como la úlcera varicosa, requiere una técnica depurada para su correcta
realización. Las medias elásticas medicinales presentan diferentes grados de compresión, se
las clasifica según los mm Hg de compresión que ejerzan en el tobillo y sus diferentes
indicaciones:
Grado I: 20 – 30 mmHg. Indicado en casos de sensación de cansancio y pesadez,
varicosidades.
Grado II: 30-40 mmHg. Indicado en varicosidades marcadas durante el embarazo. Edema
moderado. Varices aparentes. Tromboflebitis superficiales. Pos-cirugía de varices.
Grado III: 40-50 mmHg. En secuelas y complicaciones importantes. Edema severo. Síndrome
pos-trombótico. Trastornos tróficos y en úlceras cicatrizadas.
Grado IV: > de 50 mmHg. En edema linfático y en las complicaciones del grado III con mayor
severidad.
Tema 24 Flebolinfología estética 10
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Farmacoterapia: Los venotónicos (flavonoids como diosmina, rutósidos, etc.)
Constituyen un grupo de sustancias que actúan a nivel de la unidad capilar, de la pared
venosa y de las terminaciones adrenérgicas, produciendo efectos beneficiosos sobre los
síntomas y reduciendo algunos de los componentes fisiopatológicos de la EVC,
especialmente a nivel de la microcirculación
Eliminación de los reflujos venosos
Se llevarán a cabo mediante diferentes técnicas como la escleroterapia, ligadura, flebectomía,
técnicas endovasculares, etc.
3. Tratamiento de las varices en medicina estética
Las varices afectan aproximadamente al 25% de la población adulta en los países
desarrollados, mientras que las denominadas “arañas vasculares” o microvarices pueden
observarse hasta en el 70% de los adultos, especialmente del sexo femenino.
En las últimas décadas toma fuerza una preocupación estética por la eliminación de estas
alteraciones que en la mayoría de los casos no están asociadas a patología varicosa troncular.
Es así como otras especialidades médicas se involucran en el diagnóstico y tratamiento de
las varices (dermatólogos, médicos estéticos) Las varices representan una patología crónica y
evolutiva, de etiología multifactorial por lo que la mayoría de los tratamientos disponibles
hasta la fecha presentan un elevado índice de recidivas. Por ello es de gran importancia la
formación del médico estético en la patología venosa de las extremidades, que le permita
seleccionar al paciente pasible de tratamiento estético, derivar al especialista a aquel
portador de patología circulatoria y aplicar todas las medidas preventivas y terapéuticas con
el máximo rigor profesional.
Definiciones de la enfermedad venosa crónica (E.V.C)
EVC: Conjunto de síntomas y signos de las extremidades inferiores que se producen cuando
hay una alteración en el retorno venoso.
Los signos clínicos incluyen:
§ VARICES: dilatación de las venas del sistema venoso superficial como consecuencia
de una alteración valvular y/o de la pared venosa con presencia de reflujo a la
exploración con Eco-Doppler. Condicionan un cuadro de hipertensión venosa crónica.
Tema 24 Flebolinfología estética 11
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Se trata de venas subcutáneas con calibre superior a 3 mm en bipedestación,
subsidiarias de los territorios safenos y/o perforantes. ( C2 de la clasificación CEAP)
§ MICROVARICES: son dilataciones de los pequeños vasos de la dermis que raramente
ocasionan sintomatología y pueden o no acompañar a otros signos de EVC, siendo su
repercusión principalmente estética. Incluyen a las telangiectasias y varices reticulares
de acuerdo con el grosor, profundidad y aspecto macroscópico de las mismas:
Telangiectasias: dilatación de vénulas intradérmicas de hasta 1 mm de diámetro y
Varices reticulares: venas subdérmicas con calibre entre 1 y 3 mm ( C1 de la
clasificación CEAP)
§ CORONA FLEBECTÁSICA: telangiectasias en forma de abanico que rodean los
maléolos (interno o externo). Puede ser una manifestación de insuficiencia venosa
severa que debe investigarse con exámenes complementarios. (C4c de la nueva
clasificación CEAP)
§ DERMATITIS PIGMENTARIA: pigmentación amarronada de la piel por depósito de
hemosiderina con alteración de las estructuras cutáneas; su localización habitual es a
nivel de la cara interna del tercio inferior de la pierna, aunque puede extenderse a
otras regiones, suele asociarse a hipertensión venosa y reflujo. ( C4a de la clasificación
CEAP)
§ ECCEMA VARICOSO: enrojecimiento y descamación pruriginosa de la piel de las
extremidades inferiores asociado a varices. Puede ser un signo inicial de EVC severa.
(C4a de la Clasificación CEAP)
§ LIPODERMATOESCLEROSIS: induración localizada de la piel con importante fibrosis
y pigmentación, puede asociarse a zonas de ATROFIA BLANCA con ausencia total de
vascularización, rodeada de capilares dilatados. Mínimos traumatismos sobre estas
lesiones pueden desencadenar una úlcera ( C4b de la clasificación CEAP)
§ ULCERA VENOSA: pérdida de continuidad cutánea sobre un territorio varicoso, de
evolución crónica y difícil cicatrización espontánea. (C5 ó C6 de la clasificación CEAP
según se trate de úlcera cicatrizada o activa y C6r en la nueva clasificación CEAP
cuando se trata de úlcera recidivada)
§ EDEMA: es el aumento del volumen del fluido intersticial. El edema de causa venosa
se produce por un aumento de la presión capilar secundario a la hipertensión venosa
(por avalvulación o trombosis), pudiendo ser de aparición aguda como en la
Trombosis Venosa Profunda o crónica como en las varices. ( C3 de la clasificación
CEAP)
Epidemiología de la enfermedad venosa
Existen múltiples estudios epidemiológicos a nivel mundial sobre varices y EVC. Hemos
elegido el realizado en España, para valorar la repercusión de esta patología en nuestro
medio. Se trata de un estudio epidemiológico longitudinal (DETECT- IVC) en el que
participaron 1.068 médicos de Atención Primaria coordinados por especialistas en Angiología
Tema 24 Flebolinfología estética 12
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
y Cirugía Vascular en 16 Comunidades Autónomas. Se incluyeron 21.566 pacientes que
acudieron a consulta sin selección previa a los cuáles se les realizó un cuestionario sobre
factores de riesgo y síntomas compatibles con IVC.
Se obtuvieron los siguientes resultados:
-La edad media de los pacientes fue de 51,4 ± 18,8 años. El 80,7% de los pacientes
manifestaron algún factor de riesgo (antecedentes familiares, antecedentes de trombosis
venosa, sobrepeso, embarazos, tratamiento hormonal, profesión de riesgo, vida sedentaria).
Un 49,4% de las mujeres presentó más de dos factores de riesgo. El 68% de los pacientes
presentaba algún signo o síntoma compatible con IVC, siendo el 80,2% mujeres.
En el examen clínico se detectaron: varículas en un 70,9%. varices en un 44%, edema en un
20,5%, cambios tróficos cutáneos en 18,5% , úlcera venosa en un 2,6%
Este trabajo fue repetido en años posteriores obteniendo resultados muy similares. Otros
estudios mencionan una prevalencia de varices del 20% a los 35 años y del 40% en mayores
de 60 años. Las telangiectasias se presentan con una mayor incidencia que las varices y
afectan al sexo femenino con una relación 4:3, son la principal causa de consulta para su
tratamiento estético.
Clasificación de las varires. Clasificación CEAP
El uso de una adecuada clasificación de la patología venosa facilita el seguimiento clínico y
evolutivo de los pacientes a la vez que facilita el intercambio de información entre el médico
estético y el especialista en angiología y cirugía vascular. Existen múltiples clasificaciones de
varices, sin embargo, hemos elegido la clasificación CEAP como la más completa, y
actualmente la más aceptada. Esta clasificación fue creada en 1994 y modificada en 1997 y
en el año 2020.
Esta clasificación no está exenta de controversias y limitaciones, pero es internacionalmente
aceptada. Requiere la realización de exámenes complementarios como el Eco Doppler.
Clasificación clínica (C)
a: asintomático s: sintomático r: recurrente o recidivante
Clase 0: sin signos visibles ni palpables de enfermedad venosa
Clase 1: telangiectasias y/o venas reticulares
Clase 2: varices
Clase 3: edema
Clase 4: alteraciones cutáneas asociadas a EVC o 4a: pigmentación o eczema o 4b:
lipodermatoesclerosis o atrofia blanca 4 c corona flebectásica
Tema 24 Flebolinfología estética 13
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Clase 5: alteraciones cutáneas con úlcera cicatrizada
Clase 6: alteraciones cutáneas con úlcera activa 6r: úlcera activa recurrente
Clasificación según etiología (E): Ec: congénita. Ep: primaria. Es: secundaria de etiología
conocida: postrombótica, postraumática, etc.
Clasificación anatómica (A): Informa sobre la localización de la insuficiencia obtenida
mediante estudios con Eco Doppler de los diferentes segmentos venosos: As: venas del
sistema superficial. Ad: venas del sistema profundo. Ap: venas perforantes. Seguidas de la
abreviatura del nombre de la vena afectada. Cs2EpAsGSVa (Vena Safena Mayor encima de
la rodilla, en inglés)
Clasificación patofisiológica (P): Pr: reflujo. Po: obstrucción. Pr,o: reflujo y obstrucción
Ejemplos: C2s Ep AsGSVa Pr: paciente con varices tronculares sintomáticas esenciales por
reflujo en safena mayor. C1a Ep As1: paciente asintomático con microvarices
El año 2020 se lleva a cabo la actualización de la Clasificación CEAP con la inclusión del
apartado C4c específico para la presencia de corona flebectásica, C2r para varices recurrentes
y C6r para úlcera venosa activa recurrente.
Etiopatogenia de las microvarices
Las microvarices consisten en la dilatación patológica y permanente de las vénulas más
superficiales de la piel. Se trata de una patología multifactorial en cuya base existe un factor
genético predisponente que favorecería el desarrollo de un colágeno parietal anormal
facilitando la dilatación venosa ante el aumento de la presión intravascular.
En los pacientes predispuestos pueden incidir factores agravantes tales como:
-Sexo: las microvarices afectan con mayor frecuencia a las mujeres
- Edad: su incidencia se incrementa con la edad
-Embarazo: participan mecanismos hormonales, metabólicos, compresión venosa por el útero
grávido, etc.
- Tratamientos hormonales: tantos los estrógenos como la progesterona pueden favorecer la
aparición de microvarices, si bien no se han detectado receptores hormonales a nivel de la
pared venular
-Trabajos que obligan a permanecer durante períodos prolongados de pie o sentado
- Ropas ajustadas o cruzarse de piernas: podrían favorecer un aumento de la presión local
Tema 24 Flebolinfología estética 14
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
-Algunos autores atribuyen a la celulitis y la obesidad la producción de varices por
compresión de los trayectos venosos superficiales por los nódulos adiposos, hecho no
debidamente demostrado.
-Calor: provoca vasodilatación venosa como exageración de su acción termorreguladora
-También se ha mencionado la participación de fenómenos de neoangiogénesis, pudiendo
desarrollarse microvarices por traumatismos previos, hematomas, escleroterapia, masajes
agresivos, depilación con cera caliente, etc.
- La exposición solar excesiva la consideramos predisponente de lesiones vasculares dérmicas
debidas a fotoenvejecimiento en otras regiones como cara y escote, siendo menos probable
esta etiología a nivel de las extremidades inferiores
-Microvarices asociadas a venas tronculares insuficientes o síndromes postflebíticos, por
hipertensión venosa local
- Existe un pequeño porcentaje de pacientes portadores de microvarices secundarias a atrofia
cutánea, poliglobulia, corticoideoterapia prolongada, etc.
Diagnóstico clínico
El primer paso en la valoración de un paciente portador de patología venosa de las
extremidades es la realización de una correcta anamnesis y examen clínico.
En la anamnesis de destacará:
Motivo de consulta: dilataciones venosas sin síntomas clínicos, problemas estéticos, dolor,
edema, pesadez, calambres, alteraciones cutáneas (pigmentación, eczema, etc.) es
importante esclarecer a través del interrogatorio, la existencia de sintomatología atribuible a
EVC en un paciente portador de microvarices.
Antecedentes familiares de patología venosa: es conocida la existencia de un factor
hereditario en la patología varicosa.
Factores de riesgo: se considerarán: edad: la incidencia de varices aumenta con la edad,
sexo: las mujeres consultan con mayor frecuencia que los hombres ya que la repercusión
estética de las microvarices es mayor en este grupo
Cambios hormonales: los embarazos favorecen la aparición de varices en mujeres
predispuestas, la influencia de los anovulatorios orales o de otras alteraciones hormonales no
están debidamente demostradas.
Sedentarismo, obesidad, tipo de trabajo, etc.: pueden ser factores agravantes, pero no
“causales” de las varices, deberán valorarse individualmente.
Tema 24 Flebolinfología estética 15
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Otras patologías: es importante destacar antecedentes de enfermedad tromboembólica
previa, trombofilia, alergias, enfermedades hematológicas, etc. que pudieran contraindicar
el tratamiento estético.
En el examen físico, que se llevará a cabo con el paciente de pie explorando las extremidades
inferiores desde los pies hasta el abdomen, de frente, de perfil y de espaldas se valorará:
- Tipo de varices: la red venosa superficial es visible y turgente con el ortostatismo, pudiendo
observarse venas dilatadas no tortuosas y por lo tanto no varicosas en pacientes delgados o
deportistas. Se visualizarán y palparán los trayectos de las venas safenas y perforantes para
identificar varices tronculares. Las varices reticulares se observan como trayectos azulados,
frecuentes en los huecos poplíteos y en la cara externa de los miembros inferiores. Las
telangiectasias pueden ser rojas o moradas de acuerdo con su calibre y asentar en diferentes
regiones de las extremidades. Se describirá su localización, morfología, así como su relación
con otras estructuras vasculares (venas reticulares, varices tronculares, telangiectasias
combinadas, etc.).
- Alteraciones cutáneas: signos cutáneos de EVC como corona flebectásica perimaleolar,
dermatitis ocre, atrofia blanca, úlceras.
- Edema: asimetría de las extremidades, investigar edema pretibial, maleolar, del pie,
mediante centimetría y signo de la fóvea.
- Trastornos de la dinámica plantar: callosidades, hallux valgus, dedos en martillo, alteraciones
del arco plantar, etc., causas frecuentes de sintomatología de las extremidades inferiores de
causa no vascular
- Exploración de Pulsos arteriales: se palparán a nivel femoral, poplíteo, pedio y tibial
posterior. Se auscultarán en búsqueda de soplos cuando se sospeche patología estenosante
arterial.
A B
A: Talangiectasias B: Varices Reticulares(Clasificación clínica CEAP C1)
Tema 24 Flebolinfología estética 16
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Diagnóstico instrumental
Una correcta anamnesis y examen clínico permiten asegurar el diagnóstico en la mayoría de
los pacientes portadores de microvarices con ausencia de signos y síntomas de EVC (CEAP
0/1). Sin embargo, a partir de C2 es necesario establecer un diagnóstico anatomo-funcional
más preciso. Para ello, un comité de expertos internacionales creó un documento de
consenso en el cual se establecieron las indicaciones y limitaciones de los diferentes métodos
diagnósticos. Se definieron 3 niveles de estudio de acuerdo con la clasificación clínica CEAP:
- Nivel I: incluye la anamnesis, examen clínico y valoración arterial y venosa mediante Doppler
continuo. Suele ser suficiente en C0 / C1.
- Nivel II: incluye técnicas de diagnóstico no invasivo: eco-Doppler y pletismografía. Indicados
en C2/ C3 y como estudios iniciales en categorías clínicas superiores.
-Nivel III: incluye técnicas de diagnóstico invasivo: flebografía (ascendente y descendente),
presión venosa cruenta, biopsia cutánea. Indicado en casos seleccionados de C4/ C5 / C6 y
excepcionalmente en casos C2/ C3.
Actualmente, el eco-Doppler color es el “gold Standard” de los estudios venosos,
desplazando en muchos casos a otras técnicas diagnósticas como el Doppler Continuo si
bien se trata de una técnica que permite el “screening” de pacientes con sintomatología de
los miembros inferiores. Es simple, económico, no invasivo y repetible. Brinda información
fiable sobre la permeabilidad del sistema venoso, estado hemodinámico del sistema arterial
de las extremidades, determinación de índices tobillo/ brazo y existencia de reflujos en ejes
safenos y sistema de perforantes. El eco Doppler permite localizar los segmentos venosos
afectados y la severidad del reflujo u obstrucción, visualizar anomalías anatómicas como
safenas dobles, da información morfológica sobre los trombos venosos (localización,
extensión, antigüedad, grado de recanalización), permite medir el calibre venoso, cuantificar
la duración y severidad del reflujo, brinda información sobre las estructuras perivasculares, así
como la existencia de compresión venosa extrínseca.
La exploración se realiza con el paciente de pie, utilizando una sonda de 5 a 10 mHz que se
desliza sobre los trayectos safenos, acompañando con maniobras de compresión distal para
valorar la existencia de reflujos. También se valora el flujo venoso espontáneo a nivel de las
uniones safeno- femorales y su respuesta a la maniobra de Valsalva. La existencia de reflujo
con duración superior a 0,5 segundos (generalmente de 1 a 4 segundos) se considerará
patológico.
Pletismografía Venosa: Método no invasivo que brinda información funcional a través de la
medición de los cambios de volumen del miembro en respuesta a la oclusión venosa proximal
(pletismografía de aire) o a la reflexión de la luz en los capilares cutáneos (fotopletismografía
o PPG). Permite cuantificar los cambios hemodinámicos del miembro en casos de obstrucción
y/o reflujo venoso. Sus limitaciones son: no brinda información anatómica y sus resultados
pueden ser influenciados por el estado arterial de la extremidad y grado de suficiencia de la
“bomba muscular”.
Tema 24 Flebolinfología estética 17
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Otras técnicas de estudio
Flebografía: Prácticamente en desuso la técnica mediante inyección de contraste yodado.
Actualmente se prefieren las técnicas no invasivas mediante uso de Angioresonancia.
Presión venosa ambulatoria: técnica invasiva que cuantifica el grado de hipertensión venosa
de la extremidad a través del registro de presiones (basal y con la marcha) en una vena dorsal
del pie. Esta técnica se basa en que, en condiciones normales, la presión venosa a nivel del
pie desciende con la marcha y gradualmente retorna hasta su valor basal al detenerse. La
aplicación clínica se limita a pacientes sometidos a cirugía de reconstrucción venosa del
sistema profundo.
Métodos de estudio de la microcirculación: aportan información sobre la patogenia de los
cambios tróficos cutáneos en pacientes portadores de IVC severa (C4 / C5/ C6). Suelen
aplicarse en estudios experimentales y de control de fármacos flebotónicos.
Biopsia de piel: indicada ante la sospecha de malignización de úlceras crónicas o de evolución
tórpida.
Estudios por imagen: además de la ecografía y del eco Doppler, incluyen las técnicas de
tomografía computarizada y angio resonancia.
4. Tratamiento esclerosante de varices en medicina estética
La finalidad de la esclerosis vascular es ocasionar una lesión del endotelio con el menor
componente trombótico posible, que favorezca la fibrosis y reabsorción del trayecto vascular.
Cuanto mayor es el componente trombótico y/o inflamatorio, mayor es la posibilidad de
complicaciones locales tales como pigmentación hemosiderínica, melánica (post-inflamatoria)
o recidiva por recanalización del vaso tratado.
Además, mecanismos tales como el fracaso en el drenaje de la circulación cutánea, la
neoangiogénesis y otros factores aún no debidamente estudiados podrían ser responsables
de otras complicaciones locales como el “matting”.
El daño endotelial puede ser provocado a través de diferentes mecanismos:
§ Esclerosis química: la lesión celular se produce a través de cambios en la tensión
superficial, alteración del pH u osmolaridad plasmática, etc. Según el mecanismo de
acción pueden clasificarse algunos esclerosantes.
§ A través del frío: también denominado “crioesclerosis”, utiliza esclerosantes que
puedan ser enfriados a muy bajas temperaturas sin congelarse.
§ A través del calor: generado por aparatos de láser (fototermolisis) o radiofrecuencia
Tema 24 Flebolinfología estética 18
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Indicaciones y contraidicaciones del tratamiento esclerosante
Las microvarices constituyen una indicación absoluta del tratamiento esclerosante sea a través
de métodos físicos y/o químicos.
Sin embargo, la simple existencia de estas como manifestación clínica no justifica la indicación
del tratamiento. El tratamiento esclerosante será indicado como respuesta a una queja o
solicitud del paciente que puede ser apenas estética o estar referida a síntomas de ECV.
Una vez realizados los exámenes clínicos e instrumentales necesarios para descartar
patologías asociadas que requieran tratamientos previos, se instaurará el tratamiento
esclerosante.
Las contraindicaciones son:
§ Hipersensibilidad a los agentes esclerosantes
§ Antecedentes de trombosis venosa profunda
§ Trombofilia
§ Embarazo
§ Enfermedades graves o que comprometan el estado general
§ Infecciones agudas
§ Inmovilidad
§ Edad avanzada
§ Fobia a las inyecciones
§ Inadecuadas expectativas sobre el tratamiento
En el caso de tratamientos con métodos físicos (láser, radiofrecuencia) se considerarán
también como contraindicaciones:
§ Fototipos altos o con elevado riesgo pigmentario (posibilidad de hipo e hipercromías)
§ Alteraciones de la cicatrización (queloides, diabetes, arteriopatías severas)
§ Enfermedades o drogas fotosensibilizantes.
§ Marcapasos (en el caso de tratamientos con radiofrecuencia)
§
Esclerosis física (láser y radiofrecuencia percutánea)
La lesión vascular también puede ser causada por la aplicación de fuentes especiales de luz
(láser, luz pulsada intensa) u ondas de radiofrecuencia que ocasionan una lesión térmica, con
características especiales según el tipo de energía utilizada.
Existe bibliografía sobre la utilidad de esta técnica para el tratamiento de microvarices de las
extremidades inferiores, si bien los autores han encontrado un mejor resultado en la
aplicación de esta técnica en el tratamiento de lesiones vasculares de otras localizaciones
(torso, cara y escote).
Tema 24 Flebolinfología estética 19
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
La amplia difusión a partir de la década de los ´90 de las técnicas de láser, luz pulsada intensa
y electrocoagulación para el tratamiento de las microvarices de los miembros inferiores, se
han basado, según opinión del autor, en dos premisas falsas:
§ La imposibilidad de canalizar telangiectasias inferiores a 0,5mm.
§ Los pobres resultados de la escleroterapia química en los miembros inferiores
Sin embargo, los resultados de estas técnicas en el tratamiento de lesiones vasculares de
tronco y cara son excelentes.
Los motivos por los cuales, estos resultados no pueden extenderse a las microvarices de los
miembros inferiores excede la finalidad de este curso, siendo poco probable que el único
factor involucrado en esta respuesta dispar sea el ortostatismo.
A finales de la década de los ´90, comienzan a ser más frecuentes los trabajos que asocian la
esclerosis química con las técnicas físicas, reduciendo las complicaciones y mejorando los
resultados.
Probablemente, el mejor conocimiento de cada técnica y la indicación precisa y personalizada
de cada una de ellas, amplíen el abanico terapéutico y mejoren los resultados en una
patología de impredecibles resultados.
Excepto la alergia conocida al esclerosante y el tromboembolismo venoso, estas técnicas
comparten con la esclerosis química todas las complicaciones: dolor, edema y reacción
inflamatoria local, hiperpigmentación, microtrombosis localizada, “matting”. A las cuales hay
que agregar el elevado coste del procedimiento y el riesgo de quemaduras superficiales,
discromías, cicatrices y queloides.
Según experiencia del autor, la efectividad de las técnicas percutáneas de fotoesclerosis
dependen de varios factores: tipo de aparato (longitud de onda, potencia, duración de pulso,
distanciadores, etc.), tipo de vena a tratar.
Los resultados en telangiectasias rojas de los miembros inferiores, así como del “matting”
son pobres. Los mejores resultados se obtienen en las microvarices moradas (de hasta 1 mm)
y venas reticulares finas (hasta 2 mm), las cuales también responden bien a la esclerosis
química.
Los aparatos más adecuados serían los láseres de neodimio yag y colorante pulsado, con
longitudes de onda afines a la hemoglobina (entre 532 nm y 1064 nm).
A pesar del amplio rango de aplicación, la luz pulsada intensa no ha dado los mismos
resultados en el tratamiento de las telangiectasias de los miembros inferiores que a nivel
facial. Tampoco han demostrado efectividad los láseres de alejandrita y diodo, así como la
asociación de láser (de diodo) y radiofrecuencia (técnica “elos”). Se ha propuesto el uso de
láseres que combinan neodimio yag y colorante pulsado, así se potenciarían los efectos de
ambas longitudes de onda. Carecemos de datos sobre los resultados obtenidos con esta
última tecnología.
En nuestra experiencia usamos láser de Neodimio Yag como tratamiento exclusivo de las
microvarices de los miembros inferiores en los siguientes casos:
Tema 24 Flebolinfología estética 20
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
§ Microvarices con repercusión estética en pacientes con antecedentes de TVP de los
miembros inferiores que presenten recanalización completa del segmento afectado,
ausencia de reflujos significativos al Doppler y ausencia de lesiones tróficas cutáneas.
§ Fobia a las agujas
§ Trombofilia primaria (déficit de antitrombina III y síndrome anti fosfolípido)
Desaconsejamos la técnica de fotoesclerosis en fototipos altos, con mala cicatrización o
ingesta de medicación fotosensibilizante.
La alergia al esclerosante sería una indicación parcial del tratamiento con láser ya que puede
realizarse esclerosis química con glucosa hipertónica, disponible como fórmula magistral en
España y comercializada en otros países europeos.
La aplicación del láser no es totalmente indolora, sin embargo, desaconsejamos el uso de
anestésicos tópicos ya que los mismos suelen producir zonas de vasoespasmo que alteran la
coloración de la región a tratar, lo mismo hemos observado con el frío local en algunos
pacientes.
Test de prueba, hemos aplicado potencias capaces de provocar una respuesta inmediata del
vaso tratado consistente en edema en el trayecto del mismo con respeto de la piel
circundante. No hemos observado quemaduras, sin embargo, la persistencia de inflamación
duradera en algunos pacientes (más de 48 horas) ha coincidido con un mayor porcentaje de
“matting”, especialmente en cara interna y externa de muslos.No hemos observado púrpura
en el tratamiento de microvarices de los miembros inferiores con neodimio yag pero sí puede
observarse con el colorante pulsado.
Hemos tenido un mayor porcentaje de “matting” y pigmentaciones hemosiderínicas, que con
la esclerosis química. Esto lo atribuimos a que las microvarices calibrosas (telangiectasias
moradas de hasta 1 mm) presentan con mayor frecuencia microtrombos que si no son
eliminados dejan una pigmentación residual. No disponemos de una explicación etiológica
para el “matting” ya que su aparición es impredecible.
Los resultados en las telangiectasias rojas (menores de 0,1 mm) son escasos y sólo las
tratamos en fototipos muy claros ya que requieren altas energías. Tampoco hemos obtenido
mejoría de los “matting” provocados en el curso de la esclerosis química cuando los hemos
tratado con láser o electrocoagulación (radiofrecuencia percutánea)
Tenemos la impresión de que existe una predisposición personal para responder mejor o
peor al tratamiento de las microvarices, quienes responden favorablemente, lo suelen hacer
con cualquier tipo de técnica, mientras que aquellos que no han respondido bien a la
esclerosis química tampoco lo hacen con el láser y viceversa.
No estamos de acuerdo en tratar con láser las venas reticulares mayores de 2 mm, hemos
observado mejores resultados con escasas complicaciones usando la esclerosis con espuma
o la flebectomía ambulatoria.
En caso de varices reticulares o calibrosas asociadas a microvarices, se procederá inicialmente
al tratamiento de las venas mayores mediante esclerosis química con espuma o flebectomía
ambulatoria y posteriormente trataremos las microvarices residuales con láser.
Tema 24 Flebolinfología estética 21
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Coincidimos con otros autores que los resultados obtenidos hasta la fecha mediante el uso
de láseres vasculares en los miembros inferiores no son mejores que los obtenidos con la
esclerosis química en cuanto a resultados inmediatos, complicaciones y recidiva; sin embargo,
la presión mediática ejercida por las empresas hace que muchos pacientes “exijan” este tipo
de tratamientos a la vez que ha disparado los costes encareciendo el procedimiento.
Esclerosis de microvarices con radiofrecuencia
La electrocoagulación percutánea de las microvarices puede llevarse a cabo a través de
aparatos de alta frecuencia capaces de convertir radiaciones electromagnéticas en calor. Esta
técnica se ha utilizado con resultados variables a nivel de los miembros inferiores.
En los últimos años la radiofrecuencia aplicada a procedimientos quirúrgicos (tratamientos
endovasculares) ha evolucionado pudiendo minimizarse el daño tisular de manera de utilizar
las intensidades mínimas necesarias para producir desecación del agua intracelular del tejido
diana con mínima producción de calor y daño de las estructuras vecinas. Permite reducir el
tiempo de tratamiento y se puede utilizar en cualquier fototipo ya que no daña la piel.
Además de las contraindicaciones generales y locales del tratamiento esclerosante, esta
técnica está contraindicada en pacientes portadores de marcapasos.
Esclerosis Química
Consiste en la inyección de una sustancia irritante - esclerosante- en la luz vascular para inducir
la lesión del endotelio y el cierre del segmento tratado.
La esclerosis química está basada en varias décadas de experiencia clínica y aporta como
ventajas principales: tratarse de una técnica económica, sencilla, reproducible con escasas
complicaciones y excelentes resultados estéticos en el tratamiento de las microvarices. Para
ello es importante realizar una técnica adecuada. La mayoría de las sociedades científicas,
incluida la American Society for Laser Medicine and Surgery consideran la esclerosis química
como el tratamiento de elección de las microvarices.
Sin embargo, algunos factores influyen en la efectividad de la esclerosis química:
§ Tipo de esclerosante: algunos autores los clasifican según su agresividad en
esclerosantes “mayores, medios y menores”
§ Calibre del vaso a tratar: en vasos de mayor calibre y menor velocidad circulatoria, se
favorece la trombosis vascular que se sumaría a la acción del propio esclerosante, si
bien es deseable reducir la producción de este fenómeno.
§
§ La respuesta al esclerosante es mayor en venas varicosas y telangiectasias que en
venas estructuralmente sanas. El mecanismo se desconoce, aunque puede ser
atribuido al contacto del esclerosante con la capa media subyacente al endotelio
lesionado.
De todas las clasificaciones de esclerosantes, hemos preferido aquella que los divide de
acuerdo con su mecanismo de acción:
§ CON EFECTO DETERGENTE: producen maceración de las células endoteliales en
relación directa al grado de concentración. Ejemplo: polidocanol.
Tema 24 Flebolinfología estética 22
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
§ CON EFECTO OSMÓTICO: causan lesión de las células endoteliales por
“deshidratación”, también su acción depende de la concentración. Ejemplo: glucosa
hipertónica.
§ CON EFECTO IRRITANTE QUÍMICO: producen lesión directa sobre las células
endoteliales con necrosis de las mismas y descamación del endotelio que conduce a
la exposición de la capa subendotelial. Ejemplo: glicerina cromada
La sala de tratamiento
El entorno en el que se realiza el tratamiento deberá permitir al escleroterapeuta realizar su
trabajo con comodidad y eficiencia, al mismo tiempo que deberá ser relajante para el
paciente. La pintura y decoración de la sala debe ser cálida y neutral y si es posible,
acompañada de hilo musical que colabore para relajar al paciente ansioso.
La camilla de altura e inclinación regulables deberá estar situada en el centro de la sala para
permitir la movilidad del terapeuta a su alrededor, evitando así la constante movilización del
paciente y la adopción de posturas incomodas.
El escleroterapeuta trabajará sentado para lo que deberá disponer de un taburete giratorio,
con ruedas y altura regulable que le permitirá estar sentado con las rodillas por debajo de la
camilla, para apoyar los antebrazos o codos al realizar la punción.
Una mesa de Mayo auxiliar deberá estar disponible con el material necesario, especialmente
si no se cuenta con personal de enfermería dentro de la sala.
Una buena iluminación es fundamental, recomendamos las lámparas fluorescentes que
permiten una iluminación sin sombras, sin generar calor y resaltan más los pequeños vasos.
La sala deberá disponer, en lugar de fácil acceso, de un maletín de emergencia con drogas
para tratar el shock anafiláctico y material para asistencia ventilatoria.
Consentimiento informado
Deberá ser firmado por el paciente antes de proceder al procedimiento de microesclerosis
vascular, según normativa vigente
Materiales
Como importante medida de precaución el escleroterapeuta deberá utilizar guantes al
realizar el tratamiento ya que estará permanentemente en contacto con la sangre de los
pacientes.
Aconsejamos la vacunación contra la Hepatitis.
Tema 24 Flebolinfología estética 23
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
- Soluciones Esclerosantes
La elección del esclerosante y su concentración se hará en base al tipo de vena que debamos
tratar, al tipo de paciente y a la experiencia del escleroterapeuta.
En España el más utilizado para el tratamiento esclerosante de venas varicosas, es el
Etoxisclerol® 5 mg/ml, 20 mg/ml, 30 mg/ml.
Su principio activo es el dihidroxipolietoxidodecano (Polidocanol), del grupo de los
detergentes no iónicos, que actúan sobre el cemento intercelular descamando el endotelio
vascular.
Es un esclerosante seguro ya que las posibilidades de reacciones alérgicas son escasas, así
como el riesgo de ulceraciones por extravasación cuando se usa en bajas concentraciones.
Para telangiectasias hasta 1mm de diámetro debe ser utilizado en concentraciones de 2,5
mg/ml hasta 5 mg/ml y para venas reticulares hasta 3mm de diámetro en concentraciones de
5 mg/ml a 7,5 mg/ml.
- Jeringas
Las jeringas desechables de 1cc, 2cc y 3cc son las más utilizadas. Deben utilizarse las llamadas
de “3 cuerpos” que poseen en la parte superior del émbolo un tapón de goma que permite
un deslizamiento más suave y el control de la presión ejercida por el pulgar sobre el pistón.
Nosotros utilizamos las de 2cc y 3cc cargadas con 1cc o 1,5cc de esclerosante
respectivamente.
- Agujas
Usamos las de 27G x ½ pulgada, 30G x ½ pulgada y 32G x ½ pulgada (0,4mm x 13mm,
0,3mm x 13mm y 0,26mm x 13mm). Dependiendo del fabricante, las agujas 27 y 30 G
presentan un bisel oblicuo, facetado con un filo muy cortante que permite la canalización de
venas de 0,1mm de diámetro. Si el principiante decide comenzar con agujas 32G para las
telangiectasias de menor tamaño debe saber que actualmente se fabrican con bisel muy
corto, lo que modifica el ángulo de punción. Las agujas de 18G o 20G son utilizadas para
realizar trombectomias.
- Otros Materiales
Sobre la mesa auxiliar deberemos tener a nuestro alcance:
§ Guantes, alcohol, gasas, algodón, torundas y cilindros de algodón, Micropore® o
similar de 1cm y 3cm de ancho.
§ Ampollas de solución fisiológica, vendas elásticas.
§ Jeringas, agujas y soluciones esclerosantes.
Debemos contar con elementos de magnificación óptica. Recomendamos las lupas de 2 a 4
aumentos montadas sobre gafas, que permiten mayor agilidad que las montadas sobre focos
de luz auxiliar. También puede disponerse de técnicas de transiluminación o luz polarizada
que facilitan la visualización de las venas reticulares dérmicas.
Si utilizamos la “crioesclerosis” debemos contar con una botella de CO2 y los accesorios para
cargar la criojeringuilla.
Tema 24 Flebolinfología estética 24
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Si utilizamos láser son necesarias las gafas protectoras para terapeuta y paciente, así como
elementos para enfriamiento de la piel.
Finalmente, si utilizamos electrocoagulación por radiofrecuencia, el generador deberá estar
montado con sus accesorios en la misma mesa o en una 2ª mesa auxiliar.
Plan de tratamiento
Si el paciente solo presenta telangiectasias aisladas o asociadas a venas reticulares, puede
procederse directamente al tratamiento con microesclerosis.
Si el paciente presenta insuficiencia de ejes safenos, varices tronculares o insuficiencia de
perforantes, será derivado al especialista para tratar estas manifestaciones antes de indicar la
microesclerosis de telangiectasias y reticulares.
La secuencia de punción será de “mayor a menor” tratando primero las venas de mayor
calibre.
Si las telangiectasias están asociadas a una vena reticular debemos comenzar el tratamiento
por esta última.
Técnica de punción de venas reticulares
La posición de las manos del escleroterapeuta varía en función de la forma en que la mano
dominante coja la jeringa para realizar la punción, (sosteniéndola entre los dedos pulgar,
índice y mayor o entre índice y mayor con el pulgar sobre el émbolo) y de esto dependerá
también la necesidad de doblar la aguja en un ángulo de 20 a 50 grados.
Usamos como esclerosante Etoxisclerol (ETS) de 5 mg/ml o 7,5 mg/ml en jeringuilla de 2cc o
3cc con aguja 27G.
Las manos tendrán tres puntos de apoyo que servirán también para estirar la piel y dar tensión
al tejido celular subcutáneo.
Los dedos índice y pulgar de la mano no dominante estirarán la piel por encima y por debajo
del punto de punción alejándose del mismo y el tercer punto lateral contrapuesto a los
anteriores estará dado por el 5º dedo de la mano dominante que sostiene la jeringa entre los
dedos pulgar, índice y mayor.
Técnica de Esclerosis: Puntos de apoyo
Tema 24 Flebolinfología estética 25
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
El bisel de la aguja es colocado hacia arriba y se punciona delicadamente introduciendo
únicamente el bisel en la luz del vaso. No debe ser introducida la aguja en su totalidad ni
atravesar el vaso.
Para asegurarnos que estamos en la luz debemos retroceder el émbolo suavemente para
aspirar sangre en el cono de la aguja. La inyección debe ser lenta e interrumpida
inmediatamente si notamos un aumento de la resistencia. Debemos observar la progresión
del esclerosante dentro de la vena.
Esclerosis de venas reticulares
Trataremos como máximo un trayecto de 15 cm., o lo que sea posible con 1cc de
esclerosante.
Después de la inyección comprimimos el vaso en toda su longitud con cilindros de algodón
fijados con micropore de 3 cm., que el paciente conservará durante 24 hs.
Si la vena tiene un calibre superior a 2mm, es mejor aplicar un vendaje compresivo con la
misma duración.
Técnica con espuma
Para la escleroterapia de venas reticulares podemos utilizar el esclerosante en forma de
espuma.
Esta presenta varias ventajas sobre el líquido. Al inyectar la espuma no se mezcla con la
sangre, diluyéndose como el líquido, sino que actúa como un émbolo en el interior de la vena
desplazando la sangre y entrando en contacto directo con una porción mayor de endotelio
durante más tiempo. Esto nos permite obtener buenos resultados utilizando poco volumen
de esclerosante y a menores concentraciones. Aconsejamos inyectar 5 cc de espuma por
sesión y nunca pasar de los 10 cc como medida de seguridad. Estudios demuestran que tras
10 a 20 segundos de la inyección de 3 cc de espuma en la vena safena interna, se observa la
espuma en las cámaras cardíacas derechas. Considerando que en el 25% de la población
permanece permeable el foramen oval, existe la posibilidad de sufrir complicaciones. Fueron
descritas: tos seca, molestias torácicas, accidentes isquémicos transitorios, escotomas
visuales, cefaleas.
Tema 24 Flebolinfología estética 26
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Preparamos la espuma con la técnica de Tessari: colocamos en una jeringa de 5 cc un
centímetro cúbico de ETS de 5 mg/ml, en otra jeringa colocamos 4 cc de aire (proporción de
4 x 1), conectamos las jeringas a una llave de tres pasos, pasamos el material de una a otra
jeringa unas 20 veces hasta obtener una espuma densa. Es necesario inyectarla rápidamente
antes que vuelvan a separarse el líquido y el aire.
Aire y Líquido Espuma
En general con 2 o 3 cc de espuma es suficiente para rellenar una vena de 2 a 3 mm de calibre
que ocupe el 60% de la extensión de la extremidad.
La técnica de punción y compresión pos-esclerosis es la misma descrita anteriormente.
Utilizamos la esclerosis con espuma en venas reticulares de 2 mm de calibre. En venas
menores no hemos observado mejora en los resultados comparando con el ETS líquido y
constatamos el aumento de efectos secundarios.
Técnica de punción de telangiectasias
El tratamiento de las telangiectasias puede ser realizado concomitantemente con la vena
reticular o aguardando 2 semanas después del tratamiento de esta, dando tiempo a la
aclaración espontánea de la red de telangiectasias.
El esclerosante será ETS de 2,5 mg/ml, 3 mg/ml o 5 mg/ml, 1cc en jeringuilla de 2 o 3cc con
aguja 30 G.
Es aconsejable pasar alcohol por la región a tratar, lo que además de antisepsia, permite, al
cambiar el índice de refracción de la piel, una clara visualización de los vasos de menor
calibre.
Las manos adoptan los 3 puntos de apoyo y tensión de la piel, citados anteriormente.
La jeringuilla se posicionará casi paralelamente a la piel, con un ángulo de 10 a 20 grados, la
punta de la aguja, con el bisel hacia arriba, es apoyada sobre el punto de la telangiectasia
que queremos inyectar. Con una suave presión puncionamos y colocamos el bisel (o parte de
él) en la luz del vaso.
La correcta colocación de la aguja puede deducirse al observarse claramente el bisel por
transparencia a través de la pared de la vena.
Tema 24 Flebolinfología estética 27
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Muchas veces, al introducir la aguja, se desliza por debajo de ella una pequeña gota de
sangre demostrando la canalización de la vena. Otra forma de comprobación es la inyección
de una pequeña cantidad de aire (air block) que al empujar la sangre borra el trayecto de la
telangiectasia. Si la punción no ha sido correcta, hay que retirar la aguja e intentar en otro
sitio.
Inyectamos suavemente una pequeña cantidad de esclerosante, suficiente para aclarar una
superficie no mayor de 1cm de radio, manteniendo la presión sobre el émbolo, sin inyectar,
pero evitando la reentrada de la sangre durante algunos segundos.
Retiramos la aguja, comprimimos con una pequeña torunda de algodón fijada con Micropore
y realizamos la siguiente punción a por lo menos 2cm de distancia del punto anterior.
Es posible que durante la sesión sea necesario cambiar la aguja ya que después de múltiples
punciones pierde el filo, dificultando la penetración y aumentando la sensación de dolor en
el paciente.
Las sesiones pueden ser realizadas cada 7 a 15 días, interrumpiendo durante 2 o 3 meses si
la paciente responde con “matting”.
Complicaciones y efectos adversos de la escleroterapia
Las pacientes deben ser alertadas sobre algunos efectos adversos que serán solucionados a
lo largo del tratamiento. La inyección provoca un dolor soportable durante un instante, luego,
por algunos minutos, sentirá picor o escozor en la región acompañado de enrojecimiento de
la piel con edema y elevación del vaso tratado.
Podrá observar equimosis, hematomas, trombos intravasculares, aparición de “matting” o
aumento de la cantidad de teleangiectasias. En resumen, debe ser avisada de que antes de
verse mejor, se verá peor.
DOLOR: La punción y la entrada del esclerosante en el vaso no son totalmente indoloras,
aunque factores individuales de los pacientes harán que el tratamiento sea más o menos
soportable. El escleroterapeuta debe cuidar los factores que de él dependen. Es fundamental
el dominio de la técnica. Maniobras precisas, tensión de la piel, ángulo de penetración de la
aguja y velocidad de inyección. Esto debe tenerse en cuenta especialmente en regiones que
reconocidamente son más sensibles en la mayoría de las pacientes, cara interna de rodillas,
huecos poplíteos, tobillos, 1/3 superior de muslos. Las agujas de menor calibre
aparentemente minimizan el dolor, pero el secreto está en el bisel. Debe ser largo (cortado
en ángulo pequeño), facetado y siliconado. La inyección debe ser lenta para evitar la violenta
distensión del vaso y los volúmenes inyectados por punto deben ser pequeños, 0,1cc o
menos. Algunos terapeutas utilizan anestésicos tópicos que en nuestra opinión no son
necesarios.
REFLEJO VASOVAGAL: En general está relacionado con el estrés. Debe tenerse en cuenta
especialmente en pacientes pusilánimes. La paciente refiere mareos, náuseas, palpitaciones;
observamos palidez, sudoración, hipotensión, raramente ocurre el síncope. En general se
resuelve después de algunos minutos en posición de Trendelemburg.
Tema 24 Flebolinfología estética 28
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
También relacionados con el estrés, es posible desencadenar episodios en pacientes
asmáticos o crisis de angina en cardíacos.
URTICARIA LOCALIZADA: Sucede en la mayoría de los pacientes y con cualquier solución
esclerosante. Dura aproximadamente 1 hora. No parece ser una reacción alérgica local, es
posible que sea provocada por la inflamación perivascular y la liberación de factores
endoteliales como respuesta a la destrucción celular provocada por el esclerosante. Si es
exagerada hay que limitar el número de inyecciones por región. Puede ser utilizado un
corticoide tópico inmediatamente después de la sesión.
EDEMA TRANSITORIO: Puede existir un ligero edema en las áreas tratadas. Parece estar
relacionado con la inflamación perivascular que por acción de la histamina y otros mediadores
aumentaría la permeabilidad endotelial. Otros autores especulan que el edema podría
mantenerse por un prolongado espasmo reflejo de venas subfaciales. Nuevamente, la
inyección de pequeños volúmenes de esclerosante minimizaría estos efectos.
TROMBOS POS ESCLEROSIS: La formación de trombos después de la inyección de
esclerosante puede ocurrir en cualquier vena. Raramente en vasos menores de 0,5mm y
frecuentemente en mayores de 1mm. La persistencia de los mismos puede provocar
periflebitis, lo que aumenta la incidencia de hiperpigmentación cutánea. El trombo debe ser
removido a partir de la 2ª semana después de la escleroterapia mediante punción con agujas
18G o 20G y delicadas maniobras de expresión.
HIPERPIGMENTACION: Es una complicación relativamente frecuente. Algunos autores
refieren un 30% de pacientes con algún grado de hiperpigmentación. Afortunadamente, solo
en un 1% persisten después de un año. Hay pocos estudios y muchas teorías sobre la
etiología de esta secuela. Los resultados de biopsias cutáneas muestran que la
hiperpigmentación es resultado de depósitos de hemosiderina. Esto puede suceder al
extravasar eritrocitos por la ruptura de vasos tratados o como resultado de diapédesis
eritrocitaria en diferentes estados de aumento de permeabilidad como IVC o inflamaciones
como la periflebitis causada por la escleroterapia.
Podemos incluir como factores importantes:
§ El tipo y concentración de esclerosante
§ La técnica de escleroterapia
§ Tendencias personales (alteraciones en el transporte y almacenamiento de Fe)
§ El diámetro del vaso tratado
§ Resolución de puntos de reflujo venoso para disminuir la hipertensión
Generalmente la hiperpigmentación se resuelve sin tratamiento entre los 6 y 12 meses. Los
resultados con diferentes tratamientos no son muy efectivos. Los más utilizados son quelantes
como la Deferoxamina, despigmentantes tópicos como el Ácido Azelaico o la Hidroquinona
combinada con Ácido Retinoico y la Luz Pulsada Intensa.
Tema 24 Flebolinfología estética 29
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Hiperpigmentación Pos escleroterapia
“MATTING” (ENTRAMADO): Es la palabra inglesa que refiere la súbita aparición de una red
de finas telangiectasias rojas, después de una sesión de escleroterapia.En la literatura la
incidencia varía entre 5% y 75% . En nuestra experiencia la incidencia puede llegar al 20%
en regiones como cara interna de rodilla y en cara externa de los 1/3 medio e inferior de
muslo, cuando tratamos telangiectasias rojas menores de 0,25mm. Existen controversias
sobre si el origen de esta fina red es la dilatación de vasos preexistentes o fruto de un
mecanismo de angiogénesis. Independientemente del origen, minimizaremos su aparición
mediante la utilización de una correcta técnica de esclerosis (ya descripta). En general el
“matting” se resuelve espontáneamente en un período de 3 a 12 meses. Sin embargo, hemos
observado algunos casos de persistencia durante años.
Matting
REACCIONES ALERGICAS SISTEMICAS: Son poco frecuentes. Especialmente con el
polidocanol, la literatura refiere una incidencia de 0,01%. Las reacciones menores, como la
urticaria, pueden ser tratadas con antihistamínicos orales. Para el shock anafiláctico es
necesario contar con corticoides sistémicos, adrenalina y material para asistencia ventilatoria.
ÚLCERAS POR NECROSIS CUTANEA: Las necrosis cutáneas pueden ocurrir después de la
inyección de cualquier esclerosante. Pueden ser provocadas por extravasación del
esclerosante o por inyección en una arteriola dérmica a través de la telangiectasia.
Tema 24 Flebolinfología estética 30
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
En muestra experiencia observamos que, aunque la extravasación del esclerosante no resulte
en necrosis, generalmente produce lesiones dérmicas que demoran semanas en resolverse.
Nuevamente, una correcta técnica disminuye las posibilidades de ocurrir esta complicación.
Errores en la técnica de punción que provocan extravasación
A – Punciones repetidas, inclusive atravesando la vena
B – Retirada de la aguja fuera de la luz del vaso
C – Punción sin alcanzar la luz del vaso
D – Introducción incorrecta del bisel
E - Desgarro de la pared de la vena
Úlceras por extravasación de esclerosante
TROMBOFLEBITIS SUPERFICIAL, PROFUNDA Y TROMBOEMBOLISMO PULMONAR: Son
complicaciones muy raras al tratar telangiectasias con pequeños volúmenes de esclerosante.
No obstante, en las actuales circunstancias de la pandemia por la Covid19 y la vacunación
(especialmente con adenovirus) en relacion con las cuales se han mencionado casos de
tromboembolismo pulmonar, se sugiere discontinuar el tratamiento esclerosante con
finalidad estética por lo menos un mes desde la vacunación para la covid19 y seleccionar los
casos de pacientes que hayan padecido la enfermedad y puedan presentar secuelas
vasculares.
Tema 24 Flebolinfología estética 31
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
ALTERACIONES VISUALES E ISQUEMIA CEREBRAL TRANSITORIA: Ambas complicaciones
están descritas de manera más frecuente a la escleroterapia con espuma. Los síntomas
visuales se relacionarían con la liberación masiva de endotelinas y consisten en escotomas
visuales que ceden de manera espontánea. Las pacientes con antecedentes de migrañas con
auras podrían tener una mayor predisposición a padecer este efecto adverso relacionado con
la esclerosis química.
Se han descrito episodios de isquemia cerebral transitoria relacionados con la escleroterapia
con espuma en pacientes portadores de foramen oval permeable, el cual puede encontrarse
de manera asintomática en aproximadamente un 29% de la población.
Resultados de la escleroterapia química
Las respuestas al tratamiento son muy variables. Venas de idéntico tamaño y color, con
distribución simétrica en el mismo paciente pueden reaccionar de forma diferente al
tratamiento. Después de un tiempo, estas mismas venas pueden cambiar de “status” y
reaccionar de forma diametralmente opuesta. El resultado no puede ser predecido ya que
innumerables factores poco conocidos tienen un rol más importante que cualquier
modificación en la estrategia o la técnica de tratamiento.
La escleroterapia de pequeños vasos es un arte, no una ciencia.
Es importante realizar fotografías pretratamiento y seguir la estrategia de inyección de
“mayor a menor”. Cuando las venas más aparentes desaparezcan, la propia paciente ayudará
a fijar el fin del tratamiento.
5. Técnica de flebectomía ambulatoria
Es un procedimiento seguro y eficaz para la retirada de cualquier trayecto incompetente. Está
indicado en tributarias de safenas, perforantes, dilataciones tronculares aisladas, venas
reticulares y hasta en venas nutricias de telangiectasias.
Durante algunos años dejamos de utilizarla al substituirla por la esclerosis con espuma.
Últimamente hemos vuelto a realizarla por considerar que los resultados estéticos se alcanzan
en menor tiempo y el número de efectos adversos es menor. Al realizar la escleroterapia con
espuma en las venas mencionadas observamos induraciones de las mismas, repetidos
episodios inflamatorios, pigmentaciones que demoran meses en resolverse, en el caso de
venas reticulares, aunque obliteradas permanecen visibles durante meses, estos efectos
indeseables angustian a las pacientes que aparte de la resolución clínica del problema
solicitan un buen y rápido resultado estético. Con la flebectomía no observamos estas
complicaciones.
Está contraindicada en presencia de: procesos infecciosos, deficiente estado general,
diabetes descompensada, pacientes inmovilizados, coagulopatías, embarazo, T.V.P.,
alteraciones tróficas de la piel, cicatrización hipertrófica o queloides.
Tema 24 Flebolinfología estética 32
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
Después de señalados los trayectos a extraer, realizamos la infiltración de anestesia con una
solución de Lidocaína al 1% en los puntos de incisión. Hacemos punciones con una aguja de
18 G e introducimos ganchos de 1mm de diámetro con los que traccionamos las venas, que
son retiradas con mosquitos de dimensiones reducidas.
Incisiones puntiformes Tracción con gancho
Retirada de la vena
Las pequeñas incisiones son cerradas con tiras adhesivas ya que no requieren puntos de
sutura. Por sus reducidas dimensiones y el cuidado en no dañar la dermis al retirar las venas,
la cicatrización es prácticamente imperceptible. Realizamos un vendaje compresivo que se
mantiene por 48 horas, e indicamos compresión elástica durante 7días.
Incisiones previo al cierre
Tema 24 Flebolinfología estética 33
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
BIBLIOGRAFÍA
1. Abbad M. Rial R. Ballesteros MD. García C. (2015) Guía de práctica clínica en
enfermedad venosa crónica del Capítulo de Flebología y Linfología de la Sociedad
Española de Angiología y Cirugía Vascular. Angiología;68(1):55-62
2. Bergan JJ. Pascarella L. Schmid-Schonbein GW. (2008) Pathogenesis of primary
chronic venous disease: Insights from animal models of venous hypertension. J Vasc
Surg.;47(1):183-92.
3. Caggiati A. Bergan JJ. Gloviczki P. et al. (2005): Nomenclature of the veins of the
lower limb. Journal of Vascular Surgery, vol 41, Nº4, Pag. 719-24
4. Gesto-Castromil R. et al: “Encuesta epidemiológica realizada en España sobre la
prevalencia asistencial de la insuficiencia venosa crónica en atención primaria. Estudio
DETECT-IVC”. Angiología, 2001;53(4): 249-260
5. Ramelet A.A, Kern P. et Perrin M.: “Varicose veins and telangiectasias”. Elsevier. 2004
6. Curri S.B.:” Anatomie microvasculaire de la peau et de ses anexes”. Phlébologie,
1990;43: 407-430
7. “Atlas de anatomía de las venas superficiales del miembro inferior “Volumen I y II.
Publicación Médica de Laboratorios Servier. 1997
8. “The CEAP classification at the 14th World Congreso of the Union Internationale de
Phebologie”.Phlebolymphology Nº 34, 2001( Speccial Issue of 14 th World Congreso
of UIP, Rome, september 2001
9. Perez Monreal J. (2011) Atlas: El eco Doppler en el tratamiento endovenoso de las
varices. Encuentros profesionales S.L Madrid (España).
10. Parvulesco J.L.: “Microvarices (télangiectasies). La nouvelle thérapie esthétique”. Ed.
Arnette, Paris.1992
11. Nicolaides A.N. et al.: “Investigation of chronic venous insufficiency: a consensus
statement”. Circulation,2000; vol.102 (20): 126-163
12. Bergan J.J y Goldman M.P.: “Varicose veins and telangiectasias. Diagnosis and
treatment”. Ed.: Quality Medical Publishing, Inc. St. Louis, Missouri 1993
Tema 24 Flebolinfología estética 34
Módulo 3 Medicina estética corporal: Flebolinfología y contorno corporal.
13. Lurie F, Passman M, Meisner M, Dalsing M, Masuda E, Welch H, Bush RL, Blebea J,
Carpentier PH, De Maeseneer M, Gasparis A, Labropoulos N, Marston WA, Rafetto J,
Santiago F, Shortell C, Uhl JF, Urbanek T, van Rij A, Eklof B, Gloviczki P, Kistner R,
Lawrence P, Moneta G, Padberg F, Perrin M, Wakefield T. The 2020 update of the
CEAP classification system and reporting standards. J Vasc Surg Venous Lymphat
Disord. 2020 May;8(3):342-352.
14. Lurie F, De Maeseneer MGR. The 2020 Update of the CEAP Classification: What is
New? Eur J Vasc Endovasc Surg. 2020 Jun;59(6):859-860. doi:
10.1016/j.ejvs.2020.04.020. Epub 2020 May 4.
15. Alòs J et al. Efficacy and safety of sclerotherapy using polidocanol foam: a controlled
clinical trial. Eur J Vasc Endovasc Surg. 2006 Jan;31(1):101-7. Epub 2005 Oct 14.
16. Deanne Leopardi et al. Systematic Review of Treatments for Varicose Veins. Annals of
Vascular Surgery, Volume 23, Issue 2, March 2009, Pages 264-276
17. Goldberg D.: “Nd Yag laser treatment of spider veins. “Scope on phlebology and
lymphology; 2001, vol. 8, issue ¾:284-288
18. Goldman P, Sclerotherapy of superficial venules and telangiectasias of the lower
extremities. Dermatol Clin 5: 369-379. 1987
19. Goldman P, Kaplan RP, Duffy DM. Postsclerotherapy hyperpigmentation: A histologic
evaluation. J. Dermatol. Surg. Oncol 13:547-550. 1987
20. Ripoll-Sanchez M. Presentación de una técnica: crioesclerosis líquida. Rev Soc Esp
Med Estet, 1995
21. Sebben J.E.: “Electrosurgery: High-Frequency modalities” J.Dermatol.Surg.Oncol.
1998; 14 (4): 367-371
22. Vogelfang D. Tratamiento de varices y microvarices. Medicina estética y
antienvejecimiento. 2012. Editorial Panamericana.
23. Vogelfang D. / Insua E.:” Radioesclerosis”, Papeles Confidenciales, noviembre 2005,
pag. 19-21
24. Willmen HR et al: Bipolar electrocoagulation of red spider veins and telangiectasias of
the face. Central bl. Chir 1999; 124 (81): 48-50.
Tema 24 Flebolinfología estética 35
También podría gustarte
- VaricesDocumento63 páginasVaricesterafimx_3113371540% (1)
- Anatomía y comunicaciones de las venas de los miembros inferioresDocumento22 páginasAnatomía y comunicaciones de las venas de los miembros inferiorespincitopin100% (3)
- Insuficiencia VenosaDocumento16 páginasInsuficiencia VenosaRoberto Castillo100% (1)
- Resumen Insuficiencia VenosaDocumento5 páginasResumen Insuficiencia Venosaivermectina2023Aún no hay calificaciones
- Enf. Vasculares de Los Miembros InferioresDocumento10 páginasEnf. Vasculares de Los Miembros InferioresNeilsy GutierrezAún no hay calificaciones
- Me 5.7 FlebolinfologíaDocumento11 páginasMe 5.7 FlebolinfologíaVictor BazanAún no hay calificaciones
- Exposicion LinfaticoDocumento22 páginasExposicion Linfaticonorka martinezAún no hay calificaciones
- Linfedema tratamientoDocumento7 páginasLinfedema tratamientoMaricielo AparicioAún no hay calificaciones
- Cardiorespiratorio MicrocirculaciónDocumento43 páginasCardiorespiratorio MicrocirculaciónAndrew Emilio Castillo PachecoAún no hay calificaciones
- LINFEDEMADocumento4 páginasLINFEDEMAPaula DueñasAún no hay calificaciones
- 7000 Curso Venopuncion 05 07 12Documento116 páginas7000 Curso Venopuncion 05 07 12miste88Aún no hay calificaciones
- 002 - Sistema Linfatico - AnatomiaDocumento12 páginas002 - Sistema Linfatico - AnatomiaMauricio Ocampo MazoAún no hay calificaciones
- Problemas vasculares inferioresDocumento11 páginasProblemas vasculares inferioresJesus O GuerireAún no hay calificaciones
- Manual de Drenaje Linfático PDFDocumento62 páginasManual de Drenaje Linfático PDFadela prietoAún no hay calificaciones
- MFH Iv - Ao 04Documento16 páginasMFH Iv - Ao 04Rosselyn Massiel Gualdron VargasAún no hay calificaciones
- Drenaje linfático: anatomía, funciones y técnicaDocumento12 páginasDrenaje linfático: anatomía, funciones y técnicapaulaAún no hay calificaciones
- Vascularización del SNC, meninges y LCRDocumento2 páginasVascularización del SNC, meninges y LCRMICAELA LUCIA PORVEN DI VITOAún no hay calificaciones
- Linfologia Estética 40cDocumento4 páginasLinfologia Estética 40cceleste pulidoAún no hay calificaciones
- Histologia Del Sistema Circulatorio 2Documento35 páginasHistologia Del Sistema Circulatorio 2Cindy Consultora Natura100% (1)
- Líquido Cefalorraquideo y La Punción Lumbar en El Siglo XXIDocumento7 páginasLíquido Cefalorraquideo y La Punción Lumbar en El Siglo XXILeonelito MedinaAún no hay calificaciones
- Sistema ventricular y LCRDocumento60 páginasSistema ventricular y LCRAlisson Sarmiento100% (1)
- Várices: anatomía, fisiopatología y tratamientoDocumento8 páginasVárices: anatomía, fisiopatología y tratamientoMike FactótumAún no hay calificaciones
- Informe Laboratorio MorfofisiologiaDocumento16 páginasInforme Laboratorio MorfofisiologiaCarlos César Briceño Contreras100% (2)
- Fisiopatología NeurologíaDocumento41 páginasFisiopatología NeurologíaClauMcClauAún no hay calificaciones
- Anatomia y Fisiologia Del Sistema LinfaticoDocumento34 páginasAnatomia y Fisiologia Del Sistema LinfaticoKatherine Lazo100% (3)
- Drenaje LinfáticoDocumento5 páginasDrenaje Linfáticomexico_lindo754175Aún no hay calificaciones
- Concepto Del Drenaje Linfatico ManualDocumento5 páginasConcepto Del Drenaje Linfatico ManualCinthiaAún no hay calificaciones
- Conceptos de Drenaje LinfaticoDocumento10 páginasConceptos de Drenaje LinfaticoLuisAún no hay calificaciones
- PRÁCTICA 6. Tejido Adiposo y Sistema CirculatorioDocumento11 páginasPRÁCTICA 6. Tejido Adiposo y Sistema CirculatorioPaulina CarmonaAún no hay calificaciones
- Arterias, venas y linfáticos del miembro superiorDocumento25 páginasArterias, venas y linfáticos del miembro superiorKimberly UribeAún no hay calificaciones
- TEC Cardiovascular Periferica y CardiotoracicaDocumento36 páginasTEC Cardiovascular Periferica y CardiotoracicaMemOoSantiagoAún no hay calificaciones
- Várices Del Miembro InferiorDocumento10 páginasVárices Del Miembro InferiorJaime DehaisAún no hay calificaciones
- Vasculopatias VenosasDocumento33 páginasVasculopatias VenosasNancy DoradorAún no hay calificaciones
- Desórdenes venosos crónicos: anatomía venosa de los miembros inferioresDocumento66 páginasDesórdenes venosos crónicos: anatomía venosa de los miembros inferioresHilder HernandezAún no hay calificaciones
- Afecciones VascularesDocumento26 páginasAfecciones VascularesLuis Carlos Pérez CastilloAún no hay calificaciones
- Examen de MasoterapiaDocumento10 páginasExamen de MasoterapiaManuelToroLopezAún no hay calificaciones
- Vías venosas y accesos vascularesDocumento2 páginasVías venosas y accesos vascularesNico Quintana GeistAún no hay calificaciones
- Sistema LinfaticoDocumento18 páginasSistema LinfaticomarielbernaolaAún no hay calificaciones
- Semiologia Del Sistema Vascular Periferico 1209528122331204 9Documento210 páginasSemiologia Del Sistema Vascular Periferico 1209528122331204 9David RodriguezAún no hay calificaciones
- Drenaje LinfaticoDocumento36 páginasDrenaje LinfaticoMara Bermeo Rojas100% (1)
- Monografia Medicina NaturalDocumento23 páginasMonografia Medicina NaturalStefany Salas BazanAún no hay calificaciones
- Tomo IV CirugíaDocumento331 páginasTomo IV CirugíaGilber Gómez RodríguezAún no hay calificaciones
- Sistema Vascular Periferico CompletoDocumento210 páginasSistema Vascular Periferico CompletoDR_GRANADOAún no hay calificaciones
- Drenaje Linfatico ManualDocumento35 páginasDrenaje Linfatico ManualMar Vazquez Nuño50% (2)
- Sistema LinfaticoDocumento9 páginasSistema LinfaticoYulieth MoraAún no hay calificaciones
- Resumen Histologia 2Documento58 páginasResumen Histologia 2Dimi Mattos Dos SantosAún no hay calificaciones
- Masaje Drenaje Linfático Centro Aprendizaje HolísticoDocumento51 páginasMasaje Drenaje Linfático Centro Aprendizaje HolísticoBel HAún no hay calificaciones
- Insuficiencia Venosa Crnica MMII PDFDocumento73 páginasInsuficiencia Venosa Crnica MMII PDFguzman albaAún no hay calificaciones
- 4 Sist LinfaticoDocumento5 páginas4 Sist Linfaticoabril harosteguyAún no hay calificaciones
- Tema 4Documento5 páginasTema 4DanielMaldonadoRncAún no hay calificaciones
- Enfermedades del Sistema LinfáticoDocumento6 páginasEnfermedades del Sistema LinfáticoRuanny GomezAún no hay calificaciones
- Patología VenosaDocumento31 páginasPatología VenosaClaudia Montecinos AlvarezAún no hay calificaciones
- Seminario Numero 1 Ariana Poma FernandezDocumento7 páginasSeminario Numero 1 Ariana Poma Fernandezariana janeth pomafernandezAún no hay calificaciones
- Preguntas VenasDocumento16 páginasPreguntas VenasMarcell Aquino ArboledaAún no hay calificaciones
- I. VenosaDocumento26 páginasI. Venosa'David CastroAún no hay calificaciones
- Varices de Miembros InferioresDocumento50 páginasVarices de Miembros InferioresMonica Jazmin Olivera AguirreAún no hay calificaciones
- Resumen Sist - CardiovascularDocumento12 páginasResumen Sist - CardiovascularTatiana RodriguezAún no hay calificaciones
- Rehabilitación de Los Trastornos Circulatorios de RetornoDocumento10 páginasRehabilitación de Los Trastornos Circulatorios de RetornoMaria Diaz100% (1)
- Cuestionario N 2 DLMDocumento3 páginasCuestionario N 2 DLMMaite Pelayo Mac-FarlaneAún no hay calificaciones
- Examen Fisico Piel Uñas PeloDocumento7 páginasExamen Fisico Piel Uñas PeloFlor Jovana León Huansha0% (1)
- Drenaje Linfatico ManualDocumento42 páginasDrenaje Linfatico ManualJoseeML75% (4)
- Masaje TerapéuticoDocumento21 páginasMasaje TerapéuticoYorbis RojasAún no hay calificaciones
- Sistema Endocrino y Sistema Linfatico PDFDocumento9 páginasSistema Endocrino y Sistema Linfatico PDFRuben Elias Lopez SalcedoAún no hay calificaciones
- FOCALIZADO LC-1 - Presentación de La Prueba de Lenguaje y Comunicación - Comprensión de Lectura PDFDocumento12 páginasFOCALIZADO LC-1 - Presentación de La Prueba de Lenguaje y Comunicación - Comprensión de Lectura PDFdeagon21Aún no hay calificaciones
- Sistema LinfáticoDocumento16 páginasSistema LinfáticoOmar DelgadoAún no hay calificaciones
- LinfaticosDocumento162 páginasLinfaticosuserpedroneAún no hay calificaciones
- Sistema Circulatorio HistoDocumento12 páginasSistema Circulatorio HistoLucia MoncaleroAún no hay calificaciones
- ANGIOLOGIADocumento72 páginasANGIOLOGIALucho Clai100% (1)
- Guia Circulacion HumanaDocumento4 páginasGuia Circulacion HumanaAngela RodríguezAún no hay calificaciones
- Funciones del sistema linfáticoDocumento23 páginasFunciones del sistema linfáticoNaomy Burgos GonzalezAún no hay calificaciones
- Monografia Arterias, Venas y Linfaticos Del Miembro SuperiorDocumento14 páginasMonografia Arterias, Venas y Linfaticos Del Miembro SuperiorTerry Ordoñez MottaAún no hay calificaciones
- Drenaje LinfaticoDocumento73 páginasDrenaje Linfaticoirly1935Aún no hay calificaciones
- Semiologia Del Sistema Vascular Periferico 1209528122331204 9Documento210 páginasSemiologia Del Sistema Vascular Periferico 1209528122331204 9David RodriguezAún no hay calificaciones
- Evaluación Sistema LinfaticoDocumento41 páginasEvaluación Sistema LinfaticoPaola Martinez TramuttolaAún no hay calificaciones
- Drenaje LinfáticoDocumento58 páginasDrenaje Linfáticohector glez80% (5)
- Manual de Practicas Anatomía TopográficaDocumento46 páginasManual de Practicas Anatomía TopográficaViridiana SahianAún no hay calificaciones
- 12 Expo Bio Linfa y SangreDocumento23 páginas12 Expo Bio Linfa y SangreBrigitt TancaAún no hay calificaciones
- Libro de AnatomíaDocumento147 páginasLibro de AnatomíaRichard VeraAún no hay calificaciones
- Tejido LinfaticoDocumento4 páginasTejido LinfaticoJUAN PABLO TORRES NUÑEZAún no hay calificaciones
- Estructura y Función Del Sistema LinfáticoDocumento47 páginasEstructura y Función Del Sistema LinfáticoPiero MedinaAún no hay calificaciones
- Aparato CirculatorioDocumento31 páginasAparato CirculatorioMaría BonettiAún no hay calificaciones
- Sistema Cardiovascular y LinfaticoDocumento4 páginasSistema Cardiovascular y LinfaticoNiño Estevez AlanAún no hay calificaciones
- Sistema linfático anatomía fisiologíaDocumento10 páginasSistema linfático anatomía fisiologíaRuddy Rodríguez NieblesAún no hay calificaciones
- Drenaje LinfDocumento7 páginasDrenaje LinfJanneth Rodriguez SanjinesAún no hay calificaciones
- Sistema LinfaticoDocumento4 páginasSistema LinfaticoFabiana GonzalesAún no hay calificaciones
- Masajes terapéuticos Hugo AupartDocumento17 páginasMasajes terapéuticos Hugo AupartAnonymous TL0wZYT4d100% (1)
- Sistema CardiovascularDocumento17 páginasSistema CardiovascularTHANIA MAGALY CAMPOS PEREZAún no hay calificaciones
- TEMA 1 Drenaje TeoriaDocumento19 páginasTEMA 1 Drenaje TeorianataliaAún no hay calificaciones