Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Hongos en Las Uñas de Los Pies o Manos (Onicomico 2
Cargado por
Mariana BarretoTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Hongos en Las Uñas de Los Pies o Manos (Onicomico 2
Cargado por
Mariana BarretoCopyright:
Formatos disponibles
Hongos en las uñas
de los pies o manos
(onicomicosis)
Autor(a): Dr. Pedro 4
Pinheiro comentários
Actualizado: junio 10, 2023
Tiempo estimado de lectura: 8 minutos.
Índice
¿Qué esDr.laPedro
1.Autor(a): onicomicosis? 4
Pinheiro
2. Causas comentários
3. ¿Cómo se adquiere?
4. ¿La micosis de uña es contagiosa?
5. Factores de riesgo
6. Síntomas
Hongos ensubungueal
6.1. Onicomicosis las uñas distal
de6.2.los piessubungueal
Onicomicosis o manos
proximal
(onicomicosis)
6.3. Onicomicosis superficial blanca
7. Diagnóstico
8. Tratamiento
8.1. Onicomicosis por dermatofitos
8.2. Levadura y onicomicosis por
hongos no dermatofitos
8.3. Dosis
8.4. Tratamiento con láser
8.5. Terapia fotodinámica
8.6. Cirugía
9. Referencias
¿Qué es la onicomicosis?
La onicomicosis (tinea unguium),
también conocida como micosis de
uña, tiña de las uñas o tiña ungueal,
es el nombre dado a la infección de
las uñas causada por hongos.
La onicomicosis es una infección
común, que afecta a alrededor del
10% de los adultos y del 20% de las
personas mayores. Sus síntomas
suelen ser de origen estético más
que clínico, siendo los signos más
comunes el oscurecimiento y el
engrosamiento de la uña.
P UB L I C I DA D
No Sufras Más
Adiós A Las Manchas En Tu Piel
Luego De Leer Este Reporte Las Manchas
Nunca Volverán A Aparecer
drasharon.com
Saber Más
La micosis de uña no es una
enfermedad mortal, pero puede
causar dolor, incomodidad y
destrucción de la uña, dando lugar a
importantes efectos emocionales
que pueden tener un impacto
significativo en la calidad de vida.
Causas
Tres grupos distintos de hongos
comúnmente causan onicomicosis:
Hongos dermatofitos (60-70%
de los casos).
Hongos no dermatofitos (20-
30% de los casos).
Levaduras (10% de los casos).
Los hongos dermatofitos se
alimentan de queratina y suelen
localizarse en la piel, el cabello y las
uñas, que son lugares con gran
cantidad de esta proteína.
Además de la onicomicosis, los
hongos pertenecientes al grupo de
los dermatofitos también pueden
causar infecciones en los vellos del
el cuerpo y la piel, como en el caso
del pie de atleta y de la micosis en
la ingle.
El 60% de los casos de onicomicosis
son causados por dermatofitos,
siendo el hongo Trichophyton
rubrum la especie más común en
este grupo. Otros dermatofitos que
también causan micosis de la uña
son: Trichophyton soudanense,
Trichophyton mentagrophytes y
Trichophyton violaceum.
Entre los hongos no dermatofitos
encontrados, los principales son
Fusarium, Aspergillus, Acremonium,
Scytalidium y Scopulariopsis
brevicaulis.
Otro grupo de hongos que también
puede causar micosis de uña son
las levaduras. En general, las
levaduras causan onicomicosis en
las manos y los dermatofitos en las
uñas de los pies.
¿Cómo se adquiere?
Los hongos que causan la micosis
de uña suelen ser adquiridos en el
medio ambiente, especialmente en
zonas cálidas y húmedas, que son
medios propicios para el
crecimiento de hongos. Cuartos de
baño, duchas, vestuarios y piscinas
públicas son ejemplos de sitios que
frecuentemente albergan hongos.
Frecuentar estos espacios públicos
sin calzados es un importante factor
de riesgo para adquirir micosis en
las uñas.
El contacto con el hongo por sí solo
no suele ser suficiente para
adquirirse la onicomicosis. En
general es necesario haber
pequeñas lesiones entre la uña y la
piel para que el hongo pueda
penetrar por debajo de la uña y
quedarse ahí. También es necesario
que la uña se quede expuesta, con
frecuencia, a ambientes húmedos
para que el hongo puede
multiplicarse más fácilmente.
La onicomicosis en las uñas de los
pies es mucho más común que en
las uñas de las manos.
P UB L I C I DA D
Aprende a comunicarte
con Dios
Mira lo que Dios quiere responder.
Perspectivas de la Biblia sobre cómo orar.
cadaestudiante.com
Abrir
Los pies tienden a estar más
expuestos a sitios húmedos, no solo
cuando se camina descalzo en
lugares públicos, sino también por
pasar gran parte del día encerrados
dentro de los calcetines y los
zapatos. En los días calurosos, los
pies calzados pueden pasar varias
horas cubiertos y húmedos de
sudor. El calor, la falta de luz y la
humedad es todo lo que un hongo
desea para proliferarse.
Además de eso, los dedos de los
pies están en el punto del cuerpo
más alejado del corazón, no siendo
tan bien vascularizados como los
dedos de las manos. Siendo así, los
anticuerpos y las células de defensa
del organismo no llegan a las uñas
de los pies con tanta facilidad como
a otras partes del cuerpo.
¿La micosis de uña es
contagiosa?
La micosis de uña se puede
transmitir de una persona a otra,
pero esta forma de transmisión es
infrecuente.
Compartir lijas o cortador de uñas
puede ser un modo de transmisión,
pero en general es necesario un
contacto íntimo y frecuente como,
por ejemplo, personas que viven en
la misma casa y adquieren la
onicomicosis una de otra.
No se adquiere micosis de uña
simplemente dando las manos o
tocando objetos manipulados por
alguien infectado.
Factores de riesgo
La presencia de algunos factores
favorece la infección de la uña por
hongos. Por ejemplo, los pacientes
con pie de atleta, que es una
infección micótica de la piel de los
dedos, presentan un mayor riesgo
de desarrollar también infección
fúngica de las uñas. Otros factores
de riesgo son:
Diabetes mellitus.
Vejez.
VIH.
Uso de medicamentos
inmunosupresores.
Problemas inmunológicos.
Antecedentes familiares de
onicomicosis.
Psoriasis.
Problemas de circulación de la
sangre en las extremidades
inferiores.
Tabaquismo.
Los atletas también son un grupo de
riesgo para la onicomicosis. Estos
individuos suelen estar con los pies
frecuentemente calzados y húmedos
de sudor en virtud de la
transpiración, además de presentar
una mayor incidencia de
traumatismo en la uña debido al
impacto de sus actividades físicas.
Aunque existe una clara
predisposición familiar, es
perfectamente posible que en una
misma familia haya personas que
padezcan de onicomicosis y otras
que no. En algunos casos, no
podemos encontrar una causa clara
para la micosis en la uña, pero
puede tratarse de un simple
acontecimiento, como una grieta en
la uña o un corte en la piel al
cortarse las uñas, que sirva de
puerta de entrada para el hongo.
Síntomas
La micosis de uña no suele producir
ningún síntoma además de los
cambios cosméticos en las uñas. En
casos más graves, sin embargo,
puede causar dolor.
En pacientes diabéticos o
inmunodeprimidos, la onicomicosis
puede servir como puerta de entrada
para las bacterias, lo que favorece la
aparición de infecciones
secundarias tales como erisipela o
celulitis.
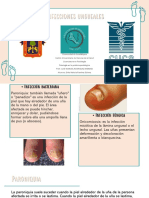
Onicomicosis
Las lesiones de la uña causadas por
la onicomicosis presentan algunas
variaciones en su presentación,
dependiendo del tipo de hongo y de
la gravedad de la infección. En
general, la micosis de uña suele
presentar uno o más de los
siguientes signos:
Engrosamiento de la uña.
Fragilidad de la uña, dejándola
quebradiza.
Distorsiones en la forma de la
uña.
Pérdida del brillo de la uña,
dejándola opaca.
Oscurecimiento de la uña.
Desprendimiento de la uña con
relación a su lecho en la piel.
P UB L I C I DA D
Como Orar?
Este Articulo Corto Explica Que Dios
Dice Sobre la Oracion y Que Contestará.
cadaestudiante.com
Abrir
Las formas más comunes de
onicomicosis son:
Onicomicosis subungueal
distal.
Onicomicosis subungueal
proximal.
Onicomicosis blanca
superficial.
Onicomicosis subungueal distal
Es la forma más común y se
caracteriza por la infección de la
punta de la uña. El primer dedo del
pie (dedo gordo) suele ser el
primero a ser afectado.
La infección comienza con una
decoloración blanquecina,
amarillenta o pardusca en una de las
puntas laterales de las uñas,
extendiéndose lentamente a través
de la uña, hacia la cutícula.
La uña puede desplegar y la punta
suele partir y caer, exponiendo la
piel que sirve como un lecho para la
uña.
Onicomicosis subungueal distal
Onicomicosis subungueal
proximal
Es la forma menos común de la
onicomicosis. Su presentación es
muy similar a la onicomicosis
subungueal distal; sin embargo, la
progresión ocurre de manera
opuesta, comenzando cerca de la
cutícula y luego extendiéndose
hacia la punta de la uña.
Este tipo de micosis de uña ocurre
habitualmente en pacientes
inmunodeprimidos, siendo común en
los pacientes con VIH.
Onicomicosis subungueal proximal
Onicomicosis superficial blanca
Es una forma común en los niños,
pero en los adultos representa
solamente un 10% de los casos de
micosis de uña.
Se caracteriza por la aparición de
manchas blancas sobre la superficie
de la uña, generalmente más cerca
de la cutícula que de la punta.
Cuando no se trata, las manchas
tienden a extenderse de forma
centrífuga en toda la uña, dejándola
casi toda blanca, además de áspera
y quebradiza.
Onicomicosis superficial blanca
Para ver más imágenes
de onicomicosis, vaya a:
Fotos de onicomicosis
(hongos en las uñas).
Diagnóstico
Las lesiones de las uñas de
la onicomicosis pueden parecerse a
las lesiones de uña de otras
enfermedades como psoriasis,
eczema, trauma, liquen plano,
deficiencia de hierro, etc.
La mayoría de los estudios muestra
que la onicomicosis representa
solamente la mitad de los casos de
lesiones de uñas. En muchas
situaciones no es posible afirmar
que el paciente sufre de
onicomicosis solamente mirando y
examinando la uña.
¿Sabes Cuál Es Tu
IQ?
Responde 20
Preguntas y
Descúbrelo.
P UB L I C I DA D
Por lo tanto, dado el amplio
diagnóstico diferencial de la
distrofia ungueal, preferimos
confirmar la presencia de hongos
antes del tratamiento. La
investigación adecuada incluye
raspado de uñas para cultivo de
hongos, además de una prueba que
produce resultados más rápidos,
como una preparación de hidróxido
de potasio (KOH) o una tinción con
ácido peryódico de Schiff (PAS).
Solemos iniciar el tratamiento antes
de que salga el resultado del cultivo
si la preparación de KOH o la tinción
de PAS identifican la presencia de
hongos.
Sin embargo, a diferencia del
cultivo, las preparaciones de KOH y
PAS no son capaces de distinguir el
tipo de hongo causante. Los
pacientes son tratados por infección
por dermatofitos (la causa más
común de onicomicosis) mientras
esperan los resultados del cultivo, a
menos que el escenario clínico
sugiera otra etiología. Por ejemplo,
la micosis de la uña que ocurre en
asociación con paroniquia crónica
sugiere más una infección por
Cándida que una infección por
dermatofitos.
Tratamiento
La micosis de uña es una infección
difícil de tratar porque las uñas
crecen lentamente y reciben poco
suministro de sangre. Hasta hace
poco, los medicamentos utilizados
para el tratamiento de la
onicomicosis no eran muy eficaces
y los resultados eran,
frecuentemente, decepcionantes.
En la última década, sin embargo,
los tratamientos para los pacientes
con onicomicosis mejoraron
sustancialmente debido,
principalmente, a la introducción de
medicamentos antifúngicos orales
más eficaces.
Actualmente, disponemos de al
menos 5 opciones de tratamiento
para la micosis de la uña, que se
pueden utilizar en diferentes niveles
de gravedad de la lesión y el tipo de
hongo involucrado:
Tratamiento tópico con
esmaltes de uñas fungicidas.
Antifúngicos en tabletas por vía
oral.
Tratamiento láser.
Terapia fotodinámica.
Cirugía.
Los tratamientos tópicos y orales
son los que mejores resultados
tienen y están más avalados por
estudios científicos. Los
tratamientos con láser y la terapia
fotodinámica aún tienen pocos
estudios sobre su efectividad (lo
explicamos más adelante).
La principal ventaja de la terapia
tópica es el riesgo insignificante de
efectos adversos graves e
interacciones medicamentosas en
comparación con la terapia
antimicótica oral.
Sin embargo, la terapia tópica
requiere cursos de tratamiento más
largos y, a menudo, es menos eficaz,
en particular cuando la micosis es
extensa o está asociada con la
afectación de la matriz ungueal y la
lúnula (media luna blanca en la base
de la uña).
Onicomicosis por dermatofitos
La gravedad de la micosis influye en
las opciones de tratamiento:
Para la onicomicosis
dermatofítica confirmada o
sospechada de intensidad leve
a moderada (p. ej.,
onicomicosis subungueal distal
que afecta menos del 50 % de
la uña y respeta la
matriz/lúnula), las terapias
orales y/o tópicas son
opciones válidas.
Para la onicomicosis
dermatofítica confirmada o
sospechada de intensidad
grave (p. ej., onicomicosis
subungueal distal con
compromiso de más del 50 %
de la uña o compromiso de la
matriz/lúnula, onicomicosis
subungueal proximal u
onicomicosis distrófica total),
el tratamiento debe ser con un
antimicótico por vía oral.
Para la onicomicosis blanca
superficial, el tratamiento
tópico solo suele ser suficiente
debido a la ubicación
superficial de la infección
fúngica.
Onicomicosis dermatofítica leve a
moderada
Las opciones de tratamiento de
primera línea para la onicomicosis
leve a moderada incluyen terbinafina
oral y varios agentes tópicos,
incluidos efinaconazol, amorolfina,
tavaborol y ciclopirox.
El tratamiento tópico sólo debe
realizarse con antifúngicos
específicamente indicados para
enfermedades de las uñas, como las
enumeradas anteriormente. Los
agentes antimicóticos tópicos
desarrollados para infecciones de la
piel a menudo son ineficaces para la
onicomicosis debido a la
penetración insuficiente de la placa
ungueal.
Aunque la terapia antimicótica oral
se considera el tratamiento estándar
de oro para la onicomicosis debido
a las tasas más altas de curación
completa y ciclos de tratamiento
más cortos en comparación con la
terapia tópica, el cuadro clínico del
paciente debe determinar si la
terapia oral es el tratamiento más
apropiado para la onicomicosis leve
a moderada.
Los ejemplos de escenarios en los
que se puede preferir la terapia
tópica incluyen:
Pacientes con
contraindicaciones para la
terapia antifúngica sistémica.
Pacientes con riesgo de
interacciones medicamentosas
con antifúngicos sistémicos.
Pacientes que prefieren evitar
el tratamiento sistémico
(especialmente cuando tienen
tres o menos uñas involucradas
y con intensidad leve).
Los niños pueden ser
candidatos más favorables
para la terapia tópica que los
adultos debido a que la
superficie de la uña es más
delgada y la tasa de
crecimiento de la uña es más
rápida.
Estudios recientes muestran que los
medicamentos orales como la
terbinafina y el itraconazol tienen
tasas de curación más altas que la
griseofulvina y el ketoconazol, los
medicamentos más utilizados en el
pasado.
Tasas de curación de la
onicomicosis de los principales
antimicóticos orales:
Terbinafina (73 a 79%).
Itraconazol (56 a 70%).
Griseofulvina (54 a 66%).
Fluconazol (43 a 52%).
Entre los antimicóticos tópicos, la
tasa de curación promedio es
mucho más baja:
Efinaconazol (15 a 25%).
Amorolfina (38 a 46%).
Tavaborol (15 a 18%).
Ciclopirox (8%).
A pesar de tener bajas tasas de
curación después de 6 a 12 meses
de tratamiento, los antifúngicos
tópicos presentan resultados
sustancialmente mejores que el
tratamiento con placebo, cuya tasa
de curación varió del 1 al 5% en
varios estudios.
Cuanto más leve sea la
onicomicosis, mejores serán los
resultados del tratamiento tópico.
Onicomicosis dermatofítica
moderada a severa
La terbinafina oral es el tratamiento
de primera línea para la
onicomicosis dermatofítica de
moderada a grave intensidad. El
itraconazol es una alternativa para
los pacientes que no toleran la
terbinafina o que no han podido
curarse con ella.
Onicomicosis superficial blanca
La onicomicosis superficial blanca
se puede tratar con la extirpación
mecánica del área afectada
(raspando la placa ungueal
superficial) seguida del uso de un
agente antimicótico tópico para la
onicomicosis.
La duración del tratamiento
antifúngico depende de la respuesta
clínica. Pueden ser necesarios hasta
varios meses de tratamiento.
Levadura y onicomicosis por
hongos no dermatofitos
Los datos sobre la eficacia de los
tratamientos para la onicomicosis
causada por levaduras
(principalmente Candida albicans) u
hongos no dermatofitos son
limitados. El itraconazol se
considera el tratamiento de elección
para estos pacientes. La terbinafina
oral también puede ser efectiva en
algunos casos.
Las terapias tópicas (efinaconazol,
amorolfina, tavaborol y ciclopirox)
parecen tener cierta actividad contra
levaduras y hongos no dermatofitos,
sin embargo, se necesitan más
estudios para aclarar la efectividad
real de estos agentes como
monoterapia en estos casos.
Dosis
Terbinafina
El tratamiento con tabletas de
terbinafina por vía oral debe
realizarse de la siguiente manera:
Onicomicosis en las uñas de
las manos: 1 comprimido de
250 mg al día durante 6
semanas.
Onicomicosis en las uñas de
los pies: 1 comprimido de 250
mg al día durante 12 semanas.
Para obtener más
información sobre la
terbinafina, lea:
Terbinafina: Dosis y
efectos secundarios.
Itraconazol
Hay dos dosis aceptables para el
uso de itraconazol en la
onicomicosis:
Onicomicosis en las uñas de
las manos: 200 mg dos veces
al día durante una semana.
Repita el tratamiento después
de 1 mes o 200 mg al día
durante 6 semanas.
Onicomicosis en las uñas de
los pies: 200 mg dos veces al
día durante una semana. Repita
el tratamiento después de 1
mes y después de 2 meses o
200 mg al día durante 12
semanas.
Efinaconazol
La solución de efinaconazol al 10 %
debe aplicarse directamente en las
uñas una vez al día durante 48
semanas. Se aplica una gota en la
superficie de cada uña afectada;
para la uña del primer dedo del pie
(dedo gordo), se debe aplicar una
gota adicional en la punta de la uña.
Amorolfina
La amorolfina al 5% se debe aplicar
una vez a la semana después de
limar la superficie de la uña con una
lima desechable y limpiarla con
alcohol. Las uñas generalmente se
tratan durante seis meses; las uñas
de los pies se tratan durante 9 a 12
meses.
Tavaborol
La solución de Tavaborole al 5%
debe aplicarse en la superficie y
debajo de la punta distal de las uñas
infectadas una vez al día durante 48
semanas.
Ciclopirox
El esmalte de uñas de ciclopirox al
8% debe aplicarse una vez al día en
la uña afectada. La uña debe
limpiarse con alcohol una vez a la
semana y la parte suelta e infectada
de la uña debe retirarse
periódicamente. El tratamiento debe
continuar hasta que se resuelvan las
lesiones o hasta 48 semanas.
Una vez curada la micosis de la uña,
si el paciente no tiene cuidado, la
tasa de reinfección puede llegar al
50%. Por ello, hay que tener cuidado
con los pies para que las uñas no
vuelvan a ser colonizadas por
hongos.
Tratamiento con láser
Aunque los tratamientos con láser
están de moda, los datos sobre la
eficacia de esta terapia aún son
limitados. Los mecanismos de
acción y los regímenes óptimos para
estos tratamientos aún no están
claros.
El respaldo científico para los
dispositivos láser se limita a
estudios no controlados que
documentan la mejoría clínica en
proporciones variables de
pacientes. Los ensayos clínicos
aleatorizados de terapia láser
muestran resultados deficientes.
Terapia fotodinámica
La terapia fotodinámica implica la
aplicación de un fotosensibilizador
tópico seguido de la irradiación del
sitio de tratamiento con una fuente
de luz adecuada.
Al igual que con el tratamiento con
láser, la terapia fotodinámica aún
carece de una base científica
adecuada. El éxito del tratamiento
con esta modalidad se ha publicado
solo en informes de casos y
pequeños estudios de baja calidad.
Cirugía
La extracción quirúrgica de las uñas
generalmente se reserva para
pacientes que no pueden ser
tratados con éxito solo con terapia
farmacológica.
La terapia antimicótica tópica o
sistémica generalmente debe
iniciarse después de la cirugía. Las
recurrencias son comunes en
ausencia de tratamientos tópicos o
sistémicos después de la cirugía.
Referencias
Fungal Nail Infections –
Centers for Disease Control and
Prevention (CDC).
Onychomycosis: Pathogenesis,
Diagnosis, and Management –
Clinical microbiology reviews.
Treating Onychomycosis –
American Family Physician.
Onychomycosis: Epidemiology,
clinical features, and
diagnosis – UpToDate.
Onychomycosis:
Management – UpToDate.
Onychomycosis – Medscape.
Autor(es)
Dr. Pedro Pinheiro
Médico licenciado por la Universidad
Federal de Río de Janeiro (UFRJ), con
títulos de especialista en Medicina
Interna por la Universidad Federal de
Río de Janeiro (UFRJ) y de Nefrología
por la Universidad Estadual de Río de
Janeiro (UERJ) y por la Sociedad
Brasileña de Nefrología (SBN).
Actualmente vive en Lisboa, Portugal,
tiene títulos reconocidos por la
Universidad de Oporto y por el Colegio
de Nefrología de Portugal.
Enfermedades infecciosas,
Dermatología, Hongos
También te puede
interesar...
Hongos en los pies (pie de atleta):
qué es y tratamiento
Candidiasis en hombres:
imágenes, síntomas y tratamiento
Larva migrans cutánea: síntomas y
tratamiento
Roacutan (isotretinoína):
tratamiento del acné
Uña encarnada del pie ¿Qué es y
cómo se cura?
Quemaduras: grados, imágenes y
tratamiento
Forúnculos: que és, causas y
tratamiento
Tiña (dermatoctosis): qué es,
síntomas y tratamiento
Fotos de onicomicosis
(hongos en las uñas)
¿Cómo quitar el mal olor de los pies?
¿Cómo quitar el mal olor de los
pies?
Fotos de tiña inguinal (tinea cruris)
Fotos de tiña inguinal (tinea cruris)
Fluconazol – Tratamiento para
candidiasis
Acné (granos): mejores opciones
de tratamiento
Lentigo solar (mancha senil): qué
es, síntomas y tratamiento
Candidiasis vaginal: qué es,
causas, síntomas y tratamiento
micosis en la ingle
Tiña inguinal (tinea cruris): qué es,
síntomas y tratamiento
- P UB L I C I DAD -
COMENTARIOS
Por favor, lea las reglas del
sitio antes de enviar su
pregunta.
Deja un comentario
Nombre *
Correo electrónico *
Publicar comentario
4 comentarios en «Hongos en
las uñas de los pies o manos
(onicomicosis)»
Erica
febrero 6, 2023 a las 10:38
Muchas gracias muy claro y
preciso el texto, quisiera saber
si tienen cura estos tipos de
hongos y si se recupera la uña?
desde ya muchas gracias
Responder
Dr. Pedro Pinheiro
febrero 6, 2023 a las 23:22
Sí, hay cura y las uñas
vuelven a la normalidad.
Responder
Gabriel
junio 20, 2022 a las 17:37
Hola doc. 1 tableta de
terbinafina durante 12
semanas. ¿Cuál es el
comprimido correcto, el de 125
mg o el de 250 mg?
Responder
Dr. Pedro Pinheiro
junio 20, 2022 a las 18:24
La dosis recomendada es
de 250 mg.
Responder
Usted esta en: Salud » Enfermedades
infecciosas » Hongos en las uñas de los pies o manos
(onicomicosis)
Atención: Los artículos publicados por
MD.Saúde son meramente
informativos. El contenido de este
sitio web, a pesar de tener una base
científica, no debe utilizarse como
sustituto de un diagnóstico o
tratamiento clínico sin antes consultar
con un médico, nutricionista o
cualquier otro profesional sanitario
indicado.
C O N TA C T O S
Política de privacidad
Política Editorial
Derechos de Autor
Quién somos
Política de publicidad
© M D. S AÚ D E 2 0 0 8 - 2 0 2 3
También podría gustarte
- Manual de métodos de tratamientos podológicosDe EverandManual de métodos de tratamientos podológicosCalificación: 4.5 de 5 estrellas4.5/5 (5)
- Anomalias de Las UñasDocumento4 páginasAnomalias de Las UñasnelviscorderoAún no hay calificaciones
- OnicomicosisDocumento70 páginasOnicomicosisRaquel Suomi88% (8)
- ONICOMICOSISDocumento24 páginasONICOMICOSISAxel Sandoval Aguilar50% (2)
- Presentación Enfermedades de Las UñasDocumento15 páginasPresentación Enfermedades de Las UñasJuan MarínAún no hay calificaciones
- Enfermedades de La Uñas, MARJORIE SIVISAPADocumento6 páginasEnfermedades de La Uñas, MARJORIE SIVISAPAGeovanny Matius Shanay100% (1)
- Taller de OnicomicosisDocumento24 páginasTaller de OnicomicosisPatricia AlvezAún no hay calificaciones
- Micosis SuperficialDocumento6 páginasMicosis SuperficialBryan EsparzaAún no hay calificaciones
- Anatomía de Las Uñas y Su Significado FuncionalDocumento3 páginasAnatomía de Las Uñas y Su Significado FuncionalWalter Alejandro Farfan RiveraAún no hay calificaciones
- Practica 06 Dibujos - MicDocumento16 páginasPractica 06 Dibujos - Mickkk jjjAún no hay calificaciones
- Setas para Todos Pirineos, Península Ibérica (Palazón Lozano, Fernando)Documento655 páginasSetas para Todos Pirineos, Península Ibérica (Palazón Lozano, Fernando)Cisneros AnselmoAún no hay calificaciones
- La Onicología InformeDocumento7 páginasLa Onicología InformeJhosely Castilla Torres50% (4)
- Onicopatias 1Documento12 páginasOnicopatias 1Gabriel Nieto100% (3)
- Alteraciones de Las UñasDocumento31 páginasAlteraciones de Las Uñasmonicamadrigal1609100% (2)
- Enfermedades de Las UñasDocumento19 páginasEnfermedades de Las Uñasstefani arango100% (3)
- Alteraciones Más Frecuentes en Las Uñas de Las ManosDocumento2 páginasAlteraciones Más Frecuentes en Las Uñas de Las ManosMarianela LunaAún no hay calificaciones
- Uñas PiesDocumento14 páginasUñas PiesBrad Adams100% (1)
- DERMATOLOGÍA OnicomicosisDocumento8 páginasDERMATOLOGÍA Onicomicosisajss8838156Aún no hay calificaciones
- Apoyo Clase 2 - Enfermedades de Las UñasDocumento33 páginasApoyo Clase 2 - Enfermedades de Las UñasAstrid OrAún no hay calificaciones
- Alteraciones UnguealesDocumento10 páginasAlteraciones UnguealesRosario GamarraAún no hay calificaciones
- Onicomicosis Presentacion Final.2017. 2Documento138 páginasOnicomicosis Presentacion Final.2017. 2patricia figueroaAún no hay calificaciones
- Onicomicosis Guia 2018Documento32 páginasOnicomicosis Guia 2018Alejandro RodríguezAún no hay calificaciones
- Alteraciones de La UñaDocumento8 páginasAlteraciones de La Uñaanon-577281100% (6)
- Alteraciones y Patologias de Lauñas PDFDocumento3 páginasAlteraciones y Patologias de Lauñas PDFShandrak KunAún no hay calificaciones
- Guía de Práctica Clínica OnicomicosisDocumento19 páginasGuía de Práctica Clínica OnicomicosisCristina CasasAún no hay calificaciones
- OnicomicosisDocumento13 páginasOnicomicosisluis gonzalez bustos100% (1)
- Infecciones Ungueales - EVRGDocumento10 páginasInfecciones Ungueales - EVRGVitor NacarandoAún no hay calificaciones
- Histologia de Las UñasDocumento581 páginasHistologia de Las UñasAtala RetamozaAún no hay calificaciones
- Propiedades hongosDocumento31 páginasPropiedades hongosBrian Hesús Ambrocio MirandaAún no hay calificaciones
- Tipos de hongos en la piel: causas, síntomas y tratamientoDocumento5 páginasTipos de hongos en la piel: causas, síntomas y tratamientoPriscila PeraltaAún no hay calificaciones
- GUÌA 5, Onicomicosis, Unidad II, Podologia II (D-V-SP)Documento14 páginasGUÌA 5, Onicomicosis, Unidad II, Podologia II (D-V-SP)Catherine RosalesAún no hay calificaciones
- Onicomicosis: epidemiología, características clínicas y diagnósticoDocumento19 páginasOnicomicosis: epidemiología, características clínicas y diagnósticoNuriaXimenaVásquezSáenzAún no hay calificaciones
- Trabajos Practico PEDICURADocumento11 páginasTrabajos Practico PEDICURAYanina PolcaroAún no hay calificaciones
- Partes de La UñaDocumento3 páginasPartes de La Uñakatherine silvaAún no hay calificaciones
- I. F Onicomicosis-Quezada Alvarado Yeydy Yanelly-Enfermería IV CicloDocumento13 páginasI. F Onicomicosis-Quezada Alvarado Yeydy Yanelly-Enfermería IV CicloYEYDY YANELLY QUEZADA ALVARADOAún no hay calificaciones
- Alteraciones Más Frecuentes en Las Uñas de Las ManosDocumento10 páginasAlteraciones Más Frecuentes en Las Uñas de Las ManosMarianela LunaAún no hay calificaciones
- Onicomicosis y Tinea UnguiumDocumento8 páginasOnicomicosis y Tinea UnguiumMaru ChangAún no hay calificaciones
- Trabajo AngieDocumento4 páginasTrabajo Angiejesussalvadortavares1983Aún no hay calificaciones
- OnicomicosisDocumento24 páginasOnicomicosisOscar EspinozaAún no hay calificaciones
- Qué Es HongosDocumento4 páginasQué Es Hongosasdrubal tolosaAún no hay calificaciones
- ONICOMICOSIS MonografiaDocumento14 páginasONICOMICOSIS MonografiaDenis Martin100% (1)
- MICOSISDocumento4 páginasMICOSISStefany FreitezAún no hay calificaciones
- Taller 1Documento22 páginasTaller 1Fernanda De La Cerda MartínezAún no hay calificaciones
- Anteraciones 1Documento23 páginasAnteraciones 1Sonia MartinezAún no hay calificaciones
- Máster Educador: Enfermedades de Las UñasDocumento51 páginasMáster Educador: Enfermedades de Las UñasDaiana LeguizamònAún no hay calificaciones
- Alteraciones UnguealesDocumento51 páginasAlteraciones UnguealesLoana CubaAún no hay calificaciones
- TIÑASDocumento5 páginasTIÑASDaniel CastroAún no hay calificaciones
- Dermatofitosis y onicomicosisDocumento29 páginasDermatofitosis y onicomicosisJose MoralesAún no hay calificaciones
- Hongos G.Documento10 páginasHongos G.Elena Diaz ParraAún no hay calificaciones
- Términos y conceptos relacionados con las uñas tareaDocumento1 páginaTérminos y conceptos relacionados con las uñas tareaIsabel PardoAún no hay calificaciones
- Micosis UnguealesDocumento7 páginasMicosis UnguealesSi vis pacem...Aún no hay calificaciones
- Tratamiento de la onicomicosis, infección frecuente de las uñasDocumento2 páginasTratamiento de la onicomicosis, infección frecuente de las uñasSthephanie SanchezAún no hay calificaciones
- Micosis Cutáneas 26-11 (Imp)Documento7 páginasMicosis Cutáneas 26-11 (Imp)api-3705495Aún no hay calificaciones
- Trabajo de MicosisDocumento6 páginasTrabajo de MicosisJhon Robinson Espinoza GarciaAún no hay calificaciones
- Se Denominan Micosis Superficiales A Las Infecciones de Las MucosasDocumento13 páginasSe Denominan Micosis Superficiales A Las Infecciones de Las MucosasedwinAún no hay calificaciones
- TraquioniquiaDocumento2 páginasTraquioniquiaJohdav23Aún no hay calificaciones
- Las 6 Enfermedades de Las Uñas Más ComunesDocumento26 páginasLas 6 Enfermedades de Las Uñas Más ComunesMaria Fernanda Zacatelco GuizarAún no hay calificaciones
- La MicosisDocumento5 páginasLa MicosisJuleisy MaciasAún no hay calificaciones
- Enfermedades de las uñas FINAL Manicuria ProfesionalDocumento9 páginasEnfermedades de las uñas FINAL Manicuria ProfesionalStefaniaAún no hay calificaciones
- ONICOMICOSISDocumento3 páginasONICOMICOSISKarlaAún no hay calificaciones
- Hongos en El Ser HumanoDocumento4 páginasHongos en El Ser HumanoJeisonAndrésAmericaAún no hay calificaciones
- OnicomicosisDocumento4 páginasOnicomicosisjessicabigail19Aún no hay calificaciones
- Anomalías y Enfermedades de La UñaDocumento1 páginaAnomalías y Enfermedades de La UñaLaura L. TrinidadAún no hay calificaciones
- Phylum Chytridiomycota 2022Documento47 páginasPhylum Chytridiomycota 2022thepotdrummerallshowAún no hay calificaciones
- CAPÍTULO IV - MicorrizasDocumento41 páginasCAPÍTULO IV - MicorrizasLuis Carlos Filigrana CosmeAún no hay calificaciones
- MICOLOGÍADocumento5 páginasMICOLOGÍAValentina ValentinaAún no hay calificaciones
- FORO DE MicoDocumento8 páginasFORO DE Miconathaly moran cotapoAún no hay calificaciones
- Cromomicosis: Enfermedad Crónica de la PielDocumento6 páginasCromomicosis: Enfermedad Crónica de la PielVaniaAún no hay calificaciones
- Entoloma Necopinatum 11RCE 02 PACDocumento4 páginasEntoloma Necopinatum 11RCE 02 PACDuo LingvaAún no hay calificaciones
- 20 Enfermedades FitopatologiaDocumento8 páginas20 Enfermedades FitopatologiaDiana Mercado HernandezAún no hay calificaciones
- Micologia Parcial 1Documento31 páginasMicologia Parcial 1Mariana SalazarAún no hay calificaciones
- Hongos Humedal MantaguaDocumento1 páginaHongos Humedal MantaguacatalinacorAún no hay calificaciones
- Micosis Superficiales en Plastilina - Garcia OrtegaDocumento4 páginasMicosis Superficiales en Plastilina - Garcia OrtegaAnita García OrtegaAún no hay calificaciones
- Informe de Hongo Pleurotus Djamor - Anggie Fiorella Amaringo PortocarreroDocumento11 páginasInforme de Hongo Pleurotus Djamor - Anggie Fiorella Amaringo PortocarreroDENNIS RICOPA VASQUEZAún no hay calificaciones
- Rep. AsexualDocumento64 páginasRep. AsexualGrecia SoberanesAún no hay calificaciones
- Hongos Mas Raros Del MundoDocumento9 páginasHongos Mas Raros Del MundoMay TobarAún no hay calificaciones
- 011b Hongos Productores de Micosis SuperficialesDocumento35 páginas011b Hongos Productores de Micosis SuperficialesJOSELUIS CABREJOS VASQUEZAún no hay calificaciones
- Tarea 9 VBAyHDocumento18 páginasTarea 9 VBAyHJezreel EncarnaciónAún no hay calificaciones
- InfografiaDocumento1 páginaInfografiaCynthia CastilloAún no hay calificaciones
- Investigación métodos 40cDocumento807 páginasInvestigación métodos 40cCesar ChoqueAún no hay calificaciones
- El Reino Fungi 2Documento6 páginasEl Reino Fungi 2Sergio Ato FriasAún no hay calificaciones
- El Reino Fungi: descubrimiento de la penicilinaDocumento3 páginasEl Reino Fungi: descubrimiento de la penicilinaGeorlan Vega LopezAún no hay calificaciones
- Tema Iii AscomycetesDocumento35 páginasTema Iii AscomycetesOrlando TorresAún no hay calificaciones
- Semana10 S1Documento30 páginasSemana10 S1PATRICIA ARACELLY MEDRANO GARCIAAún no hay calificaciones
- ZygomycotaDocumento13 páginasZygomycotaeduardo eskalonaAún no hay calificaciones
- Infografía Del Modelamiento de Un Ser Vivo Respecto A Sus Componentes CelularDocumento5 páginasInfografía Del Modelamiento de Un Ser Vivo Respecto A Sus Componentes CelularOrlando MedinaAún no hay calificaciones
- Basidiomicetos 2012-1 PDFDocumento37 páginasBasidiomicetos 2012-1 PDFGustavo Ramirez0% (1)
- Capitulo 45Documento5 páginasCapitulo 45Alexis IbarraAún no hay calificaciones
- 3.2 Reino FungiDocumento55 páginas3.2 Reino FungiItandehui Jerónimo VeranoAún no hay calificaciones
- Morfologia Colonial de HongosDocumento4 páginasMorfologia Colonial de HongosVentasAún no hay calificaciones