Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Fisiología de La Respiración Cap2 PDF
Fisiología de La Respiración Cap2 PDF
Cargado por
Corazón de LimónTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Fisiología de La Respiración Cap2 PDF
Fisiología de La Respiración Cap2 PDF
Cargado por
Corazón de LimónCopyright:
Formatos disponibles
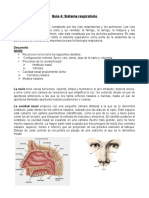
Fisiología de Capítulo 2
la respiración
2.1. Introducción el funcionamiento adecuado de órganos y vís-
ceras, por ejemplo, la eficiencia de la función
renal (por ello, en la práctica clínica se utiliza
El pulmón es un órgano cuya función pri- la diuresis horaria como indicador de gasto
mordial es el intercambio de gases, tarea que cardiaco)(2,3).
cumple inspirando aire ambiente, el cual es El nitrógeno del aire es un gas metabólica-
conducido a través de las vías aéreas —tráquea, mente inerte que se equilibra de forma rápida en
bronquios y bronquiolos—, o sea a través del las áreas alveolares, en la sangre y en los tejidos.
espacio muerto, hasta el alvéolo pulmonar, que Si un alvéolo está hipoventilado en relación con
es la unidad funcional. El alvéolo está rodeado el flujo capilar, habrá una gran extracción del
de capilares pulmonares. La sangre que circula oxígeno alveolar y el alvéolo colapsaría si no
por estos capilares está separada del aire del fuera por el volumen de nitrógeno que se man-
alvéolo por una membrana extremadamente tiene en su interior. Al administrar altas con-
delgada, la membrana alvéolo-capilar, que centraciones de oxígeno inspirado, se produce
permite el intercambio de gases por el fenómeno la desnitrogenización del aire alveolar y, por lo
denominado difusión(1). tanto, del cuerpo. Al desaparecer el nitrógeno del
El aire alveolar es el resultado de la mezcla alvéolo, este puede colapsar si la extracción de
del aire inspirado con el vapor de agua y con oxígeno es elevada, ya que este, que es el único
otros gases presentes en las vías aéreas. La gas que queda en el alvéolo, puede ser totalmente
sangre llega a los capilares del corazón derecho, extraído, y como consecuencia el alvéolo colapsa.
que es responsable de ‘recoger’ la sangre venosa La inmersión a grandes profundidades, como
del cuerpo; las arterias pulmonares distribuyen en el buceo, resulta en disolución del nitrógeno,
la sangre al pulmón y esta entra en contacto con un gas muy poco soluble y que se encuentra a
el aire o gas del alvéolo. Se produce entonces el alta presión parcial en los tejidos corporales,
intercambio de gases por el proceso de difusión, particularmente en el tejido adiposo. Si hay des-
y la sangre sale ‘arterializada’ por las venas pul- comprensión rápida durante el ascenso del buzo
monares para entrar al corazón izquierdo, desde a la superficie, se liberan burbujas de nitrógeno
donde es distribuida a los tejidos del cuerpo por de los tejidos, lo cual puede resultar en graves
el ‘bombeo’ del ventrículo izquierdo. trastornos neurológicos(1,3).
La efectividad de esta distribución sistémica La figura 2.1 muestra las presiones vascu-
depende del gasto cardiaco, el cual determina lares normales en los sistemas circulatorios
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
14 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
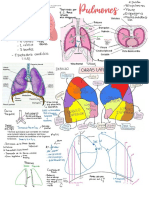
Figura 2.1
Pulmonar Sistémico
Arteria aorta
120/80
Arteria pulmonar
Media: 100
25/8
Media: 15 Arteria
periférica
12 30
VD VI Capilar
20
Capilar tejidos
pulmonar
AD AI
6 10
Vena pulmonar
Vena
Vena cava inf. periférica
Presiones vasculares normales en los sistemas circulatorios sistémico y pulmonar, en mm Hg.
sistémico y pulmonar, las cuales se alteran en las observadas a nivel del mar. Por lo tanto, Bo-
situaciones clínicas críticas que se acompañan gotá, a 2600 msnm1,2,3, está todavía por debajo del
de insuficiencia respiratoria aguda. umbral necesario para producir la hipertensión
La presión en los capilares pulmonares varía pulmonar de las alturas que ha sido informada
con la presión intraalveolar y los fenómenos hi- en el Perú (PAHO/WHO)(4-9).
drostáticos dentro del pulmón, en niveles que osci- Del Portillo(4) estudió adultos normales entre
lan entre la presión en la arteria pulmonar (media: los 14 y los 60 años de edad, y encontró los si-
15 mm Hg) y la aurícula izquierda (5 mm Hg). Por guientes valores:
consiguiente, existe solo un gradiente de 10 mm Hg
a través del pulmón, que contrasta con el gradiente Aurícula derecha Media 2,6 ± 2,4 mm Hg
de 98 mm Hg en el circuito sistémico, entre la Ventrículo derecho Sistólica 25,1 ± 4,2
presión arterial sistémica (media: 100 mm Hg) Arteria pulmonar Sistólica 20,9 ± 3,5
y la presión de la aurícula derecha (2 mm Hg). Esto Diastólica 9,2 ± 2,7
quiere decir que la resistencia vascular pulmonar Capilar pulmonar Media 6,0 ± 1,9
es solo una décima parte de la resistencia vascular
sistémica. Como el flujo pulmonar es de aproxima-
damente 6 L/min, la resistencia vascular pulmonar 1
Sarmiento R. Gases sanguíneos a la altura de Bo-
es de 10/6, o sea 1,7 mm Hg/L/min(3). gotá (datos inéditos). Servicio de Anestesiología
Estudios fisiológicos y clínicos originalmente Clínica de Marly, Bogotá, 1976.
realizados a la altitud de Bogotá (2600 msnm, PB
2
Caro J, Pacheco P. Valores normales de gases arte-
riales en Bogotá. Hospital San Juan de Dios (inédi-
560 mm Hg) por Del Portillo, entre otros, han to). Bogotá, 1969.
revelado que las presiones en la aurícula derecha, 3
Latorre Tortello P. Interpretación de gases arteria-
el ventrículo derecho, la arteria pulmonar y el les (inédito). Hospital San Juan de Dios, Bogotá,
capilar pulmonar no difieren sustancialmente de 1974.
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 15
En un artículo pionero, Del Portillo y Or Como gran resumen, y para una rápida refe-
dóñez(5) informaron los estudios realizados por rencia, se presentan gráficamente los valores de
ellos y por otros autores en residentes de Bogotá, presión parcial de los gases normales en ambiente:
los cuales señalan que con una PaO2 de 67-70 mm alvéolo, sangre y tejidos (figuras 2.2 y 2.3).
Hg, una PaCO2 de 33-35 mm Hg y una saturación El intercambio de gases consiste en (figura
de 90 % en la sangre arterial, no se observan alte- 2.4):
raciones en la presión arterial sistémica, ni en las a. Ingreso de oxígeno a la sangre, por su presen-
presiones del corazón derecho, arteria pulmonar cia a mayor presión parcial en el alvéolo.
o capilar pulmonar; el diámetro del corazón no se b. Eliminación de dióxido de carbono, por
encuentra aumentado, el espesor de sus paredes no su presencia a mayor presión parcial en la
es mayor y el electrocardiograma es normal(4-9). sangre venosa.
El capilar pulmonar rodea, y está rodeado de
alvéolos. Si la presión del alvéolo asciende, este Este es el proceso de ventilación pulmonar.
puede obliterar al capilar, con lo cual la resis-
tencia pulmonar se eleva (véase más adelante
la figura 2.9). 2.2. Mecánica
Tres bombas gobiernan el proceso de la res- de la respiración
piración. Una bombea aire: el tórax, que ingresa
y egresa entre 5 y 7 litros de aire por minuto. La La mecánica de la respiración (capítulo 5), o
segunda bombea líquido: el ventrículo derecho, sea la ventilación, se hace por dos movimientos:
el cual inyecta entre 70 y 100 mL de sangre a la inspiración y la espiración.
los capilares pulmonares con cada contracción. La inspiración obedece al aumento de volu-
La tercera, el ventrículo izquierdo, distribuye la men del tórax producido por la contracción del
sangre oxigenada a los tejidos(1,3,10,11). diafragma y de los músculos intercostales; los
Figura 2.2
Valores normales a nivel del mar. La presión parcial del N2 y del H2O se mantiene en valores constantes de 573 mm Hg
y 47 mm Hg respectivamente en arterias, tejidos y venas. Aquí solo se indica en el aire ambiente, gas alveolar y gas
espirado.
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
16 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
músculos accesorios son los escalenos (elevan por su elasticidad propia, proveniente de las
la 1ª y la 2ª costilla) y los esternocleidomastoi- fibras elásticas del parénquima pulmonar y
deos (elevan el esternón). El principal músculo de la tensión de superficie producida por el
respiratorio es el diafragma. líquido que cubre el epitelio alveolar, todo lo
La espiración es el resultado de la retrac- cual tiende a colapsar el pulmón(1,11,12) (figuras
ción pasiva del pulmón y de los músculos 2.5 y 2.6).
Figura 2.3
Valores normales a la altura de Bogotá, según datos del Hospital San Juan de Dios. La presión parcial de N2 y H2O se
mantiene en valores constantes de 406 mm Hg y 47 mm Hg, respectivamente, en arterias, tejidos y venas. Aquí solo se
indica en aire ambiente, gas alveolar y gas espirado.
Figura 2.4
Respiración
CO2 O2
1. Oxigenación
2. Eliminación de CO2
O2
CO2
Intercambio gaseoso a nivel de la membrana alvéolo-capilar.
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 17
Figura 2.5
Inspiración Espiración
Radiografías de tórax de la misma paciente, en inspiración y espiración profundas. En la radiografía en espiración se
magnifica el tamaño del corazón, disminuye el número de espacios intercostales y aumenta la densidad del parénquima
en las bases pulmonares. Fuente: Bibiana Pinzón, Departamento de Imágenes Diagnósticas, Fundación Santa Fe de
Bogotá, 2013.
El tórax es un espacio cerrado. Los pulmones
Figura 2.6
son sostenidos por la presión negativa, o sea
subatmosférica, de la pleura.
La presión negativa de la cavidad pleural
resulta de la tendencia del pulmón a retraerse
y colapsar, en contra de la tendencia opuesta, a
expandirse, de la pared del tórax. Esta presión
negativa se conoce como presión intrapleural
o intratorácica.
La presión atmosférica, a nivel del mar, es de
760 mm Hg. La tendencia del pulmón a retraerse
causa una presión subatmosférica en el espacio
pleural de –3 a –5 mm Hg. Esta es la presión
que sostiene al pulmón en estado de moderada
expansión permanente dentro del tórax. Cuando
se abre la pleura y se equilibra la presión intra-
pleural con la presión atmosférica, el pulmón
colapsa y se produce un neumotórax(12-14).
La presión intrapleural varía con la inspira-
ción y la espiración. En la inspiración el tórax
aumenta de volumen; la presión intrapleural y
Neumotórax izquierdo. El asterisco muestra la cáma- la presión intraalveolar descienden por debajo
ra de neumotórax. El aire dentro de la cavidad pleural de la presión atmosférica: el aire ingresa al
se observa como imagen radiolúcida y sin vasculatura pulmón. Al final de la inspiración, la retracción
pulmonar. Las flechas blancas indican la superficie de la por elasticidad del pulmón y de la pared torácica
pleura visceral en el pulmón colapsado. Fuente: Bibiana hacen que la presión ascienda y se haga superior
Pinzón, Departamento de Imágenes Diagnósticas, Fun-
dación Santa Fe de Bogotá, 2013.
a la presión atmosférica: esto causa el flujo es-
piratorio. El fenómeno es similar a elongar una
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
18 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
banda de caucho: para estirarla hay que sobre- La enfermedad o congestión que causa rigidez
pasar la resistencia que presenta su elasticidad, pulmonar resulta en aumento de la resistencia
y luego la banda se retrae por la propia fuerza o fuerza elástica, o sea, disminución de la dis-
de tal elasticidad. tensibilidad (capítulo 5).
La inspiración es un fenómeno activo que Un material de gran distensibilidad es, por
debe sobrepasar la fuerza elástica del pulmón, consiguiente, aquel que tiene poca fuerza de
que tiende a mantenerlo contraído. La contrac- elasticidad, es decir, aquel que exige poca fuerza
ción del diafragma resulta en aplanamiento de la para estirarlo o distenderlo. Una banda de caucho
base del tórax, y la contracción de los músculos grueso que presenta gran resistencia al estiramien-
intercostales y accesorios resulta en elevación to tiene poca distensibilidad; una banda delgada,
de las costillas. Esto aumenta el volumen, dis- que se estira fácilmente tiene gran distensibilidad
minuye la presión intrapleural y causa el flujo (capítulo 5).
de la inspiración. La distensibilidad es la “expansibilidad”, y en el
La espiración es un fenómeno pasivo que caso del pulmón se define como el cambio en
depende de la elasticidad del parénquima pulmo- volumen por unidad de presión. La distensibilidad
nar y de la tensión de superficie del líquido que estática (pulmón en reposo) normal de un adulto en
cubre el alvéolo; así, necesita de poca o ninguna posición sentada es de 100 mL/cm H2O(1,11,12,15).
fuerza muscular (figura 2.7). La distensibilidad dinámica efectiva (effecti-
Existe, por consiguiente, una íntima relación ve dynamic compliance) es una medida de utili-
entre la presión y el volumen. Esta relación es dad clínica, especialmente durante la ventilación
la distensibilidad o compliancia4 del pulmón mecánica. Se define como la relación entre el
o sea la resistencia a la expansión del pulmón. volumen corriente (según se haya ajustado en
el ventilador) y la presión inspiratoria máxima
4
La palabra compliancia no aparece en el Dicciona- de la vía aérea. Normalmente, en el adulto en po-
rio de la Real Academia Española; es la españoli- sición supina es de 50 mL/cm H2O. Por ejemplo,
zación del vocablo inglés compliance, que significa un paciente está en un respirador de volumen;
distensibilidad. El Diccionario de términos médi-
cos de Academia Nacional de Medicina de España el volumen normal es de 500 mL; el cambio de
y de la Editorial Médica Panamericana registra este la presión en la vía aérea es de 10 cm H2O (15
término, pero recomienda usar el vocablo en espa- de presión pico menos 5 de PEEP). La disten-
ñol: distensibilidad. sibilidad efectiva es de:
Figura 2.7
Inspiración Espiración
Fuerza de contracción Fuerza de retracción
muscular activa elástica pasiva
En la respiración normal, la presión intrapleural varía entre 2 y 4 mm Hg por debajo de la presión atmosférica durante
la inspiración, y 2 a 4 mm Hg por encima de la presión atmosférica durante la espiración.
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 19
500 mL las de los tejidos hay captación de oxígeno del
= = 50
10 cm H2O líquido extracelular en intercambio por el dióxido
de carbono del líquido intracelular.
La distensibilidad del pulmón está dismi- Así, al aparato respiratorio y a su unidad anató-
nuida cuando: mica básica, el lobulillo pulmonar, les corresponde
a. El pulmón está consolidado o rígido por arterializar la sangre venosa, es decir, dotarla de
atelectasia, edema, neumonitis o fibrosis. oxígeno y depurarla de dióxido de carbono. Al
b. La cavidad pleural está ocupada por líquido aparato circulatorio le corresponde distribuir la
(hidrotórax), pus (piotórax), sangre (hemo- sangre arterial a los tejidos del cuerpo y recoger
tórax) o aire (neumotórax). la sangre venosa para retornarla al pulmón.
c. Hay factores mecánicos y anatómicos que
disminuyen la distensibilidad: cifoescoliosis, 2.3.2. Eliminación de CO2
obesidad, distensión abdominal o procedi-
mientos laparoscópicos. La eficiencia del proceso de eliminación de
La disminución de la distensibilidad aumenta dióxido de carbono se mide por la presión parcial
notoriamente el trabajo de la respiración, por del CO2 arterial (PaCO2), que depende de:
l
cuanto exige mayor energía para la inspiración. 1. La ventilación del alvéolo VA.
2. La mecánica respiratoria que permite adecua-
dos volúmenes de inspiración y espiración.
2.3. Oxigenación y 3. La relación entre el espacio muerto (dead
space) y el volumen corriente (tidal volume)
eliminación de dióxido l l
(VD / VT).
de carbono 4. La producción metabólica de dióxido de
carbono (aumento de metabolismo, tempera-
La respiración, para muchos, es sinónimo de tura, infección, convulsiones, ansiedad, etc)
oxigenación. Pero tan importante como la oxige- l
(VCO2).
nación es la eliminación de dióxido de carbono.
Estos son los dos parámetros que se utilizan para
determinar la eficiencia de la respiración(1,3,15-18).
2.4. El alvéolo pulmonar
2.3.1. Oxigenación En la unidad anatómica respiratoria básica (el
lobulillo pulmonar), el alvéolo es la clave funcio-
La eficiencia del fenómeno de oxigenación
nal. El alvéolo es un pequeño saco que contiene
se mide por la presión parcial de oxígeno arterial
gas constantemente renovado por el aire atmosfé-
(PaO2), que depende de:
rico que llega a él a través de las vías respiratorias,
a. La llegada de suficiente oxígeno al alvéolo
separado de la sangre de los capilares pulmonares
(FIO2)
por una membrana permeable a los gases, la
b. La difusión del oxígeno del alvéolo a la
membrana alvéolo-capilar (figura 2.8)(1).
sangre
La función primordial del pulmón es man-
c. La adecuada ventilación alveolar
tener las presiones parciales de oxígeno y de
d. La eficacia de la circulación (perfusión) que
dióxido de carbono en la sangre arterial. Esta es
rodea al alvéolo
la función fisiológica de la respiración, fenóme-
e. La relación ventilación/perfusión
no que depende de tres procesos principales:
ßß Difusión
El aire contiene 20,93% de oxígeno, el cual ßß Ventilación
es inspirado para llegar al alvéolo. El dióxido de ßß Perfusión
carbono que se difunde de la sangre al alvéolo es
evacuado del pulmón con la espiración.
Así, la respiración es un fenómeno de inter- 2.4.1. Difusión
cambio de gases. En la membrana alvéolo-capilar
hay captación de oxígeno del aire inspirado y El intercambio de gases es un proceso de
eliminación de dióxido de carbono; en las célu- difusión: hay movimiento del gas del lugar
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
20 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
Figura 2.8
Epitelio alveolar
Intersticio
Endotelio capilar
Alvéolo
Eritrocito
Capilar
Alvéolo
Capilar pulmonar en la pared alveolar. Obsérvese la delgada barrera de menos de 0,5 micrones. La flecha indica la
dirección de difusión del gas alveolar hacia el interior del eritrocito, pasando por la capa de surfactante (no visible en
la muestra de tejido), el epitelio alveolar, el espacio intersticial, el endotelio capilar y el plasma.
de mayor presión parcial hacia el de menor La permeabilidad de la membrana alveolar,
presión parcial, al otro lado de una membrana cuando está disminuida, constituye un obstáculo
permeable, hasta que se establece un equilibrio. solo para el paso del oxígeno, no del CO2. Esto
El gradiente de presiones determina la dirección se debe a que el CO2 es un gas muy soluble,
del intercambio a través de la membrana, que en 25 veces más que el oxígeno, que se difunde
esencia es una barrera líquida. instantáneamente, 25 veces más que el oxígeno;
La difusión depende de: por ello la presión parcial del CO2 arterial es casi
a. La permeabilidad de la membrana, que per- idéntica a la presión parcial del CO2 alveolar,
mite el paso de las partículas de gas. es decir:
b. La tensión o presión parcial del gas a cada
PACO2 ≈ PaCO2
lado de la membrana (gradiente).
c. La solubilidad del gas a cada lado de la En la práctica, la PACO2, puede ser deter-
membrana. minada por la medición de la PaCO2 (no se
debe confundir con la medición del dióxido de
El alvéolo es una pequeña bomba que cons- carbono espirado, PECO2, o capnometría).
tantemente ingresa oxígeno y expele dióxido de En cambio, el oxígeno, con una velocidad
carbono por el fenómeno de difusión (figuras 2.9, de difusión del aire a la sangre muchas veces
2.10), para mantener la constancia de su com- menor, puede verse obstaculizado en condi-
posición gaseosa. Se establecen dos sistemas de ciones que afectan la membrana (sarcoidosis,
gradientes de presión: granulomatosis, entidades como el síndrome de
ßß Uno entre el oxígeno alveolar (72 mm Hg a Hamman-Rich, etc.). Por ello, clínicamente en
la altitud de Bogotá) y el oxígeno venoso del estos casos puede observarse una hipoxia severa,
capilar pulmonar (30 mm Hg). sin hipercapnia(1,15).
ßß Otro, menor, entre el dióxido de carbono Entre la presión parcial de oxígeno alveo-
venoso (43 mm Hg a la altitud de Bogotá) y lar (PAO2) y la presión parcial de oxígeno arterial
el alveolar (35 mm Hg), que a su vez man- (PaO2) hay normalmente de 5 a 10 mm Hg de
tiene la constancia en la sangre arterializada diferencia a nivel del mar, y un poco menos,
que abandona el capilar pulmonar (figuras 3,14 mm Hg, a la altitud de Bogotá(8). Esto se
2.9 y 2.10). debe a dos razones:
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 21
a. No se alcanza a producir equilibrio durante el nas de Tebesio, las venas bronquiales, las
paso rapidísimo de la sangre capilar, debido venas pleurales. Esta circulación que no se
a la lenta difusión del oxígeno. arterializa constituye el shunt anatómico, y
b. Al corazón izquierdo llega el retorno venoso de representa, aproximadamente, entre el 2 y el
la circulación que no va al alvéolo: las ve- 4% del gasto cardiaco.
Figura 2.9
Membrana permeable Moléculas de CO2
(a nivel del mar)
Moléculas de O2
La forma de estrella
indica que la molécula
de O2 se difunde a
través de la membrana
con menor facilidad que
Alvéolo la de CO2 debido a su
menor solubilidad
Hematíes
En arteria pulmonar
(sangre venosa) Hb no
Membrana saturada con O2.
alvéolo-
capilar Hematíes
Después de pasar el
capilar alveolar Hb
saturada con O2.
PO2: 40 PO2: 95
PCO2: 46 PCO2: 40
De la arteria Capilar pulmonar A la vena pulmonar
pulmonar
Difusión de gases a través de la membrana alvéolo-capilar. Valores a nivel del mar. Modificado de Pace(19).
Figura 2.10
PAO2 PACO2
72 mm Hg 35 mm Hg
PvO2 PaO2 PvCO2 PaCO2
30 mm Hg 62 mm Hg 43 mm Hg 35 mm Hg
Gradientes que hacen posible la difusión. Altitud de Bogotá.
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
22 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
A nivel del mar y a diferentes altitudes, 2.4.3. El aire o gas ambiente
debido al proceso de difusión de los gases en la
membrana alveolar, las presiones de oxígeno y La atmósfera ejerce una presión barométrica
de dióxido de carbono en la sangre son las que (PB) de 760 mm Hg a nivel del mar. P es la
se observan en la figura 2.11: presión en atmósferas, y se expresa en milíme-
tros de mercurio (mm Hg); a nivel del mar una
atmósfera equivale a 760 mm Hg. El científico
2.4.2. Los gases en el aire italiano Evangelista Torricelli describió en el si-
y en la sangre glo XVII los efectos de la altura sobre la presión
barométrica. Una unidad Torr, denominada así
Para comprender mejor cómo se afectan en su honor, equivale a 1 mm Hg(1).
estos valores por la altura, conviene recordar la El oxígeno constituye el 21 % (20,93 %) del
física de los gases. aire atmosférico.
El efecto de un gas en solución depende La presión parcial del oxígeno en el aire ins-
de su presión parcial. La presión depende de pirado (PIO2)5, o sea la del aire ambiente, puede
su concentración, independientemente de la ser calculada aplicando la siguiente fórmula:
concentración de otros gases en la mezcla. PIO2 = Presión barométrica (PB) multiplicada
Por lo tanto, se entiende por presión parcial o por la fracción (porcentaje) de oxígeno en el gas
tensión de un gas la presión que las moléculas inspirado (FIO2), que es el aire ambiente.
de este gas ejercerían sobre las paredes de un
recipiente o de un vaso si este se hallara en for- FIO2
ma independiente. Y según la ley de Dalton, la PIO2 = PB ×
100
presión total de una mezcla de gases es la suma
de las presiones de los gases individuales (en el La I se refiere a inspirado: aire ambiente o admi-
5
capítulo 1, ver “Ley de Dalton”)(3). nistrado por un ventilador.
Figura 2.11
Nivel Caracas México Bogotá La Paz
del mar
PaO2 95 89 66 62 57
PaCO2 40 38 37 35 34
CO2 O2
El intercambio de gases en la membrana respiratoria de la pared del alvéolo determina la modificación de sangre veno-
sa en sangre arterial. La presión del oxígeno tanto de la sangre venosa, como de la sangre arterial, varía de acuerdo con
la presión en el aire ambiente, lo cual a su vez determina la del aire alveolar, según la altura sobre el nivel del mar.
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 23
En Caracas, a 1000 metros de altitud, sería: respiratorias, el gas atmosférico sufre cambios
que resultan de:
21
PIO2 = 674 × = 142 mm Hg a. La mezcla con el dióxido de carbono del
100 espacio muerto, o sea, el gas que ya ocupa las
vías respiratorias, y que tiene, a la altura del
La PB del aire ambiente (que es el aire ins- alvéolo, la misma presión que en la arteria
pirado) a nivel del mar está compuesto por la pulmonar (PACO2 = PaP6CO2);
suma de las presiones parciales de los gases del b. El encuentro con otro gas en el espacio al-
aire que constituyen la atmósfera, y que pueden veolar: el vapor de agua, el cual, como todos
ser calculados aplicando la misma fórmula. La los gases, tiene también una presión parcial,
PB está compuesta así: que a la altura del alvéolo es de 47 mm Hg
(a 37,8 °C).
Oxígeno (PO2) 159 mm Hg (20,93 %)
Nitrógeno (PN2) 600 mm Hg (79,03 %)
Como la presión parcial o tensión de un gas
se obtiene de multiplicar su concentración por
Dióxido de carbono (PCO2) 0,23 mm Hg (0,03 %)
la presión total, se puede calcular la presión
parcial del oxígeno en el gas alveolar (PAO2),
Además de estos gases, hay vapor de agua
aplicando la siguiente fórmula, conocida como
en cantidades variables según las condiciones
‘la ecuación del gas alveolar’:
climáticas.
A la altitud de Caracas (1000 metros), la PB PAO2 = Presión barométrica (PB) menos pre-
es de 674 mm Hg, compuesta así: sión parcial del agua (PH2O), multiplicado por la
fracción (porcentaje) de oxígeno en el gas inspi-
Oxígeno (PO2) 141,0 mm Hg (20,93 %) rado (FIO2), menos la presión parcial arterial del
Nitrógeno (PN2) 532,6 mm Hg (79,03 %) dióxido de carbono (PaCO2), multiplicado por
Dióxido de carbono (PCO2) 0,20 mm Hg (0,03 %) un factor K (que usualmente es 1,25).
PAO2 = (PB - PH2O) × FIO2 - PaCO2 × 1,25
A la altitud de México D. F. (2224 metros),
la PB es de 585 mm Hg, compuesta así: En la práctica clínica, el factor K (que de-
pende de la FIO2 y del factor metabólico que
Oxígeno (PO2) 125,5 mm Hg (20,93 %) representa el cociente respiratorio) puede ser
Nitrógeno (PN2) 462,3 mm Hg (79,03 %) omitido7:
Dióxido de carbono (PCO2) 0,18 mm Hg (0,03 %) PAO2 = (PB - PH2O) × FIO2 - PaCO2
A la altitud de Bogotá (2600 metros), la PB A nivel del mar, el valor de la PAO2 es:
es de 560 mm Hg, compuesta así: 20,93
PAO2 = (760 - 47) × - 40 = 110 mm Hg
100
Oxígeno (PO2) 117,2 mm Hg 20,93 %)
En Caracas, este valor es de:
Nitrógeno (PN2) 442,6 mm Hg (79,03 %)
Dióxido de carbono (PCO2) 0,17 mm Hg (0,03 %) 20,93
PAO2 = (674 - 47) × - 38 = 93,2 mm Hg
100
2.4.4. El gas alveolar Y en México D. F., es de:
20,93
El gas alveolar tiene características que resul- PAO2 = (585 - 47) × - 37 = 75,6 mm Hg
tan de la mezcla del gas inspirado con otros gases 100
en su tránsito desde la atmósfera exterior hasta
el interior del alvéolo. Tiene, naturalmente, la
6
Se agrega una P en subíndice por tratarse de la ar-
teria pulmonar.
misma presión atmosférica que el aire ambiente 7
Sin embargo, para cálculos exactos y en condicio-
(véase el apartado 1.7). nes especiales se debería tener en cuenta el cocien-
El aire, o gas atmosférico, es inspirado para te respiratorio, lo cual será mencionado en el apar-
llegar al alvéolo. En su paso a través de las vías tado de calorimetría (véase el apartado 4.19.1).
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
24 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
¿Por qué 40, 38 o 37 para el CO2 y 47 para todo el N2 corporal (‘desnitrogenización’), la
el agua? suma de PAO2 y PACO2 será 560 menos los
Sabemos que, debido a la difusión instantánea 47 mm Hg de la presión del vapor de agua:
del dióxido de carbono a través de la membrana
alvéolo-capilar, la PACO2 es igual a la PaCO2. Por 560 – 47 = 513 mm Hg
consiguiente, la presión parcial del CO2 en el al- Es decir, qué los 513 mm Hg del ‘saldo’ de
véolo puede ser determinada mediante la medición presiones quedarán distribuidos entre la presión
de la presión parcial del CO2 en sangre arterial. El del oxígeno y la del CO2 solamente.
valor normal para el nivel mar es 40; para Caracas, Veamos qué ocurre en este ejemplo del
38, y para México D. F., 37 mm Hg. 100 % de oxígeno (FIO2 de 1)8 en el gas inspi-
El vapor de agua es un gas con una presión rado, y a la altitud de Bogotá, con una PaCO2
parcial constante de 47 mm Hg a temperatura (medida) de 35 mm Hg:
de 37,8 °C.
Los valores normales de la presión parcial PAO2 = (PB - PH2O × FIO2 - PaCO2 =
de los gases aparecen en la tabla 2.1.
Los valores de la tabla 2.1 son constantes 100
(585 - 47) × - 35 = 478 mm Hg
mientras se mantenga la respiración con aire 100
ambiente. Si el aire inspirado es modificado —por Esto quiere decir que la PAO2 asciende de
ejemplo, aumentando la concentración de oxíge- 72 mm Hg a 478 mm Hg si el paciente respira
no—, entonces los valores varían. Sin embargo, oxígeno puro por suficiente tiempo (15 a 20
no importa cuál sea la mezcla de aire inspirado, la minutos).
suma de los valores de PAO2 y PACO2 es siempre Pero lo contrario también ocurre: si el dióxi-
constante, por cuanto estos, y solo estos valores, do de carbono aumenta a la altura del alvéolo,
son modificados por la ventilación alveolar y por forzosamente habrá una disminución del oxí-
el metabolismo tisular(1,3,15). geno. Si por hipoventilación (disminución de
Las partes de esta suma constante varían de VA), la PACO2 asciende 25 mm Hg (de 35 a
acuerdo con la composición del aire inspirado 60 mm Hg), la PAO2 descenderá también 25: del
y el grado de disfunción pulmonar. valor normal de 72 a 47 mm Hg. Por lo tanto,
Si un paciente respira normalmente aire la hipoventilación, cuando se produce con aire
ambiente a la altura de Bogotá, la suma de las ambiente, resulta en algún grado de hipoxia, ya
presiones del oxígeno y del dióxido de carbono que este descenso de la PaO2 produce una desa
alveolar es: turación de la hemoglobina por encontrarse en
72 + 35 = 107 mm Hg la pendiente de la curva de disociación.
Además, para completar los 560 mm Hg de Por el mismo mecanismo, si hay hiperven-
la PB, hay: tilación que baje la PaCO2 de 35 a 20 (descenso
de 15), la PAO2 ascenderá de 72 a 87 mm Hg, y
PAH2O = 47 mm Hg la PaO2, de 62 a 77 mm Hg (también ascienden
PAN2 = 406 mm Hg
Pero si el mismo paciente respira 100 % de 8
La FIO2 de 100 % se puede expresar como 100/100,
oxígeno por tiempo suficiente para eliminar o sea 1.
Tabla 2.1 Presión parcial de los gases en diferentes ciudades latinoamericanas
Presión Nivel del Caracas México Bogotá La Paz (3650 La Oroya, Perú
parcial mar (1000 msnm) (2224 msnm) (2600 msnm) msnm) (3725 msnm)
PO2 159 141 122 117 103 101
PCO2 0,3 0,2 0,17 0,17 0,15 0,15
Aire ambiente
PN2 593 526 456 437 382 –
PH2O 0 a 5,7 – – 0 a 5,0 – –
PAO2 100 93 76 72 59 58
PACO2 40 38 37 35 34 33
Gas alveolar
PAN2 573 495 425 406 350 345
PAH2O 47 47 47 47 47 47
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 25
15 mm Hg). Debido a que tanto los 62 mm Hg El contenido total de oxígeno, o sea la suma
como los 77 mm Hg están sobre la parte alta y de oxígeno en solución (que es el que medimos
plana de curva de disociación de la hemoglobina como PaO2), más el oxígeno unido a la hemo-
(véase más adelante la figura 2.21). Este ascenso globina, asciende de acuerdo con variaciones
de 15 mm Hg solo se reflejará en un ligero au- en la PaO2.
mento de la saturación y es, por lo tanto, fisioló- Lo anterior tiene aplicación práctica: deter-
gicamente poco efectivo como mecanismo para la minaciones de gases arteriales en pacientes so-
oxigenación de los tejidos. Además, este tipo de metidos a laparotomías cortas y no complicadas
hiperventilación aumenta tremendamente el traba- en Bogotá han demostrado PaO2 de 40 mm Hg
jo de la respiración. Por ello es muy raro encontrar cuando ya están extubados y respirando aire en
por un tiempo prolongado una PACO2 tan baja, a la sala de recuperación. Esto significa una oxi-
menos que el paciente esté en ventilación artificial genación deficiente, puesto que la saturación, en
y el ventilador esté produciendo tal efecto. un paciente acidótico, es solo de 62 % cuando el
nivel de PaO2 es de 40 mm Hg (véase más ade-
lante la figura 2.21); se debe administrar oxígeno
2.4.5. La fracción inspirada para lograr una FIO2 mayor: la PaO2 ascenderá y
de oxígeno (FIO2) la saturación será satisfactoria (figura 2.12).
Un paciente con un ventilador requiere pocas
Se denomina FIO2 al porcentaje de oxígeno veces una FIO2 superior a 0,50. En condiciones
que entra a la vía aérea, o sea a la concentración anormales del pulmón, se puede lograr elevar
fraccional del oxígeno en el gas inspirado. la PaO2 por otros medios diferentes al de au-
Un individuo que respira aire ambiente a nivel mentar la FIO2 (elevando la presión media de la
del mar respira una FIO2 de 21 %, o sea una FIO2 vía aérea o aplicando PEEP, como se verá más
de 0,21. Si respira aire ambiente a la altitud de adelante, en el capítulo 5).
Bogotá, respira también una FIO2 de 0,21. Con Una FIO2 superior a 0,50 puede resultar en
esta FIO2 se produce una PAO2 de 100 mm Hg a “toxicidad de oxígeno”, que produce lesiones
nivel del mar y de 72 mm Hg a la altitud de Bogotá. graves y puede causar insuficiencia respiratoria
Por consiguiente, con el cambio de altitud es la aguda(3,20).
presión parcial del oxígeno alveolar, o sea la PAO2 En resumen: se puede aumentar la PAO2, o
(relacionada, como hemos visto, con la presión sea elevar el gradiente, para acelerar y aumentar
atmosférica), la que determina la oxigenación la difusión y así elevar la PaO2, por los siguientes
arterial, y no el porcentaje de oxígeno inspirado mecanismos:
(FIO2), que es el mismo en el aire ambiente a nivel 1. Aumentando la FIO2.
del mar que a la altura de Caracas, Quito, México 2. Aumentando la presión atmosférica (vida a
D. F., Bogotá o La Oroya. Por ello, los pacientes nivel del mar).
con enfermedad pulmonar grave pueden vivir más 3. Hiperventilando, lo cual disminuye la PACO2
cómodamente a nivel del mar. y causa un aumento automático de la PAO2
Más adelante veremos que solo se necesita (PACO2 + PAO2 es un valor constante).
una PaO2 de 60 mm Hg para mantener la satu- 4. Con PEEP (positive end-expiratory pressure o
ración de la hemoglobina por encima de 90 %. ‘presión positiva al final de la espiración’).
Esto quiere decir que en Bogotá, con FIO2 de 5. Prolongando el tiempo inspiratorio o apli-
0,21 (21 % de oxígeno), o sea respirando aire, cando pausa inspiratoria, cuando se usa
la saturación es de 92 %. Al aumentar, por ventilación mecánica.
ejemplo, la FIO2 a 0,50 (50 % de oxígeno, lo 6. Haciendo maniobras de ‘reclutamiento alveo-
cual se logra respirando con una mascarilla de lar’, ya que abre unidades respiratorias para
oxígeno), la PAO2 a la altura de Bogotá será aumentar la capacidad residual funcional y
280 mm Hg y la PaO2 de la sangre estará lige- disminuir el shunt.
ramente más baja, debido al gradiente descrito.
Como a 100 mm Hg se logra ya un 97,5 % 2.4.6. Diferencia alvéolo-arterial
de saturación de la hemoglobina, la presión (AaDO2)
por encima de este valor es innecesaria y solo
contribuye a aumentar casi exclusivamente el A nivel del mar existe un gradiente de 5
oxígeno en solución. a 10 mm Hg entre la presión parcial de oxí-
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
26 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
Figura 2.12
En el diagrama superior aparece una PaO2 de 40 mm Hg en un paciente extubado y respirando aire, a la altitud de
Bogotá, al final de una operación, lo cual corresponde a una saturación de solo el 60 %. Al elevar la FIO2 mediante la
administración de oxígeno, como se indica en el diagrama inferior, la PaO2 asciende a 90 mm Hg, que corresponde a una
saturación casi total (97 %) de la hemoglobina (véase también la figura 2.26).
geno alveolar (PAO2) y la presión parcial de respirando aire ambiente. Esto quiere decir que
oxígeno arterial (PaO2): la PACO2 está elevada en 20 mm Hg, lo cual
causa una disminución de la PAO2 de 20 mm Hg.
AaDO2 = PAO2 – PaO2 = 5 a 10 mm Hg = [(PB –
En Bogotá esto resultaría en una PAO 2 de
PH2O) × FIO2 – PaCO2] – PaO2 = 5 a 10 mm Hg
52 mm Hg; pero al considerar el gradiente nor-
En Bogotá, el gradiente es menor, de 3,14 mal (AaDO2), la PaO2 será de 42 a 48 mm Hg.
mm Hg(8). Sin embargo, en la práctica clínica es Este es el valor predecible. Si se encuentra un
común ver que se utilizan valores de hasta 10. valor inferior, se podrá deducir que la hipo-
Este gradiente ya fue explicado como la ventilación alveolar no es la causa única y que
consecuencia de la poca solubilidad del oxí- habrá shunt aumentado o difusión anormal. El
geno, que hace lenta su difusión a través de la cálculo del valor predecible es importante desde
membrana alveolar, y del shunt anatómico que el punto de vista de la interpretación clínica del
normalmente ocurre. Si se aumenta, y la dife- fenómeno.
rencia (AaDO2) es considerable, esta indicará A la altitud de Bogotá, la PAO2 de 72 que
un shunt anormalmente aumentado. produce una PaO2 superior a 62 resulta en una
No sucede igual con el dióxido de carbono: la saturación de 92 %. Los incrementos de la
presión parcial de CO2 arterial (PaCO2) es igual PaO2 resultan en aumentos muy pequeños de
a la presión parcial de CO2 alveolar (PACO2), la saturación.
gracias a su gran solubilidad e instantánea difu- Cuando la saturación sobrepasa el 90 % y no
sión a través de la membrana. existe anemia, los tejidos estarán bien oxigena-
Lo anterior tiene una importante aplicación dos y la administración de oxígeno adicional no
práctica: supongamos que se encuentra una significa mayor beneficio para el paciente. Sin
PaCO2 de 55 mm Hg en un paciente que está embargo, el margen de seguridad está disminui-
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 27
do a altitudes como las de México D. F., Bogotá SaO2 = 93,65 % (92-97)
–
o La Paz, según la curva de disociación de la HCO 3 = 21,50 mEq/L (18,4-23,4)
oxihemoglobina (figuras 2.22, 2.23, 2.24). pH = 7,44 (7,37-7,54)
AaDO2 = 3,14 mm Hg
2.4.7. Valores normales La gasimetría arterial respirando oxígeno al
100 % reveló que con una presión inspiratoria
Los valores normales de gases arteriales a de oxígeno cercana a 500 mm Hg, la PaO2 es,
nivel del mar son los siguientes (respirando aire, en promedio, de 390 mm Hg, con una AaDO2
o sea con FIO2 de 0,21): promedio de 30 mm Hg:
PaO2 85-100 mm Hg
PaCO2 35-45 mm Hg
Sangre arterial con oxígeno al 100 % (FIO2:
Sat. O2 94 %
1,0)
pH 7,35-7,45
PaO2 = 387,4 mm Hg (326-436)
En México D. F., a 2224 msnm, en un estudio PaCO2 = 28,4 mm Hg (18-38)
en personas sanas entre los 17 y los 31 años de AaDO2 = 30,47 (9,5-56)
edad se encontraron los valores que aparecen a Sangre venosa
continuación14: PvO2 = 22,48 mm Hg (9-47)
Sangre arterial PvCO2 = 42,2 mm Hg (35-53)
–
PaO2 = 62,8 mm Hg (58,5-67,1) HCO 3 = 24,6 mEq/L (12,5-31,5)
PaCO2 = 35,20 mm Hg (30,41-39,99) pH = 7,38 (7,30-7,48)
Sat. de O2 = 91,6 % (87,5-95,68)
pH = 7,41 (7,37-7,44) Los adultos normales estudiados(8) fueron 36
estudiantes de medicina, y exhibieron los siguien-
Sangre venosa tes valores promedio:
PVO2 = 39,54 mm Hg (34,44-44,65)
PVCO2 = 37,20 mm Hg (32,72-41,68) Edad: 21,9 años (hombres) y 21,5 años (mujeres)
Sat. de O2 = 70,90 % (63,6-78,21) Peso: 65,1 kg (hombres) y 54,8 kg (mujeres)
pH = 7,39 (7,36-7,41) Talla: 1,74 m (hombres) y 1,60 m (mujeres)
Superficie corporal: 1,78 m2 (hombres)
Los valores normales en Bogotá, a 2600 y 1,56 m2 (mujeres)
msnm, según Rafael Sarmiento de la Clínica Hemoglobina: 15,45 g (12,3-19)
de Marly9, son: Hematocrito: 45,9 % (34-56)
Sangre arterial Sangre venosa Estos autores de Bogotá deducen que:
PaO2 = 62 mm Hg PVO2 = 30 mm Hg
PaCO2 = 32-35 mm Hg PVCO = 43 mm Hg 1. El pH está muy cercano al límite superior de
Sat. de O2 = 92 % Sat. de O2 = 63 % lo que se ha establecido como normal.
pH = 7,35-7,45 pH = 7,30-7,40 2. La PaCO2 es, en promedio, de 32 mm Hg, y
los valores superiores a 35 mm Hg posible-
En su estudio pionero sobre gasimetría ar- mente son indicativos de retención de CO2.
terial y alveolar en adultos sanos a la altitud de 3. Relacionando la PaCO2 con el HCO3 se ve un
Bogotá, Restrepo et al. encontraron los siguien- grado moderado de hiperventilación con com-
tes valores, promedio y extremos, para adultos pensación renal, a juzgar por el menor valor
normales respirando aire(8): del bicarbonato comparado con los valores a
nivel del mar.
Sangre arterial 4. El valor normal para adultos jóvenes de
PaO2 = 68,60 mm Hg (63-77) PaO2 debe ser mayor a 64 mm Hg, pero
PaCO2 = 31,27 mm Hg (26-36) este valor varía para personas mayores de
40 años de edad.
9
Sarmiento R. Gases sanguíneos a la altura de Bo- 5. El gradiente alvéolo-arterial disminuye
gotá (datos inéditos). Servicio de Anestesiología, en grandes alturas hasta el punto de poder
Clínica de Marly, Bogotá, 1976. desaparecer; en Bogotá es de 3,14 mm Hg,
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
28 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
pero en Morococha, Perú (4500 msnm) es de denomina volumen corriente (VT), el cual, nor-
2 mm Hg, lo cual posiblemente obedece a la malmente, es de 400 a 500 mL y está dividido
mayor difusión gaseosa que ocurre en grandes en dos compartimientos o espacios:
alturas. ßß Espacio muerto (VD anat.), constituido por
el aire que ocupa la vía aérea y que no llega
Los valores informados por Restrepo son a los alvéolos pulmonares; por consiguiente,
similares a los hallados por Caro y Pacheco10 y no participa en la difusión o intercambio de
referidos por Latorre del Hospital San Juan de gases. En cambio, tiene la misión de mantener
Dios de Bogotá11 (8). la temperatura, la humedad y la filtración del
gas respirado. Representa aproximadamente
PaO2 = 60 – 70 mm Hg HCO–3 = 21 – 25 mEq/L 150 mL, o sea una tercera parte del volumen
PaCO2 = 30 – 35 mm Hg pH = 7,38 – 7,44
corriente.
La PaO2 varía de acuerdo con la edad; dis- ßß Espacio alveolar. Es el volumen de aire
minuye aproximadamente 1 mm Hg por cada que ventilan los alvéolos pulmonares y es
año de vida. el responsable de la difusión o intercambio
La figura 2.13 demuestra el descenso pro- de gases. Representa aproximadamente 350
gresivo y normal de la PaO2 en relación con el mL. Esto quiere decir que en cada inspiración
avance de la edad. hay 350 ml de aire que hacen contacto con
la membrana alveolar; como el adulto respira
unas 12 veces por minuto, hay una ventilación
2.5. Ventilación •
alveolar (VA) de 4200 ml por minuto. •
Si
respira con una frecuencia de 15, la VA será
Es el movimiento del aire hacia el alvéolo de 5250 mL/min.
por la inspiración y hacia el exterior por la
espiración. La oxigenación es el mejor índice o paráme-
El volumen de gas inspirado y espirado tro de la función respiratoria. Una PaO2 normal
por el mecanismo de la ventilación normal se indica que la oxigenación de la sangre se realiza
eficientemente. Pero la determinación más útil y
de valor práctico es la PaCO2, que refleja directa-
10
Caro J, Pacheco P. Valores normales de gases arte- mente la eficacia de la ventilación alveolar.
riales en Bogotá. Hospital San Juan de Dios (inédi-
to). Bogotá, 1969.
Los valores de PaO2 por debajo de 60 mm Hg
11
Latorre Tortello P. Interpretación de gases arteria- a la altura de Bogotá, o por debajo de 70 mm Hg a
les (inédito). Hospital San Juan de Dios, Bogotá, nivel del mar, indican una hipoxemia de cuidado,
1974. y cuando son inferiores a 50 mm Hg indican
Figura 2.13
100
90
PO2 80
arterial
(mm Hg)
70
60
0 10 20 30 40 50 60 70 80 años
Relación de la PaO2 con la edad (a nivel del mar). Ligeramente modificado de Filley(17) y Murray(21).
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 29
hipoxemia grave que requiere administración Este aumento de la AaDO2 se debe a una
continua de oxígeno. variedad de condiciones:
Respirando oxígeno, los valores superiores a a. Defecto de difusión por fibrosis intersticial,
150 son excesivos y pueden dar lugar a toxicidad infiltraciones pulmonares difusas, edema,
de oxígeno, sin ventaja especial, por cuanto la etc. Se produce un obstáculo al paso del
hemoglobina ya está casi totalmente saturada oxígeno a través de la membrana alveolar,
por arriba de PaO2 de 100 mm Hg (figuras 2.21 debido a su lentitud de difusión, en tanto que
y 2.22). esto no ocurre con el CO2, cuya difusión es
muy rápida. La PaO2 se verá muy reducida
(más de los 10 mm Hg normales) frente a
2.5.1. Causas de hipoxemia la PAO2, mientras la PaCO2 se conserva en
niveles normales. Este es un mecanismo
Las causas de hipoxemia o baja presión poco frecuente que no se presenta en la
parcial de oxígeno arterial (figura 2.15) son las insuficiencia respiratoria aguda, excepto, tal
siguientes(1,3,18): vez, por el edema intersticial.
1. Hipoxia de las alturas, que no se debe a dis- b. Relación anormal entre ventilación y perfu-
minución de la concentración de oxígeno del sión (este importante mecanismo se discute
aire, sino a baja presión parcial de oxígeno en el apartado 2.6).
por baja PB. c. Shunt intrapulmonar. En ciertas condiciones
2. Cualquier condición que produzca reduc- patológicas, la sangre venosa que llega al
ción de la tensión de oxígeno en el alvéolo pulmón pasa por áreas no ventiladas; por
(PAO2), o sea una baja FIO2. consiguiente, no se oxigena y va a mezclarse
3. Disminución de la ventilación alveolar (PaCO2 con sangre que sí ha sido oxigenada, lo cual
elevada). produce un shunt normalmente aumentado,
4. Aumento de la diferencia de tensión de como se discute a continuación (figuras 2.14,
oxígeno alvéolo-arterial (AaDO2). 2.15 y 2.19).
Figura 2.14
Normal Alvéolo colapsado
PAO2 PAO2 PAO2
72 72 72
PvO2 PvO2 PvO2 PvO2
30 30 30 30
PaO2 PaO2 PaO2 PaO2
62 62 62 30
PaO2 PaO2
62 50
A la izquierda, dos alvéolos oxigenan la sangre que les llega por sendos capilares. En la vena pulmonar o en una ar-
teria sistémica, la PaO2 es de 62 mm Hg (a la altura de Bogotá). A la derecha se ilustra un alvéolo normal y un alvéolo
colapsado. La sangre que pasa por el capilar en contacto con el alvéolo colapsado no puede ser oxigenada; se mezcla y
resulta en PaO2 de 50 mm Hg. Este es el shunt fisiológico, que produce hipoxemia por mezcla veno-arterial. Modificado
de Winter y Lowenstein(22).
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
30 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
Figura 2.15
Relación ventilación-
perfusión defectuosa
Normal Altura
hiperinflado
Difusión defectuosa Hipoventilación Shunt intrapulmonar
Causas de hipoxemia. Ligeramente modificado de Crews y Lapuerta(12).
2.5.2. Shunt intrapulmonar El shunt intrapulmonar es responsable de la
o fisiológico mayor parte de las hipoxemias que se observan en
la práctica clínica, y es el mecanismo principal de
Se denomina ‘shunt fisiológico’, para dife- hipoxemia en el síndrome de insuficiencia respi-
renciarlo del ‘shunt anatómico normal’ (descrito ratoria aguda o síndrome de dificultad respiratoria
en el apartado 2.4.1); este último corresponde del adulto (SDRA).
al 2 - 4 % del gasto cardiaco. Como es obvio, la hipoxemia del shunt no
El shunt fisiológico se denomina así porque puede ser corregida con la administración de
corresponde al fenómeno de la perfusión capilar oxígeno, ni aun al 100 %, puesto que la sangre
normal frente a un alvéolo obliterado (figura 2.14) que pasa por el shunt nunca está expuesta al gas
y que, por consiguiente, resulta en sangre que alveolar y, por lo tanto, continuará causando
no se oxigena. Esta sangre va a mezclarse luego depresión de la PaO2 incluso en presencia de
con sangre arterial proveniente de capilares nor- una mayor FIO2.
males y que sí está oxigenada. De esta mezcla El colapso del alvéolo se produce cuando
veno-arterial resulta un valor hipoxémico de al final de la espiración el volumen disminuye
PaO2. Cuando hay gran número de alvéolos obli- por debajo del volumen crítico o mínimo que lo
terados, el shunt puede ser muy considerable, y mantiene en expansión residual. Por debajo de
resulta en una hipoxemia arterial marcada. En este volumen crítico el alvéolo se oblitera al final
casos graves de neumonía o de síndrome de di- de la espiración y puede permanecer luego en ese
ficultad respiratoria del adulto (SDRA), pueden estado, dando lugar a microatelectasias. Con ello
presentarse valores equivalentes al 35 % o más se produce hipoxia, por shunt, y el pulmón pierde
del gasto cardiaco. distensibilidad, características del pulmón rígido
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 31
del SDRA. El uso de PEEP corrige este problema espiratoria (VRE) es el que el individuo puede
(figuras 3.6, y 4.24-4.30). espirar por debajo del volumen corriente. En el
pulmón queda, aun después de una espiración
forzada, el volumen residual (VR).
2.5.3. La hipocapnia Se denomina capacidad vital (CV) al vo-
y la hipercapnia lumen máximo de gas que puede ser espirado
después de una máxima inspiración. Los valores
El índice de efectividad de la ventilación alveo- normales varían de acuerdo con la edad, el peso,
lar, que es el proceso que expele el CO2, se obtiene la talla y el sexo, y oscilan entre 2,5 y 5,1 litros, o
clínicamente por determinación de la presión de sea 70 mL por kilogramo de peso. Es una medida
CO2 arterial (PaCO2): la ventilación alveolar nor- de la reserva respiratoria, cuya reducción indica
mal mantiene una PaCO2 de 31 (26 a 37) mm Hg restricción pulmonar por enfermedad o por el
a la altitud de Bogotá y de 35 a 45 mm Hg a nivel avance de la edad.
del mar. Se dice que hay hipoventilación alveolar La capacidad funcional residual (CFR) es
si la PaCO2 supera los 40 mm Hg, y que hay hi- el volumen de gas total que permanece en los
perventilación alveolar si es inferior a 32 mm Hg pulmones después de una espiración normal
a nivel del mar. Aumentos superiores a 35 mm Hg a (VR + VRE).
la altitud de Bogotá indican hipoventilación y La oxigenación arterial en gran parte depen-
retención de CO2. La hipercapnia sugiere insufi- de de las alteraciones de la CFR —y se ve muy
ciente ventilación; la hipocapnia sugiere exceso afectada por estas—; por ello, el concepto de la
de ventilación. CFR y su efecto sobre el intercambio gaseoso
La ventilación alveolar normal del adulto y sobre el trabajo respiratorio en el paciente en
en reposo es de 4 litros, pero existe una enorme estado crítico es de particular importancia.
capacidad de reserva. Voluntariamente puede ser El aumento del volumen residual y de la
aumentada hasta 30 veces, y durante el ejercicio capacidad funcional residual está presente en
normalmente se aumenta de 6 a 10 veces, y hasta aquellas condiciones que producen hiperin-
20 veces. flación pulmonar, como el enfisema y el asma
(figuras 2.16 y 2.17).
2.5.4. Volúmenes pulmonares Las enfermedades que producen restricción
pulmonar resultan en disminución del VR y de
El volumen de gas inspirado durante el pro- la CFR.
ceso normal de la respiración se llama volumen La figura 2.18 muestra las cifras normales
corriente (‘tidal volume’), (VT). Su valor normal de los volúmenes pulmonares(1):
es de 6-8 mL por kilogramo de peso, o sea unos
400-500 mL en el adulto normal(3). • 2.5.5. Relación volumen de
El volumen
•
total de gas inspirado (VI) y espacio muerto/volumen
espirado (VE) en un minuto se• denomina vo- corriente (VD/VT)
lumen minuto de ventilación (VE) y se calcula
multiplicando el volumen corriente (VT) por la El volumen de gas espirado está compuesto
frecuencia respiratoria por minuto. por el volumen del gas que ocupa el espacio muer-
•
V = VT × f to (VD) más el volumen que llena los alvéolos (VA).
Si la frecuencia es de 12 por minuto, el vo- El volumen de gas que no hace intercambio (VD)
lumen minuto de ventilación sería: es muy pequeño en relación con el volumen que
sí tiene significación fisiológica, el VA. La relación
Con 400 mLde VT: 400 × 12 = 4,80 litros
VD/VT representa la porción del volumen corriente
Con 500 mL de VT: 500 × 12 = 6 litros que no hace intercambio de gases con la sangre
En un corredor de maratón, con una muy capilar o sea el porcentaje de volumen corriente
rápida frecuencia respiratoria, este valor puede que es espacio muerto fisiológico y que no es
llegar a sobrepasar los 80 litros/minuto. efectivo para remover dióxido de carbono(15).
El volumen de reserva inspiratoria (VRI) es
el que un individuo puede inspirar por encima VD PaCO2 - PECO2
=
del volumen corriente. El volumen de reserva VT PaCO2
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
32 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
Figura 2.16
Espirómetro
Capacidad pulmonar total VRI
VT
VRE
VR CRF = VRE + VR
Volúmenes pulmonares. Obsérvese que la capacidad funcional residual y el volumen residual no pueden ser medidos
con el espirómetro. Modificado de West(3).
Figura 2.17
VRI
CI
Capacidad pulmonar total
CV
VT
Capacidad pulmonar 6000 mL
Volumen de reserva inspiratoria 3100 mL
VRE Volumen de reserva espiratoria 1200 mL
Volumen corriente 500 mL
Volumen residual 1200 mL
Capacidad vital 4800 mL
VR CRF
Curva de flujo volumen. Modificado de Shapiro y Peruzzi(18).
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 33
Figura 2.18
Volumen (litros)
Hombres Mujeres
VRI 3,3 1,9 Capacidad
VT 0,5 0,5 inspiratoria
Capacidad Capacidad
pulmonar vital VRE 1,0 0,7 Capacidad residual
total VR 1,2 1,1 funcional
6,0 4,2
VRI Volumen de reserva inspiratoria
VT Volumen corriente (tidal)
VRE Volumen de reserva espiratoria
VR Volumen residual
Volúmenes pulmonares.
PECO2 se refiere a la presión o tensión del contacto con los alvéolos. En el individuo normal
CO2 en el gas espirado. hay un porcentaje importante de la perfusión
La relación VD/VT normal es 0,2 a 0,4. Por pulmonar total que entra al corazón izquierdo sin
ejemplo: con una PaCO2 = 39 y una PECO2 = 27, haber hecho contacto con el alvéolo y, por consi-
se tiene 39 – 27 = 12, y 12/39 = 0,31, una VD/VT guiente, sin haber participado en el intercambio
normal. Si esta relación aumenta, o sea si la de gases: 2 a 4 % del flujo pulmonar hace shunt, y
ventilación de espacio muerto aumenta, el es esta sangre no oxigenada la que en buena parte
organismo se verá obligado a gastar energía produce la diferencia de 10 mm Hg a nivel del
en movilizar gas que no tiene importancia mar y de 3,14 mm Hg a la altitud de Bogotá.
fisiológica.
2.6.1. Relación
• •
ventilación/
perfusión (V/Q)
2.6. Perfusión
La mayor parte de los trastornos del inter-
El término perfusión se refiere al volumen cambio gaseoso que se observan en la práctica
de sangre que fluye a través de los capilares que clínica se deben a desequilibrio entre la venti-
rodean los alvéolos pulmonares. La sangre ve- lación y la perfusión. • •
nosa (PVO2 de 40 mm Hg y PVCO2 de 46 mm Hg Esta relación se expresa como (V/Q) , o más
•
a nivel del mar) llega a través de las arterias
l
precisamente como VA/Q, para indicar:
pulmonares, y sale del pulmón ya oxigenada
(PaO2 de 95 mm Hg) y liberada de CO2 (PaCO2 l
VA = Ventilación alveolar por minuto
de 40 mm Hg), a través de las venas pulmona- •
res, para ser distribuida a la circulación arterial Q = Flujo circulatorio pulmonar por minuto
sistémica por el ventrículo izquierdo.
Los capilares pulmonares normalmente Esta relación con volúmenes de ventilación
tienen una•
perfusión de 5 litros de sangre por de 4200 mL por minuto y la perfusión de 4-5
minuto (Q = 5000 mL/min). litros por minuto, es de aproximadamente
Desde el punto de vista funcional, solo es 0,8 a 1,0 en el individuo normal (figuras 2.19
significativa la cantidad de sangre que entra en y 2.20).
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
34 Gases sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda
Figura 2.19
•
VA - 4200 mL/min
•
VA
•
≈ 0,8-1,0
Q
•
Q = 5000 mL/min
Relación ventilación-perfusión.
Figura 2.20
a b
a) Embolismo pulmonar. Radiografía de tórax con opacidad parenquimatosa pulmonar ocupando el ángulo costofré-
nico lateral izquierdo (flechas) y representa zona de infarto pulmonar. b) Angiotac de tórax en plano coronal. Dentro
del círculo blanco la imagen hipodensa representa el trombo en arteria segmentaria para el lóbulo inferior izquierdo.
La flecha blanca muestra la zona de infarto pulmonar secundaria al embolismo. Fuente: Bibiana Pinzón, Departamento
de Imágenes Diagnósticas, Fundación Santa Fe de Bogotá, 2013.
Ya se vio como la sangre que fluye por los normales, con lo cual la hipercapnia puede
capilares que rodean alvéolos colapsados y desaparecer.
precariamente ventilados retorna a la circu- Lo contrario también puede ocurrir: una
lación sistémica probremente oxigenada y alta relación, resultado de la disminución de la
con un alto contenido de CO2, o sea a través perfusión de alvéolos bien ventilados.
de un shunt fisiológico. Si la relación es baja, Los dos extremos están representados por:
da lugar a hipoxia e hipercapnia; clínicamente 1. Atelectasia: alvéolos colapsados y bien per-
se presenta hiperventilación en los alvéolos fundidos.
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
Capítulo 2 Fisiología de la respiración 35
2. Trombosis pulmonar: alvéolos abiertos pero A. Unidad normal, en la cual la ventilación y la
sin perfusión. perfusión suceden normalmente.
Cuando la ventilación del alvéolo se man- B. Unidad de espacio muerto, en la cual el alvéo-
tiene normal, pero la perfusión se disminuye lo ventila normalmente, pero no hay perfusión
o se interrumpe, se produce•
una alta relación
l
capilar. El movimiento del aire dentro del
ventilación-perfusión (V/Q). El gas que penetra alvéolo no resulta en intercambio de gases,
a estos alvéolos con la inspiración tiene una y hay pérdida o desperdicio del proceso res-
composición similar a la del gas que llena las piratorio. El volumen de aire de este alvéolo
vías aéreas traqueobronquiales. Este gas con- pasa a aumentar el volumen de aire del espacio
tribuye entonces a aumentar el espacio muerto muerto (figura 2.21).
(figura 2.21). Al aumentar el espacio muerto, C. Unidad con shunt, que está formada por un
fisiológicamente, se hace necesario aumentar la alvéolo colapsado u obstruido, con perfusión
ventilación. Esto significa, por lo tanto, pérdida normal. Como no hay intercambio de gases,
y desperdicio del trabajo respiratorio. la sangre queda sin oxigenarse y va a mez-
Desde 1965, Bendixen y su grupo, y poste- clarse con sangre ya oxigenada. Este shunt
riormente Shapiro, han resumido con claridad fisiológico tiene un efecto idéntico al de un
los cuatro estados fisiológicos que pueden shunt anatómico de derecha a izquierda, y
presentarse como resultado de la relación es responsable de hipoxemia arterial.
entre ventilación y perfusión. Tales estados se D. La unidad no funcional o silenciosa, en la
basan en el funcionamiento de la unidad respi- cual el alvéolo está colapsado y tampoco
ratoria básica, o sea el alvéolo con su capilar hay perfusión.
pulmonar. Esta unidad puede estar alterada
y presentarse en cuatro estados fisiológicos Naturalmente, existe toda una variedad de
(figura 2.22)(3,11,18): posibilidades entre B y C, las cuales pueden
Figura 2.21
Normal Capilar obliterado
PAO2 PAO2 PAO2
72 72 72
PvO2 PvO2 PvO2
30 30 30
PaO2 PaO2 PaO2
62 62 62
PaO2 PaO2
62 62
A la izquierda, dos alvéolos normales oxigenan la sangre que les llega por sendos capilares. En la vena pulmonar o
en una arteria sistémica, la PaO2 es de 62 mm Hg y la PvO2 es de 30 mm Hg (a la altitud de Bogotá). A la derecha, un
alvéolo normal irrigado por un capilar normal y un alvéolo normal sin perfusión (el capilar está obliterado o la perfusión
es insuficiente). La sangre en la vena pulmonar o en una arteria sistémica es normal, con PaO2 de 62 mm Hg y la PvO2
de 30 mm Hg. Pero el aire del alvéolo se convierte en aire de espacio muerto, que va a aumentar el volumen del espacio
muerto pulmonar.
Patiño,Celis, Díaz. Gases Sanguíneos, Fisiología de la respiración e Insuficiencia respiratoria aguda 8 Ed
Editorial Médica Panamericana © 2015
También podría gustarte
- Banco de Preguntas de AnatomiaDocumento14 páginasBanco de Preguntas de AnatomiaValery Garcia100% (2)
- Semiologia de ToraxDocumento82 páginasSemiologia de ToraxJose Villasmil100% (1)
- CariesDocumento18 páginasCariesxKinG ProduccionesAún no hay calificaciones
- Fisioterapia Manual Extremidades 10ma Ed Por-Kaltenborn 1Documento181 páginasFisioterapia Manual Extremidades 10ma Ed Por-Kaltenborn 1vigili100% (3)
- Salientes y Deformaciones OseasDocumento6 páginasSalientes y Deformaciones OseasAnonymous VD1ac2CPoAún no hay calificaciones
- Musculos Del CuelloDocumento16 páginasMusculos Del Cuelloyolanda chacollaAún no hay calificaciones
- Anatomia 2Documento57 páginasAnatomia 2RAul Vicente Casco BritoAún no hay calificaciones
- Miembro Inferior GuiaDocumento9 páginasMiembro Inferior GuiaIsabelly Sanchez100% (2)
- Articulaciones de La ColumnaDocumento6 páginasArticulaciones de La Columnasuellem coriolanoAún no hay calificaciones
- Hueso OccipitalDocumento16 páginasHueso OccipitalJessica GarciaAún no hay calificaciones
- 2012 El Pie en El Deporte. EMCDocumento20 páginas2012 El Pie en El Deporte. EMCvigiliAún no hay calificaciones
- Sindromes PleuropulmonaresDocumento48 páginasSindromes PleuropulmonaresJesus hernandez100% (1)
- Cayado AórticoDocumento6 páginasCayado AórticoostwaldmunozAún no hay calificaciones
- Resumen Miembro SuperiorDocumento3 páginasResumen Miembro SuperiorLucia Vivas100% (1)
- Anatomía de La Columna VertebralDocumento8 páginasAnatomía de La Columna VertebralAriadna Agustín VelazquezAún no hay calificaciones
- Cuestionario ZagoDocumento48 páginasCuestionario Zagogtz.pedro.saidAún no hay calificaciones
- Arteria Subclavia Resume (Latarjet)Documento4 páginasArteria Subclavia Resume (Latarjet)sandy100% (4)
- El Raquis CervicalDocumento16 páginasEl Raquis CervicalGemma Luz Zevallos JuliAún no hay calificaciones
- MasoterapiaDocumento2 páginasMasoterapiavigiliAún no hay calificaciones
- Libro de Bolsillo UCIDocumento84 páginasLibro de Bolsillo UCIvigili100% (2)
- Sistema de Conducción Del CorazónDocumento11 páginasSistema de Conducción Del CorazónJennifer C.SAún no hay calificaciones
- Matriz de Elementos de Protección Personal HLDocumento48 páginasMatriz de Elementos de Protección Personal HLLorena Valencia Cuellar100% (1)
- Músculos Del DorsoDocumento23 páginasMúsculos Del DorsoAranza Castaeda100% (1)
- RectoDocumento4 páginasRectoflorenciaAún no hay calificaciones
- Planimetría (Anatomía Humana I)Documento7 páginasPlanimetría (Anatomía Humana I)Eliel Conde100% (1)
- Banco de Preguntas Fisiología RespiratoriaDocumento11 páginasBanco de Preguntas Fisiología RespiratoriaSergio DextreAún no hay calificaciones
- Exposicion Huesos y Musculos Inferiores 1 (Autoguardado)Documento23 páginasExposicion Huesos y Musculos Inferiores 1 (Autoguardado)Santa RabagoAún no hay calificaciones
- 20 Nervios CranealesDocumento58 páginas20 Nervios CranealesKika Rivesco100% (1)
- Regiones Del TóraxDocumento6 páginasRegiones Del TóraxIvone Rodriquez medinaAún no hay calificaciones
- Cerebelo PDFDocumento24 páginasCerebelo PDFAli Lima100% (1)
- 001 - Acidos y Bases Fuertes-2019 PDFDocumento15 páginas001 - Acidos y Bases Fuertes-2019 PDFlizpaniagua99gmail.com Paniagua100% (1)
- Pelvis OseaDocumento19 páginasPelvis OseaMaria Calvo DelgadoAún no hay calificaciones
- Anatomía de La PelvisDocumento28 páginasAnatomía de La PelvisDiana Citlalli López HernándezAún no hay calificaciones
- Miembro InferiorDocumento22 páginasMiembro InferiorAlexia ManchegoAún no hay calificaciones
- Aparato RespiratorioDocumento40 páginasAparato RespiratorioFranklin007 VelasquezAún no hay calificaciones
- Parte Sobotta Tomo 1Documento22 páginasParte Sobotta Tomo 1Gabriel Tugues FranceschiAún no hay calificaciones
- Anatomia Del Dorso y La NucaDocumento7 páginasAnatomia Del Dorso y La NucaWilliam MontenegroAún no hay calificaciones
- Pelvis EspinozaDocumento131 páginasPelvis EspinozaRenzo RiveraAún no hay calificaciones
- ABDOMEN, Regiones y Bases Óseas ReducidoDocumento9 páginasABDOMEN, Regiones y Bases Óseas ReducidoHarold Yeltsin Zuñiga ArquinigoAún no hay calificaciones
- Nervios EsplácnicosDocumento6 páginasNervios EsplácnicosEC TeffyAún no hay calificaciones
- Pediculos PulmonaresDocumento10 páginasPediculos PulmonaresFrancis VallenillaAún no hay calificaciones
- Clase 12 PLEXO BRAQUIALDocumento77 páginasClase 12 PLEXO BRAQUIALE GAún no hay calificaciones
- Arterias Del AntebrazoDocumento3 páginasArterias Del Antebrazoapi-3814371100% (2)
- 3.-Anatomía RenalDocumento58 páginas3.-Anatomía RenalBryan Bustamante GuerraAún no hay calificaciones
- 5ta Clase Abdomen - Degraba HigadoDocumento8 páginas5ta Clase Abdomen - Degraba HigadoHinO - ArturoAún no hay calificaciones
- Venas de La Cabeza y Del Cuello - Anatomía IDocumento28 páginasVenas de La Cabeza y Del Cuello - Anatomía IIzabella TeruyaAún no hay calificaciones
- Musculos de Abdomen y Miembros InferioresDocumento70 páginasMusculos de Abdomen y Miembros InferioresCRISTINA ISABEL URIBE PEREZAún no hay calificaciones
- AbdomenDocumento36 páginasAbdomenKelly alejandra solerAún no hay calificaciones
- Anatomia de EscapulaDocumento15 páginasAnatomia de EscapulaAnaísVivianaAún no hay calificaciones
- Agujeros Del Craneo y Sus EstructurasDocumento3 páginasAgujeros Del Craneo y Sus EstructurasJose Luis Olivares AlvarezAún no hay calificaciones
- Complete El Siguiente Cuadro Con Los Huesos Del AntebrazoDocumento5 páginasComplete El Siguiente Cuadro Con Los Huesos Del AntebrazoSUPER MANUELAún no hay calificaciones
- Vascularizacion Del Cuello y CabezaaDocumento3 páginasVascularizacion Del Cuello y CabezaaNatalia AlmeidaAún no hay calificaciones
- CráneoDocumento5 páginasCráneoLuis CocoletziAún no hay calificaciones
- 4-Clase 02 - DigestivoDocumento74 páginas4-Clase 02 - DigestivoOsiris GaleanoAún no hay calificaciones
- Ligamentos de La Columna VertebralDocumento2 páginasLigamentos de La Columna VertebralCindy BarónAún no hay calificaciones
- Infografia HipertensionDocumento1 páginaInfografia HipertensionLizeth HernandezAún no hay calificaciones
- 16°ARTROLOGÍA Pelvis-CaderaDocumento42 páginas16°ARTROLOGÍA Pelvis-CaderaPancho DelgadoAún no hay calificaciones
- Cuadro SinopticoDocumento4 páginasCuadro SinopticoLEONARDO DE JESUS MENDOZA PEDROZAAún no hay calificaciones
- Articulaciones Del Cuerpo HumanoDocumento1 páginaArticulaciones Del Cuerpo HumanoDiego ChimoyAún no hay calificaciones
- Topografia 2 de ToraxDocumento59 páginasTopografia 2 de Toraxamendiola67% (6)
- Plexo CervicalDocumento9 páginasPlexo CervicalWalter FreireAún no hay calificaciones
- Músculos de La RespiraciónDocumento7 páginasMúsculos de La RespiraciónElizabeth David100% (1)
- Cabeza Resumen Del Libro de Moore de Anatomia Humana PDFDocumento34 páginasCabeza Resumen Del Libro de Moore de Anatomia Humana PDFRevisa RevisaAún no hay calificaciones
- Fisiología de La Sangre IDocumento27 páginasFisiología de La Sangre IFranquiito RamirezAún no hay calificaciones
- Tema 1. Huesos Del CráneoDocumento78 páginasTema 1. Huesos Del CráneoRuffo Alonso Aguilar ChongAún no hay calificaciones
- Disertaciones TTKKDocumento6 páginasDisertaciones TTKKFrancisca Carolina Ríos ArdilesAún no hay calificaciones
- Circulacion PulmonarDocumento9 páginasCirculacion PulmonarpiybulAún no hay calificaciones
- Clase 7Documento28 páginasClase 7Oscar HurtadoAún no hay calificaciones
- LumbagoDocumento29 páginasLumbagovigili100% (3)
- Tendinopatia de HombroDocumento8 páginasTendinopatia de HombrovigiliAún no hay calificaciones
- Deficiencias Congénitas y AmputacionesDocumento5 páginasDeficiencias Congénitas y Amputacionesvigili100% (1)
- Preguntas MO Mecánica VentilatoriaDocumento23 páginasPreguntas MO Mecánica Ventilatoriayamila5278Aún no hay calificaciones
- Material Yoga MarzoDocumento18 páginasMaterial Yoga MarzoSebastián SaezAún no hay calificaciones
- Regulacion de La Respiración en PerrosDocumento5 páginasRegulacion de La Respiración en PerrosLeonardo ParedesAún no hay calificaciones
- VMNI Intervención de KinesiologíaDocumento48 páginasVMNI Intervención de KinesiologíaAni Fran SolarAún no hay calificaciones
- PDCS Lengua OriginariaDocumento12 páginasPDCS Lengua OriginariaCristian Mamani MurgaAún no hay calificaciones
- Complicaciones Que Surgen Por La AnestesiaDocumento27 páginasComplicaciones Que Surgen Por La AnestesiaEduardo AlasAún no hay calificaciones
- Práctica 1. Funcionamiento Del Aparato Respiratorio HumanoDocumento10 páginasPráctica 1. Funcionamiento Del Aparato Respiratorio HumanoHenryRealAún no hay calificaciones
- Función RespiratoriaDocumento11 páginasFunción RespiratoriaGab OCAún no hay calificaciones
- Sindromes ParenquimalesDocumento38 páginasSindromes ParenquimalesLeyla CiezaLlAún no hay calificaciones
- Insuficiencia Respiratoria AgudaDocumento16 páginasInsuficiencia Respiratoria Agudalordsith210182100% (2)
- Caso Clinico Jauja PediatriaDocumento11 páginasCaso Clinico Jauja PediatriaDelfiaCuadrosPaytanAún no hay calificaciones
- Fisiología RonielDocumento8 páginasFisiología RonielRoniel RoaAún no hay calificaciones
- Memoria Personal Técnica Vocal ESAD MALAGADocumento24 páginasMemoria Personal Técnica Vocal ESAD MALAGAJavierAún no hay calificaciones
- La Risa ActividadDocumento2 páginasLa Risa ActividadRichard Benjamin Gallegos FigueroaAún no hay calificaciones
- Informe Caso Santa JuanaDocumento7 páginasInforme Caso Santa JuanaCamila Vela-RuizAún no hay calificaciones
- Plantilla Verificacion Ventilador MecanicoDocumento2 páginasPlantilla Verificacion Ventilador Mecanicobettoneira94Aún no hay calificaciones
- Síndrome Obstructivo BronquialDocumento11 páginasSíndrome Obstructivo BronquialJose Humberto Gallardo SanchezAún no hay calificaciones
- Anatomia Del Sistema RespiratorioDocumento9 páginasAnatomia Del Sistema Respiratorioemeli hossana tellez navarreteAún no hay calificaciones
- Bases Anatomo Fisiologicas Del EPOCDocumento22 páginasBases Anatomo Fisiologicas Del EPOCAlejandro MoraAún no hay calificaciones
- Informe de Indagación - Desarrollado Como Ejemplo - CytDocumento5 páginasInforme de Indagación - Desarrollado Como Ejemplo - CytLuis LA XtraAún no hay calificaciones
- Guia Septimo Respiracion en Animales y Seres Humanos (Cuarta Clase)Documento4 páginasGuia Septimo Respiracion en Animales y Seres Humanos (Cuarta Clase)karlacastrillon2577Aún no hay calificaciones
- Manejo de Sonda EndotraquealDocumento8 páginasManejo de Sonda EndotraquealAgustin Abraham Velazquez MartinezAún no hay calificaciones
- Album Estapas de Embarazo CesarDocumento23 páginasAlbum Estapas de Embarazo CesarCesar AndradeAún no hay calificaciones
- Pulmones ?Documento7 páginasPulmones ?Daniela Gómez SifuentesAún no hay calificaciones
- Taller de Sistema RespiratorioDocumento9 páginasTaller de Sistema RespiratorioManuela MarinAún no hay calificaciones
- Elaboracion MATRIZ Aspectos e Impactos Ambient Ales en Una Empresa La Drill Era PDFDocumento4 páginasElaboracion MATRIZ Aspectos e Impactos Ambient Ales en Una Empresa La Drill Era PDFElizabeth CastroAún no hay calificaciones