Documentos de Académico
Documentos de Profesional
Documentos de Cultura
3) Espermatogenesis
Cargado por
Aróm Franco Estrella0 calificaciones0% encontró este documento útil (0 votos)
3 vistas22 páginasLa espermatogénesis es el proceso por el cual los espermatogonios se transforman en espermatozoides a través de divisiones celulares y cambios morfológicos. Comienza en la pubertad y continúa hasta edad avanzada, tomando aproximadamente 64 días en total. Involucra la transformación de células germinales primordiales en espermatogonios, espermatocitos y espermátides a través de meiosis, para finalmente formar espermatozoides maduros capaces de fertilizar. La calidad de los espermatozoides y la fertilidad dis
Descripción original:
FUENTE LAGMANN
Título original
3)ESPERMATOGENESIS
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PPT, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoLa espermatogénesis es el proceso por el cual los espermatogonios se transforman en espermatozoides a través de divisiones celulares y cambios morfológicos. Comienza en la pubertad y continúa hasta edad avanzada, tomando aproximadamente 64 días en total. Involucra la transformación de células germinales primordiales en espermatogonios, espermatocitos y espermátides a través de meiosis, para finalmente formar espermatozoides maduros capaces de fertilizar. La calidad de los espermatozoides y la fertilidad dis
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPT, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
3 vistas22 páginas3) Espermatogenesis
Cargado por
Aróm Franco EstrellaLa espermatogénesis es el proceso por el cual los espermatogonios se transforman en espermatozoides a través de divisiones celulares y cambios morfológicos. Comienza en la pubertad y continúa hasta edad avanzada, tomando aproximadamente 64 días en total. Involucra la transformación de células germinales primordiales en espermatogonios, espermatocitos y espermátides a través de meiosis, para finalmente formar espermatozoides maduros capaces de fertilizar. La calidad de los espermatozoides y la fertilidad dis
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PPT, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 22
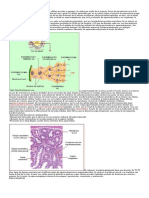
ESPERMATOGENESIS
LUIS ALBERTO VICENTE YAYA
FACULTAD DE MEDICINA HUMANA
UNIVERSIDAD NACIONAL DE UCAYALI
ESPERMATOGENESIS
• Fenómeno por el cual los espermatogonios se
transforman en espermatozoides.
• En el varón la diferenciación de las CGP se inicia en la
pubertad (13-16 años) y se continúa hasta la edad
avanzada.
• Al nacimiento las CGP se identifican en el varón en los
cordones sexuales de los testículos en forma de células
de gran tamaño rodeadas por céls. de sostén, que se
derivan del epitelio superficial de la glándula, y se
convierten en células sustentaculares de Sertoli y
ayudan en la maduración de las CGP.
• Poco antes de la pubertad los cordones sexuales se
tornan huecos y se denominan conductillos o túbulos
seminíferos
• Al mismo tiempo las CGP dan origen a los
espermatogonios que son de 2 tipos:
- Espermatogonios de tipo A, que se dividen por
mitosis para formar una reserva continua de células
madre (stem cells), y
- Espermatogonios de tipo B que dan origen a los
espermatocitos primarios
• Ocasionalmente, algunas céls, tipo A, abandonan la
población de stem cells y originan generaciones sucesivas
de espermatogonios mas diferenciados que las anteriores.
• Culminada la última división de céls. tipo A, se forman los
espermatogonios de tipo B, las que mas tarde por mitosis
forman los espermatocitos primarios (46 xy), que son las
células germinales mas grandes en el túbulo.
Posteriormente sufren la 1ra. división de reducción
entrando a una profase prolongada de 22 días, seguida
por la terminación rápida de la 1ra. meiosis y la formación
de los espermatocitos secundarios haploides (22x,
22y) de casi la mitad de tamaño que las anteriores.
• Estas céls. empiezan inmediatamente la 2da. división
meiótica para formar espermátides, que contienen un
número haploide de 23 cromosomas. En el proceso desde
que las céls, tipo A, abandonan la población de céls. madre
hasta la formación de espermátides, la citocinesis es
incompleta, de tal modo que las generaciones celulares
sucesivas están unidas por puentes citoplasmáticos. Así, la
progenie de un espermatogonio tipo A, forman un grupo de
céls germinativas, que mantienen contacto durante la
diferenciación.
• Los espermatogonios y espermátides se
encuentran en profundas cavidades de las
células de Sertoli durante todo su desarrollo; así
las céls. de Sertoli proporcionan sostén y
protección, participan en su nutrición y ayudan a
la liberación de los espermatozoides maduros,
hacia el epidídimo, donde se almacenan y
alcanzan su maduración funcional.
ESPERMIOGENESIS
• Serie de cambios que sufren los espermátides para su
transformación en espermatozoides.
Comprende:
1-Formación del acrosoma (capuchón) que cubre casi la
mitad de la superficie nuclear y contiene enzimas que
ayudan a la penetración del óvulo y las capas que lo rodean.
2-condensación del núcleo
3-formación del cuello, pieza intermedia y cola.
4-eliminación de la mayor parte del citoplasma.
• En el hombre, la espermatogénesis, incluyendo la
espermiogénesis comprende de 60 a 64 días.
• Los espermatozoides maduros llegan a la luz de los
túbulos semíniferos y de allí empujados hacia el epidídimo
por elementos contráctiles que se encuentran en la pared.
Al inicio son poco móviles; en el epidídimo alcanzan su
movilidad completa
ESPERMATOZOIDES
Es una célula germinativa de gran movilidad. Tiene las
siguientes partes:
• cabeza
• cuello
• pieza intermedia
• cola
Capacidad fecundante : 1 - 2 días.
Vida total apróx. 72 hrs hasta 96 hrs.)
Los varones normales suelen tener 60´000,000 a
100’000,000 de espermatozoides, por cada cm³ de
semen. En cada eyaculación se elimina 3.5 - 4 o más
cm³ de semen.
• los espermatozoides alcanzan los 17-20 km/h durante la
eyaculación
Los 17 km/h corresponden a unos 4,72 m/s.
ESPERMATOZOIDES
• Los varones que contienen 50´000,000 de espermatozoides
por cm³. no suelen ser tan fecundos.
• Los que contienen 20´000,000 por cm³. suelen ser
estériles. No se ha determinado aún, por que se necesita
un número tan enorme de espermatozoides para asegurar
la fecundación cuando en realidad, uno puede ser
suficiente.
• Con frecuencia se observan espermatozoides anormales, y
se observan defectos en el 10% de ellos aproximadamente,
La anomalía puede ser de la cabeza, o de la cola, hay
gigantes y enanos, a veces están unidos. Los
espermatozoides anormales no poseen movilidad normal y
es probable que por ello no fecunden a los ovocitos
• Estudios indican que la calidad genética del esperma
empeora con la edad y existen mas dificultades para
fecundar
• Los años aumentan el riesgo de infertilidad y de transmitir
enfermedades a los hijos
• Los factores socioeconómicos y dietéticos también
influyen en los espermatozoides
• No se puede fijar una edad concreta donde empieza ese
proceso.
• Científicos del Laboratorio Nacional Lawrence Livermore
(LLNL) y de la Universidad de California (Berkeley)
analizaron el esperma de 97 hombres sanos y no fumadores
entre los 22 - 80 años (con una media de 44) y observaron
que con la edad aumenta la fragmentación del ADN de
los espermatozoides, se reduce la calidad de los mismos y
su capacidad para ir en línea recta y disminuye la fertilidad
• en los hombres esta fragmentación del ADN del esperma y
la consiguiente pérdida de calidad es un proceso gradual
• la edad incrementa la mutación de un gen que puede
causar en los hijos acondroplasia, un trastorno
hereditario del crecimiento de los huesos que provoca
enanismo.
• el volumen del semen disminuye 0,03 mililitros cada año
y la motilidad de los espermatozoides también se va
reduciendo progresivamente cada 12 meses. Para
Andrew Wyrobek, del laboratorio que ha coordinado la
investigación, "estos hallazgos muestran que los
hombres que retrasan su paternidad no sólo tienen más
dificultades para concebir sino que cuentan con más
posibilidades de que su hijo nazca con un defecto
genético".
También podría gustarte
- E SpermatogenesisDocumento27 páginasE SpermatogenesisNataly Alexandra BocanegraAún no hay calificaciones
- GAMETOGÉNEIS - EspermatogénesisDocumento22 páginasGAMETOGÉNEIS - EspermatogénesisAsriel CoulterAún no hay calificaciones
- GametogenesisDocumento41 páginasGametogenesishiroshy555Aún no hay calificaciones
- Gamtogénesis by @med - TropolisDocumento8 páginasGamtogénesis by @med - TropolisJean SalgadoAún no hay calificaciones
- Resumen de Fecundacion 2020Documento23 páginasResumen de Fecundacion 2020Javier RosellAún no hay calificaciones
- Reproducción Humana - Estudiantes.Documento32 páginasReproducción Humana - Estudiantes.Julio ArdilaAún no hay calificaciones
- Tema 1 - GametogénesisDocumento7 páginasTema 1 - GametogénesisMarc Biosca CalabuigAún no hay calificaciones
- 6GAMETOGÉNESIS EspermatogenesisDocumento20 páginas6GAMETOGÉNESIS EspermatogenesisHeriberto GómezAún no hay calificaciones
- Resumo Embriologia MADocumento20 páginasResumo Embriologia MAabdelbrasileiro2001Aún no hay calificaciones
- GUIA DE EXAMEN EMBRIOLOGIA 1er - PARCIALDocumento16 páginasGUIA DE EXAMEN EMBRIOLOGIA 1er - PARCIALYolotzin CoronaAún no hay calificaciones
- EmbriologiaDocumento15 páginasEmbriologiaMarijoAún no hay calificaciones
- Tema 1 Introducción A La Embriología. GametogénesisDocumento28 páginasTema 1 Introducción A La Embriología. GametogénesisLeslie SánchezAún no hay calificaciones
- GametogenesisDocumento55 páginasGametogenesisVicToRiaAún no hay calificaciones
- Gónadas, Gametos y GametogenesisDocumento56 páginasGónadas, Gametos y GametogenesisJonathan Montesinos Delgado100% (1)
- Gametogenesis y Fecundacion ResumenDocumento15 páginasGametogenesis y Fecundacion Resumenblack5heepAún no hay calificaciones
- ESPERMATOGENESISDocumento15 páginasESPERMATOGENESISMiriam E. MairimAún no hay calificaciones
- GametogenesisDocumento50 páginasGametogenesisEmiliano CardenasAún no hay calificaciones
- Gametognesis BiologiaDocumento15 páginasGametognesis BiologiaJosue RebolledoAún no hay calificaciones
- Resumen Arteaga Antes Cap 5 BienDocumento18 páginasResumen Arteaga Antes Cap 5 BienApuntes BonitosAún no hay calificaciones
- GametogénesisDocumento28 páginasGametogénesisSofia PantojaAún no hay calificaciones
- Embrilogia Del Sistema Genital Masculino y FemenioDocumento27 páginasEmbrilogia Del Sistema Genital Masculino y FemenioOctavio Villacrez OlascoagaAún no hay calificaciones
- Sitema Reproductor MasculinoDocumento16 páginasSitema Reproductor MasculinoJesus Mollinedo mrenoAún no hay calificaciones
- MeiosisDocumento11 páginasMeiosisMELANIE VERA YAGAún no hay calificaciones
- 1 ERA-generalidades de EmbriologiaDocumento31 páginas1 ERA-generalidades de Embriologiaabdelbrasileiro2001Aún no hay calificaciones
- Cap 9 ReproducciónDocumento34 páginasCap 9 ReproducciónMaria I. RodriguezAún no hay calificaciones
- Preparación para El Embarazo y GametogénesisDocumento6 páginasPreparación para El Embarazo y Gametogénesissooveronmica.docAún no hay calificaciones
- Ovogenesis y EspermatogenesisDocumento11 páginasOvogenesis y EspermatogenesisMARIA JOSE CEPEDA CHAVARRIAAún no hay calificaciones
- EspermatogénesisDocumento18 páginasEspermatogénesisJuuan FerraryAún no hay calificaciones
- 2 Gametogenesis, Fecundacion y ImplantacionDocumento37 páginas2 Gametogenesis, Fecundacion y Implantacionyasser08 Hernandez100% (1)
- Resumen de Aparato Reproductor Masculino DesiDocumento7 páginasResumen de Aparato Reproductor Masculino DesiDaya GarciaAún no hay calificaciones
- Clase 4 Fecundacion - Desarrollo EmbrionarioDocumento54 páginasClase 4 Fecundacion - Desarrollo EmbrionarioGianfranco VillenaAún no hay calificaciones
- Espermatogenesis - TrabajoDocumento12 páginasEspermatogenesis - TrabajoJanella Tineo MedinaAún no hay calificaciones
- EspermatogenesisDocumento5 páginasEspermatogenesisJuan Jose Garcia MoralesAún no hay calificaciones
- Arm, ArfDocumento90 páginasArm, ArfYan carlos Diaz TorresAún no hay calificaciones
- Practica 5Documento9 páginasPractica 5Cesía Tamayo RiveraAún no hay calificaciones
- GametogenesisDocumento61 páginasGametogenesisandreaAún no hay calificaciones
- Desarrollo Humano y Social I 1a ClaseDocumento29 páginasDesarrollo Humano y Social I 1a ClaseAntonella TorresAún no hay calificaciones
- Herencia Ligada Al SexoDocumento12 páginasHerencia Ligada Al SexoAry morilloAún no hay calificaciones
- 1 Gametogenesis, Ciclo OvaricoDocumento70 páginas1 Gametogenesis, Ciclo OvaricoDr Sergio Adrián Colín VázquezAún no hay calificaciones
- Primera Semana Del Desarrollo Humano Capítulo 2Documento12 páginasPrimera Semana Del Desarrollo Humano Capítulo 2isaAún no hay calificaciones
- 1 GametogenesisDocumento35 páginas1 Gametogenesisjean pierre villanueva de la cruzAún no hay calificaciones
- Gametogénesis, Ovulación e ImplantaciónDocumento31 páginasGametogénesis, Ovulación e ImplantaciónKeren Aquino BrunoAún no hay calificaciones
- Marco Teórico: Generalidades Del Aparato Reproductor MasculinoDocumento18 páginasMarco Teórico: Generalidades Del Aparato Reproductor MasculinoAndrea IriasAún no hay calificaciones
- A Espermatogenesis. Arteaga M. Modif.Documento62 páginasA Espermatogenesis. Arteaga M. Modif.Brigith CruzAún no hay calificaciones
- A Espermatogenesis. Arteaga M. Modif.-1Documento53 páginasA Espermatogenesis. Arteaga M. Modif.-1Eduardo Sebastián100% (1)
- EmbriologíaDocumento24 páginasEmbriologíaDaniAún no hay calificaciones
- Fecundación, Desarrollo Embrionario y FetalDocumento11 páginasFecundación, Desarrollo Embrionario y FetalAmélie CastañoAún no hay calificaciones
- GametogénesisDocumento25 páginasGametogénesisEsmeraldaAún no hay calificaciones
- EMBRIOLOGÌA - Documentos de GoogleDocumento8 páginasEMBRIOLOGÌA - Documentos de GoogleLeslie SánchezAún no hay calificaciones
- Repaso de EmbriologiaDocumento8 páginasRepaso de EmbriologiaNicole HernandezAún no hay calificaciones
- Capitulo 2 - Langman - GametogénesisDocumento5 páginasCapitulo 2 - Langman - Gametogénesismaria jose sanchez gilAún no hay calificaciones
- A Espermatogenesis. Arteaga M. Modif.Documento68 páginasA Espermatogenesis. Arteaga M. Modif.David MarinAún no hay calificaciones
- Embriología Resumen I Parcial (AutoRecovered)Documento40 páginasEmbriología Resumen I Parcial (AutoRecovered)Annallensse RodríguezAún no hay calificaciones
- Biologia de La ConcepcionDocumento9 páginasBiologia de La ConcepcionJoyce de VeraAún no hay calificaciones
- AO #7. Desarrollo Pre-Embrionario..Documento12 páginasAO #7. Desarrollo Pre-Embrionario..Andrea MedinaAún no hay calificaciones
- Fertilidad y Desarrollo PreembrionarioDocumento4 páginasFertilidad y Desarrollo PreembrionarioEnzon BritoAún no hay calificaciones
- Gametogénesis - Fecundación y NidaciónDocumento34 páginasGametogénesis - Fecundación y NidaciónCarlos RMAún no hay calificaciones
- EMBRIOLOGIA FecundacionDocumento34 páginasEMBRIOLOGIA FecundacionNilmarielsiCamejoAún no hay calificaciones
- GametogénesisDocumento22 páginasGametogénesisDaniel Hurtado BaezaAún no hay calificaciones
- Resumen Tos Expectoracion - Vesalius Medic InstagramDocumento15 páginasResumen Tos Expectoracion - Vesalius Medic InstagramAróm Franco EstrellaAún no hay calificaciones
- Radiología de Tórax y Cardiovascular EADocumento20 páginasRadiología de Tórax y Cardiovascular EAAróm Franco EstrellaAún no hay calificaciones
- 4) de La Ovulacion A Fecun DacionDocumento40 páginas4) de La Ovulacion A Fecun DacionAróm Franco EstrellaAún no hay calificaciones
- 2) OvogenesisDocumento26 páginas2) OvogenesisAróm Franco EstrellaAún no hay calificaciones