0% encontró este documento útil (0 votos)
27 vistas15 páginasVia Aerea Preguntas Terminado
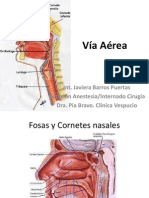
El documento aborda el manejo de la vía aérea en enfermería crítica, incluyendo técnicas de intubación y procedimientos como la toracocentesis y pericardiocentesis. Se detallan los equipos necesarios, la secuencia rápida de intubación y las complicaciones asociadas a estos procedimientos. Además, se discuten conceptos como la saturación de oxígeno y las interacciones cardiopulmonares en el estado asmático.
Cargado por
Cesar Iván AcostaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como DOCX, PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
27 vistas15 páginasVia Aerea Preguntas Terminado
El documento aborda el manejo de la vía aérea en enfermería crítica, incluyendo técnicas de intubación y procedimientos como la toracocentesis y pericardiocentesis. Se detallan los equipos necesarios, la secuencia rápida de intubación y las complicaciones asociadas a estos procedimientos. Además, se discuten conceptos como la saturación de oxígeno y las interacciones cardiopulmonares en el estado asmático.
Cargado por
Cesar Iván AcostaDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como DOCX, PDF, TXT o lee en línea desde Scribd