Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Guía III Parcial Embrio
Guía III Parcial Embrio
Cargado por
Isis AndinoDescripción original:
Título original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Guía III Parcial Embrio
Guía III Parcial Embrio
Cargado por
Isis AndinoCopyright:
Formatos disponibles
¿Cuando aparece SNC?
El SNC aparece al comienzo de la tercera semana.
¿Cómo aparece el SNC?
Aparece como una placa de ectodermo engrosado en forma de zapatilla, la placa neural, en
la región media dorsal delante del ganglio primitivo.
Días de cierre de los neuroporo anterior y neuroporo posterior?
El cierre final de neuroporo craneal tiene lugar en la fase de 18 a 20 somitas (25 día); el
cierre del neuroporo caudal tiene lugar aproximadamente 3 días después.
¿Cuáles son las 3 vesículas cerebrales primarias?
-Prosencéfalo o cerebro anterior
-Mesencéfalo o cerebro medio
-Rombencéfalo o cerebro posterior
¿Cuáles son las 5 vesículas cerebrales secundarias?
-Telencéfalo
-Diencéfalo
-Mesencéfalo
-Metencéfalo
-Mielencéfalo
¿Qué estructuras derivan de cada una de las vesículas secundarias?
A la 5ta semana de desarrollo vesículas cerebrales se diferencian en secundarias
Telencéfalo: hemisferios cerebrales
Diencéfalo: Vesícula óptica, tálamo, hipotálamo e hipófisis
Mesencéfalo: Colículos anteriores y colículos posteriores
Metencéfalo: Cerebelo y puente
Mielencéfalo: Médula oblongada
¿Qué estructuras forman el III y el IV ventrículo?
La cavidad del rombencéfalo es el cuarto ventrículo, la del diencéfalo es el tercer ventrículo
estas forman el acueducto de Silvio.
¿Qué es el istmo romboencéfalico?
Un surco profundo, el istmo romboencéfalico, separa el mesencéfalo del romboencéfalo.
¿Qué es la médula espinal?
La pared del tubo neural recién cerrado
¿Qué tipo de células constituyen la ME?
Durante la etapa del surco neural y de inmediato tras el cierre del tubo se subdividen con
rapidez y producen células neuroepiteliales.
¿Cómo se forma la capa neuroepitelial?
Las células neuroepiteliales constituyen de manera colectiva la capa neuroepitelial o
neuroepitelio.
Células nerviosas primitiva también se le llaman: Neuroblastos
¿Cómo se forman los neuroblastos?
Por el tubo neural cuando se cierra las células neuroepiteliales se transforman
Características histológicas de los neuroblastos: Núcleo redondo, grande con nucleoplasma
pálido y un nucleolo con coloración oscura.
¿Qué tipo de células son las de la capa de manto y que forman?
Tipo de células: células nerviosas primitivas o neuroblastos. ¿Qué forma? Forma la
sustancia gris de la médula espinal.
¿Qué es la capa marginal, su contenido y que forma?
Es la capa más extensa de la médula espinal, contiene fibras nerviosas que emergen de los
neuroblastos de la capa de manto y forma la sustancia blanca de la médula espinal.
¿Qué estructuras forman el engrosamiento del tubo neural?
Los engrosamientos ventrales, las placas basales, que contienen células de las astas
motoras ventrales, forman las áreas motoras de la médula espinal: los engrosamientos
dorsales, las placas alares. forman las áreas sensitivas.
Placas: Placas basales, placas alares, placas del techo y placas del suelo
Astas: Asta motora ventral, asta sensitiva y asta intermedia.
¿Origen de los neuroblastos?
Se originan por divisiones de las células neuroepiteliales.
Fases del desarrollo de un neuroblasto: Tienen una prolongación central pero cuando
cuando migran hacia la capa del manto esta desaparece y se tornan temporalmente
redondos y apolares. Aparecen nuevas prolongaciones citoplasmáticas formando un
neuroblasto bipolar. La prolongación en un extremo de la célula se alarga para formar el
axón primitivo.
Derivación de las células gliales: Astrocitos protoplasmáticos y astrocitos fibrilares. Célula
de oligodendroglia y célula de microglia.
¿Qué estructura forman las células de la cresta neural al migrar al SNC?
Las células migran lateralmente y originan los ganglios sensitivos (ganglios de la raíz dorsal)
de los nervios raquídeos y otros tipos celulares.
¿Qué forman los ganglios sensitivos?
Forman dos prolongaciones: las prolongaciones que crecen en la parte dorsal del tubo
neural, se conocen como la raíz sensitiva dorsal del nervio raquídeo. Las prolongaciones
que crecen periféricamente une fibras de las raíces motoras ventrales.
Describa la formación de un nervio espinal: Las fibras nerviosas se agrupan en haces
conocidos como raíces de los nervios ventrales. Estos se forman en conjuntos de fibras que
originan a las células en los ganglios de la raíz dorsal. Las prolongaciones distales unen las
raíces de los nervios para formar un nervio raquídeo.
¿En qué consiste la mielinización y que células causan su origen?
Las células de Schwann mielina los nervios periféricos cada célula mielina únicamente un
axón. Se originan a partir de la cresta neural. Migra hacia la periferia y se enrolla en torno a
los axones para formar la vaina del neurilema.
Posición de la médula espinal: Durante el 3er mes de desarrollo, la médula espinal se
extiende en toda la longitud del embrión y los nervios raquídeos pasan a través de los
agujeros intervertebrales. En el adulto, la médula espinal termina a nivel de L2 a L3.
Regulación molecular de la ME: La regulación dorsal y ventral de la médula espinal en
desarrollo dependen del gradientes de concentración entre miembros de la familia de los
factores de transformación del crecimiento B (TGF-B) secretados en el tubo neural dorsal y
el factor sonic hedgehog (SHH) secretado por la notocorda.
Sistema urogenital
1. ¿Cómo se deriva el sistema urogenital desde la perspectiva funcional?
Se divide en dos componentes: sistema urinario y sistema urogenital, ambos se derivan a
partir de una cresta mesodérmica común (mesodermo intermedio), pero se forma primero
el sistema urinario y luego el sistema genital.
2. ¿De que se encarga el sistema urinario?
Se encarga de la liberación de los desechos metabólicos.
3. ¿De qué está comprendido el sistema urinario?
Riñón derecho y un riñón izquierdo (se forma la orina), uréteres (transportan orina), vejiga
(almacena la orina y tiene dos perforaciones) y uretra (elimina orina desde la vejiga al
exterior).
4. ¿Cuáles son los sistemas renales?
Durante la vida intrauterina del humano se forman 3 sistemas renales:
● Sistema Pronefros (Es rudimentario, primero que se forma y no es funcional)
● Sistema Mesonefros (Actúa durante un corto periodo de tiempo, ubicado en región
torácica y lumbar)
● Sistema Metanefros (forma el riñón permanente, ubicado en la región pélvica)
Sistema Ubicación Tiempo ¿Qué forma?
Pronefros C1 a C7 Aparece a inicios de Nefrotomas
la 4ta semana y
desaparece a
finales de la 4ta
semana.
Mesonefros T1 A L3 Aparece a finales de Conducto deferente
la 4ta semana y Cresta urogenital o
desaparece a final cresta gonadal
de la semana 12.
Metanefros Región pélvica S1 a Aparece en la 5ta Yema ureteral o
S5 y luego sube a la semana y no divertículo
región abdominal de desaparece metanéfrico
manera Blastema
retroperitoneal metanefrogenico o
masa metanefrica
de mesénquima
Riñón definitivo
5. ¿Qué son los nefrotomas?
Estructuras o unidades excretoras vestigiales del pronefro.
6. ¿Qué es el y que produce el conducto mesonéfrico de Wolf?
En la región lateral de los túbulos ingresa en el conducto colector longitudinal conocido
como conducto mesonéfrico de Wolf. Este mismo en la mujer no produce nada, en el
hombre produce los conductos deferentes.
7. ¿En qué tiempo aparece la cresta urogenital?
Aparece a mitad del segundo mes.
8. ¿Cómo se forman los túbulos excretores del mesonefros y que se da a partir de
ellos?
Al comienzo de la cuarta semana del desarrollo,durante la regresión del sistema
pronéfricos, aparecen los primeros túbulos excretores del mesonefros. Se alargan
rápidamente, forman un bucle en forma de S y crean una red de capilares que formará el
glomérulo en su extremidad medial, los túbulos forman la cápsula de Bowman y juntas estas
estructuras constituyen un corpúsculo renal.
9. ¿Cuándo aparece y cuando inicia a funcionar el primordio del riñón o riñón primitivo?
Aparece en la 5ta semana e inicia a funcionar a la 9na semana (se inicia a producir/
secretar orina, el riñón no filtra la orina) del desarrollo.
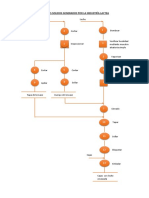
10. Estructuras de donde se deriva el riñón definitivo:
● La yema ureteral o divertículo metanéfrico: se dilata y forma la pelvis renal cefálica y
la pelvis renal caudal, esta se divide y forma los cálices mayores. Estos cálices
mayores se dividen alrededor de 12 generaciones y se convierten en cálices
menores (al final del quinto mes). Y luego al final los cálices menores producen los
conductos colectores. Los túbulos colectores de la quinta y cuarta generación se
alargan considerablemente y convergen en el cáliz menor, donde forman la pirámide
renal. La yema ureteral da origen al uréter. La yema ureteral origina el uréter, la
pelvis renal, los calcio mayores y menores y, aproximadamente de 1 a 3 millones de
túbulos colectores dando el sistema colector.
● Blastema metanefrogenico o masa metanefrica de mesénquima: Este se forma en
cordón nefrogénico, el cordón nefrogénico formará la médula y la corteza del riñón.
Estos dos forman el sistema excretor y colector
11. ¿Cómo se forma el sistema excretor?
Los túbulos colectores tienen parte proximal y tienen parte distal. En su extremo distal
tienen muchas células llamadas casquete de tejido metanéfrico estas células bajo influencia
inductiva del túbulo forman pequeñas vesículas llamadas vesículas renales. Las vesículas
renales ayudan a forman un túbulo colector en forma de S, que es especializado debido a
que está dentro de la pirámide renal. Este túbulo tiene una punta distal que forma una
cápsula de Bowman. Los capilares en un extremo de la S crecen dentro del espacio
delimitado y se diferencian en glomérulos. Teniendo ya la cápsula de Bowman y el
glomérulo se llama corpúsculo renal. Todo ya formado se conoce como túbulo contorneado.
El corpúsculo renal, túbulo contorneado distal y proximal y los tubulos rectos se conocen
como nefronas.
Todo lo que está cerca de la cápsula de Bowman el túbulo contorneado es proximal y lo que
se aleja es túbulo contorneado distal.
12. ¿Qué son las nefronas?
Unidad funcional del riñón. Las nefronas no aumentan su número, solo se forman hasta el
nacimiento. Existen aproximadamente 1 millón en cada riñón. Los riñones tienen un aspecto
lobulado pero la lobulación desaparece durante la infancia como resultado del posterior
crecimiento de las nefronas (no aumentan de número).
13. ¿Cuándo se da el riñón definitivo?
Se da en la 12 semana del desarrollo. Durante la etapa fetal los riñones no son
responsables de la excreción de desechos, no funcionan para filtrar, solo producen orina.
14. Regulación molecular del desarrollo del riñón: Implica Interacciones epiteliales
mesenquimatosas. El gen involucrado es WTN1 regula la síntesis del factor de
transcripción que permite que el tejido sea competente para responder a la inducción
provocada por la yema ureteral. WNT1 regula la síntesis de crecimiento neurotrófico
derivado de las células gliales (GDNF) y el factor de crecimiento de los hepatocitos
(HGF o factor de dispersión).
15. Tumores y anomalías renales:
● Tumor de Wilms: cáncer por mutación del gen WTN1
● Síndrome de WAGR: se caracteriza por tumor de Wilms, aniridia,
gonadoblastomas (tumores gonadales) y retraso mental. Microdeleción en el
cromosoma II gen PAX6 (aniridia), gen WTI.
● Displasias renales y la agenesia
● Enfermedad renal poliquística autosómica recesiva (ARPKD) o Enfermedad
renal poliquística autosómica dominante (ADPKD)
● Locación anómala del riñón: puede ser riñón pélvico, riñón en forma de
herradura y tener riñón con arterias de accesorios.
16. ¿Cómo se forma la vejiga?
Viene del mesodermo intermedio, se desarrolla en la 4ta semana. La cloaca se divide
anteriormente en el seno urogenital y posteriormente en el conducto anal. El tabique
urorrectal es una capa de mesodermo que divide el conducto anal primitivo y el seno
urogenital. La punta del tabique formará el cuerpo perineal. En el seno urogenital pueden
diferenciarse tres partes: la parte superior y más grande, es la vejiga urinaria; parte pélvica
formará la uretra y la parte fálica es el pene y el clítoris en la mujer.
El seno urogenital que estaba comunicado con el alantoides se cerrará y quedará un
ligamento umbilical medial.
17. ¿Qué es el uraco?
Un cordón grueso del alantoides, se mantiene y une el ápice de la vejiga con el ombligo. En
el adulto forma el ligamento umbilical medio.
18. Anomalías de la vejiga:
● Fístula uracal: puede hacer que la orina drene desde el ombligo
● Quiste uracal: cuando solo persiste un área local del alantoides, la actividad
secretora de su revestimiento produce una dilatación quística.
● Extrofia de la vejiga: es una alteración del cuerpo ventral en la que la mucosa de la
vejiga queda expuesta.
● Extrofia de la cloaca: Es una anomalía más grave de la pared del cuerpo ventral en
la que la alteración de la progresión y el cierre de los pliegues del cuerpo lateral es
mayor que la observada en la extrofia de la vejiga.
Sistema urinario
1. La clave para el dimorfismo sexual es el cromosoma Y, que contiene el gen que
determina la formación de los testículos llamado:
gen SRY (sex-determining region on Y) en su brazo corto (Yp11).
2. Las gónadas no tienen características femeninas o masculinas hasta:
Hasta la 7ma semana del desarrollo
3. Orígenes de las gónadas:
● Mesotelio (que es el epitelio mesodérmico)
● Mesénquima subyacente
● Células germinales primordiales
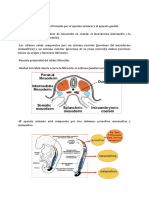
4. ¿Cómo aparecen las gónadas?
Al principio, las gónadas aparecen como un par de crestas longitudinales, las crestas
genitales o gonadales, aquí se instalan las células germinales primordiales (las células
germinales no aparecen en las crestas genitales hasta la sexta semana del desarrollo).
Estas células germinales primordiales penetran el mesénquima subyacente y forman los
cordones celular o cordón sexual primitivo (gónada indiferenciada).
5. ¿Cómo se sabe si será niña o niño fenotípicamente?
Para saber si será niña o varón, la proteína SRY se presenta y si este se queda será varón.
6. ¿Cómo pasan a llamarse los cordones sexuales primitivos si llega el SRY?
Se conocen como cordones testiculares, si no llega el SRY se conocen como cordones
medulares y cordones corticales.
7. ¿Cómo se llama la capa de tejido fibroso conjuntivo y que hace?
Una densa capa de tejido conjuntivo fibroso, la túnica albugínea, separa los cordones
testiculares del epitelio superficial. Forma la suspensión, aísla de la temperatura a los
testículos.
8. ¿Qué liberan las células de Sertoli y las células de Leydig en el varón?
En el varón las células de sertoli liberan sustancia mulleriana y las células de Leydig liberan
a la 8va semana testosterona (terminan de diferenciar testículos,próstata y para diferenciar
órganos sexuales externos).
9. ¿Cómo se forman los túbulos seminíferos y que forman?
Los cordones testiculares son sólidos hasta la pubertad, momento en el que adquieren una
luz formándose, así los túbulos seminíferos. Una vez que los túbulos seminíferos se han
canalizado, se unen a los túbulos de la pared testicular que, a su vez, se introducen en los
conductillos eferentes.
10. ¿Cuáles son los conductos genitales?
● Conducto mesonéfricos (de Wolff) (en el hombre permanece y la mujer desaparece)
Forma el conducto deferente, conductillos deferentes del testiculo, conducto
eyaculador y vesícula seminal.
● Conducto paramesonéfricos (de Muller) (en el hombre se convierten en el apéndice
testicular y desaparece, en la mujer prolifera para formar la cavidad uterina [derecha
e izquierda], útero, trompas de falopio, cérvix y dos tercios superiores de la vagina,
se necesitan presencia de estrógenos y que la antimulleriana desaparezca ).
11. ¿Qué conductos forman el ovario?
Lo forman los conductos medulares y corticales
12. ¿Quién forma el ligamento ancho del útero y que hace?
Los conductos paramesonéfricos fusionados. El ligamento ancho divide la cavidad pélvica
en el fondo del saco recto uterino y el saco vesicouterino.
13. ¿Quién forma el miometrio y perimetrio?
El miometrio y perimetrio se forma del mesénquima del útero.
14. ¿Qué es el himen?
La cavidad de la vagina permanece separada de la del seno urogenital por una delgada
placa del tejido, el himen.
15. ¿Cuando se puede identificar histológicamente el ovario?
El ovario no puede identificarse histológicamente a la décima semana.
16. VERDADERO O FALSO: Proteína del gen del cromosoma Y se necesita en la mujer:
FALSO
17. Defectos uterinos y vaginales:
● Duplicaciones del útero: se deben a la ausencia de fusión de los conductos
paramesonéfricos en un área localizada a lo largo de la línea normal de fusión.
● Útero didelfo: en su forma extrema, el útero es completamente doble.
● Útero arqueado: forma menos grave, se halla sólo ligeramente hendido en el medio.
● Útero bicorne: en el cual el útero tiene dos cuernos que se introducen en la vagina.
● Atresia completa o parcial de uno o dos conductos paramesonéfricos
18. Nombre del gen que actúa conjuntamente con el SRY:
gen autosómico SOX9
19. Regulación molecular del desarrollo del conducto genital:
● SRY: factor de transcripción y el principal gen para el desarrollo de los testículos
● FGF-9: este es una secreción que se da en los testículos
● Factor de esteroidogénesis 1 (SF1): estimula diferenciación de células de sertoli y de
Leydig
● WNT4: es el gen que determina la formación de los ovarios, también actúa con
SOX9. DAX1 ayuda al desarrollo de los ovarios.
20. ¿Donde actúan los estrógenos y los andrógenos?
Los estrógenos actúa en el falo de la mujer y forma el clítoris y los labios mayores y
menores. Los andrógenos actúan en el falo del hombre y forman el pene, glande y escroto.
21. Anomalías de los genitales masculinos:
● Hipospadias: la fusión de los pliegues uretrales es incompleta y se producen
aberturas anómalas de la uretra a lo largo de la cara inferior del pene, normalmente
cerca de la glande,a lo largo del cuerpo o cerca de la base del pene.
● Epispadias: es una anomalía poco frecuente en la que el meato uretral aparece en el
dorso del pene.
● Micropene: tiene lugar cuando se da una insuficiencia de estimulación andrógina
para el crecimiento de los genitales andrógena para el crecimiento de los genitales
externos.
● Criptorquidia: los testículos no descienden.
22. Trastornos del desarrollo sexual: genitales ambiguos, hermafrodita, ovotestículos,
hiperplasia suprarrenal congénita (HSC), TDS, 46 XX. 47, XYY, hernias
También podría gustarte
- Ficha - Inventario de Recursos Turísticos 2019Documento7 páginasFicha - Inventario de Recursos Turísticos 2019Julissa Brigitte100% (6)
- RENAL - EmbriologíaDocumento29 páginasRENAL - EmbriologíaRosa Elvira Bustamante Tapia100% (1)
- Embriología Del Aparato UrogenitalDocumento30 páginasEmbriología Del Aparato UrogenitalMaria JacomeAún no hay calificaciones
- 2 Embriología Del Sistema NerviosoDocumento72 páginas2 Embriología Del Sistema NerviosoAlvaro Huarache Cumba100% (3)
- El Milagroso LaurelDocumento2 páginasEl Milagroso LaurelLalo Molina Mtz100% (1)
- Desarrollo Del RiñonDocumento7 páginasDesarrollo Del RiñonYazmin OsorioAún no hay calificaciones
- Embriologia UrologiaDocumento36 páginasEmbriologia UrologiaJose Luis PachecoAún no hay calificaciones
- Emb Sistema UrogenitalDocumento62 páginasEmb Sistema UrogenitalKate ArAún no hay calificaciones
- Desarrollo Del SN Cap. 18 SnellDocumento5 páginasDesarrollo Del SN Cap. 18 Snelldaniela roldan pinoAún no hay calificaciones
- El Papel de La Hipotesis y de Las Formas de Inferencia en El Trabajo CientificoDocumento44 páginasEl Papel de La Hipotesis y de Las Formas de Inferencia en El Trabajo CientificocarlospizoniAún no hay calificaciones
- Periodo Embrionario Cuarta A Octava SemanaDocumento8 páginasPeriodo Embrionario Cuarta A Octava SemanaKarinaAún no hay calificaciones
- Embriologia Sis Urinario LhalDocumento6 páginasEmbriologia Sis Urinario LhalLópez Hernández Ana Lizbeth 1101Aún no hay calificaciones
- SISTEMA RENAL MorfoDocumento7 páginasSISTEMA RENAL Morfoarlet mvAún no hay calificaciones
- Embriologia de RenalDocumento7 páginasEmbriologia de RenalStephenie MoranAún no hay calificaciones
- Sistema Urogenital Primeros TemasDocumento9 páginasSistema Urogenital Primeros TemasAnia MartinezAún no hay calificaciones
- Riñón y Vías UrinariasDocumento16 páginasRiñón y Vías UrinariasKaren ParedesAún no hay calificaciones
- Sistema RenalDocumento8 páginasSistema RenalConnyAún no hay calificaciones
- Sistema UrogenitalDocumento27 páginasSistema UrogenitalIngrid Areli Alatriste GonzálezAún no hay calificaciones
- Sistema UrogenitalDocumento7 páginasSistema UrogenitalArturo DíazAún no hay calificaciones
- Desarrollo Del Sistema Urogenital y UrinarioDocumento3 páginasDesarrollo Del Sistema Urogenital y UrinarioFrancisco MoroyoquiAún no hay calificaciones
- Cap 16 EmbriologíaDocumento12 páginasCap 16 EmbriologíaBELINDA XCARET RIVERA GONZALEZAún no hay calificaciones
- E16 - Desarrollo Del Aparato Urinario 2017 117-122 WebDocumento6 páginasE16 - Desarrollo Del Aparato Urinario 2017 117-122 WebMayjo CopiasAún no hay calificaciones
- Embriologia Primer ParcialDocumento27 páginasEmbriologia Primer ParcialYarianny GuanteAún no hay calificaciones
- ExposicionDocumento30 páginasExposicionYesica EnriquezAún no hay calificaciones
- ¿Qué Son Los Cálices Renales?: Que Es El Nefron O Nefrona?Documento8 páginas¿Qué Son Los Cálices Renales?: Que Es El Nefron O Nefrona?JACINTO ROSALES YULIZA ZARAIAún no hay calificaciones
- Taller Embriología PDFDocumento2 páginasTaller Embriología PDFnataliAún no hay calificaciones
- Sistema Urinario EmbrioDocumento8 páginasSistema Urinario EmbrioevamarccAún no hay calificaciones
- Guia NefroDocumento19 páginasGuia NefroMaria Fernanda JuárezAún no hay calificaciones
- 2 Sistema NerviosoDocumento13 páginas2 Sistema Nerviosorociomartinezfuentes392Aún no hay calificaciones
- Desarrollo Embrionario Del Sistema RenalDocumento22 páginasDesarrollo Embrionario Del Sistema RenalmedicinaensAún no hay calificaciones
- Embriologia, Histologia y Anatomia RenalDocumento2 páginasEmbriologia, Histologia y Anatomia Renalhenry.otaloraAún no hay calificaciones
- Sistema UrogenitalDocumento25 páginasSistema UrogenitalPaola AlonsoAún no hay calificaciones
- Aparato UrogenitalDocumento17 páginasAparato UrogenitalPedro Gabriel Pusma RodriguezAún no hay calificaciones
- Sistema Urogenital, Mi Clase 2Documento149 páginasSistema Urogenital, Mi Clase 2Tania mejia peñaAún no hay calificaciones
- Guia 3 EmbrioDocumento3 páginasGuia 3 Embriomadeleine xocAún no hay calificaciones
- Embriología Del Aparto Urinario y Malformaciones CongénitasDocumento4 páginasEmbriología Del Aparto Urinario y Malformaciones Congénitasalguiensoy9512Aún no hay calificaciones
- Embriología de Las Vias UrinariasDocumento4 páginasEmbriología de Las Vias UrinariasPedro RodriguezAún no hay calificaciones
- Ven2212003 SalazarVazquezMayraLizbeth - SistemagenitourinarioDocumento31 páginasVen2212003 SalazarVazquezMayraLizbeth - SistemagenitourinarioMayra Lizbeth Salazar VazquezAún no hay calificaciones
- Seminario de UrinarioDocumento7 páginasSeminario de UrinarioZulay MendezAún no hay calificaciones
- Caracteristicas Del Sistema UrogenitalDocumento20 páginasCaracteristicas Del Sistema UrogenitalJhoan Joly PatiñoAún no hay calificaciones
- Tercer Parcial de Embriologia ApuntesDocumento8 páginasTercer Parcial de Embriologia ApuntesMaria LandetaAún no hay calificaciones
- Tema 1Documento32 páginasTema 1vtedosoAún no hay calificaciones
- Sistema UrinarioDocumento2 páginasSistema UrinarioTatiana RamírezAún no hay calificaciones
- Sesion 9 Aparato Urinario Jaz 2023 2 1Documento33 páginasSesion 9 Aparato Urinario Jaz 2023 2 1Syaska Mendez BAún no hay calificaciones
- Sistema Nervioso CentralDocumento194 páginasSistema Nervioso CentralHerelinuAún no hay calificaciones
- Embriología Del Sistema NerviosoDocumento4 páginasEmbriología Del Sistema NerviosoStanley HonoratAún no hay calificaciones
- Desarrollo UrogenitalDocumento9 páginasDesarrollo UrogenitalEvelyn IbañezAún no hay calificaciones
- UABP 1. Aparato UrogenitalDocumento2 páginasUABP 1. Aparato UrogenitalMartín PanicoAún no hay calificaciones
- Embriología Del Sistema Nervioso Central - 240406 - 171126Documento47 páginasEmbriología Del Sistema Nervioso Central - 240406 - 171126Thai FigueredoAún no hay calificaciones
- 3 Embriologia Renal Eq 5Documento26 páginas3 Embriologia Renal Eq 5kuko08Aún no hay calificaciones
- Tema 8Documento13 páginasTema 8ANDER EDUARDO CASTILLO VALLEJOSAún no hay calificaciones
- Semana 9 Embriologia RenalDocumento15 páginasSemana 9 Embriologia RenalPiere GCAún no hay calificaciones
- Embriogénesis Sistema UrogenitalDocumento4 páginasEmbriogénesis Sistema UrogenitalJulieta MoraAún no hay calificaciones
- Universidad Nacional de San MartínDocumento19 páginasUniversidad Nacional de San MartínLINCOLN SHUPINGAHUA SHUPINGAHUAAún no hay calificaciones
- Desarrollo Del Siste 88923 Downloadable 2975433Documento11 páginasDesarrollo Del Siste 88923 Downloadable 2975433Lucia SotoAún no hay calificaciones
- Repaso de ExposicionDocumento40 páginasRepaso de ExposicionEstefanni CLAún no hay calificaciones
- Clase 9 2017-IiDocumento67 páginasClase 9 2017-IiLu P.PAún no hay calificaciones
- Desarrollo de Urinario y GenitalDocumento15 páginasDesarrollo de Urinario y GenitalAx3L hushAún no hay calificaciones
- Sistema UrogenitalDocumento6 páginasSistema UrogenitalMiguel TapiaAún no hay calificaciones
- Embriologia Del Sistema Genitourinario Grupo 02Documento16 páginasEmbriologia Del Sistema Genitourinario Grupo 02Eduardo ManeiroAún no hay calificaciones
- Formacion Del Sistema Urinario (Embriologia)Documento30 páginasFormacion Del Sistema Urinario (Embriologia)lunaoliverosmarianaAún no hay calificaciones
- Resumen Capitulo 16Documento9 páginasResumen Capitulo 16Cedrid MoralesAún no hay calificaciones
- Vicky RamosDocumento5 páginasVicky RamosIsis AndinoAún no hay calificaciones
- ¿Que Es Un Mosquetero?Documento3 páginas¿Que Es Un Mosquetero?Isis AndinoAún no hay calificaciones
- Presentación. Algunas Letras Que Causan ConfusiónDocumento42 páginasPresentación. Algunas Letras Que Causan ConfusiónIsis AndinoAún no hay calificaciones
- Marco TeoricoDocumento2 páginasMarco TeoricoIsis AndinoAún no hay calificaciones
- Anesthesia Drill EspañolDocumento2 páginasAnesthesia Drill EspañolIsis AndinoAún no hay calificaciones
- Mecanica RacionalDocumento6 páginasMecanica RacionalMarco Junior FernandezAún no hay calificaciones
- La Cultura en El Aprendizaje EscolarDocumento5 páginasLa Cultura en El Aprendizaje EscolarADii LuniitaAún no hay calificaciones
- COMENZANDO EN MODO GRÁFICO Sin AutorDocumento5 páginasCOMENZANDO EN MODO GRÁFICO Sin AutorCemsad Emiliano ZapAún no hay calificaciones
- Emprendimiento y GestiónDocumento11 páginasEmprendimiento y GestiónBryan López AlbánAún no hay calificaciones
- Obtencion de Pigmentos A Partir de AchioteDocumento21 páginasObtencion de Pigmentos A Partir de AchioteYsamar MendozaAún no hay calificaciones
- Costo de AlmacenamientoDocumento4 páginasCosto de AlmacenamientoIsrrael Rosales InfanteAún no hay calificaciones
- Informe de Calor de Descomposicion de H2o2Documento8 páginasInforme de Calor de Descomposicion de H2o2Nadia AuzsaAún no hay calificaciones
- BENCHMARKINGDocumento7 páginasBENCHMARKINGEiler Humberto PENARANDA JARAMILLOAún no hay calificaciones
- Teoria de La OrganizacionDocumento128 páginasTeoria de La OrganizacionMiguel IbañezAún no hay calificaciones
- MacroeconomiaDocumento3 páginasMacroeconomiaLupe LunaaAún no hay calificaciones
- Guia #1 Caso de Estudio 3Documento2 páginasGuia #1 Caso de Estudio 3MartqrAún no hay calificaciones
- Book Urbis 48Documento22 páginasBook Urbis 48madridista100000% (1)
- Exposicion de Proteccion Civil y Adm. DesastreDocumento26 páginasExposicion de Proteccion Civil y Adm. DesastreDouglas Alberto VarelaAún no hay calificaciones
- CALENDARIO CONJUNTO Centro de JAS Y CEI - Cronograma de Actividades 2023Documento20 páginasCALENDARIO CONJUNTO Centro de JAS Y CEI - Cronograma de Actividades 2023Daniel CosmeAún no hay calificaciones
- Mapa Mental Actividad Financiera Del Estado-2Documento1 páginaMapa Mental Actividad Financiera Del Estado-2Georgina G Vargas MartinezAún no hay calificaciones
- Instalación de Arch LinuxDocumento112 páginasInstalación de Arch LinuxAbel Camilo Yi MartínezAún no hay calificaciones
- Capitulo2 Habilidades SocialesDocumento41 páginasCapitulo2 Habilidades SocialesNadia MartínezAún no hay calificaciones
- Analisis Del HeladoDocumento17 páginasAnalisis Del HeladoManuel Abraham Portugal CondoriAún no hay calificaciones
- La Espera No DesesperaDocumento2 páginasLa Espera No DesesperaAndrea HolguinAún no hay calificaciones
- Paso A Paso Como DividirDocumento4 páginasPaso A Paso Como DividirCris Ale Muñoz PulgarAún no hay calificaciones
- Terapia Con BarroDocumento3 páginasTerapia Con BarroAnonymous qlCSCOSNTXAún no hay calificaciones
- Hacia Una Espiritualidad Laica. Marià Corbí - Primera ParteDocumento44 páginasHacia Una Espiritualidad Laica. Marià Corbí - Primera PartedeulofeuAún no hay calificaciones
- Informe I - Subjetividad Juridica de La Santa SedeDocumento5 páginasInforme I - Subjetividad Juridica de La Santa SedeJose GonzalesAún no hay calificaciones
- Residuos Solidos Generados Por La Industría LacteaDocumento4 páginasResiduos Solidos Generados Por La Industría LacteaIngrid AlcantaraAún no hay calificaciones
- Evaluacion de Un Plan FinancieroDocumento7 páginasEvaluacion de Un Plan FinancieroMaria Elena Alvarado AmayaAún no hay calificaciones
- Cuestionario para El Parcial de Telefonia IpDocumento5 páginasCuestionario para El Parcial de Telefonia IpElias VargasAún no hay calificaciones
- Examen Bloque I y Ii A Distancia.Documento3 páginasExamen Bloque I y Ii A Distancia.Noi MoralesAún no hay calificaciones