Documentos de Académico
Documentos de Profesional
Documentos de Cultura
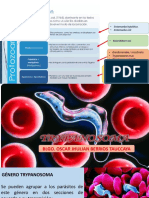
Protozoarios
Cargado por
Liz Aparicio0 calificaciones0% encontró este documento útil (0 votos)
6 vistas3 páginasEl documento describe cuatro protozoarios que causan enfermedades en humanos: paludismo, toxoplasmosis, tripanosomiasis americana y tripanosomiasis africana. Para cada uno se detalla su ubicación geográfica, agente causal, método de transmisión y manifestaciones clínicas. El resumen proporciona una visión general comparando los cuatro protozoarios en términos de su distribución geográfica, forma de transmisión (principalmente por vectores como mosquitos o chinches) y síntomas que pueden variar desde f
Descripción original:
Derechos de autor
© © All Rights Reserved
Formatos disponibles
PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEl documento describe cuatro protozoarios que causan enfermedades en humanos: paludismo, toxoplasmosis, tripanosomiasis americana y tripanosomiasis africana. Para cada uno se detalla su ubicación geográfica, agente causal, método de transmisión y manifestaciones clínicas. El resumen proporciona una visión general comparando los cuatro protozoarios en términos de su distribución geográfica, forma de transmisión (principalmente por vectores como mosquitos o chinches) y síntomas que pueden variar desde f
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
6 vistas3 páginasProtozoarios
Cargado por
Liz AparicioEl documento describe cuatro protozoarios que causan enfermedades en humanos: paludismo, toxoplasmosis, tripanosomiasis americana y tripanosomiasis africana. Para cada uno se detalla su ubicación geográfica, agente causal, método de transmisión y manifestaciones clínicas. El resumen proporciona una visión general comparando los cuatro protozoarios en términos de su distribución geográfica, forma de transmisión (principalmente por vectores como mosquitos o chinches) y síntomas que pueden variar desde f
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como PDF, TXT o lea en línea desde Scribd
Está en la página 1de 3
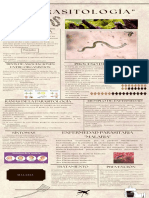
Protozoarios
Paludismo o Malaria Toxoplasmosis Tripanosomiasis Tripanosomiasis
americana africana
Ubicación geográfica Ocurren en África por En todo el mundo, son En América, desde el Exclusiva del África
P. falciparum particularmente norte de Argentina Subsahariana, desde el
Predomina en Haití y comunes en climas hasta Texas. norte de Sudáfrica
República Dominicana; cálidos y húmedos y en hasta el sur de Argelia,
en tanto que en bajas altitudes. Libia y Egipto.
México, Centro y
Sudamérica, Asia y
Oceanía por P. vivax, P.
ovale y P. malariae.
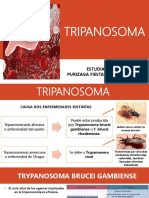
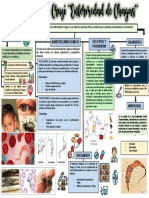
Agente casual Causada por Causada por un Causada por Causada por el
protozoarios del parásito intracelular Trypanosoma cruzi Trypanosoma brucei
género Plasmodium. obligado, un coccidio, gambiense y
Sólo cuatro especies toxoplasma gondii. Trypanosoma brucei
son patógenas para el rhodesiense.
ser humano,
Plasmodium
falciparum, P. vivax, P.
ovale y P. malariae.
Método de Son transmitidos por la A través de la Se transmite a través Las moscas del género
transmisión picadura de la hembra ingestión de carne de la pica dura de Glossina, conocidas
del mosquito cruda o mal cocida diversas especies de como “tse-tsé” que
anopheles. que contiene quistes, chinches de los géneros inyectan, con la saliva,
Panstrongylus, los tripomascigotes
ingestión de agua y
Rhodnius y Triatomas. metacíclicos a un
alimentos El triatomíneo nuevo afectado.
contaminados de infectado, cuando pica
quistes. al ser humano para
Menos frecuente por alimentarse con su
trasplante de sangre, deposita
órganos y simultáneamente heces
transfusión de que contienen
sangre. tripomastigotes, forma
infectante del T. cruzi.
La ingestión de
Vía oral al ingerir
quistes tisulares en el alimentos
cerdo infectado contaminados por el
puede ser una de las insecto o sus heces.
fuentes principales Vía transfusional y por
de infección en los trasplante de órganos.
seres humanos. Por lactancia materna
en fase aguda
(controvertido)
Manifestaciones Presenta como una Adquirida en Existen 3 fases: T. rhodesiense es
enfermedad febril huéspedes 1.- Fase aguda tras la aguda y aparece a los
aguda. inmunocompetente: picadura: asintomática pocos días de la
Niveles sufre de y puede presentar infección.
extremadamente altos fiebre e inflamación T. gambiense es de
corioretinitis,
de FNTα (Factor de local. curso crónico, en
Necrosis Tumoral alfa).
linfadenitis o incluso Si la entrada es a través meses o años.
Malaria cerebral, más rara vez, de la conjuntiva
anemia grave, falla miocarditis y presenta un edema En el lugar de la
respiratoria y renal y polimiositis. palpebral unilateral no picadura aparece un
malaria grave del También puede doloroso acompañado chancro de inoculación
embarazo. presentar mal estado de conjuntivitis y indurado y doloroso.
Acidosis metabólica, general, fiebre o adenopatía
hipoglicemia, e febrícula, preauricular (signo de La parasitemia aguda
infecciones bacterianas artromialgias, cefaléa Romaña). se acompaña de fiebre
sobrepuestas que 2.- Fase indeterminada: recurrente, astenia,
retrofrontales,
causan la muerte por P. no se desarrolla cefalea intensa, dolor
falciparum
erupciones cutáneas. lesiones. articular y
3.- Fase crónica: puede osteomuscular.
Malaria grave:
Afección ocular o durar 10-20 años.
postración, coriorretinitis: Suele Provocar megacolon o Exploración física
alteraciones del estado deberse a una megaesófago, destacan las
de alerta, dificultad infección congénita, miocardiopatía fibrótica adenomegalias en
respiratoria o edema que puede de elevada mortalidad cuello, región
pulmonar, manifestarse en los (miocardiopatía submaxilar y
convulsiones, colapso primeros días o chagásica). mesentérica,
circulatorio, sangrado meses de vida. En niños pueden especialmente en el
anormal, ictericia, presentar anemia, triángulo cervical
Las lesiones ubicadas
hemoglobinuria o ictericia, hipotonía posterior (signo de
en la mácula muscular, fiebre, Winterbotton).
anemia grave.
comprometen la hepatoesplenomegalia,
visión, mientras que hepatitis, sepsis, Meningoencefalitis,
las lesiones meningoencefalitis o confusión,
periféricas pueden compromiso cardíaco desorientación,
pasar inadvertidas. con taquicardia y periodos alternantes
Causa frecuente alteraciones del ECG). de depresión y euforia,
ceguera en niños y delirio y alteración de
adultos jóvenes. los reflejos,
somnolencia diurna
con insomnio
Toxoplasmosis en nocturno.
inmunodeprimidos:
Estado mental
alterado,
convulsiones,
debilidad, signos
cerebelosos,
meningismo,
trastorno del
movimiento, fiebre.
Diagnostico En laboratorio hay La Pirimetamina es Métodos directos: Se confirma con la
anormalidades en las más eficaz. visualización del observación de
hematologías. Se debe administra parásito por examen en tripanosomas en
Frotis sanguíneo teñido ácido fólico fresco o en sangre, LCR, médula
con Giemsa. microhematocrito. ósea y en aspirado del
simultáneamente
El porcentaje de Método indirecto: 2 chancro inicial o del
parasitemia está pruebas serológicas ganglio linfático.
asociado con la para evitar la (frente a dos antígenos
severidad de la supresión medular. diferentes; un antígeno
enfermedad. Hay que agregar un recombinante y otro
segundo fármaco nativo) (ELISA, ICT o IFI)
En la fase crónica:
como la sulfadiazina
Siempre debe
o clindamicina. acompañarse de PCR.
Alternativas son Cribado de recién
azitromicina, nacidos hijos de madres
claritromicina, con chagas: cuando el
dapsona y niño nace se le solicita
cotrimoxazol. PCR de Trypanosoma y
Si la lesión esta se le realiza un
próxima a la mácula microhematocrito.
o nervio óptico hay
que añadir
glucocorticoides y en
casos excepcionales
recurrir a la
fotocoagulación.
Tratamiento Depende de la especie La Pirimetamina es Benznidazol: 5-7,5 En caso de T.
infectante. considerada el agente mg/kg/día cada 12 rhodesiense: primera
Pero aquí la antitoxoplasma más horas durante 30- 60 elección es Suramina
importante es P. eficaz. días. intravenosa a 20
falcifarum: Se debe administra Alternativa: Nifurtimox: mg/kg/día, el
Fosfato de cloroquina ácido fólico dosis según edad: entre melarsoprol, también
vía oral, Sulfato de simultáneamente para 1-10 años: 15-20 intravenoso (existe
quinina 10 mg/kg vía evitar la supresión. mg/kg/día y entre 11- afectación neurológica)
oral c/8 h durante 3 a 7 Otro segundo fármaco 16 años: 12-15 la dosis inicial es 2
días. como la sulfadiazina o mg/kg/día repartido en mg/kg/día que se
Tetraciclina 250 a 500 clindamicina. 4 dosis. aumentará
mg vía oral c/6 h Otros fármacos paulatinamente hasta
durante 7 días. azitromicina, 3,6 mg/kg/día durante
Clindamicina 900 mg claritromicina, dapsona 3-4 días y prednisolona
vía oral c/8 h. durante y cotrimoxazol, sólo a dosis de 1 mg/kg 1-2
7 días. deben ser usados como días antes del inicio y
Atovaquone-proguanil alternativas y en durante el tratamiento.
250/100 mg/tab. 4 combinación con Para el T. gambiense el
tabs.vía oral c/6 h pirimetamina. tratamiento de
durante 3 días. elección es la
Mefloquine 750 mg vía Pentamidina a dosis de
oral. 4 mg/kg/día por vía
intramuscular o
intravenosa durante 7-
10 días, también
suramina y en la fase
neurológica el
melarsoprol y
eflornitina parenteral a
dosis de 400 mg/kg/día
cada 6 horas durante
14 días.
También podría gustarte
- Programas MspasDocumento45 páginasProgramas MspasEddy Jossue Perez Batres64% (14)
- El Arte Del Cambio ResumenDocumento3 páginasEl Arte Del Cambio ResumenAnalia Solange HidalgoAún no hay calificaciones
- Protozoo HematicosDocumento8 páginasProtozoo Hematicosromarlo24553850% (2)
- Microbiología Médica I: Patógenos y Microbioma HumanoDe EverandMicrobiología Médica I: Patógenos y Microbioma HumanoAún no hay calificaciones
- Quimica Sanguinea PresentacionDocumento112 páginasQuimica Sanguinea PresentacionDaniela3rr100% (1)
- Transmision de Los ParasitosDocumento20 páginasTransmision de Los ParasitosJOSE DE JESUS CARRANZA GARCIAAún no hay calificaciones
- Parasit OsDocumento6 páginasParasit OsElsa Santos tocasAún no hay calificaciones
- Exposicion ParasitosDocumento11 páginasExposicion ParasitosLuis MauleonAún no hay calificaciones
- Mapa Conceptual Protozoarios PDFDocumento1 páginaMapa Conceptual Protozoarios PDFrAún no hay calificaciones
- Protozoos de Importancia VeterinariaDocumento26 páginasProtozoos de Importancia VeterinariaMARIA FERNANDA CASTRO RUBIOAún no hay calificaciones
- Meca ParasDocumento3 páginasMeca ParasJULIETA HEREDIA AVELLOAún no hay calificaciones
- Parasitos Hematicos y TisularesDocumento6 páginasParasitos Hematicos y Tisularesarcangel2xrAún no hay calificaciones
- Tarea Enfermedades L.VDocumento3 páginasTarea Enfermedades L.VLiceth VelasquezAún no hay calificaciones
- Microbiología y Parasitología ParásitosDocumento12 páginasMicrobiología y Parasitología Parásitosabrilpascua2005100% (1)
- Infografia de ParasitologiaDocumento1 páginaInfografia de ParasitologiaIsabel Alejandra Ramirez HuamanAún no hay calificaciones
- Prevalencia de Parasitosis Por Protozoos HemotisularesDocumento18 páginasPrevalencia de Parasitosis Por Protozoos HemotisularesCielo Magne OrdoñezAún no hay calificaciones
- Enfermedades Endémicas Del PerúDocumento8 páginasEnfermedades Endémicas Del PerúRebeca Priscila Santander JáureguiAún no hay calificaciones
- Enfermedades ParasitariasDocumento32 páginasEnfermedades ParasitariasJaime Becerril100% (1)
- Tripanosomiasis VeterinariaDocumento10 páginasTripanosomiasis VeterinariaRovenny Saint-Hilaire NúñezAún no hay calificaciones
- Cuadro Comparativo Malaria Fiebre Amarilla y LeptospirosisDocumento8 páginasCuadro Comparativo Malaria Fiebre Amarilla y LeptospirosisAngela VilanovaAún no hay calificaciones
- Copia de Tarea 4 de Parasitologia y Su Lab de GIANNY FERNANDEZDocumento10 páginasCopia de Tarea 4 de Parasitologia y Su Lab de GIANNY FERNANDEZYamell PeñaAún no hay calificaciones
- Parasitos 2020 Final Con AudioDocumento41 páginasParasitos 2020 Final Con AudioLudmila GitzAún no hay calificaciones
- Microorganismos en SangreDocumento1 páginaMicroorganismos en SangreClareth TapiaAún no hay calificaciones
- Trypanosoma CruziDocumento19 páginasTrypanosoma CruziRenato OrtizAún no hay calificaciones
- ParásitosDocumento9 páginasParásitosKaren CapeloAún no hay calificaciones
- Mapa Mental Diagrama de Lluvia de Ideas Con Formas Orgánicas ColoridoDocumento3 páginasMapa Mental Diagrama de Lluvia de Ideas Con Formas Orgánicas ColoridoKale100% (1)
- Principales Parasitos Patogenos para El Ser HumanoDocumento5 páginasPrincipales Parasitos Patogenos para El Ser HumanoBIOGEN BIOGENAún no hay calificaciones
- TPs ParasitologiaDocumento44 páginasTPs ParasitologiaAlli RiosAún no hay calificaciones
- Fiebre TifoideaDocumento5 páginasFiebre TifoideaCarlos Chavez100% (1)
- PARASITOLOGÍA PDF - 20230330 - 002309 - 0000Documento1 páginaPARASITOLOGÍA PDF - 20230330 - 002309 - 0000KATIA SOSA GUERREROAún no hay calificaciones
- Resumen 05Documento4 páginasResumen 05DIEGO FERNANDO CHECA INTIAún no hay calificaciones
- 13 Inf 10 03 21 MalariaDocumento7 páginas13 Inf 10 03 21 MalariaAliaga Aguirre Kevin AxelAún no hay calificaciones
- Resumen Bases Biologicas Del ParasitismoDocumento3 páginasResumen Bases Biologicas Del ParasitismoDayana GuevaraAún no hay calificaciones
- Cuadro Comparativo de EcologiaDocumento3 páginasCuadro Comparativo de EcologiaCessia ZavalaAún no hay calificaciones
- TRYPANOSOMADocumento25 páginasTRYPANOSOMAJennifer R Castillo100% (1)
- Quizlet FinalDocumento17 páginasQuizlet FinaldansAún no hay calificaciones
- Album de ParasitologiaDocumento28 páginasAlbum de Parasitologiamarvin velAún no hay calificaciones
- Tripanosomiasis Africana - AmericanaDocumento11 páginasTripanosomiasis Africana - AmericanaMary Selvy Pereira MonteroAún no hay calificaciones
- Exposicion de ParasitosDocumento3 páginasExposicion de ParasitosMarta ArboledaAún no hay calificaciones
- Enfermedades TropicalesDocumento34 páginasEnfermedades TropicalesCindy Cubas QuirozAún no hay calificaciones
- Genero TricomonasDocumento78 páginasGenero TricomonasPaul Leonardo VieraAún no hay calificaciones
- Album de Parasitología 1Documento6 páginasAlbum de Parasitología 1Isaac CruzAún no hay calificaciones
- Prevención de La Malaria en El PerúDocumento18 páginasPrevención de La Malaria en El PerújadcmAún no hay calificaciones
- Toxo y Tripanosoma PresentacionDocumento5 páginasToxo y Tripanosoma PresentacionGilberto Gutierrez RivasAún no hay calificaciones
- Expo ProtozoariosDocumento60 páginasExpo ProtozoariosKarla FloresAún no hay calificaciones
- ChagasDocumento66 páginasChagasluceritoAún no hay calificaciones
- El Medio Ambiente Del Parasito en Su HospedadorDocumento41 páginasEl Medio Ambiente Del Parasito en Su HospedadorKarlaMogollonAún no hay calificaciones
- Los Insectos y Sus Efectos en La TransmisiónDocumento36 páginasLos Insectos y Sus Efectos en La Transmisiónmaria claudia atencia pinedaAún no hay calificaciones
- Introducción A La ParasitlogíaDocumento27 páginasIntroducción A La ParasitlogíaMiyu RenAún no hay calificaciones
- Mapa Trypazonoma Cruzi - Semana6Documento1 páginaMapa Trypazonoma Cruzi - Semana6Ariana Larrú BéjarAún no hay calificaciones
- CHAGASDocumento30 páginasCHAGASLisbeth TorricoAún no hay calificaciones
- Enfermedades Tropicales 3Documento15 páginasEnfermedades Tropicales 3Jhon Ibarbo100% (1)
- Giardia LambliaDocumento6 páginasGiardia LambliadannymalcacamposAún no hay calificaciones
- Tifoidea Otras Salmonellas Medicine201oDocumento5 páginasTifoidea Otras Salmonellas Medicine201oScarlet SkylarAún no hay calificaciones
- Clase 14 FundamentoDocumento21 páginasClase 14 FundamentoFlor AuccafuroAún no hay calificaciones
- Clase 11 MicrobiologíaDocumento82 páginasClase 11 MicrobiologíaAhd NaoAún no hay calificaciones
- Expo Grupo 5 ParasitologiaDocumento51 páginasExpo Grupo 5 ParasitologiaKary EstefaniaAún no hay calificaciones
- Parasitos - 4HM6Documento35 páginasParasitos - 4HM6Evelyn BriseñoAún no hay calificaciones
- Guia de Práctica 4 Parasitología Flagelados I 2022Documento6 páginasGuia de Práctica 4 Parasitología Flagelados I 2022Dariana Melendez FachinAún no hay calificaciones
- Mapa Conceptual de Los ProtozoariosDocumento1 páginaMapa Conceptual de Los ProtozoariosItzel EsparzaAún no hay calificaciones
- 09 Ve Enfermedaddechagas1Documento23 páginas09 Ve Enfermedaddechagas1zajuarez98Aún no hay calificaciones
- Parásitos. Incidencia y métodos de identificación.De EverandParásitos. Incidencia y métodos de identificación.Calificación: 3 de 5 estrellas3/5 (1)
- 10 Consejos Sobre TDAH para ProfesoresDocumento5 páginas10 Consejos Sobre TDAH para ProfesoresVanessaLopezAún no hay calificaciones
- Prueba CélulaDocumento2 páginasPrueba CélulaJuan Arnoldo Morales CarrascoAún no hay calificaciones
- Biologos MexicanosDocumento7 páginasBiologos MexicanosNohelia Cristina Balderas Ruiz50% (2)
- Decreto 3385Documento7 páginasDecreto 3385Colo CalabreseAún no hay calificaciones
- Uso de Aditivos Alimentarios en CamaronesDocumento15 páginasUso de Aditivos Alimentarios en CamaronesGilma Luz Castillo MatiasAún no hay calificaciones
- Los 12 Curadores y Otros Remedios - Edward BachDocumento47 páginasLos 12 Curadores y Otros Remedios - Edward BachAna Maria Gonzalez100% (1)
- Aplicacion de VendajesDocumento22 páginasAplicacion de VendajesWendie Cuadros León0% (1)
- Microorganismos PatogenosDocumento5 páginasMicroorganismos PatogenosBrayanAún no hay calificaciones
- Infecciones de Las Vías UrinariasDocumento3 páginasInfecciones de Las Vías UrinariasFranz Andre ParraAún no hay calificaciones
- Banco de Preguntas de Eddie (Endocrino) PDFDocumento44 páginasBanco de Preguntas de Eddie (Endocrino) PDFGloria Villa100% (1)
- Plantas Medicinales PDFDocumento4 páginasPlantas Medicinales PDFLiliaChindoyAún no hay calificaciones
- Oncología y Atención Primaria. Prevención y Seguimiento Del Paciente OncológicoDocumento18 páginasOncología y Atención Primaria. Prevención y Seguimiento Del Paciente Oncológicocarmencita_itaAún no hay calificaciones
- Criterios de Ingreso y Egreso en Las Unidades de EmergenciaDocumento3 páginasCriterios de Ingreso y Egreso en Las Unidades de EmergenciaJesusAcosta100% (1)
- Oyekun BireteDocumento4 páginasOyekun BireteAnonymous 5767zIAún no hay calificaciones
- Como Abrir Los Chakras Espirituales Del Cuerpo y Activarlos - TriskelateDocumento8 páginasComo Abrir Los Chakras Espirituales Del Cuerpo y Activarlos - Triskelateemmanueljae_94803281Aún no hay calificaciones
- Trastorno Obsesivo-CompulsivoDocumento12 páginasTrastorno Obsesivo-CompulsivoMauricio ToapantaAún no hay calificaciones
- Matriz de LeopoldDocumento7 páginasMatriz de LeopoldMaria Del Pilar RuitonAún no hay calificaciones
- Monografia: "Metodos de Barrera"Documento274 páginasMonografia: "Metodos de Barrera"jeisabel19100% (2)
- COMPOSICIÓNDocumento2 páginasCOMPOSICIÓNJoséAntonioCastillaGómezAún no hay calificaciones
- T Ucsg Pre Med Enf 256 PDFDocumento99 páginasT Ucsg Pre Med Enf 256 PDFlalaAún no hay calificaciones
- Farmacología Del Sistema HematopoyéticoDocumento31 páginasFarmacología Del Sistema Hematopoyéticokarol fernandezAún no hay calificaciones
- Cultura CientíficaDocumento7 páginasCultura CientíficaLolo MsAún no hay calificaciones
- Asistente de LaboratorioDocumento13 páginasAsistente de LaboratoriolunaUz10% (1)
- Balance Hidroelectrolitico 2021 CGDocumento47 páginasBalance Hidroelectrolitico 2021 CGmarian garciaAún no hay calificaciones
- Glosario Palabras OncologicasDocumento16 páginasGlosario Palabras OncologicasGildree18100% (1)
- UntitledDocumento19 páginasUntitledsergio andres obregoso dazaAún no hay calificaciones
- Terapia Breve SistemicaDocumento12 páginasTerapia Breve SistemicaAna MeluaAún no hay calificaciones