0% encontró este documento útil (0 votos)
211 vistas58 páginasEnfermedades Traumatológicas Pediátricas
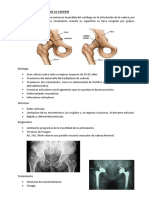
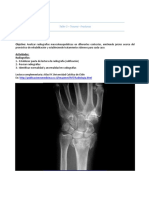
Este documento describe la enfermedad de Kienböck y la enfermedad de Legg-Perthes-Calvé. La enfermedad de Kienböck involucra la necrosis del hueso semilunar de la muñeca y puede ser causada por traumatismos. Se clasifica en 4 etapas según la gravedad de la necrosis ósea. El tratamiento incluye cirugía como osteotomías. La enfermedad de Legg-Perthes-Calvé implica la necrosis aséptica de la cabeza del fémur en niños y
Cargado por
Giancarlo Gardella MartínezDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
211 vistas58 páginasEnfermedades Traumatológicas Pediátricas
Este documento describe la enfermedad de Kienböck y la enfermedad de Legg-Perthes-Calvé. La enfermedad de Kienböck involucra la necrosis del hueso semilunar de la muñeca y puede ser causada por traumatismos. Se clasifica en 4 etapas según la gravedad de la necrosis ósea. El tratamiento incluye cirugía como osteotomías. La enfermedad de Legg-Perthes-Calvé implica la necrosis aséptica de la cabeza del fémur en niños y
Cargado por
Giancarlo Gardella MartínezDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PDF, TXT o lee en línea desde Scribd