Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Fisiología Renal
Fisiología Renal
Cargado por
Michael Eduardo Leon RomeroTítulo original
Derechos de autor
Formatos disponibles
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoCopyright:
Formatos disponibles
Fisiología Renal
Fisiología Renal
Cargado por
Michael Eduardo Leon RomeroCopyright:
Formatos disponibles
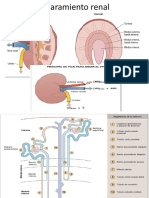
FISIOLOGIA RENAL 1) Manejo renal de las protenas. Las protenas plasmticas en general no filtran.
Lo mismo que la mayora de los capilares, los que forman el glomrulo son relativamente impermeables a las protenas, por lo que el filtrado glomerular carece prcticamente de protenas y de elementos celulares, incluidos los Gr. La concentracin de otros elementos constituyentes del plasma, como sales y las molculas orgnicas que no estn unidas a las protenas del plasma, como la glucosa y los a.a, es semejante en el plasma y en el filtrado. Las excepciones a esta afirmacin general son algunas que otra sustancia de bajo peso molecular, como el Ca2+ y los ac. grasos, cuya filtracin no es fcil porque estn en parte unidos a las protenas plasmticas. Casi la mitad del calcio del plasma y la mayora de los ac. grasos del plasma estn unidos a las protenas, y esas fracciones unidas no son filtradas por los capilares glomerulares. La membrana de filtracin glomerular es una barrera al paso de las protenas (acta como un filtro). Esta compuesta de 3 capas: el endotelio capilar (capa simple de cls. endoteliales que tienen fenestraciones (poros) de 50 a 100 nm de dimetro, limita principalmente el paso de cls. sanguneas) una mb. basal (red y fibrillas de colgeno a travs de los cuales filtran grandes cantidades de H2O y solutos pequeos; impide la filtracin de protenas de alto por las fuertes cargas elctricas negativas () que generan los proteoglicanos (heparan sulfato) y la matriz glucoproteca (rica en ac. silico); la fusin de la mb. basal del capilar y de los podocitos es el sitio de mayor retencin de protenas) una capa de cls. epiteliales (constituido por podocitos cuyos procesos pedicelares se interdigitan y dejan entre ellos las hendiduras de filtracin; una fina mb. o diafragma (poros de 4 a 14 nm) se extiende a travs de las hendiduras de filtracin y limita el paso de las protenas de tamao medio) Para impedir la proteinuria hay entonces 2 barreras: barrera mecnica: la malla de protenas de la mb. basal no deja pasar molculas mayores de 4.5 a 5 nm; tambin estn los slits (diafragmas) de filtracin que tienen poros en su mb. Cabe sealar que cualquier molcula con un radio menor a 1.8 nm filtra libremente. Las caractersticas de la barrera mecnica estn dadas por los poros de la mb. basal. barrera elctrica: en la mb. basal hay GAG y ac. silico. Estos tienen cargas negativas, y las protenas plasmticas tambin tienen cargas negativas. Por repulsin de cargas a las protenas se les hace difcil atravesar. Las protenas que filtran son unos 150mgr/da. Hay una pequea reabsorcin en el tbulo proximal. 2) De qu factores depende la filtracin glomerular Parte del plasma que llega al glomrulo a travs de la arteriola aferente (flujo plasmtico renal, 600ml/min) filtra a travs de la mb. de filtracin glomerular. La velocidad de filtracin glomerular (120ml/min, 20%) depende de caractersticas de permeabilidad hidrulica de la mb. glomerular, de factores hemodinmicos y del flujo plasmtico renal. La restriccin a la filtracin de macromolculas depende del tamao de los poros y de factores elctricos presentes en la mb. glomerular. Diariamente se forman 180 lt de ultrafitrado. La filtracin glomerular depende de las caractersticas de la mb. glomerular, la que tiene una gran permeabilidad al agua y una gran superficie apta para la filtracin; de los gradientes de presin hidrosttica y 1
onctica entre el capilar y la cpsula de Bowman, y del flujo plasmtico renal. VFG=Kf (PCGPCB) (CBCG) Kf: coeficiente de ultrafiltrado. Depende la permeabilidad hidrulica de la pared glomerular (0.08ml/mmHg, 100200X) y de la superficie de sta (1000cm2/1000gr de rin; se modifica por contraccin (Ca2+ y angiotensina 2, disminuye Kf) o relajacin (prostaglandinas y brandicinas) de las cls. mesangiales. PCG: presin hidrosttica capilar. Usualmente es de 4550mmHg en el extremo aferente y cae de 2mmHg en el eferente. Es regulada por la arteriola aferente y eferente. Al contraerse la AA disminuye el FPR y la PCG, y al relajarse ejerce menos resistencia por lo que la PCG aumenta el FPR tambin. Cuando la AE se dilata, disminuye la resistencia, lo que provoca un mayor escape, disminuyendo el PCG pero el FPR va a aumentar. Si se contrae la AE el FPR disminuye pero provoca un aumento de la PCG, por lo que VFG puede aumentar o mantenerse en base a la fraccin de filtracin. La fraccin de filtracin es l % del flujo plasmtico renal que es filtrado VFG/FPR, normalmente es 20%. PCB: presin hidrosttica de la cpsula de Bowman. Es de alrededor de 13mmHg y no juega un rol importante en la regulacin de la VFG. Es constante. CB: presin onctica en la cpsula de Bowman. Tendera a arrastrar agua, pero es condiciones normales es 0. CG: presin onctica del plasma o en el capilar. Es de 20mmHg en el extremo aferente y 35mmHg en el eferente. Est determinada principalmente por la concentracin plasmtica de albmina. La presin de filtracin neta es la diferencia entre el gradiente de presin hidrosttica y onctica, es de 15mmHg en el extremo aferente y de 0 en el eferente. Una vez que las gradientes se igualan (P=), la filtracin cesa. Esto alcanza a filtrar 20% del FPR; 120ml/min. El flujo plasmtico renal: aunque no es tomado en cuenta en la frmula, discretas variaciones de FPR modifican la presin onctica CG hacia el extremo eferente modificando tb. la VFG. Favorece la filtracin retardando el equilibrio, ya que disminuye la concentracin de macromolculas. Tanto la noradrenalina, como la adrenalina y la endotelina disminuyen la VFG. Mientras que el xido ntrico del endotelio y las prostaglandinas (vasodilatadoras) la aumentan. La angiotensina 2 provoca un aumento de resistencia de la AE, la que tiende a mantener la VFG frente a una disminucin del FPR. La angiotensina, adems disminuye el Kf por constriccin del mesangio. La norepinefrina tienen efectos similares. Volumen urinario obligatorio 0.5 lt/da 3) Qu caractersticas tiene el sistema de tbulos renales? El sistema de tbulos renales est compuesto de una zona cortical y de una zona medular. stos forman parte de la unidad funcional del rin, la nefrona. La nefrona consta de 2 partes, un corpsculo renal (ovillo capilar y cpsula de Bowman) y un tbulo renal (3 segmentos: tbulo contorneado proximal, asa de Henle y tbulo contorneado distal). El corpsculo y los 2 tbulos contorneados estn en la mdula, mientras que el asa se introduce en la mdula. Diversos tbulos de conexin siguen a los distales (810), y los conectan con un tbulo colector. Estos se unen y forman los conductos papilares que drenan en el caliz menor. La nefrona cortical tiene un asa de Henle corta y slo penetra en la porcin externa de la mdula. La nefrona 2
yuxtamedular (20%) tienen un asa larga que atraviesa toda la mdula. Los vasos que riegan las nefronas corticales forman una red de capilares peritubulares producto de la ramificacin de la AE, mientras que en los yuxtamedulares adems se forman los vasos rectos. El rin filtra 150180 lt/da de H2O, 25000mEq Na+, 4500mEq HCO3, y excreta slo 1.2 lt/da de H2O, 130mEq Na+ y casi nada de HCO3. El epitelio tubular debe poder, filtrar, secretar y reabsorber. Al igual que el intestino, tiene una gran capacidad de transportar agua y solutos. Debido a que ambas mb. (apical y basolateral) son funcional y estructuralmente distintas, se puede realizar un transporte direccional. Las cls. estn unidas entre s por uniones estrechas. La bomba Na+/K+/ATPasa esta ubicada en la mb. basolateral a lo largo de todo el nefrn; es electrognica y crea una gradiente de K+ en presencia de una mb. basolateral permeable al K+ y polariza el interior de la clula (negativo). La orina es modificada en forma diferencial en los distintos segmentos del tbulo renal. Desde la cpsula de Bowman hasta el tbulo colector tiene ciertas caractersticas en comn y diferencias. Es una mono capa epitelial que tiene 2 mb. una apical que mira al lumen y otra basolateral que mira hacia los capilares peritubulares. Los transportadores de la mb. apical cumplen diferentes funciones segn el segmento del tbulo. Tbulo proximal: las cls. son cbicas y presentan microvellosidades en la superficie luminal , lo que aumenta el rea de reabsorcin (glucosa, H2O, Na+, Cl, HCO3, K+ y urea) y de secrecin (H+, NH4+ y poca creatinina). Reabsorbe 6070% del ultrafiltrado. El segmento S2 secreta aniones. Las uniones estrechas son relativamente permeable, lo que permite reabsorcin pasiva por va paracelular. Es un epitelio leaky o de baja resistencia. Presenta gran riqueza de bombas de Na+/K+/ATPasa. Asa fina de Henle: presenta un epitelio plano simple. Tiene un segmento descendente y uno ms corto ascendente que tienen distintas permeabilidades al H2O y los solutos. La parte descendente no presenta mecanismos de reabsorcin de NaCl, es muy permeable al agua y muy impermeable a los solutos de modo que al ser expuesta a una mdula hipertnica concentra el contenido de NaCL y urea tubular por salida de H2O al intersticio. Es un mecanismo que diluye y concentra la orina. Secreta urea. Asa gruesa de Henle: es impermeable al agua y reabsorbe 1020% del NaCl filtrado, por medio de un cotransporte Na+/K+/Cl sensible a furosemide, que utiliza la gradiente de Na+. El potencial intraluminal es positivo (+) y est dado por la recirculacin del K+ desde la clula hacia el lumen. Aqu se diluye la orina y se forma un intersticio hipertnico. Secreta urea. Tbulo distal: reabsorbe 7% carga filtrada de Na+, es un epitelio cbico impermeable al agua, lo que implica una dilucin de la orina. Segmento conector: permeable a Na+ con baja permeabilidad al H2O, hay potencial negativo () lo que impulsa transporte de Na+. Tbulo colector: sensible a ADH y aldosterona. Regula la excrecin final de agua, Na+ y K+ en la orina. Est compuesto por 2 tipos de cls. las principales (sensibles a ADH y aldosterona, y participan en la reabsorcin de Na+ y secrecin de K+) e intercalares (excretan H+). Es un epitelio de alta resistencia, tigh, lo que limita el transporte paracelular y permite establecer gradientes y PH. La permeabilidad al H2O vara segn la presencia de ADH. Hay canales de Na+ bloqueados por amiloride, el cual entra a favor de su gradiente y deja al lumen negativo el cual contribuye a absorber Cl de manera pasiva y tambin contribuye a la salida de K+ y H+ al lumen. 4) Cmo puede medir la filtracin glomerular? La filtracin glomerular se puede medir en forma muy exacta calculando el clearance de inulina. La inulina es un sacrido pequeo (PM:5200) que filtra libremente y no es secretado ni reabsorbido en ningn punto del sistema de tbulos renales; tampoco se metaboliza. Lo que hace es una introduccin intravenosa de esta sustancia y se espera para obtener constante la concentracin de inulina plasmtica y, una vez que se logra, se mide la concentracin en la orina y el flujo urinario. El clearance de inulina equivale directamente a la VFG 3
(slo si filtra libremente, no se secreta, no se reabsorbe y ni se metaboliza). Cantidad filtrada=Cantidad excretada. Entonces [i] p * VFG = [i]o * flujo urinario La forma ms usada en clnica de medir la VFG, es medir el clearance de creatinina (producto del metabolismo de los msculos; produccin constante); si bien la creatinina se secreta en un 10% aprox., los mtodos de medicin lo subestiman, por lo que la medida es bastante exacta, adems no est asociada a protenas. La concentracin normal es de 0.71.4mgr/100ml. Tambin puede estimarse a travs de la frmula de Cockroff Clearance de creatinina = (140edad) * peso seco (*0.85 para mujeres) Creatinina plasmtica * 72 Cantidad filtrada 1.8gr/da es igual a la cantidad excretada (100% excretado) Clearance renal de cualquier sustancia son los ml de plasma por minuto que han sido depurados de esa sustancia. 5)Cmo puede medir el flujo plasmtico renal (FPR)? Se utiliza una sustancia que se extrae en un solo paso por el rin y que no se metaboliza en el tbulo ya que midiendo su depuracin se puede estimar el FPR. Se mide el clearance de paraminohipurato (PAH), ya que filtra (20%) libremente a nivel glomerular y es adems secretada (80%) en forma completa en el segmento S2 de tbulo proximal, cuando su concentracin plasmtica es menor a 10mgr/100ml. Por sobre esta concentracin plasmtica la secrecin de PAH se satura por lo que no se logra extraer completamente y no representa a FPR. Es aprox. 600ml. Es una medida del flujo plasmtico renal efectivo (91% del total), por lo que la aproximacin es buena. No contempla la irrigacin de la mdula ni de los vasos que bifurcan antes del ovillo capilar. FPR = [PAH]o * flujo urinario / [PAH]p 6)Qu es la autorregulacin de la VFG? La autorregulacin de la VFG es un fenmeno local al rin, que ocurre incluso si ste esta aislado y denervado. La autorregulacin mantiene constante la VFG en un enorme rango de variacin fisiolgica de la presin arterial. Para presiones arteriales de 80 a 180mmHg la VFG se mantiene relativamente constante. Existen 2 teoras para explicar ste fenmeno. Teora miognica: la autorregulacin se logra gracias a la variacin de la resistencia de la AA frente a cambios en la presin arterial. Una disminucin de la presin de perfusin induce una dilatacin de la AA (max. a 80mmHg) y un aumento de la presin de perfusin provoca constriccin de la AA (max. a 180mmHg). Los cambios de presin son percibidos por detectores de presin, barroreceptores, o de tensin a nivel de las AA. El estiramiento de las paredes vasculares permite que aumente el desplazamiento de los iones Ca2+ desde el lquido extracelular al interior de la clula, dando lugar a que stas se contraigan (la papaverina bloquea los canales de Ca2+ lo que impide la contraccin de la AA). Teora de balance tbuloglomerular: el mecanismo de retroalimentacin glomerular consta de 2 elementos que actan en conjunto, un mecanismo de retroalimentacin de la AA y otro de la AE. 4
Ambos dependen del complejo yuxtaglomerular. ste, esta formado por la mcula densa (porcin inicial del tbulo distal), las cls. yuxtaglomerulares (situados en la pared de las AA y AE) y cls. mesangiales. La disminucin del NaCl (por disminucin del flujo) en la mcula densa produce dilatacin de la AA y aumenta la liberacin de renina. Las cls. de la mcula densa son sensibles a cambios de volumen del lumen. Una disminucin del flujo aumenta la permanencia en al asa de Henle por lo que hay una mayor absorcin de Na+ y Cl en la porcin ascendente y por lo tanto una reduccin de la concentracin en la mcula densa. Una seal de la mcula (adenosina, angiotensina, Ca2+?) produce 2 efectos: disminuye la resistencia de la AA, lo que favorece el aumento de la PCG y aumenta la VFG, y, aumenta la liberacin de renina por las cls. yuxtaglomerulares de las AA y AE. La renina es una enzima que aumenta la formacin (en el hgado) de angiotensina 1 a partir del angiotensingeno, que se convierte en angiotensina 2 por la enzima convertasa, la cual produce vasoconstriccin de la AE aumentando la PCG y la VFG. En caso de un aumento de la VFG, inducido por una alza de presin, esto se detecta en la mcula densa, de dnde se emite una seal a la AA para contraerla. 7) Cmo puede modificarse la fraccin de filtracin (FF)? La fraccin de filtracin es VFG/FPR = 120ml/600ml = 20% Si se vara la resistencia la AA la fraccin de filtracin no cambia ya que ambas variables cambian en la misma direccin. Sin embargo se puede modificar la FF modificando la resistencia de la AE. Una contraccin de la AE produce una disminucin de FPR y un aumento de la PCG, lo que puede aumentar o mantener la VFG. Es resultado es un aumento de la fraccin de filtracin. La VFG tiende a ser ms conservada que el FPR. 8) Caractersticas del transporte renal de aminocidos El ultrafiltrado glomerular contiene predominantemente solutos orgnicos y sales de sodio. La mitad de los solutos orgnicos son a.a y la otra glucosa. El transporte de a.a es un transporte activo secundario a nivel del tbulo proximal que involucra a una protena transportadora de la mb. apical (borde en cepillo) que une un ion de Na+ con un a.a al mismo tiempo. ste mecanismo permite la casi total reabsorcin de los a.a y una vez dentro de la clula, los a.a salen atravesando la mb. basolateral por difusin facilitada (transporte pasivo), gobernada por las elevadas concentraciones de a.a que existen en la clula. Cabe sealar que el 7% del Na+ es reabsorbido asociado a glucosa y a.a; ste transporte es electrognico, lo que genera un potencial negativo () en el lumen. Este cotransporte es secundariamente activo ya que aprovecha la gradiente de Na+ creada por la bomba Na+/K+/ATPasa. 9) Caractersticas del transporte renal de la glucosa. La glucosa filtra libremente ya que es una molcula pequea 0.7 nm, y no est unida a protenas. La glicemia es de 1gr/lt. Si el VFG es normal tenemos una carga de 120mgr/min lo que permite su adecuado transporte. Un aumento de la glucosa satura el transporte de ella (carga mxima 375mgr/min que puede ser transportada). En condiciones fisiolgicas la glicemia es de 100mgr% y una filtracin de 120mgr/min. La carga filtrada = VFG * [glucosa]. Al sobrepasar los 375mgr/min tenemos glucosuria. Sin embargo este valor es el umbral terico para que haya glucosuria. En realidad aparece glucosa en la orina cuando la carga filtrada es de 180200mgr/min. ste splay (desviacin) se debe a la heterogeneidad de los nefrones y transportadores. El transporte de glucosa es muy similar al transporte de los a.a aunque las protenas transportadoras son especficas para ella. En un mecanismo de cotransporte, cuando una sustancia como el Na+ difunde a favor de su gradiente electroqumico, la energa liberada se utiliza para que la otra, la glucosa, pase en contra de su gradiente. Aunque el transporte de glucosa contra un gradiente electroqumico no utiliza directamente el ATP, la reabsorcin de la glucosa depende de la energa liberada por la bomba activa de ATPasa primaria Na+/K+ 5
de la mb. basolateral (puede ser bloqueada con ouabana). sta mantiene un gradiente para la difusin del Na+, que es aprovechado por la glucosa. Normalmente toda la glucosa es reabsorbida en el tbulo proximal, por lo que clearance de glucosa es 0. En condiciones normales, la glucosa se acumula y sale por difusin facilitada hacia los capilares peritubulares. Si bloqueamos el transportador Na+/glucosa, sta no es reabsorbida y si no se reabsorbe en el tbulo proximal ya no se va a reabsorber. As, se comportara como la inulina, se excretara lo que se filtra. Si no toda la glucosa se reabsorbe porque hay exceso en la sangre o estn alterados los transportadores, sta permanece en el tbulo y acta como una molcula osmticamente activa y va a dificultar la reabsorcin de H2O y Na+ provocando diuresis osmtica. Cantidad filtrada 180gr/da (100% es reabsorbido) 10) Qu es la secrecin por difusin no inica? Es un mecanismo de transporte pasivo que no necesita transportador. Es vlido para sustancias que son cidos o bases dbiles, o sea, sustancia que tengan un PK cercano al PH plasmtico, por lo que pueden estar cargados o no dependiendo del PH. Cuando estas sustancias no estn cargadas, pueden cruzar libremente la mb. celular ya que tienen un carcter lipoflico. Cuando estn disociado (cargado) debido al cambio de PH no pueden atravesar la mb. Si el PK se aleja del PH, la sustancia se disocia, con lo que no puede atravesar la pared tubular. Por lo tanto, si el PH del lumen tubular es bastante cido o alcalino, y la sustancia tiene un PK cercano al PH plasmtico, se disociar al entrar al tbulo y quedar atrapada. El ejemplo que ilustra este sistema, en condiciones fisiolgicas, es la secrecin del ion amonio (NH4+). El amoniaco, NH3, es sintetizado en las cls. del tbulo proximal a partir de la glutamina, y ste pasa al lumen tubular por difusin. Aqu se encuentra con un PH ms cido y se transforma en NH4+. sta molcula esta cargada y por lo tanto no puede volver a atravesar la clula en sentido contrario. El PH de la orina 44.5 hace que permanezca atrapada. De esta manera se crea una gradiente permanente de amonio ya que ste es transformado en el lumen, lo que promueve la salida de NH4+ al lumen. La difusin no inica se usa como maniobra para aumentar o disminuir la secrecin de una sustancia. Si se alcaliniza la orina, se va a impedir que salga el amoniaco ya que no va ser protonado en el lumen y la difusin se limitar cuando se alcance el equilibrio en ambos lados. Esta propiedad de difusin no inica es importante tenerla en cuenta en casos de intoxicacin con ciertos frmacos, como los barbitricos y la aspirina. Por ejemplo, al alcanilizar la orina, el cido acetilsaliclico va a pasar hacia la orina dnde va a donar 1 protn y va quedar como ion salicilato (sin poder devolverse). 11)Manejo renal del paraminohipurato. El paraminohipurato (PAH) filtra libremente y es secretado completamente al lumen tubular por transportadores y no se reabsorbe. Se secreta por transportadores aninicos inespecficos en el segmento S2 del tbulo proximal. stos se saturan a una concentracin plasmtica mayor que 10mgr/100ml. El PAH es exgeno y tiene que administrarse por va endovenosa. El PAH viene con el plasma, una parte filtra (120ml) y la otra sigue por la AE. Pero lo que pas a la AE va ser transportado activamente al tbulo proximal desde los capilares peritubulares. 12) Manejo renal de urea. La urea es un producto del catabolismo de las protenas que filtra libremente en el glomrulo. La cantidad filtrada es 46.8gr/da y se excreta el 50% de ella (depende de la [urea] plasmtica y la tasa de filtracin). La urea se reabsorbe pasivamente en el tbulo, pero con una intensidad menor que el cloro. Conforme, el agua de los tbulos se reabsorbe (por smosis acoplada a la reabsorcin de Na+) aumenta la concentracin de la urea en el lumen. Esto origina una gradiente de concentracin que favorece la reabsorcin de la urea. Pero sta no difunde mucho menos y con mayor dificultad que el agua. Por eso, la mitad de la carga filtrada es reabsorbida pasivamente y la otra mitad eliminada en la orina. 6
La urea participa en un 40% (500mOsm/lt) de la osmolaridad (el resto es debido al NaCl) del intersticio medular cuando el rin elabora orina concentrada. A diferencia del NaCL, la urea se reabsorbe en forma pasiva. En caso de dficit de agua y que la ADH sangunea esta alta, se reabsorben grandes cantidades de urea. La urea contribuye a la hiperosmolaridad del intersticio medular renal y a una orina concentrada. El mecanismo de reabsorcin de la urea en la mdula renal es el siguiente: la urea se reabsorbe poco desde el asa ascendente de Henle hasta el colector cortical, debido a que son poco permeables a la urea. En presencia de ADH, el agua se reabsorbe con gran rapidez desde el tbulo colector cortical y la concentracin de urea aumenta. A nivel de los tbulos colectores medulares, sigue producindose absorcin de agua, lo que induce una mayor concentracin. Esta elevada concentracin hace que fluya urea desde el lumen hacia el intersticio debido a que es permeable a la urea y su permeabilidad es aumentada por la presencia de ADH. La concentracin se mantiene elevada ya que se absorbe urea y agua. Una persona que tiene una dieta rica en protenas podr concentrar mejor su orina en caso de necesidad ya que tendr ms urea. La recirculacin de la urea desde el tbulo colector hasta el asa de Henle contribuye a la hiperosmolaridad de la mdula renal. La concentracin de urea aumenta en el tbulo proximal por la reabsorcin de agua aunque haya una pequea reabsorcin de urea. Luego la concentracin aumenta al circular por los segmentos delgados del asa de Henle, en parte por la reabsorcin de agua en el asa descendente y por la difusin de urea desde intersticio hacia el interior del asa delgada. La rama gruesa del asa de Henle, el tbulo distal y el tbulo colector cortical son impermeable a la urea. Cuando se produce orina concentrada, en presencia de ADH, la reabsorcin de agua desde tbulo distal y colector cortical, concentra an ms la urea. Al llegar al tbulo colector medular, la alta concentracin de urea hace que sta difunda hacia el intersticio medular; y una parte de ella vuelve a recircular difundiendo hacia el asa delgada y ascendente de Henle. La recirculacin permite una mayor concentracin de la orina. 13) Reabsorcin de agua por el nefrn. En el tbulo proximal se absorbe los 2/3 del agua ultrafiltrada. Se pensaba que la reabsorcin de agua era isoosmtica pero con mtodos ms precisos se dilucid que haba una pequea diferencia de osmolaridad entre el lquido tubular y el plasma. Se produce una pequea cada de la osmolaridad en el lumen tubular que llega a 57 mOsm/lt, y dada la alta permeabilidad al agua que presenta el tbulo proximal, esta pequea gradiente osmtica es suficiente para explicar gran parte de la reabsorcin de agua. Para empezar, el transporte de agua en cualquier sistema viviente es siempre pasivo, siempre se mueve de acuerdo a las presiones hidrostticas y osmticas. El hecho que el lquido tubular sea discretamente hiperosmtico, es suficiente para trasladar grandes cantidades de agua. Adems de la diferencia de osmolaridad y de las caractersticas del epitelio existe otro factor que favorece la reabsorcin del agua a nivel del tbulo proximal, y esto es que el Cl es ms permeable que el HCO3 en la parte inicial del tbulo proximal, el Cl tiende a pasar con mayor facilidad desde el plasma hacia el lumen que el HCO3, por lo que el HCO3 tiende a quedarse atrapado en el lado plasmtico. sta diferencia de osmolaridad efectiva (LT/P) entre el cloro (mayor) y el bicarbonato aumenta la diferencia discreta de osmolaridad entre el lumen y el plasma. En el asa fina descendente de Henle es muy permeable al agua (17%), se reabsorbe por osmsis, posible gracias al mecanismo de contracorriente y es impermeable a los solutos, por lo que concentra (NaCl y urea) la orina. El asa fina ascendente es impermeable al agua, moderadamente a la urea y muy permeable a NaCl. En el asa gruesa ascendente es impermeable al agua y reabsorbe 1020% NaCl. El tbulo distal es impermeable al agua y en su parte distal tiene una baja permeabilidad. En el tbulo colector se reabsorbe 10% del agua filtrada. Es ste segmento que regula la reabsorcin de agua. El epitelio tiene una permeabilidad variable al agua, esto esta determinado por la presencia o no de la hormona antidiurtica (ADH) secretada por la neurohipfisis. Esta hormona es secretada por cambios en la osmolaridad plasmtica y tiene receptores en la mb. basolateral de las cls. del tbulo colector. En ausencia de ADH el epitelio es impermeable al agua y se obtiene una orina diluida. En presencia de ADH, a travs de la activacin del AMPc, existe un aumento de la permeabilidad luminal al agua, permitiendo la reabsorcin de agua al intersticio hipertnico, concentrando as la orina. La 7
ADH aumenta los niveles de AMPc y mediante proteinkinasa induce la sntesis e insercin de canales de agua (acuaporinas) haciendo que este segmento sea permeable. Una vez que el agua pasa al intersticio debe pasar a la sangre, lo que depende de la PHcapilar (5mmHg) y del intersticio (3mmHg), y de la POcapilar (33mmHg) y del intersticio (6mmHg). Entonces existe 15mmHg que favorecen la reabsorcin tubular. Se deben eliminar 600mOsmoles (cantidad) de solutos por da no importando en la cantidad de agua en que estn diluidos. 14) Cmo opera el mecanismo de contracorriente? El mecanismo de contracorriente se sustenta sobre la particular disposicin anatmica de las asas de Henle y de los vasos rectos, que son capilares peritubulares especializados de la mdula renal. Slo un 25% de los glomrulos (yuxtamedulares) tiene asas que y vasos rectos que penetran profundamente la mdula. El mecanismo de contracorriente produce un intersticio medular renal hiperosmtico. La osmolaridad del lquido intersticial en casi todos los lugares del cuerpo es de alrededor de 300mOsm/lt. En la mdula renal sta puede llegar hasta cerca de 1200mOsm/lt (hay mayor proporcin de solutos que de agua). Se mantiene mediante el equilibrio entre la entrada y salida de agua y solutos de la mdula. La gradiente osmtica es creada por 2 factores: las diferencias de reabsorcin de agua y solutos en los diferentes segmentos del asa de Henle y tbulos colectores, y el mecanismo de contracorriente. La operacin de un mecanismo de contracorriente requiere: fuente de energa (transporte activo de Cl por asa gruesa ascendente Henle) permeabilidades distintas de los segmentos adyacentes circulacin de contracorriente La reabsorcin activa de Cl por el asa gruesa ascendente de Henle inicial el mecanismo, aqu la reabsorcin de sal no es acompaada de reabsorcin de agua. Esto genera un aumento de la tonicidad del intersticio medular, y como el asa descendente es permeable al agua hay reabsorcin de agua hacia el intersticio, aumentando la osmolaridad luminal del asa descendente (NaCl se concentra). La reabsorcin de NaCl es pasiva en el asa fina y activa la gruesa. Al final del asa ascendente el lquido es hipotnico (100mOsm/lt). El tbulo distal absorbe ms Na+ que agua por lo que hay mayor dilucin. En el tbulo colector cortical, en presencia de ADH, se absorbe agua sin urea y se concentra la urea. En el tbulo colector medular, en presencia de ADH, se absorbe urea, lo que contribuye a la hipertonicidad medular y a la extraccin de agua desde el asa fina descendente de Henle. El proceso acumula gradualmente los solutos en la mdula y multiplica el gradiente de concentracin establecido por medio del bombeo activo de iones al exterior del asa ascendente gruesa de Henle, aumentando la osmolaridad intersticial. Para mantener ste mecanismo es necesario que la circulacin medular tenga una estructura adecuada que impida el lavado rpido de solutos desde la mdula. Tambin tiene forma de horquilla que retorna la circulacin a la corteza. La circulacin descendente es ms rpida que la ascendente. La osmolaridad sangunea en los vasos descendentes es similar al intersticio, pero algo hipoosmtica (el flujo impide el equilibrio). La circulacin ascendente tambin es semejante, pero al abandonar la mdula es ligeramente hiperosmtica (315mOsm/lt). En resumen, el asa ascendente de Henle provee la fuente de energa y logra diluir el contenido luminal y concentrar el intersticio. La orina se diluir an ms en el tbulo distal. La osmolaridad final de la orina depender de la presencia o ausencia de ADH. En presencia de ADH la orina ser concentrada y en su ausencia ser diluida. 15) Regulacin de la osmolaridad plasmtica. 8
La osmolaridad plasmtica normal es alrededor de 287mOsm/Kg. sta determinada bsicamente por la concentracin, de Na+ (140145mEq/lt) ms sus aniones (cloro o fosfato), de glucosa y de urea (no cambia tonicidad, no provoca mvt de agua). Se mantiene dentro de un rango estricto a pesar de las grandes variaciones en la ingesta de agua y solutos. Hay una prdida obligada de 1.5lt/da que debe ser readministrada para estar en balance. La mantencin de la osmolaridad es importante ya que puede traer consecuencias en los volumenes celulares. La regulacin se lleva a cabo por modificaciones en la ingesta y en la eliminacin de agua. Variaciones de slo 1 a 2% (34mOsm/Kg) son suficiente para desencadenar mecanismos de compensacin que retornarn la osmolaridad a sus valores normales. Estos pequeos cambios son detectados por el hipotlamo (neuronas osmosensitivas), provocndoles un cambio de volumen, lo que servir como seal para centros que regulan la sed (ingresos) y la secrecin de ADH (egresos). Estos 2 mecanismos de regulacin son estimulados por la alza de la osmolaridad plasmtica detectada por los osmorreceptores. Con una osmolaridad bajo 280mOsm/lt la secrecin de ADH est inhibida. Por sobre este nivel, la secrecin aumenta rpidamente en forma proporcional a la fuerza del estmulo osmtico, hacindose mxima cuando la osmolaridad es de 292 mOsm/lt. Si ADH aumenta mucho, produce orina concentrada (alta osmolaridad urinaria) y un volumen de orina bajo. Una cada de la volemia del 10% produce secrecin de ADH y cambia el set point. Los glucocorticiodes aumentan el umbral para la secrecin de ADH, al igual que los opioides. El dolor y numerosas drogas (antidepresivos tricclicos, ciclofosfomida) estimulan la secrecin de ADH. El etanol y la fenitona, en cambio la disminuyen. La sed es un mecanismo primordial del organismo de defensa de la tonicidad de los lquidos corporales. Los osmorreceptores hipotalmicos, que regulan los centros de la sed, son estimulados por aumentos de la tonicidad e inhibidos por disminucin de sta. Se gatilla cuando la osmolaridad llega a 294mOsm/lt. Una disminucin de la volemia y la angiotensina 2 estimulan el centro de la sed. Los mecanismos de concentracin y dilucin urinaria facilitan la mantencin de la osmolaridad ya que defectos de concentracin urinaria pueden llevar a la hipernatremia (se acompaa de hipertonicidad corporal y deshidratacin intracelular) y defectos de dilucin, a la hipoosmolaridad. 16) Regulacin de la volemia. El rin debe mantener la volemia relativamente constante a pesar de las variaciones en la ingesta de agua y Na+. El agua atraviesa libremente las membranas celulares, por lo que el volumen de cada compartimiento est determinado por el nmero total de osmoles de dicho compartimiento. En el espacio extracelular estos osmoles estn representados por el Na+ y sus aniones acompaantes; es el contenido de NaCl el que bsicamente regula la volemia. La volemia est involucrada con la cantidad total de Na+ (osmoles) y no la concentracin. El mecanismo de regulacin de la volemia involucra la participacin de numerosos sistemas aferentes (sensores de la volemia) y eferentes (que modifican la excrecin renal). El volumen extracelular o ms bien el volumen plasmtico efectivo es regulado por el balance entre la ingesta y excrecin de Na+. Si un individuo ingiere 200mEq o 10gr de Na+ y excreta la misma cantidad, sta en balance. Grandes cambios en la ingesta de Na+ llevan cambios relativamente pequeos de la volemia, porque pequeos cambios de volemia provocan grandes modificaciones en la excrecin renal de Na+. Mecanismos aferentes de control de la volemia. Es ms bien el volumen plasmtico l que es regulado. Normalmente cambios en el volumen extracelular estn relacionados con cambios en el volumen plasmtico. Receptores de baja presin: ubicados en las grandes venas y aurculas. Pequeos cambios en la presin o tensin venosa son detectados y se envan aferencias al hipotlamo. Receptores de alta presin: ubicados en el arco artico y seno carotdeo, estos receptores sensan el volumen plasmtico, envan sus seales al SNC, donde alteran el tono simptico, lo que modifica la resistencia sistmica y renal. Atriopeptina: la distensin auricular provoca la liberacin de esta hormona. Promueve la excrecin 9
renal de Na+. Barroreceptores yuxtaglomerulares: frente a una disminucin de la volemia o frente a un aumento de la actividad simptica adrenrgica, se libera renina, la que produce angiotensina 2. La angiotensina 2 provoca vasoconstriccin renal, especialmente eferente, estimula la secrecin de aldosterona, aumenta la reabsorcin proximal de Na+ y estimula la secrecin renal de prostaglandinas. Mecanismos eferentes renales de control de la volemia. Actividad del sistema simptico: una disminucin de la volemia estimula la actividad simptica y un aumento la disminuye. La estimulacin promueve la retencin de Na+. Produce una vasoconstriccin renal, preferentemente eferente, por lo que la FPR cae ms de lo que cae la VFG, aumentando la fraccin de filtracin. Esto causa una disminucin de la presin hidrulica en los capilares peritubulares y aumenta la presin onctica pericapilar; ambas favorecen la reabsorcin proximal de Na+ y agua, ya que aumenta el paso de fluido desde el intersticio hacia el capilar. Adems, el sistema simptico a travs de un efecto estimula la secrecin de renina que lleva a sntesis de angiotensina 2 y aldosterona; ambas promueven la reabsorcin de Na+. Estimula directamente la reabsorcin proximal de Na+ (catecolaminas ). Sistema reninaangiotensinaaldosterona: una disminucin de la volemia es detectado por el aparato yuxtaglomerular y esto estimula la secrecin de renina. Acta sobre el angiotensingeno que se convierte en angiotensina 1 y luego es transformada en angiotensina 2. Es un potente vasoconstrictor, principalmente eferente, lo que aumenta la FF y aumenta la reabsorcin proximal de Na+ y agua. Estimula directamente el contratransporte Na+/H+, aumentando la reabsorcin de Na+. Estimula la secrecin de aldosterona que aumenta la reabsorcin de Na+ en el tbulo colector. Atriopeptina: hormona polipeptdica (28 a.a) que promueve la secrecin de Na+. Es secretada cuando hay hipervolemia. Tiene un efecto vasodilatador sistmico, por lo que produce una cada de la PA y natriuresis (excrecin de Na+). Aumenta la VFG por dilatacin de AA. Disminuye la sntesis de renina y la reabsorcin de Na+ en el tbulo colector medular. Aumenta el flujo medular lo que disminuye la reabsorcin de NaCl. Prostaglandinas: las prostaglandinas y tromboxanos disminuyen reabsorcin proximal, en el asa y el tbulo colector de NaCl. 17) Secrecin y acciones renales de la ADH. La ADH es una hormona secretada por la neurohipfisis cuando ciertos barorreceptores hipotalmicos son estimulados por el aumento de la osmolaridad plasmtica. Si la osmolaridad es superior a 280mOsm/lt hay secrecin, la cual aumenta hasta 292mOsm/lt donde alcanza su mxima secrecin, aunque la osmolaridad puede seguir aumentando. La ADH es una hormona peptdica sintetizada en el ncleo supraptico y paraventricular del hipotlamo, cuyas neuronas terminan en la neurohipfisis. La secrecin de ADH es regulada por cambios de osmolaridad plasmtica, pero tb. por cambios en el volumen plasmtico efectivo. La principal accin de la ADH es inducir un aumento de la permeabilidad al agua del tbulo colector. La ADH se une a receptores ubicados en la mb. basolateral de las clulas colectoras, este complejo hormonareceptor activa la adenilciclasa, lo que resulta en generacin de AMPc a partir de ATP. En las cls. del tbulo colector el AMPc activa a una fosfokinasa que en presencia de Ca2+ y ATP fosforila una protena que aumenta la permeabilidad al agua de la mb. luminal. Esto se logra a travs de una interaccin de la protena dos, fosforilada con microfilamentos y microtbulos citoplasmticos que contendran canales de agua, estos microtbulos seran insertados en la mb. luminal aumentando la permeabilidad al agua. El efecto principal es la reduccin del volumen de la orina; tb. eleva la PA al producir vasoconstriccin arteriolar en hemorragias graves. El dolor, el estrs, Ach y la nicotina, junto a la disminucin de la concentracin de agua en la sangre estimulan su secrecin. El alcohol inhibe su secrecin. La hiposecrecin o receptores a ADH no funcionales 10
causan diabetes inspida (diuresis, deshidratacin, sed). 18) Secrecin y acciones renales de la aldosterona. La aldosterona es una hormona esteroidal (mineralocorticiodes) secretada por las cls. de la zona glomerulosa suprarrenal. Estimula la reabsorcin de Na+ y la secrecin de K+ y H+ a nivel del tbulo colector. La aldosterona entra a las cls. por difusin a travs de la mb. basolateral y se une a receptores citoplasmticos, donde forma un complejo activo esteroidereceptor que luego entra al ncleo celular induciendo la sntesis de protenas especficas que median el efecto fisiolgico de la hormona. La secrecin de aldosterona es estimulada el alza de angiotensina 2, aumento en la concentracin plasmtica de K+ y la ACTH (hormona adrenocorticotropa) y es inhibida por la atriopeptina. La aldosterona tiene varios efectos a nivel del tbulo colector, aumenta la permeabilidad al Na+ (promoviendo as su reabsorcin), aumenta la permeabilidad luminal al K+, estimula la bomba Na+/K+/ATPasa (facilita el mvt de iones durante la reabsorcin). El aumento de la reabsorcin de Na+ estimula la secrecin de K+ (cls. principales) y H+ (cls. intercaladas);(la secrecin luminal de K+ es a travs de una gradiente electroqumica dado por la alta permeabilidad a K+ y la entrada de Na+ a la cl. lo que crea un potencial luminal negativo de 4050mV; y la secrecin cortical de H+ es secundaria a la gradiente elctroqumica a nivel medular es activa hay una bomba H+/ATPasa en la mb. luminal). La aldosterona aumenta la actividad de la bomba Na+/K+/ATPasa y la permeabilidad al K+ lo que facilita su secrecin. Tambin activa directamente la H+/ATPasa aumentando la secrecin de H+. La amilorida inhibe los canales de Na+. 19) Respuesta a la hipovolemia. Frente a una restriccin acuosa la orina puede alcanzar una osmolaridad mxima de 1200 mOsm/lt. Diariamente existe una prdida obligada de 600 mOsm, el volumen mnimo de orina para excretar dichos solutos es de 0.5lt/da. En hipovolemia aumenta la fraccin de filtracin (VFG/FPR) por aumento de la angiotensina 2 que provoca vasoconstriccin de la AE lo que produce 2 efectos: disminuye la PHcapilar peritubular y aumenta la POcapilar p. Lo que induce una mayor reabsorcin tubular. Adems un dficit de agua provoca un aumento de la osmolaridad plasmtica que es sensada por osmorreceptores hipotalmicos. stos estimulan la secrecin de ADH, la cual aumenta la permeabilidad al agua en los tbulos distales y colectores. Una mayor reabsorcin de agua implica un volumen urinario menor. Slo se puede regular la excrecin de agua a nivel renal (especialmente a nivel del colector (10%)) ya que la sudoracin y las perdidas en el tracto digestivo y respiratorio son obligatorias. Puede tambin estimularse la sed para restituir el volumen fisiolgico normal. La hipovolemia estimula adems al sistema simptico el cual favorece la reabsorcin de agua y Na+. La disminucin de la ingesta de Na+ normalmente no lleva a una hipovolemia, porque el rin es capaz de suprimir la excrecin de Na+ por la orina. La hipovolemia puede se causada por prdidas GI, diarreas, prdidas renales y prdidas por piel y respiracin. Frente a una prdida extrarrenal de Na+, el rin lo retiene y la concentracin urinaria de Na+ es de < 10mEq/lt, la fraccin excretada es menor al 1%. Las causas renales de prdida de Na+ se acompaan de una fraccin excretada de Na+ mayor al 1%. La insuficiencia renal crnica y, nefropatas intersticial impiden una buena reabsorcin de Na+. La alteracin del eje reninaangiotensinaaldosterona y los diurticos interrumpen el transporte de Na+. Las furosamide inhiben la bomba Na+/K+/CL del asa gruesa de Henle. Una prdida de un 10% del volumen plasmtico (500ml), provoca una estimulacin simptica que logra compensar el dficit. Una prdida del 15% provocar aumento de tonicidad de los lquidos corporales, taquicardia y vasoconstriccin perifrica. Prdidas mayores de 25% provocan shock. La hipovolemia se 11
caracteriza por presiones venosas centrales bajas, alza del hematcrito y de la albmuina. La VFG y la diuresis tienden a disminuir. Para tratar una hipovolemia se administra NaCl con comidas. En caso de diarrea se administra Na+ asociado con glucosa para que sea absorbido en el intestino delgado. 20) Respuesta a sobrecarga acuosa. Frente a una sobre carga acuosa, la orina se diluye al mximo excretando 10 a 20 lt de orina con una osmolaridad de alrededor de 50 mOsm/lt. La sobrecarga acuosa es infrecuente y se debe generalmente a exceso de aporte parenteral o retencin renal de Na+. Produce hipertensin venosa y arterial, edema perifrico, sobre carga ventricular izquierdo. Estimula la atriopeptina, la cual aumenta la VFG (vasodilata AA), disminuye la reabsorcin de Na+ en el tbulo colector e inhibe la secrecin de aldosterona. Todo esto implica una mayor excrecin de Na+ que va acompaada de agua. La disminucin de la osmolaridad plasmtica inhibe la ADH. 21) Manejo extrarrenal del potasio. El K+ (potasio) es el principal catin intracelular. En el organismo, el 98% es ste es intracelular y slo 2% extracelular (70mEq). La cantidad de K+ que existe en un individuo es alrededor de 3500mEq. La bombas Na+/K+/ATPasa generan grandes gradientes de K+ entre el intra y extracelular. La concentracin intracelular es de 100120 mEq/lt y la concentracin plasmtica es alrededor de 4mEq/lt (finamente regulada, 3.74.7mEq/lt). La ingesta diaria de K+ es de 70100mEq de modo que deben existir mecanismos regulatorios. El metabolismo del K+ esta regulado por: la distribucin (interna) de K+ entre el intracelular y el extracelular. Es el manejo extrarrenal. Es la traslocacin de K+. el balance externo, ingesta (dieta)=excrecin (renal 90%, deposiciones 10%).El manejo de una sobre carga (agudo) de K+ es regulado, fundamentalmente, por los tejidos extrarrenales, el 80% de una sobrecarga de K+ es rpidamente trasladada hacia clulas no renales (msculo y cls. hepticas). La respuesta renal es mucho ms lenta, slo el 50% de la sobrecarga de K+ ser excretada en la orina durante las prximas 4 6 horas. El manejo extrarrenal del K+ es modulado por insulina, catecolaminas, mineralocorticoides, estado cido bsico y osmolaridad extracelular. Ante una ingesta importante de K+ se estimulan estos mecanismos que regulan la entrada de K+ hacia el intracelular. Los factores: Insulina: aumenta la entrada de K+ a la clula. Activa a la bomba Na+/H+/ATPasa (entra K+ a la clula) y al cotransportador Na+/H+ (la entrada de Na+ activa la otra bomba). Catecolaminas: aumentan la entrada de K+ a la clula. El efecto hipokalemiante de las catecolaminas sta mediado a travs de un efector ; los agonistas estimulan la bomba de Na+, aumentando as la entrada de K+ al intracelular. El propanol y los bloquedores especficos bloquean la respuesta hipokalemiante provocada por la epinefrina, y tb. impide la captacin del K+ librado por el msculo durante el ejercicio. Las catecolaminas del sistema adrenrgico estimulan la entrada y el sistema promueve la salida de K+. Aldosterona: aumenta la entrada de K+ a la clula frente a pequeas alzas de K+, pero su rol esta en estudio. Esta hormona tb. estimula la secrecin de K+ en el colon, es un mecanismo importante que regula las sobrecargas de K+. Estado cidobase: una acidosis promueve la salida de K+ desde la clula y la alcalosis promueve la entrada. Si disminuye el PH sanguneo (aumenta la cantidad de H+), la gradiente favorecer la entrada de H+ a la clula y el K+ puede salir en intercambio por H+. Cambios en la concentracin de bicarbonato, sin cambios de PH, inducen mvt de K+. Un aumento de la concentracin de bicarbonato promueve la entrada de K+ a la clula. 12
Osmolaridad: un aumento de la osmolaridad (p.ej un una diabetes descompensada, la glucosa plasmtica est aumentada) provoca una salida de agua rica en K+ desde la clula hacia el extracelular. Y por ltimo, el contenido de K+ en la dieta influye en la eficacia para transportarlo a la clula. Una mayor ingesta de K+, aumenta la eficiencia de la traslocacin. 22) Manejo renal del potasio. El K+ es un catin pequeo, que no est unido a protenas y que filtra libremente a nivel glomerular. A pesar que una pequea parte del K+ se pierde por sudor y deposiciones, la orina es la mayor va de eliminacin del K+. CF (carga filtrada)= [K+] p * VFG = 700mEq/da de K+. El 7080% del K+ filtrado es reabsorbido en el tbulo proximal. El 2025% se reabsorbe en el asa de Henle (transporte Na+/K+/Cl). Por lo que normalmente, llega al tbulo colector, slo el 5% del K+ filtrado (35mEq). Para estar en balance se debe excretar alrededor de 100mEq de K+ al da, entonces, se descubri que existe secrecin de K+ en el tbulo colector. En caso de una sobrecarga de K+, la carga filtrada permanece constante, pero la secrecin tubular va aumentar (regulacin del K). La secrecin de K+ desde la clula hacia el lumen tubular es pasiva depende de la permeabilidad luminal al K+ y de la gradiente electroqumica a travs de la mb. luminal. La excrecin de K+ depende de la secrecin por el tbulo colector (cls. principales). En casos de hipovolemia vamos a tener una reabsorcin del K+. Los factores que regulan la excrecin renal de K+ incluyen dieta, PH, flujo distal, Na+ distal y aldosterona. Aldosterona: aumenta la reabsorcin de Na+ y la secrecin de K+ en el tbulo colector. Los canales de Na+ de las clulas principales son estimulados por la aldosterona. El Na+ es reabsorbido creando un potencial negativo en el lumen y como el epitelio es impermeable (tight) crea un gradiente de 50mV. Lo que favorece la salida de cationes intracelulares como el K+ y la entrada de Cl a la clula. La entrada de Na+ adems depolariza la clula abriendo canales de K+ voltaje dependiente (aumenta la permeabilidad). Entrega distal de flujo y Na+: ambos aumentan la secrecin de K+. El flujo rpido es necesario ya que sino se acumula K+ en la orina, lo que aumenta la concentracin y se opone a la secrecin. Un mayor flujo disminuye la concentracin de K+ lo que favorece su secrecin. La presencia de Na+ permite su reabsorcin y lo que provoca un potencial luminal negativo que favorece la secrecin de K+. ADH: estimula la secrecin de K+ debido a que aumenta la permeabilidad luminal al K+. Catecolaminas: disminuyen la secrecin de K+. Este efecto es mediado a travs de receptores . la presencia de aniones no reabsorbibles como el gluconato y el bicarbonato crean un ambiente ms negativo que favorece la secrecin de K+. pH: la acidosis disminuye la secrecin de K+ y la alcalosis aumenta la secrecin de K+. En una acidosis, el contenido de K+ dentro de la clula va a ser menor (por la salida de K+) por lo que la secrecin ser menor. 23) Respuesta de K frente a diabetes mellitus desconpensada. En la diabetes mellitus descompensada no hay la secrecin pancretica de insulina. Los individuos tienen una alza en los niveles basales de K+ y una disminucin de la tolerancia a sobrecargas de K+. La osmolaridad plasmtica es alta debido a la acumulacin de glucosa y cuerpos cetnicos, lo que produce una acidosis metablica. La falta de insulina impide la utilizacin metablica normal de la glucosa. En su lugar, se degradan algunas grasas, formando ac. acetoactico que es metabolizado por los tejidos para obtener energa. Si los niveles de ac. acetoactico son muy altos, esto provoca una acidosis metablica en un intento de compensar esta acidosis, se excretan en la orina. Todos lo factores provocan una salida importante de K+ desde la clula hacia el extracelular. El alza de la kalemia produce un aumento de la secrecin de la 13
aldosterona, lo que provoca secrecin renal de K+. Adems el K+ sale al extracelular por el aumento de la osmolaridad. 24) Manejo de una sobrecarga cida. El mejor tratamiento para una acidosis es la correccin del cuadro que ha causado la alteracin, sin embargo ste no es fcil de determinar como en ciertas anomalas pulmonares o insuficiencia renal. Para neutralizar el exceso de cido pueden administrarse por va oral grandes cantidades de bicarbonato sdico. Que es absorbido y pasa a la sangre aumentando la porcin bicarbonato de su amortiguador y ayudado a restablecer el PH normal. El cido es una molcula que dona protones. El organismo debe mantener el PH a 7.4 y esto se logra mediante el control preciso de la concentracin de H+, gracias a la eliminacin de H+ por el rin y a mecanismos de amortiguamiento cidobase en la sangre, clulas y los pulmones. Ante una sobrecarga cida el organismo la maneja a travs de los tampones (cidos o bases dbiles), del sistema respiratorio y del sistema renal. El sistema respiratorio permite eliminar el CO2 producto del metabolismo de los lpidos y carbohidratos, sino se convertira en ac. carbnico (cidos voltiles 15000nmmol). Sin embargo al metabolizar ciertas protenas que contienen lisina y arginina (a.a catinicos) producen urea y HCl el cual no puede ser eliminado por la respiracin. Los a.a azufrados (metionina y cistena) producen urea y H2SO4. Son los cidos fijos (70mEq/da), los cuales deben ser eliminados. Pero para poder excretarlo debe ser neutralizado. Por lo que deben actuar otros sistemas. Son los sistemas tampones o buffers. Hay tampones intracelulares como la hemoglobina, ciertas protenas, el fosfato y el tejido seo (el carbonato, CO3 representa un gran almacn de tampones, tapona 40% de una sobrecarga cida). Hay tambin tampones extracelulares como el sistema CO2/HCO3. Tiene un PK de 6.1, pero es el principal tampn extracelular del organismo. Este sistema esta sometido a una doble regulacin, el CO2 esta regulado por la ventilacin pulmonar (es un sistema abierto, el cido se descarga e los pulmones) y el HCO3 por la excrecin renal. Para acelerar la conversin de CO2 en HCO3 existe una enzima que cataliza la reaccin, la anhidrasa carbnica. Otro sistema es el HPO4 2/H2PO4, el 20% esta unido a protenas. El PH esta determinado por el juego entre todos los tampones. La regulacin de la concentracin de H+ depende del balance existente entre la entrada y la salida. Lo cual es difcil de ver ya que se produce taponamiento. El rin es el responsable de mantener estable la concentracin plasmtica de HCO3, para ello debe reabsorber HCO3 que filtra y generar los 70mEq que han sido consumidos para tamponar la produccin diaria de cido o la sobrecarga. El rin debe reabsorber el 100% de la carga filtrada de HCO3, regenerar la cantidad gastada en tamponar cidos y excretar los cidos. La regeneracin de HCO3 ocurre a travs de la acidificacin de tampones urinarios, en la cual toma un rol clave, la secrecin de H+. Se pierde H+ en la orina en forma de cido para regenerar HCO3. Hay 2 sistemas tampones urinarios: sistema fosfato HPO4 2/H2PO4 y el sistema amoniaco NH3/NH4+. stos son protonados y luego excretados. El fosfato que filtra (80%) es casi totalmente reabsorbido en el tbulo proximal (PH 6.5). El PK es de 6.8 (50%ac.50%bs.) pero su capacidad tamponante est limitada por la cantidad. En el tbulo colector el PH 14
alcanza 44.5 donde predomina la forma cida, H2PO4. sta es el principal componente de la acidez titulable = [H2PO4]o * V (cuntos nmoles de base hay que agregar a la orina para lleverla a 7.4). (1030mEq/da de cido excretado) El sistema amoniaco tiene un PK de 9.2 y est dado por una produccin de NH4+ (principalmente a nivel proximal). La entrada de glutamina (cotransporte con Na+ y difusin) produce glutamato y cetoglutarato liberando 2 NH4+. Adems el metabolismo de stos productos produce 2 molculas ms de HCO3. El NH3 intracelular que se forma pasa a NH4+ por la baja del PH luminal. Es intercambiado por Na+ y se secreta el NH4+ en el tbulo proximal. El 85% es reabsorbido en el asa de Henle sustituyendo al K+, en la bomba Na+/Cl/NH4+. Se produce NH3 y se libera H+ (intracelular). El NH3 se acumula en el intersticio y difunde por difusin no inica a travs de las clulas intercaladas al lumen del colector. Las bombas de H+ lo van acidificar y luego es excretado (3050mEq/da de cido excretado). Excrecin neta de cido = acidez titulable + excrecin urinaria NH4+ excrecin urinaria HCO3 = 50100mEq/da ( [ X ] o * flujo urinario) Factores que regulan el manejo cido base: PH: ! PH plasmtico ! PH intracelular. Hay! actividad y transcripcin del gen del intercambiador Na+/H+, lo que produce ! reabsorcin HCO3 y secrecin H+. Hay un ! transcripcin de la glutaminasa lo que ! produccin de NH4+ y ! regeneracin HCO3. Y tb. ! nmero y actividad de H+/ATPasa en el tbulo colector. Volemia: ! volemia! actividad simptica ! flujo en la mcula densa. Provoca un ! de la secrecin de renina ! produccin de angiotensina 2. Esto estimula la Na+/H+ (! reabsorcin HCO3) y la secrecin de aldosterona (! reabsorcin Na+( principales), lumen (), y favorece secrecin de H+(intercaladas)). ! volemia: ! excrecin neta de cido y! reabsorcin de HCO3. Una acidosis : (PH < 7.4) si HCO3 < 24mEq/lt (acidosis metablica) si PCO2 > 40mmHg (acidosis respiratoria) Anin Gap : Na+ (HCO3 + Cl) = 816mEq/lt normalmente. Representa las cargas negativas que no se miden en el plasma (albmina). Para distinguir las acidosis metablicas. Aumento del A.G en slo 2 circunstancias: alcalosis metablica, ! de la albmina y acidosis metablica por ! HCl. 25) Manejo renal del bicarbonato. El HCO3 filtra libremente a nivel del glomrulo y se reabsorbe el 100% (4300mEq) en los tbulos renales. 8590% es reabsorbido en el tbulo proximal por contratransporte Na+/H+ 10% se reabsorbe en el asa de Henle 5% se reabsorbe en el tbulo distal y colector (cls. intercaladas A o ) por la bomba H+/ATPasa El transporte mximo en los tbulos renales ocurre a una concentracin de HCO3 plasmtica igual o mayor a 28 mEq/lt (normalmente es de 2226 mEq/lt). Sin embargo, no hay Tmax absoluto para el HCO3 dado que la capacidad de reabsorcin de HCO3 vara directamente con la reabsorcin fraccional de Na+. 15
Factores que afectan la reabsorcin de HCO3: la cantidad filtrada: relacin directa del PH: cuando el PH plasmtico disminuye por debajo de 7.4 se activa la secrecin de H+, la excrecin de NH4 y la reabsorcin de HCO3. Para ser reabsorbido, el HCO3 debe ser protonado, y gracias a la anhidrasa carbnica (en el ribete en cepillo, pero no hay en las cls intercaladas de tbulo colector), se transforma en CO2 y agua que luego difunden a la clula para reconvertirse en HCO3 y pasar a los capilares peritubulares (T.P: cotransporte 3HCO3/1Na+, asa Henle: difunde, T.C: contratransporte HCO3/Cl) 26) Respuesta del rin a la hiperventilacin. La hiperventilacin produce una alcalosis respiratoria. Lo que significa que hay una disminucin de la PCO2 y un PH aumentado. En etapa aguda ocurre una cada leve de HCO3. Despus de varios das la excrecin neta de cido aumenta a veces con bicarbonaturia. 27) Propiedades del tampn bicarbonato en el organismo.
16
También podría gustarte
- Material Apoyo Virtual Fisio Renal 2020Documento30 páginasMaterial Apoyo Virtual Fisio Renal 2020Romy PechAún no hay calificaciones
- Formulas Matematicas en EnfermeriaDocumento65 páginasFormulas Matematicas en EnfermeriaAlejandro Gomez100% (1)
- Anatomia y Fisiología RenalDocumento23 páginasAnatomia y Fisiología RenalYlse Rondon100% (1)
- Nefrología Básica 2Documento20 páginasNefrología Básica 2Lopez Alvarado JheisonAún no hay calificaciones
- Tasa de Filtración GlomerularDocumento3 páginasTasa de Filtración GlomerularYessicaJosefinaFariñezFernandezAún no hay calificaciones
- Polifarmacia AncianosDocumento54 páginasPolifarmacia AncianosDr. Dagoberto Güílamo100% (2)
- Filtrado GlomerularDocumento17 páginasFiltrado GlomerularZaidé ZiirádnemraAún no hay calificaciones
- Fisiología Práctica - Fisiología RenalDocumento10 páginasFisiología Práctica - Fisiología RenalAnaValentinaAún no hay calificaciones
- Ref 1010 EdicAbril2012 Ref140214 EspDocumento6 páginasRef 1010 EdicAbril2012 Ref140214 EspdiegoAún no hay calificaciones
- Pruebas de Funcion RenalDocumento24 páginasPruebas de Funcion Renalmcer1097Aún no hay calificaciones
- Pruebas de Función RenalggggDocumento89 páginasPruebas de Función RenalggggmotellawiAún no hay calificaciones
- Seminario de Fisiologia Renal - Aplicacion A La Depuracion ClinicaDocumento18 páginasSeminario de Fisiologia Renal - Aplicacion A La Depuracion ClinicaJose Luis PinedoAún no hay calificaciones
- Tema 4.2 - FiltraciónDocumento77 páginasTema 4.2 - FiltraciónRicardoAún no hay calificaciones
- Caso de Estudio - Fase 1 - Trabajo ColaborativoDocumento5 páginasCaso de Estudio - Fase 1 - Trabajo ColaborativoErika Montenegro100% (1)
- Aclaramiento Renal 2018Documento17 páginasAclaramiento Renal 2018bania mamaniAún no hay calificaciones
- Cuestionario Fisiología RenalDocumento38 páginasCuestionario Fisiología RenalFranciscaToledoArancibia50% (2)
- Tasa de Filtrado Glomerular - Lab Tests Online-ES PDFDocumento9 páginasTasa de Filtrado Glomerular - Lab Tests Online-ES PDFEdinson Ocampo CastilloAún no hay calificaciones
- Farmacología GeriátricaDocumento30 páginasFarmacología GeriátricaJhossue FidelAún no hay calificaciones
- Nutricion-5 M Victoria CalvoDocumento63 páginasNutricion-5 M Victoria CalvoYuli CastilloAún no hay calificaciones
- 2018 Guideline For Diuretic Renal Scintigraphy in Adults With Suspected Upper Urinary Tract Obstruction 10.en - EsDocumento14 páginas2018 Guideline For Diuretic Renal Scintigraphy in Adults With Suspected Upper Urinary Tract Obstruction 10.en - EsLiliana TorresAún no hay calificaciones
- Fund Amen ToDocumento2 páginasFund Amen ToRomer Marshal S ApazaAún no hay calificaciones
- 17Documento5 páginas17gennnnioAún no hay calificaciones
- 15 FarmacologiaDocumento18 páginas15 FarmacologiaChristian Martinez AlfaroAún no hay calificaciones
- Capítulo Enfermedad Renal CrónicaDocumento29 páginasCapítulo Enfermedad Renal Crónicalamonix2073064Aún no hay calificaciones
- Pruebas Diagnosticas GenitourinariasDocumento20 páginasPruebas Diagnosticas GenitourinariasJanneidy TovarAún no hay calificaciones
- Pediadatos PDFDocumento498 páginasPediadatos PDFKaty Sucunuta MorenoAún no hay calificaciones
- Farmaco en PediatriaDocumento32 páginasFarmaco en PediatriaCristina OchoaAún no hay calificaciones
- Dolor NeuropaticoDocumento7 páginasDolor NeuropaticomaryAún no hay calificaciones
- Fisio - Hemodinamia Renal - 04 - 07 - 16Documento4 páginasFisio - Hemodinamia Renal - 04 - 07 - 16Quenta Luque DavidAún no hay calificaciones
- Fisiopato RenalDocumento11 páginasFisiopato RenalPriscilla Sandoya BernabéAún no hay calificaciones