0% encontró este documento útil (0 votos)
31 vistas48 páginasManejo del Síndrome Coronario Agudo Sin ST
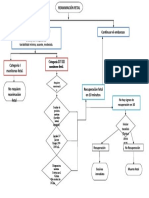
El documento aborda el síndrome coronario agudo sin elevación del segmento ST (SCA s/SDST), destacando su creciente epidemiología y pronóstico desfavorable en comparación con el SCA con elevación del segmento ST. Se discuten definiciones, criterios diagnósticos, manejo inicial, tratamiento médico y estrategias de estratificación de riesgo, así como la importancia de la angiografía coronaria en el diagnóstico y tratamiento. El manejo incluye medidas generales, terapia antiagregante y anticoagulación, con un enfoque en la evaluación de riesgos para complicaciones y arritmias.
Cargado por
Nicolás OrtizDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd
0% encontró este documento útil (0 votos)
31 vistas48 páginasManejo del Síndrome Coronario Agudo Sin ST
El documento aborda el síndrome coronario agudo sin elevación del segmento ST (SCA s/SDST), destacando su creciente epidemiología y pronóstico desfavorable en comparación con el SCA con elevación del segmento ST. Se discuten definiciones, criterios diagnósticos, manejo inicial, tratamiento médico y estrategias de estratificación de riesgo, así como la importancia de la angiografía coronaria en el diagnóstico y tratamiento. El manejo incluye medidas generales, terapia antiagregante y anticoagulación, con un enfoque en la evaluación de riesgos para complicaciones y arritmias.
Cargado por
Nicolás OrtizDerechos de autor
© © All Rights Reserved
Nos tomamos en serio los derechos de los contenidos. Si sospechas que se trata de tu contenido, reclámalo aquí.
Formatos disponibles
Descarga como PPTX, PDF, TXT o lee en línea desde Scribd