Documentos de Académico
Documentos de Profesional
Documentos de Cultura
Aparato Reproductor Masculino
Cargado por
Nicole Saa0 calificaciones0% encontró este documento útil (0 votos)
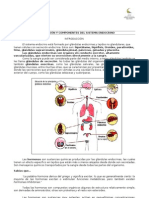
4 vistas1 páginaEl documento describe el proceso de regulación de la función reproductiva masculina. Se explica que el hipotálamo, la hipófisis y los testículos interactúan mediante retroalimentación para regular la producción de hormonas como la testosterona. La testosterona estimula el desarrollo y mantenimiento de las características sexuales secundarias masculinas y juega un papel clave en la espermatogénesis y fertilidad.
Descripción original:
Título original
aparato reproductor masculino
Derechos de autor
© © All Rights Reserved
Formatos disponibles
DOCX, PDF, TXT o lea en línea desde Scribd
Compartir este documento
Compartir o incrustar documentos
¿Le pareció útil este documento?
¿Este contenido es inapropiado?
Denunciar este documentoEl documento describe el proceso de regulación de la función reproductiva masculina. Se explica que el hipotálamo, la hipófisis y los testículos interactúan mediante retroalimentación para regular la producción de hormonas como la testosterona. La testosterona estimula el desarrollo y mantenimiento de las características sexuales secundarias masculinas y juega un papel clave en la espermatogénesis y fertilidad.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
0 calificaciones0% encontró este documento útil (0 votos)
4 vistas1 páginaAparato Reproductor Masculino
Cargado por
Nicole SaaEl documento describe el proceso de regulación de la función reproductiva masculina. Se explica que el hipotálamo, la hipófisis y los testículos interactúan mediante retroalimentación para regular la producción de hormonas como la testosterona. La testosterona estimula el desarrollo y mantenimiento de las características sexuales secundarias masculinas y juega un papel clave en la espermatogénesis y fertilidad.
Copyright:
© All Rights Reserved
Formatos disponibles
Descargue como DOCX, PDF, TXT o lea en línea desde Scribd
Está en la página 1de 1
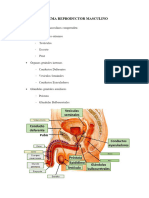
El aparato reproductor masculino se encarga de regular la diferenciación sexual junto a virilización
y los cambios hormonales, permitiendo llegar a la espermatogonia y la fertilidad. Ocurre mediante
un proceso de retroalimentación en donde se ve involucrado el Hipotálamo, la Hipófisis y los
testículos, siendo estos modulados por el SNC. Los testículos son los responsables de secretar un
conjunto de hormonas de nombre Andrógenos: la testosterona (más importante), la
dihidrotestosterona y la androstenediona. La testosterona es una hormona lipofílica, el 95% viaja
en sangre unida a una proteína plasmática, es secretada por las células intersticiales de Leydig
ubicadas en los intersticios entre los túbulos seminíferos. Es esencial para el crecimiento y la
división de las células germinales testiculares, siendo este el primer paso en la formación de los
espermatozoides.Esta es responsable del crecimiento del pene y del escroto. Los cambios en la
piel incluyen la aparición de vello púbico, axilar y de barba. Las glándulas sebáceas se vuelven
más activas, y la piel tiende a volverse más espesa y grasosa. La laringe crece y las cuerdas
vocales se vuelven más gruesas, lo que lleva a una voz de tono grave. El crecimiento esquelético
se estimula y el cierre epifisario se acelera. Hay crecimiento de la próstata y vesículas seminales,
oscurecimiento de la piel y aumento de la circulación. Estos desempeñan un papel importante en la
estimulación y el mantenimiento de la función sexual en los hombres. Los andrógenos incrementan
la masa corporal magra y estimulan la secreción de sebo. Los efectos metabólicos incluyen la
reducción de la unión de hormonas y otras proteínas portadoras y el aumento de la síntesis
hepática de factores de coagulación, triglicéridos, lipasa, α1-antitripsina, haptoglobina y ácido
siálico. También estimulan la secreción de eritropoyetina renal y disminuyen los niveles de HDL. A
nivel fetal, la testosterona, es la responsable del desarrollo de las características corporales
masculinas. También induce la formación de la glándula prostática, las vesículas seminales y los
conductos genitales masculinos, a la vez que suprime la formación de los órganos sexuales
femeninos. Los testículos descienden al escroto durante los últimos 2 o 3 meses de gestación,
cuando empiezan a secretar cantidades suficientes de testosterona. La GnRH producida por el
hipotálamo regula la producción de FHS y LH a nivel de la hipófisis; la LH actúa sobre las células
de Leyding para que sinteticen testosterona; y la FHS actúa sobre las células de Sertoli para
regular la espermatogenia. La secreción de GnRH es intermitente, produciéndose durante unos
minutos cada 1 a 3h. La intensidad de este estímulo hormonal depende de: la frecuencia de los
ciclos de secreción, y la cantidad de GnRH liberada en cada ciclo. La secreción de LH por la
adenohipófisis es también cíclica y sigue de forma bastante fiel la secreción pulsátil de GnRH. Por
el contrario, la secreción de FSH sólo aumenta y disminuye ligeramente con las fluctuaciones de la
GnRH. Debido a que la relación entre la secreción de GnRH y la secreción de LH es mucho más
estrecha, la GnRH suele conocerse también como hormona liberadora de LH (LHRH). La
testosterona secretada por los testículos en respuesta a la LH tiene el efecto recíproco de inhibir la
secreción hipofisaria de LH. Es probable que la mayor parte de esta inhibición sea consecuencia
de un efecto directo de la testosterona sobre el hipotálamo, con inhibición de la secreción de
GnRH. Esto, a su vez, reduce la secreción de LH y de FSH por la adenohipófisis y la disminución
de la LH inhibe la secreción de testosterona por los testículos. Cuando los túbulos seminíferos no
producen espermatozoides, se produce un notable aumento de la secreción de FSH por la
adenohipófisis. A la inversa, cuando la espermatogenia es demasiado rápida, la secreción
hipofisaria de FSH disminuye. La causa de este efecto de retroalimentación negativa sobre la
adenohipófisis es la secreción de otra hormona, denominada inhibina, por las células de Sertoli, la
cual ejerce un poderoso efecto directo inhibidor de la secreción de FSH sobre la adenohipófisis y
quizá también un ligero efecto sobre el hipotálamo, inhibiendo la secreción de GnRH.
También podría gustarte
- Control Hormonal de Los TestículosDocumento3 páginasControl Hormonal de Los TestículosANDREY BIOMARDY CABALLERO DUARTEAún no hay calificaciones
- Clase #3. MachoDocumento1 páginaClase #3. MachoVictoria SerkiAún no hay calificaciones
- LH y FSH TestosteronaDocumento7 páginasLH y FSH Testosteronadeiris.ninaAún no hay calificaciones
- Hormonas de La AdenohipófisisDocumento37 páginasHormonas de La AdenohipófisisDulce LobosAún no hay calificaciones
- Eje Hipotálamo HipofisiarioDocumento3 páginasEje Hipotálamo HipofisiarioYordi HernandezAún no hay calificaciones
- AndrologíaDocumento6 páginasAndrologíaRocio MoralesAún no hay calificaciones
- Importancia de La Influencia Hormonal en La Pubertad Masculina y Su Repercusión en La ReproducciónDocumento3 páginasImportancia de La Influencia Hormonal en La Pubertad Masculina y Su Repercusión en La ReproducciónFernando MartellAún no hay calificaciones
- SEMINARIO Fenómeno PreconcepcionalDocumento10 páginasSEMINARIO Fenómeno PreconcepcionalJulio SilvaAún no hay calificaciones
- Ciclo Sexual FemeninoDocumento12 páginasCiclo Sexual FemeninoAlbalis MantillaAún no hay calificaciones
- Endocrinologia en La ReproducciónDocumento30 páginasEndocrinologia en La ReproducciónChihiro JanAún no hay calificaciones
- Fisiologia Del Aparto Reproductor Masculino PDFDocumento26 páginasFisiologia Del Aparto Reproductor Masculino PDFPepe Flores GarciaAún no hay calificaciones
- Fisiologia de Las Hormonas MasculinasDocumento33 páginasFisiologia de Las Hormonas MasculinasStefany FloresAún no hay calificaciones
- Eje GonadotropoDocumento2 páginasEje GonadotropoBruno Daniel Blackhorn100% (1)
- Eje Hipotalamo HipofisiarioDocumento14 páginasEje Hipotalamo HipofisiarioBell Zhiita DvAún no hay calificaciones
- Hormona Luteinizante (LH) y Foliculoestimulante (FSH)Documento4 páginasHormona Luteinizante (LH) y Foliculoestimulante (FSH)Margaret Huaman100% (1)
- Funciones Que Controlan Las HormonasDocumento6 páginasFunciones Que Controlan Las HormonasCami JuliánAún no hay calificaciones
- Neuroendocrinol F Boada555Documento11 páginasNeuroendocrinol F Boada555Sergio MartinezAún no hay calificaciones
- Ejes (Resumido)Documento6 páginasEjes (Resumido)solfacultad0Aún no hay calificaciones
- Hormonas - 1TV12Documento8 páginasHormonas - 1TV12Alexandra MarleneAún no hay calificaciones
- Control Hormonal de La Función TesticularDocumento4 páginasControl Hormonal de La Función TesticularanamariaAún no hay calificaciones
- Resúmenes de Fisiopatología EndocrinaDocumento34 páginasResúmenes de Fisiopatología EndocrinaFrancheska Herrera MarvezAún no hay calificaciones
- Sist EndocrinoDocumento15 páginasSist EndocrinoIsrael Rudo IngeAún no hay calificaciones
- Interacción Hormonal MasculinaDocumento8 páginasInteracción Hormonal Masculinaariaslaura1609Aún no hay calificaciones
- Estrógenos y ProgestágenosDocumento70 páginasEstrógenos y ProgestágenosDennis Fernando Cárdenas RiveraAún no hay calificaciones
- Mono GonadotropinasDocumento5 páginasMono GonadotropinasLaura Garay FloresAún no hay calificaciones
- Testosterona, DHT: Química, Metabolismo, Transporte y ExcreciónDocumento10 páginasTestosterona, DHT: Química, Metabolismo, Transporte y ExcreciónJulieth PachecoAún no hay calificaciones
- Fisiología FemeninaDocumento48 páginasFisiología FemeninaEsther VillanuevaAún no hay calificaciones
- 1 Fisiología ReproductivaDocumento12 páginas1 Fisiología ReproductivaIrene SanchezAún no hay calificaciones
- 3 Resumen Hormonas HipofisariasDocumento9 páginas3 Resumen Hormonas HipofisariasCelesteAngelicaCoelloPorrasAún no hay calificaciones
- Resumen Sistema EndocrinoDocumento7 páginasResumen Sistema EndocrinoMafe TrianaAún no hay calificaciones
- Hormonas Reproductivas de Los CerdosDocumento8 páginasHormonas Reproductivas de Los CerdosMilvet80% (5)
- El Hipotálamo Secreta GNRHDocumento2 páginasEl Hipotálamo Secreta GNRHaguedaAún no hay calificaciones
- Sistema EndocrinoDocumento6 páginasSistema EndocrinoALEXANDRA NAOMI MENDOZA HUAMANAún no hay calificaciones
- Hipotalamo HipofisarioDocumento5 páginasHipotalamo HipofisarioNicole Zavaleta VelásquezAún no hay calificaciones
- Funciones Endocrinologicas Del HipotalamoDocumento4 páginasFunciones Endocrinologicas Del HipotalamoKEYLA FERNANDA CARRARA AGUILLONAún no hay calificaciones
- Resumen N4Documento9 páginasResumen N4Helen OrtizAún no hay calificaciones
- 8.sistema EndocrinoDocumento23 páginas8.sistema EndocrinoVanesa GribaudoAún no hay calificaciones
- 3.1 Hormona Luteínizante Ma Carmen DíazDocumento26 páginas3.1 Hormona Luteínizante Ma Carmen DíazMCarwenAún no hay calificaciones
- Sistema Endocrino y ConductaDocumento4 páginasSistema Endocrino y ConductaJohannnnnsitoAún no hay calificaciones
- Eje Hipotálamo Hipófisis OvarioDocumento19 páginasEje Hipotálamo Hipófisis OvarioBrian Almodovar BuenoAún no hay calificaciones
- Tecnicas Mentales, Visualizacion, Bases Psicologicas y Desarrollo IntelectualDocumento235 páginasTecnicas Mentales, Visualizacion, Bases Psicologicas y Desarrollo IntelectualAliciaAún no hay calificaciones
- Hipotálamo Adenohipófisis (Célula Blanca) Hormona SecretadaDocumento6 páginasHipotálamo Adenohipófisis (Célula Blanca) Hormona SecretadaJuly OrtizAún no hay calificaciones
- Expo Final de Teorio FisioDocumento65 páginasExpo Final de Teorio FisioSarita ReyesAún no hay calificaciones
- Sistema EndocrinoDocumento8 páginasSistema Endocrinopablo03502Aún no hay calificaciones
- Hormonas Producidas Por La Glándula Hipófisis Anterior.Documento6 páginasHormonas Producidas Por La Glándula Hipófisis Anterior.saharayzfAún no hay calificaciones
- Tarea HormonasDocumento5 páginasTarea HormonasAndrea TrejoAún no hay calificaciones
- SEMIOLOGÍADocumento6 páginasSEMIOLOGÍAelisa055Aún no hay calificaciones
- Eminencia Media Funcion de HormonasDocumento10 páginasEminencia Media Funcion de HormonasRosario Rivas Asakura ChiyoAún no hay calificaciones
- Fisiologia de Las Hormonas HipofisiariasDocumento4 páginasFisiologia de Las Hormonas HipofisiariasRamírez Urias Miguel AntonioAún no hay calificaciones
- Guía de Biología 2º Medio Hormonas PrincipalesDocumento9 páginasGuía de Biología 2º Medio Hormonas Principalescienciasaltazor100% (3)
- Fisiología Reproductiva Del BovinoDocumento4 páginasFisiología Reproductiva Del BovinoMaria Del Cisne Chavarría AyalaAún no hay calificaciones
- 1 Funcion Gonadal 1 FemeninaDocumento71 páginas1 Funcion Gonadal 1 FemeninaPiiyyiiss100% (1)
- IntroducciónDocumento10 páginasIntroducciónSonia CarrascoAún no hay calificaciones
- Endocrinología de ReproducciónDocumento7 páginasEndocrinología de ReproducciónPaloma Valdeiglesias AbarcaAún no hay calificaciones
- Bioquímica Endócrina - Grupo 5 Marcelo, Charlot, Leiny - Hormonas HipofisiariasDocumento29 páginasBioquímica Endócrina - Grupo 5 Marcelo, Charlot, Leiny - Hormonas HipofisiariasMarcelo Eduardo Andrade CastroAún no hay calificaciones
- Técnicas MentalesDocumento255 páginasTécnicas MentalesGarbanzoNegroAún no hay calificaciones
- Balance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraDe EverandBalance Hormonal/ Cómo Recuperar Balance Hormonal, Apetito Sexual, Sueño y Pérdida de Peso, AhoraCalificación: 4 de 5 estrellas4/5 (1)
- La Infertilidad No Es Sólo Un Problema De La ParejaDe EverandLa Infertilidad No Es Sólo Un Problema De La ParejaAún no hay calificaciones
- Potenciadores De Testoterona: Descubre Los Suplementos Nutricionales Y Hierbas Utilizadas Para Mantener La Virilidad Toda La VidaDe EverandPotenciadores De Testoterona: Descubre Los Suplementos Nutricionales Y Hierbas Utilizadas Para Mantener La Virilidad Toda La VidaAún no hay calificaciones
- Testosterona: Sube Tu nivel Naturalmente: Aumento De Forma NaturalDe EverandTestosterona: Sube Tu nivel Naturalmente: Aumento De Forma NaturalAún no hay calificaciones
- Dolor Abdominal-Prom 90Documento63 páginasDolor Abdominal-Prom 90Nicole SaaAún no hay calificaciones
- Seminario 2 ORL - NarizDocumento200 páginasSeminario 2 ORL - NarizNicole SaaAún no hay calificaciones
- TIPOS DE CONJUNTIVITIS. Oftalmología.Documento3 páginasTIPOS DE CONJUNTIVITIS. Oftalmología.Nicole SaaAún no hay calificaciones
- Hipoglucemiantes OralesDocumento8 páginasHipoglucemiantes OralesNicole SaaAún no hay calificaciones
- GRUPO M OftalmologiaDocumento25 páginasGRUPO M OftalmologiaNicole SaaAún no hay calificaciones
- Vías OlfatoriaDocumento7 páginasVías OlfatoriaNicole SaaAún no hay calificaciones
- AnestesiologiaDocumento3 páginasAnestesiologiaNicole SaaAún no hay calificaciones
- Vicios RefractivosDocumento1 páginaVicios RefractivosNicole SaaAún no hay calificaciones
- 13mycobacterium 2010-IIDocumento56 páginas13mycobacterium 2010-IINicole SaaAún no hay calificaciones
- Estero I Do GenesisDocumento9 páginasEstero I Do Genesisrandres94Aún no hay calificaciones
- CriptorquidiaDocumento10 páginasCriptorquidiaReno VgaAún no hay calificaciones
- Síndrome de Feminización TesticularDocumento2 páginasSíndrome de Feminización TesticularGaby_Fuentes_M_6409100% (1)
- Disfunción Sexual Femenina (3373)Documento14 páginasDisfunción Sexual Femenina (3373)Slader HeavelingAún no hay calificaciones
- Tercer Examen Parcial de EmbriologíaDocumento4 páginasTercer Examen Parcial de EmbriologíaMEDICINA UAEMAún no hay calificaciones
- Transición de La Infancia A La Edad AdultaDocumento9 páginasTransición de La Infancia A La Edad AdultaGabrielaGrandaAún no hay calificaciones
- Funciones Reproductoras y HormonasmasculinasDocumento7 páginasFunciones Reproductoras y HormonasmasculinasExlin Dayana DuranAún no hay calificaciones
- Tarea 2 de Desarrollo 2Documento5 páginasTarea 2 de Desarrollo 2Lĩĩa PêřăĺťăAún no hay calificaciones
- Partes Del Sistema Endocrino para Segundo Grado de SecundariaDocumento5 páginasPartes Del Sistema Endocrino para Segundo Grado de SecundariaJoly RamirezAún no hay calificaciones
- Anatatomia y Fisiologia de Los Animales BovinosDocumento48 páginasAnatatomia y Fisiologia de Los Animales BovinosGenaro Mahay100% (2)
- Maria Alicia Cortés - TesisDocumento185 páginasMaria Alicia Cortés - TesisJENNI AHIDE AVENDANO JACINTOAún no hay calificaciones
- Creciminto y Desarrollo FDocumento25 páginasCreciminto y Desarrollo FHenry Perugachi Mendez0% (1)
- La Maté Porque Era Mía Psicobiología de La Ira, De... - (PG 78 - 91)Documento14 páginasLa Maté Porque Era Mía Psicobiología de La Ira, De... - (PG 78 - 91)leidy lorena angel gomez100% (2)
- Bioquimica HormonasDocumento85 páginasBioquimica HormonasdakotaAún no hay calificaciones
- A3 Psicología y Educación Del AdolescenteDocumento128 páginasA3 Psicología y Educación Del AdolescenteCELIA GONZÁLEZ VELASCOAún no hay calificaciones
- Fisiología de La Pubertad MOD 2Documento5 páginasFisiología de La Pubertad MOD 2yoa_solizAún no hay calificaciones
- Libro FeldmanDocumento11 páginasLibro FeldmanDennisseTiradoAún no hay calificaciones
- Glándulas SuprarrenalesDocumento4 páginasGlándulas SuprarrenalesBelén IbañezAún no hay calificaciones
- Reproducción Sexual en AnimalesDocumento25 páginasReproducción Sexual en AnimalesSteve Vladimir Acedo LazoAún no hay calificaciones
- Establecimiento Del Sexo en Mamíferos PDFDocumento13 páginasEstablecimiento Del Sexo en Mamíferos PDFJuan José GarzónAún no hay calificaciones
- Introducción AdolescenciaDocumento27 páginasIntroducción Adolescenciak4r1myAún no hay calificaciones
- Hiperplasia Suprarrenal CongénitaDocumento7 páginasHiperplasia Suprarrenal CongénitaRubenAlejandroJaramilloAún no hay calificaciones
- Gingivitis Por Factores SitemicosDocumento23 páginasGingivitis Por Factores SitemicosYanied Ayala100% (1)
- Anatomía Del Aparato Reproductor MasculinoDocumento14 páginasAnatomía Del Aparato Reproductor MasculinoMelany MolinaAún no hay calificaciones
- Tumores Testiculares en PerrosDocumento9 páginasTumores Testiculares en PerrosJulian David Ortiz LondoñoAún no hay calificaciones
- Hormonas Que Secretan Los OvariosDocumento10 páginasHormonas Que Secretan Los OvariosTomy castañeda vigo100% (1)
- Burges Lucrecia - Diferencias Mentales Entre Los SexosDocumento31 páginasBurges Lucrecia - Diferencias Mentales Entre Los SexosFernando CéspedesAún no hay calificaciones
- Testosterona 160508135740 PDFDocumento36 páginasTestosterona 160508135740 PDFMailyn RomeroAún no hay calificaciones
- Historia Del ViagraDocumento10 páginasHistoria Del ViagraJeisson VascoAún no hay calificaciones
- Esquema Sistema Endocrino y MasDocumento30 páginasEsquema Sistema Endocrino y MasAlejandra Sepúlveda MuñozAún no hay calificaciones